Что такое фиброз легких? Фиброз – это рубцевание; легочный фиброз – необратимое образование и замещение паренхимы легких фиброзной тканью. Фиброз лёгкого всегда ведет к нарушению функции дыхания, потому как эластичность легочной ткани заметно падает.
Как следствие, это затрудняет обмен кислорода в альвеолах. А именно в альвеолах и происходит газообмен: при контакте с кровью кислород из воздуха переходит в нее, а углекислый выходит. Выздоровление при фиброзе легких не наступает потому, что регенерации фиброза в легочную ткань не бывает.
Что такое фиброз лёгких?
Фиброз лёгких — это хроническое заболевание легких, характеризующимся прогрессирующим рубцеванием ткани, которая покрывает орган: паренхиму легкого.
Когда стенка легочных альвеол (мешкообразные структуры, в которых заканчиваются бронхиальные ветви меньшего калибра) утолщается и усиливается этим прогрессирующим рубцеванием, их способность обмениваться газами уменьшается (то есть способность переносить, вдыхаемый кислород легкими в кровь, и выдыхать в воздух большую часть углекислого газа, который выделяется кровью). В результате организм больше не получает достаточно оксигенированной крови (т.е. очищенной от углекислого газа и насыщенной кислородом).
Со временем рубцовая ткань закрывает капилляры легочных альвеол, что еще больше ухудшает газообмен и вызывает последствия для кровообращения и сердца (вызывая заболевание известное как хроническое легочное сердце).
Описание
Фиброз легких – это процесс, характеризующийся замещением легочной ткани фиброзной (рубцовой), что сопровождается нарушением дыхательной функции.
Благодаря работе наших легких происходит насыщение крови кислородом, необходимым для потребления энергии, а также выделение углекислого газа, который образуется как побочный продукт в процессе жизнедеятельности клеток. Развитие фиброза легких приводит к уменьшению объема нормально функционирующей легочной ткани, как следствие, снижается эффективность дыхания.
Замещение легочной ткани соединительной может происходить как в одном легком, так и в обоих одновременно. В зависимости от этого выделяют односторонний и двусторонний фиброз. Помимо этого, фиброз легких разделяют на очаговый, при котором поражается небольшой участок легочной ткани, и тотальный, при котором патологический процесс распространяется практически на все легкое.
Причины развития фиброза легких многообразны:
- заболевания дыхательной системы (хронический бронхит с бронхообструктивным синдромом, пневмония, туберкулез, хроническая обструктивная болезнь легких);
- заболевания соединительной ткани (ревматоидный артрит, системная красная волчанка, системная склеродермия);
- воздействие производственных факторов, негативно влияющих на органы дыхания. Например, при длительном вдыхании на производстве пыли силикатов возникает силикоз. Также к профессиональным заболеваниям относится асбестоз, возникающий вследствие вдыхания пыли асбеста;
- длительный прием некоторых лекарственных средств (антиаритмические препараты, средства, используемые для лечения злокачественных образований);
- наличия васкулита (заболевания, сопровождающегося воспалением стенок кровеносных сосудов);
- идиопатический или первичный фиброз легких, точная причина которого не установлена.
Актуальность проблемы:
Данное заболевание не так распространено в современном мире, но все же имеет место быть. Так при несвоевременном лечении и диагностике проблема может стать серьезной.
В настоящее время учеными до конца еще не выяснены
точные причины развития подобного заболевания. Предрасполагающих факторов к развитию фиброза много, среди них самыми главными являются постоянные контакты с запылением окружающей среды. Следствие силикозных или саркоидозных изменений легких. Обычно это связано с вредными факторами на кремниевом производстве.
Кроме того, предрасполагающим фактором является и хроническое вялотекущее воспаление легких, которое существует длительное время.
Совокупность нижеперечисленных факторов влияет на развитие заболевания:
- Воздействие различных химических веществ, которые находятся в воздухе. Среди них могут быть различные ядохимикаты и токсичные испарения.
- Регулярное и длительное поступление в верхние, а соответственно нижние дыхательные пути инородных частиц, таких как пыль, пыльца и мука.
- Длительное воздействие на организм инфекционного фактора, с развитием воспалительного процесса.
- Аллергическая реакция организма на постоянно или длительно воздействующий агент. В результате легкие длительное время подвергаются воздействию асептического воспаления.
- Воздействие лучевой энергии. Это может быть связано с лечением онкологических заболеваний или же радиационное воздействие, например у ликвидаторов Чернобыльской катастрофы.
Кроме того, способствуют развитию заболевания следующие состояния:
- Курение, при чем длительное и в большом количестве.
- Возрастной порог, чаще заболеванию подвержены люди в возрасте около 50 лет.
- Условия окружающей среды. Заболевание чаще развивается у людей, живущих в промышленных городах или густонаселенных мегаполисах.
- Вероятность развития фиброза легких больше у людей, в семьях которых есть подобные заболевания.
- Постоянный контакт раздражителя извне.
Диагностика фиброза
При появлении патологических симптомов пациент обращается в поликлинику. Лечением и диагностикой данного заболевания занимает гастроэнтеролог либо врач-терапевт.
Для того чтобы поставить диагноз, доктор проводит осмотр. На начальных стадиях он будет не информативен. Но если у пациента фиброз 3 или 4 степени, то при пальпации будет заметно увеличение печени в размерах, а также ее более плотная структура. Пациент может пожаловаться на болезненность при надавливании.
Дополнительно для диагностики используют:
- общий анализ крови – снижение гемоглобина, эритроцитов, повышенное СОЭ;
- общий анализ мочи – наличие в нем белка, цилиндров, билирубина;
- биохимический анализ крови – повышение активности всех печеночных показателей (АЛТ, АСТ, билирубин, ЩФ и пр.);
- УЗИ печени – во время обследования можно выявить увеличение органа в размерах и изменение его структуры: тяжи соединительной ткани, очаги фиброза, паразитарные кисты, расширение желчных протоков и сосудов печени;
- непрямая эластометрия – выполняется с помощью фиброскана, позволяет оценить структуру печени без нарушения целостности кожных покровов. Аппарат оценивает эластичность тканей: фиброзная ткань более плотная, чем нормальная паренхима печени;
- МРТ, КТ – определяется количество и качество фиброзных очагов.
Но чтобы поставить диагноз «фиброз печени» обязательно нужно провести биопсию. Во время обследования с помощью толстой трепанационной иглы (под контролем УЗИ) берут кусочек пораженной печеночной ткани для анализа.
Для оценки стадий фиброза используют следующую шкалу:
Образование фиброзной ткани
- 0 степень – фиброза нет;
- фиброз 1 степени – нарушена функциональность печени. Портальные тракты имеют звездчатую форму. Если заболевание обнаружено вовремя и начато лечение, прогноз благоприятный;
- фиброз 2 степени – количество фиброзных очагов увеличивается. Появляются единичные перегородки в печеночных долях. С помощью лекарственных препаратов возможно нормальное функционирование печени;
- фиброз 3 степени – печень пронизана тяжами из соединительной ткани, ее размеры увеличены, желчные протоки расширены. Прогноз неблагоприятный. Лекарственная терапия дает незначительное облегчение.
- 4 степени – заболевание переходит в цирроз, который не поддается лечению. Единственная возможность выжить с таким диагнозом – трансплантация печени.
Если у пациента есть противопоказания к биопсии (сниженная свертываемость крови, паразитарные кисты, тяжелое состояние больного) диагноз «фиброз печени» можно поставить на основании эластометрии.
Симптомы фиброза лёгких
Лёгочный фиброз имеет тенденцию проявляться следующими симптомами:
- одышка, хрипение (одышка возникает в начале из-за физических нагрузок, затем все больше и больше начинает появляться, когда человек одевается, ходит по дому или разговаривает) ;
- хронический “сухой” кашель, не вызывающий мокроту;
- слабость, астения;
- дискомфорт в груди;
- потеря аппетита и веса.
Реже могут также присутствовать следующие признаки:
- лихорадка;
- боли в мышцах и суставах;
- кровохарканье (выделение крови из дыхательных путей, обычно посредством кашля).
Фиброз легких – симптомы
На ранних стадиях патологии признаки фиброза легких полностью отсутствуют. Однако в это время болезнь быстро прогрессирует. Одним из возможных признаков заболевания на этом этапе может быть одышка. Поначалу она появляется только после физической нагрузки (подъемы по лестнице, длительная ходьба), однако спустя непродолжительное время начинает сопровождать больного постоянно.
Про фиброз легких, что это за нарушение многие узнают только на этапе присоединения сухого кашля. В периодически откашливаемом из легких веществе присутствует слизь.
При подозрении на легочный фиброз симптомы могут быть следующие:
- постоянную боль в области грудной клетки;
- прослушиваемые хрипы при дыхании;
- цианоз губ (посинение);
- снижение массы тела;
- увеличение размеров фаланг пальцев;
- снижение работоспособности;
- повышенную утомляемость.
Виды заболевания
Классификация фиброза различна у конкретных органов. В печени вид заболевания зависит от локализации рубцов в её дольках:
- очаговый;
- перигепатоцеллюлярный;
- зональный;
- мультибулярный;
- мостовидный;
- перидуктулярный;
- перивенулярный.
Фиброз лёгких может быть локальным и диффузным. Фиброз предстательной железы бывает очаговый и с нодозной гиперплазией, с трансформацией кисты и атрофией паренхимы. Иногда встречается врождённая форма.
Локальный и очаговый фиброз – это начальная степень заболевания, когда повреждены изолированные участки тканей. При диффузном недуге повреждение охватывает большую часть органа. Кистозный фиброз характеризуется поражением железы внешней секреции, закупориваются протоки и образуются кисты. Это приводит к развитию нарушений в дыхательных органах и желудочно-кишечном тракте.
Среди органов чувств встречается эпиретинальный фиброз глаза, когда происходят изменения разной степени в структурах стекловидного тела и сетчатки. У мужчин может образоваться кавернозный фиброз полового члена. У женщин в некоторых клинических ситуациях может развиться линейный фиброз молочной железы.
Характерные симптомы и виды заболевания
На первичных стадиях заболевание крайне трудно диагностируется. Возможно прогрессирующие развитие фиброза без каких-либо проявлений на протяжении длительного времени. В зависимости от степени распространения болезни можно различать:
Локальный или очаговый фиброз приводит к увеличению соединительной ткани, как правило, в результате воспаления. В этом случае в группе повышенной опасности находятся пожилые люди.
В результате воспалительного процесса поражению подвержен небольшой по величине участок легкого. Происходит уплотнение легочных тканей и уменьшение объема легкого за счет увеличения соединительных тканей. Эти незначительные изменения не тормозят общих функций газообмена легкого, поэтому протекание заболевания может происходить незаметно для пациента.
- Фиброз диффузный – масштабное поражение больших участков легкого. Деструктивные процессы охватывают большую часть легкого, что ведет к значительному уменьшению его объема. Ухудшаются механические показатели легкого. В области легкого, подверженной фиброзу наблюдаются значительные по размеру участки коллагеновых волокон.
В ряде случаев этот процесс может коснуться и сосудов легких. Еще линейный фиброз может быть односторонний и двусторонний.
Одним из главных симптомов болезни является отдышка. Первоначально ее проявление заметно лишь при значительных физических нагрузках и лишь с течением времени она становится постоянным недомоганием. Впоследствии появляется еще один симптом — сухой кашель, нередко со слизистыми выделениями.
Появляется такое неприятное явление как цианоз кожных покровов, которому подвержены в первую очередь фаланги пальцев и слизистая ротовой полости. Заболевшие фиброзом часто начинают страдать бронхитами и пневмонией. При кашле также наблюдаются гнойные выделения.
Медики различают две стадии заболевания.
- На ранней стадии появляется резкая боль в грудной клетке, хрипы (особенно в горизонтальном положении и во время сна), частая и обильная потливость. Так как запустился процесс образования соединительной ткани, легкие ощущают нехватку кислорода, как правило, при физических нагрузках.
На вторичной стадии ощущается значительная нехватка дыхания. Слизистая и кожа характеризуются неприятным синюшным оттенком. Ногти деформируются и можно заметить изменение крайних фаланг пальцев.
Линейный фиброз приводит к утолщению корней легких, так как увеличивается количество соединительной ткани. При нарастании патологических изменений у пациента наблюдается повышенная температура и ненормальный ритм дыхания. Дыхание становится поверхностным и учащенным.
Могут возникнуть симптомы сердечной недостаточности. В дальнейшем развитии болезни клиническая картина может выходить за рамки дыхательной системы. Можно заметить набухшие вены на шее и возникновение отека нижних конечностей. Возможно значительное снижение веса тела. Падает трудоспособность, начинают проявляться вялость и апатия. На такой стадии крайне необходима квалифицированная медицинская помощь специалиста.
Осложнения
В долгосрочной перспективе может возникнуть ряд осложнений, которые негативно повлияют на клиническую картину пациента и качество жизни. Наиболее важными являются:
- гипоксемия и гиперкапния (снижение O2 и увеличение CO2 в крови), которые можно оценить с помощью анализа газов крови;
- пневмоторакс (ненормальное присутствие воздуха в плевральной полости, препятствующее нормальному расширению легких);
- цианоз (синеватое изменение цвета кожи и слизистых оболочек);
- гипертрофия вспомогательных мышц дыхания;
- легочная гипертензия;
- пальцы Гиппократа (колбовидное утолщение концевых фаланг пальцев кистей и стоп).
Эти осложнения, наряду с хронической дыхательной недостаточностью, могут затем привести к смерти пациента после нескольких лет болезни.
Лекарства
Основными препаратами, используемые в лечении фиброза легких, являются:
- глюкокортикоиды;
- цитостатики;
- антифиброзные средства.
Назначение глюкокортикоидов системного действия (преднизолона, дексаметазона) облегчает общее состояние организма. Также считается, что препараты данной группы способны влиять на замещение нормальной легочной ткани соединительной, затормаживая этот процесс. Однако имеется и отрицательная сторона приема глюкокортикоидов. В лечении фиброза глюкокортикоиды назначаются на длительный промежуток времени, в некоторых случаях курс приема может достигать до 3 месяцев. Такой продолжительный прием опасен развитием побочных эффектов. К ним относятся:
- повышение артериального давления, что в особенности опасно для людей, страдающих артериальной гипертензией. На фоне приема глюкокортикоидов может наступить резистентность к раннее подобранной антигипертензивной терапии;
- обострение язвенной болезни желудка или двенадцатиперстной кишки;
- остеопороз, который приводит к повышенной ломкости костей;
- увеличение массы тела;
- гипергликемия. Поэтому, принимая глюкокортикоиды, важно следить за уровнем гликемии. Особое внимание необходимо уделять людям, имеющим сахарный диабет.
Появление перечисленных симптомов служит причиной обращения к лечащему врачу, который, в свою очередь, или корректирует дозировку препарата, или производит его отмену.
Применение цитостатиков (азатиоприна, циклофосфамида) также сопровождается некоторыми побочными эффектами: нарушается функция половых желез, происходит угнетение гемопоэза, наблюдаются нежелательные эффекты со стороны желудочно-кишечного тракта, нефро- и гепатотоксичность. Наиболее щадящим в этом плане препаратом данной группы является азатиоприн. Данный препарат способен блокировать клеточное деление и перерождение тканей в фиброзную, что имеет значительную роль в лечении фиброза легких. Прием препарат категорически запрещается в период беременности и лактации, также нежелателен при имеющейся почечной или печеночной недостаточности.
Также к антифиброзным препаратам относится колхицин, который способен угнетать выработку фибронектина. При длительном приеме можно обнаружить картину миелосупрессии, то есть снижение в крови лейкоцитов, а также не редким случаем является тромбоцитопения (снижение тромбоцитов), временная алопеция, миопатия, периферические невриты и т.д.. Препарат противопоказан при выраженном нарушении функций печени и почек, сердечно-сосудистой патологии, гнойных инфекциях, беременности и лактации. Во всех остальных случаях использование препарата оправдано.
Как лечить
Диагностическими исследованиями занимается пульмонолог. Он назначает:
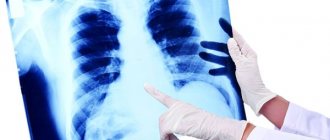
- Рентген легких. Главный симптом заболевания – ярко выраженный рисунок и изменение легкого. На снимке можно увидеть сосуды и отходящие от них тени. При запущенной стадии болезни будут просматриваться тени в виде сот и рубцевание тканей.
- Исследование функционирования внешнего дыхания. Проводится проверка емкости легких. Ее низкий показатель говорит о нарушении в органе и развитии легочных заболеваний.
- Лабораторное . Используется для исключения других заболеваний, например, туберкулеза.
- Исследование бронхов. Проводится забор части легких, а также осмотр их с помощью камеры. Этот анализ покажет, на какой стадии находится заболевание и как далеко оно распространилось.
Обязательно выясняются недавно перенесенные и хронические заболевания легких пациента. Врач делает устный опрос пациента и изучает его медицинскую карту.
Болезнь можно спутать с раком
Поэтому очень важно провести комплексное обследование организма.
Так как процесс разрастания соединительной ткани необратим, лечение считается малоэффективным. Оно направлено, в первую очередь, на устранение сопутствующего заболевания. Именно поэтому важно изучить точные причины возникновения патологии. Неправильное лечение является следствием неверно поставленного диагноза.
Если главным фактором является пневмония, то назначают курс лечения антибиотиками в комплексе с другими медицинскими препаратами и лечебной физкультурой. Воспаление обязательно лечат до полного исчезновения. После терапии, пациент наблюдается у врача еще в течение года.
При отсутствии легочной недостаточности можно проводить лечение ионами и ультразвуком. Если органу не хватает воздуха, назначают терапию кислородом. Обязательно прописывают кардиологические лекарственные препараты для предотвращения сердечных приступов.
На тяжелой стадии может быть назначен дренаж плевры. Если фиброз стремительно прогрессирует, скорее всего, потребуется хирургическое вмешательство. Пациенту назначают специальную диету, ограничение физических нагрузок и полный покой.
Симптоматика заболевания
Развивается фиброз медленно и поначалу никаких жалоб у пациента не возникает. В редких случаях люди ощущают проблемы со здоровьем и отправляются на консультацию к врачу. Может быть регулярная усталость. Затем проявляются нарушения в работе органов, в отдельных случаях ухудшается кровоток.
При фиброзе печени изначально наблюдается общее недомогание. После лёгкого удара на коже возникают синяки. Разрушение печени длится шесть-восемь лет, после чего возникают критические симптомы. Функционирование печени значительно ухудшается, поскольку клетки рубцовой ткани разрастаются и смыкаются. Далее в размерах увеличивается селезёнка. Среди других осложнений — варикозное расширение вен пищевода и кровотечение из них. Затем развивается либо анемия, тромбоцитопения или лейкопения.
На первой стадии развития клинические анализы показывают, что фиброзные изменения в печени незначительны. Недуг можно определить по тому, что повысилось селезёночное и портальное давление. Может иногда возникать и пропадать асцит. Также появляется чувство тяжести в правом подреберье и проблемы с пищеварением. Иногда возникает зуд и высыпания на коже.
О лёгочном фиброзе может сигнализировать одышка, которая со временем усиливается, сопровождается сухим кашлем. Затем возникают боли в груди, учащённое поверхностное дыхание. На коже отмечается цианоз. Частые бронхиты и сердечная недостаточность могут свидетельствовать о прогрессирующем развитии болезни.
У женщин во время гормональных изменений может развиться очаговый фиброз молочной железы. Ощутить его возможно методом пальпации только тогда, когда уплотнение достигнет размеров 2–3 миллиметра и более. Над поражённым участком кожные покровы будут изменять цвет. Со временем возникает дискомфорт в груди, а затем нарастают болезненные ощущения. По мере того как болезнь прогрессирует, из соска могут быть прозрачные или бледные выделения. Возникает чувство распирания груди и тяжести в ней. Затем боль усиливается, становится ноющей и постоянной, отдавая в подмышечную впадину и в плечо.
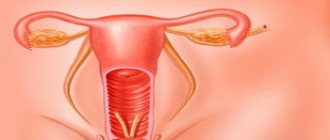
Опасность фиброза матки в том, что осложнением его может быть фибромиома. Боль внизу живота и длительное протекание менструации, а также дискомфорт во время полового акта могут сигнализировать о развитии болезни.
Симптомы фиброза поджелудочной железы – это уменьшение аппетита и снижение веса тела, диарея и рвота, боль в подреберье с левой стороны и метеоризм.
Фиброз сердца характеризуется изменениями показателей артериального давления и одышкой, а также нарушением ритма работы сердца. Фиброз аортального клапана в начальной степени не проявляет никаких симптомов. Со временем возникает боль в сердце и головокружение, а затем учащается сердцебиение, возникает одышка и больной может потерять сознание.
У мужчин болевой синдром в промежности и внизу живота, неприятные ощущения во время интимной близости и мочеиспускания могут свидетельствовать о фиброзе простаты. Затем возникают проблемы с эрекцией, и понижается либидо. Осложнениями может быть пиелонефрит, почечная недостаточность и гидронефроз.
Диагностика
При диагностике фиброза лёгких очень важна история болезни пациента, понимаемая как семейный анамнез (другие случаи легочного фиброза у близких родственников) и профессиональные воздействия или прием лекарственных средств, и методов терапии.
Врач, исходя из оценки характеристик пациента, также может назначить:
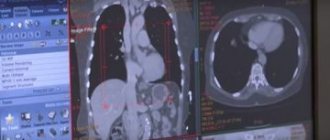
- рентген грудной клетки, компьютерная томография грудной клетки с высоким разрешением, биопсия для визуализации и оценки характеристик легких;
- анализ газов крови: это исследование, которое проводится на образце артериальной крови, взятой из артерии на запястье. Данный анализ помогает измерить количества кислорода и углекислого газа в артериальной крови;
- оксиметрия: выполняется небольшим клещевым инструментом, который крепиться на палец или на мочку уха. Показывает количество кислорода, присутствующего в артериальной крови (это нормально, когда показание составляет порядка 95-100%);
- тест легочной функции (спирометрия и исследования диффузионной способности легких): исследование дает информацию об обменной емкости легочных газов, кислорода и углекислого газа;
- тест 6-минутной ходьбы (6 МВт). Пациента просят ходить в течение 6 минут, наблюдая за его насыщением кислородом и измеряя пройденные метры. Оценивает степень функционального ограничения, которое определяет заболевание.
Фиброз легких – что это такое?
Самые частые вопросы пациентов, впервые узнавших про фиброз легких: что это, опасно или нет, как проявляется? Фиброзом обозначают процесс замещения здоровой ткани внутренних органов фиброзной или рубцовой, как ее еще называют. По своей природе это соединительная ткань, которая способна к быстрому разрастанию. В результате спустя непродолжительное время она может поглотить весь орган, нарушая его нормальное функционирование.
При фиброзе легких отмечается выраженное снижение эластичности и растяжимости легочной ткани. В результате затрудняется процесс прохождения кислорода и углекислого газа через альвеолярные стенки. Нарушается газообмен: кровь плохо насыщается кислородом, концентрация углекислого газа в кровяном русле повышается, что приводит к хронической гипоксии.
Виды фиброза легких
Разобравшись с термином фиброз легких, что это за патология необходимо отметить возможные тины болезни. При возникновении патологии врачи всегда проводят комплексные диагностические мероприятия, которые направлены на установление причины заболевания. В зависимости от этого выделяют следующие типы болезни:
- Идиопатический легочный фиброз
– диагноз выставляется, когда выявить конкретную причину невозможно. - Интерстициальный легочный фиброз
– выставляется при обнаружении фактора, спровоцировавшего патологию.
По объему поражения легочной ткани:
- линейный фиброз легких – поражаются небольшие участки ткани;
- очаговый – в патологический процесс вовлечен небольшой участок, которых может быть несколько;
- диффузный фиброз легких – повреждается большой объем органа.
Фиброз легких – причины
Причины фиброза легких напрямую связаны с воспалительным процессом на альвеолах, интерстициальных тканях. В большинстве случаев они являются пусковым механизмом для развития фиброза легких.
Среди возможных причин патологии специалисты выделяют:
- наследственность (наличие патологии легких у родных повышает риск развития фиброза);
- осложнения легочных заболеваний (асбестоз, альвеолит, саркоидоз);
- длительное вдыхание частиц органических веществ и минералов (работа на химпроизводстве);
- радиоактивное облучение грудной клетки;
- осложненное течение сахарного диабета, ревматоидного артрита, красной системной волчанки;
- курение.
В группу риска развития фиброза легочной ткани врачи входят:
- лица старше 50 лет;
- люди, проживающие рядом с промышленными предприятиями;
- курильщики;
- работники вредных производственных цехов.
Чем опасен фиброз легких?
Длительное отсутствие терапии приводит к быстрому прогрессированию болезни. Со временем риск развития опасных для жизни осложнений только увеличивается.
Как утверждают специалисты, легочный фиброз способен провоцировать следующие патологии:
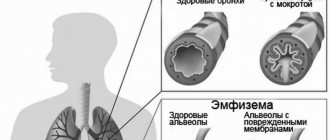
- эмфизему легких;
- нарушение легочного кровообращения;
- сердечную недостаточность;
- легочную гипертонию.
Как диагностировать фиброз легких?
Диагностика при данном заболевании остаточно часто затягивается и лечить его начинают поздно, когда пошли необратимые процессы в тканях легкого и в организме в целом.
В первую очередь обычно пациент приходит на прием к терапевту.
- Очень важна роль первоначальной беседы, выяснения всех жалоб, последовательность их возникновения. Необходимо четко выявить время наступления и степень прогрессирования заболевания.
- Кроме того, нужно собрать детальный анамнез. Наличие негативных факторов окружающей среды, вредные привычки, бытовой анамнез. А так же особого внимания заслуживает и профессиональный анамнез. Место работы, наличие или отсутствие вредностей, длительность трудового стажа.
- А так же важно узнать, какими заболеваниями страдали ближайшие родственники. Особенно те, которые касались дыхательной системы.
- Основные симптомы можно выявить уже при визуальном осмотре. Видны изменения кожных покровов, их не здоровый цвет. Так же грудная клетка приобретает другой внешний вид, становится она бочкообразно расширенной.
- Широко применяется аускультация легких и перкуссия.
Кроме этого применяют широко лабораторные и инструментальные методы обследования.
В первую очередь, это лабораторные показатели.
- Такие, как общий анализ крови. Специфических изменений в нем нет, но можно увидеть появившийся лейкоцитоз, из-за присоединения инфекции, а так же уровень гемоглобина и эритроцитов.
- Проводится такой метод, как пульс оксиметрия. Которая позволяет оценить степень насыщения кислородом крови.
- Для подтверждения диагноза используют рентгенографию органов грудной клетки, но в большинстве случаев она не оказывается достаточно информативной, для этого проводят компьютерную томографию. Она покажет структурные изменения в легких более четко и понятно. Единственным минусом данного метода является цена.
- Кроме того, оценивается функция легкого, его возможные дыхательные объемы. Проводится она с помощью спирографии. Это портативный аппарат, который используется для не инвазивной оценки функционирования легких.
- Для оценки степени проводимости дыхательных путей используется метод бронхоскопии, но позволяет оценить состояние дыхательной системы, степень выраженности воспаления бронхиального дерева, а так же характер отложения мокроты.
Дополнительная информация. Для более четкой постановки диагноза, выявления основного компонента в развитии процесса применяют инвазивный метод, это биопсию ткани легкого. Для этого берется небольшой участок ткани, возможно взятие из нескольких мест. Особенно тех, которые вызвали подозрение после лучевых методов исследования.
Методы диагностики
Сначала аускультация и перкуссия легких;
- Рентген – фиброзные участки выглядят на флюорограмме затемненными.
- При фиброзе корневой части корень тяжистый за счет увеличения локальных лимфоузлов, поэтому здесь учитывается симптоматика.
- После рентгенографии назначают проведение МРТ и КТ;
- Проведение бронхоскопии – введение зонда в бронхи и исследование их.
Спирография – выявляет разные стороны дыхательной функции и определяет жизненную емкость легких (ЖЕЛ):
- определяется частота дыхания (ЧД) – число дыхательных циклов в минуту;
- ДО – дыхательный объем – количество вдыхаемого за 1 раз воздуха;
- МОД – тот же объем, но за минуту;
- ЖЕЛ – после предельного спокойного вдоха объем выдыхаемого воздуха;
- форсированная ЖЕЛ (ФЖЕЛ) – то же самое, но после полноценного выдоха;
- максимальная вентиляция легких (МВЛ) – ЧД умножают на амплитуду дыхательных движений.
Также назначается биопсия – биоптат берется с участка фиброза на рентгене. Кистозный фиброз требует проведения анализа пота, кала на химотрипсин и жирные кислоты, ПЦР-диагностики.
Лечение фиброза лёгких
Не существует специальных методов лечения этого заболевания, которое обычно имеет прогрессирующее течение. Некоторые экспериментальные методы лечения фиброза лёгких в настоящее время изучаются в рамках некоторых экспериментальных клинических исследований.
У более молодых пациентов наиболее эффективным терапевтическим вариантом является пересадка легких.
Однако существует ряд методов терапии, направленных на замедление прогрессирования заболевания и улучшение качества жизни пациента (кислородная терапия, прием кортизона и иммунодепрессантов, программы легочной реабилитации):
- Кортизон: противовоспалительный препарат, которые подавляет реакцию иммунной системы. При длительном применении кортизон также может вызвать сильные побочные эффекты (данный препарат подвергает больного риску инфекций, может вызывать метастероидный диабет, увеличение веса, остеопороз, язвенную болезнь, психические изменения);
- Циклофосфамид, Азатиоприн: это препараты подавляют реакцию иммунной системы;
- N-ацетилцистеин: это муколитическое, отхаркивающее, и антиоксидантное средство, который также помогает больным пациентам с лёгочным фиброзом;
- Кислородная терапия: служит для восполнения недостатка кислорода, вызванного снижением функции легких. Требование устанавливаются на основе анализа газов крови и оксиметрии. Его можно вводить только ночью, во время физической активности или в течение всего 24-часового периода;
- Программы респираторной реабилитации: его задача научить пациента лучше дышать и переносить стресс;
- Трансплантация лёгких: это окончательная терапия фиброза лёгких. Она предназначается в отдельных случаях, для пациентов без других сопутствующих заболеваний. Трансплантация лёгких очень сложная процедура, проводится только в узкоспециализированных центрах.
Все пациенты с фиброзом лёгких должны сочетать терапию со здоровым образом жизни, которая включает:
Лечение линейного фиброза
В вышеизложенном материале дана полная характеристика диагноза линейный фиброз легких, что это дает пациенту? Ответ — правильный выбор методики лечения.
Избавиться от соединительной ткани, которая образовалась в результате болезни уже невозможно. Поэтому лечение этого заболевания включает в себя мероприятия, благодаря которым приостанавливается процесс создания новых соединительных тканей.
В первую очередь нужно исключить возможность вдыхания вредных веществ, стимулирующих развитие болезни. Если пациент курит, то избавиться от этой пагубной привычки просто необходимо. Гораздо сложнее защитить себя от инфекционных заболеваний, но все же необходимо провести все профилактические мероприятия.
Консервативная терапия приносит эффект лишь на ранних стадиях развития болезни. Медикаментозное лечение может устранить симптомы недуга, и повысить качество жизни больного. Чтобы добиться наибольшей эффективности на ранних стадиях желательно в комплексе с лекарствами применять лечебную дыхательную гимнастику, кислородную терапию и умеренную диету.
Причины и механизм развития пневмофиброза
Причины заболевания разные:
- инфекционно-воспалительные болезни – микозы, туберкулез, сифилис;
- продолжительное воздействие аллергенов;
- механические травмы;
- высокие дозы облучения;
- воздействие химических соединений;
- наследственные нарушения, при которых усиленно вырабатывается фибриллярный белок – коллаген, фибронектин;
- тяжелые поражения печени при наркотической зависимости;
- длительное применение лекарственных препаратов, которые оказывают токсическое воздействие на паренхиму легкого.
В группу риска входят люди, в анамнезе которых есть ХОБЛ, бронхиальная астма, хронические бронхиты, пневмонии. Чаще болеют мужчины, профессиональная деятельность которых связана с риском негативного воздействия производственных процессов на органы дыхания – шахтеры, горняки, металлурги.
При пневмофиброзе хроническое воспаление сопровождается нарушением оттока лимфы из пораженного органа. Она накапливается в межальвеолярных перегородках и сосудах легкого. Нарушается движение крови по капиллярному руслу, сосуды склерозируются и развивается гипоксия. Этот процесс активирует продукцию фибробластов и коллагена, что еще сильнее усугубляет процесс кровообращения в малом кругу.
На фоне повышенного легочного давления происходят дистрофические изменения в правой половине сердца, она увеличивается в размерах. У пациента развивается синдром «легочного сердца». Это крайне тяжелое состояние, которое ведет к инвалидности и в итоге к летальному исходу.
При стремительном прогрессировании пневмосклероза (пневмофиброза, фиброза легких) быстро перестраивается здоровая паренхима. Изменяется строение самого ацинуса – структурная единица легкого. Образовываются железистые псевдоструктуры, капилляры ослабевают, уменьшаются в объеме, бронхиолы склерозируются. Разрастание соединительной ткани в легких деформирует альвеолы, они разрушаются, на их месте появляются фиброзные и кистозные новообразования.
Этиология явления
Рост соединительной ткани в легких могут вызывать разные факторы:
- контактирование с органическими и неорганическими частичками мелкодисперсной структуры (антрацитовая пыль, минеральная вата, плесень, мука, асбест, кремний);
- хронические легочные воспаления (саркоидоз, ТБ, пневмония);
- васкулит;
- циррозы, аллергии;
- лучевая терапия (ионизирующие газы), по завершении которой диагностируется постлучевой фиброз легких;
- иммунодефицитные состояния и аутоиммунные процессы (волчанка, ревматизм);
- муковисцидоз – наследственная патология, при которой развивается кистозный фиброз;
- курение;
- длительный прием некоторых ЛС.
Все вышеперечисленное относится к случаям интерстициального фиброза. Но более, чем в половине случаев фиброза, его этиология оказывается неизвестной, поэтому некоторые вообще считают фиброз идиопатическим заболеванием.
Идиопатические случаи не поддаются лечению вообще. Они возникают больше у мужчин, в возрасте 50-60 лет. Хотя точные причины неизвестны, но доказана роль наследственности и плохой этиологии.
Разные виды фиброза легких в медицинской литературе могут называться иначе: диффузный альвеолит, фиброзный, криптогенный, фиброзирующий идиопатический, хроническая пневмония и др.
Наиболее распространен фиброз при силикозе – вдыхание кварцевой пыли. В ней содержится салициловая кислота, обладающая способностью вызывать рост соединительной ткани в легочной ткани.
Данная профпатология встречается среди рабочих металлургических заводов. Строительные профессии предполагают ингаляции алюминиевой пыли, талька, сварочных газов, цемента.
Последние исследования показывают, что появлению фиброза способствуют: недосып, отчего постоянно накапливается усталость и постоянно недополучается кислород. У больных фиброзом легких практически всегда имеются сердечно-сосудистые патологии.
Профилактика и рекомендации
Причины фиброза лёгких неизвестны. Однако существуют факторы риска, способствующие его появлению. Поэтому раннее принятие мер относительно этих факторов риска снижает вероятность развития болезни.
Для предотвращения легочного фиброза необходимо:
- воздерживаться от курения (в том числе и пассивного);
- принять защитные меры, чтобы избежать вдыхания пыли на рабочем месте (асбест, кремнезем, тяжелые металлы, опилки);
- принимать защитные меры, если вы работаете в сфере птицеводства или сельского хозяйства;
- в случае гастроэзофагеальной рефлюксной болезни обратитесь к врачу для определения соответствующей терапии.
Симптомы
Шрамы на легочной ткани делают ее толстой и жесткой. По мере того как ткань легкого рубцуется, становится все труднее переносить кислород из легких в кровоток. В результате мозг и другие органы не получают достаточного количества кислорода.
Симптомы фиброза легких зависят от интенсивности рубцевания и степени поражения легкого.
Симптомы фиброза легких:
- одышка, особенно во время или после физической активности;
- постоянный сухой кашель;
- усталость;
- потеря веса и потеря аппетита;
- округлые и опухшие кончики пальцев;
- лихорадка;
- озноб;
- повышенное ночное потоотделение.
В случаях идиопатического фиброза рубцы обычно начинаются на краю легких и постепенно развиваются к центру.
Симптомы идиопатического фиброза легких обычно развиваются постепенно и ухудшаются с течением времени. Часто люди не замечают никаких признаков, пока болезнь не будет установлена.
Поскольку идиопатический фиброз легких чаще встречается у пожилых людей, может быть сложнее определить, что вызывает симптомы. Однако, если легкая деятельность заставляет человека испытывать трудности с дыханием – нужно обратиться к врачу как можно скорее.
Продолжительность жизни при легочном фиброзе
Продолжительность жизни сильно колеблется от многих факторов, таких как физиологические особенности, состояние здоровья, стадия заболевания, причина заболевания и т.д.
При интерстициальном фиброзе есть много переменных и говорить о конкретной продолжительности жизни нецелесообразно.
При идиопатическом легочном фиброзе приблизительное время жизни составляет от 2-х до 4-х лет. Однако правильно подобранном лечении и соблюдении рекомендаций врача это срок можно увеличить.
Фиброз легких – это рак?
Легочное рубцевание не является раком. Хотя рубцовая ткань разрастается бесконтрольно, она не является злокачественной опухолью. Однако последствия и угроза жизни при данном заболевании сопоставимы с раком.
Другие способы
Целебный алоэ
Большим помощником терапевтам служат народные лекари и методы их врачевания, но только как дополнение к основному лечению.
Специалист сам назначит, если диагноз выявил пневмофиброз легких, лечение травами, а они помогут улучшить дыхание, ослабят одышку, усилят иммунную систему.
К лечебным комнатным растениям принадлежит популярный в народе алоэ. В его листьях находится масса витаминов и микроэлементов. На его основе делают настойки, смеси и растирки.
В совокупности с применением медикаментов, получив врачебное одобрение, и на лёгких остаются только рубцы после туберкулемы, улучшится состояние при пневмофиброзе, если включить в питательный рацион (три раза в сутки по 25 гр.) смесь, состоящую из ингредиентов:
- внутренний бараний или любой животный жир – 100 гр.
- грецкий орех – 100 гр.
- мед – 100 гр.
- листья алоэ – 100 гр.
Выполнить однородную массу очень просто, все твердые элементы перекручиваются на мясорубке. Внутренний жир и мёд растапливаются на медленном огне, не доводят до кипения и тщательно перемешивают.
Хорошо прочищает дыхательные пути, приготовленная настойка:
- понадобится красное вино -1 стакан
- мёд – 2 ст. л.
- листья алоэ – 6 крупных листа
Листья шинкуют, добавляют в вино, смешивают с мёдом. Все полученные средства хранят в холодном месте, применяют перед употреблением пищи, но не чаще трех раз в сутки и не больше 1 столовой ложки.
В виде антисептика используют эвкалипт. У него много лечебных эффектов при разных лёгочных болезнях, сердечных недомоганиях, нервных срывах.
Очень легко выполнить с его листьями лечебную микстуру. Нужно взять кипяток и положить туда измельченное растение, применять можно сразу по истечении 20 минут. Для усиления эффекта в раствор добавляют мед.
Применение не требует ограничений во времени, но чтобы не осуществлялось накопительных образований, лучше после месячного приёма травы менять.
Использование пикульника обыкновенного, тимьяна ползучего на организм и дыхательные пути также благоприятно влияют. Способ изготовления идентичный с эвкалиптом, травы просто заваривают как чай.
Терапевтическим методом при лёгочной патологии считается отвар из овсяных зёрен. Его также употребляют перед приёмом еды. Для этого на ночь крупу (1 стакан) заливают водой (1 л.), а перед завтраком раствор нагревают до кипения, и продолжают греть, пока вода не уменьшится наполовину. Пить процеженный отвар можно в теплом виде.
Есть много советов, чтобы облегчить участь больного человека, но самый верный — это обращение к профессионалу.
Об идиопатическом легочном фиброзе — на видео:
Профилактика фиброза печени
- Если у больного выявлено хроническое печеночное воспаление, ему следует уменьшить психоэмоциональные и физические нагрузки.
- Необходимо осуществлять профилактику и своевременно осуществлять терапию при гепатите С и других гепатитах.
- Несбалансированный питательный рацион вредно влияет на организм. Правильный образ жизни и умеренная физическая нагрузка уменьшат вероятность развития фиброза печени, способствуют хорошему самочувствию. Наркотики, курение и спиртное не только отрицательно воздействуют на состояние печени, но и приводят к сокращению продолжительности жизни человека в целом.
- На состояние органа влияют и факторы окружающей среды. Воздух, содержащий избыточное количество токсинов, негативно влияет на человеческое здоровье. Нужно больше времени находиться на природе — в лесу, гористой местности.
- Следует систематически проходить медицинские осмотры.
Отклонения при фиброзе МЖП
Гемодинамические внутрисердечные расстройства начинают себя проявлять через 3-5 дней после появления младенца на свет.
Диагностика в столь раннем возрасте сильно затруднена. В сердце отсутствуют посторонние шумы, поскольку в обоих желудочковых отделах кровяное давление пропорционально.
У данного эффекта есть название – неонатальная гипертензия легких. С течением времени давление начинает понижаться. Тогда и создается градиент, необходимый для проведения диагностики. И кровь начинает циркулировать из области повышенного давления в зону пониженного (слева направо).
Из-за ее нагнетания сквозь патологический канал, происходящего под давлением, возникает гипертрофия стенок желудочковой полости. Потом расширяется и магистральная артерия, которая связывает сердце с легкими.
Давление стремительно растет, возникает рефлекторное спазмирование легочной ткани. Из-за кровяного сброса жидкости, обедненной кислородом, возникает гипоксия во всех мышечных тканях и органах. Результатом становится кислородное голодание.
Как проявляется болезнь?
Для фиброза печени нет специфической симптоматики. Чаще всего заболевание диагностируют случайно, во время обследования соседних органов.
При заболевании возможны следующие проявления:
- тяжесть и ноющая боль в правом подреберье;
- снижение аппетита;
- расстройства пищеварения (тошнота, рвота);
- нарушения стула;
- слабость и сонливость;
- раздражительность;
- головные боли.
Все эти симптомы появляются после 2-3 стадии фиброза. Они могут быть проявлениями другого заболевания, потому диагностика фиброза печени существенно затруднена.
В запущенных случаях (3-4 стадия) присоединяется желтуха, асцит (скопление жидкости в брюшной полости), зуд кожных покровов, изменение цвета мочи и кала, нарушения сознания (печеночная энцефалопатия).
Виды фиброза: очаговый и тотальный
Заболевание поражает орган частично или полностью. В зависимости от локализации выделяют два вида фиброза: очаговый и тотальный. Оба они встречаются в легких, печени, предстательной железе, поджелудочной железе, сердце, женских и мужских половых органах. Очаговый фиброз может не проявлять себя длительное время. На протяжении 6-8 лет у больных часто не появляется никаких симптомов. Они могут вести привычный образ жизни, даже заниматься спортом.
Тотальная форма обычно проявляется на последней стадии развития недуга. При ней множество плотных узлов покрывают ткани. Обычно такое образование доброкачественное, хотя пациентам больниц нередко назначают биопсию.
- кардиальным;
- врожденным;
- идиопатическим.
В большинстве случаев к появлению очагового фиброза приводит радиационное воздействие. Оно характерно чаще всего для женщин, лечащихся от злокачественных образований в молочных железах. У них обычно диагностируется фиброз легких. В итоге появляются уже два недомогания. Снизить риск от облучения можно, если принимать поливитаминные комплексы, вести здоровый образ жизни.
Причины фиброза
Интерстициальные заболевания лёгких характеризуется воспалением воздушных мешочков или полотна ткани, окружающей воздушные мешочки (интерстиций) в легких. Воспаление иногда может привести к накоплению рубцовой ткани в легких, что в дальнейшем приводит к фиброзу.
Фиброз легких в результате туберкулеза
Интерстициальные заболевания лёгких чаще всего являются идиопатическими, что означает, что их точная причина неизвестна. Идиопатический фиброз легких является наиболее распространенной формой. Обычно болезнь затрагивает людей в возрасте 70-75 лет и очень редко встречается у людей в возрасте до 50 лет.
У одного из 20 человек, страдающих идиопатическим фиброзом легких есть близкий родственник, который так же страдал этим заболеванием.
Факторы риска идиопатического фиброза легких включают:
- вирусная инфекция;
- кислотный рефлюкс из желудка в легкие;
- курение;
- пол, поскольку диагноз чаще встречается у мужчин.
Причины интерстициального легочный фиброза могут быть разные. Перенесенные инфекции могут вызывать рубцы в легких. Эти инфекции включают:
- пневмонию (бактериальную, грибковую или вирусную);
- туберкулез.
Другие состояния, которые могут провоцировать фиброз:
- саркоидоз;
- кистозный фиброз;
- асбестоз;
- травмы легких;
- аллергии;
- микозы легких;
- альвеолит;
- сахарный диабет.
Фиброз легких также может быть побочным эффектом некоторых видов лечения рака. Химиотерапевтические препараты могут повредить легкие. Облучение может спровоцировать паталогию, если облучается орган в полости грудной клетки.
Характеристика заболевания и источники его возникновения
При развитии болезни наблюдается рубцевание легочных воздушных мешочков, в результате чего затрудняется нормальный газообмен. Альвеолы (воздушные мешочки) постепенно утрачивают свою эластичность, теряют возможность полностью сокращаться и извлекать кислород наружу. Дыхание становиться стесненным, наблюдается частичное кислородное голодание.
Соединительная ткань постепенно замещает ткань легочную. Но соединительная ткань по своей структуре более плотная и не пропускает воздух. Как следствие, происходит увеличение объема легких за счет соединительной ткани.
На ранних стадиях развития болезни еще возможно осилить ее проявления, полагаясь на терапевтическое лечение, и устраняя основные причины, вызывающие само заболевание. Эта болезнь считается прогрессирующей, и на заключительных стадиях характеризуется как смертельная.
Первопричина этого заболевания не имеет возрастной зависимости. Этот диагноз ставиться как детям, так и взрослым.
Изменения в легких, носящие фиброзный характер, чаще всего возникают на фоне:
- перенесенного инфекционного заболевания;
- склонности к аллергии;
- применении радиотерапии;
- продолжительного контакта с пылью.
Факторы, вызывающие развитие линейного фиброза, могут быть спровоцированы внешними возбудителями. Степень заболевания напрямую зависит от состояния окружающие среды. Чем хуже экология, тем больше вероятность заболевания линейным фиброзом легких.
Курение, безусловно, относится к факторам, неизбежно провоцирующим уничтожение тканей легких и к деструктивному функционированию альвеол. Такое явление как фиброз легких в 80% чаще наблюдается у постоянных курильщиков.
Медицина не до конца выявила все поводы возникновения этой болезни, но в дополнение к вышеперечисленным факторам можно добавить еще:
- взаимодействие с токсичными выделениями;
- наследственную предрасположенность;
- низкий экологический уровень окружающей среды;
- возрастной барьер (после 45 лет).
К разряду предположений медиков, относится гипотеза о том, что недостаток сна может быть фактором, провоцирующим заболевание. Недостаточно восстановившийся организм постоянно ощущает недостаток кислорода. Активная деятельность легких постоянно ухудшается, как следствие — возникновение заболевания.
Возможные осложнения и профилактика
Итогом становится:
- ХЛН;
- повышение давления в легочном круге кровообращения;
- “легочное сердце”;
- пневмония в результате вторичного инфицирования;
- злокачественное перерождение (риск рака легких фиброз увеличивает в 12 раз).
Для профилактики необходимо:
- использовать защитные маски-респираторы на вредном производстве; строгое соблюдение ТБ;
- полноценное лечение воспалительных легочных патологий;
- исключение курения;
- контроль легких во время лечения и долгого приема ЛС;
- ежедневные пешие получасовые прогулки;
- умеренная активность и ЛФК.
Фиброз легких: сколько живут и продолжительность жизни? Прогноз напрямую зависит от давности фиброза, возраста, степени поражения, состояния иммунитета. В целом выживаемость больных не превышает 3-5 лет.
Памятка пациенту
Каждый человек, столкнувшийся с фиброзом любого вида, формы и стадии, должен понимать: для поддержания качества жизни, а также во избежание ухудшения состояния, ему придется скорректировать свой образ жизни и привычки.
Потребуется отказаться от алкоголя и никотина, полностью исключить из своего рациона кофе, крепкий чай, какао и энергетики. Их нужно заменить отварами лечебных трав, которые позитивно влияют на иммунитет.
Также придется с большей тщательностью следить за своим здоровьем. Нельзя допускать проникновения инфекций в организм! Они отрицательно влияют на состояние организма, а также ослабляют иммунную защиту.
По той же причине весной и зимой нужно будет принимать дополнительные минеральные и витаминные комплексы. Это необходимо для того, чтобы увеличить сопротивляемость организма к вредоносным бактериям и вирусам. Какие именно комплексы нужно будет пить, пациенту скажет врач после проведенного обследования.
И наконец, человеку нужно избегать перенапряжения, стрессов и физических перегрузок. А если он заболеет инфекционной или вирусной болезнью, потребуется срочно обратиться к терапевту. Важно уточнить о наличии фиброза – специалист обязательно учтет этот факт при назначении лечения.
Диагностика и лечение
Ранняя стадия поражения любого органа протекает без явных признаков и жалоб на состояние здоровья. В первую очередь для диагностики берутся анализы крови и мочи, а также следует провести ультразвуковое исследование. Ещё специалисты проводят биопсию – берут на анализ ткань конкретного органа специальной иглой и исследуют под микроскопом. Все другие диагностические методики зависят от конкретного органа, в котором подозревается развитие фиброза.
При жалобах на работу печени, пациента должен обследовать гастроэнтеролог. Он обязан назначить УЗИ и фибротест, фибромакс, фиброэластографию. Для выявления лёгочного фиброза следует произвести рентгенографию органов грудной клетки. Ещё проводят магнитно-резонансную или же компьютерную томографию, спирографию. При болях в молочной железе нужно сделать маммографию, УЗИ, цитологическое и гистологическое исследование.
Весьма часто в диагностических целях применяется шкала «Метавир». Она помогает определить не только степень развития недуга, но и клинические показатели. По шкале определяются степени: F0, F1, F2, F3, F4.
Лечение фиброза назначается специалистом, который изучил историю болезни пациента и ознакомился с результатами его обследования. Доктор может назначить один или несколько видов лечения:
- исключение воздействий. Необходимо отказаться от вредных привычек и нормализовать гормональный фон;
- лечение консервативное. В таком случае применяются методики для замедления развития патологии. Одной из таких может быть кислородотерапия;
- лечение медикаментозными препаратами. Чтобы лечить болезнь эффективно, доктор выписывает медицинские препараты, которые пациент должен обязательно принимать по режиму. Со временем снижается боль, и пропадают симптомы недуга;
- хирургическое вмешательство. Операция необходима, если ситуация критическая и требуется иссечение поражённых тканей.
Лечение фиброза зависит от поражённого органа и разновидности болезни. Часто требуется курс лечения на стационаре. Необходимо здоровое питание и оптимальное количество физических нагрузок, избегать стрессов и выполнять дыхательную гимнастику. Кроме того, нужно принимать противовоспалительные и антибактериальные препараты. Рекомендуется витаминотерапия и физиотерапевтические процедуры.
В целом план лечения выглядит так:
- лечение основного недуга;
- замедление выработки клеток рубцовой ткани – торможение развития заболевания;
- уменьшение очага воспаления;
- разрушение уплотнений и рубцовых тканей;
- профилактика.
Как только появляются характерные симптомы, необходимо отправиться в медицинское учреждение для диагностики и обследования состояния организма. Квалифицированные специалисты проведут многочисленные исследования, поставят точный диагноз, установят причины заболевания и назначат комплексное лечение. Фиброз – это такое заболевание, которое не стоит лечить методами народной медицины. Лучше довериться профессионалам – людям, имеющим образование и опыт. Следует абсолютно точно исполнять все предписания докторов и настраиваться на успешное скорейшее излечение, а затем проводить профилактику фиброза.
Значительное уплотнение соединительной ткани называется фиброзом. При этом заболевании начинаются рубцовые изменения в органах, что приводит к нарушениям в их работе. К примеру, в дыхательной системе развивается легочная недостаточность, которая мешает человеку вести привычный образ жизни. Нередко такое состояние провоцируют инфекции или аллергены из внешней среды. Часто наблюдается разрастание соединительной ткани в легких и печени у курильщиков и тех, кто часто пьет алкогольные напитки. Фактором риска также считаются частые стрессы, которые ослабляют защитные механизмы в организме.
Причины
Выделяют целый ряд факторов, влияющих на возникновение и развитие такого недуга, как фиброз печени. В этом разделе статьи мы расскажем о них.
- Воспалительные процессы в печеночных тканях, которые вызваны вирусными формами гепатитов B, C и D.
- Алкоголь. Сам по себе принимать алкоголь в умеренных количествах не страшно, однако если не давать передышку организму и не позволять выводить ему токсины из организма, то клетки печени начнут погибать под воздействием этилового спирта. Пример такого заболевания — алкогольная болезнь печени (АБП).
- Инфекционные заболевания. Например, мононуклеоз — это инфекция, вызываемая разновидностью вируса герпеса, и серьезно влияющая на печень.
- Наследственность.
- Закупорка протоков желчных путей.
- Токсический гепатит — это когда в тело человека попадает какой-то химикат, и он начинает разрушать печеночные клетки.
- При аутоиммунном гепатите происходит сбой в организме, и иммунитет начинает атаковать печеночные клетки.
- Медикаменты, сильно действующие на печень, переизбыток витамина А.
- Венозный застой в печени.
- Скопление меди в печенке из-за сбою метаболизма.
Причины появления
Основные причины фиброзных изменений – это воспалительные процессы и хронические заболевания. Также болезнь возникает после получения травмы, радиационного облучения и аллергических реакций, инфекций и вследствие ослабления иммунитета.
У разных органов могут быть определённые причины развития недуга. К примеру, в печени это заболевание развивается в следствие:
- наследственных болезней;
- нарушений иммунной системы;
- воспаления желчевыводящих путей;
- вирусных и токсических гепатитов;
- гипертензии портальной.
Лёгочный фиброз развивается в результате таких факторов:
- пневмония;
- вдыхание микрочастиц пыли длительное время;
- процедуры химиотерапии;
- облучение грудной области;
- гранулематозные заболевания;
- туберкулёз;
- курение;
- длительный приём антибиотиков;
- проживание в экологически загрязнённой местности.
Фиброз в предстательной железе развивается из-за:
- гормональных сбоев;
- нерегулярной половой жизни или её отсутствия;
- хронического простатита;
- атеросклероза сосудов, влияющих на потенцию.
Фиброзные изменения в молочной железе обусловлены фиброзно-кистозной мастопатией и гормональным дисбалансом. Фиброз матки развивается при хроническом эндометрите. Возрастные изменения миокарда или инфаркт могут привести к фиброзу сердца. Образование рубцов из соединительной ткани является осложнением сахарного диабета, ревматического артрита и ожирения.
Патология створок сердца
Еще один распространенный вид заболевания. Фиброз створок сердца (точнее, митрального клапана) является патологией, возникающей в результате ревматических процессов или инфекций. Чем она характеризуется? Уплотненной створкой митрального клапана. В результате фиброза она теряет свою эластичность. Нередко образуются рубцы на створках.
При данной патологии клапан теряет способность открывать находящееся между желудочком и предсердием отверстие, а потом закрывать его.
Если вовремя не начать лечить данное состояние, то может возникнуть диффузный фиброз миокарда или же недостаточность коронарного кровоснабжения.
Симптомы те же, что и в случае с патологиями других типов. Что касательно диагностики? В данном случае более эффективным методом, чем проводимое при фиброзе сердца УЗИ, является двухмерная ЭхоКГ.
Эта процедура позволяет изучить митральный клапан в проекции поперечного и продольного сечений. Двухмерное изображение дает возможность оценить изменения, произошедшие в клапанной структуре, обнаружить регургитацию, а также рассчитать давление в легочной артерии.
Также при фиброзе створок сердца обязательно проводят рентгенографию. Полученное изображение демонстрирует застойные корни легких и плевральные линии по костальной и междолевой плевре.
Лечение
Очаговый фиброз легких, который никак себя клинически не проявляет и не приносит дискомфорт пациенту, не нуждается в лечении. Зачастую очаг фиброза выявляется случайно при профилактическом рентгенологическом исследовании легких. При его обнаружении рекомендуется следить за динамикой процесса и не затягивать с обращением к специалисту в случае появления симптомов со стороны дыхательной системы.
Тотальный фиброз нуждается в назначении лекарственных средств, обладающих антифиброзной активностью. Использование данных препаратов позволяет уменьшить разрастание фиброзной ткани, что благоприятно влияет на течение заболевания.
Помимо этого, не стоит забывать о важности специально разработанных физических тренировок, которые позволяют улучшить, на сколько это возможно, работу легких, в результате чего увеличивается насыщение крови кислородом.
Для устранения кислородной недостаточности используется оксигенотерапия (кислородотерапия). Кислород незаменим в процессе клеточного дыхания, необходимого для жизнедеятельности человека. При фиброзе легких насыщение крови кислородом значительно уменьшается. Для компенсирования данного состояния назначаются курсы оксигенотерапии. Однако также важно знать, что при частом использовании чистого кислорода или ингаляционных смесей с высокой концентрацией кислорода может развиться кислородная интоксикация. Данное состояние проявляется сухостью во рту, сухим кашлем, болями в грудной клетке, в некоторых случаях наблюдается судорожный синдром, что свидетельствует о гипертоксическом поражении головного мозга. Чтобы не допустить кислородную интоксикацию, важно строго следовать принятым нормам и тщательно следить за изменением состояния пациента во время сеанса оксигенотерапии.
Физиотерапия
Физиотерапия в данном случае складывается из оксигенной терапии и дыхательной гимнастики. Они улучшают кровоток, газообмен, увеличивают ЖЕЛ (жизненная ёмкость лёгких).
Дыхательная гимнастика является вспомогательным видом лечения. Кроме нее, рекомендуется также велосипедная езда, утренние пробежки, быстрая ходьба. Фиброз (легких) вдвое нагружает межреберные мышцы и оставшуюся паренхиму, что вызывает быструю утомляемость больного.
Лечебная дыхательная гимнастика при фиброзе легких и направлена на минимизацию напряжения и утомления. Кроме того, упражнения помогают отхождению мокроты.
Дыхательная гимнастика состоит из последовательного чередования брюшного, легочного и полного дыхания:
- Стоя, делаются вдохи и выдохи, но только животом. Грудная клетка придерживается для контроля рукой и неподвижна. На вдохе — глубокое втягивание живота.
- Работает только грудная клетка, живот неподвижен. Дышать нужно глубоко и плавно.
- Полное дыхание. Это завершающее упражнение. Начинается вдох с выпячивания живота; при максимальном выпячивании нужно сделать еще несколько под вздохов до отказа. Затем делается плавный выдох грудной клеткой.
Повтор каждого из упражнений по 5-6 раз ежедневно. Гимнастика предотвращает застой в легких.
Для нормализации газообмена выполняется выдох с сопротивлением. Делается носовой вдох, выдох через рот в стакан с водой через трубочку – повторять по 10 раз в день.
Для выведения легочной мокроты делается выжимание лежа. В положении лежа, делать вдох, а на выдохе прижимать колени к груди и сдавливать их. При окончании упражнения покашлять.
Фиброз легких – лечение
Услышав о возможном фиброзе легких, что это за патология, многие впадают в панику. Однако для того чтобы подтвердить предположения и установить, что обнаруженная болезнь легких – фиброз, врачи назначают комплексное обследование пациента.
Клиническая картина данного заболевания схожа с рядом других нарушений дыхательной системы, поэтому для дифференциальной диагностики назначаются:
- рентгенография грудной клетки;
- КТ легких;
- МРТ дыхательных путей;
- биопсия легкого;
- дыхательные функциональные тесты.
Только после выставления диагноза врачи приступают к лечению патологии. Сразу стоит отметить, что полностью исключить имеющиеся фиброзные изменения медикаментозно нельзя, поэтому старания врачей направлены на ограничение очага и предупреждение его распространения. Это именуется симптоматической терапией болезни.
Фиброз легких – клинические рекомендации
Лечение фиброза легких требует индивидуального подхода. Врач, назначающий терапию, предварительно тщательно изучает анамнез пациента, выявляет хронические воспалительные процессы в организме. Только в таком случае удается добиться положительных результатов и остановить прогрессирование патологии.
В большинстве случаев врачи, рассказывая пациентам про фиброз легких, что это за болезнь придерживаются следующих клинических рекомендаций:
- лечение патологий, спровоцировавших фиброз;
- подавление очагов фиброзных разрастаний;
- проведение дыхательной гимнастики, направленной на улучшение дыхательной функции.
Фиброз легких – препараты
Лечение фиброза легочной ткани предполагает использование следующих групп лекарственных средств:
- Глюкокортикоиды системного действия
– Преднизолон, Дексаметазон. Эти препараты помогают облегчить общее состояние пациента. Установлено, что лекарства данной группы способны затормаживать процесс замены легочной ткани соединительной. - Цитостатики
– Азатиоприн, Циклофосфамид. Эти препараты выполняют активную блокировку процесса клеточного деления и перерождения ткани в фиброзную.
Применять цитостатики необходимо с осторожностью и в строгом соответствии назначениям врача. Эти лекарства зачастую провоцируют побочные эффекты в виде:
- нарушения функции половых желез;
- угнетение гемопоэза;
- гепатотоксичность.
Фиброз легких – лечение народными средствами
Лечение фиброза легких народными средствами зачастую рассматривается как отличное дополнение к основному курсу терапии. Существует масса рецептов, облегчающих проявления и симптомы этой болезни. Чтобы не навредить своему организму, перед использованием народного средства необходимо проконсультироваться с лечащим врачом. Среди популярных рецептов при фиброзе следующие.
Отвар шиповника и девясила
Ингредиенты:
- ягоды шиповника – 50 г;
- девясил – 50 г;
- вода – 1 л.
Приготовление, применение
- Сырье смешивают, заливают водой.
- Ставят на медленный огонь.
- Доводят до кипения и кипятят 15 минут.
- Отвар переливают в термос и настаивают 3 часа.
- Принимают по 100 мл 3 раза в день на протяжении 1–2 месяцев.
Отвар анисового семени
Ингредиенты:
- анисовое семя – 1 ст. ложка;
- вода – 200 мл.
Приготовление, применение
- Сырье заливают холодной водой и ставят на огонь.
- Доводят до кипения и снимают с плиты.
- Принимают по половине стакана 1 раз в день.
Дыхательная гимнастика при фиброзе легких
Заболевание легких фиброз всегда сопровождается нарушением процесса дыхания. Это отрицательно сказывается на организме пациента, внутренних органах. Чтобы нормализовать дыхание, врачи рекомендуют регулярно выполнять дыхательную гимнастику. Упражнения подбираются индивидуально.
Для восстановления дыхания в острой фазе фиброза при одышке медики рекомендуют следующее:
- Вдохнуть как можно больше воздуха и задержать дыхание на 5 секунд. При этом необходимо сильно сжимать зубы, не раздувать щеки. Первую порцию воздуха выдыхают резко и с силой, затем постепенно выдыхают остальной воздух.
- Практиковать свободное дыхание при быстрой ходьбе и беге трусцой (не допуская утомляемости).
Для улучшения общего самочувствия врачи рекомендуют практиковать следующие типы дыхания:
- брюшное дыхание
– при вдохе живот надувается, при выдохе сдувается; - грудинное дыхание
– в дыхательном акте задействована только грудная клетка, живот неподвижен; - полное дыхание
– вдох за счет мышц живота, выдох совершается грудной клеткой.
Диссипация легких при кистозном фиброзе
Фиброз легочной ткани при отсутствии поддерживающей терапии быстро распространяется. В результате замещения легочной ткани фиброзной наблюдается выраженное нарушение дыхания. Одышка приобретает постоянный характер и зачастую выражена настолько, что пациент вынужден находиться на искусственной вентиляции. Подобное не редкость, когда фиброз развивается диффузно, постепенно поражая весь орган.
Питание при фиброзе легких
Больные фиброзом легких нуждаются в особом питании. Для исключения проблем с пищеварением, которые могут усугубить течение болезни, врачи рекомендуют исключить состояния, при которых появляется чувство голода. Однако это не означает, что в рацион можно включать что угодно.
Среди разрешенных при фиброзе продуктов:
- перетертые каши (овсяная, гречневая, пшенная);
- бездрожжевые хлебобулочные изделия;
- овощи, богатые крахмалом (картофель, свекла, тыква);
- капуста;
- сухофрукты;
- нежирное мясо;
- морская рыба;
- молочные продукты (нежирные);
- растительные масла.
В период лечения фиброза легких необходимо отказаться от следующих продуктов:
- перловая каша;
- колбасы и копчености;
- консервы;
- полуфабрикаты;
- сдоба;
- жирные мясо и рыба;
- маргарин;
- сливочное масло.
Пневмофиброз легких – прогноз жизни
Развитие этой патологии легких приводит к замещению легочной ткани соединительной. В результате возникает деформация бронхов и уменьшение объема легких (сморщивание).
Прогноз и скорость развития заболевания во многом зависит от тяжести основного диагноза, приведшего к появлению патологии.
Для большинства форм пневмофиброза легких прогноз жизни относительно неблагоприятный, так как полное его излечение невозможно.
Присоединение вторичной инфекции и стремительное развитие легочной недостаточности становится частой причиной летального исхода.
Продолжительность жизни при фиброзе легких
Фиброзные изменения могут протекать в 2 формах: острая и хроническая. Острое течение заболевания встречается нечасто, прогрессирует стремительно и заканчивается летальным исходом в течение 2 месяцев.
Хронический характер заболевания подразделяется на виды: стремительный, персистирующий, медленно развивающийся:
- Стремительное, агрессивное развитие сокращает сроки жизни пациента до 1 года. Прогрессирует одышка, резкое снижение веса, выраженная дыхательная недостаточность;
- Второй вид хронического фиброза протекает менее выражено. Продолжительность жизни – около 5 лет;
- Медленно прогрессирующая патология, при которой изменения, дыхательная недостаточность развиваются в течение длительного времени. Средняя продолжительность жизни составляет около 10 лет.
К основным осложнениям заболевания относятся – гипоксемическая кома, дыхательная недостаточность, в тяжелой форме, плеврит, тромбоэмболия, хроническое легочное сердце.
Причинами летального исхода могут явиться: сердечная, дыхательная недостаточность, рак легкого, тромбоэмболия. Согласно исследованиям ученых у больных фиброзом легких онкологические заболевания развиваются в несколько раз чаще, чем у здоровых людей.
Последствия и осложнения
Прогрессирующее течение пневмофиброза имеет следующие осложнения:
- Дыхательная недостаточность.
- Легочная гипертензия с постепенным нарастанием давления в малом круге кровообращения. Вторичная легочная гипертензия всегда развивается при фиброзе и появляется в первые годы болезни. На ранних протекает бессимптомно. Затем отмечается усиление одышки, выраженность которой зависит от степени давления в легочной артерии.
- Эмфизема легких.
- Рак легкого. Вдыхание асбестовых волокон индуцирует развитие не только фиброза, но и рака плевры и легкого. Рак легкого может развиться и на фоне идиопатического альвеолярного фиброза.
- Образование фиброзных полостей и кист, которые осложняются легочным кровотечением, пневмотораксом (попадание воздуха в плевральную полость вследствие повреждения легкого) и пневмомедиастинумом (скопление воздуха в клетчатке средостения при разрыве легкого, что влечет сдавление сердца и крупных сосудов).
Способы диагностики
Выявляется данная патология врачом-пульмонологом. Сначала он производит сбор жалоб больного, после чего осуществляет определенные диагностические мероприятия, для выявления самой болезни.
Таковыми является:
- Рентгенография;
- Флюорография легких;
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография);
- Анализ ткани пораженного участка (биопсия);
- Бронхоскопия;
- Общий анализ крови;
- За счет спирографии осуществляется измерения объема дыхательной функции.
Рентгенография Флюораграфия МРТ
КТ Биопсия Бронхоскопия Спирография
Дыхательная гимнастика
Проведение дыхательных упражнений способствует снятию напряжения с легких и бронхов, что облегчает состояние больного.
- Выдох с сопротивлением. Улучшает механику легких и способствует нормализации газообмена. Налить в емкость воды, приготовить трубочку для коктейля. Сделать глубокий вдох и выдохнуть через трубочку. Повторять несколько раз. Следить. Чтобы не было головокружения.
- Дыхание диафрагмальное. По счету до трех сделать глубокий выдох с привлечением мышц пресса. На четыре – вдох с помощью диафрагмы. Упражнение делать можно как лежа, так и в движении.
- Лежа на спине согнуть резко ноги в коленях, сделав при этом вдох диафрагмой. Окончательным этапом сделать вынужденный кашель для сокращения мышц.
На что обратить внимание
Выявить наличие такого недуга на ранней стадии очень тяжело, даже если имеется прикорневой тип заболевания (вызывающий на более поздних стадиях боль при вдохе). Пока заболевание только начало развиваться выявить его признаки практически никак не проявляются. Происходящие изменения в дыхательном органе могут длительное время происходить скрытно от самого человека. По статистике выявить этот патологический процесс в его начальной стадии удается только у 20% больных.
Первыми симптомами развития этого заболевания является сильная отдышка, а также кашель на вдохе. Сначала он будет сухой, однако через определенное время станет мокрым.
После этого дыхание будет становиться все более тяжелым, частым и не очень глубоким (аналогичные симптомы имеет и кистозный фиброз, когда затруднено набрать в грудь много воздуха). Не стоит игнорировать подобные проявления, это может стать причиной серьезных последствий.
Осложнения заболевания
Кистозное образование легких
Стоит знать, что одним из осложнений данного заболевания является появление кисты легких. Со временем у больного начинает повышаться температура тела, а также сбиваться ритм дыхания. Когда патология будет находиться на поздних стадиях, то пальцы и слизистая оболочка ротовой полости будет иметь синюшный оттенок. Появляется храп и возникают все более сильные боли при вдохе. Дальше пациент будет чувствовать себя только хуже, у него будет снижаться трудоспособность, быстро проявляться слабость после небольших нагрузок.
В случае, когда больному не будет оказана должна медицинская помощь, то с большой вероятностью у него может развиться также кистозный фиброз, когда внутри легкого начнут образовываться множественные кисты.
Процедуры и операции
Во время выполнения любых упражнений активно работают сердце и легкие. Специальная дыхательная гимнастика направлена на повышение функциональных возможностей легких, снижение одышки и увеличение переносимости нагрузки. В комплекс нужно включать упражнения на тренировку диафрагмального дыхания и упражнения с форсированным выдохом.
За основу можно взять дыхательные упражнения по методике П. А. Бутейко. Продолжительность дыхательной гимнастики — 10 минут, а выполнять ее нужно 3-5 раз в течение дня. Идеальным вариантом является индивидуально подобранная гимнастика. Если состояние дыхательной системы позволяет можно заниматься спортивной ходьбой.
Из процедур показана заместительная кислородотерапия, которая проводится при снижении давления кислорода крови менее 60 мм рт. ст. При хронической дыхательной недостаточности кислородотерапию проводят в домашних условиях длительно (по 18 часов в сутки) в режиме малопоточной (2-5 л/мин) подачи кислорода. При тяжелой дыхательной недостаточности используют гелиево-кислородные смеси. В домашних условиях применяются концентраторы кислорода.
Для удаления из крови циркулирующих иммунных комплексов (особенно при бронхиальной астме) применяют гемосорбцию.
Классификация фиброза
Принимая во внимание причины возникновения фиброза и его локализацию, в медицине выделяют несколько форм заболевания. Это может быть портальный, перицеллюлярный, перивенулярный, перидуктальный, септальный фиброз.
Портальный (перипортальный)
Портальный фиброз сопутствует вирусному, алкогольному и токсическому гепатиту. При данной форме заболевания фиброзные ткани формируются в области портальных трактов, к примеру, накапливаются во внутричерепных протоках, ответвлениях воротной зоны, лимфатических сосудах. Портальный фиброз диагностируют при отравлении токсическими веществами, инфицировании паразитами.
Перицеллюлярный
Перицеллюлярный фиброз развивается вокруг гепатоцитов. Патологическое состояние связано с хроническим гепатитом, длительным злоупотреблением алкогольными напитками, кардиогенным циррозом.
Перивенулярный (венулярный)
Венулярный фиброз (кардиальный) – это формирование соединительной ткани в самом центре печеночных долей, центральной вены. Заболевание формируется при сердечной недостаточности, алкогольных поражениях печени.
Перидуктальный
Перидуктальный фиброз возникает при нарушении адекватного оттока желчи из печени. Основной причиной явления могут быть сопутствующие заболевания:
- воспаление желчных протоков;
- дефекты развития желчных путей;
- билиарный цирроз.
Септальный
Септальный или мостовидный фиброз характеризуется массовой гибелью гепатоцитов, на месте них образуются перегородки соединительной ткани. Септы могут быть различной толщины, размеров.
Пораженные ткани соединяют портальные тракты, расположенные рядом, пронизывают всю толщину печеночных долек. В результате наблюдается изменение нормального строения тканей печени. Септальный фиброз – следствие хронических гепатитов любой этиологии.
Смешанный
Смешанный фиброз проявляется различными комбинациями всех типов фиброза. Данная форма является наиболее распространенной, развивается при различных заболеваниях печени, в том числе при глистной инвазии органа.
Диагностические мероприятия
Диагностика объединяет:
- Один из важнейших методов диагностирования — рентгенографическое обследование. Исследование позволяет определить изменения собственной ткани легкого и замещение ее фиброзной. На снимках точно определяется область и степень поражения;
- Компьютерная томография и МРТ;
- Ангиопульмонография. Исследование позволяет оценить кровоток в легочных сосудах, изменения сосудистой системы органа;
- Спирография. Исследование выявляет снижение механических способностей органов дыхания, оценивает степень уменьшения объема вдоха, определить увеличение частоты дыхания;
- Биопсия легких – наиболее информативный метод. Для исследования проводится забор нескольких образцов биоматериала.
Общая информация о заболевании
Предшествует фиброзу хроническое воспаление органа.
Чтобы отграничить патогенный очаг, печень начинает вырабатывать соединительную фиброзную ткань. Она плотнее, чем паренхима печени, потому на органе формируются рубцы.
Соединительная ткань содержит в себе большое количество коллагена и межклеточного вещества. Фиброзная ткань нарушает способность печени выполнять свои функции, из-за чего страдает весь организм.
Различают три типа фиброза в зависимости от происхождения:
- первичный нецирротический – возникает на фоне хронических заболеваний сердца, эхинококкоза и бруцеллеза. Проявляется процесс нарушением проходимости печеночных сосудов, в результате чего страдает питание органа;
- перипортальный – вызван заражением органа гельминтами (шистосомоз);
- наследственный фиброз (описан выше).
В зависимости от расположения очагов фиброза выделяют:
- венулярный – очаги в центре печени;
- перицеллюлярный – поражается оболочка гепатоцита (структурная единица печени);
- зональный – большие очаги фиброза, нарушается структура всего органа, он состоит сплошь из соединительнотканных тяжей;
- перидуктальный – поражена ткань возле желчных протоков;
- смешанный фиброз.
Причины патологии
Основными факторами развития патологии являются:
- Инфекционно-воспалительные поражения дыхательной системы хронического характера;
- Врожденные патологии и наследственный фактор;
- Аллергии, бронхиальная астма;
- Облучение;
- Длительный прием ряда медикаментов (антибиотики, цитостатики, сульфаниламиды);
- Заболевания инфекционной природы (туберкулез, сифилис);
- Травмы, повреждения;
- Длительное курение;
- Агрессивное воздействие негативных факторов окружающей среды;
- Профессиональные заболевания (асбестоз, антракоз, амилоз, силикоз, бериллиоз).
Точные причины, по которым начинается фиброз не всегда можно установить, и до сих пор неизвестны ученым. Факторов, которые могут спровоцировать начало заболевания достаточно много, однако их наличие не всегда приводит к болезни у каждого конкретного человека, так что, скорее всего, это зависит от совокупности обстоятельств и генетической предрасположенности.
Причины, которые могут способствовать развитию фиброза следующие:
- Длительное вдыхание загрязненного воздуха, содержащего химикаты, токсины, пыль, мелкую стружку, в том числе на вредном производстве.
- Курение.
- Последствия химиотерапии и лучевой терапии при лечении онкологических заболеваний.
- Длительная аллергическая реакция.
- Долго протекающие инфекции, воспаления, такие как пневмония, туберкулез.
- Другие заболевания, связанные с соединительной тканью, такие как артрит, ревматизм, васкулит.
- Сахарный диабет.
- Возраст старше 40 лет.
Патология является следствием воспалительных и дистрофических процессов, развивающихся в органах дыхания. К основным причинам заболевания относятся:
- Поражения инфекционно-воспалительного характера различной природы (бактериальные, грибковые, вирусные);
- Обструкции легких хронического характера;
- Наследственность, врожденный фактор;
- Общие аллергические реакции;
- Бронхиальная астма;
- Профессиональные заболевания. Повреждения и воспалительные процессы возникают в результате воздействия токсичных веществ (амилоз, силикоз, антракоз, асбестоз);
- Прием лекарственных препаратов длительное время;
- Облучение;
- Туберкулез;
- Сифилис;
- Повреждения, травмы грудной клетки;
- Интенсивное курение.
Патология подразделяется на виды, в зависимости от локализации, степени поражения:
- Диффузный пневмофиброз легких – это наиболее опасная форма заболевания, характеризующаяся множественными поражениями или изменениями всей ткани легкого. Для диффузной формы патологии характерно стремительное прогрессирование, развитие выраженной дыхательной недостаточности. В большинстве случаев состоянию сопутствует развитие плеврофиброза. Плевропневмофиброз легких – это поражение плевры, замещение ее на фиброзную ткань;
- Базальный пневмофиброз легких — это поражение нижних (базальных) отделов легкого;
- Локальный пневмофиброз легких – это разрастание фиброзной ткани на определенном участке органа;
- Прикорневой пневмофиброз легких — это поражение области соединения легкого с органами средостения. В большинстве случаев патология является следствием перенесенных заболеваний дыхательной системы (бронхиты, пневмонии), воспалительных и дистрофических процессов. Характеризуется уплотнениями на ткани легкого;
- Апикальный пневмофиброз легких — это разрастание фиброзной ткани, локализованное в верхушке органа;
- Линейный пневмофиброз легких — это фиброзные изменения собственной ткани органа. Патология возникает как результат воспалительных заболеваний дыхательной системы;
- Ограниченный пневмофиброз легких — это тканевые изменения, поражающие определенный участок органа. Очаг поражения имеет четкие границы. Патология не оказывает негативного влияния на газообмен и вентилирующие функции органов;
- Тяжистый пневмофиброз легких — это патологическое состояние, возникающее в результате хронических воспалительных процессов в легких.
Основным клиническим проявлением патологии является одышка, изначально возникающая при физических нагрузках, в дальнейшем присутствует постоянно, независимо от физической активности.
К общим симптомам заболевания относятся:
- Приступы кашля, изначально сухого, с течением времени – с отделяемой мокротой;
- Постоянно присутствующий болевой синдром в грудной клетке;
- Цианоз кожных покровов;
- Снижение весовых показателей;
- Слабость, быстрая утомляемость;
- Хрипы в легких;
- Колебания показателей температуры.
С развитием патологии присоединяются следующие признаки:
- Видоизменяются пальцы на руках. Фаланги становятся толще, ногти — плотными и выпуклыми;
- Кашель с кровью.
Опасность пневмофиброза легких заключается в возможном развитии тяжелых осложнений: сердечная, дыхательная недостаточность, рак легкого, тромбоэмболия. Научные исследования доказали, что риск развития онкозаболеваний у больных пневмофиброзом в несколько раз выше, чем у здоровых людей. Поэтому важно своевременная, комплексная корректирующая терапия, нормализующая состояние пациента, не допускающая развитие осложнений.
После диагностирования заболевания, специалист назначает комплексную терапию, задачей которой является снятие симптомов патологии, блокирование разрастания соединительной ткани.
Народные средства
В первую очередь следует выполнять мероприятия, направленные на предотвращение развития фиброза легких. Во многих случаях к фиброзу легких приводят заболевания дыхательной системы, в частности пневмония, которая может привести к замещение легочной ткани на соединительную при отсутствии лечения, самостоятельной отмены пациентом антибактериальной терапии, не соблюдении рекомендаций врача. Поэтому крайне важно при появлении первых симптомов заболевания не пренебрегать своими состоянием, а обратиться к специалисту и строго следовать его назначениям. Кроме того, такие заболевания, как хронический бронхит с явлением бронхообструкции, бронхоэктатическая болезнь легких, хроническая обструктивная болезнь легких, при длительном течении процесса также могут привести к развитию фиброза. Учитывая это, важно избегать факторов, воздействие на организм которых приводит к обострению процесса. С этой же целью рекомендуется ежегодная вакцинация против гриппа. Людям, вынужденным длительное время использовать антиаритмические препараты, необходимо внимательно относиться к появлению симптомов со стороны органов дыхания. В случае их обнаружения следует незамедлительно обратиться за помощью к врачу, а также настоятельно рекомендуется не забывать о ежегодном прохождении рентгенологического исследования органов грудной клетки.
Отдельное внимание нужно уделить людям, работающих на производствах с профессиональными вредностями. Длительно вдыхание органической и неорганической пыли приводит к развитию заболеваний легких, в конечном итоге приводящих к фиброзу. Поэтому не стоит пренебрегать техникой безопасности, в частности использованием специальных приспособлений, защищающих верхние отделы дыхательной системы.
Рецепты народной медицины в некоторой степени помогают облегчить общее состояние человека, страдающего фиброзом легких. Например, прекрасным эффектом обладает отвар из ягод шиповника и корня девясила. Для его приготовления следует измельчить перечисленные компоненты, затем 4 столовые ложки сухого сырья залить 4мя стаканами воды и поставить на медленный огонь. После закипания следует подержать на огне еще в течение 15 мин. Затем полученный отвар заливается в термос и настаивается 3 часа, после чего тщательно процеживается. Рекомендуется принимать по половине стакана 3 раза в день перед едой. Курс прием составляет от 1 до 2 месяцев. Важно не прерывать курс приема и всегда иметь под рукой готовое средство. Комбинация из шиповника и девясила способствует разжижению мокроты, тем самым облегчается ее отделение. Кроме того, данный отвар защищает легочную ткань от воспалительных процессов.
Также широко используется рецепт с использование анисового семени. Для приготовления данного средства следует предварительно подготовить 1 столовую ложку анисовых семян, которые заливаются 1 стаканом холодной воды. Полученная смесь ставится на огонь и доводится до кипения, после чего сразу же убирается с плиты. Рекомендуется употреблять полученное средство по половине стакана 1 раз в день.
Лечение диффузного пневмофиброза
В основе лечения заболевания лежит в первую очередь устранение его причины. Так, если пневмофиброз был спровоцирован какими-либо вредными факторами – то необходимо устранить их в кратчайшие сроки.
Если в роли этиологического фактора выступил инфекционный агент, то назначается антибактериальная или противовирусная терапия в зависимости от конкретного возбудителя.
При запущенной форме заболевания, не поддающейся медикаментозному воздействию, показано оперативное лечение.
Анализы и диагностика
В диагностике используются:
- Флюорография и рентгенография легких. Как скрининговый метод используется флюорография. Фиброз корней легких на флюорограмме наблюдается при бронхитах, бронхите курильщика, профессиональных заболеваниях легких. На флюорограмме это выглядит так:
При пневмокониозах определяется измененный легочный рисунок за счет диффузного фиброза, имеющего сетчатую или ячеистую форму, преимущественно в нижних и средних отделах. Выявляются также линейные затемнения неправильной формы, отражающие фиброз вокруг бронхов и сосудов. При туберкулезе в верхних долях определяется сгущение и деформация легочного рисунка, может быть линейный пневмофиброз, а к корню легкого отходит фиброзная дорожка. При цирротическом туберкулезе фиброзные изменения преобладают над распространенностью инкапсулированных очагов.
Единичный фиброзный тяж в легких, как рентгенологический признак, выявляется после перенесенного воспалительного процесса (пневмония, туберкулез). Единичный фиброзный тяж не опасен и не сказывается на функции дыхания, хотя обратного развития его не бывает. Гораздо опаснее распространённый (диффузный) тяжистый пневмофиброз, который формируется при идиопатическом фиброзирующем альвеолите. Потом появляются диффузные изменения в виде мелкосетчатой деформации легочного рисунка.
Они носят двухсторонний характер и выражены в отделах легких над диафрагмой. Характерно уменьшение объема легких, поэтому отмечается высокое стояние купола диафрагмы. При прогрессировании заболевания прогрессируют фиброзные изменения и дыхательная недостаточность.
- Высокочувствительным методом для выявления пневмофиброза является компьютерная томография с высоким разрешением (ВРКТ). Именно она позволяет определить его выраженность, распространенность, характер и динамику изменений. Использование тонких срезов и пространственная реконструкция при этом методе увеличивает возможности пространственной визуализации. КТ-картина идиопатического легочного фиброза на ранней, экссудативной стадии представлена затемнениями по типу «матового стекла». В последующем формируются двусторонние базальные изменения в виде «сотового легкого» и тракционные бронхоэктазы. Картину «сотового легкого» дают кисты 3-10 мм с толстыми и четкими стенками.
- Трансбронхиальная криобиопсия органа, которая по точности сопоставляется с хирургической биопсией.
- Исследование функции внешнего дыхания. Снижение эластических свойств легких за счет развития крупных фиброзных полей и утолщения межальвеолярных перегородок проявляется рестриктивными нарушениями, снижением форсированного выдоха и жизненной емкости легких.
Причины возникновения диффузного пневмофиброза
Причины развития пневмофиброза весьма обширны и разнообразны. Среди факторов, способствующих разрастанию соединительной ткани на месте нормальной легочной, выделяют:
- воспалительные заболевания легких различной этиологии. Особое место в этой большой группе занимают грибковые и бактериальные пневмонии;
- туберкулез легких;
- обструктивная болезнь легких с хроническим течением (ХОБЛ);
- паразитарное поражение бронхолегочной системы;
- отравлением токсинами и ядами, которые обладают высокой тропностью к тканям респираторного тракта;
- патологии соединительной ткани любого генеза и локализации;
- отягощенный наследственный анамнез (кто-либо из родителей болел очаговым пневмофиброзом).
Провоцирующие факторы к развитию заболевания
К факторам, которые создают благоприятные условия для развития заболевания, можно отнести:
- травматические повреждения грудной клетки и органов, которые в ней располагаются;
- различные заболевания сердечно-сосудистой системы, одним из проявлений которых является кровяной застой в малом круге;
- длительная лучевая терапия;
- вредные условия труда – постоянное вдыхание пылевых частиц, вредных и ядовитых газов.
Причины и факторы риска
По причинам происхождения такое заболевание разделяется на интерстициальный, а также идиопатический фиброз легких. У каждого из них имеются свои факторы, приводящие к возникновению патологии. Однако у идиопатического типа заболевания точных причин пока не выявлено. Предполагается только, что таковыми может являться отсутствие нормального сна у человека.
Что касается интерстициального вида, то у него целый ряд провоцирующих причин, начиная от воспалительных заболеваний (фибринозный плеврит), аллергии, облучение и до туберкулеза, а также инфекционные заболевания, работа в тяжелых пыльных условиях и т.д.
Что касается интерстициального вида, то у него целый ряд провоцирующих причин, начиная от воспалительных заболеваний (фибринозный плеврит), аллергии , облучение и до туберкулеза, а также инфекционные заболевания, работа в тяжелых пыльных условиях и т.д.
Причины болезни
По причине происхождения фиброз делится на интерстициальный и идиопатический. Первый тип возникает вследствие воздействия на легкие внешних неблагоприятных факторов. Причины возникновения второго типа фиброза медициной пока достоверно не выяснены, но данный тип отличается агрессивностью распространения на ткани легкого. К интерстициальному типу относится фиброз, вызванный причинами:
- вдыханием вредных фракций пыли с бериллием и диоксидом кремния;
- лекарственными препаратами: антибиотики, химиотерапия;
- инфекционными болезнями: туберкулез (приводит к циррозу легкого), атипичная пневмония, эмфизема легких.
Особенности хронических болезней легочной ткани (эти болезни называют интерстициальные) связаны с воспалительными процессами в интерстициальной ткани (так называют соединительную ткань легких). Часть этой ткани называется интерстиция. Через эту ткань проходят мелкие кровеносные сосуды, через которые осуществляется функция газообмена (углекислый газ – на выдох, кислород забирается для перенесения клеткам организма).
В здоровом состоянии интерстициональная ткань очень тонкая и практически не видна при рентгеновском обследовании. А вот при хронических заболеваниях она начинает по причине воспаления утолщаться, покрываться отеками и рубцами (развивается тот самый плевропневмофиброз). Самым простым симптомом этого преобразования является одышка.
Пневмофиброз – это следствие воспалительных и/или дистрофических процессов легких, при котором легочная ткань замещается соединительной. При этом отмечается формирование «сотового легкого» с образованием полостей и кист в самом легком. Фиброз – это и есть “дырчатое” поражение ткани легкого.
Пневмофиброз принадлежит к общей группе пневмосклеротической легочной патологии наряду с пневмосклерозом и циррозом легких. Такие состояния между собой отличаются тем, что из всех для пневмофиброза характерна самая медленная скорость разрастания соединительной ткани.
Справочно. Чаще пневмофиброз развивается у лиц мужского пола.
В настоящее время пневмофиброз встречается, к сожалению, все чаще. Объясняется это тем, что:
- Постоянно возрастает влияние вредных веществ на легкие. Воздух, которым мы дышим, с каждым днем становится все грязнее и медленно разрушает легочную ткань.
- Увеличивается частота хронизации патологических процессов в легочной ткани, которые неуклонно ведут к развитию пневмофиброза. Основа пневмофиброза – это постепенное изменение эластичности легких, ухудшение процессов газообмена.
Вытеснение соединительной тканью легочной ткани происходит постепенно. В целом, динамику такого процесса можно охарактеризовать несколькими этапами развития:
- Прогрессирующая гипоксия в легких. Недостаток кислорода активизирует фибробласты – клетки соединительной ткани, которые при гипоксии начинают активно продуцировать коллаген. Именно этот, постоянно образующийся, коллаген и представляет собой ту соединительную ткань, которая замещает легочную.
- Нарушение вентиляции легких. При нормальных физиологических условиях ткань легких эластичная и активно участвует в процессе дыхания. При повышении эластичности легочной ткани организму становится сложнее растягивать ее, чтобы совершать полноценные дыхательные движения. В таких условиях давление внутри легких начинает повышаться, стенки альвеол сдавливаются. В норме альвеола при вдохе должна расправляться, но так как пневмофиброз постепенно охватывает легкое, многие альвеолы уже не могут выполнять своих функций, так как поражены соединительной тканью. В свою очередь, соединительная ткань не обладает достаточными эластичными свойствами и альвеолы, которые теряют свою эластичность, перестают участвовать в дыхательных движениях. Это происходит потому, что слабым альвеолам практически не нужно усилий для растяжения, давление в них понижается и они просто начинают спадаться. Такие участки исключаются из процесса дыхания, в них не попадает кислород, функциональная поверхность легких уменьшается.
- Нарушение дренажных функций. Воспаление стенки бронхов приводит к ее отеку. Способность к оттоку воспалительного секрета (экссудата) значительно снижается и происходит его накопление. На фоне постоянного скапливания воспалительной жидкости происходит развиваются благоприятные условия для возникновения инфекции, которая приведет к воспалению всех остальных участков легкого. Бронхи при этом начинают закупориваться, внутрилегочное давление меняется и доля или участок легкого с такими пораженными бронхами начинает спадаться, не принимая участия в совершении дыхательных движений.
- Нарушение лимфо- и кровообращения. Рост соединительной ткани приводит к сдавлению легочных сосудов. В таких артериях и венах начинают развиваться застойные явления. В случае длительности такого положения застойная жидкость начинает пропотевать сосудистые стенки, образуя участки выпота. Такие участки, не находя выхода, начинают также замещаться соединительной тканью, еще более ухудшая состояние легких.
Справочно. Итогом таких нарушений становится дыхательная недостаточность.
- Пневмонии.
- Сифилис.
- Туберкулез.
- Хронические обструктивные заболевания легких.
- Наследственность.
- Постоянное вдыхание пыли, вредных газов.
- Заболевания сердечно-легочной системы с явлениями застоя.
- Травмы грудной клетки.
- Ионизирующее излучение.
- Гипоксия.
- Применение некоторых лекарственных веществ с высоким профилем токсичности.
- Грибковые, вирусные, бактериальные инфекции легких.
- Ателектаз легких.
- Фиброзирующие альвеолиты.
- Силикоз и другие профессиональные заболевания легочной ткани.
- Васкулиты.
Любая из указанных причин рано или поздно становится непосредственной причиной утраты легочных функций вследствие разрастания соединительной ткани.
Справочно. При ослабленном иммунитете даже незначительные инфекции бронхов и легких ускоряют развитие пневмосклероза.
Последствия пневмофиброза легких очевидны – неуклонное прогрессирование разрастания соединительной ткани ведет к потере жизненной емкости легких, утрате функционально активной легочной ткани, обеднению крови кислородом, гипоксии и развитию дыхательной недостаточности что в итоге в подавляющем большинстве случаев становится причиной летального исхода пациентов.
Не стоит забывать и о развитии легочно-сердечной недостаточности вследствие пневмофиброза. Последствия такого процесса сопровождаются потерями сознания, отечным синдромом и развитием гипертрофии правого желудочка.
В целом, симптоматика пневмофиброза зависит от его разновидности, но существуют общие признаки, которые наблюдаются у всех пациентов:
- Развитие кашля с отделением вязкой мокроты, в которой присутствует кровь и гной.
- Боль в грудной клетке, усиливающаяся при кашле.
- Посинение кожи, которое сначала начинается с акроцианоза, а затем распространяется на всю поверхность кожи. Такое явление связано с нарастающей гипоксией.
- Слабость, усталость.
- Потеря массы тела.
- Частое чередование пониженной и повышенной температуры тела.
- Позже появляются хрипы в легких.
- Выбухание шейных вен.
- Усиление симптоматики основного заболевания, которое и стало причиной пневмофиброза.
Прогрессирование заболевания сопровождается появлением характерных признаков:
- Изменение пальцев верхних конечностей («пальцы Гиппократа») – при этом фаланги утолщаются, ногти могут приобретать вид часовых стекол.
- Развитие кровохарканья, как признака недостаточности в малом круге кровообращения.
По своим формам пневмофиброз бывает разным в зависимости от причины, обширности поражения и скорости распространения.
Основными факторами развития патологии являются:
- Инфекционно-воспалительные поражения дыхательной системы хронического характера;
- Врожденные патологии и наследственный фактор;
- Аллергии, бронхиальная астма;
- Облучение;
- Длительный прием ряда медикаментов (антибиотики, цитостатики, сульфаниламиды);
- Заболевания инфекционной природы (туберкулез, сифилис);
- Травмы, повреждения;
- Длительное курение;
- Агрессивное воздействие негативных факторов окружающей среды;
- Профессиональные заболевания (асбестоз, антракоз, амилоз, силикоз, бериллиоз).
Как лечить фиброз легких — препараты и методы
Поскольку патология часто выступает осложнением других заболеваний, то для эффективного лечения фиброза легких в первую очередь важно выявить и устранить основную патологическую причину.
Фиброзное изменение тканей — необратимый процесс. Поэтому специфического лечения фиброза легких не существует. Подход должен быть индивидуальным, комплексным и направлен он на то, чтобы остановить разрастание соединительной ткани и не допустить развития вторичной инфекции.
Методы в терапии фиброза таковы:
- Медикаментозное лечение в зависимости от основной причины и прием гормональных препаратов.
- Дыхательные упражнения, легкий бег, ходьба.
- Кислородные ингаляции.
- Здоровое питание, правильный режим труда и отдыха, отсутствие высоких физических нагрузок.
- Хирургическое вмешательство используется при тотальном фиброзе поздней стадии и заключается в пересадке легкого.
Для лечения фиброза легких доктор может назначить такие препараты:
- цитостатики (Циклофосфамид);
- глюкокортикоиды (Преднизолон по 0,5-1 г в сутки с дальнейшим постепенным снижением дозировки);
- иммунодепрессанты (Азатиоприн по 20-50 мг 3 раза в сутки);
- антибиотики при наличии инфекционно-воспалительного процесса;
- бронхолитики при сильном кашле;
- сердечные гликозиды при развитии сердечной недостаточности;
- витамины, общеукрепляющие средства.
Пример дыхательной гимнастики:
1. Наберите в легкие воздуха и держите 5-15 секунд.
2. Губы при этом плотно сожмите, но щеки не раздувайте.
3. С силой выпустите из легких немного воздуха.
4. Медленно выдыхайте оставшийся воздух.
Выполняйте это упражнение 3-4 раза в день, а для профилактики 1-2 раза.
Если фиброзный процесс остановить нельзя, то показана операция по пересадке легкого или удалению его пораженных участков.
Причины заболевания
Причинами появления пневмофиброза легких могут стать:
- табакокурение;
- острые и хронические инфекции дыхательных путей;
- туберкулез;
- бронхиальная астма;
- травмы грудной клетки;
- облучение;
- загрязненный воздух (чаще всего на производстве);
- генетические особенности (отсутствие в организме одного из печеночных ферментов, выполняющих роль протектора бронхолегочных тканей).
Табакокурение – одна из основных причин хронической обструкции легких.
Наличие одновременно нескольких причин увеличивает в разы вероятность прогрессирования и ухудшают прогнозы.
Заболевания, с которыми связан фиброз
Тяжистый тип недуга, который способствует превращению обычной лёгочной ткани в соединительную, может развиваться на фоне:
- альвеолита, симптомом которого является дыхательная недостаточность. Является предшественником болезни;
- асбестоза (заболевания, которое проявляется из-за частого контакта с пылью от асбеста);
- микозы лёгких (поражения грибком тканей у пациентов со слабым иммунитетом);
- сахарного диабета;
- лёгочных травм;
- туберкулёза в легких (недуга инфекционного типа, который развивается из-за воздействия на лёгкие микобактерий).
Часто у пациентов развивается прикорневой фиброз. «Основой» для его прогрессирования в большинстве клинических ситуаций является хронический бронхит. На ранних стадиях недуг протекает практически бессимптомно, но по мере прогрессирования симптомы становятся более выраженными. Соединительная ткань разрастается, что приводит к нарушению функционирования лёгких. Важно вовремя диагностировать недуг и начать его лечить, чтобы не возникли более тяжёлые осложнения.
Фиброз лёгкого
Как появляется фиброз?
Степень процесса определяется скоростью разрушения коллагена и его количеством. Обратимость процесса определяется функциями макрофагов и особенностями природного вещества. В составе очага разрастания тканей находятся активные и пассивные соединительные элементы. Образование активных элементов происходит в процессе вырабатывания соединительной ткани. Они состоят из большого количества клеток. Пассивные элементы содержат недостаточно клеток, поэтому развивается коллапс и обширные некротические поражения.
Легче всего справляться организму и врачам с фиброзами, в составе которых в большом проценте находятся активные элементы. Ткани, состоящие из пассивных септ, чаще перерождаются в устойчивые воспаленные участки, поэтапно угнетая функции органа. Повреждение тканей приводит к тому, что начинается энергичная выработка биологических компонентов. В итоге они катализируют не только восстановление поврежденных клеток, но и разрастание фиброзной ткани.
Диагностика фиброзных изменений в легких
К диагностическим процедурам, позволяющим выявить пневмофиброз, относятся:
- Рентгенография. Обследование точно выявляет место локализации, степень поражения патологии, изменения структуры органа;
- Изменения кровотока в сосудах легких, нарушения в сосудистой системе дыхательной системы, определяет ангиопульмонография;
- Компьютерная и магнитно-резонансная томографияя;
- Проведение спирографии. Процедура позволяет определить снижение механических способностей органов дыхания, оценить степень уменьшения объема и увеличение частоты дыхания;
- Биопсия.
После прослушивания дыхания фонендоскопом, во время тщательных расспросов врач устанавливает:
- характер жалоб;
- когда началось проявление симптомов;
- наличие вредной работы;
- наличие подобных заболеваний в семье;
- наличие неблагоприятной экологической обстановки;
- наличие сопутствующих заболеваний;
Первичные признаки можно также установить визуально, например синюшность кожи и увеличенный вид легких. После этого терапевт направляет пациента к пульмонологу и на специальные исследования, как лабораторные так и инструментальные.
Основные методы диагностики:
- Анализ крови — позволяет установить наличие инфекции в организме и уровни основных показателей здоровья человека.
- Рентгенография —врач по снимкам изучает уплотнения и очаги фиброза.
- Тест функции дыхания — врач, пользуясь специальным прибором, оценивает объем легкого.
- Компьютерная томография — дополняет рентгенографию, позволяет сделать более детальные и понятные снимки для изучения.
- Бронхоскопия — в бронхи вводится бронхоскоп, с его помощью врач оценивает характер и расположение воспаления, внутреннее состояние бронхов и степень выраженности мокроты.
- Биопсия тканей легкого — во время бронхоскопии или хирургическим путем получают небольшой участок ткани, который исследуется в лаборатории.
В каких случаях возможен благоприятный исход
Медленно прогрессирующее хроническое заболевание характеризуется достаточно плавным, продолжительным развитием заболевания. Пациент, при адекватном лечении и отсутствии сопутствующих патологий сердечно-сосудистой системы, может прожить десять и более лет.
Благоприятный прогноз врачи могут дать при диагностике у больного очагового фиброза. Если заболевание не прогрессирует, то симптоматики, ухудшающей качество и продолжительность жизни и приводящей к гибели пациента, не наблюдается.
Причины развития болезни
Появление фиброза чаще всего провоцируется хроническим воспалением органа, постоянными травмами, воздействием радиации, проблемами с иммунитетом, аллергией или особенностями иммунитета. Конкретный список причин зависит от того, в каком органе началось разрастание соединительной ткани. Фиброз сердца возникает в результате воздействия одного или комбинации следующих факторов:
- изменения, происходящие в организме с возрастом;
- ревматические процессы;
- перенесенный инфаркт;
- прогрессирующая кардиомиопатия.
Фиброзный перикардит чаще всего развивается на фоне прогрессирующего ревматизма. Также немалую роль в его формировании играют инфекционно-аллергические процессы. Возрастает риск формирования недуга у пациентов, страдающих от болезней сердца. Сильные удары по корпусу, отеки, различные инфекции могут спровоцировать разрастание соединительной ткани.
Фиброзное кольцо, образуемое между позвонками, считается одним из естественных форм развития дегенеративно-дистрофических поражений. Остеохондроз, сколиоз и прочие отклонения в строении позвоночника заканчиваются воспалительным разрастанием соединительных тканей. Фиброзное кольцо в норме состоит из плотных пучков соединительных тканей и кольцевидных внутренних волокон. Они пересекаются в разных плоскостях, образуя защитную оболочку. Патологией считается разрастание этих тканей.
В случае с печенью основной причиной фиброза являются различные гепатиты и аутоиммунные нарушения. Хроническое воспаление желчевыводящих путей также может привести к разрастанию соединительной ткани. Появление рубцовой ткани в легких чаще всего связано с курением, пневмонией, туберкулезом и продолжительным приемом антибиотиков.
Классификация
| Тип | Подтип | Характеристика |
| По характеру распространения | Линейное одностороннее поражение | Поражается одно легкое |
| Двустороннее линейное | Поражает оба легких | |
| Локальное линейное | Изменению подлежит небольшой очаг органа | |
| Диффузное | Поражается все легкое | |
| По причинам образования | Интерстициальный | Заболевание, вызванное негативными факторами окружающей среды |
| Идиопатический фиброз | Неустановленная причина развития | |
| По локализации | Апикальный | Нарушение вентиляции затрагивает верхнюю часть органов |
| Прикорневой фиброз | Повреждение ограниченных участков около корней легких | |
| Корневой | Возникает в корне |
Симптомы недуга
Первые 2 стадии любого фиброза практически себя не проявляют. Если образование состоит из активных элементов, то в 80% случаев оно рассасывается самостоятельно. Поэтому на протяжении жизни многие люди сталкиваются с фиброзами, но не замечают их. Что касается конкретных признаков, то они определяются тем, какой орган подвержен недугу. При легочном фиброзе у больного появляется отдышка, отеки, сухой кашель, боли за грудиной, учащенное сердцебиение. Отдышка и кашель сначала появляются после нагрузок, а затем и в состоянии покоя.
Маточный фиброз сопровождается болью в малом тазу, болезненными ощущениями во время соития, кровотечениями. Сердечный фиброз начинается со скачков давления, которые принимают затем устойчивый характер. Сердце перестаёт нормально работать, устойчивость к нагрузкам падает. При печеночном фиброзе состояние больного зависит от степени прогрессирования воспаления. У некоторых наблюдается небольшая слабость, в то время как другие люди жалуются на кровотечения, сухость кожи и тошноту.