Цервицитом называется воспалительный процесс в шейке матки. Он чаще расположен во влагалищном сегменте в области шеечного канала. Цервицит также называют эндоцервицитом, подразумевая воспаление во внутренней оболочке цервикального канала. Заболевание требует обязательного лечения, так как опасно распространением патологии на верхние отделы полового аппарата, в частности, матку. Особенно это касается инфекционного цервицита, который встречается у многих женщин.
А теперь остановимся на этом подробнее.
Общие сведения
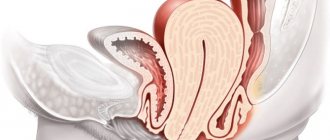
Цервицит – это болезнь, при которой у женщины развиваются воспалительные инфекционные процессы в шейке матки. Чтобы более точно определить суть этого заболевания, необходимо знать о строении половых органов матки женщины. Шейка продолжает тело матки, расположенное между влагалищем и полостью матки. Цервикальный канал проходит по центру шейки и соединяет влагалище и полость матки. В цервикальном канале содержится слизистая пробка, которая не позволяет микроорганизмам из внешней среды проникнуть во внутренние репродуктивные органы.
Причины заболевания
Воспаление во внутреннем или наружном участке маточной шейки начинается после того, как инфекция проникнет на слизистую оболочку. При этом густая защитная слизь начинает разжижаться, и образуется воспаление.
Болезнетворная микрофлора (хламидий, гонококков, трихомонад, трепонем и других возбудителей) может проникнуть в шейку при половом акте. Через кровь и лимфу из других органов может произойти проникновение условно – патогенных микроорганизмов (кишечной палочки, стафилококков, стрептококков и грибов).
К причинам появления цервицита относят различные болезни, при которых снижается общий и местный иммунитет:
- Урогенитальные инфекции, которые передаются при половом контакте.
- Заболевания аутоиммунного и ревматического характера.
- Гормональные нарушения.
- Аллергическая реакция на противозачаточные средства (спермициды и латекс).
- Аборты и маточные выскабливания.
- Разрывы маточной шейки при родах (очень важно, чтобы все разрывы были качественно зашиты).
- Беспорядочные половые связи и ранняя сексуальная жизнь.
- Несоблюдение личной гигиены (неправильное применение тампонов и вовремя не снятая спираль).
- После тяжёлых, перенесённых инфекций, иммунодефицит на фоне ВИЧ.
- Спринцевание растворами, которые вызывают пересушивание слизистой влагалища и приводят к нарушению микрофлоры.
- Систематическое и неконтролируемое применение антибиотиков.
- Наличие у женщины новообразований.
Цервицит сам по себе возникает редко. Чаще он сочетается с другими заболеваниями в половой сфере женщины: псевдоэрозия, кольпит, бартолинит и другими.
Виды цервицита
Прежде всего, специалисты подразделяют цервицит на инфекционную и неинфекционную форму заболевания. Все же более часто диагностируется инфекционный цервицит, вызванный болезнями, которые передаются половым путем. В свою очередь, причинами неинфекционной формы болезни часто становятся травмы, наличие новообразований, химическое или радиационное влияние. По оценке локализации заболевания принято различать эндоцервицит (в данном случае речь идет о воспалении слизистой цервикального канала) и экзоцервицит (поражается влагалищная часть шейки матки).
Течение заболевания может быть как острым, так и хроническим. Если своевременное лечение заболевания не было предпринято, развивается хронический цервицит. Оценка вида возбудителя болезни позволяет выделить специфический и неспецифический цервицит.
Типы
Ученые, много лет изучающие заболевания шейки матки, провели классификацию цервицита. Каждому типу характерна своя симптоматика, но для точной диагностики все равно потребуется лабораторное и аппаратное обследование.
Острый
При острой форме патологии шейки воспаление затрагивает эндоцервикальные железы, но также может в этот процесс быть вовлечен плоский эпителий. На начальной стадии появляются гнойные выделения.
По мере прогрессирования болезни возникают боли, повышается температура, наблюдаются приливы.
Хронический
Если шейка матки поражена разными видами патогенных бактерий, грибков, вирусов то у женщины начнется сильный воспалительный процесс. Хроническая форма болезни может стать следствием неправильной гигиены, частой смены партнеров.
Заподозрить проблему можно по характерной симптоматике:
- гнойные и слизистые выделения;
- болезненные ощущения (тупые);
- зудение и жжение во время мочеиспускания;
- после половых актов появляются кровянистые выделения;
- отечность слизистых.
Гнойный
Заболевание передается во время сексуальных контактов (возбудители – гонококки, трахомы). На шейке матки поражаются субэпителиальные и цилиндрические слои эпителия. Параллельно у пациенток практически всегда диагностируется уретрит.
Вирусный
Воспаление шейки начинается после незащищенного полового контакта. У пациенток могут поражаться не только внутренние, но и наружные ткани. Заподозрить наличие проблемы можно по следующим симптомам:
- выделения (гнойные, слизистые);
- сильное зудение;
- болезненные ощущения в нижней части брюшины.
Причины цервицита
Основной причиной цервицита являются заболевания, которые передаются половым путем. При развитии определенной болезни, передающейся половым путем, постепенно происходит разжижение густой слизи, вследствие чего начинается воспаление слизистой оболочки. После этого инфекция начинает распространяться на основу шейки матки. Ввиду таких изменений микробы постепенно попадают в матку, придатки, позже распространяются в мочевой пузырь, почки и другие органы. В итоге в полости малого таза женщины развиваются патологические явления, вплоть до перитонита.
Если основной причиной развития цервицита у женщины считаются венерические болезни, то врачи также выделяют целый ряд факторов, которые способствуют развитию данного заболевания. Риск развития цервицита значительно возрастает, если женщина была инфицирована вирусом герпеса или вирусом папилломы человека. Цервицит может настичь девушку в период, когда она только начинает активную половую жизнь. Также цервицит шейки матки может проявиться как последствие механического либо химического раздражения (речь идет о противозачаточных либо гигиенических средствах). В некоторых случаях воспалительный процесс возникает как следствие аллергической реакции организма на латекс, другие компоненты противозачаточных средств либо средств личной гигиены.
Фактором, провоцирующим заболевание, также является ослабленный иммунитет вследствие других соматических заболеваний. Кроме того, цервицит может развиваться вследствие травм, нанесенных в процессе аборта или родов (в данном случае важно качественно ушивать все разрывы промежности и шейки матки, полученные в родовом процессе), при опущении половых органов у женщин. Также заболевание часто поражает женщин, вступивших в климактерический период.
Все описанные выше причины способствуют активному размножению микроорганизмов, отнесенных к группе условно-патогенных (стафилококки, стрептококки, энтерококки, кишечная палочка). При нормальном состоянии здоровья женщины такие микроорганизмы присутствуют в микрофлоре влагалища.
Препараты для лечения цервицита
Современная медицина знает много методик, при помощи которых можно лечить цервицит. Прежде всего устраняют провоцирующие факторы (гормональный сбой, слабый иммунитет) и обязательно сопутствующие патологии.
Лечение заболевания предполагает назначение больной женщине антибактериальных и противовирусных препаратов в зависимости от выявленного возбудителя и формы протекания недуга. Если причина развития цервицита — хламидии, показан прием антибактериальных препаратов, входящих в тетрациклиновую группу (тетрациклин, доксициклин).
Могут использовать средства из макролидов (эритромицин, джозамицин) и препараты группы хинолинов (таривид). При кандидозной форме обязательна системная терапия противогрибковыми средствами (флуконазол, натамицин).
При затухании основных симптомов заболевания женщинам назначается местное лечение: обработка влагалища и шейки матки 1 -2%-м раствором хлорофиллипта, 3%-м раствором димексида или раствором нитрата серебра.
Лечение вирусных цервицитов
Лечить цервицит вирусной природы проблематично. Так, при генитальном герпесе назначают длительное курсовое лечение противовирусными препаратами (ацикловир, валтрекс), витаминотерапию, специфический противогерпетический иммуноглобулин, иммуностимулирующие средства, местное применение мазей (госсипол, мегасин, бонафтон).
Для устранения папилломавирусного поражения назначают интерфероны, цитостатики, а при необходимости удаляют кондиломы. Если воспаление имеет атрофический характер, то для восстановления влагалищного и маточного эпителия, баланса микрофлоры и ткани шейки матки применяют женские гормоны.
При цервицитах вирусной этиологии, чтобы избежать повторного заражения, лечение по схеме должна проходить не только женщина, но и ее половой партнер. Даже если у мужчины нет признаков болезни, это не значит, что он не заражен. Хламидиоз, гонорея и трихомониаз у мужчин могут протекать бессимптомно.
В любом случае женщине назначают местную терапию. Это могут быть свечи, тип которых зависит от возбудителя. Например, при грибковом поражении эффективны свечи микогал, клотримазол, дафнеджин. Если цервицит вызван бактериями, назначают свечи гексикон, пимафуцин, тержинан.
Кстати, препараты тержинан, неопенотран форте — L, тантум роза оказывают не только противовоспалительное действие, но и снижают болевой синдром.
Лечение хронического цервицита
Если имеется хроническое воспаление (цервицит, эндоцервицит), которое вызвало истощение слизистой оболочки шейки матки, применяют гормональные препараты в местной форме (овестин, эстриол).
Медикаментозная терапия хронического цервицита не всегда дает положительные результаты, поэтому прибегают к таким хирургическим методам, как лазеротерапия, диатермокоагуляция, криотерапия.
Параллельно с этим проводится лечение сопутствующих заболеванию патологий (функциональных нарушений, кольпита, эктропиона, сальпингоофорита) и восстанавливается нормальная микрофлора.
Для того чтобы врач мог контролировать весь процесс лечения, женщине периодически назначается кольпоскопия, берутся мазки для лабораторного обследования, проводится осмотр шейки матки.
Симптомы цервицита
Чаще всего симптомы цервицита у женщин практически не проявляются, либо возникают только стертые признаки заболевания. Возможно периодическое появление небольших выделений из влагалища, которые преимущественно имеют слизистый характер. Если у женщины развивается гонорейный цервицит, то выделения приобретают желтый оттенок, если болезни сопутствует трихомониаз, выделения будут пенистыми. При молочнице выделения из влагалища приобретают творожистую консистенцию. Как правило, более интенсивными выделения при цервиците бывают в первые дни после того, как окончились месячные.
Также у больной цервицитом отмечается наличие периодических дискомфортных ощущений внизу живота. Впрочем, при сопутствующих болезнях, которые передаются половым путем, ощущения могут быть более интенсивными. При этом, в зависимости от болезни, боль может быть как тупой, так и сильной, режущей. Женщина, болеющая цервицитом, может ощущать неприятные ощущения либо боль сразу же после сексуального контакта. Иногда после полового акта выделяется небольшое количество крови либо розоватых выделений. Еще один симптом – позывы к мочеиспусканию, которые впоследствии оказываются ложными. Женщине может доставлять беспокойство зуд и раздражение половых органов, ощущение жжения в процессе мочеиспускания.
Впрочем, все эти симптомы проявляются далеко не во всех случаях цервицита. Поэтому вполне объяснимым является тот факт, что цервицит выявляют у пациентки случайно, при проведении профилактического осмотра либо при исследовании по поводу других заболеваний.
Если инфекция распространяется и поражает другие органы, симптомы становятся ярко выраженными: у больной поднимается температура, ее беспокоят головные боли, тошнота, могут отмечаться обмороки и очень сильная боль в животе. В таком случае нужно немедленно обращаться за помощью к врачу.
Первые признаки цервицита
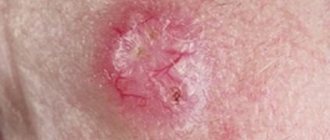
При остром цервиците признаки заболевания заметны сразу. У женщины появляются обильные выделения слизисто-гнойного характера и боль внизу живота. При гинекологическом осмотре хорошо заметен отек и гиперемия цервикального канала, выпячивание слизистой, нарушение ее структуры (кровоизлияния). Дискомфортные ощущения и обильность выделений заставляет женщину обратиться к врачу.
Хронический цервицит протекает в стертой форме и чаще обнаруживается случайно при плановом осмотре.
Диагностика
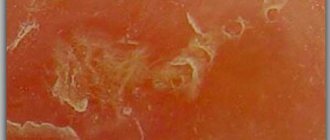
Диагностировать цервицит первично возможно уже в процессе гинекологического осмотра шейки матки в зеркалах. Такой осмотр демонстрирует покраснение и наличие отеков. Во время прикосновения возможна кровоточивость, также иногда гинеколог отмечает наличие выделений гнойного характера, эрозий, точечных кровоизлияний. Если точно установить диагноз в процессе осмотра не удается, проводится колькоскопия. При которой доступно изображение поверхности шейки матки, в несколько раз увеличенное. Такое исследование помогает обнаружить малейшие дефекты слизистой оболочки.
Кроме описанных исследований пациентке с подозрением на цервицит обязательно проводят исследование выделений, чтобы выявить характер бактериальной флоры. Также проводится взятие мазка и посев, чтобы определить вид возбудителя и чувствительность к антибиотикам. Для исключения онкологической патологии проводится взятие мазка онкоцитологию.
В качестве дополнительных исследований также практикуется проведение общего анализа мочи и крови, анализы и исследования, позволяющие исключить ряд венерических болезней, анализ на ВИЧ. Определить, имеют ли место осложнения, позволяет проведение ультразвукового исследования органов малого таза.
Соблюдение профилактических мер
Чтобы избежать воспаления шейки матки, следует соблюдать ряд профилактических мер.
- обязательное соблюдение личной гигиены.
- не стоит проводить спринцевания, если для этого нет веских показаний.
- при занятиях сексом следует использовать методы барьерной контрацепции.
При регулярном посещении гинеколога большинства гинекологических заболеваний удается успешно избежать. Каковы бы ни были причины возникновения болезни, своевременно начатое лечение воспаления шейки матки дает прекрасные результаты. При малейших признаках недомогания желательно посетить врача, который при необходимости выполнит обследование и назначит адекватное лечение.
Профилактика цервицита
Чтобы предупредить проявления цервицита, женщина должна обязательно проходить регулярные осмотры у гинеколога, позволяющие выявить цервицит и другие болезни на самых ранних этапах. Важно не допускать проведения абортов, придерживаться моногамного типа отношений, ведя половую жизнь только с одним постоянным партнером. Для предупреждения заражения венерическими заболеваниями следует использовать презерватив, если существует вероятность того, что партнер является источником инфекции.
Не менее важно обязательно обеспечить эффективную и своевременную терапию венерических заболеваний, а также других недугов мочеполовой системы. Женщина не должна допускать проявления опущения половых органов, вовремя обращаясь в случае таких симптомов за врачебной помощью. Особое внимание следует уделять укреплению иммунитета, периодически принимая витамины, практикуя занятия спортом и закаливание, укрепляющее организм. Правильный подход к правилам личной гигиены также является эффективным методом профилактики. Врачи рекомендую женщинам не использовать средств гигиены с ароматизаторами, так как они могут вмещать компоненты, раздражающие слизистую оболочку.
В период климакса женщинам для предупреждения заболеваний мочеполовой сферы в некоторых случаях рекомендуется принимать препараты, содержащие гормоны.
Лечение
Когда диагностировано воспаление шейки матки, лечение должно быть комплексным. Прежде всего следует устранить причинный фактор – микробную инфекцию, а затем восстанавливать сопутствующие нарушения в иммунной, гормональной и обменной сферах. Для этого с успехом используют консервативные методы, но иногда приходится прибегать к более радикальным способам.
Консервативное
В большинстве случаев цервициты хорошо поддаются консервативной коррекции. А ведущую роль в терапии играют медикаменты, позволяющие воздействовать на все аспекты механизма развития болезни. Пациенткам назначаются следующие группы препаратов:
- Антибиотики (макролиды, фторхинолоны, пенициллины, тетрациклины).
- Противогрибковые (флуконазол, нистатин).
- Противовирусные (ацикловир, ганцикловир, интерферон).
- Антипротозойные (метронидазол).
Широко применяют местные формы лекарственных средств – мази, гели, влагалищные суппозитории. Это позволяет получить локальный эффект без нежелательного побочного действия. Особенно актуально это для женщин в положении, когда стараются использовать максимально безопасные препараты и в минимально допустимой концентрации.
После стихания острого воспаления применяются антисептические средства – Димексид, хлорофиллипт, Мирамистин – в виде аппликаций, орошений, спринцеваний. При атрофических цервицитах местное лечение включает применение эстрогенов (Овестин). Параллельно проводится коррекция другими лекарствами: иммуномодуляторами, пробиотиками, витаминами. При вирусных кондиломах возможно использование цитостатиков.
Медикаменты – это основа современной терапии цервицитов. Какие препараты использовать, подскажет лечащий врач.
Оперативное
Иногда консервативных методов бывает недостаточно. Такая ситуация чаще возникает при хроническом цервиците. Поэтому на вопрос, как лечить воспаление шейки матки в подобных случаях, ответят гинекологи, занимающиеся мини-инвазивными манипуляциями. Пациенткам, у которых нет острых инфекций, показаны такие вмешательства:
- Диатермокоагуляция.
- Лазерная терапия.
- Криохирургические методы.
Они обладают минимальной травматичностью, поэтому позволяют избежать рубцовых изменений шейки, а также дают возможность провести коррекцию сопутствующих состояний (эктропион, эрозия). После операции происходит довольно быстрое восстановление нормальной слизистой оболочки.
Чтобы избежать развития цервицитов, женщине следует соблюдать простые правила личной и интимной гигиены, вести здоровый образ жизни, своевременно лечить другие гинекологические заболевания, рационально планировать беременность. А если все же пришлось столкнуться с подобной проблемой, то нужно как можно скорее обратиться к врачу. Специалист расскажет, в чем причина болезни, определит симптомы и лечение, необходимое для устранения патологии. А женщине следует лишь выполнять все рекомендации.
Осложнения цервицита
На протяжении длительного времени заболевание может не сказываться негативно на общем состоянии женщины. Однако если цервицит переходит в хроническую форму, то в процессе прогрессирования болезни нарушается целостность и дифференцировка эпителия канала шейки матки, а также влагалищной части шейки матки. На фоне таких нарушений часто развивается эрозия шейки матки, со временем переходящая в дисплазию. Если воспалительный процесс в цервикальном канале продолжается на протяжении длительного времени, то свойства слизи шейки матки изменяются. Итогом таких патологических изменений может стать бесплодие. Эндоцервицит может стать причиной нарушения проходимости канала шейки матки. При отсутствии адекватного лечения возможно дальнейшее распространение инфекции, что приводит к аднекситу и эндометриту. Кроме того, распространение инфекции при цервиците может стать причиной пиелонефрита и перитонита. Если цервицит сочетается с вирусом папилломы человека онкогенного типа, значительно возрастает риск развития онкологических новообразований в шейке матки.
У женщин с хроническим цервицитом часто проявляются постоянные боли в области таза. Кроме того, заболевание может привести к внематочной беременности, выкидышам и другим осложнениям в процессе вынашивания ребенка и родов.
Беременность и цервицит
Воспаление, а особенно инфекционный процесс, негативно сказываются на течении беременности. Из канала шейки матки возбудитель может проникнуть в матку и привести к инфицированию плода.
При наличии цервицита повышается риск преждевременных родов или осложнений после родов у матери.
Лечение цервицита во время беременности нужно проводить обязательно, однако выбор препаратов при этом более ограничен. Для будущих мам важно убить патогенных микробов, а противовоспалительное лечение может быть продолжено после родов.
На начальных сроках беременности воспаление шейки приводит к плацентарной недостаточности и негативно отражается на развитии ребенка. В некоторых случаях это становится причиной замирания плода и выкидыша. Все гинекологи советуют ответственно относиться к своей беременности и планировать е заранее. Это даст возможность пройти полное обследование и устранить существующие проблемы до зачатия.
Список источников
- Подзолкова Н.М. Папилломавирусная и герпетическая инфекция в акушерстве и гинекологии: учебно-методическое пособие / Н.М. Подзолкова, Л.Г. Созаева, В.Б. Осадчев. М., 2002;
- Соколовский Е.В. и др. // Инфекции, передаваемые половым путем.- М.: Медпресс-информ.- 2006;
- Краснопольский В.И. и др. // Патология влагалища и шейки матки.- М.: Медицина.- 1997;
- Свердлова Е. С. Заболевания шейки матки: алгоритмы диагностики и технологии лечения. — Иркутск, 2010;
- Козлова В.И., Пухнер А. Ф. Вирусные, хламидийные и мико-плазменные заболевания гениталий. М.: Филинъ; 1997.
Особенности шейки матки, приводящие к воспалению
Шейка матки анатомически — это нижняя выступающая во влагалище часть матки. Шейка надёжно разделяет стерильную полость матки и влагалище, заселённое различной микрофлорой — условно — патогенной и патогенной, проникающей извне. Шейка матки складчатая. Наружный и внутренний зев представляют собой анатомические сужения, защищают от проникновения инфекции. В зеркалах виден наружный зев. В этом месте шейка матки и подвергается воспалению. Сам цервикальный канал закрыт защитной слизистой пробкой. Слизь вырабатывается специальными железистыми клетками, выстилающими его изнутри, и выполняет барьерную функцию.
Болезнетворные микроорганизмы чаще всего проникают из влагалища. В норме 98% всей флоры влагалища составляют лактобактерии. Есть и условно — патогенная микрофлора. Лактобактерии создают специальную защитную плёнку, которая задерживает инфекционные агенты. Кроме того, лактобациллы принимают участие в процессе образования молочной кислоты, создающей кислое содержимое в полости влагалища (рН 3,8 — 4,5). Это тоже одна из защитных функций.
Если по каким — то причинам происходит сбой в защитных механизмах, инфекционные агенты размножаются и проникают в шейку матки — развивается воспаление.
Прогноз и профилактика
Чтобы не допустить развития воспаления нужно соблюдать следующие рекомендации:
- исключать половые связи с незнакомцами, а для защиты от инфекций использовать барьерную контрацепцию;
- соблюдать правила интимной гигиены и использовать для этого специализированные средства или детское мыло, исключить спринцевания без медицинского назначения;
- в обязательном порядке проходить профилактические осмотры у гинеколога, не менее 2 раз в день и выполнять все его рекомендации;
- своевременно лечить все заболевания, в особенности воспаления и инфекции специфического характера, а после лечения обязательно восстанавливать микрофлору влагалища и предпринимать реабилитационные меры;
- не допускать переохлаждения в любом возрасте и поддерживать иммунитет на должном уровне, а для этого принимать витамины и иммуностимуляторы;
- не допускать гормональных сбоев, использовать контрацепцию, чтобы не прибегать к аборту, который способствует гормональному дисбалансу и травматизации. Во время менопаузы не следует игнорировать гормонозаместительную терапию;
- при опущении влагалищных стенок следует выполнять специальные упражнения, чтобы компенсировать это состояние.
Если профилактические мероприятия не помогли, и женщина все же заболела, не нужно бояться патологии. На начальных этапах острой стадии она легко поддается лечению антибактериальными и вспомогательными средствами.
При появлении первых симптомов не нужно затягивать с визитом к врачу, поскольку воспаление может быстро перейти в хроническую форму. Если же оно протекает бессимптомно, микроорганизмы могут стать устойчивыми к действию медпрепаратов, тогда с ними справиться намного сложнее.
Последствия при отсутствии лечения могут быть достаточно серьезными, поскольку воспаление может перейти в эрозию, а это предрасполагающий фактор для развития онкологии. В особенности нужно опасаться такого исхода пациенткам, у которых диагностирован вирус папилломы человека 16 и 18 типов. Без надлежащего лечения на фоне сниженного иммунитета воспалительный процесс может спровоцировать развитие восходящей инфекции, в особенности при заражении специфическими возбудителями. А это в итоге может стать причиной бесплодия и появления спаек в органах малого таза. Чтобы не допустить этого, следует регулярно посещать гинеколога в профилактических целях.
Лекарства народной медицины
Чем лечить воспаление шейки матки? Этим вопросом задаются многие женщины. Безусловно, народная медицина предлагает некоторые рецепты.
- Можно приготовить состав для внутреннего приема. Для этого смешиваем по одной части травы тысячелистника, ольховых шишек и эвкалиптовых листов, по две части березовых почек, цветков пижмы, травы шалфея и ягод можжевельника. Две столовых ложки смеси заливаем стаканом кипятка, кипятим в течение пяти минут, после чего настаиваем. Пить нужно по 70 мл 3-4 раза в сутки. Терапия длится 1-3 месяца.
- Для спринцеваний подойдут отвары из таких растений, как ромашка, шалфей, календула, зверобой. Эти травы обладают мягкими противовоспалительными свойствами.
Применение любых домашних средств возможно только с разрешения лечащего гинеколога.
Профилактические мероприятия
Мы уже рассмотрели все вопросы о том, почему развивается и что представляет собой воспаление шейки матки. Лечение данной патологии — процесс длительный и порой сопряженный с трудностями. Всегда легче защитить себя, следуя простым рекомендациям.
- Не стоит отказываться от профилактических осмотров у гинеколога. Их нужно проходить дважды в год даже при отсутствии любых тревожащих симптомов.
- При отсутствии постоянного полового партнера крайне важно использовать презервативы, ведь только это поможет защититься от венерических инфекций.
- Если инфекционное заболевание все же имеется, то важно вовремя и до конца проходить курс терапии.
- Если вы не планируете ребенка, то важно подобрать подходящие средства контрацепции.
- Профилактический прием витаминных комплексов, правильное питание, физическая активность, закалывание организма — все это поможет укрепить иммунную систему и снизить риск развития неспецифических воспалений.
- Важно регулярно делать специальные упражнений, укрепляющие мышцы малого таза — это поможет предупредить опущение половых органов.
- В климактерическом периоде не стоит отказываться от гормональной терапии. Разумеется, составить ее схему может только лечащий врач.
Следуя столь простым правилам, можно значительно снизить риск развития столь неприятной и опасной патологии, как воспаление шейки матки.
Профилактика болезни и предотвращение рецидива
Чтобы снизить риск развития воспаления, необходимо каждые полгода приходить на прием к гинекологу, сдавать анализы и соблюдать правильный образ жизни.
Воспаление может быть предотвращено, если следовать правилам:
- ограничить число сексуальных партнеров;
- регулярно пользоваться презервативами для предотвращения венерических заболеваний;
- прекратить пользоваться ароматизированными тампонами, что может снизить риск появления аллергической реакции;
- избегайте установки внутриматочной спирали, если у вас не более двух-трех сексуальных партнеров и вы знаете об их сексуальной истории.
Если заметили один из признаков воспаления (боль в области таза, кровотечение, выделения из влагалища) не затягивайте со сдачей анализов и посещением гинеколога.
Исследования показывают, что женщины, начинающие половую жизнь в более позднем возрасте, и участвующие в моногамных отношениям, менее подвержены развитию воспаления.
Воспаление слизистой оболочки шейки матки не проходит просто так. Чтобы добиться нужных результатов необходимо долго лечиться. Лечение медикаментами желательно совмещать с народными средствам. При помощи комплексной терапии улучшения симптомов можно добиться быстрее.
Цервицит хронический – что это?
Незамеченное заболевание, которое длительно протекало, не было пролечено, называется хроническим. Симптоматика сглажена настолько, что позволяет женщине вести нормальную жизнь и не испытывать неприятных ощущений или боли. Способствует такому состоянию:
- низкий иммунитет, когда организм самостоятельно не способен справиться с инфекцией, так как не имеет необходимых ресурсов (плохое питание, курение, употребление алкоголя);
- сопутствующие заболевания (недостаток половых гормонов, нарушения функции щитовидной железы);
- постоянная смена половых партнеров, что способствует увеличению количества видов инфекции, передающихся половым путем;
- аллергические заболевания, снижающие защитный потенциал организма;
- вирусные заболевания;
- механические повреждения шейки матки;
- наличие гинекологических болезней и воспаления органов малого таза.
При неполноценной половой жизни (отсутствие оргазма) может развиться хронический цервицит по причине застоя крови, даже при отсутствии патогенной специфической микрофлоры.
Важно! Не обращаясь в лечебное учреждение, не принимая меры по устранению болезни, женщина подвергает себя риску злокачественных новообразований, развивающихся вследствие постоянного присутствия инфекции и патологического изменения тканей.
При беременности
Женщинам, планирующим беременность, необходимо вылечить все воспалительные процессы, в особенности, если это касается половой сферы, поскольку воспаление цервикального канала опасно не только для будущей мамы, но и для плода.
При беременности резко меняется гормональный фон, что способствует изменению состава влагалищной микрофлоры и приводит к разрастанию условно-болезнетворных микроорганизмов. Но чаще всего возникновение воспаления у беременных вызывают неспецифические инфекции. Патология опасна для забеременевшей женщины, и вот чем:
- на ранних сроках воспаление может затронуть не только ШМ, но и перейти в более глубокие отделы половой системы, заразив при этом хорион или сам эмбрион;
- бывает, что инфекция нарушает защитный барьер и провоцирует вялотекущий воспалительный процесс, вследствие чего начинается неправильное развитие плаценты, приводящее в дальнейшем к ее недостаточности. Когда инфицируется плод, это приводит к аномалиям в его развитии;
- самопроизвольный аборт или замершая беременность, цервикальная недостаточность;
- на поздних сроках гестации возможно развитие плацентита или многоводия;
- если долго не лечить недуг, плод может иметь задержку в росте и развитии, также у него может быть поражена нервная и сердечно-сосудистая системы, в некоторых случаях детки, еще не родившись, заболевают внутриутробной пневмонией;
- недоношенность и преждевременные роды.
Во время беременности
Цервицит весьма опасен для будущих мам и их потомства, поскольку патология разрушительным образом действует на слизистую пробку, служащую защитой матки от внешних инфекций. Вероятность развития патологии и ее хронизации у беременных значительно выше, поскольку в их организме в любом случае снижается иммунитет на этот период. Подобная особенность предусмотрена природой для того, чтобы не произошло преждевременное отторжение плода, но обратной стороной медали как раз и является более высокий риск развития различных гинекологических недугов.
Цервицит у беременных может спровоцировать развитие таких осложнений:
- самопроизвольный аборт;
- преждевременные роды.
Для плода эта патология опасна инфицированием, которое может привести к нарушению в развитии, возникновению уродств, гибели эмбриона и смерти новорожденного в первые дни его жизни. Цервицит наиболее опасен для плода в первые месяцы беременности, когда формируются его органы и системы. На ранних сроках эта патология достаточно часто вызывает выкидыши. При появлении недуга во второй половине гестации у ребенка может развиться гидроцефалия, проблемы с почками и другими органами.
Поскольку цервицит способен вызвать большое количество серьезных осложнений для матери и ребенка, в процессе планирования беременности очень важно предварительно вылечить патологию и укрепить свой иммунитет.
Причины возникновения
Чаще всего развитие болезни провоцирую инфекции, попавшие в организм. При неспецифическом цервиците происходит патологическое разрастание условно-болезнетворной микрофлоры: стрептококков, стафилококков, микоплазм и прочих организмов. Если на шейке матки происходит специфический воспалительный процесс, его возбудителями являются венерические недуги. Каждая 4-я пациентка с трихомониазом или гонореей имеет признаки цервицита.
Есть ряд факторов, которые провоцируют возникновение патологии:
- сопутствующие недуги мочеполовой системы воспалительного характера. Поскольку шейка матки, вагина и уретра находятся в близком расположении друг от друга, воспаления в них не могут развиваться изолированно. Обычно при воспалении шейки матки, одновременно воспалительный процесс провоцирует кольпит, цистит и др. недуги в вагине или уретре. Часто цервицит обнаруживают у пациенток, болеющих эндометритом или воспалением придатков;
- травматизация шейки матки. Это могут быть трещины или разрывы, полученные в ходе родоразрешения, диагностических выскабливаний или абортов. Через поврежденные участки слизистой и канала шейки матки болезнетворная флора быстро попадает в более глубокие слоя и воспаляет их;
- непомерное спринцевание сильноконцентрированными растворами йода, марганцовки и т.д., которые используются в лечебных целях. Такие процедуры могут обжечь шейку, к раневой поверхности которой затем присоединится воспаление;
- псевдоэрозия или эктропион частые спутники цервицита;
- опущенная шейка и вагина. Когда гениталии смещаются, это провоцирует нарушение питания их тканей, что провоцирует снижение местного иммунитета;
- неразборчивость в половых связах приводит не только к развитию венерических заболеваний, но и нарушает нормальный состав микрофлоры влагалища, что приводит к развитию воспаления;
- использование контрацептивов не по инструкции. Спермициды, которые входят в их состав, содержат агрессивные химические компоненты, которые механическим путем травмируют слизистую шейки;
- биотический дисбаланс влагалища. Из-за изменения объема молочнокислых бактерий и вследствие смещения кислотности его среды увеличивается количество патогенной микрофлоры, что и провоцирует развитие бактериального цервицита;
- гормональный дисбаланс, провоцирующий дисфункцию репродуктивной системы. Поскольку нормальное состояние слизистой во многом зависит от уровня гормонов, изменение гормонального фона может способствовать развитию патологических изменений на местном уровне в тканях вагины и маточной шейки. Атрофическое воспаление шейки в пожилом возрасте провоцирует падение уровня эстрогенов, вследствие чего истончается слизистая, быстрее подвергается травматизации и попаданию в микротрещины патогенной микрофлоры;
- экстрагенитальный недуг, который является последствием сахарного диабета, гормональных и эндокринных патологий.
Одним из основополагающих факторов в развитии болезни является иммунитет. У женщины с высокими защитными функциями организма, он сам справляется с нежелательными изменения и хорошо поддается лечению. Если же с провоцирующими факторами сталкивается представительница прекрасного пола с ослабленной иммунной системой, в большинстве случаев ей не удается избежать воспаления.
Только установив точные причины возникновения недуга, можно назначить адекватное и эффективное лечение.
Как лечить в домашних условиях
Ни в коем случае нельзя заниматься самолечением, но с разрешения врача в дополнение к основной терапии можно использовать народные средства от воспаления, компоненты для которых можно купить в аптеке или приготовить в домашних условиях.
Несколько простых рецептов:
- отвар из ромашки. Растение обладает противовоспалительными свойствами. Для приготовления отвара нужно залить сухие цветки ромашки кипятком, настоять около часа до теплого состояния, а затем смочить в отваре тампон и поставить его на ночь во влагалище. Если тампон устанавливается на несколько минут, но процедуру нужно делать трижды в день;
- отвар из шалфея. Снимает воспаление и подходит аллергикам. Траву шалфея нужно запаривать кипятком либо проваривать на водяной бане порядка 10 минут. Приготовленный отвар должен остыть, затем его следует развести кипяченой водой в соотношении 1:1 и делать им спринцевания три раза в день;
- такими же методами можно готовить и использовать отвар из календулы, то есть смачивать в нем тампон и ставить во влагалище или спринцеваться им;
- высокими противовоспалительными свойствами обладает дубовая кора. Теплым раствором из ее отвара нужно спринцеваться на протяжении 7-10 дней. Разовая доза составляет 5 мл.
Есть еще множество других рецептов, но следует помнить, что любое лечение народными средствами должно быть в обязательном порядке согласовано с лечащим врачом.
Отличия экзоцервицита и эндоцервицита
Экзоцервицит шейки матки, как говорилось ранее, является воспалением влагалищного сегмента цервикса. Для него характерны такие признаки:
- Изъязвление слизистой.
- Визуально заметная гиперемия наружного зева шеечного канала.
- Выявление микроабсцессов.
- Отечность слизистой выстилки.
- Обильное отделяемое .
- Лейкоцитарная инфильтрация шейки матки в форме множественных перигландулярных инфильтратов.
Эндоцервицит шейки матки проявляется симптоматикой воспаления шеечного канала. Чаще развивается как результат инвазивных процедур и заболеваний рядом расположенных органов репродуктивной системы. Для патологии характерны быстрое прогрессирование и высокая вероятность хронизации и стертой клинической картины. Выделений не так много, как при экзоцервиците, а интенсивность болевого синдрома может варьировать.
Что такое гиперплазия эндометрия в менопаузе и как лечить
Гинеколог во время осмотра может отметить отечность слизистой шеечного канала, ее гиперемию, большое количество небольших язвочек, патологическое отделяемое в цервиксе. Эндоцервицит шейки матки опасен своими осложнениями. Нередко стертая клиника играет отрицательную роль: при видимом благополучии болезнь распространяется и проявляет себя в более тяжелой форме.
Диагностика воспаления цервикса
Многие женщины не подозревают, что такое заболевание, как цервицит, может протекать практически бессимптомно. Часто патологию диагностируют в ходе профилактического медицинского осмотра или при обращении к гинекологу по иным поводам. Диагноз может быть поставлен врачом после проведения осмотра шеечного канала в зеркалах, кольпоскопии и анализа некоторых лабораторных анализов.
Изучение мазков под микроскопом – важный способ диагностики
Кольпоскопия необходима для детализации патологических изменений тканей цервикса (пролиферация железистого эпителия шейки матки), выявления гиперемии и отечности, эрозии, эктопии, конкретизации распространенности процесса – очаговый или диффузный.
В качестве лабораторных диагностических методик применяются:
- микроскопия мазка;
- посев на бактериальную флору и ее чувствительность к антибиотическим веществам;
- полимеразно-цепная реакция для выявления конкретного возбудителя;
- иммуноферментный анализ для определения инфекционного агента и антител к нему в крови;
- общий анализ крови для установления выраженности воспалительной реакции.
В мазке при острой патологии обнаруживают большое количество лейкоцитов, интенсивную пролиферацию цилиндрического эпителия шейки матки (при этом клетки имеют гипертрофированное ядро), дистрофические изменения в плоском эпителии. Хроническая форма также характеризуется пролиферацией цилиндрического эпителия шейки матки, но отмечаются признаки цитолиза. Бактериологическая диагностика, ПЦР, ИФА важны для выявления конкретного патогена и подбора способов терапевтической коррекции состояния.
Лечение и диагностика паракератоза
Лечение хронического цервицита
Схема лечения хронического цервицита зависит от вида инфекции, возраста пациентки, состояния иммунной системы, наличия сопутствующих заболеваний.
При вирусном поражении затраты на лечение несоизмеримо выше, так как необходимо употребление стимуляторов, иммуноглобулинов, витаминов. Вдобавок, необходимо строго следить за качеством и режимом питания.
Возраст женщины также играет роль. В период менопаузы может потребоваться дополнительная гормональная терапия и прием препаратов кальция для балансировки состояния организма. Лечение цервицита в период беременности осложняется тем, что многие препараты противопоказаны и нужно использовать гомеопатические свечи или таблетки с бактерицидными свойствами.
Для поднятия иммунитета можно пить БАД на растительной основе. Как вариант – Энтоцид – биологически активная добавка, которая приводит в порядок кишечник.
Важно! Основная часть иммунных клеток находится в кишечнике человека, поэтому нормализация его работы сказывается на общем состоянии организма.
Все виды хронического и острого цервицита поддаются лечению антибиотиками широкого спектра действия, к примеру, Азимед (действующее вещество азитромицин). В дополнение назначаются противовоспалительные медикаментозные средства, которые вполне можно заменить отварами трав, имеющих аналогичные свойства: зверобой, шалфей, тысячелистник, душица, эхинацея.
Женщинам в период климакса можно посоветовать употреблять отвары трав, которые нормализуют гормональный фон, чем способствуют выздоровлению: боровая матка, красная щетка, льняное семя, шалфей, шишки хмеля, корень солодки, кунжутное семя. Рекомендуется включать в рацион абрикосы, которые богаты веществами, близкими по действию с эстрогеном. Сушеные плоды обладают теми же качествами, что и свежие.
Последнее время получило распространение средство для лечения животных АСД фракция 2. Данный препарат, по отзывам, имеет мощное исцеляющее действие, даже при запущенных формах рака. Минус АСД в том, что запах у него крайне неприятный и большинство людей просто отказывается использовать его для лечения, к тому же – «аромат» длительно не выветривается из помещения, что создает проблемы для окружающих.
Способы лечения воспаления
Стандартной терапии цервицита нет. Каждый раз схема лечения меняется. Она зависит от причины воспаления, общего здоровья пациентки, медицинской истории, тяжести симптомов, степени воспаления.
В период лечения пациенту запрещено иметь половой контакт, пока лечение препаратами не будет завершено. Обычно для выздоровления необходимо от 7 дней до 2 месяцев лечения.
К хирургическим способам лечения обращаются, когда образовывается скопление гноя. В зависимости от определенных условий операция может быть проведена с помощью лапароскопии, лапаротомии.
Если абсцессы образовались на самой матке или яичниках врач может порекомендовать гистерэктомию (удаление матки) или овариэктомию (удаление яичников).
Кроме того, если консервативные способы лечения не увенчались успехом рекомендуют криохирургию, электрокаутеризацию, лазерную терапии.
Препараты для лечения воспаления
Своевременное и правильное лечение воспалительных заболеваний шейки матки предотвращает развитие серьезных осложнений. Общее лечение лекарствами включает применение антибиотиков, болеутоляющих средств и противогрибковых, вагинальных свечей, антивирусных агентов, противовирусных препаратов.
Если бактериальная или вирусная инфекция вызывает серьезные осложнения, необходимо введение внутривенных антимикробных агентов. Антибиотики могут вводиться непосредственно во влагалище.
Также в лечении цервицита используют следующие препараты:
- Противогрибковые средства — Дифлюкан, Микофлюкан;
- Лекарства, восстанавливающие микрофлору — Ацилакт, Гинофлор, Бифидумбактерин;
- Иммунокорекционные средства — Иммунал, Иммуномакс.
Вирусное воспаление лечат противовирусными препаратами, такими как Ацикловир и его аналоги. Как правило, продолжительность курса терапии составляет 5 дней.
Хроническое воспаление лечат гормональными свечами, мазями и кремами.
Самым распространенным лекарством является Овестин. Положительные отзывы о нем, говорят о высокой эффективности и безопасности средства.
Вагинальные суппозитории
Преимущество свечей состоит в том, что они быстро начинают действовать. Уже через полчаса после введения суппозитория, препарат полностью всасывается в кровь и начинает противовоспалительное воздействие. Виды свечей:
- противовоспалительные;
- обезболивающие;
- противогрибковые;
- иммуностимулирующие.
К преимуществам суппозиториев относят простоту использования, нет негативного влияния на печень и желудочно-кишечный тракт, низкая вероятность возникновения аллергических реакций.
При воспалении назначают Кетоконазол, Ливарол, Пимафуцин, Тержинан, Полижинакс, Бетедин и другие.
Антибактериальная терапия
Для лечения воспаления необходимо принимать антибиотики (внутривенно или перорально). Терапия должна быть назначена незамедлительно.
Если пациент находится на внутривенных антибиотиках, то после клинического улучшения необходимо перевести его на пероральное применения препаратов.
Следующие лекарства антибактериального действия назначают при воспалении:
- Цефокситин;
- Цефотетан;
- Доксициклин;
- Клиндамицин;
- Ампициллин-сульбактам;
- Гентамицин;
- Цефтриаксорн;
- Азитромицин;
- Цефиксим.
Через 72 часа необходимо пересмотреть симптомы воспаления, заново сдать анализы и назначить другие препараты. Лечение антибиотиками проводится амбулаторно или стационарно.