Что такое кальцинация
Кальцинаты в яичниках сами по себе не являются патологией. Рентгенологический признак обнаруживается с помощью УЗИ или МРТ в абсолютно здоровых яичниках. Патологические кальцинаты связаны с опухолевыми образованиями: зрелой тератомой или дермоидной кистой, муцизной цистаденомой (разновидность кисты яичника) или серозной неоплазией.
Выявленная впервые кальцификация яичников не является показанием для биопсии или другого вмешательства. Патологическая оценка требуется только при наличии опухолевых образований или кист.
Кальцинаты, выявляемые с помощью гинекологического УЗИ, бывают двух типов:
- псаммозные — шарообразные послойные образования из белково-липидных веществ, на которых оседают соли кальция;
- непсаммозные – они представляют собой целостные скопления, которые проявляются при диагностике зоной повышенной эхогенности.
Именно выявление псаммозных отложений указывает на риск серозного новообразования и необходимость дальнейшего обследования.
https://youtu.be/4eiF8-dOaIk
Описание патологии
Кальцинаты не считаются полноценным заболеванием. Чаще всего это последствия родов с осложнениями, хронических воспалительных процессов в репродуктивных органах женщины. Соли кальция сами по себе всегда присутствуют в организме человека, они участвуют в минеральном обмене веществ.
Кальцинат может находиться в яичниках, придатках, матке, плаценте, молочной железе и др. Кальцификаты существенно увеличиваются в размерах и препятствуют нормальному обмену веществ в тканях.
Причины образования
Кальций является проводником нервных импульсов, потому играет в организме важную роль. В тканях соли откладываются там, где происходит гибель клеток в результате воспалительных процессов.
По теме
- Женская репродуктивная система
Отличия цитологии от кольпоскопии
- Наталья Геннадьевна Буцык
- 6 декабря 2020 г.
Кальцинаты в яичниках выявляются в результате перенесенных патологий:
- аднекситов;
- тяжелых родов со сдавлением яичников;
- поликистоза;
- фолликулярных кист.
Иногда они возникают при нарушении венозного оттока из органов малого таза, что появляется при длительном сидении. Без получения кислорода клетки начинают гибнуть. Доказано влияние гормональных изменений на отложение солей кальция.
Ежемесячно в яичниках женщины образуется желтое тело – источник выработки половых гормонов после овуляции. Оно состоит из лютеиновых клеток с жировыми вкраплениями и достигает до 1,5 см в диаметре.
Через 7-8 дней после овуляции желтое тело инволюционирует, теряет количество жиров в оболочке, и его корпус становится белым. Именно в этот момент с помощью УЗИ можно увидеть очаг соединительной ткани с кальцинатами – результатом естественного отмирания клеток. Полностью желтое тело рассасывание за несколько месяцев.
По теме
- Женская репродуктивная система
Эхопризнаки аденомиоза
- Ольга Владимировна Хазова
- 4 декабря 2020 г.
Кальцинаты бывают признаками патологии, но их выявление не свидетельствует о раке яичников. Отложение солей происходит только при 8% опухолей, преимущественно серозного рака. Образования имеют форму концентрических кругов.
Кальцинаты, выявляемые на фоне злокачественных опухолей, разделяют на два типа:
- метастические, которые связанные с гиперкальциемией;
- дистрофические – образованные на фоне разрушения эпителиальных клеток и образования участков некроза.
Данный процесс называется эктопической кальцификацией – за пределами костной ткани. Отложение вызвано нарушением обмена кальция и фосфора.
Раковые клетки яичников вырабатывают специфические вещества, которые приводят к разрушению и изменению окружающих тканей. Кальцификация также является одним из критериев деструкции опухолей при ультразвуковом исследовании.
Методы проведения: как делают УЗИ яичников
Каждая здоровая женщина в целях профилактики должна проходить процедуру УЗИ дважды в год. Это нужно для мониторинга состояния половой системы пациентки, выявления возможных патологий и своевременного принятия адекватных мер.
- различные нарушения менструального цикла либо отсутствие менструаций;
- начало приема препаратов гормональной контрацепции либо введение внутриматочной спирали;
- планирование беременности;
- бесплодие;
- подозрение на наличие гинекологических заболеваний;
- выделения из влагалища с содержанием крови в середине цикла;
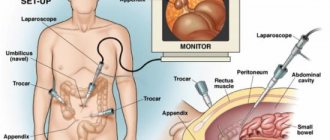
- до и после проведения «лапары»;
- оценка результатов лечения;
- боли тянущего, режущего характера в нижнем отделе живота, в правом или левом боку.
- Наиболее часто сонологи используют трансабдоминальный способ проведения УЗИ матки и яичников. Изучение органов происходит с использованием ультразвукового датчика. На кожу нижней части живота наносится специальный гель, способствующий скольжению прибора по телу. Во время осмотра пациентка не чувствует боли или неприятных ощущений.
- Трансвагинальный метод исследования более информативен, так как позволяет максимально приблизиться к органу и получить четкую картинку. Специальный датчик вводится непосредственно во влагалище, благодаря чему яичник прекрасно визуализируется на экране монитора компьютера.
- Гистерография дает возможность получить качественное изображение органов малого таза. Внутрь влагалища пациентки вводится контрастное вещество, при помощи которого, специалист может распознать злокачественные образования, их размер и область распространения.
- Доплерография позволяет оценить интенсивность и направление кровотока в сосудах и органах мочеполовой системы. Проводится в случае подозрения на наличие новообразований.
- В последнее время широкое применение получило трехмерное УЗИ. Эта технология открывает новые возможности в диагностике. Трехмерное изображение (фото) способно выявить не только аномалии строения органа, но и дефекты его оболочек. Цена такой процедуры будет выше стоимости привычного исследования, но результаты будут наиболее достоверными.
Существует несколько методов проведения ультразвукового обследования яичников. Выбор той или иной методики напрямую зависит от целей проведения исследования и анамнеза пациентки.
Трансабдоминальный способ проведения УЗИ
В процессе осмотра врач передвигает датчик медленными плавными движениями, при необходимости меняя угол наклона. Такой прием позволяет лучше изучить строение, определить размеры, структуру органа, показать его с разных сторон. Для более подробного изучения яичников дополнительно проводят гистерографию и доплерографию.
Все данные, полученные в ходе процедуры, сравниваются с показателями нормы и фиксируются в протоколе исследования. По результатам УЗИ врач-гинеколог выявляет имеющиеся отклонения, признаки заболевания либо диагностирует патологию.
Диагностика
Кальцинаты обычно выявляют с помощью рентгеновских лучей или УЗИ. Датчик выявляет точечные гиперэхогенные очаги размером от 1-3 мм.
При обнаружении не псаммозных образований без признаков опухолей врач-диагност не рекомендует дальнейшего обследования. При выявлении псаммозных кальцинатов возможно назначают повторное ультразвуковое исследование.
Очаги обнаруживаются при КТ в 34,1% и при гистологическом исследовании в 56% кист яичников. Иногда они выявляются в эпителиальных клетках злокачественных опухолей – серозных карцином.
В этом случае врач направляет пациентку на проведение биопсии для изучения образца тканей. При отсутствии раковых клеток кальцинаты признают доброкачественными.
Лечение
Кальцинаты являются признаком других патологий. В нормальных яичниках они указывают на локальное нарушение метаболизма.
В тканях повышается рН – кислотно-щелочной баланс, что приводит к скоплению внутри клеток солей кальция. Данная патология не требует медикаментозного или хирургического вмешательства.
Если кальцинаты связаны с кистами яичников, то чаще всего указывают на определенный тип образования. Серозные и муцинозные цистоденомы подлежат хирургическому удалению.
При подозрении на злокачественный процесс проводится более детальная диагностика для выявления стадии опухоли, наличия метастазов.
Соли кальция в яичниках без сопутствующих патологий лечению не подлежат. Существует мнение о том, что в организме нужно создать дефицит кальция для рассасывания отложений. Но подобный подход может повысить риск остеопороза.
Хирургическое вмешательство
Хотя сама по себе миома матки в кальциевой капсуле расти не может, разрастаться могут ткани вокруг нее. То есть, теоретически рост новообразования возможен. В этом случае, при большом его размере, требуется операция.
Также, при кальцинировании узла больших размеров, он начинает сильнее давить на соседние органы. Возможно учащенное мочеиспускание, нарушением функционирования кишечника. Также могут возникать более сильные боли внизу живота и в пояснице. В этом случае также показана операция.
Однако достаточно успешно новообразование лечат и консервативно. Об этом можно узнать из статьи «Лечение миомы матки». Об особенностях хирургического удаления рассказано в материале «Операция по удалению миомы матки».
Нажимая кнопку «Отправить», вы принимаете условия политики конфиденциальности и даете свое согласие на обработку персональных данных на условиях и для целей, указанных в нём.
В медицинской практике кальцинаты определяют как отложения кальциевых солей. Причем происходить это может в полости различных органов. Нередко кальцинаты в матке обнаруживаются.
Матка является непарным полым органом, который состоит из трех слоев. Внутренним слоем является эндометриальный, представленный мощными мускулами. Наиболее широкий средний слой – миометрий. Наружным отделом маточной структуры является брюшина.
Осложнения
Злокачественные опухоли нельзя назвать осложнением патологии, скорее, отложение солей кальция – это признак прошедшего или существующего патологического процесса. Они не влияют на овуляцию, функцию яичника и возможность зачатия.
Исследование показало, что кальцинаты до 5 мм являются нормой. Ученые наблюдали за женщинами с солями кальция в яичниках на протяжении 30 месяцев.
Ни у одной из них не возникло злокачественных образований. Гистологическое исследование (биопсия) подтвердила, что кальций появился в результате дистрофии белого корпуса желтого тела.
Селезенка: особенности строения и функции
Селезенка – орган кроветворной и иммунной системы, бобовидной формы и располагающийся в брюшной полости в области левого подреберья. Размеры органа у взрослого человека в норме составляют:
- длина 6–8 см;
- ширина 9–12 см;
- толщина до 4 см.
Снаружи селезенка покрыта соединительнотканной капсулой, которая в виде перегородок проникает внутрь паренхимы и разделяет ее на дольки (компартменты).
Внутренняя часть представлена красной и белой пульпой. Пульпа – вид соединительной ткани, содержащий в большом количестве ретикулярный волокна. Благодаря волокнистому строению образуется своеобразная сеть, удерживающая форменные элементы крови. Участки богатые белыми клетками крови (лейкоцитами и лимфоцитами) – белая пульпа. Области, насыщенные эритроцитами, макрофагами, плазматическими и дендритными клетками – красная пульпа.
Главные функции селезенки:
- Формирование и поддержание иммунитета. В органе происходит синтез специфических антител, активирующих иммунитет и защищающих организм от инфекций вирусной и бактериальной природы. Помимо этого, селезенка – основной источник лимфоцитов – клеток иммунной системы, обеспечивающих защиту организма.
- Фильтрация крови. Паренхима органа содержит большое количество макрофагов и ретикулоцитов, способных захватывать бактерии, поврежденные эритроциты и другие клетки, циркулирующие в крови. Она фильтрует кровь от токсинов и нерастворимых компонентов, появляющихся в плазме при таких патологических состояниях, как травмы и ожоги.
- Участие в жизненном цикле эритроцитов и транспорте железа. Клетки пульпы захватывают поврежденные и старые эритроциты, перерабатывая их. При этом железо, входящее в состав гемоглобина, включается в другие белки. Синтезируемый в селезенке трансферрин поступает в костный мозг, принося железо необходимое для образования красных кровяных телец.
- Депо кровяных клеток. Орган способен накапливать эритроциты, тромбоциты и лейкоциты. В случае необходимости – травмы, шоковые состояния, физические нагрузки, она сокращается, выбрасывая форменные элементы в кровь.
Селезенка не считается жизненно важным органом. При удалении ее функции берут на себя другие органы иммунной и кроветворной систем организма. Отмечено, что у людей с удаленной селезенкой снижается устойчивость к бактериальным инфекциям, а также происходят изменения в формуле крови.