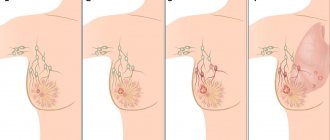
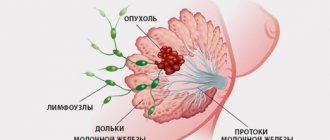
Что такое мастопатия молочных желез
Доброкачественные патологии груди с гиперплазией, связанные с изменением гормонального фона, объединяют в группу заболеваний под общим названием «мастопатия». А ВОЗ определяет мастопатию как фиброзно-кистозную патологию, для которой характерны пролиферативные процессы и нарушение соотношения соединительнотканной и эпителиальной составляющих. Фиброзно-кистозная мастопатия (ФКМ) может переродится в рак молочной железы.
Общее понятие
Фиброзно-кистозная мастопатия (ФКМ) – это аномалия молочной железы, которая носит характер доброкачественной. Она представляет собой гормональное нарушение, вследствие которого наблюдается изменение тканей –- пролиферативное и регрессивное.
Пролиферация – это разрастание органических тканей вследствие деления клеток. Регрессия – уменьшение размеров участков ткани.
Эти изменения влекут за собой неправильное соотношение эпителиального и соединительного компонентов ткани.
Эпителиальная ткань (железистая) – защитная, наружный слой кожи. Соединительная ткань (фиброзная) – питательная: жир, хрящ, кровь.
Диффузная ФКМ
Началом заболевания являетсячрезмерное разрастание соединительных тканей с возникновением таких симптомов, как киста — маленькие узелки, похожие на просяные зёрнышки, и тяж — продолговатые упругие образования. Главное проявление этого вида ФМК – мастальгия – болезненные ощущения в груди, возникающие в предменструальный период и сходящие на нет в начале цикла. Затем киста периодически образуется в виде плотных шариков в верхнем отделе молочной железы.
На заметку! Такие проявления нельзя игнорировать и не обращаться к специалистам длительное время. Ведь мастопатия на ранней стадии часто излечивается консервативными методами.
Узловая ФКМ
Дальнейшее течение болезни приводит к тому, что образуются узлы большого размера: от горошины до грецкого ореха. При этом боль в груди усиливается, иногда наблюдается отдача в плечо или в подмышку. Даже лёгкое прикосновение бывает очень болезненным. А также наблюдаются случаи выделения жидкости из сосков.
На заметку! Стадия ФКМ, когда боль становится постоянной, а молочные железы не приходят в норму с началом критических дней, является очень опасной. Она требует немедленного визита к медикам.
https://youtu.be/y_hHkA1qLXk
Виды фиброзно-кистозной мастопатии
Эта патология классифицируется таким образом:
— Диффузная мастопатия молочной железы.
Здесь существует четыре варианта:
• Фиброзно-кистозная мастопатия молочных желез, при которой преобладает железистый компонент.
• Мастопатия с преобладающим кистозным компонентом.
• Мастопатия, при которой преобладающим является фиброзный компонет.
• Смешанный вариант.
— Узловая фиброзно-кистозная мастопатия молочной железы.
В случаях, когда преобладает железистый компонент, отмечается дифференцированная гиперплазия долек железы. В прилегающие ткани образования переходят плавно. Этот вариант патологии чаще встречается у молодых пациенток. Рентген железы (маммография) дает такую картину: правильной формы тени, имеющие неявные границы. Тени совпадают с областями гипертрофии долек и долей. У некоторых больных тени охватывают железу полностью.
Диффузная форма мастопатии с преобладанием железистого компонента (аденоз)
При преобладании кистозной составляющей в грудной железе наблюдаются многочисленные кистозные структуры. Они эластичны, с четким отделением от близлежащих тканей. Такие участки образуются из атрофировавшихся долек и расширившихся протоков, в которых имеются фиброзные процессы. В эпителиальной ткани этих кистозных структур возможны пролиферативные процессы, которые ведут к формированию папиллярных образований. Этот вариант мастопатии характерен для перименопаузального периода, (особенно для постменопаузы). Рентгеновское исследование дает картину рисунка из крупных пятен, со множеством просветлений и явным контуром. По консистенции и оттенку кисты бывают разными. В некоторых случаях возможна кальцинация.
Фото маммограммы с образованием микрокальцинатов различной формы.
Мастопатия с доминированием фиброзного элемента обычно встречается у пациенток в пременопаузальном периоде. Соединительная ткань подвергается фиброзному изменению, происходит пролиферация внутрипротоковых тканей, просвет протоков сужается, возможна даже полная облитерация протоков. При рентгеновском исследовании отмечаются однородные плотные области, для которых характерна выраженная тяжистость.
Склерозирующий аденоз.
При смешанной форме заболевания происходят такие патологические изменения: склеротические процессы в соединительной ткани, дольковая гиперплазия, атрофия альвеол. При этом протоки расширяются и превращаются в кисты.
Киста
При узловой форме заболевания в грудной железе появляются узлы (они бывают множественные и одиночные). По морфологическим характеристикам они подобны соответствующим диффузным формам болезни.
Также мастопатию классифицируют по признакам наличия или отсутствия атипии и пролиферации. Пролиферация – это чрезмерное деление клеток, об атипии говорят, когда появляются клетки с отличиями от обычных. Такие клетки еще не злокачественны, но их строение уже не такое, как у предшественников.
Кроме этого в современной классификации определяется особый вариант заболевания груди – мастодиния или масталгия. У женщин, имеющих такую проблему, молочные железы циклически набухают. В основе этого явления лежит венозный застой, а также отечность стромы.
Доброкачественное новообразование, которое сформировалось из эпителиальной ткани долек, ограничено и имеет капсулу, называется «фиброаденома». При пальпации отмечается подвижный участок, имеющий гладкие контуры и круглую форму. Образуется фиброаденома в период полового созревания, из-за того, что повышается уровень гормонов, и ткани быстро растут.
Рентгенограмма показывает круглое или овальное образование с четкими очертаниями. У пациенток с мастопатией повышен риск развития злокачественных процессов. В зависимости от формы заболевания этот риск повышается в 4 -37 раз. Наибольшую опасность в этом плане представляют кистозные структуры, кальцификация, пролиферация эпителиальной ткани протоков и стенок кисты.
фиброаденома
Признаки
Фиброзная мастопатия
Характеризуется болезненностью, чувством переполненности в груди и особой чувствительностью к прикосновениям. Образуемые при этом новообразования могут достигать в размере 7 сантиметров.
Выделения из сосков (сукровичные или зеленовато-коричневые) усиливаются по мере прогрессирования заболевания, хотя на первых порах этот симптом не выражен.
Кистозная
При кистозной мастопатии боли выражены сильнее, отмечается отечность тканей железы и жжение в области формирования кист. По мере прогрессирования патологии боль приобретает постоянный характер.
Выделения из сосков появляются в основном при множественных кистах или единичном, но очень большом образовании. Иногда происходит закупорка млечных протоков.
Как при фиброме, так и при кистозной мастопатии при одностороннем поражении зачастую отмечается выраженная асимметрия молочных желез.
Также может наблюдаться присоединение инфекции. В этом случае отмечается повышение температуры тела, гиперемия кожных покровов молочной железы, появление гнойных выделений из соска.
Диффузная
При диффузной мастопатии увеличивается и тяжелеет грудь, появляется ощущение переполненности, распирания. Болезненность усиливается при прикосновениях.
Уплотнения в тканях молочной железы равномерные либо напоминают мелкозернистые образования, сосредоточенные в одном очаге.
Диффузная фиброзно-кистозная мастопатия
Наиболее опасное явление. Ее относят к предраковым состояниям. Для непролиферативной формы диффузной фиброзно-кистозной мастопатии характерны уплотнения, которые существуют в течении многих лет и постепенно меняются в размере.
При этом протоки расширяются, разрастается соединительная ткань. При пролиферативной мастопатии разрастанию подвергаются эпителий протоков и железистые дольки, а при фиброэпителиальной пролиферации в млечных протоках образуются папилломы (цистоденопапиломы). Именно в последнем случае чаще всего происходит малигнизация процесса.
Классификация мастопатии
Классификация плотности молочной железы по маммографии (Wolfe J.N., 1987; Byrne С, Schairer С.,1995)
N1 — паренхима состоит из жировой ткани, присутствуют единичные фиброзные соединительнотканные тяжи;
Р1 — определяются протоковые структуры, занимающие не более 25 % от объема молочной железы;
Р2 — видны протоковые структуры, занимающие более 25 % от объема молочной железы;
DY — видна непрозрачная очень плотная паренхима — гиперплазия соединительной ткани.
Разновидности фиброзных кист
Кисты — доброкачественные новообразования, наполненные жидкостью, имеющие эластичную и четкую структуру. Снаружи они ограничиваются капсулой, которая состоит из соединительной ткани. На ранних стадиях заболевание обнаружить практически невозможно, так как в домашних условиях при пальпации женщины не смогут нащупать уплотнения.
Мастопатия (кистозно-фиброзная) является патологией, которую следует четко отделять от доброкачественного новообразования, имеющего название «фиброаденома». Во время прогрессирования заболевания у многих пациенток происходит деформация молочных желез, они увеличиваются в размерах, а их структура становится неоднородной.
Кистозно-фиброзная мастопатия бывает нескольких видов:
- Узловая. Образуется большое количество узлов, которые могут являться предвестниками перерождения новообразований. При диагностировании этой формы заболевания необходимо экстренное вмешательство специалистов.
- Диффузная. Наблюдается разрастание тканей, появляются уплотнения, молочные железы приобретают зернистую структуру.
Патогенез мастопатии
Особую роль в развитии болезни играют гиперэстрогенемия (абсолютная или относительная) и дефицит прогестерона.
Самым важным для женской груди эстрогеном является эстрадиол. В соединительной ткани грудной железы этого вещества содержится больше, чем в крови. Этот гормон способствует процессам дифференцирования и развития протоков груди, активизирует митотическую активность эпителиальной ткани, способствует образованию ацинуса, повышает васкуляризацию, необходим для гидратации соединительной ткани.
Другой гормон — прогестерон — оказывает противодействие этим изменениям. Он не допускает пролиферации, способствует нормальной дифференцировке эпителия, замедляет митотическую активность в эпителии, предотвращает повышенную проницаемость капилляров, снимает отек стромы. Если прогестероновое воздействие выражено слабо, в соединительных тканях и эпителии грудной железы начинаются пролиферативные процессы.
В жировой ткани груди имеется множество эстрогеновых рецепторов. А вот число прогестероновых рецепторов не так велико. Адипоциты – депо андрогенов, прогестерона и эстрогенов. Под действием ароматазы из андрогенов образуется эстрон и эстрадиол. Такие процессы со временем становятся более интенсивными, из-за чего повышается вероятность злокачественных изменений.
Большое значение в развитии гиперплазии тканей молочных желез имеет пролактин. Под его действием растет число рецепторов эстрадиола. Когда при сочетании патологии груди с заболеваниями матки повышается уровень пролактина, выработка прогестерона снижается. А это ведет к усугублению патологических изменений. Под влиянием пролактина происходит угнетение работы щитовидки. Тиреоидные гормоны модулируют действие эстрогенов на клеточном уровне и нарушают гисто- и органогенез гормонально-зависимых образований. Также они способствуют развитию гиперплазии эндометрия.
Также существенную роль играет повышенный уровень кортизола. Избыток этого вещества провоцирует гиперпластические процессы в груди двумя способами: через кортикостероидные рецепторы непосредственно и за счет роста числа рецепторов пролактина.
Повышение в женском организме уровня простагландинов влияет на просвет сосудов и проницаемость их стенок, изменяет водно-солевой баланс и гемодинамику. В итоге развивается гипоксия тканей. В крови пациенток с мастопатией Pg E2 в несколько раз превышает норму. Одной из причин, провоцирующих развитие мастопатии, является избыточная масса тела, прежде всего, если она сочетается с повышенным давлением и сахарным диабетом. Патологии гепатобилиарного комплекса ведут к развитию гиперэстрогении из-за того, что в печени замедляются процессы утилизации эстрогенов. Кроме того, было подтверждена связь мастопатии с нарушением работы кишечника, запорами, изменениями в кишечной флоре, нехваткой в питании женщины клетчатки. Существует гипотеза, что в таких случаях в кишечнике повторно абсорбируются эстрогены, которые уже были выведены с желчью.
Причины мастопатии
К главным причинам гормональных нарушений относятся:
— Генетически обусловленные особенности.
— Большое число беременностей и родов, аборты, ранние и поздние роды, купный плод, продолжительная лактация, позднее менархе, поздняя менопауза, проблемы с менструальным циклом.
— Гинекологические проблемы, прежде всего, воспалительного характера.
— Присутствие атипических клеток.
— Гормональная терапия.
— Оральные противозачаточные средства.
— Патологии эндокринного характера (сахарный диабет, нарушение функции щитовидной железы).
— Проблемы с печенью, патологии желчных путей.
— Хронический колит.
— Психоэмоциональное перенапряжение: неудовлетворенность жизнью, проблемы в сексуальной сфере, частые конфликты в семье и на работе, стрессы, нервное перенапряжение и т.п.
— Вредные привычки.
— Чрезмерное увлечение чаем, кофе, шоколадом и другими продуктами, в которых содержатся метилксантины.
Беременность и заболевание
При диффузной фиброзно-кистозной мастопатии молочных желез возможно наступление беременности и благополучные роды. Если зачатие произошло, важно проинформировать лечащего врача. Беременным нежелательна маммография, исследование молочных протоков путем введения красящих веществ и другие сложные процедуры. Рекомендуется соблюдать осторожность и в лечении травами.
Обычно будущим матерям показана легкая поддерживающая терапия с коррекцией гормонального фона. Врач может назначить безопасные фитопрепараты, обладающие успокаивающим, противоотечным и обезболивающим действием.
Допускается и кормление грудью при диффузной ФКМ. Часто оно помогает скорректировать состояние больной. Кисты могут уменьшиться в размерах или вовсе исчезнуть. Единственное, важно не кормить ребенка слишком долго (не более 12 месяцев). В противном случае повышается риск появления опухолей.
Симптомы мастопатии молочной железы
Мастопатия молочной железы дает о себя знать болевыми ощущениями, возникающими в середине цикла. Железы при этом уплотняются, из сосков возможны выделения. Боль бывает разного характера: отдающая в шею или спину, острая, стреляющая, колющая. Она возникает из-за того, что нервные окончания передавливаются отекшей тканью, кистозными структурами, вовлекаются в склерозированные участки.
Методом пальпации можно обнаружить дольчатые уплотнения, которые имеют неровную поверхность. Также отмечается болезненность тканей, и их тяжистость.
Когда завершается менструация, боли становятся незначительными (в случае диффузной формы), грудь уплотнена равномерно, для нее характерна тяжистость. При узловой форме отмечаются очаги (одиночные или множестенные). Они подвижны, не связаны с кожей, в лежачем положении при пальпации не определяются, слегка болезненны. Возможно некоторое увеличение подмышечных лимфоузлов, при пальпации они проявляют чувствительность. У пациенток с мастопатией может возникать галакторея, обычно 1-й степени. В подобных случаях при пальпации из сосков выступает сероватая жидкость.
Фазы мастопатии
Существует три клинические фазы мастопатии:
Фаза 1.
Начинается в молодом возрасте (20-30 лет). За неделю до начала месячных железы нагрубают, в них возникают болевые ощущения. Они уплотнены и чувствительны при пальпации. Цикл обычно регулярный, но может быть слишком коротким (20 дней).
Фаза 2.
Характерна для возраста от 30 до 40 лет. Во второй фазе мастопатии боли ощущаются почти постоянно, появляясь за две-три недели до начала менструаций. Появляются уплотнения с кистозными включениями.
Фаза 3.
Развивается у женщин старше 40 лет. Боли в таких случаях носят непостоянный характер, становятся менее выраженными. В груди формируются множественные кистозные структуры, заполненные зеленоватым секретом, который при нажатии на сосок выходит наружу.
Кто входит в группу риска?
Мастопатия (кистозно-фиброзная) чаще всего развивается у женщин следующих категорий:
- нерожавших;
- искусственно прерывавших беременность;
- перенесших самопроизвольные аборты;
- имеющих плохую наследственность;
- старшей возрастной группы (кому за 40);
- пациентки, у которых началась менопауза;
- имеющих различные заболевания мочеполовой системы и т. д.
Диагностика мастопатии
Диагностика при мастопатии предполагает такие методы:
— Изучение данных анамнеза.
Здесь особое внимание обращают на наличие факторов повышенного риска.
— Врачебный осмотр.
Молочные железы осматривают при хорошем освещении. Пациентка при этом должна стоять, наклонившись вперед и опустив руки. Также ее осматривают в положении лежа, подложив под лопатки валик, а затем в положении лежа на боку. Таким способом можно обнаружить даже незначительные проявления мастопатии.
— Пальпация.
Это исследование проводят, когда больная стоит, лежит на спине и на боку. Сначала выполняют поверхностную пальпацию кончиками пальцев. Изучают область ареолы, затем переходят к периферическим участкам. Исследование приводят в таком порядке: верхненаружный квадрант, верхневнутренний, нижневнутренний и, наконец, нижненаружный. Затем в этой же последовательности выполняется глубокая пальпация. После этого переходят к пальпации подмышечных лимфатических узлов, надключичных и подключичных участков.
Клиничесикими признаками злокачественного процесса являются: пальпируемая опухоль, втянутость соска и его асимметрия, эрозия соска, боли, увеличение лимфоузлов, отек руки, отечность кожи груди (так называемая лимонная корка), болевые ощущения в подмышечной области.
Нужно регулярно выполнять самообследование молочных желез, чтобы не просмотреть любые изменения со стороны груди.
— Маммография (рентген грудных желез).
Рентгенограммы делаются в двух проекциях. Если нужно, выполняют прицельное исследование с увеличением. Благодаря такой диагностике можно получить точную картину изменений в тканях груди, определить присутствие микрокальцинатов, оценить состояние подмышечных лимфатических узлов, заметить опухолевые образование, которые не выявляются при пальпации (прежде всего, это касается небольших опухолевых узлов, расположенных глубоко в тканях груди). Чувствительность маммографии может быть разной в зависимости от ситуации (размер новообразоваия, его расположение, возраст больной). Одним из важнейших диагностических и прогностических критериев является маммографическая плотность. При повышенной маммографической плотности риск развития злокачественного процесса повышается в три раза.
— УЗИ молочной железы.
Это исследование выполняется при помощи линейного датчика (7,5 МГц). В дополнение к стандартному исследованию эхографии осуществляют измерение паренхимы во всех секторах железы вдоль условных линий, которые сходятся в области соска. Также оценивается эхоплотность тканей. Слой железистой ткани со временем становится тоньше, и показатель эхоплотности после 54 лет возрастает до максимальной величины. Это явление считается совершенно нормальным (возрастная инволюция). Происходит жировая трансформация ткани железы, ее количество уменьшается, начинается диффузное фиброзирование, из-за которого, собственно, и повышается эхоплотность. ФКМ имеет такие показатели при ультазвуковом иследовании: при железистом варианте – гиперплазия железистой ткани 15-33 мм, эхоплотность 28-30, обратная инволюция не отмечается; при кистозной форме — толщина железистой ткани 10 мм, эхоплотность 37 – 55, отмечаются множественные кистозные образования небольшого размера; при фиброзом варианте железистая ткань утолщается до 16 мм, эхоплотность существенно повышается – 41-43. У пациенток со смешенной формой мастопатии слой железистой ткани утолщается до 22 мм, эхоплотность составляет 35-37, выявляются кисты, отмечается дуктэктазия, инволюция не наблюдается. В случае гиперплазии соединительной ткани эхоплотность повышена, отмечаются тяжистые структуры, имеющие неправильную форму. Кисты представляют собой округлые эхонегативные участки, их границы четкие.
— Биопсия с цитологическим исследованием.
Этот метод позволяет уточнить природу новообразования в груди.
— Секторальная резекция с гистологическим исследованием.
К этому радикальному методу прибегают при наличии особых показаний.
— Термография.
В основе метода – регистрация инфракрасных лучей посредством термографа. Злокачественную опухоль удается выявить благодаря тому, что над ней температура кожи несколько повышена по сравнению температурой над доброкачественными образованиями. Э то помогает провести дифференциальную диагностику мастопатии с раком молочной железы.
Лечение мастопатии
Как лечится мастопатия молочной железы консервативными методами?
Лечение медикаментозными препаратами назначается после осмотра у онколога, чтобы исключить необходимость хирургического лечения при наличии узловой формы мастопатии, присутствия кальцификатов в железе, и наличия ролиферативных изменений эпителия молочной железы при проведение биопсии. Как лечить мастопатию молочной железы, вы можете узнать из таблицы.
Таблица препаратов и схемы лечения мастопатии
| Препараты | Схема лечения мастопатии | Пояснение |
| Группа гестагены | Курс лечения 6-9 месяцев. | Используются для лечения женщин репродуктивного возраста. Препараты из группы гестагены регулируют превращение активного эстрадиола в менее активный эстрон, ингибируют пролиферативные процессы за счет воздействия на факторы роста, уменьшают циклический отек соединительнотканной стромы молочной железы за счет уменьшения проницаемости капилляров. |
| Норэтистерон (норколут, примолютнор) | по 5—10 мг ежедневно в течение 10 дней | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Оргаметрил (линестренол) | по 5 мг ежедневно в течение 10 дней | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Прегнин | по 0,02 г (2 табл.) сублингвально 3 раза в сутки в течение 10 дней | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Прогестерон | 1 схема лечения: внутримышечно по 10 мг (1 % р-ра — 1 мл); 2-я схема лечения: внутримышечно по 25 мг (2,5 % р-ра — 1 мл) 21, 23, 24, 26-й день цикла, через день; | 10 инъекции с 16-го дня менструального цикла по 25-й день. Инъекции на 21, 23, 24, 26-й день цикла |
| 17-ОПК | внутримышечно по 125 мг (12,5 % р-ра — 1мл) | 10 инъекции с 16-го дня менструального цикла по 25-й день. |
| Утрожестан | по 100 мг 2-3 раза в день ежедневно в течение 10-14 дней | Принимают начиная с 16-го дня менструального цикла. |
| Дюфастон (дидрогестерон) | по 20 мг | Аналог природного прогестерона, не обладающий андрогенной, термогенной или кортикоидной активностью. Применяют с 11 по 25 день менструального цикла. |
| Медроксопрогестерона ацетат | по 5-10 мг ежедневно в течение 10 дней | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Прожестожель 1 % | по 1 дозе 1 раз в день | Гель с микронизированным прогестероном наносят начиная с 16-го дня менструального цикла по 25-й день. |
| Группа антиэстрогены | Курс от 3 до 6 месяцев. | Механизм действия основан на конкурентном связывании с рецепторами эстрадиола в ткани молочной железы. |
| Тамоксифен (нолвадекс) | по 10—20 мг ежедневно в течение 5-6 месяцев | Обладает тератогенным действием. |
| Фарестон (торемифен) | по 10—20 мг ежедневно в течение 3-6 месяцев. | За счет эстрогенной стимуляции повышается риск изменений эндометрия, таких как гиперплазия, полипоз и рак. |
| Группа агонисты ГтРГ | Вызывают снижение частоты пульсирующих выбросов ГнРГ в гипоталамусе, оказывают прямое действие на стероидогенез в яичниках, связывая ряд ферментов, участвующих в синтезе стероидных гормонов, угнетают синтез ЛГ и ФСГ в гипофизе. Применяются после 45 лет при сочетанной гиперплазии эндометрия, аденомиозе, миоме матки. | |
| Гозерелин (золадекс) | подкожно в живот по 3,6 мг 1 раз в месяц, курс 2—4 месяца | Выпускается в виде депо-препарата. |
| Трипторелин (декапептил, диферелин) | >подкожно по 525 мкг ежедневно, курс 1 неделя, затем по 105 мкг ежедневно в качестве поддерживающей терапии | |
| Декапептил-депо | подкожно или внутримышечно по 1 инъекции (3,75 мг) ежедневно, курс 28 дней | Состав вещества: трипторелина и полимерный депонирующий наполнитель. |
| Бусерелин | подкожно по 500 мкг 3 раза в день, через 8 часов в течение 1 недели, с 8-ого дня лечения переходят на интраназальное введение бусерелина по 1,2 г (в 4 приема) | |
| Нафарелин (синарел) | по 200 мг 2 раза в день | эндоназальный спрей |
| Лейкопролид (люпрон) | внутримышечно по 3,75 мг 1 раз в месяц | |
| Агонисты дофаминовых рецепторов | Препараты этой группы оказывают дофаминергическое действие, направленное на снижение уровня пролактина и регуляцию локального гормоногенеза в тканях молочной железы. | |
| Бромкриптин (парлодел) | по 2—2,5 мг в течение 4—6 менструальных циклов | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Достинекс | по 1 таблетке 2 раза в неделю, курс 3—6 месяцев | |
| Андрогены | Применяются в лечение женщин после 45 лет. | |
| Метилтестостерон | по 5—10 мг 1—2 таблетки, курс 8 месяцев | Принимают начиная с 16-го дня менструального цикла по 25-й день. |
| Сустанон-250 (омнадрен-250) | внутримышечно по 1 мл 1 раз в месяц, курс 4—6 месяцев | |
| Препараты йода | Курс 6—12 месяцев с перерывом во время менструации. | Способствуют снижению пролиферативной активности тканей, положительно воздействуют на кисты и активизируют функцию щитовидной железы. |
| Калия йодид | по 10 мл 0,25 % р-ра 4 раза в день | |
| 5% настойка йода | по 5 капель в молоко 3 раза в день | |
| Кламин | по 50 мкг (по 1 таблетке) 3 раза в день | Растительный адаптоген, вырабатывается из липидного комплекса бурых морских водорослей. |
| Йодомарин | по 200 мг 1 раз в день | |
| Энзимные препараты | Оказывают противоотечное, противовоспалительное, вторичноанальгезирующее, рассасывающее и иммуномодулирующее действие, увеличивают продукцию лейкоцитами а-интерферона. | |
| Вобензим | по 5 таблеток 3 раза в день, курс 16-30 дней | |
| Серта (серратиопептидаза) | по 5-10 мг, 3 раза в день после еды проглатить, курс лечения от 2 до 4 недель |
Операция при мастопатии
При помощи операции лечат следующие виды мастопатии:
— фиброаденомы;
— внутрипротоковые папилломы;
— кисты молочной железы.
Хирургическое лечение назначается после консультации с онкологом.
Лечение патологии
Вне зависимости от формы, степени и иных моментов, указываемых при постановке диагноза, лечение кистозно-фиброзной мастопатии не обходится без изменения режима питания. Даже если врач выписывает особо действенный препарат, который обещает моментально справиться с проблемой, устранение первичной причины будет неполным, если не соблюдается диета, цель которой — снизить выработку женских половых гормонов.
- Ликвидация чая, кофеина и какао из рациона, при этом недопустимы и любые их производные (например, шоколад). Также недопустим теобромин.
- Доля жиров понижается в соответствии с рекомендациями врача, но общим параметром считается 50-70 г на сутки для взрослого человека. Следовательно, продукты с насыщенными жирами (майонез, масло и т.д.) исключаются.
- Отказ от пшеничной муки высшего сорта и изделий ее содержащих, а также манной крупы как ее производной.
- Недопустимы соленые блюда и продукты, консервированные, жаренные, копченые. Газированная вода и кондитерские изделия.
- С осторожностью употребляется капуста, как продукт, способствующий связыванию йода.
- Основой меню должны стать бобовые продукты, источники йода и селена, орехи и семена, богатые клетчаткой, свекла, шпинат и брокколи, источники кальция, белый и зеленый чай.
- Дополнительно рекомендовано принимать витамины А и Е, поскольку они почти не будут поступать при таком питании, а также витамины группы В.
Если говорить об иных негормональных методах лечения кистозно-фиброзной мастопатии, то среди них внимания заслуживают следующие:
- Иммуностимулирующие препараты
- Противовоспалительные нестероиды, которые снижают темпы роста опухолей
- Иглоукалывание
- Физиопроцедуры
- Нейролептики и седативные препараты
- Физические нагрузки, прогулки, изменение режима сна и бодрствования, снижение доли стрессов и иных психологических нагрузок.
- Травяные сборы
Медикаментозное лечение должно быть назначено врачом на основании ряда нюансов в поставленном диагнозе. Так, мастопатия по узловому типу чаще всего требует хирургического вмешательства, в процессе которого рассекаются узлы.
- Гормональное лечение кистозно-фиброзной мастопатии может осуществляться при помощи натурального прогестерона или синтетических прогестагенов, а также андрогенов (лицам старше 45 лет) и средств, угнетающих выработку пролактина. Средства могут иметь как наружный способ применения, так и внутренний.
- Среди медикаментов, наиболее часто используемых для лечения кистозно-фиброзной мастопатии, замечены Мастодинон, понижающий уровень пролактина, Циклодинон, Индометацин. Курс лечения всегда длительный.
https://youtu.be/FaJousXSB1E
Мастопатия и мастодиния — особенности лечения
Если присутствует мастодиния, то лечение мастопатии следует расширить применением, начиная с 16-го по 25-й день менструального цикла:
1. Нестероидных противовоспалительных препаратов (НПВП)
, таких как: индометацж по 25 мг 3 раза в сутки; ибупрофен (бруфен) по 0,2 г 3 раза в день; нимесулид по 100 мг 2 раза в день, после приема пищи.
2. Диуретиков
, таких как гидрохлортиазид (гипотиазид) по 0,05 гр 2 раза в день; фуросемид по 0,04 гр 1 раз в сутки, лучше утром.
3. Фитопрепаратов (настои и отвары трав).
Фитотерапия при лечении мастопатии
Народные методы лечения мастопатии применяются в качестве дополнения к основному лечению и только после разрешения лечащего врача. Народные средства для лечения мастопатии молочных желез — это настои и отвары трав и корневищ лекарственных растений.
Рецепты от мастопатии
1. Сок алоэ или столетника смешивают с медом в пропорции 1 к 2, принимают по 1 ч. л. 2-3 раза в день.
2. 2 ст. л. измельченной травы вероники лекарственной залить 1 стаканом кипятка, дать настояться, принимать по 1 ст. л. перед едой.
3. 25—50 гр сухого корня молочай Палласа залить 0,5 л. водки, затем настоять в течение 3 недель в темном месте. Принимать по 7—10 капель 3 раза в день, курс 1—3 месяца.
4. Возьмите 1 часть измельченного корня копеечника чайного и 9 частей водки, поставьте в темное место на 2-3 недели. Принимать по 20—30 капель 3 раза в сутки.
5. Экстракт из корней и корневища родиолы розовой (готовый препарат, который можно купить в аптеке) принимают за 15—30 мин до еды по 5—25 капель 2-3 раза в день, курс 10-30 дней.
6. 1 ст. л. цветов календулы лекарственной залить 1 стаканом кипятка, дать настоятся, принимать по 1/3 стакана 3 раза в сутки.
7. 1 ст. л. цветов ромашки аптечной залить 1 стаканом кипятка,дать настоятся. Принимать по 1/3 стакана 3 раза в день.
8. 15 гр цветов пустырника обыкновенного залить 200 мл кипятка, дать остыть. Принимать за 1 час до еды по 1/3 стакана 3 раза в день.
9. 10 г травы череды трехраздельной залить 200 мл воды, настоять. Принимать по 1/3 стакана 3 раза в сутки.
10. 1 часть корневища элеутерококка колючего и 1 часть 40 % спирта (продается в аптеке готовый препарат). Принимать по 20 капель за 30 мин до еды.
Лечение
Каким методом будет проводиться лечение диффузной фиброзно-кистозной мастопатии, решает врач, учитывая форму, стадию и особенности течения заболевания. Эффективен лишь комплексный подход, включающий устранение провоцирующих и сопутствующих заболеваний, медикаментозное воздействие на патологические процессы, соблюдение диеты и противопоказаний. Крайне важно удостовериться в том, что новообразования не злокачественные.
Медикаментозная терапия направлена на устранение гормонального дисбаланса и восстановление полноценной работы всех органов. С этой целью применяется физиотерапия (лечение лазером и электрофорез) и различные лекарственные средства:
- препараты йода;
- седативные средства – для стабилизации психоэмоционального фона;
- анальгетики – для ликвидации болевого синдрома;
- нестероидные противовоспалительные средства – снимают отек и воспаление;
- мочегонные препараты – для поддержания функции почек и печени.
Комплексное воздействие этих медикаментов носит системный характер, поэтому назначать их должен только врач.
Хороший результат обеспечивает витаминотерапия. Для укрепления сосудистой стенки и уменьшения отеков показан прием витаминов А, С и Р. Витамины группы В стимулируют обмен веществ. Витамин Е является природным антиоксидантом и влияет на гормональный и жировой обмены.
Гормональная терапия подбирается в соответствии с возрастом женщины. Пациенткам в репродуктивном периоде назначаются оральные гормональные контрацептивы. Эффективны и гестагены, которые принимают во второй фазе менструального цикла (Дюфастон, Утрожестан). В перименопаузальном возрасте рекомендуются антиэстрогены (Тамоксифен), андрогены (Тестобромлецид, Метилтестостерон). При выраженной цикличности патологии применяют препараты, блокирующие выработку пролактина, и гомеопатические средства.
Большую роль в лечении диффузной фиброзно-кистозной мастопатии играет диета. Следует уменьшить употребление соли, отказаться от жирной пищи, шоколада и фастфуда. Крепкий кофе и черный чай рекомендуется заменить на травяной или зеленый. В рационе должна преобладать пища, богатая клетчаткой, – каши, свежие овощи и фрукты. Два раза в неделю желательно употреблять рыбу и нежирные сорта мяса. Придерживаясь этих правил, можно не только ускорить выздоровление, но и сократить риск развития болезни.
Хирургическое лечение осуществляется в очень редких случаях. Форма оперативного вмешательства выбирается исходя из показаний: при подозрении на рак молочной железы, быстром увеличении опухоли (в течение 3 месяцев), наличии осложнений (нагноение), рецидивах кист после недавно перенесенной пункции. Узлы удаляют посредством секторальной резекции. Во время операции опухоль иссекается вместе со здоровой частью молочной железы. Длится она всего 30–40 минут. Спустя несколько часов пациентка может покинуть клинику.
При обнаружении кисты ее пунктируют, извлекая кистозную жидкость. В образовавшуюся полость вводят склерозирующие препараты. Они способствуют сращиванию стенок кистозной оболочки. Возможно также вылущивание кисты с ушиванием молочной железы. По ходу операции выполняется срочное гистологическое обследование иссеченного материала. Если полученные результаты подтверждают рак, объем оперативного вмешательства расширяется вплоть до удаления всей молочной железы.
В процессе лечения диффузной ФКМ запрещается употреблять алкоголь и курить. Сильные тепловые воздействия могут активизировать патологический процесс, поэтому следует ограничить посещение соляриев и бань, загорать умеренно и в купальнике. Бюстгальтер не должен оказывать давления на грудь.