Нарушенное пищеварение – частое явление у человека. Заболевание возникает из-за бешеного ритма жизни, нерационального питания и отсутствия физических упражнений. Чаще всего люди жалуются на появление изжоги, ощущения тяжести, вздутия, повышенного газообразования. При наличии симптоматики специалист назначает прохождение ультразвукового исследования желчного пузыря. От того насколько качественно пациент подготовится к процедуре, зависит визуальный просмотр пузыря на аппарате. Даже у специалиста с большим опытом работы будут сложности в рассмотрении пузыря из-за лишнего образования газов. Поэтому важно знать, как подготовиться к УЗИ желчного пузыря. Меры подготовки следует начинать за 7 дней до указанного времени.
К проведению УЗИ желчного пузыря надо правильно подготовиться
Анатомия
Желчный пузырь состоит из дна, тела и шейки. У взрослых он, как правило, грушевидной формы, а у детей чаще веретенообразный. Стенка состоит из нескольких слоев:
- Слизистого. Благодаря ему внутренняя поверхность органа складчатая.
- Мышечного. Слой образован спирально расположенными гладкомышечными клетками.
- Серозного. Представляет тонкую соединительнотканную мембрану, покрывающую органы брюшной полости.
Шейка переходит в пузырный проток, который направляется в общий желчный проток. Он впадает в 12-перстную кишку. Роль мышечного «клапана», который регулирует поступление желчи в кишку, играет сфинктер Одди. Во время еды желчный пузырь сокращается, а сфинктер Одди расслабляется. Благодаря этому желчь попадает в 12-перстную кишку. Во время УЗИ можно оценить строение желчного пузыря и его функциональную способность.
Какие патологии можно определить при УЗ-осмотре?
При качественной подготовке органа ультразвуковая диагностика снабдит специалиста практически всеми необходимыми материалами для постановки диагноза и назначения соответствующей терапии. Так, при обследовании выявляется:
- холецистит (воспаление ЖП) – острая и хроническая форма;
- желчнокаменная болезнь (образование камней и песка);
- дискинезия (нарушение моторико-эвакуационной функции);
- новообразования (полипы, кисты, опухоли);
- врожденные аномалии развития.
Высокая информативность метода избавит пациентов от необходимости прохождения других способов обследования. К тому же абсолютная безвредность процедуры позволяет прибегать к ней для контролирования назначенной терапии и послеоперационного периода столько раз, сколько потребуется, не беспокоясь о побочных эффектах.
Научный редактор: М. Меркушева, ПСПбГМУ им. акад. Павлова, лечебное дело. Август, 2020.
Ультразвуковое исследование желчного пузыря – это неинвазивный метод диагностики, позволяющий получить точную информацию о состоянии как самого органа, так и его протоков. Обычно УЗИ желчного пузыря проводится в комплексном обследовании органов брюшной полости и наиболее часто сочетается с УЗИ печени.
Когда проводят?
Для ультразвукового исследования существует несколько групп показаний. Первая – это диагностический поиск предполагаемой болезни, вторая – динамическое наблюдение обнаруженного отклонения на фоне лечения. Как правило, желчный пузырь исследуют не отдельно, а вместе остальными частями билиарной системы, например, печенью. Основанием для выполнения УЗИ являются:
- Боль в области желудка, правого подреберья. Особенно, если жалоба связана с употреблением жареных, жирных, острых блюд.
- Признаки нарушения обмена желчи. Желтушность склер, кожного покрова, кожный зуд, повышение уровня билирубина.
- Острый/хронический холецистит, ЖКБ. Подтверждение диагноза, оценка результатов проведенного лечения. Поиск осложнений.
- Опухолевые заболевания. Включая доброкачественные новообразования желчного пузыря, протоков, поджелудочной железы, сосочка 12-перстной кишки.
- Исследование моторики желчного пузыря. При подозрении на дискинезию желчевыводящих путей.
- Пороки развития. Например, аномалии формы желчного пузыря.
Указанный список показаний является общим. Индивидуальные причины для проведения УЗИ желчного пузыря определяет лечащий врач.
Какие болезни выявляет УЗИ
Что показывает обследование? С помощью ультразвука обнаруживают заболевания:
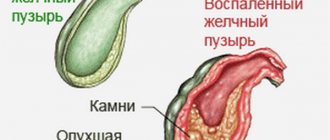
- Самая частая патология – это холецистит. Сканирование фиксирует увеличенный пузырь с утолщёнными стенками. Полость содержит пузырьковые включения и перегородки. Контуры стенок светлого оттенка нечётко визуализируются на экране монитора. При хроническом процессе орган уменьшается в размере, деформируется.
- Холелитиаз – желчнокаменная болезнь. Ультразвук определяет конкременты в пузыре и протоках. При перемене положения тела они смещаются. Стенки органа утолщены с неровными краями. Признак мелких камешков на УЗИ – расширение протока выше места закупорки. Конкременты чаще обнаруживают у женщин, чем у мужчин.
Холелитиаз
- Дискинезия жёлчных путей проявляется при сканировании повышенным тонусом и утолщением стенок пузыря. Обнаруживается перегиб шейки.
- Опухоль визуализируется в виде образования. Стенки деформированного пузыря утолщены.
- Полипы выглядят на мониторе как округлые формирования. Размер больше 1 см нуждается в динамическом наблюдении, так как имеется риск злокачественного процесса.
- Врождённая патология – двойной жёлчный пузырь или дивертикул.
Исследование этой части печени проводят в гастроэнтерологическом центре. Лучше сочетать процедуру в комплексе со всеми органами пищеварения.
Перед исследованием
Подготовка к УЗИ желчного пузыря основана на нескольких принципах. А именно:
- Исследование выполняют натощак. От приема пищи следует воздержаться на 8-10 часов. Грудным детям УЗИ проводят перед очередным кормлением.
- За 2-3 дня до УЗИ ограничивают пищу, содержащую большое количество клетчатки. Из рациона исключают: сырые овощи и фрукты, черный хлеб, любую молочную продукцию. Запрещены блюда из бобовых культур, алкогольные напитки. Это необходимо для уменьшения газообразования в петлях кишечника, ухудшающего эхосигнал.
- Предварительный прием медикаментов при необходимости. Если на фоне диеты не удается самостоятельно уменьшить газообразование, за 3 дня до УЗИ назначают ветрогонные препараты (Эспумизан), сорбенты (активированный уголь). Дополнительно используют ферментные препараты, улучшающие переваривание пищи (например, Мезим).
Иногда дополнительно требуется выполнение очистительной клизмы. В экстренных ситуациях, например, при желчной колике, УЗИ проводят без указанных предварительных мер.
Важно! Как подготовиться к выполнению УЗИ желчного пузыря при инсулинозависимом сахарном диабете? Такие пациенты склонны к гипогликемии, поэтому им разрешено использовать в пищу несладкий чай и подсушенный белый хлеб.
Можно ли есть и пить в день проведения процедуры
УЗИ делают натощак. Если диагностическое исследование проводится после 15:00, медицинские работники допускают легкий завтрак. Людям, болеющим сахарным диабетом, врачи разрешают выпить подслащенный чай с сухарями. Прием пиши должен быть не позже, чем за 6-8 часов до начала УЗИ.
Если накануне уже проводились диагностические исследование, например, колоноскопия или другие процедуры на органах пищеварительной системы, об этом обязательно нужно сообщить врачу. Если использовать эти способы диагностики один за другим, результаты УЗИ могут оказаться недостоверными.
Как делают УЗИ желчного пузыря?
Исследование проводят в нескольких позициях: лежа на спине, затем левом боку. Если возникает необходимость, УЗИ выполняют сидя и стоя. Датчик устанавливают под правую реберную дугу по среднеключичной линии. Для улучшения звукопроводимости наносят специальный гель. Полученная ЭХО-картина проецируется на монитор.
Нормы у взрослых
Оценивают строение желчного пузыря и протоков. Показатели, которые регистрируют в норме при исследовании желчного пузыря:
- Форма. Обычно она грушевидная, овоидная (яйцевидная), цилиндрическая.
- Величина. У взрослого размер желчного пузыря варьирует от 6 до 9,5 см в длину. Средняя ширина органа – 3-3,5 см.
- Толщина стенки. Не превышает 2 мм. С возрастом уплотняется за счет разрастания соединительной ткани в слизистой и мышечном слоях. Отчетливее всего это наблюдается у пациентов старше 60 лет.
- Расположение. Оно должно быть внутрипеченочным. За пределы печени выступает только дно желчного пузыря (на 1-1,5 см).
- Контур. Ровный, четкий.
- Содержимое. В здоровом пузыре должна находиться только однородная желчь. Как и любая жидкость, она не отражает ультразвук, то есть является анэхогенной. Поэтому анэхогенное содержимое желчного пузыря – это признак нормы.
Нормы у детей
Размеры и форма желчного пузыря напрямую зависят от возраста роста ребенка. У маленьких детей орган напоминает веретено. Начиная с полугода желчный пузырь начинает приобретать грушевидную форму, близкую к взрослой. Наименьшая величина органа наблюдается у детей 2-5 лет: длина составляет примерно 50,5+/-1,5 мм, а ширина – 17 мм.
Функциональные пробы
С помощью них определяют моторно-эвакуаторную активность органа. Для оценки сократимости выполняют УЗИ желчного пузыря с нагрузкой. Это основной способ диагностики дискинезии желчевыводящих путей.
Сначала выполняют УЗИ желчного пузыря натощак. После этого пациенту дают принять 2 яичных желтка. Каждые 5-10 минут УЗИ повторяют, наблюдая за особенностями опорожнения и расслабления желчного пузыря. Если дискинезия отсутствует, орган сокращается на 50-70% к 45-й минуте исследования. Для оценки всего цикла требуется 1,5-2 ч, но чаще ограничиваются оценкой поперечника желчного пузыря к 45-й минуте.
Расшифровка результатов
Сонолог оценивает нижеперечисленные параметры исследуемого объекта:
- расположение, подвижность;
- форму, габариты, толщину стенок;
- диаметральные характеристики просвета желчных путей;
- наличие конкрементов, патологических образований;
- сократительную функциональность.
На основании сравнения полученных цифр с нормативными ставят диагноз. Вот признаки встречающихся заболеваний билиарной системы:
- острый холецистит – увеличение объекта, утолщение стенок (дельта – более 4 см), множественные перегородки, интенсифицированный кровоток;
- хронический холецистит – сжатие и размытость очертаний органа, деформирование, уплотнение стенок, многочисленные вкрапления;
- дискинезия – загиб, уплотнение и сжатость стенок;
- холелитиаз (желчекаменная болезнь) – визуализация камней (выглядят светлыми структурами с эхо-тенями), кристаллов билирубина, утолщенность стенок, неровные очертания;
- полип – нетипичные образования на стенках, необходима дифференцированная диагностика на предмет исключения злокачественного характера клеток;
- опухоль – деформированный контур желчного пузыря, существенное утолщение стенок, образование размером от 1 сантиметра.
На УЗ-аппарате определяются двойной желчный пузырь, агенезия (его отсутствие), дивертикулы (выпуклость стенок) и эктопическое положение органа (на стыке правой доли печени с диафрагмой).
Таблица нормальных показателей у взрослых
В норме у взрослых формат желчного пузыря соответствует следующим параметрам.
| Показатель | Значение |
| Длина | 70-95 мм |
| Ширина | 35-55 мм |
| Поперечный срез | 30-35 мм |
| Объем | 40-70 см3 |
| Толщина стенок | менее 4 мм |
| Диаметральный срез общего протока | 6-8 мм |
| Диаметральный срез долевых протоков | менее 3 мм |
| Форма | овальная или грушевидная |
| Контуры | четкие |
| Выступание дна за пределы нижнего края печени | 10-15 мм |
Если больному по состоянию его здоровья назначено УЗИ с определением функции, то сравнивается то, какие длину, объем и другие параметры имеет изучаемый объект без подачи нагрузки и с ней. Если все хорошо, после принятия желчегонных продуктов объем органа уменьшается ориентировочно на 40-60%.
Возможные отклонения
Показатели, отличающиеся от стандартных, помогают заподозрить наличие патологии. У желчного пузыря может быть изменена форма, размер. При отклонениях во время функционального теста определяют тип дискинезии желчевыводящих путей.
Увеличение размеров
Это нередко наблюдается при холецистите. Пузырь может быть увеличен из-за утолщения его стенок на фоне воспалительного отека. Изменение размеров наблюдается при нарушении выведения желчи: орган не может нормально опорожниться, поэтому начинается растягиваться (из-за нарушения сократимости, наличия механического препятствия).
Увеличение желчного пузыря возможно при опухолевых заболеваниях, когда новообразование прорастает в стенку органа. Редкой, но опасной патологией является карцинома желчного пузыря. Чаще она диагностируется у женщин. В 75% случаев сочетается с желчнокаменной болезнью. Наибольший риск возникновения у пациентов с «фарфоровым» (кальцифицированным) желчным пузырем.
Уменьшение размеров
Изменение этого показателя не всегда говорит о патологии. У здорового человека размеры желчного пузыря будут уменьшены, если он поел перед исследованием. В таком случае УЗИ теряет свою информативность.
Редкая причина аномалии величины – гипоплазия (недоразвитие) желчного пузыря. Такой орган может функционировать, но его тень на эхограмме резко уменьшена.
К уменьшению желчного пузыря может приводить желчнокаменная болезнь. Происходит это в тяжелых случаях, когда конкременты настолько сильно и долго мешают нормальной работе органа, что он постепенно атрофируется.
Эхогенные включения
Под ними чаще подразумевают камни желчного пузыря. Они выглядят как плотные гиперэхогенные образования (белого цвета на мониторе) с ультразвуковой тенью. Датчики позволяют обнаружить конкременты размером от 1-2 мм. Величина камней на УЗИ не соответствует реальной: на экране они выглядят несколько больше.
Полипы желчного пузыря также будут отображаться как эхогенные образования. Чтобы отличить их от камней, пациента просят поменять положение тела. Полипы останутся на месте, а конкременты сместятся.
Изменение формы
Изменение конфигурации бывает врожденным и приобретенным. Например, на УЗИ нередко обнаруживают желчный пузырь S-образной формы. При перегибе между дном и телом орган приобретает форму фригийского колпака.
Перегибы желчного пузыря часто встречаются у маленьких детей. Для них это далеко не всегда показатель патологии. Перегибы могут носить временный, функциональный характер и часто с возрастом бесследно исчезают, не вызывая осложнений.
Показания для УЗИ печени
Показаниями к назначению такого обследования служат жалобы пациента:
- боли справа в животе;
- ощущение распирания в животе;
- нездоровый цвет лица – желтушность кожи;
- горечь во рту.
Также специалист направляет на УЗИ после сбора анамнеза пациента. Так, УЗИ показано, если:
- человек неправильно питается: злоупотребляет жирной, острой, копченой, жареной едой;
- пациент увлекается низкокалорийными диетами;
- не соблюдает режим принятия пищи (ест 1-2 раза в день);
- пациент длительно принимает определенные лекарственные препараты;
- у человека имеются травмы в брюшной полости;
- у пациента наблюдается общая интоксикация организма лекарственными препаратами, алкоголем и т. п.;
- нужно вести контроль эффективности лечения.
Лабораторные анализы
Давно установившаяся практика предполагает первоначальные обязательные исследования биологического материала, малоинформативные в отдельных областях терапии и хирургии, но дающие представление о состоянии организма пациента и наличии в организме патологических изменений. Это – первый сигнал, полученный в виде показателей, о необходимости врачебного вмешательства.
- ОАК (общий анализ крови) может браться из пальца и из вены. Иногда это проводится параллельно, чтобы сравнить показатели содержимого капиллярных и венозных сосудов. В них имеют значение СОЭ (скорость оседания эритроцитов) и лейкоцитарный уровень, указывающие на наличие воспаления, но не на повод к его развитию. Забор биоматериала осуществляет лаборант или медсестра, расшифровку анализа проводит лечащий врач.
- Биохимия крови – более информативное исследование, в ходе которого можно получить данные о работе печени – главном соседе желчного пузыря. От благосостояния во многом зависит и деятельность естественного резервуара для сбора продуцируемой желчи. При болезнях ЖП важное значение имеет присутствие билирубина, холестерина и уровень печеночных трансаминаз. Данные могут свидетельствовать о холестазе, воспалении, разрушении гепатоцитов и нарушении синтеза желчного секрета, сбоях желчеоттока или закупорке ходов для ее выведения в пищеварительную систему.
- Печеночная проба состоит из диагностической триады – коагулограммы, показателей уровня свертываемости крови, общего анализа мочи для обнаружения белка и БАК. Пациент без медицинского образования не сможет провести самостоятельную расшифровку показателей печеночных проб – для этого нужны специальные знания, умение делать выводы из референсных значений и присутствующих в анализе больного, а также практический опыт. Например, повышение показателей аспартатаминотрансферазы (АСТ) и аланинаминотрансферазы (АЛТ) означает воспалительный процесс в пузыре или нарушение деятельности паренхимы печени. В данном случае основания для выводов находят в результатах, полученных другими методами диагностики желчного пузыря.
- Анализ кала и мочи позволяет выделить факт нарушения билирубинового обмена и воспалительные процессы. Каловые массы микроскопируют, чтобы определить наличие кровотечений в пищеварительной системе или подтвердить присутствие паразитарной инвазии.
- Анализ желчного секрета производится с помощью забора дуоденального содержимого. В нем же присутствуют секреты печени и поджелудочной, желудочный сок и частицы содержимого 12-ти перстной кишки. Подвергаться исследованию может любой из компонентов, если в этом есть необходимость.
Для изучения желчи у врача-лаборанта есть ограниченный промежуток времени, потому что в ней присутствуют фракции, быстро растворяющиеся под действием агрессивных желудочных ферментов. Отсюда и необходимость использования нескольких методов. Анализ желчи – важная и информативная часть лабораторных методов диагностики протоков и самого желчного пузыря, дающая представление о его работе в физиологическом или патологическом состоянии.
Ультразвуковая диагностика желчевыводящих путей с выявлением функции
Иное название метода диагностирования – УЗИ с желчегонным завтраком или холесцинтиграфиядинамическая.
Данная процедура позволяет определить, какова сократительная функция желчного пузыря в реальном времени.
После первой процедуры диагностики желчевыводящих путей натощак пациенту необходимо принять пробный завтрак из двух варёных (или сырых) желтков и 250 г творога (или сметаны). Также в виде желчегонного завтрака можно использовать раствор сорбита.
После этого ультразвуковое исследование необходимо повторить с интервалом в 5, 10 и 15 минут.
Противопоказания
На сегодня УЗИ печени и желчного пузыря не имеет абсолютных противопоказаний. В ходе многочисленных исследований ультразвук доказал свою безопасность для здоровья человека. УЗИ желчного пузыря не проводят при наличии открытых повреждений на коже в области передней брюшной стенки, куда необходимо ставить датчик.
Также метод не рекомендован в острых состояниях, когда требуется срочная медицинская помощь.
Подготовка к процедуре
Пациенту очень важно готовиться к сканированию определенным образом, чтобы полученная картина для врача была более верной. Во время проведения процедуры в брюшной полости пациента не должно быть газов, они затрудняют прохождение ультразвукового сигнала, вызывают его искажения, и тогда итоги обследования могут дать недостоверную картину. На время подготовки весьма важно исключить из употребления ту еду, которая способна вызвать метеоризм. Также рекомендовано пить препараты — ферменты (фестал, мезим) и абсорбенты (уголь, мотилиум) для уменьшения образования газов.
Подготовку нужно начинать за несколько дней (3) до назначенного УЗИ. Исключается из питания еда, повышающая образование газов, кушать разрешается легкую пищу, не объемными порциями, но часто, еду предпочтительно готовить в пароварке или вареную, следует пить минимум 1,5 литров чистой воды без газа, но не запивать еду. Категорически запрещен алкоголь, иначе результаты исследования могут оказаться недостоверными.
В день до манипуляции не нужно употреблять мясо/рыбу. Еда должна быть не плотной, ужинать лучше не позже 20:00, но и голодание накануне тоже противопоказано. Накануне нужно очистить кишечник, если это не получается естественным путем, то выпить легкое слабительное, но не позднее 16:00, можно также сделать клизму.
Если обследование будет утром, то придется не завтракать, пить тоже нежелательно. Если обследование проводят во второй части дня, то возможен небольшой завтрак, например, чай плюс сухарик, после него должен быть интервал не менее 6 часов. За пару часов можно принять уголь или его аналог.
Внимание! Перед ультразвуковой процедурой запрещено пить спазмолитики, курить, жевать резинку или сосать леденцы.
К разрешенным и желательным продуктам относятся:
- постная говядина, рыба, курица, индейка;
- каши — овсянка или гречка на воде без масла;
- яйца всмятку или крутые, максимум 1 шт.на день;
- нежирный сыр и творог малой жирности.
К нежелательным продуктам можно отнести:
- все бобовые;
- кисломолочную продукцию;
- сладкое;
- дрожжевые хлебные изделия;
- овощи/фрукты сырые;
- не постные мясо/рыбу;
- напитки с кофеином;
- любую газировку.
Детям до 15 лет диету можно не соблюдать. Младенцев до годовалого возраста перед сканированием можно один раз покормить. Детей до 3-х лет не стоит кормить за 4 часа до УЗИ, а старшие дети способны подождать уже 6-8 часов.
Важно! За час до проведения процедуры нельзя ничего пить, тогда ЖП будет полностью заполнен желчью, и примет нужный размер, а если выпить даже немного любой жидкости, то пузырь уменьшится, что осложнит диагностику.