Что это такое?
Перитонит – это воспаление брюшины. У пострадавшего болит живот, задерживается стул и газы, появляется рвота и напряжение мышц живота. Он находится в тяжелом физиологическом состоянии, страдает переизбытком тепла в организме, что ведёт к быстрому повышению температуры.
Перитонит брюшной полости лечат только хирургически.
Брюшина – серозный покров, защищающий органы ЖКТ. Брюшина бывает париетальной и висцеральной.
Первый вид оболочки защищает внутреннюю стенку живота. Висцеральный покрывает поверхность органов, находящихся внутри париетального листка.
Причины возникновения перитонита
Инфекционный перитонит вызывается бактериями и микробами. Провоцируют болезнь следующие микроорганизмы:
- фузобактерия;
- энтеробактер;
- протей;
- стрептококк;
- эубактерия;
- пептококк;
- синегнойная палочка;
- стафилококк.
В большинстве случаев вирусный перитонит вызывается кишечными палочками и стафилококками.
Помимо микробов, есть другие причины появления болезни:
- процессы воспаления, проходящие в брюшине (холецистит, аппендицит);
- дефект органов пищеварения;
- появление сквозных отверстий в брюшных органах (двенадцатиперстной кишки или желудка во время язвы, аппендикса, отдела толстой кишки);
- хирургические вмешательства в органы брюшной полости;
- воспаления флегмона брюшного покрова живота, процессы гниения в забрюшинной ткани.
Причины
Причин возникновения воспаления брюшины у взрослых и у детей чрезвычайно много, но все они связаны с распространением инфекции в абдоминальную полость. Первичное заражение встречается редко. Оно связано с попаданием инфекции в брюшину с кровью.
Вторичное заражение происходит в результате нарушения целости органов абдоминальной полости и малого таза. Причинами развития микробного перитонита являются такие патологии.
- Аппендицит – воспаление червеподобного отростка. Он является причиной развития перитонита примерно в половине случаев. Это осложнение развивается в том случае, если больному не будет сделано удаление аппендикса. Из-за воспаления он разрывается и заражает брюшину микробами. Аппендицит и перитонит связаны между собой: болезнь является осложнением острого флегмонозного или гангренозного воспаления аппендикса.
- Прободение язвы желудка или ДПК. Эта причина примерно в 15 % всех случаев приводит к перитониту. Прободение язвы приводит к тому, что содержимое пораженных органов вытекает в брюшную полость. Происходит химическое, физическое и бактериальное поражение брюшины, причем ожог будет тем сильнее, чем выше кислотность сока желудка.
- Гинекологические и акушерские патологии – сальпингит, сальпингоофорит, накопление гноя в маточных трубах, разрыв кист в яичнике или повреждение маточной трубы. Прогрессирование перитонита у женщин в подобных случаях может быть очень тяжелым. Заболевание может встречаться примерно в 10 % случаев.
- Кишечные и желчные патологии. Воспаление брюшины примерно в 10% случаев может быть осложнением кишечной непроходимости, дивертикулеза кишечника, синдрома Крона, воспаления желчного пузыря или накопления камней в этом органе. В крайне редких случаях перитонит могут вызвать инфекции зуба.
- Открытые или закрытые поражения живота. При проникающих ранениях происходит непосредственное заражение из-за наличия в окружающей среде микробов. При закрытых травмах болезнь развивается из-за нарушения целостности абдоминальных органов, а также мочевого.
- Факторами развития асептического перитонита являются агрессивные для брюшины жидкости – кровь, урина, сок желудка или поджелудочной, каловые массы. Иногда болезнь вызывают ферментативные жидкости.
Симптомы
Различают 3 стадии болезни. Поэтому симптомы у каждого свои. Основные признаки перитонита:
- повышение температуры и артериального давления;
- тошнота с рвотой;
- засушливость во рту;
- учащенное сердцебиение.
Перитонит у детей имеет те же признаки, что и симптомы у взрослых
Симптомы первой стадии заболевания
Это долговременная боль в животе, усиливающееся при изменении положения тела. Больной лежит и старается не совершать движений. Симптом Щеткина-Блюмберга позволяет обнаружить этот недуг.
Необходимо медленно надавливать на стенку живота, держать руку 3-6 секунд и резко убрать её. Возникновение резкой боли, говороит о том, что человек страдает перитонитом.
Также болезнь можно определить при помощи симптома Менделя. Нужно постукивать по всей области живота. Если боль усиливается – человек болен. Этим методом устанавливается место патологии.
Симптомы второй стадии перитонита
Боль в животе и напряжение её мышц идут на спад. Начинает появляться задержка стула, вздутие живота, частая рвота с неприятным запахом.
Также ускоряется сердцебиение (больше 115-ти ударов в минуту), уменьшается давление, увеличивается температура тела. Возникают интоксикационные симптомы.
Симптомы третьей стадии заболевания
Из-за недостатка воды кожа больного становится бледной, черты лица – острыми. Наблюдается быстрое сердцебиение, низкое давление, неполное дыхание, вздутие живота.
Отсутствует перистальтика – волнообразные сокращения стенок органов ЖКТ, ведущие к передвижению пищи.
У больного резко меняется психологическое состояние за счёт интоксикации (отравление): от адинамии (упадок сил) до эйфории (состояние блаженства). В редких случаях появляется бред, запутанность сознания.
Первичная диагностика
При подозрении на перитонит кишечника необходимо проводить диагностические мероприятия одновременно с оказанием экстренной медицинской помощи. Во избежание опасных для жизни осложнений, точный диагноз больному должен быть поставлен не позже 2 часов от начала болезни.
В процессе диагностики перитонита кишечника необходимо принять во внимание следующую информацию:
- наличие перитонеальных симптомов;
- данные рентгена брюшной полости и УЗИ;
- данные пункции брюшины;
- результат диагностической лапароскопии;
- показатели лабораторных исследований.
Первоначальный диагноз может быть поставлен на основании общей клинической картины заболевания. Особое внимание специалисты уделяют болевому синдрому при первичном осмотре пациента. Для этого используется ряд современных методов (к примеру, методика Щеткина-Блюмберга), которые могут подтвердить развитие у больного перитонита кишечника. При самостоятельном купировании болевого синдрома с помощью различных обезболивающих медикаментов, достоверная клиническая картина может сильно искажаться.
Типы и стадии перитонита
Острый перитонит классифицирую по трём стадиям:
- Перитонит кишечника первой стадии (реактивная, продолжительность – половина суток). Организм начинает бороться с попавшей в брюшину инфекцией. Это приводит к локализованному воспалению в форме отёка, гиперемии (переполнение кровью сосудов области тела), скоплению экссудата.
Виды перитонита
В зависимости от распространенности воспалительного процесса выделяют такие формы перитонита:
- Местный (занимает один анатомический отдел брюшной полости);
- Распространенный (вовлечены 2-5 анатомических отделов брюшной полости) ;
- Тотальный (вовлечены шесть и более анатомических отделов брюшной полости).
Также немаловажно учитывать тип экссудата. Так, в зависимости от характера экссудата выделяют такие формы перитонита:
- Серозный;
- Фибринозный;
- Гнойный;
- Геморрагический;
- Желчный;
- Каловый;
- Смешанный.
Перитонит также бывает острым и хроническим. Хроническая форма заболевания чаще встречается при системных инфекциях организма (сифилис, туберкулез). Острый перитонит протекает в три фазы: реактивная, токсическая, терминальная.
Первая стадия (реактивная) регистрируется в первые 12-24 часа заболевания. В этот период происходит отекание брюшины, экссудация с выпадением фибрина. В клинической картине особенно выражены местные симптомы заболевания.
Вторая стадия (токсическая) развивается через 24-72 часов. В этот период нарастает токсикоз, в результате чего общеинтоксикационные симптомы превалируют над местными.
Третья стадия (терминальная) развивается спустя 72 часа. Этот период характеризуется сильнейшей интоксикацией.
Диагностика
Начальный этап включает в себя осмотр больного и выявление симптомов:
- Меделя;
- Бернштейна;
- Воскресенского;
- Щеткина-Блюмберга.
Пациент проходит исследования:
- Рентгенография. Под диафрагмой устанавливается симптом «серпа». При кишечной непроходимости определяется чаша Клойбера.
- Анализ крови. Обнаруживается повышение скорости оседания эритроцитов и увеличение числа лейкоцитов;
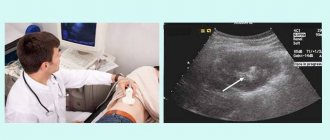
- УЗИ брюшины.
В редких случаях назначается лапароскопия.
Диагностика перитонита
Кроме полученных при осмотре данных, для диагностики перитонита врачи назначают лабораторные и инструментальные исследования:
- Клинический анализ крови: показывает неспецифические признаки воспаления — повышенное количество лейкоцитов, ускорение СОЭ. Лейкоцитарный индекс интоксикации выше 4 (в терминальной стадии может достигать 12).
- УЗИ брюшной полости показывает наличие в ней жидкости и газа.
- Рентгенограмма брюшной полости: кроме жидкости и газа, можно увидеть признаки пареза кишечника (горизонтальные уровни жидкости в петлях кишечника со скоплениями газа над ними — так называемые Чаши Клойбера).
- Биохимия крови показывает изменения, характерные для полиорганной недостаточности. Если есть возможность, назначают анализ на содержание прокальцитонина крови, повышенный уровень которого характерен для перитонита и сепсиса.
- Если есть техническая возможность, назначают компьютерную томографию, которая позволяет четко визуализировать состояние брюшной полости.
В неясных случаях врачи могут пойти на диагностическую лапароскопию — эндоскопическое обследование брюшной полости — или лапаротомию — открытую операцию.
Рентгенограмма при перитоните: расширенные петли кишечника
Лечение
После выявления перитонита пациенту определяется хирургическая операция. Она направлена на устранение первопричины. Другими способами болезнь вылечить невозможно.
Хирургия
Больного госпитализируют и проводят дооперационные мероприятия, направленные на лечение перитонита:
- снимают болевой шок – вводят анестезию;
- приводят давление в норму за счёт введения продуктов питания, жидкости, медикаментов.
Также это помогает нормализовать количество воды в теле человека и уничтожить инфекции.
Во время хирургического вмешательства проводят лапаротомию, обрабатывая всё содержимое специальным антибактериальным средством. Разрезают брюшную стенку с целью выявления сквозных отверстий в желуде или кишечнике. Перфорации зашивают, гной вместе с частью полых органов обрезают и удаляют.
В ходе экстренной операции, когда перитонит прогрессирует на последних стадиях, хирург устраняет исключительно причину болезни. Оставшиеся мероприятия назначаются на следующий срок, потому что гнойное воспаление препятствует их реализации.
Декомпрессия тонкой кишки осуществляется назоинтестинальной интубацией. Это введение шланга через ротовую или ноздревую полость. Также он применяется с целью эвакуации кишечного содержимого и реализации искусственного поступления питательных веществ.
Дренирование – удаление жидкости с помощью резиновых трубок – толстого кишечника осуществляется для устранения перитонита через анальное отверстие. Мероприятие включает в себя выведение экссудата и введение антимикробных растворов для уничтожения вредных микроорганизмов.
Перитонит у ребенка
Именно перитонит может стать серьезной причиной для волнения родителей, если он появился у ребенка. Данное заболевание встречается достаточно редко, однако если и появляется, то приносит немало проблем. В 70% случаев он приводит к смертельным исходам, поэтому здесь следует действовать незамедлительно и обращаться за врачебной помощью. К счастью, современная медицина способна снизить уровень смертности до 20%. Чаще всего встречается туберкулезный перитонит.
Поскольку дети часто заболевают различными бактериальными заболеваниями, то риск возникновения воспаления брюшины велик. Инфекция через кровь проникает на слабые участки организма и начинает свое размножение. Поэтому здесь родители должны не ждать, когда ребенок сам по себе выздоровеет, а приступать к его лечению на ранних стадиях, чтобы не развился сепсис.
перейти наверх
Лечение после операции
Перитонит после операции требует специального лечения. Оно представляет собой приём препаратов, уничтожающих болезнетворную микрофлору, восстанавливающих деятельность органов ЖКТ и нормализующих иммунитет.
Также пациенту приписывают диету, которую он должен придерживаться неделю. Перитонит у детей лечится так же, как и у взрослых.
Медикаментозное лечение
Назначают следующие типы лекарств:
- антибиотики. Пенициллин-Тева, бензилпенициллин, цефтриаксон, гентамицин и другие;
- мочегонные препараты, действующими веществами которых являются Индапамид (торговое название – «Арифон»), Спиронолактон («Верошпирон»), Торасемид («Тригрим»);
- средства, направленные на выведение из организма токсичных веществ. К ним относятся «Кальция глюконат», «Спленин», «Унитиол» и др;
- инфузионные растворы («Гемодез», «Желатиноль», «Реополиглюкин»);
- препараты крови – «Альбумин» (5-ти% и 20-ти% растворы), «протеин», «фибриноген»;
- нестероидные противовоспалительные препараты – «Кетопрофен», «Аркоксия», «Индометацин»;
- средства, предупреждающие рвоту. Содержат ондансетрон («Эмесет»), домперидон («Мотилиум»);
- препараты, направленные для профилактики развития пареза кишечника. Это «Неостигмин», «Физостигмин».
Перитонит: лечение
Перитонит необходимо лечить максимально быстро, сразу после подтверждения диагноза воспаления брюшины. Промедление на всех этапах диагностики повышает риск летального исхода.
Задачами хирурга во время лечения являются: устранение причины перитонита и санация брюшной полости, а также этиопатогенетическое и симптоматическое лечение после операции.
Оперативное лечение
Несмотря на то, что лапароскопия является современным методом оперативного вмешательства, лечение острого живота чаще происходит посредством лапаротомии. К преимуществам разреза передней брюшной стенки относятся: широкое операционное поле и быстрота доступа.
Во время оперативного вмешательства хирург ликвидирует причину – санирует очаг воспаления, ушивает перфорацию внутреннего органа или удаляет поврежденный орган. После чего брюшную полость промывают антисептическими растворами. Края раны сшивают, оставляя место для дренажа – трубочки, по которой воспалительный экссудат будет выделяться в послеоперационном периоде.
Оперативное лечение – неотъемлемый компонент устранения причины перитонита и выздоровления пациента.
Консервативное лечение
Консервативная терапия перитонита дополняет хирургическое лечение. Целью является эрадикация возбудителя инфекции, восстановление функции органов и систем организма, то есть полное выздоровление.
- Антибиотикотерапия
Антибактериальную терапию проводят антибиотиками широкого спектра действия, которые воздействуют сразу на несколько видов возбудителей инфекции. Наибольшая биодоступность достигается при внутривенном введении препаратов.
- Коррекция метаболических нарушений
В послеоперационном периоде пациенту вводят инфузионные растворы, которые снижают выраженность симптомов интоксикации и восстанавливают водно-электролитный баланс.
- Диуретические средства
При отсутствии признаков нарушения функции почек мочеиспускание стимулируют определенными группами мочегонных средств. Таким образом, токсины выводятся из организма, и их концентрация в крови падает. Общее самочувствие пациента улучшается.
- Антикоагулянты
Каждое оперативное вмешательство представляет собой риск возникновения тромбозов. Антикоагулянтная терапия препятствует реактивному повышению свертываемости крови.
В зависимости от стадии заболевания и наличия осложнений, терапевтическое лечение может быть дополнено введением компонентов крови, нестероидных противовоспалительных средств, жаропонижающих и противорвотных препаратов.
Санитарно-гигиенические процедуры
Медицинский персонал один раз в день ухаживает за послеоперационными швами. Медсестра осматривает раневую поверхность и обрабатывает швы дезинфицирующими растворами. После выполнения санитарно-гигиенических процедур накладывают чистую повязку.
Профилактика
Гнойный перитонит можно избежать, соблюдая следующие правила:
- не затягивать с лечением болезней, которые могут привести к серьёзным осложнениям (аппендицит, язва желудка, панкреатит и др.);
- получать 50%-60% всей энергии за день из фруктов, овощей и других продуктов, богатых витаминами и химическими элементами;
- отказаться от вредных продуктов питания (фаст-фуд, сладкие газированные напитки и т.д.);
- избегать переохлаждения тела;
- миновать стрессы;
- не принимать лекарства без консультации врача;
- высыпаться, не забывать делать отдых после работы;
- тщательно мыть фрукты, овощи, ягоды и руки перед приёмом пищи.
Послеоперационный уход
После проведения операции важно продолжить медикаментозное лечение, чтобы не допустить возникновения осложнений.
На вторые сутки после операции начинают парентеральное питание. Объем инфузионной терапии составляет приблизительно 50-60 мл на килограмм массы тела в сутки. При восстановлении моторики кишечника переходят на энтеральное питание: введение питательных смесей с использованием зонда через рот и нос. Состав смесей и длительность такого кормления определяет врач.
При положительной динамике, восстановлении нормальной работы кишечника переходят на естественное питание. Это происходит обычно не ранее чем на пятые сутки после операции. Необходимо придерживаться низкокалорийной диеты. В данный период рекомендуется есть нежирные мясные бульоны, овощные пюре, кисели и компоты. Постепенно повышают калорийность рациона, добавляя в него мясо, яйца, молокопродукты. Нельзя употреблять насыщенные мясные бульоны, копчености, пряности, кондитерские изделия, шоколад, кофе, газированные напитки, бобовые.
Несколько раз в сутки необходимо осматривать послеоперационную рану, обратить внимание на чистоту повязки, степень промокания. Повязку нужно регулярно менять. При смене повязки нужно соблюдать правила антисептики и не допускать смещения дренажной трубки.
Григорова Валерия, медицинский обозреватель
49, всего, сегодня
(201 голос., средний: 4,55 из 5)
Ректальное кровотечение: причины, симптомы, лечение
Желчный перитонит: причины, симптомы, лечение, профилактика, риски
Похожие записи
Послеопарационный период
Восстановительный этап (после операции) включает в себя следующие мероприятия:
- Вливание растворов, способных восстановить кислотно-щелочной, водный, электролитный баланс в организме больного.
- Восстановление функций печени, почек, поджелудочной железы, поддержка их жизнедеятельности.
- Медикаментозная терапия — введение антибиотиков. Используются лекарства, к которым чувствителен выявленный микроорганизм-возбудитель.
Пациенту, перенесшему разлитой перитонит, специалисты советуют строго придерживаться следующих рекомендаций:
- Профилактика дисбактериоза — прием пробиотиков и эубиотиков.
- Правильное питание — отказ от пищи с высоким содержанием сахара, хлебобулочных изделий.
- Преобладание в меню еды с высоким содержанием клетчатки, молочной и кисломолочной продукции.
Симптоматика терминального этапа
Терминальной называется фаза, начинающаяся спустя 72 часа от начала болезни. Характеризуется крайне тяжелым состоянием больного. Основные признаки следующие:
- Человек обездвижен.
- Угнетенное сознание (до комы).
- Интоксикация организма видна по усугубившимся признакам предыдущей стадии.
- Симптомы полиорганной недостаточности.
- Нитевидный пульс.
- Кожные покровы синюшные, сероватые, очень бледные.
- Слабое дыхание (порой требуется поддержание жизнедеятельности больного с помощью устройства искусственной вентиляции легких).
- Почечная недостаточность выражается в резком снижении объема выделяемой мочи или в полном отсутствии урины.
- Рвота уже кишечным содержимым (выделяется каловым запахом).
- Прогрессирующий парез кишечника.
- Одно из опасных проявлений — септический шок.
- Мышцы брюшного пресса заметно слабеют (в отличие от крайне напряженного состояния в предыдущей стадии).
Летальный исход на этой стадии болезни составляет 50 % случаев.
Стадии острого перитонита
Развитие перитонита разделяется на следующие стадии:
- ранняя – длится 12 часов;
- поздняя – 3-5 суток;
- конечная – 6-21 суток.
В зависимости от тяжести течения воспаления выделяются следующие стадии:
- реактивная – гиперергическая реакция, возникающая в ответ на раздражение тканей брюшины и проявляющаяся в большей мере местными, а не общими симптомами;
- токсическая – выражается в нарастании признаков интоксикации организма в ответ на воспаление;
- терминальная – проявляется признаками истощения организма и сопровождается нарушениями функций жизненно важных систем и органов.
Особенности заболевания
Если выразиться коротко и точно, перитонитом называют воспалительный процесс, протекающий в брюшине.
Брюшной полостью называется объем, расположенный ниже грудной клетки. В ней находятся определенные органы, такие как тонкий и толстый кишечник. А брюшина – это внутренняя оболочка брюшной полости.
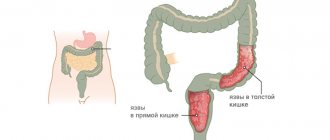
При возникновении калового перитонита нарушается деятельность многих органов.
Если своевременно не принять соответствующих мер, то патология может нанести серьезный ущерб здоровью человека и даже привести к смерти пациента.
Медицинская статистика свидетельствует, что смертность от этой патологии высокая.
Брюшина представляет собой полупроницаемую пленку, можно сказать – мембрану. В организме эта мембрана выполняет много разных и очень важных функций.
Среди основных выделяются следующие:
- барьерная;
- резорбтивная;
- экссудативная.
Брюшина защищает внутренние органы брюшной полости от проникновения микробов. Когда возникает диффузный перитонит, эта защита существенно ослабевает.
Резорбтивная функция сводится к тому, чтобы всасывать экссудат и продукты лизиса, а экссудативная – к выделению серозной жидкости.
При наличии каловой патологии все эти процессы замедляются или прекращаются.
Патогенез калового перитонита определяется большим числом составляющих. Скорость развития болезни зависит от объема токсинов, которые всасываются брюшиной.
Чем больше площадь воспаленной поверхности, тем быстрее токсины попадают в кровь. Отягощающим фактором при развитии калового перитонита является интенсивное обезвоживание организма.
Когда потеря жидкости в сутки превышает пятилитровую отметку, это может вызвать приступ сердечной недостаточности. Симптомы такого рода связаны не только с каловым, но и другими видами перитонита.
В зависимости от вида патологии назначается курс лечения и послеоперационной реабилитации.
Успешный опыт лечения перитонита свидетельствует, что симптомы патологии проявляются неоднозначно, поэтому очень важно своевременно обратить на них внимание.
Чаще всего первые признаки заболевания свидетельствуют об остром отравлении или расстройстве желудка. При каловой разновидности патологии клиническая картина выглядит стандартным образом.
Только опытный врач способен определить уровень опасности имеющихся признаков. Чтобы различать определенные стадии развития заболевания, создана классификационная система.
Согласно этой системе, перитонит подразделяется на первичный и вторичный.
В первом случае заражение брюшины происходит при отсутствии воспалительного очага в брюшной полости.
При этом инфицирование протекает гематогенным или лимфатическим путями, а каловый вариант перитонита невозможен.
Вторичный перитонит распространяется из гнойных очагов, которые образовались в брюшной полости.
Для более точного описания специалисты выделяют следующие виды перитонита:
- местный;
- распространенный;
- разлитой.
Местная патология поражает какую-то одну область брюшной полости. При втором варианте поражение распространяется на несколько анатомических участков.
Разлитым перитонитом может быть поражена вся брюшная полость.
Классификация
По этиологии
- Бактериальный перитонит. Бактериальная форма заболевания связана с активностью патогенных микроорганизмов в брюшной полости.
- Асептический перитонит. Асептическая форма развивается на фоне других поражений брюшины, не связанных с бактериальной инфекцией.
По характеру скапливающейся жидкости в брюшине
По характеру жидкости, которая скапливается в брюшной полости, выделяют следующие формы заболевания:
- серозная;
- геморрагическая;
- фибринозная;
- каловая;
- гнойная;
- фибринозная;
- гнилостная.
По течению симптомов
- Острый перитонит. Острое заболевание возникает резко, быстро прогрессирует и часто приводит к появлению осложнений. Обычно такая форма характерна для распространенного процесса в брюшной полости.
- Хронический перитонит. Если перитонит имеет ограниченный характер, то его течение обычно хроническое. Заболевание развивается постепенно, симптомы прогрессируют медленно. На фоне хронического течения реже возникают состояния, угрожающие жизни пациента, однако в большинстве случаев данная форма тяжелее поддается лечению.
По расположению
По расположению выделяют следующие формы заболевания:
- поддиафрагмальная;
- аппендикулярная;
- подпеченочная;
- тазовая;
- межкишечная.
Осложнения и последствия
В послеоперационный период требуется постоянное наблюдение за пациентом. Вероятность появления осложнений зависит от того, когда была оказана медицинская помощь. Немаловажное значение имеет характер патологического процесса и изначальное состояние здоровья человека.
Катаральная стадия перитонита характеризуется ярко выраженной болью, которая может стать причиной потери сознания. Если провести операцию на этом этапе, гнойные массы не успеют распространиться на другие органы. При несвоевременном оказании помощи существует риск появления следующих осложнений:
- уремическая энцефалопатия;
- спаечный процесс в брюшине;
- некроз стенок кишечника;
- гнойное воспаление мягких тканей;
- нарушение процесса доставки кислорода тканям;
- сепсис;
- летальный исход.
Самая главная опасность перитонита заключается в высоком риске летального исхода. Согласно статистическим данным, коэффициент смертности составляет 20%. Ранняя диагностика заболевания значительно увеличивает вероятность благоприятного развития событий.
Что это за заболевание?
Разлитой перитонит — воспалительный процесс, который затрагивает париетальный и висцеральный листки брюшины. Может иметь как асептическое, так и бактериальное происхождение. В первую очередь связан с тяжелым общим состоянием больного. Это обуславливается полиорганной недостаточностью.
Обратимся к анатомии, чтобы лучше понять, что такое разлитой перитонит. Листки брюшины являются серозными оболочками, состоящими из мезотелия — однослойного вида эпителия. Разделяются они на две категории:
- Висцеральный эпителий — покрывает внутренние органы брюшины.
- Париетальный (или же пристеночный) — выстилает стенки самой брюшной области.
Как только возникает воспаление в брюшине, серозная оболочка тут же старается оградить от воспалительного очага здоровые соседние ткани путем создания так называемых спаек. Это локальный перитонит. В случае когда такое заграждение безуспешно (воспаление распространяется на соседние области), процесс уже обретает обширный, диффузный характер. Развивается разлитой перитонит.
Статистка гласит, что в немедленном хирургическом вмешательстве нуждаются 15-20 % пациентов, поступивших в больницы с диагнозом «перитонит». Смертность среди заболевших высока — 40-50 % случаев.
Разлитой перитонит брюшной полости медики относят к группе патологий под общим названием «острый живот». То есть к острым формам, требующим незамедлительного хирургического вмешательства.
Симптоматика токсического этапа
Фаза наступает спустя 24-72 часа от начала развития болезни. Прежде всего характеризуется резким ухудшением состояния пациента. Симптомы отмечаются следующие:
- Увеличение температуры тела.
- Потеря сознания.
- Изменение частоты дыхания. Само оно становится шумным.
- Слабый пульс. Иногда практически нитевидный.
- Человека постоянно мучает жажда.
Внешние проявления:
- Лицо больного напоминает так называемую «маску Гиппократа» — осунувшееся, впавшие щеки, ввалившиеся глаза.
- Сухие губы.
- Язык также сухой, обложенный налетом сероватого оттенка.
- Пациент не дышит животом.
- Живот при пальпации доскообразный (из-за напряжения мышц).
Могут прибавиться и следующие симптомы:
- Уменьшение количества выделяемой организмом мочи.
- Вздутие живота.
- Потеря сознания.
- Отсутствие перистальтики кишечного тракта из-за его пареза.
Ультразвуковое исследование показывает наличие свободной жидкости в брюшной полости. Ее характер может быть гнойно-геморрагическим или гнойно-фиброзным.
Возможные осложнения
На фоне разлитого перитонита часто развиваются и следующие патологии:
- Острая почечная недостаточность.
- Обезвоживание организма.
- Токсический шок.
- Пневмония застойного типа.
Разлитой перитонит — опасное, стремительно развивающееся заболевание с высокой вероятностью летального исхода. Вместе с тем нет каких-либо специфических мер профилактики, способных обезопасить от этой болезни. Врачи советуют придерживаться здорового образа жизни, своевременно бороться даже с кажущимися несерьезными недугами, не заниматься самолечением, а при обнаружении тревожных симптомов срочно обращаться за квалифицированной медицинской помощью.