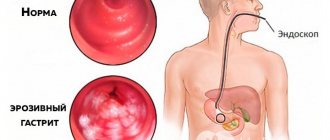
Эрозивный антральный гастрит — это хроническое заболевание, характеризующееся образованием поверхностных дефектов на слизистой конечного отдела желудка. Данная патология может быть ассоциирована с хеликобактерной инфекцией. Отличие от простого катарального воспаления в том, что на фоне отека и гиперемии на слизистой образуются эрозии.
Последние могут привести к язве и стать причиной кровотечения. Эрозивный антральный гастрит чаще всего является хроническим. Острая форма наблюдается редко. Распространенность заболевания составляет 2–18% среди людей, которым проводится ФЭГДС по поводу болей в эпигастральной области.
Болеют чаще мужчины. Среди детей от данного недуга страдают преимущественно девочки. Гастрит антрального отдела желудка по своему течению часто напоминает язвенную болезнь. На ранних стадиях люди не обращаются к врачу. Конечный отдел желудка граничит с луковицей 12-перстной кишки, поэтому нередко развивается гастродуоденит.
Основные причины
Воспаление в антральном отделе обусловлено несколькими факторами. Основными причинами развития эрозивного гастрита являются:
- бесконтрольный прием таблетированных форм НПВС и других гастротоксичных лекарств;
- наркомания;
- сильные ожоги;
- механические травмы;
- алкоголизм;
- проникновение инфекции;
- паразитарные болезни;
- гормональные нарушения;
- неправильное питание;
- курение;
- высокая лучевая нагрузка;
- дуодено-гастральный рефлюкс.
Воспаление бывает первичным и вторичным. В последнем случае гастрит обусловлен другой патологией. Это могут быть гиперпаратиреоз, болезнь Крона, уремия, сахарный диабет 1 и 2 типов, рак желудка и сепсис.
Острый эрозивный гастрит антрального отдела чаще всего связан с воздействием токсических веществ. Это могут быть лекарства из группы НПВС (Диклофенак, Кетонал, Ибупрофен, Мовалис), кокаин, спирт, дифосфонаты и сердечные гликозиды. Немаловажную роль играет стрессорный фактор. Воспаление возможно на фоне острой почечной патологии и ишемии тканей. Эрозивная форма гастрита часто связана с инфекцией.
Возможно поражение слизистой цитомегаловирусами, стрептококками, клостридиями и бактериями Helicobacter. Реже причиной эрозийных дефектов являются паразиты (гельминты). Пример — анизакидоз. Часто воспаление развивается на фоне недостаточности пилорического сфинктера. При этом содержимое 12-перстной кишки вместе с соком поджелудочной железы и желчью забрасывается в желудок и вызывает раздражение слизистой оболочки.
В группу риска входят люди, которые неправильно питаются. Частое употребление острой, грубой и жирной пищи, консервов, газированной воды, кофе и алкоголя негативно влияет на желудочно-кишечный тракт. Особенно опасны продукты с большим содержанием пищевых добавок (красителей, консервантов).
Причины заболевания
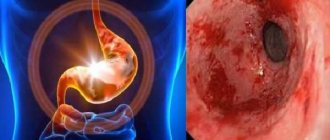
Эрозии могут иметь единичный или множественный характер, при длительном течении заболевания образуются участки некроза, повреждающие крупные сосуды и способствующие развитию внутренних кровотечений.
Развитие эрозивного гастрита может быть вызвано следующими факторами:
- хроническими заболеваниями ЖКТ;
- злокачественными опухолями; термическими и химическими ожогами;
- курением и употреблением спиртных напитков;
- приемом гормональных препаратов и цитостатиков;
- присутствием в рационе горячих и острых блюд;
- патологиями сосудов.
Патогенез развития болезни
Воспаление антральной зоны желудка обусловлено нарушением баланса между защитными факторами слизистой и агрессивным агентом. В 90% случаев при хронической форме болезни обнаруживаются бактерии Helicobacter. Пилорический отдел имеет более высокое значение pH. Здесь происходит подготовка пищевого комка к продвижению в тонкий кишечник.
В антруме имеются добавочные секреторные клетки. С помощью них образуется муциновый слой, который защищает слизистую органа от раздражения. При проникновении инфекции продукция бикарбонатов, слизи, полисахаридов и других необходимых веществ нарушается. Бактерии Helicobacter устойчивы к кислоте. Для них оптимальная среда со значением pH от 5,5 до 8. Данные микробы вырабатывает особый фермент, который способствует образованию аммиака и углекислоты в желудке.
Бактерии Helicobacter продуцируют протеазу. Этот фермент способствует расщеплению белковых молекул клеток эпителия и фосфолипидов. Повреждение слизистой обусловлено и продукцией цитотоксина. Нарушение функции клеток негативно сказывается на образовании гастрина, на фоне чего усиливается синтез соляной кислоты. Все это способствует появлению эрозий.
Сущность патологии
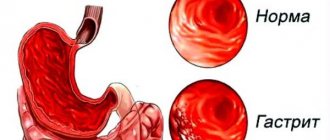
Эрозивный гастрит или эрозивно-язвенный гастрит представляет собой одну из форм воспалительного процесса в слизистой оболочке желудка, в результате которого формируются небольшие поверхностные дефекты в виде эрозий. От других разновидностей гастрита эрозивный тип отличается появлением обширных эрозийных участков на фоне воспаленной покрасневшей поверхности. Такое повреждение иногда покрывает всю желудочную поверхность. Развитие эрозивного гастрита желудка начинается с образования небольших ранок на внешней поверхности желудка и постепенно охватывает все большую и большую территорию.
Клинические проявления болезни
Симптомы при хроническом эрозивном гастрите неспецифичны. Наиболее часто наблюдаются следующие признаки:
- изжога;
- тошнота;
- умеренно выраженная боль в эпигастральной зоне;
- неустойчивый стул;
- вздутие живота;
- снижение аппетита;
- рвота с примесью крови.
При развитии острого воспаления симптомы выражены более сильно. При образовании язв в антральном отделе боль напоминает таковую при язве. Она возникает на голодный желудок или спустя 1–2 часа после еды. При гиперацидном гастрите отмечается кислая отрыжка. При увеличении pH она тухлая. Нарушение процесса пищеварения становится причиной неустойчивого стула. Диарея сменяется запором.
Симптомами кровотечения на фоне повреждения эрозий являются:
- рвота с примесью крови;
- мелена;
- бледность кожи;
- тахикардия.
Признаками гастрита на фоне рефлюкса являются горькая отрыжка, белый налет на языке, вздутие и неприятный привкус во рту. Со временем воспаление с эрозиями приводит к атрофии желез. В этом случае болевой синдром может исчезать. Симптомы включают снижение аппетита, чувство переполнения в желудке, быстрое насыщение и незначительную потерю массы тела.
Причины болезни
Эрозивный антральный гастрит появляется из-за влияния бактерии хеликобактер пилори.
Наиболее часто эрозивный гастрит диагностируется на фоне негативного влияния бактерии хеликобактер пилори. Местом локализации болезни наиболее часто является антральная часть желудка.
Достаточно часто наблюдается одиночные повреждения слизистой оболочки. Также может наблюдаться образование больших зон некроза.
На его фоне повреждаются кровеносные сосуды, что приводит к появлению кровотечения. Новообразования на слизистой оболочке желудка может появляться на фоне:
- Курения;
- Рака;
- Ожогов;
- Стрессовых ситуаций.
Патологический процесс достаточно часто развивается на фоне заболеваний пищеварительной системы хронического характера. Эрозивный гастрит наблюдается на фоне приема некоторых медикаментов. К ним относят гормоны, противовоспалительные средства, цитостатики. Достаточно часто заболевание диагностируется на фоне алкоголизма или одноразового приема спиртных напитков большом количестве.
Причины появления эрозивного гастрита достаточно разнообразные. Они в большинстве случаев зависят от неправильного образа жизни человека.
Негативные последствия гастрита
При остром и хроническом эрозивном гастрите часто первым признаком являются кровотечения. Они возникают вследствие повреждения сосудов в области дефектов слизистой. Это опасное осложнение гастрита. При нем появляются следующие симптомы:
- слабость;
- головокружение;
- артериальная гипотензия;
- снижение работоспособности;
- частый и учащенный пульс;
- жидкий, черного цвета кал с примесью свернувшейся крови;
- рвота;
- спутанность сознания;
- потливость.
Чем массивнее кровотечение, тем тяжелее состояние больных. Если лечение эрозивного антрального гастрита не проводится, то возможно формирование язв и развитие желудочного кровотечения. Это более серьезное заболевание, которое трудно поддается терапии и повышает риск развития рака желудка. Опасными осложнениями гастрита являются стеноз и деформация пилорического отдела. Если симптомы массивной кровопотери остаются без внимания, то возможно развитие анемии и шока.
Симптомы эрозивного гастрита
Первым признаком эрозивного гастрита является желудочное кровотечение, которое проявляется в виде кровавой рвоты.
Эрозивный гастрит антрального отдела желудка способствует появлению болей в эпигастральной области, неприятного запаха изо рта, тошноты и рвоты, диареи и запора.
При тяжелых формах заболевания в каловых массах обнаруживается скрытая кровь.
План обследования пациентов
При гастрите симптомы не являются специфичными. Для уточнения диагноза понадобятся следующие исследования:
- ФЭГДС;
- общий анализ крови;
- биохимический анализ крови;
- иммуноферментный анализ;
- полимеразная цепная реакция;
- дыхательный тест;
- анализ кала на скрытую кровь;
- УЗИ органов брюшной полости;
- биопсия с гистологическим анализом;
- простая и контрастная рентгенографии;
- pH-метрия.
При эрозивном гастрите в конечных отделах желудка в ходе ФЭГДС определяется пятнистая гиперемия слизистой, эрозии и отек. Возможна усиленная экссудация по причине сужения пилорического отдела. У людей с антральным гастритом в процессе эндоскопического исследования берется кусочек тканей.
До лечения с целью выявления бактерий Helicobacter проводится уреазный тест. При необходимости требуется посев на питательную среду. У пациентов с желудочным кровотечением обязательно исследуется кал на наличие скрытой крови. Дифференциальная диагностика проводится с язвенной болезнью, холециститом, опухолями, панкреатитом и функциональными нарушениями.
Лечение болезни
Существует ряд причин, по которым происходит развитие болезни. Все они участвуют в данном процессе отдельно друг от друга или в комбинациях. К таким причинам относят:
- хеликобактер пилори вызывает воспаление слизистой, появляется атрофия её участков;
- аутоиммунные причины. Из-за активности процесса синтезации аутоантител происходит уничтожение собственных клеток слизистой;
- наследственность;
- стрессовые ситуации;
- наличие вредных привычек;
- нарушение режима питания;
- длительный приём антибиотиков, нестероидных противовоспалительных средств.
Неожиданная боль при приеме пиши может длиться несколько часов
Во время развития недуга симптомы слабо выражены, но в дальнейшем они усиливаются, что позволяет выявить болезнь:
- Неожиданная боль, возникающая после приёма пищи через некоторое время и длящаяся на протяжении до двух часов. Боль носит приступообразный характер.
- Отрыжка, после появляется кислый привкус.
- Тошнота, переходящая в рвоту.
- Метеоризм.
- Диарея, сменяемая запором.
- Изжога.
- Отсутствие аппетита или его снижение.
- Слабость, утомляемость, снижение работоспособности.
- Мелена, кровотечение, что наблюдается при существовании эрозий.
Врач ставит диагноз пациенту, исходя из данных фиброгастродуоденоскопии с биопсией, измерения кислотности, анализа крови, рентгенологического исследования.
При выявленном гастрите специалист назначает лечение, состоящее из двух схем, которые пациент должен соблюдать на протяжении двух недель.
Первый этап подразумевает антибактериальную терапию. Больной должен употреблять антибиотики, которые выполняют уничтожение микробов. Рекомендуется в комплексе использовать лекарственные средства, отвечающие за налаживание секреции желёз, снижение кислотности, обладающие обволакивающими свойствами. Чтобы избавиться от болей, нужно приобрести спазмолитики, а для облегчения пищеварения и снижения нагрузки – ферментативные препараты.
На втором этапе врач назначает лекарства с регенеративными свойствами, помогающие восстановить слизистую, нормализовать все важные процессы. Во время лечения желательно прибегнуть к витаминотерапии.
Выявление гастрита при медицинском обследовании
Врачи, помимо медикаментозного лечения, советуют прибегнуть к народной медицине, которая также помогает при гастрите. Во время терапии употребляют:
- Календулу, которая имеет противовоспалительный, заживляющий эффект. Настой готовят из 2 ст. л. измельчённой календулы и кипятка. Смесь необходимо настаивать до трёх часов, с закрытой крышкой. Этот настой нужно употреблять до каждого приёма еды, а именно за 30 минут.
- Спиртовая настойка прополиса считается природным антибактериальным средством, подавляющим вредные микроорганизмы при диагнозе гастрит антрума. Чтобы приготовить настой, понадобится 100 мл воды, можно заменить молоком, а также приблизительное количество капель аптечного прополиса на спирту – около 30. Полученное лекарство употребляют за час до приёма еды, в сутки 3-4 раза.
- Чайный гриб считается хорошим антибактериальным средством, его получают с помощью настаивания, а после применяют 3 раза в день, за 1,5 часа до приёма пищи.
- Свежий сок сырой картошки при гастрите помогает избавиться от изжоги, боли, инфекционных агентов. Для приготовления сока используется 3-4 картофелины, сок выпивается после изготовления в течение 15 минут. Причиной этого является непродолжительное существование полезных свойств картошки.
- Алоэ и мёд снимают болевые ощущения, устраняют воспалительную реакцию. Чтобы приготовить средство, необходимо измельчить алоэ до кашицеобразной массы, добавить мёд. Нужно придерживаться пропорции 50/50. Данная комбинация принимается 3 раза в сутки, запивается холодной водой. Такой курс не должен превышать трех недель.
- Облепиховое масло применяется один раз в день, перед употреблением одну ложку масла растворяют в тёплом молоке. Средство помогает слизистой выполнять интенсивную регенерацию и восстановление своих функций. Можно использовать оливковое масло.
В результате грамотного умеренного лечения пациент сможет предотвратить переход заболевания в более серьёзный недуг.
Предотвратить развитие гиперпластического, эритематозного или другого антрального гастрита можно только при соблюдении здорового образа жизни. Профилактика тесно граничит с защитой от провоцирующих факторов:
- нужно отказаться от курения и злоупотребления алкоголем;
- важно вести размеренный образ жизни без лишних стрессов и переживаний;
- диета – необходимое условие для здорового тела;
- медикаменты нужно принимать под строгим контролем врачей.
«Безопасных» видов заболевания, которые не нужно лечить, не существует. Более того, даже первичная катаральная стадия уже указывает на серьезные изменения в организме. Но своевременное выявление антрального гастрита в любой форме поможет пациенту быстро избавиться от провоцирующих факторов. Если человек приложит все усилия для восстановления (диета, режим дня, отказ от вредных привычек, схематический прием медикаментов и народных средств), то патология перейдет в устойчивую ремиссию.
Это заболевание протекает на фоне изменения слизистой желудка, морфологически сходной с гастритом. При выявлении патологии есть необходимость в динамическом наблюдении пациентов, даже в состоянии ремиссии.
Эрозии в антральном отделе желудка характерны для острого и хронического гастрита, язвенной болезни желудка и двенадцатиперстной кишки, хронического дуоденита. Но также они могут иметь вторичный (симптоматический) характер образования: возникать при заболеваниях печени, сердечной и легочной недостаточности, атеросклеротическом поражении аорты.
Эрозивный антральный гастрит — заболевание, при котором образуются поверхностные дефекты на слизистых тканях в конечном отделе желудка. Эта патология часто вызывается хеликобактерной инфекцией. В отличие от катарального воспаления, при эрозивном гастрите помимо отёка и гиперемии слизистой, происходит образование эрозий. Эрозии могут стать причиной язвы и привести к кровотечению.
Течение эрозивного антрального гастрита чаще бывает хроническим. Острая форма заболевания наблюдается в редких случаях.
Распространённость болезни достигает 18% среди пациентов, обратившихся к гастроэнтерологу с болью в эпигастрии, и которым проводилось ФЭГДС. Этот недуг чаще поражает мужчин, а среди детей заболевание обычно встречается у девочек.
При сдаче анализов у подавляющего большинства пациентов – свыше 80% — в организме обнаруживается бактерия Хеликобактер пилори, которая активирует развитие гастрита. Однако этот микроорганизм не выступает в качестве фактора, запускающего болезнь. Бактерия обнаруживается даже в анализах здоровых людей. Но крепкий иммунитет не дает развиться атрофическому диффузному или очаговому гастриту.
Вот здесь и запускается механизм, который вызывает заболевание, — аутоиммунные процессы, подавляющие активность незрелых клеток желез. Сами по себе аутоиммунные реакции изучены недостаточно, и ученые лишь предполагают, какие причины могут их запустить.
Аутоиммунные процессы нарушают регенерацию железистых клеток, которые отвечают за нормальную выработку соляной кислоты. Атрофический гастрит сопровождается тем, что вместо кислоты организм вырабатывает защитную слизь в больших количествах. Она плохо участвует в пищеварении и может привести к интенсивному снижению показателей кислотности желудка.
Длительное нарушение нормальных процессов регенерации и выработки клеток, секретирующих соляную кислоту, приводит к тому, что организм полностью утрачивает возможность производства нормально функционирующих клеток. Назвать этот процесс можно атрофией желудочных стенок. И полному излечению она не поддается.
Спровоцировать аутоиммунные процессы, активность бактерий и атрофию желудка может воздействие одного или нескольких нездоровых факторов:
- постоянное курение и регулярное употребление алкоголя;
- сильный стресс, эмоциональные переживания, нервное напряжение и другие социально-психологические факторы;
- проникновение в желудок желчных кислот из двенадцатиперстной кишки (рефлюкс);
- длительный прием НПВС, гормональных средств без назначения доктора или с грубым нарушением курса лечения;
- воздействие вредных окружающих факторов – работа на токсичном производстве с парами и другими опасными соединениями;
- проживание в зоне с высоким радиационным фоном;
- дисбаланс гормонов, отвечающих за пищеварительные процессы;
- проблемы с метаболизмом;
- хроническое течение инфекций в разных точках организма;
- пищевая аллергия, регулярное употребление продуктов, на которую есть непереносимость;
- косвенно на развитие диффузного атрофического гастрита могут повлиять болезни сердца и сосудов.
Лечение
При наличии симптомов и подтверждении диагноза требуется лечение. Оно зависит от этиологии заболевания. При выраженном кровотечении и развитии анемии проводится трансфузионная терапия. По показаниям переливаются компоненты крови. Назначаются препараты железа.
Некоторые больные нуждаются в хирургическом лечении. Оно может понадобиться для обеспечения гемостаза (остановки крови). Проводится клипирование или электрокоагуляция. При гастрите с воспаленным антральным отделом может понадобиться лаваж. Обязательно в схему лечения включают антихеликобактерные препараты. Чаще всего назначаются макролиды, пенициллины и тетрациклины.
В схему лечения могут быть включены производные 5-нитроимидазола. Если причиной послужили гельминты, то показаны противопаразитарные препараты. Для профилактики кровотечений и других осложнений назначаются антисекреторные лекарства и антациды. К первой группе относятся блокаторы протонной помпы (Омез, Париет, Рабиет, Санпраз). Они нарушают образование соляной кислоты.
При непереносимости блокаторов протонной помпы применяются блокаторы гистаминовых рецепторов. Для устранения изжоги назначаются антациды (Фосфалюгель, Алмагель, Гевискон). При эрозивном поражении слизистой незаменимы гастропротекторы. К ним относятся Де-Нол и Вентер. При наличии рвоты показаны прокинетики. Диета при эрозивном гастрите антрального отдела является важным аспектом терапии.
В первые часы с момента развития острого воспаления нужно голодать. После этого назначается стол№1. Диетическое питание направлено на максимальное щажение желудочно-кишечного тракта. Лечебного питания нужно придерживаться минимум 2 недели. При данной диете нужно отказаться от употребления острой, жирной, жареной и грубой пищи, газированных напитков, алкоголя, кофе, специй, кисломолочных продуктов, свежего хлеба, консервов, грибов и продуктов, усиливающих брожение.
Особенности лечения
Правильно выбранные методы лечения хронического эрозивного гастрита позволяют добиться стойкой ремиссии и выздоровления. Перед началом лечения необходимо провести диагностику, включающую несколько обследований.
Врач-гастроэнтеролог осматривает больного и анализирует его анамнез. При подозрении на эрозивный антральный гастрит больному рекомендовано пройти комплексное диагностическое обследование, включающее лабораторные анализы и инструментальные исследования.
Если заболевание вызывается активностью Хеликобактер, то терапия проводится с применением антибактериальных средств. Пациенту назначают Тетрациклин, Амоксициллин или Левофлоксацин. Период применения достаточно длительный, и если лечение самовольно прервать, то существует вероятность перехода заболевания в устойчивую к лечению форму. В желудке появится большое количество микробов, ухудшающих состояние здоровья. Такое лечение разрешено проводить только под контролем врача.
В период терапии нужно регулировать показатель кислотности желудка. Это необходимо, чтобы минимизировать агрессивное действие соляной кислоты на слизистую органа. Для этого применяют антацидные средства и блокаторы протонной помпы.
Среди антацидов наиболее эффективны Маалокс, Ренни, Альмагель и др. Каждый из этих препаратов имеет свое действие, поэтому смена лекарства осуществляется только с разрешения врача.
Для регуляции количества кислоты желудка назначают ингибиторы протонной помпы. Они уменьшают интенсивность образования соляной кислоты. Желудочный сок становится менее агрессивным для органа. С этой целью применяется Ранитидин, Омепразол. Таблетки улучшают состояние больного, однако могут резко ухудшить процесс переваривания еды.
Если человек применяет препараты для подавления кислотности желудочного сока, то он может испытывать некоторые трудности с перевариванием пищи. Эта проблема устраняется с помощью приема медикаментов — Мезима, Фестала и других средств, стимулирующих выработку ферментов. Дополнительные ферменты способствуют улучшению процессов переваривания пищи и снятию симптомов болезни.
Сильные болевые ощущения купируются медикаментами. Для этого пациенту назначаются средства спазмолитики и другие медикаментозные препараты. В большинстве случаев это Но-шпа или Папаверин.
Для восстановления целостности поврежденной слизистой оболочки желудка при гастрите показаны Иберогаст или Трентал, а для дополнительной защиты от агрессивного воздействия соляной кислоты на слизистую желудка — Де-Нол. Он покрывает слизистую тончайшей пленкой, которая и оберегает эпителий от агрессивного химического воздействия, ускоряя тем самым процесс выздоровления.
Если у больного наблюдается сильная боль в области живота, растет живот, средства медикаментозной терапии могут быть неэффективными. Пациенту нужно срочно вызывать скорую помощь. Длительная боль в желудке в сочетании с повышением температуры, жаждой, сильной усталостью могут свидетельствовать о развитии опаснейшего осложнения язвенного процесса — перитонита.
Лечение такой патологии исключительно экстренное и оперативное. Если больному провести хирургическое вмешательство в первые часы, то послеоперационный период протекает без осложнений. Промедление с операцией вызывает крайне неблагоприятные последствия.
Диета при антральном гастрите
Диету — народное и лечебное средство при антральном гастрите — надо соблюдать обязательно. В острый и хронический период нужно контролировать количество потребляемой еды, ее качество. Пациентам рекомендуется есть понемногу и часто. Порции должны быть небольшими. Еду надо тщательно жевать или при приготовлении максимально перетирать. Питание должно быть сбалансированным.
Пища должна быть оптимальной температуры, т.е. не холодной и не горячей. Холодная пища будет длительное время перевариваться, дополнительно раздражая желудок. При этом в большом количестве продуцируется соляная кислота, являющаяся дополнительным фактором образования ран. Горячая же еда тоже раздражает слабые желудочные стенки.
Продукты можно тушить и варить, но никогда не жарить. Следует приучиться употреблять кашицеобразные и жидкие блюда. Категорически недопустимы копченые и соленые блюда, маринады. Запрещены следующие продукты:
- колбасы, в т. ч. вареные;
- сладости;
- бобовые;
- кукурузная крупа;
- выпечка;
- все жирные разновидности мяса и рыбы;
- мороженое;
- шоколад;
- бульоны (мясные и овощные);
- спиртные напитки;
- крепкий чай и кофе;
- цельное молоко;
- свежевыжатые соки, особенно из цитрусовых.
В рационе нужно увеличить количество супов из постного мяса. Лучшие каши — гречневая, перловая, овсяная. Полезно есть картофельное пюре (в него не нужно добавлять масло). Каждый день на столе должны быть кисломолочные продукты, например кефир, сметана, творог, простокваша. Рыба должна вариться на пару.
Из мучных изделий разрешены вчерашние выпечка и хлеб. Свежие мучные изделия не рекомендуются, т.к. вызывают изжогу и метеоризм.
Во время лечения не рекомендуется употребление минеральных вод. Они способствуют дальнейшему ухудшению состояния слизистой желудка. Употребление этой воды также может быть причиной развития язвенного процесса.
В народном лечении данного недуга применяют народные рецепты — соки капусты и картофеля, льняные семена, отвары корня лопуха и аира, другие желудочные сборы.
Этиология заболевания
Для детального рассмотрения того, что это такое — эрозивный антрум гастрит, необходимо рассмотреть этиологию болезни. Основной причиной развития заболевания является патологическое воздействие желудочного сока на поверхность слизистой оболочки.
Вместе с этим, такое воздействие желудочного сока обусловлено рядом этиологических факторов, среди которых наиболее существенными являются следующие:
- Заражение желудка грамотрицательными бактериями вида Helicobacter pylori, реже — другими бактериями.
- Нарушение питания и неправильный рацион, включающий большое количество кислой и острой пищи и напитков, раздражающих слизистую поверхность желудка.
- Наличие вредных привычек, в частности — алкоголизм и курение.
- Длительный прием медикаментозных препаратов, а также случаи их передозировки или действия побочных эффектов от приема таковых. В частности, антральная форма гастрита чаще всего развивается при приеме глюкокортикоидных стероидных препаратов, аскорбиновой кислоты и противовоспалительных препаратов нестероидного типа.
- Хронические стрессы.
- Наличие других хронических заболеваний желудка.
Характерно, что для развития бактериальной формы гастрита важно наличие не повышенной, а пониженной кислотности — это является оптимальной средой для развития бактерий и грибов. После того, как в слабокислой среде разовьется достаточно большое количество хеликобактеров, последние располагаются на эпителиальной ткани желудка, а также катализируют процесс образования мочевины в аммиак, который, в свою очередь, понижает кислотность желудка. В результате развития массированного инфекционного центра происходит быстрое отмирание эпителиальных клеток. В результате этого открытые и незащищенные участки желудка начинает разъедать желудочный сок и аммиачные образования, которые вызывают, в конечном итоге, небольшие изъязвления, разрастающиеся со временем всё больше.
Диагностика
Эрозивная форма гастрита считается серьёзным отклонением в работе желудка, ради собственного здоровья полагается немедленно обращаться к врачу. Вовремя установленный диагноз и соответствующее лечение способствуют успешному преодолению заболевания.
При постановке диагноза пациента, который жалуется на боли в животе, используются инструментальные методы исследования. Действенным и результативным способом диагностирования считается фиброгастроскопия с прицельной биопсией. Метод точно определяет локацию рубцов, силу повреждений слизистой желудка.
Терапия ведётся под пристальным наблюдением врача – пока болезнь полностью не устранена, пациент находится в опасности. Нередко сильное кровоизлияние становится причиной летального исхода, при подозрениях на гастрит болезнь требуется немедленно лечить.
Постановка правильного диагноза зависит от тщательного сбора анамнеза. О многом говорит значительная потеря массы тела за короткий промежуток времени, бесконтрольный прием лекарства и употребление алкоголя.
Выявление рассматриваемого заболевания включает ряд обследований, как лабораторных, так и инструментальных. Пациенты сдают анализ крови на общие показатели и биохимические. Выявить патологию позволят лейкоцитоз и повышение СОЭ. Важным показателем крови является уровень билирубина и белка, а также трансаминазы.
Инструментальные методы обследования включают:
- Ультразвуковое исследование внутренних органов. Необходимо для дифференциальной диагностики.
- Фиброгастродуоденоскопия (ФГДС). Позволяет выявить все изменения и дефекты на поверхности слизистой желудка.
- Дыхательный тест. Проводится для выявления наличия в желудке хеликобактер пилори.
На основании этих данных определяется степень распространения поверхностного антрального гастрита. Заболевание может быть легким, умеренным и тяжелым.
Раннее обнаружение даёт больше шансов на успешное выздоровление. Диагностируется гастропатия обычно при исследованиях на другие расстройства. Заключение ставится при подтверждении морфологических изменений слизистой, характерных воспалительным процессам и только после фиброгастродуоденоскопии (ФГДС).
Перед диагностикой следует соблюдать некоторые рекомендации, за несколько дней не употреблять алкоголь, жирные блюда, газированные напитки. Исключить, или хотя бы уменьшить, количество выкуриваемых сигарет.
Обследование человека и выявление заболевания проводится несколькими методами:
- Рентгенография.
- Биопсия.
- ФЭГД. Указывает на пятна в слизистой оболочке, обнаруживает отеки и кровотечения, очаги эрозии. Слабость пилоруса провоцирует застой жидкости. Кислотность желудка изучается с помощью рН-метрии и дальнейшего исследования материала.
- Цифровая томография.
- УЗИ.
- Гастроскопия. Она выявляет изменение желудочного рельефа, спазмические сокращения пилоруса, хаотичное перемещение содержимого желудка.
Разновидности антрального гастрита
Эрозивный гастрит антрального отдела желудка подразделяется на несколько разновидностей, в зависимости от особенностей протекания и патологии заболевания. В медицине выделяют следующие формы:
- Острый эрозивный антральный гастрит. Другими словами, острая форма заболевания, представляющая собой заболевание с характерной симптоматикой, но имеющее более явное течение с обостренной симптоматикой.
- Хронический антрум гастрит. Симптоматика заболевания притуплена, длительное время может не беспокоить больного, однако периодически переходит в острую форму.
По степени развития эрозивных очагов выделяют такие виды:
- Гастрит антрального отдела с полными эрозиями. Характеризуется образованием небольших конусообразных выростов, в центре которых находятся небольшие изъязвления или углубления. На предлежащих тканях видимых изменений, в большинстве случаев, не наблюдается, хотя изредка может появляться отечность и припухлость.
- Эрозивный антрум гастрит с неполными эрозиями (поверхностными). Характеризуется плоскими, по отношению к поверхности желудка, дефективными образованиями, с разной формой и величиной. Малозаметны на поверхности антрального отдела желудка, однако могут быть заметны в случае гиперемированных участков, опоясывающих такие дефектные зоны.
- Геморрагическая форма. Характеризуется множеством мелких изъязвлений, которые внешним видом напоминают мелкие уколы на поверхности слизистой оболочки желудка. Цвет поврежденных участков — от светло-вишневого до ярко-красного, предлежащая поверхность гиперемированная, в некоторых случаях значительно превышают размер самого геморрагического изъязвления. Как правило, кровотечения наблюдаются именно в этом участке.
Полные эрозии, как правило, имеют обширное распространение на слизистой оболочке желудка и возникают как результат хронических воспалительных процессов.
Этот факт необходимо учитывать при проведении эндоскопического диагностирования.
Виды и лечение антрум-гастрита
В антральном отделе желудка пища проходит окончательную переработку, специальные вещества – бикарбонаты обрабатывают пищевую массу, понижая её кислотность перед тем, как она отправится дальше, в кишечник, а вырабатываемая слизь защищает желудок от действия кислоты.
Другая, не менее важная функция этого отдела – при помощи мышц продвинуть комок пищи в двенадцатиперстную кишку.
Антрум-гастрит нарушает обе эти функции и пищеварительный тракт уже не справляется должным образом со своей работой. Заболевание имеет как острую, так и хроническую форму.
Эрозивный антрум-гастрит в острой форме выявляется как последствие термического или химического ожога, травмирования желудка, инфицирования патогенными микроорганизмами.
Его характерные симптомы – кровь в рвотных массах и кал тёмного цвета.
Хроническая форма развивается вследствие бесконтрольного приёма нестероидных противовоспалительных препаратов, сульфаниламидов, вирусных заболеваний, болезни Крона.
Эрозивный антрум-гастрит в хроническом течении не имеет таких очевидных симптомов, как острый, на периодически появляющуюся тошноту мало кто реагирует.
В результате болезнь прогрессирует, может дать о себе знать желудочным кровотечением, и только тогда больной попадает к врачу.
Зачастую процесс бывает уже запущенным и лечение придётся проводить на протяжении всей жизни.
Повреждения нижней трети желудка могут проявляться различными видами гастрита, некоторые из них имеют благоприятный исход, другие опасны настолько, что способны перерасти в онкологию.
Основные его виды и характеристика:
- Поверхностный – наименее опасный вид, большая часть заболевших, своевременно начавших терапевтические мероприятия, излечиваются полностью без дальнейших последствий. Этот антрум-гастрит затрагивает только верхний слой стенок желудка, железы остаются нетронутыми, не образуется рубцовая ткань.
- Очаговый – поражение затрагивает отдельные участки органа, которые вследствие длительного бездействия атрофируются и теряют жизнеспособность.
- Атрофический – вырожденные клетки теряют способность продуцировать желудочный сок, пища не переваривается до необходимой консистенции, начинает бродить в желудке, выделяя в избытке газы, что вызывает вздутие, тяжесть в животе, расстройства стула. Атрофический процесс бывает бактериальным и аутоиммунным.
- Гиперпластический – этот антрум-гастрит грозит образованием полипов, кист и других новообразований, в том числе злокачественных. Во многих случаях эпителиальные клетки желудка замещаются кишечными, наблюдается утолщение слизистой оболочки.
- Эрозивный – название говорит само за себя. При этом виде гастрита слизистая покрыта язвенными и эрозивными воспалениями, образуются рубцы, временами возникают кровотечения.
Нижний желудочный отдел наиболее подвержен атакам хеликобактерий, они в нём размножаются быстрее, чем в других частях желудка, поэтому именно в антральном отделе чаще всего развивается хронический эрозивный антрум-гастрит.
Клиническая картина антрального гастрита
Эрозивная гастропатия антрального отдела желудка во многом схожа с обычным гастритом — это относится и к симптоматике заболевания. Единственное отличие клинической картины — характер расположения инфекционного очага, который провоцирует развитие симптоматики. Учитывая близость расположения антрального отдела желудка к двенадцатиперстной кишке, больной и врачи при проведении первичной диагностики могут спутать характер боли (в особенности, иррадиирующей) и рассматривать не гастрит, а воспалительные заболевания двенадцатиперстной кишки.
Для болезни характерна клиническая картина, включающая в себя следующие симптомы:
- Ощущение дискомфорта и жжение в области эпигастрия;
- Диспепсические расстройства, представленные вздутием, тошнотой, отрыжкой и нестабильным стулом;
- В отдельных случаях возможна рвота с небольшими примесями кровянистых выделений;
- Хроническая форма сопровождается общей слабостью, повышенной утомляемостью и потоотделением в период сна;
- Спазматические болезненные ощущения в нижней части желудка;
- Изменение вкусовых ощущений, вследствие чего больной может отказаться от пищи, которая раньше была для него предпочтительной.
Последняя характеризуется смазанными и неявными симптомами, которые могут лишь незначительно влиять на жизнедеятельность больного. Однако в конечном результате возможно развитие массированных эрозивных повреждений желудка, которые приводят к кровотечениям. В этом случае симптоматика характерна, как и для всех видов кровотечения — бледность кожных покровов, сумеречное состояние сознания, обмороки, повышение температуры тела. Подобная симптоматика свидетельствует о необходимости проведения срочной госпитализации, поскольку дальнейшее развитие симптоматики может привести к летальному исходу.
Прогноз и профилактика патологии
При квалифицированном лечении и соблюдении всех врачебных рекомендаций язвенные очаги устраняются через 10-15 дней. Особенно тяжело поддается лечению хроническая форма антральной эрозии, в 25% случаев она сопровождается осложнениями и неприятными последствиями.
С целью предотвращения развития эрозийных патологий в желудке достаточно соблюдать следующие меры:
- питание должно быть полноценным, правильным, в строго установленное время;
- необходимо отказаться от злоупотребления алкогольными напитками и табачными изделиями;
- избегать стрессовых ситуаций и эмоциональных перенапряжений;
- проходить регулярный медицинский осмотр;
- укреплять иммунитет — активный образ жизни, закаливание организма, занятия спортом, прием витаминно-минеральных комплексов;
- своевременное лечение патологий, связанных с желудком и кишечной системой.
Важно помнить, что патологии, связанные с органами ЖКТ, нельзя пускать на самотек или заниматься самолечением. Избежать нежелательных последствий можно только при проведении медицинского лечения.
Диагностика заболевания
Клинический диагноз и конечный выбор методики лечения заболевания зависит от результатов проведенной диагностики. Для точного определения разновидности гастрита (в нашем случае — антрального участка желудка), необходимо пройти следующие этапы исследования:
- Клиническая диагностика, включающая в себя сбор анамнеза, изучение медицинской карты больного, его опрос о симптоматике и ведении образа жизни (что позволяет дифференцировать конечный диагноз), а также составление дальнейшего плана диагностики.
- Эндоскопия с биопсией — процедуры проводятся вместе. Изучается состояние слизистой оболочки желудка, изучается характер видимых изменений на слизистой оболочке, а также изучается возможность наличия злокачественных новообразований. Для последующего проведения биопсии, а также для уточнения наличия хеликобактеров, берется не менее 5 проб, включая 2 пробы из антрального отдела желудка.
- Общая лабораторная диагностика. Предусматривает сбор и анализ крови (проводится как биохимический, так и клинический анализ), мочи, кала.
- УЗИ — проведение процедуры позволяет определить наличие сопутствующих заболеваний других органов пищеварительной системы.
- Внутрижелудочное измерение кислотности. Позволяет определить функциональные нарушения и степень кислотности, выработки секрета в желудке.
По результатам диагностики, а также при подтверждении диагноза антрального гастрита и точном определении его формы и степени развития, врачи назначают наиболее подходящее и целесообразное лечение.
Осложнения эрозивного антрума
При запущенных формах пилорического язвенного гастрита и отсутствии должного лечения могут возникнуть довольно опасные осложнения, которые заканчиваются инвалидностью или смертью больного, среди них:
- сильные кровотечения;
- переход заболевания в хроническую форму;
- поражение остальных органов ЖКТ, печени, почек;
- язвенная болезнь эпигастрия и 12-перстной кишки;
- желудочный кистоз и полипы;
- злокачественные новообразования.
Лечение антральной формы гастрита
Как происходит лечение эрозивного антрального гастрита? Поскольку причиной развития заболевания в подавляющем большинстве случаев является инфицирование антральной области бактериями рода Helicobacter pylori, то наиболее приемлемой формой лечения является применение эрадикация бактерий. Именно этот вид лечения мы и рассмотрим, не затрагивая остальные, которые в большинстве случаев являются свидетельством наличия другой формы гастрита.
Идеальная эрадикация предусматривает соблюдение следующих требований:
- Соблюдение постоянно высокого уровня эрадикации бактерий;
- Упрощенный режим приема препаратов;
- Понижение частоты и вероятности возникновения побочных эффектов;
- Эрадикация должна предусматривать воздействие не только на основные, но и на резистентные штаммы бактерий;
- Купирование развития язвенного процесса.
Наиболее эффективным способом лечения заболевания является использование трехлинейной схемы лечения, согласно рекомендациям Научного сообщества гастроэнтерологов РФ или Маастрихтской согласительной конференции.
В первом случае рекомендуется проведение терапии, предусматривающей такие этапы:
- 10-14-дневная терапия, предусматривающая прием ингибиторов протонного насоса (стандартные дозировки, дважды в день), кларитромицина и амоксицилина;
- 10-14-дневная терапия, предусматривающая прием стандартных дозировок ИПН, амоксицина, кларитромицина и трикалий висмута дицитрат;
- Различные вариации по дозировкам и срокам лечения на основании двух предыдущих методик.
Во втором случае допустимо проведение лечения по следующим параметрам:
- 7-дневная терапия, включающая в себя прием ИПН (лансопразол, рабепразол и т.д.) в терапевтических дозировках, кларитромицина и амоксицилина;
- Терапия, предусматривающая лечение с помощью субцитрата висмута, метронидазола, тетрациклина и одного из разновидностей ИПН.
В случае, если лечение не приносит существенных результатов, может использоваться заместительная терапия, предусматривающая прием других препаратов, отличающихся от вышеперечисленных.
Так, могут использоваться нитрофурановые препараты, рифаксимин, а также другие препараты, которые заменяют используемые в случае развития резистентности у некоторых штаммов хеликобактеров.
В качестве вывода отметим, что лечение заболевания должно проводиться только с условием соблюдения всех требований, предписываемых врачом. Крайне не рекомендуется использование каких-либо средств народной медицины, поскольку подобные средства могут не только не оказать должного терапевтического эффекта, а и оказать пагубное влияние на организм, усугубив процесс развития гастрита.
Лечение народными средствами
Их применяют в начале развития болезни при ноющих болях, кислой отрыжке, приступах изжоги.
Лечение эрозивного антрального гастрита народными средствами можно проводить соком картофеля, который делается утром в количестве стакана, выпивается за час до еды. После приема нужно находиться в положении лежа в течение получаса. На завтрак лучше употреблять овсяную кашу и несладкий чай. Его применяют в течение 10 суток, затем на этот же период делают перерыв и далее снова принимают до наступления исцеления.
Также можно лечиться соком из листьев белокочанной капусты. Готовый сок немного подогревают и выпивают полстакана за полчаса до еды. Его можно хранить в холодильнике в течение 2 дней.
Можно использовать отвары из лекарственных трав:
- Корни аира болотного измельчаются до получения 1 ч. л. продукта. Сырье заливается стаканом кипятка, укутывается и настаивается в течение 40 минут. Принимают процеженным в теплом виде за полчаса до еды.
- Корни лопуха измельчаются до получения 1 ч. л. продукта, заливаются 0,5 л кипятка, настаивают 12 часов в укутанной емкости. Употребляется в течение суток по полстакана в теплом виде.
- Можно принимать сок алоэ многолетнего по 1 ч. л. за полчаса до еды в течение 1,5 месяцев (используют растения не младше 3-летнего возраста).
- Залить листья подорожника виноградной водкой (0,5 л), прокипятить и проварить 5 минут, процедить, залить в бутыль и укупорить. Принимают за полчаса до еды по 1 ст. л.
Также используют и травяные сборы (например, мелисса и мята по 15 г, другие травы, снимающие воспалительные процессы на слизистой желудка).
Лечение народными средствами должно проходить с обязательной консультацией врача.
Принципы лечения
Эрозивный антрум гастрит требует лечение проводить в комплексе. Зачастую вызывается патология не одной, а несколькими причинами и, чтобы успешно справиться с болезнью, нужно устранить все провоцирующие факторы. Терапевтические мероприятия включают:
- прием медикаментов;
- физиопроцедуры;
- диету;
- народное лечение в период ремиссии;
- оперативное вмешательство (по показаниям).
При остром течении заболевания симптомы развиваются остро. У больного стремительно ухудшается состояние. При поражении большой зоны желудочной слизистой эрозиями возможно осложнение – внутреннее кровотечение. Поэтому, если поставлен диагноз: острый эрозивный гастрит антрального отдела желудка — стационарное лечение обязательно. После снятия острой симптоматики, дальнейшие лечебные мероприятия больной проводит дома.
В период ремиссии, а также хронический эрозивный антральный гастрит проводят лечение народными средствами. Это дает возможность существенно уменьшить риск развития рецидивов, восстановить слизистую желудка.
Лечение желудочной патологии
Эрозивная форма антрума гастрита требует своевременного лечения. Его начинают с очищения желудка и кишечной системы от остатков еды, токсинов и шлаковых отложений методом голодания. При этом 2-3 дня необходимо полностью воздержаться от приема пищи, употребляя слабый сладкий чай или негазированную минеральную воду. Также можно провести клизменное очищение кишечника.
Затем больной обязан соблюдать диету. Пища должна быть щадящей, не раздражающей стенки желудка — нежирные бульоны, каши, тушеные или пареные овощи и рыба. Из рациона исключаются жареные, острые, жирные блюда, консервированные и кислые продукты.
Рекомендуется употребление большого количества жидкости в виде отваров плодов шиповника, компотов из сухофруктов, минеральной воды.
Эрозивный антрум необходимо лечить комплексным применением различных медикаментозных средств по следующим направлениям:
- антибактериальное направление — для уничтожения хеликобактерий назначают антибиотики 3 или 4 видов (Тетрациклин, Амоксициллин, Метронидазол и др.);
- снятие воспалительных процессов — НПВС и лекарственные травы;
- для снижения кислотности — средства, понижающие секреторную функцию желудка и антациды (Омепразол, Омез, Ранитизин др.);
- для восстановления функции желез и тканей желудка — Инозин, Канитин, анаболические стероиды, масло плодов облепихи;
- для снятия спазматического состояния — спазмолитические препараты (Дротаверин, Спазмалгон, Папаверин).
- для купирования болевых ощущений — обезболивающие лекарства;
- укрепляющая терапия — назначение витаминов и минералов, иммуномодуляторов.
Важная информация: Диета и что можно есть при хроническом гастрите
При обнаружении острых желудочных или кишечных кровотечений требуется хирургическое вмешательство. На стадии ремиссии после заживления язв возможно назначение физиотерапевтических процедур — электрофорез, фонофорез, озоно- и лазерная терапия.
В качестве комплексной терапии при болезнях желудка рекомендуется использование народных методов лечения. Имеется большое количество разнообразных рецептов с использованием меда, сока листьев алоэ, отвары коры дуба, ромашки, зверобоя.
Хорошим заживляющим и обволакивающим эффектом обладают свежий картофельный и капустный соки, настойки из корней лопуха, аира болотного, лекарственные напитки из ромашки и липы, листьев мяты, семян льна.
Медикаментозная терапия
Характерной особенностью эрозийного типа болезни является появление на слизистой желудка изъязвлений. Вначале они одиночные, но потом могут сливаться в большие зоны повреждения. Это очень опасно, поскольку возникает риск развития внутреннего кровотечения. Лекарственная терапия направлена на устранение агрессивного воздействия желудочного сока. Именно его повышенное количество или гиперкислотность является причиной появления эрозий. Кроме этого прописывают препараты, способствующие регенерации слизистой оболочки.
Следует отметить, что частой причиной появления эрозийной формы болезни становятся бактерии Х.пилори. Для ее уничтожения проводят антибактериальную терапию по определенной схеме. Данное лечение включает применение антибиотиков. Именно они способны уничтожить микроорганизмы.
Но хеликобактер достаточно устойчива к анбимикробным препаратам, поэтому применяют схему из двух антибиотиков (Амоксиклав, Клацид, Кларитромицин, Флемоксин) и ингибитора протонной помпы (Париет, Омепразол, Ланзоптол). Эта схема используется в течение недели.
По истечении 2-3 дней пациент замечает улучшение состояния. Симптоматика проходит, но это не означает, что пришло полное выздоровление. Поэтому прекращать курс нельзя, а пройти его полностью. Только в этом случае бактерии погибнут. Если же прекратить лечение «на полпути», то у микробов вырабатывается устойчивость к лекарствам и вывести их будет сложнее.
Вторая схема борьбы с хеликобактер рассчитана на курс в две недели и содержит два антибиотика (Метронидазол, Тетрациклин), ингибитор протонной помпы (Омез, Пантопразол) и препарат, содержащий висмут (Де-нол, Висмута субцитрат). После проведенного курса лечения по одной из схем, больному следует принимать 1,5 месяца один из перечисленных препаратов (Омез, Омепразол, Ранитидин, Нексиум, Гастросидин). Такая терапия после проведения антибактериального лечения способствует полному восстановлению слизистой и заживлению эрозий.
Стационарный базовый метод лечения включает применение лекарств разных групп.
- Антациды снижают кислотность соляной кислоты и тем самым уменьшают ее агрессивное воздействие на стенки желудка (Альмагель, Маалокс, Фосфалюгель).
- Альгинаты создают на поверхности пищи защитную пленку и этим обеспечивают щадящее действие пищи на слизистую желудка (Гевискон, Ламиналь).
- Ингибиторы протонной помпы снижают продуцирование желудочного сока, уменьшают вредное его действие на слизистую желудка (Омепразол, Пантопразол, Омез).
- Ферментативные препараты способствуют лучшему перевариванию пищи (Мезим, Креон, панзинорм).
- Прокинетики усиливают моторику желудка, способствуют лучшему продвижению пищи по ЖКТ, устраняют застойные процессы (Мотилиум, Домперидон, Метоклопрамид).
- Для восстановления стенок желудка и заживления эрозивных дефектов прописывают регенерирующие препараты (Трентал).
- Для снятия болей дают спазмолитики (Но-шпа, Дротаверин).
- При подозрении на внутреннее кровотечение вводят Викасол или Этамзилат.
Для укрепления общего состояния больного рекомендуют витаминотерапию препаратами группы В.
Осложнение при течении заболевания
Длительное хроническое течение болезни нередко приводит к скрытым желудочным кровотечениям из эрозий. Патология с сопутствующим кровотечением получила название эрозивно-геморрагического гастрита. Поверхностные очаги на передней и задней стенке, а также желудочном дне редко выделяют кровь. Опасными в этом отношении являются большие по размеру, многочисленные, достаточно глубокие эрозии и язвы при рефлюксе. Наиболее вероятно кровотечение при локализации поражения в зонах с малой кривизной, где залегают более крупные кровеносные сосуды. Усиливают вероятность появления геморрагической формы наличие гипертонии и плохой кровяной свертываемости, а также прием некоторых медицинских средств (Аспирин, Гепарин, Диклофенак и т.д.).
Эрозивно-геморрагический гастрит проявляется следующими симптомами:
- снижением интенсивности болевого синдрома по мере появления кровотечения;
- рвотой с кровяными примесями, чаще всего имеющими коричневый цвет выделения;
- признаками анемии: головокружением, бледностью кожного покрова, снижением артериального давления, тахикардией;
- потемнением каловой массы, обусловленном наличием крови после воздействия желудочного сока.
Физиотерапия
Физиотерапевтические методы лечения направлены на укрепление нервной системы, восстановление моторики желудка, снятия воспаления и спазма слизистой. Используют:
- УВЧ;
- криотерапию;
- электросон;
- аэротерапию;
- инфракрасный лазер;
- ультразвук;
- электрофорез.
Полезное видео
Как развивается и лечится заболевание можно узнать в этом видео.
Рефлюкс желчи
Дуодено-гастральный рефлюкс – синдром, сопровождающий заболевание желудочно-кишечного тракта: воспаление эпигастрия, язвы или дуоденит. Заболевание характерно выбрасыванием желчи из двенадцатиперстной кишки внутрь желудка.
Синдром прогрессирует в результате патологии дуоденальной проходимости, из-за чего давление в двенадцатиперстной кишке растёт; замыкательный механизм привратника становится слабее. Среди причин выделяют микробный дисбаланс, грыжу, беременность, низкий тонус пищеводных мышц, сопутствующие препараты.
Дуодено-гастральный рефлюкс находится в связи с другими заболеваниями органов пищеварения, симптомы похожи. В некоторых случаях болезнь не проявляется, лишь иногда даёт о себе знать во время сна или при выполнении физических упражнений. Считается, что в подобных ситуациях пищеварительной системе человека ничто не угрожает.
Диагностика и лечение
Диагностировать синдром несложно. Полагается пройти фиброгастродуоденоскопию, обследовать уровень кислотности кардиального отдела эпигастрия и нижней трети пищевода. Назначается УЗИ брюшной полости и рентген желудка. Точное обследование кислотности способствует правильному постановлению диагноза. Отдельные врачи настаивают на ночном мониторинге, что позволит не брать во внимание воздействие на уровень кислотности еды или принимаемых препаратов.
Лечение дуодено-гастрального рефлюкса заключается в обеспечении нормального функционирования отделов желудка и двенадцатиперстной кишки. Излечению способствует диета: больному важно есть чаще, но ограничиться небольшими порциями. Алкоголь и курение строго запрещены во время лечения и после.
Питание
В острый период больному назначают диетический стол №1 с последующим переходом к диете №5. Пациентам с эрозивной формой заболевания нельзя употреблять продукты, стимулирующие выработку желудочного сока, а также пищу, овощи и фрукты, содержащие растительные кислоты. Исключается:
- жаренное;
- острое;
- специи;
- свежая выпечка;
- сдобные изделия;
- овощи с эфирными маслами (лук, чеснок).
Меню включает пищу, приготовленную на пару, запеченные или тушеные овощи, разные каши. Сливочное масло лучше заменить на растительное, но оно не должно подвергаться термической обработке. Мясо рекомендуется только не жирных сортов. Питание должно быть частым, блюда легко усваиваемые, порции не большими. Такая методика дает возможность быстрее восстановиться поврежденной слизистой и нормализовать процесс пищеварения.
Меры профилактики гастрита
Эрозивный гастрит можно вылечить лекарствами и диетой, но проще его предупредить. Для этого необходимо:
- лечить имеющиеся заболевания органов пищеварения;
- провести санацию очагов острой и хронической инфекции;
- мыть руки перед едой;
- отказаться от употребления инфицированных продуктов;
- есть только из чистой посуды;
- питаться 4–5 раз в день с равными интервалами;
- не употреблять наркотики и спиртные напитки;
- готовить пищу на пару или отваривать;
- не употреблять раздражающие слизистую желудка продукты и напитки;
- не курить;
- больше двигаться;
- не подвергаться сильному облучению;
- исключить стресс.
Состояние слизистой желудка и ее защитные свойства во многом зависят от образа жизни и состояния иммунитета. Чтобы предупредить осложнения при развившемся гастрите, необходимо обращаться к гастроэнтерологу при первых жалобах. Таким образом, эрозивная форма воспаления желудка представляет опасность для больных ввиду возможных кровотечений и образования язв.
Воспаление с образованием ран
От прочих форм дуоденита эрозивный гастродуоденит отличается образованием на слизистой желудка и двенадцатиперстной кишки множества ран небольшого размера. Часто на основе заболевания прогрессирует язва.
Проявление болезни зависит от местоположения патологии. Чаще больных беспокоит слабость, бессонница и боли в голове. Присутствует ощущение тошноты, иногда боли в животе. Аппетита нет. Главным отличительным признаком эрозивного гастродуоденита считается тошнота с кровью утром и в полдень.
На формирование патологии влияют внутренние и внешние факторы. К внешним относятся причины, провоцирующие все виды воспалений пищеварительных органов. Среди внутренних выделяют факторы:
- Высокий уровень кислотности;
- Забрасывание содержимого двенадцатиперстной кишки внутрь желудка;
- Болезни печени;
- Инфекции.