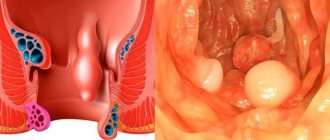
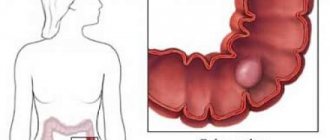
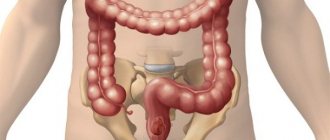
Причины появления полипов
Полипы в прямой кишке — заболевание многофакторное. Известно одно: если слизистая кишечника здоровая, то наросты в нем не возникнет. Полипы поражают ту часть, которая подверглась патологическим изменениям.
Главные причины появления полипов такие:
- Генетика. Если в семье есть человек, который страдал такой проблемой, то вероятность возникновения новообразований в его потомков возрастает в несколько раз.
- Запоры и плохое питание. Чрезмерное употребление жиров крайне негативно отображается на состоянии ЖКТ. Чтобы не возникало запоров, и как следствие, образования полипов, советуется употреблять продукты, богатые на клетчатку.
- Патологии ЖКТ, которые имеют хронический характер. Язвенный колит, колит обыкновенный и проктосигмоидит вызывают формирование наросты.
- Инфекции. Во время перенесения человеком инфекции, в первую очередь поражается кишечник. Это первопричина разрастания полипов.
- Плохая экология и гиподинамия. Это главные проблемы современных людей, ведь сидячий образ жизни провоцирует застой крови. Отсюда — запоры и полипы.
Тревожные проявления
Подобные кровавые выделения могут также сопровождаться и другими симптомами, которые обязательно нужно указать врачу при посещении. Сюда относят боль при дефекации и ощущение неполного опорожнения кишки, дискомфорт в области промежности.
Также должны настораживать на фоне кровавых прожилок или кровотечения такие проявления как слабость и запоры, урчание в животе и метеоризм, тенезмы кишечника (ложные позывы на дефекацию) и тяжесть в желудке, поносы и отвращение к еде.
Поводом для посещения врача должны стать прожилки в стуле на фоне зуда кожных покровов и горького привкуса во рту, расширения сосудов внизу живота, астенизации и частой тошноты. Это может указывать на проявление цирроза печени.
Признаки полипов в прямой кишке
Основными и наиболее ярко выраженными признаками полипов прямой кишки являются:
- Болевые ощущения внизу живота. Такие ощущения вызывает скопление каловых масс, при частых и долговременных запорах. Также боль в нижней части живота или в подвздошной части может стать последствием чрезмерного скопления газов, в петлях кишечника. Избыточные газы и каловые массы заполняют петли кишечника, тем самым растягивают его, вызывая дискомфорт.
- Чередующиеся поносы и запоры.Уже на ранних стадиях развития может проявиться данный признак. Происходит это потому, что развиваясь, полип увеличивается, уменьшая просвет и, становясь преградой для эвакуации продуктов жизнедеятельности организма. Чаще пациенты клиник жалуются на длительные запоры, вызывающие болезненные ощущения.
- Появление крови и слизи в каловых массах.Появление патологических примесей в стуле пациента, является серьезной причиной для обращения в больницу. Появление слизи, это следствие разрастания полипа, который раздражает слизистую, вызывая избыточную секрецию желез. Кровь же, признак повреждения кровеносных сосудов слизистой кишечника. Или появления крови, результат некроза полипа. Небольшие потери крови могу привести к анемии.
- Отёки кожи вокруг ануса. Отеки кожи вокруг ануса. Появление отёчности и покраснение кожного покрова вокруг заднего прохода происходит из-за частого выделения слизи и крови.
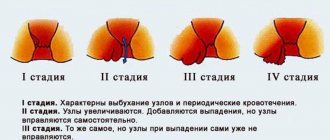
Кровь во время дефекации при наличии геморроя
Такое явление как кровь в виде капелек или даже сгустков в стуле, наличие алых выделений, имеет множество причин. И даже единичные эпизоды нельзя оставлять без внимания. Наиболее часто подобное формируется на фоне геморроя. При этом дефекация сопровождается болью в области ануса и прямой кишки. Кровь появляется сразу после дефекации на самих испражнениях или же остаются капельки на туалетной бумаге. Обычно при геморрое выделяется ярко-алая кровь либо более темная. Постоянные потери крови при подобной проблеме могут формировать хроническую железодефицитную анемию, что ухудшает состояние пациента. Кроме того, геморрой переходит в хроническое течение, изменения неуклонно прогрессируют, что со временем ведет к осложнениям. Могут возникать выпадение узлов и их ущемление, некроз или кровотечения, тогда геморрой требует неотложной помощи в виде операции.
Симптомы полипов
Выделяются основные признаки наличия полипов:
- Зуд и жжение в области анального отверстия.
- В кале присутствуют кровяные выделения и слизь.
- Повышение уровня температуры тела, состояние озноба или жара.
- Количество позывов в туалет увеличивается.
- Истощение организма и резкое похудение.
- Нарушение стула, постоянный запор.
Заболевание может проходить без ощутимых симптомов, а заметные признаки появляются при непосредственном воздействии на сам полип, также появление сопутствующего заболевания может обнаружить наличие полипа в прямой кишке.
Симптомы этой болезни схожи с признаками геморроя. А воспалительный процесс геморроидальных узлов может являться причиной возникновения полипов. При серьезных осложнениях возможно развития малокровия и истощения, при появлении симптомов данных заболеваний не исключается наличие образований в организме.
У детей данные наросты могут появляться уже в трехлетнем возрасте. Ощутимый вред здоровью они не принесут, но необходимо постоянное наблюдение.
Терапия полипоза
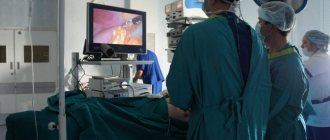
В отличие от геморроя, терапия полипов проводится только хирургическим методом, при этом консервативная терапия или лечение с помощью народных средств и медикаментозных препаратов является недопустимой.
Единственный метод избавиться от полипов – это удаление их с помощью эндоскопического или хирургического метода.
При слишком низком расположении полипа в анальном отверстии, терапия может происходить через анальное отверстие. Если же полипы находятся высоко, в толстом кишечнике, то лечение происходит с помощью эндоскопической электроэксцизии, посредством воздействия электрического тока.
При наличии крупных полипов удаление осуществляется постепенно, по частям.
После того, как полип был удален хирургическим путем, его обязательно необходимо отправить на гистологическое исследование. Это делается для подтверждения или опровержения онкологического процесса в организме. Терапия диффузного полипоза проводится с помощью удаления пораженной части кишечника.
Лечение полипов
При такой патологии, как полипы прямой кишки лечение производиться с хирургическим вмешательством. Операции могут быть абсолютно разные. Все зависит от того, где полипы располагаются, какой вид имеют, и какие размеры больше всего преобладают. В итоге все доброкачественные опухоли удаляются, а после проходят различные исследования в гистологических лабораториях.
В клиниках практикуют около двух видов операционных дел. Первое имеет название малоинвазивной процедуры (полипы удаляются, при этом сохраняется орган), а второе – резекцией прямой кишки. Также некоторые лечения применяются в зависимости от самой патологической проблемы.
При эндокопическом вмешательстве нарастание удаляется ректороманоскопом или колоноскопом. При этом пациента сажают на строгую недельную диету, для того чтобы уменьшились воспаления.
При электрокоагуляции полипы удаляются с помощью ректоскопа, который способен прожечь некоторые из видов опухолей. В случаях, если наросты довольно широкие в основаниях, то от операции воздерживаются, потому что при таком раскладе может произойти перфорация кишки.
Было бы неправильным выводить единый механизм образования анальных полипов. Учитывая многообразие видов АП, патогенез следует определять для каждого их вида.
«Истинные» полипы, представляющие собой доброкачественные опухоли, развиваются по сходным для всех опухолей стадиям: хроническое воспаление → дисплазия (патологические изменения) клеток слизистой → появление атипичных клеток с высоким индексом малигнизации.
Эпителий кишечника довольно интенсивно обновляется на клеточном уровне. При полном здоровье в стенках кишки идёт «правильное» и своевременное чередование фаз:
- пролиферации (увеличения количества);
- дифференцировки (созревания и появления специфических для данного типа эпителия свойств);
- апоптоза (гибели).
Универсальный патогенез при дисплазии ткани
При любых повреждениях эпителия активируются процессы пролиферации и миграции клеток. Эта регенерация способствует приведению тканей в исходное состояние. При наличии хронического воспаления присутствует постоянная мононуклеарная и нейтрофильная инфильтрация тканей. Из-за чего здесь появляется большое, даже избыточное количество провоспалительных агентов (интерлейкинов 8, фактора некроза опухоли, HLA). Полиморфизм генов цитокинов при дисрегенераторных процессах изменяет выраженность воспалительной реакции.[4] Всё вышеперечисленное приводит к дисбалансу в появлении, созревании и гибели клеток. Происходит сбой в нормальном течении обновления тканей.
Клетки эпителия из генеративной зоны слишком рано перемещаются в верхние слои эпителия, они могут быть недостаточно дифференцированы. Это ведёт к появлению клеток с изменённой гистоархитектоникой (клеточной атипией). Частота мутаций генов возрастает, что тоже может способствовать повышенному риску появлению злокачественных свойств у них. При неизменённой базальной мембране в атипичных клетках отмечаются:
- повышенный полиморфизм и размер клеток;
- увеличение числа фигур митоза;
- появление атипичных митозов;
- увеличение размера ядер, их гиперхромия.
Степени атипии (дисплазии) условно подразделяются на три степени:
- I — лёгкая (малая);
- II — умеренная (средняя);
- III — тяжёлая (значительная). Иногда эту стадию трудно отличить от карциномы 0 ст. (т.н. рак на месте).
Гиперпластические полипы появляются из-за дисбаланса в стадиях дифференцировки и апоптоза клеток. При значительном удлинении этих фаз появляется избыточное количество ткани с формированием гиперпластического полипа.
Неэпителиальные полипы могут появиться в результате нарушений эмбрионального развития, когда гетеротопированная эмбриональная ткань остаётся в слизистой оболочке анального канала.
Гамартомы, которые часто упоминаются при наследственных полипозах (синдром Пейтса — Егерса, ювенильный полипозный синдром, болезнь Коудена), появляются в результате генетически обусловленных особенностей строения кишечной стенки: нарушено соотношение её структурных элементов — стромы и мышечных волокон — и имеет место их необычное расположение/сочетание. При этом нет клеточной атипии эпителия и нарушения процессов пролиферации. При гамартомах строма пролабирует мышечный слой кишечной стенки, в ней аномально разветвляются гладкомышечные волокна, что создаёт видимость инвазивного прорастания эпителия в толщу кишки.[5]
Гипертрофированные анальные сосочки, которые часто принимают за полипы, являются всего лишь аномально большими (до 4 см) выростами на полулунных клапанах морганиевых столбиков и крипт (трубчатых врастаний эпителия). Крипты расположены в самом дистальном отделе ампулы прямой кишки. Патогенез появления гипертрофии ткани в этой области точно не установлен, но в большинстве источников указывается наличие хронического воспаления слизистой[6], что, вероятно, приводит к сбою процессов пролиферации, репарации в целом и к разрастанию в итоге избыточной ткани на полулунных клапанах.
Профилактика возникновения
Профилактика полипов прямой кишки представляет собой предотвращение или уменьшение воздействия причин, способствующих формированию и разрастанию полипов. Нужно выполнять несложные профилактические действия во избежание раковых опухолей. К ним относятся:
- Лечение заболеваний, переходящих в хронические;
- Восполнение недостатка витаминов и полезных веществ в организме;
- Употребление правильной полноценной пищи;
- Исключение возникновения запоров;
- Посещение медицинских учреждений для сдачи анализов.
К болезням, которые способствуют развитию полипообразного разрастания относят колит, проктит, болезнь Крона, дискинезия толстой кишки, энтерит, геморрой. При воспалительных процессах данных заболеваний, необходимо своевременно обратиться к специалисту. Это, благоприятно, будет способствовать установке правильного диагноза и лечению на ранних стадиях болезни.
- Важную роль играет восполнение недостающих элементов в организме человека, таких как витамины А, С, Д, Е, фолиевая кислота, кальций, селен и другие.
- Употребление в пищу цельно-зерновых культур (бурый рис) и с большим содержанием клетчатки (белокочанная капуста) хорошо отразится на состоянии вашего здоровья. Постные сорта мясных изделий (индейка) имеют большую ценность, нежели злоупотребление «красным мясом» (копчёные изделия). Растительными жирами (льняное масло) следует заменять животные жиры.
- Чтобы не было запоров откажитесь от продуктов быстрого питания, займитесь спортом, не используйте клизмы, кушайте чернослив и курагу, они содержат калий.
- После 40 лет, рекомендовано периодически исследовать толстую кишку и сдавать анализ на скрытую кровь в кале. Риски повышаются у лиц мужского пола, наследственно предрасположенных, живущих в больших города и промышленных районах.
Если была уже операция по удалению опухоли, чтобы не было рецидива, обязательно наблюдение у врача. Желательно, раз в год проводить полное обследование.