Современный ритм жизни и правильное питание — понятия, чаще всего несовместимые, ведь загруженность на работе, изобилие заведений фаст-фуда заставляют перекусывать в свободную минутку не слишком полезной едой, изобилующей жирами, консервантами, специями. Результаты долго себя ждать не заставят — неприятный дискомфорт в области живота завершится серьезными заболеваниями, среди которых наиболее популярным считается гастрит. Врачи предупреждают: медикаментозное лечение окажется малоэффективным без специального рациона, поэтому диета при гастрите должна в курсе лечения занимать основное место.
Что можно кушать и что нельзя при обострении гастрита
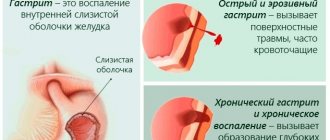
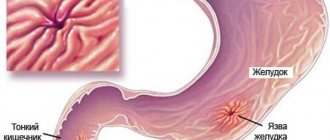
Гастрит – это заболевание желудка. Даже поверхностный гастрит в стадии обострения может стать причиной таких неприятных симптомов, как тяжесть и боль в эпигастральной области, отрыжка. Лечение болезни всегда должно начинаться с изменения режима питания. Для составления правильного меню необходимо знать форму заболевания. Это может быть: гастрит с пониженной кислотностью, с повышенной кислотностью, эрозивный, антральный, хронический, вялотекущий и так далее.
При обострении любой формы гастрита важное значение имеет уровень кислотности желудка. Определить его сможет врач. В зависимости от этого показателя будет строиться лечебное питание.
Диета при гастрите в стадии обострения включает такие принципы:
- Соблюдение дробного многоразового питания.
- Ешьте медленно, хорошо пережевывайте.
- Пища не должна иметь ярких вкусов. Откажитесь от специй и соусов.
- Еда должна быть средней температуры. Тяжелые жирные блюда под запретом.
- Исключите алкоголь и газированные напитки.
- Во время еды запивайте пищу.
- Отдавайте предпочтение постным сортам мяса.
Хронический гастрит в стадии обострения при повышенной кислотности.
Людям с повышенной кислотностью рекомендовано употребление мягкой протертой пищи в теплом виде без обилия пряностей. Из мучных изделий разрешен только вчерашний хлеб.
Диета при гастрите в стадии обострения включает такие продукты:
- Постные супы с овощами, крупами или лапшой. Очень полезно готовить супы-пюре.
- Среди круп отдайте предпочтение рису, гречке, овсянке.
- Мясо выбирайте нежирных сортов. Блюда готовьте мягкой консистенции: (котлеты, биточки, суфле).
- Блюда готовьте на пару, отваривайте, запекайте или тушите.
- Молочные продукты позволительны в любом виде.
- Яйца добавляйте в омлет.
- Исключите консервы, маринады и соленья.
- Из сладкого запрещены: шоколад, мороженое, газировка и халва.
При пониженной кислотности желудка питание несколько отличается. Выбирайте продукты, которые смогут повысить выделение кислоты, не травмируя слизистую. Основу рациона должны составить:
- крепкие бульоны и супы;
- нежирные сорта рыб и мяса;
- пропаренные овощи.
Избегайте употребления продуктов, вызывающих брожение. Под запретом: капуста, бобовые, молоко, печености. Пища, раздражающая желудок тоже под запретом (алкоголь, специи, консервы, маринады).
- Омлет из двух яиц, сухарик, отвар шиповника.
- Творог, настойка ромашки.
- Куриный суп с вермишелью, котлеты из индейки, кисель.
- Йогурт несладкий, отвар шиповника.
- Овсяная каша с кусочком масла, стакан молока.
- Стакан кефира.
Меню при хроническом гастрите составляется на основе лечебной Диеты №1, которое можно видоизменять в зависимости от стадии заболевания и самочувствия пациента. При этом, важно соблюдать принципы термической обработки, перечень разрешенных/запрещенных продуктов и вариант диеты — с протертыми/непротертыми блюдами. При плохой или полной переносимости молока его следует заменить другими продуктами или использовать в качестве добавки в некрепкий чай или кофе.
Чаще всего хронический гастрит протекает бессимптомно и проявляется в виде обострений только на фоне ослабленного иммунитета, повреждения слизистой оболочки желудка геликобактериями, недоеданий, частых стрессов и развития других заболеваний внутренних органов. Процесс обострения проявляется в виде нарушения основной функции желудка — пищеварения, а также раздражения его воспаленной слизистой оболочки.
При диете с обострением хронического гастрита рекомендуется дробное питание небольшими порциями от 5 до 8 раз в день, калорийность пищи должна составлять 2800-3000 ккал в день. Обострение гастрита наблюдалось у пациентов, уменьшающих ежедневный прием жидкости – то есть меньше 1,5 л в день. В современной медицинской практике пациентам в период обострения хронического гастрита в первые дни лечения назначают стол № 1а, затем — стол № 1б и в процессе снижения симптомов заболевания (около недели) — стол № 1.
Что касается меню, оно должно состоять из легко усваиваемых продуктов и блюд.
- нежирные сорта мяса, птицы, рыбы (вареные, тушеные и запеченные);
- супы;
- паровые омлеты;
- кисломолочные продукты;
- сухие бисквиты и крекеры;
- несладкие напитки;
- натуральные соки, слабый чай с лимоном, компоты из сухофруктов;
- фруктовое желе.
Желательно, чтобы пища была хорошо измельчена. При приготовлении супов важно, чтобы они имели слизистую консистенцию. Вареные овощи лучше всего употреблять в виде пюре. Сырые продукты исключаются из рациона (зерновые, фрукты и овощи, бобовые).
Лучше всего отдать предпочтение легко усваиваемым блюдам: например, мясо или рыбу в отварном виде, а также котлетам на пару, зразам, фрикаделькам и т.д. Можно яичный белок, молоко и сливки, обезжиренный сыр, некислый йогурт и кефир. Из жиров — растительные продукты в виде оливкового или рафинированного подсолнечного масла, которое необходимо использовать при приготовлении блюд.
- хлебобулочные изделия, свежую выпечку;
- жирную пищу, копченую продукцию, колбасы и маринады;
- пряные и соленые продукты;
- жареные продукты;
- холодные напитки;
- алкоголь;
- мороженое;
- кислые продукты;
- любые специи.
- Первый завтрак. Любая слизистая каша или яйца вкрутую, стакан слабого чая, молока или компота.
- Второй завтрак. Фруктовое желе или мармелад.
- Обед. Любой суп-пюре, на второе — каша или картофельное пюре с мясной или рыбной паровой подливкой, крекеры, чай с молоком.
- Полдник. Печенье (галеты) и отвар шиповника с медом.
- Ужин. Манная каша со сливочным маслом (50 г) или с мясным суфле, фруктовое желе, компот.
- Перед сном: стакан молока.
Факторами, которые могут спровоцировать обострение гастрита, являются блюда, раздражающе действующие на стенки желудка и усиливающие воспалительный процесс. Такими блюдами являются: холодная или горячая еда, приправы, соленья, специи.
При обострении важно строго следовать лечебной диете, а в первый день — полностью отказаться от еды. Гастроэнтерологи рекомендуют в период отказа от еды пить негазированную минеральную воду, отвар шиповника, слабый чай. Всего надо употреблять не менее двух литров жидкости в день.
На второй и последующие сутки надо постепенно расширять рацион питания и начинать включать в меню отварные или приготовленные на пару продукты, без использования соли и специй.
При питании во время обострения надо соблюдать следующие правила:
- блюда должны быть протертыми;
- в сутки надо есть не менее 5 раз, порции должны быть маленькими, следует избегать переедания;
- употребляемые блюда должны быть комнатной температуры;
- исключить алкогольные, газированные напитки;
- технология приготовления категорически исключает обжаривание, допускается только отваривание или готовка на пару;
- противопоказана жирная и трудноперевариваемая пища (к примеру, семечки, орехи, шоколад);
- продолжительность строгой диеты может быть две недели, но иногда бывает достаточно и одной недели;
- ассортимент диетических блюд при обостренном гастрите в медицине значится как «Стол № 5а».
Есть ряд рекомендаций, которые помогают скорее восстановить воспаленную слизистую желудка:
- на голодный желудок с утра выпивать стакан чистой воды. Это помогает очистить орган от накопившейся за ночь слизи;
- не нервничать. При этом происходит перенапряжение слизистой желудка через сигналы головного мозга;
- соблюдать режим питания. Принимать пищу надо в одно и то же время, чтобы избегать избыточного синтеза желудочного сока;
- потреблять достаточное количество клетчатки — она стимулирует работу кишечника и помогает его очищать.
В зависимости от кислотности желудка будет назначаться диета при приступах заболевания. Также имеет значение форма заболевания, это могут быть: эрозивный, антральный, хронический, поверхностный, смешанный и другие типы гастритов.
Соблюдение общих правил правильного питания поможет снять симптоматические признаки острого течения гастрита, а нарушение диеты только ухудшит состояние больного.
Таблица продуктов, которые разрешены или запрещены при обострении заболевания
| Разрешено есть | Запрещенные продукты |
| Сливки, зернистый творог (творог с пониженной жирностью), молоко, сливочное масло (не больше 50 г в день), неострый твердый сыр | Копчености, соленья, маринады, консервы, колбасы, сосиски |
| Нежирные мясо и рыба (котлеты из них на пару) | Мясо и рыба жирных сортов (вяленое, жареное), сало, свинина |
| Яйца всмятку, омлет из белков | Яичница |
| Оливковое масло | Шоколад, мороженое |
| Запеканки из макарон | Бобовые (фасоль, горох) |
| Пудинги перетертые | Хлопья высушенные |
| Отвар шиповника | Чай и кофе (крепкие), какао |
| Соки фруктовые (разбавленные), чай (зеленый), кисели из ягод, компоты | Алкогольная продукция, квас, напитки с газом |
| Некоторые виды овощей (картофель, морковь, тыква) в виде пюре или на пару | Томатная паста, свежие овощи (редиска, помидоры, щавель и другие) и фрукты |
| Каши (манная, гречневая) | Пшенка |
| Хлеб из твердых сортов пшеницы | Свежий хлеб и другие виды мучного |
| Овощные бульоны с добавлением круп | Плавленый сыр |
| Мед, зефир, пастила, суфле (в небольшом количестве) | Грибы |
При каждом типе гастрита существуют свои нюансы питания, важно знать форму гастрита, так как при обострении его следует назначать диету, которая подходит именно для этой формы.
При острой стадии гастрита с пониженной кислотностью важно снять воспалительный процесс и помочь возобновлению выработки соляной кислоты.
Поэтому при составлении диеты для такого вида гастрита в период обострения учитывают, что еда должна лучше стимулировать выделение сока, с другой стороны — не раздражать воспаленный орган и убрать основные симптомы заболевания:
- изжога;
- ощущение тяжести после еды;
- тупая боль в зоне брюшной полости;
- повышенное газообразование и вздутие;
- отрыжка тухлым.
Принципами питания должны стать:
- отсутствие в рационе жирной и жареной пищи;
- употребление меньшего количества клетчатки;
- тщательное пережевывание пищи.
Список продуктов, которые можно употреблять:
- нежирное мясо (говядина, кролик, индейка);
- овощи, которые не оказывают раздражающего воздействия на стенки желудка (на пару);
- яблоки и груши, свежие, есть без кожуры или запеченные;
- кисломолочные продукты;
- крепкие бульоны и супы;
- рыба нежирных сортов.
Пример меню на неделю
При диете при повышенной кислотности желудка для составления меню на неделю можно ориентироваться на следующие примеры:
Вариант №1
- Завтрак. Морковные зразы с фруктами, молочный чай.
- Второй завтрак. Перетертый с сахаром творог низкой жирности.
- Обед. Тушеные овощи с телятиной, овощной суп с сухарями, компот.
- Ланч. Морковный пудинг, чай.
- Ужин. Пюре из картофеля, рыба на пару, отвар шиповника.
- Перекус. Стакан молока.
Вариант №2
- Завтрак. Разваренная гречневая каша, отвар шиповника.
- Второй завтрак. Желе из фруктов.
- Обед. Паровое куриное суфле с тушеными овощами, суп-пюре из овощей, сок.
- Ланч. Печенье из затяжного теста, зеленый чай.
- Ужин. Ленивые вареники, чай.
- Перекус. Стакан простокваши.
Вариант №3
- Завтрак. Запеканка из нежирного творога, молочный чай.
- Второй завтрак. Запеченное яблоко.
- Обед. Рыбный пудинг с гарниром из картофеля, куриный бульон с сухарями, компот.
- Ланч. Фруктовое желе.
- Ужин. Рисовый пудинг, паровые котлетки из курицы, слабо заваренный черный чай.
- Перекус. Стакан молока.
Диета при гастрите в стадии обострения: меню
Гастрит проявляет себя с помощью целого набора симптомов:
- тошнота и рвота;
- острая или ноющая боль в верхней части живота;
- отеки;
- частые отрыжки;
- проблемы со стулом;
- отсутствие аппетита и даже потеря веса.
Наряду с медикаментозным лечением очень важно выбирать диету. При диагностике заболевания многие интересуются вопросом: «Какая диета подходит при хроническом гастрите?» Как правило, гастроэнтеролог принимает решение о назначении диеты на индивидуальной основе, принимая во внимание особенности заболевания, симптомы, состояние пациента, а также результаты анализов (в частности, уровень кислотности желудочного сока).
Диета при хроническом гастрите, в первую очередь, направлена на нормализацию пищеварительной системы и заключается в частом потреблении легко усваиваемой пищи. Блюда лучше готовить на пару, запекать, варить и тушить. Пища должна быть измельчена до мягкой консистенции. Не следует, есть холодные и горячие блюда, лучший вариант – в слегка теплом виде.
Из общих рекомендаций по назначению диеты для хронического гастрита следует упомянуть ограничение острых, соленых и грубых продуктов, отказ от жирной, копченой и жареной пищи. Важно, чтобы организм пациента получал все необходимые микроэлементы и питательные вещества, поэтому меню необходимо составить из легких и, в то же время, питательных блюд.
Обычно диета при хронической форме гастрита составляет 1-1,5 месяца — до тех пор, пока состояние не будет полностью улучшено. Однако некоторые правила рационального питания должны соблюдаться на протяжении всей жизни: не переедать, хорошо прожевывать пищу, отказаться от алкоголя и курения, а также фаст-фуда, газированных напитков и других вредных продуктов.
Диета при хроническом гастрите основана на принципе дробного питания (прием пищи 4-5 раз в день). Блюда обязательно должны быть свежеприготовленными и из натуральных ингредиентов. Чтобы быстро восстановить функции пищеварительной системы, необходимо включить белковые продукты в рацион, а также витамины E, B12 и B6 (содержащиеся в различных зерновых, молочных продуктах, постном мясе и рыбе, яйцах и овощах с темно-зелеными листьями).
При хроническом гастрите необходимо помнить о применении свежих фруктов, ягод и овощей, которые способствуют усилению процессов желудочной секреции, выделению желудочного сока и повышению активности ферментов. Ассимиляция мяса и рыбы происходит намного быстрее, если их едят в сочетании с овощами. Из специй разрешается использовать петрушку, сельдерей, укроп в измельченной форме.
В рацион питания могут быть включены:
- вчерашний или сушеный хлеб;
- обезжиренное печенье;
- овощные и молочные супы;
- каша (пюре, слизистая);
- молочные и кисломолочные продукты;
- блюда из нежирного мяса или рыбы;
- масло (в небольших количествах);
- рафинированные растительные масла (оливковое, подсолнечное и т.д.);
- фрикадельки, суфле, котлеты, зразы, приготовленные из постного мяса, птицы и рыбы с низким содержанием жиров;
- овощное рагу;
- суп-пюре, приготовленный на обезжиренном бульоне;
- омлеты, приготовленные на пару;
- фруктовые муссы и десерты;
- желе и мармелад;
- из напитков — не крепкий чай (в том числе с молоком), чистая вода, отвар шиповника, минеральная вода, соки, компоты из сухофруктов.
Из рациона питания исключаются:
- мясные, рыбные или грибные наваристые супы (вместо них легкий бульон или молочный суп, который поможет нейтрализовать избыток кислоты в желудке);
- жирные блюда, копченые продукты;
- алкогольные напитки;
- крепкий кофе, какао и чай;
- некоторые свежие овощи: огурцы, горох и бобы, капуста, редька и репа, лук и щавель;
- грибы;
- блюда и продукты, медленно переваривающиеся в желудке: ржаной хлеб, блины, пироги;
- жаренные и крутые яйца;
- любые консервы;
- специи;
- сыр.
Выбор диеты будет зависеть от степени развития заболевания, состояния пациента и индивидуальных особенностей. Когда состояние ухудшается, больной придерживается строгой диеты; после лечения, во время ремиссии, меню значительно расширяется. Независимо от стадии хронического гастрита, пища должна быть полноценной и включать витамины, микроэлементы, питательные вещества, которые необходимы для выздоровления.
Обычно при хроническом гастрите часто назначают стол №1, №2, №15 в зависимости от хода воспалительного процесса. Таким образом, во время обострения болезни используется стол №1, которая сводится к употреблению исключительно протертых продуктов, варенных или приготовленных на пару. Такое строгое диетическое лечение может длиться до 2 месяцев. В процессе ремиссии происходит переход на стол № 2 (расширенное меню), затем на стол № 15.
Стол № 2 назначают, когда проходит этап обострения хронического гастрита. Разрешается употреблять супы, приготовленные на мясном или рыбном бульоне, лёгкий борщ и рассольник. В рацион можно добавить докторскую колбасу, соусы из мясных бульонов, ягод или мягких фруктов. Среди запрещенных продуктов: грибы и сырые овощи.
Стол № 15 значительно расширяет меню и может включать в себя употребление ржаного хлеба, сырых овощей и фруктов и других продуктов. Однако, жирные блюда, копченые продукты, консервы, овощи (например, репа, редис и редька) исключены, так как раздражают слизистую желудка.
Широкий ассортимент продуктов, которые разрешены при хроническом гастрите, позволяет составить разнообразную диету и сделать ее вкусной и приятной.
ЗавтракЖелательно не напрягать пищеварительную систему большим количеством пищи. Достаточно съесть на завтрак небольшую порцию каши (овсяную или манную). Можно добавить кусочки мяса или рыбы, приготовленные на пару. Другие варианты: белковый омлет, яйцо вкрутую, овощное пюре, постная рыба в запеченном или вареном виде.
Второй завтрак (через 2 часа)В качестве перекуса можно выпить стакан компота или молока, отвар дикой розы или кисель. Разрешается бутерброд из высушенного хлеба или булочек с маслом (в небольшом количестве) с докторской колбасой.
- первое блюдо — овощной или молочный суп (в том числе с добавлением злаков), суп из капусты;
- второе — овощной салат или мясное блюдо с гарниром (макароны, картофельное пюре, вареная морковь или свекла);
- напиток — компот, травяной отвар или кисель.
В качестве десерта разрешается съесть запеченное яблоко без кожи в сахарном сиропе, творожное суфле, фруктовый пудинг или ягодный мусс.
ПолдникСтакан чая (молоко, обезжиренный кефир, компот из сухофруктов, ягодное желе) с печеньем, крекерами, сэндвичем или сухой булочкой.
УжинМожно приготовить отварную картошку, запеченную рыбу, манную кашу, или любую другую кашу, творог с молоком, омлет. Из напитков предпочтительнее слабый чай или теплое молоко.
Перед сномВыпить стакан теплого молока с медом или кефир.
Меню при хроническом гастрите может быть разнообразным: салаты из овощей, отварная рыба, супы-пюре, мясные суфле, ленивые вареники, омлеты из белка, диетические колбасы, разнообразные злаки и фруктово-ягодное желе. Главное, чтобы пища легко усваивалась и не содержала ингредиентов, которые раздражают слизистую желудка.
Ленивые вареники
Пакет нежирного творога нужно протереть через сито, добавить 1 ст. ложку пшеничной муки, чайную ложку сахара, яйцо и тщательно перемешать. Из полученной массы сделать колбасу и разрезать ее на мелкие кусочки. Вареники положить в кипящую воду и варить 5 минут. Подавать с небольшим количеством обезжиренной сметаны.
Очистить 250 г цветной капусты и варить в говяжьем бульоне (300 г), затем протереть через сито. Обжарить муку с растительным маслом (5 г), разбавить бульоном, затем добавить в протертую цветную капусту и вылить все в бульон. Крем (50 г): смешать 1 яичный желток и 5 г растительного масла. Довести суп до кипения, приправить кремом. Добавить хлебные крошки (20 г) перед подачей на стол.
Вскипятить 1,5 стакана молока, затем аккуратно всыпать в него манную крупу (1 столовую ложку) и варить 20 минут, постоянно помешивая. В конце добавить 1 чайную ложку масла и столько же сахара. В слегка охлажденный суп можно добавить пюре из ягоды.
100 г сухофруктов тщательно промыть, затем залить горячей водой (450 г) и кипятить.Добавить 20 г сахара и оставить в закрытой кастрюле на 1 час.Рис приготовить отдельно (10 г), промыть его охлажденной кипяченой водой и добавить во фруктовый бульон.
Судак (250 г) очистить от кожуры и костей, разрезать на куски, затем приготовить на пару, и полить перед подачей молочным соусом. Для молочного соуса: 50 г молока, 5 г муки, пол вареного яйца и 20 г сливочного масла. Часть молока доводят до кипения и выливают в муку, предварительно разбавленную остальной частью молока, затем добавляют измельченное яйцо, соль и масло.
Мясо (250 г курицы или 200 г говядины) необходимо пропустить через мясорубку, затем добавить размокший в молоке хлеб (10 г), и снова прокрутить через мясорубку. В фарш налить немного воды или молока, посолить, размешать и сформировать маленькие шарики, которые следует приготовить на пару.
Нарезать морковь (75 г), и яблоки (75 г), смешать ингредиенты, добавить измельченные грецкие орехи (25 г), мед (25 г) и петрушку (10 г).
- суп из риса и кукурузы. Для этого отваривают мясо, нарезанное кубиками, и рис в течение 20 минут. В бульон добавить картофель, нарезанный кубиками, и когда он будет готов, высыпать сваренный рис и кукурузу. Суп надо подсолить и добавить зелень;
- рисовая каша с тыквой. Отваривают 500 г тыквы (мякоти), добавив немного сахара, и отдельно отваривают 10 ложек риса. Из тыквы делают пюре и добавляют его к рису, кашу перемешивают и поливают растопленным сливочным маслом;
- запеканка из моркови и творога. Для этого надо натереть 3 моркови и тушить ее до готовности с молоком (150 мл), 1 ст. ложкой сливочного масла и 3 ложками меда. После этого добавить к потушенной моркови манку и оставить на огне еще несколько минут. Отдельно смешать творог (0,5 кг) с 3 яйцами, солью, 1 ст. ложкой крахмала и добавить сахар по вкусу. Творог смешивают с морковью и запекают в духовке 30−45 минут при 180С.
https://youtu.be/BD1uRDXJMW0
Норма блюд при больном желудке
Все пациенты с гастритом знают, что их питание должно быть дробным, то есть кушать нужно 5 – 6 раз в день. И если с полдником и стаканом молока на ночь все более-менее ясно, то объемы порций еды при обострении, да и вне его вызывают много вопросов. Как определить свою, индивидуальную норму? Расскажем вам об интересном и простом «кулачно – ладонном» способе.
Если сжать в кулак обе ладони и свести их друг с другом, вы получите приблизительный объем именно вашего желудка. То есть больше этого объема порция быть не должна ни в период обострения, ни в нормальном состоянии. Рациональное питание предусматривает следующие объемы пищи в сутки, чтобы желудок не испытывал напряжения:
- Овощи – в объеме 1 кулака. При обострении гастрита эта норма подразумевает пюреобразное овощное блюдо из отварных продуктов.
- Протертое мясное/рыбное/куриное блюдо – не более 1 ладони.
- Крупяные блюда – 1 кулак.
- Суп – 1 кулак, чтобы было проще – не более стакана.
Кулачная теория имеет интересные особенности: например, суточная порция сливочного масла равна размеру вашего ногтя на большом пальце, если сложить вместе большие пальцы – их размер будет соответствовать объему столовой ложки.
Эта интересная теория не применяется в больничном питании, там для этого используют весы. А в домашних условиях ладонным способом вполне можно пользоваться.
Дробное питание способствует механическому щажению желудка, и не позволяет органу бездействовать. Приемы пищи через 2 – 2, 5 часа помогают защитить слизистую от агрессивного воздействия соляной кислоты – она используется для переваривания небольших порций пищи.
Повышенная кислотность желудка
Пониженная кислотность пищеварительного органа подразумевает недостаточное выделение кислоты, а значит и некачественное переваривание пищи. По этой причине составлять меню нужно так, чтобы еда, с одной стороны, стимулировала выделение сока для переваривания, а, с другой стороны, не раздражала организм.
Принципами питания в такой ситуации должны стать:
- Отказ от жирной и жареной пищи.
- Еда не должна быть грубой, поэтому избегайте обилия клетчатки.
- Тщательно пережевывайте пищу.
В основной рацион должны войти такие продукты:
- Мясо только постных сортов: кролик, говядина, индейка.
- Овощи не должны оказывать раздражающего эффекта на стенки желудка.
- Из фруктов можно оставить в рационе яблоки и груши. Употреблять их нужно либо срезая кожуру, либо запеченными в духовке или микроволновке.
- Кисломолочные продукты оказывают положительное воздействие на пищеварени, но при гастрите придется отказаться от молока.
Заболевание характеризуется образованием излишнего количества желудочного сока. Пищу нужно подбирать учитывая эту особенность. Они не должны провоцировать повышение желудочного сока.
Основы питания:
- Средняя температура еды.
- Пища не должны быть грубой. Обилие клетчатки будет негативно сказываться на состоянии больного.
- Отсутствие раздражающих добавок и химических соединений. Газировка, кофе, алкоголь должны быть исключены из рациона.
Основные продукты:
- Мясо только постных сортов: курица без кожи, индейка, говядина, кролик.
- Из яиц оставляйте только белки.
- Из рыбы и морепродуктов: рыба нежирных сортов, креветки, крабы.
- Крупы: овсяная и гречневая.
- Из фруктов и овощей рекомендованы: салат, шпинат, зелень, тыква, кабачки, горошек, свекла, помидоры, морковь, ягоды и любые мягкие фрукты.
Тонкости составления диетического меню
Слишком холодные или горячие блюда провоцируют развитие заболевания. Для исключения рецидива диетологи советуют отказаться от потребления приправ, соленых и острых блюд, специй. Предпочтение стоит отдавать пище, которая не раздражает слизистую, не способствует чрезмерному выделению соляной кислоты в желудке.
Разрабатывая меню на неделю, нужно учитывать такие особенности:
- в потребляемой еде не должно быть крупных кусочков, лучше перетирать продукты;
- следует избегать переедания;
- потреблять блюда оптимальной температуры;
- исключить из рациона трудноперевариваемую и слишком жирную пищу;
- подбирая рецепты для пациентов при обострении гастрита, следует не использовать те, в которых продукты обжариваются;
- соблюдать строгое ограничение в питании не менее 14 дней.
При обострении хронического гастрита врачи советуют придерживаться следующих рекомендаций:
- Натощак каждый день выпивать 1 стакан чистой воды без газа. Жидкость выводит слизь, скопившуюся в желудке в течение ночного сна.
- Избегать стресса и нервного перенапряжения. При возникновении стрессовой ситуации раздражается и слизистая желудка, которая получает соответствующий сигнал от головного мозга.
- Наладить режим питания. Употреблять пищу нужно в одно и тоже время, что поможет предотвратить избыточное образование желудочного сока.
- При составлении рациона обратить внимание на продукты с оптимальным количеством клетчатки. Она способствует очищению желудка и стимулирует его работу.
Эрозивный гастрит
Лечение эрозии желудка всегда производится в условиях стационара и под присмотром лечащего врача и медицинского персонала. В комплекс восстанавливающих процедур обязательно включаются лекарственные препараты, а также соблюдение определенного режима питания.
Основные принципы диеты при гастрите в стадии обострения и при наличии эрозии:
- Дробное питание, причем кушать надо небольшими порциями, чтобы не раздражать и без того больной организм.
- Откажитесь от жирной и жареной еды.
- Облегченная пища. Еду нужно отваривать или готовить на пару.
- Жидкая или мягкая пища. После приготовления хорошо взбивать блюдо блендером.
- Еда должна быть средней температуры.
- Исключите острые и маринованные продукты.
- Кофе и крепкие бульоны становятся под запретом.
- Ограничьте себя в сладостях и выпечке.
Диета при эрозивном гастрите в стадии обострения должна включать:
- Слизистые каши.
- Неконцентрированные супы.
- Постное мясо: говядина, телятина, индейка, курица.
- Рыба: треска, щука, хек.
- Напитки: отвары из сухофруктов, не очень крепкий чай, кисель.
Диета, продукты и питание
Общими правилами в состоянии обострения гастрита с повышенной и с заниженной кислотности являются:
- Многоразовое питание дробного характера.
- Тщательное пережевывание еды.
- Отсутствие всяких соусов, пряностей, специй.
- Пища легкая, постная, максимально измельченная.
Больным с завышенной кислотностью желудочного сока рекомендуется мягкие пюрериванные паровые блюда: из мяса, рыбы, овощей; вчерашний хлеб; омлеты, жидкие первые блюда или супы-пюре.
Овощной суп-пюре с гренками
Мнение эксперта
Шошорин Юрий
Врач терапевт, эксперт сайта
Тем, у кого пониженная кислотность, рекомендуется подбирать рацион таким образом, чтобы выделение кислоты повысилось, но слизистая не травмировалась. Например, это крепкий бульон. Всем запрещена пища, которая вызывает процессы брожения.
Атрофический гастрит
Острые состояния атрофического гастрита лечатся под наблюдением врача и с учетом всех особенностей течения заболевания. Основная задача правильного питания при данном заболевании состоит в защите организма от внешних пищевых раздражителей.
Основные принципы:
- Мягкая или протертая пища (можно взбивать блендером).
- Умеренное дробное питание. Нельзя допускать переедания.
- Средняя температура готовых блюд.
- Запрещается употребление жирных и жареных блюд.
- Пищу обязательно запекать, варить или готовить на пару.
Диета при гастрите в стадии обострения должна исключать такие продукты:
- Острые, консервированные и маринованные продукты.
- Газировка и алкоголь.
- Соусы.
- Наваристые бульоны.
- Умеренное употребление сладостей и выпечки.
Блюда, которые рекомендованы больным с атрофическим гастритом:
- Постное протертое мясо, фарш.
- Постные сорта рыбы.
- Слизевые каши.
- Кисломолочные продукты, такие как простокваша, кефир, ряженка, творог.
- Сладкие фрукты.
- Из сладкого разрешается: мармелад, варенье, мед.
- Напитки: чай, какао, отвары из сухофруктов, морсы и сладкие соки.
- Вчерашний хлеб, сухари.
- Растительное масло.
- Макароны.
- Сливочное масло и отварные всмятку яйца.
Это основные рекомендации. Наиболее точное и правильное меню сможет составить лишь врач, учитывая особенности вашего организма.
Симптомы повторного возникновения гастрита
Правильное питание при остром гастрите и регулярное посещение гастроэнтеролога даст возможность избежать возникновения тяжелых симптомов. Индивидуальные особенности пациента и степень тяжести патологии определяют уровень выраженности проявлений. Одни больные часто жалуются врачам на возникновение дискомфорта и боли только во время приема пищи, другие – на ноющую боль в течение всего дня. Своевременное посещение специалиста и проведение обследований позволит установить точный диагноз и предотвратить осложнение.
Симптомами гастрита в период обострения являются:
- признаки отравления организма (интоксикации);
- боль, возникающая слева от желудка;
- отсутствие аппетита;
- рвота и сильная сухость ротовой полости;
- резкое снижение массы тела;
- метеоризм и изжога;
- жидкий стул или запоры;
- интенсивное выделение слюны;
- наличие кровяных вкраплений в кале.
Антральный и гиперпластический гастрит
При обоих заболеваниях необходима лечебная диета, чтобы снизить нагрузку на организм.
Основные рекомендации:
- Легкие нежирные супы.
- Протертые слизевые каши. Крупы подходят: манка, рис, гречка, овсянка.
- Из овощей предпочтительны: картофель, цветная капуста, брокколи, свекла, морковь.
- Из кисломолочных продуктов: творог, кефир.
- Напитки: некрепкий чай, отвары сухофруктов, компоты, кисель.
- Многоразовое питание небольшими порциями.
Щадящее питание как смысл новой жизни
Основными причинами повторного развития заболевания становятся:
- стресс;
- переутомление;
- употребление в пищу полуфабрикатов и еды с химическими красителями;
- переизбыток клетчатки в рационе.
Правильный выбор диеты при обострении гастрита – действенный метод, который позволит устранить симптомы болезни и предотвратить ее развитие. Составлять рацион питания лучше с лечащим врачом или диетологом.
При остром гастрите необходимо отдавать предпочтение пище, которая снизит нагрузку на слизистые оболочки желудка. Диетическое питание отличается от приема лекарственных препаратов тем, что его нужно придерживаться длительное время. Грамотно составленный рацион убережет от рецидива. Даже небольшое послабление в меню приведет к появлению:
- кровотечения;
- тяжести в области желудка;
- тошноты.
Специалисты рекомендуют наладить режим питания, внимательно относиться к составлению рациона на неделю или месяц. Правильная пища позволит избежать приема лекарственных препаратов и сохранит здоровье на долгие годы.
Геморрагический гастрит
Диета при гастрите в стадии обострения имеет очень большую роль. Основа лечения при данном заболевании – это правильно составленное меню. В лечебных учреждениях при обострении болезни прописывается строгое соблюдение диеты №1. Она подразумевает под собой:
- Отказ от острой, жирной и жареной пищи.
- Предпочтение отдается мягкой и протертой еде.
- Запрещаются маринованные продукты и пересоленные.
- Блюда готовятся либо на пару, либо запекаются.
- Из круп разрешается: гречка, овсяная, рисовая.
- Постное мясо.
- Молочные продукты: кефир, творог, йогурт.
- Питание многоразовое, небольшими порциями.
Основные характеристики диеты П
Диета П ставит целью нормализацию нарушенных механизмов пищеварительных функций. Это полноценный рацион со всеми видами щажения пищеварительного тракта за счет исключения грубых, сокогонных и раздражающих продуктов.
Суточный набор продуктов содержит:
- 90 – 100 граммов белка, 80-90 граммов жиров, 400- 450 граммов углеводов, в том числе сахара – до 80 граммов.
- Общее количество кКал – от 2800 до 2900 кКал.
- Соль – до 10 граммов.
- Жидкость – до 2 литров.
Кратность питания — от 4 до 6 раз в сутки, разрешенные способы приготовления пищи – отваривание, приготовление на пару, запекание.