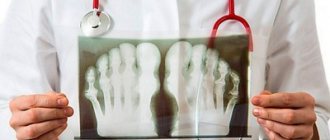
Одна из разновидностей полипов желудка – гиперпластические, они же метапластические. Являются самым часто встречающимся видом, определяются в 70–80% эпизодов.
Гиперпластический полип
Их сущность заключается в неправильном развитии слизистой оболочки желудка, в результате происходит разрастание собственных эпителиальных клеток. Клетки слизистой перестают выполнять свои основные функции и начинают сильнее делиться, почему это случается точно не известно. Данная особенность обуславливает то, что такие полипы исключительно с очень маленьким шансом могут переродиться в злокачественную опухоль, поскольку они по-прежнему остаются родными клетками желудка. Обычно вероятность не превышает одного процента.
Гиперпластический полип имеет довольно характерные гистологические и макроскопические проявление, за счёт чего при диагностике их сложно спутать с другими. На фоне слизистой имеют белесую окраску, сферическую форму и гладкую поверхность, чаще без ножки. Размер варьируется от 5 до 60 миллиметров.
Полипоз желудка
По распространенности могут быть как единичными, так и располагаться группами. При множественном поражении говорят о заболевании полипоз (около 2-3% случаев).
По статистике данной патологией страдают чаще мужчины. В возрасте после 40 лет риск обнаружения недуга увеличивается, вероятнее всего, вследствие снижения иммунитета и развития сопутствующих заболеваний. Хотя иногда встречается и у подростков.
О полипах и их видах
Полипы желудка (К.31.7) образуются из выростов железистой структуры слизистой оболочки желудка и представляют собой доброкачественные опухоли. Они локализуются на внутренних стенках желудка, чаще в привратниковом отделе. Их появление и рост происходят без симптомов, но со временем, когда полипы достигают внушительных размеров, они могут быть причиной желудочных кровотечений, острых болей в животе, трудностями с транспортировкой пищи из желудка.
Опасность их возникновения в том, что они могут трансформироваться в злокачественные опухоли. По разным статистическим данным, происходит это в 10-15% случаев заболевания.
Полипы чаще всего встречаются в возрасте 40-50 лет, но не исключены и у молодых людей и даже детей. Половое предпочтение заболевание отдает мужчинам.
Необходимость удаления
Пациентам важно понимать, что клетки в слизистой желудка уже изменены, а это необратимый процесс. Патологические разрастания требуют обязательного лечения.
Это обусловлено общей медицинской теорией — почти все клиницисты относят полипы, кондиломы, миомы и другие разрастания слизистой к предраковым состояниям.
Перспективным направлением в успешном лечении полипов является хирургическая операция. Ни один медикаментозный способ, физиолечение, а также лечение полипа желудка народными средствами не способны радикально решить клиническую проблему. Единственное, чего можно добиться – уменьшения объёмов полипа.
Однако, при невозможности хирургического лечения врачи занимают выжидательную тактику, особенно, если объёмы разрастаний находятся в допустимых пределах.
Классификация полипов
Существует несколько видов полипов в соответствии с морфологическими признаками.
Самый распространенный — гиперпластический. Это разросшиеся эпителиальные клетки, которые нельзя назвать опухолью. Гиперпластические полипы хоть и встречаются чаще остальных в 16 раз, но не могут перерасти в злокачественные образования.
Внутри этого вида встречается два подвида: истинные гиперпластические полипы и полиповидная гиперплазия в кардии.
Более опасны полипы из железистых клеток — аденоматозные. Это вид полипов уже считается истинно доброкачественной опухолью, а потому есть риск преобразования в злокачественную. В этом виде отдельно называют аденомы кишечного, фовеолярного, пилорического, фундального типа, а так же воспалительный фиброзный полип.
По количеству образований выделяют одиночный (1-3 полипа) и множественный (10-15 полипов) полипоз.
По месту локации выделяют привратниковый (пилорический) полип и полип тела желудка. Первый образуется в месте перехода желудка в двенадцатиперстную кишку.
K20-K31 Болезни пищевода, желудка и двенадцатиперстной кишки
Исключено:
диaфрaгмaльнaя грыжа (K44.-)
(+) Следующие подкатегории предназначены для использования с категориями K25-K28:
.0 — острaя с кровотечением .1 — острaя с прободением .2 — острaя с кровотечением и прободением .3 — острaя без кровотечения или прободения .4 — хроническaя или неуточнённaя с кровотечением .5 — хроническaя или неуточнённaя с прободением .6 — хроническaя или неуточнённaя с кровотечением и прободением .7 — хроническaя без кровотечения или прободения .9 — не уточнённaя кaк острaя или хроническaя без кровотечения или прободения
Включено:
Абсцесс пищеводa Эзофaгит:
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX)
Исключено
: эрозия пищеводa (K22.1), рефлюкс-эзофaгит (K21.0) эзофaгит с гaстроэзофaгеaльной рефлюксной болезнью (K21.0)
K21 Гастроэзофагеальная рефлюксная болезнь
K21.0 Гастроэзофагеальная рефлюксная болезнь с эзофагитом
K22 Другие болезни пищевода
Исключено:
вaрикозное рaсширение вен пищеводa (I85.-)
K22.0 Ахалазия кардии
Исключено:
врождённый кaрдиоспaзм (Q39.5)
K22.1 Язва пищевода
Эрозия пищеводa Язва пищеводa:
- БДУ
- вызвaннaя:
- химическими веществaми
- лекaрственными средствaми и медикaментaми
- грибковaя
- пептическaя
При необходимости идентифицировaть причину используют дополнительный код внешних причин (клaсс XX)
K22.2 Непроходимость пищевода
Компрессия пищеводa Сужение пищеводa Стеноз пищеводa Стриктурa пищеводa
Исключено:
врождённые стеноз и стриктура пищевода (Q39.3)
K22.3 Прободение пищевода
Исключено
: трaвмaтическое прободение (торaкaльной чaсти) пищеводa (S27.8)
K22.4 Дискинезия пищевода
K22.5 Дивертикул пищевода
Исключено
: врождённый дивертикул пищеводa (Q39.6)
K22.6 Гастроэзофагеальный разрывно-геморрагический синдром
Исключено
: язва Барретта (K22.1)
K22.8 Другие уточнённые болезни пищевода
K22.9 Болезнь пищевода неуточнённая
K23.0* Туберкулезный эзофагит (А18.8 + )
K23.8* Поражения пищевода при других болезнях, классифицированных в других рубриках
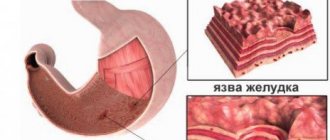
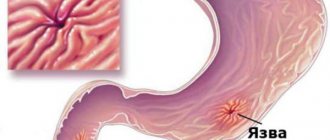
K25 Язва желудка
См. (+) подкатегории в начале страницы
эрозия (острaя) желудка пептическaя язва:
- пилорической чaсти
- желудка
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
острый геморрaгический эрозивный гастрит (K29.0) пептическaя язва язва БДУ (K27)
эрозия (острaя) двенaдцaтиперстной кишки пептическaя язва:
- двенaдцaтиперстной кишки
- постпилорической чaсти
При необходимости идентифицировaть лекaрственное средство, вызвaвшее порaжение, используют дополнительный код внешних причин (клaсс XX)
Откуда они берутся?
Полипы появляются в качестве ответной реакции на воспаление стенок желудка.
Вероятность заболевания выше:
- У людей среднего и пожилого возраста (от 40 и старше);
- При инфекциях желудка, спровоцированными появлением бактерий (в том числе, известной Хеликобактер пилори);
- Если есть наследственная предрасположенность заболевания раком толстой кишки;
- При долгом применении некоторых лекарств (например, ингибиторов протонного насоса);
- При хроническом гастрите и неправильном питании.
Профилактика
В качестве профилактики важно проводить своевременное лечение заболеваний желудка.
При выявлении бактерии Хеликобактер пилори требуется назначение антибиотиков. Также важно соблюдение диеты, исключение из рациона острых блюд, отказ от алкоголя, курения, уменьшение использования противовоспалительных средств, оказывающих негативное влияние на слизистую желудка.
Автор: Марина Нагорная, специально для сайта Moizhivot.ru
https://youtu.be/m8l8xuJszH0
Симптоматика
Как уже говорилось выше, изначально полипы не выдают себя никакими симптомами. Позднее заболевание проявляет себя:
- Неприятными ощущениями и болью в подложечной области;
- Повышенным слюноотделением;
- Снижением или отсутствием аппетита;
- Отрыжками и изжогой;
- Тошнотой и рвотными позывами;
- Болевыми ощущениями во время приемов пищи, которые могут отдавать в спину;
- Проблемами с очищением кишечника (запоры и диарея);
- Вздутием живота;
- Неприятным вкусом во рту и запахом;
- Общей слабостью и похудением.
В особо запущенных случаях, когда полипы достигают очень крупных размеров, появляются более серьезные симптомы:
- Темный дегтеобразный кал, иногда с примесями крови;
- Рвота с кровью;
- Резкими частыми болями в животе, которые отдают в область поясницы, груди.
Особенности развития
Точная причина появления полипов до сих пор не выявлена. К предрасполагающим факторам относят:
- инфицирование ВПЧ, Helicobacter pylori;
- генетическую предрасположенность;
- неблагоприятную экологию и пристрастие к вредным привычкам;
- лечение некоторыми медикаментозными препаратами;
- нарушение характера питания и патологии ЖКТ.
Из-за инфекции или метаболических нарушений происходит дисбаланс между пролиферацией (разрастанием) и дифференциацией (расслоением). На фоне повышенной регенерации клетки вовремя не отслаиваются, что вызывает образование полипа.
Диагностика
Из-за отсутствия симптоматики на ранних стадиях полипы чаще всего обнаруживаются случайно. При жалобах пациента на боли в животе и неприятные ощущения диагноз определить сложно — слишком сильная схожесть с гастритом и язвой. Поэтому применяются особые методы диагностики.
- ФГДС. Этот метод позволяет обнаружить полип с помощью специального прибора — гастроскопа — и взять биопсию.
- Общий клинический анализ крови. Если из-за полипоза возникло кровотечение в желудке, то анализ крови покажет признаки малокровия.
- Анализ кала на скрытую кровь.
- Рентгеноскопия желудка. Благодаря этому исследованию можно установить очертания полипа.
- Серологические анализы на предмет антител к хеликобактерной инфекции.
Народная медицина
Наиболее действенными домашними рецептами при обнаружении полипов в желудке являются следующие.
- Нужно взять десять граммов высушенного чистотела на два стакана кипящей воды. Настаивают на протяжении двух часов, фильтруют и пьют по две чайные ложки четырежды в день.
- Берут пятьдесят граммов плодов калины на два стакана кипятка. Настаивают в течение часа. Принимают по две столовых ложки три раза в сутки независимо от приемов пищи.
- Одним из проверенных народных методов лечения полипов в желудке является ежедневное употребление горсти свежих ягод калины.
- Отличным лекарственным действием обладает морс из них с добавлением меда, который употребляют два раза в сутки по половине стакана.
- Следует взять один килограмм коровьего масла на равное количество меда. Ставят на огонь на три часа до получения однородной массы. Дают остыть, а затем хранят в холодильнике. Принимают по двадцать граммов до еды. Употреблять снадобье требуется на голодный желудок по одной столовой ложке.
- Берут сок, отжатый из двух плодов лимона, пятьсот граммов меда и оливкового масла, перемешивают, а потом отправляют в холодильник. Принимают на протяжении трех недель четыре раза в день по двадцать граммов до еды.
- Нужно взять сто граммов перемолотых тыквенных семечек и белков от семи, сваренных вкрутую, яиц. Гомогенизируют и смешивают с половиной литра оливкового масла. Нагревают и принимают на протяжении пяти суток. Делают недельный перерыв и возобновляют лечение.
При коррекции возникновения полипов желудка рекомендуется не пренебрегать никакими действенными способами борьбы с заболеванием. Требуется применение таблеток, диеты, домашних рецептов, физиотерапии, лечебной физкультуры или других методов. При их неэффективности необходимо прибегнуть к хирургии.
Лечение
В борьбе с полипами применяют следующие методы лечения:
- Медикаментозное. Но нужно понимать, что лекарства не избавят пациента от полипа, а лишь облегчат симптомы. Если полип вызван гастритом, медикаменты могут быть направлены на лечение этого заболевания. Также этот способ лечения помогает улучшить моторику желудка и кишечника, устранить нарушения в работе желудка.
- Электроэксцизия. Через гастроскоп вводится специальный прибор (петля), которым подцепляют полип (полипы) у основания, прижигают и извлекают отмершее образование.
- Резекция желудка. Этот метод применяется только в случаях сильной запущенности заболевания и больших размеров полипа. Это хирургический метод, который заключается в удалении части желудка, в которой происходит рецидив болезни, полипов слишком много или они имеют злокачественную природу.
Период восстановления
По истечению 10-14 дней после операции стоит пройти гастроэндоскопию для контроля состояния внутренней поверхности желудка. Если проводилась полостная операция, то исследование проводится позже, после заживления разрезов. В первый год гастроэндоскопию делают 2-4 раза, в последующий период 1-2 раза.
В первый месяц после оперативного вмешательства придерживайтесь диеты, положенной при язвенных болезнях – Стол № 1. При сопутствующих нарушениях работы желудка диеты придерживайтесь дольше, не отменяйте без консультации лечащего врача.
Что представляют собой эрозии в антральном отделе желудка?
Многие годы безуспешно боретесь с ГАСТРИТОМ и ЯЗВОЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гастрит и язву просто принимая каждый день.
Эрозивные поражения желудка сегодня не являются редкостью, но эрозии антрального отдела желудка диагностируются чаще любых других. Для них характерно истончение или изъязвление эпителия слизистых оболочек органа.
Чаще всего от данного заболевания страдают молодые люди, которые часто поддаются стрессам и ведут активную социальную жизнь. Различают:
Полные эрозии антрального отдела желудка. Они представляют собой небольшие выросты, напоминающие полипы, конусовидной формы с наличием углублений или изъязвлений в их центре. Слизистая оболочка, окружающая их, отекает и краснеет, хотя иногда на ней не наблюдается никаких изменений.
- Неполные или поверхностные эрозии являются плоскими дефектами эпителия желудка различной величины и формы. Их края гладкие, но за счет гиперемии и отека окружающих тканей формируется некое подобие узкого ободка.
- Геморрагические. Эти изъязвления имеют вид мелких точек на слизистых оболочках, которые во многом напоминают уколы иглой. Их цвет колеблется от приглушенно вишневого до ярко-красного, а вокруг самого изъязвления, как правило, формируется небольшой ободок из гиперемированных тканей, который зачастую практически вдвое больше самого дефекта. Кровоточит именно край эрозии.
- повышения секреции соляной кислоты;
- недостаточности выделения слизи, защищающей стенки органа;
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
Важно: полные эрозии чаще всего являются множественными и являются следствием хронического воспалительного процесса в слизистых, на что нужно обращать внимание во время эндоскопического обследования.
Острая форма
Острые эрозии антрального отдела желудка развиваются в результате:
Причины развития
Таким образом, причинами формирования изъязвлений являются:
- недоедание;
- чрезмерное употребление кислых продуктов, например, яблок, цитрусовых, консервации, блюд с укусом и т.д.;
- прием некоторых лекарственных препаратов;
- определенные хронические недуги;
- нарушения обмена веществ;
- стрессы.
Нередко формирование изъязвлений в слизистых оболочках желудка является реакцией организма на прогрессирование заболеваний печени или развитие в толстом кишечнике новообразований.
Признаки
Данное заболевание проявляет себя:
- появлением острых болей в центре живота;
- тошнотой и рвотой;
- частой изжогой.
Если же у больного развились геморрагические эрозии, он страдает от:
- наличия примесей крови в стуле и рвотных массах;
- анемии;
- недостатка гемоглобина;
- слабости.
Лечение
Первоначально всем больным назначается щадящая диета, исключающая употребление любой пищи, способной раздражать слизистые желудка. Рекомендуем прочитать статью про диету при эрозии желудка, из которой можно получить подробную информацию о запрещенных продуктах, а также ознакомиться с примерным дневным рационом.
После этого переходят к устранению заболеваний, спровоцировавших развитие эрозий, и ликвидации неприятных симптомов недуга. С этой целью больным назначают:
- антациды;
- ингибиторы протонной помпы;
- прокинетики;
- обволакивающие средства;
- гастропротекторы и т.д.
В тех случаях, когда лечение подобрано правильно, а больной строго соблюдает диету, дефекты слизистой затягиваются и бесследно исчезают в течение нескольких недель.
Внимание! Если вовремя не заняться лечением эрозии антрального отдела желудка, заболевание может перейти в хроническую форму.
Хроническая форма
Хронические эрозии антрального отдела желудка проявляют себя более мягко, чем острые. Для них не характерны сильные, скрючивающие человека боли, но они чаще являются геморрагическими, поэтому больные обычно сталкиваются с кровавой рвотой и стулом. Таким образом, хроническая форма заболевания несет большую опасность для здоровья больных, чем острая и, следовательно, требует более пристального к себе отношения.
Внимание! Отсутствие лечение эрозии может стать причиной прободения стенки желудка, изъязвления близлежащих органов, а также формирования полипов.
Поскольку хронические эрозии могут заживать не только несколько месяцев, но и лет, больным приходится практически постоянно сидеть на щадящей диете. Обычно это вызывает переживания и стрессы, что ухудшает течение заболевания. В результате этого формируется своеобразный порочный круг, разорвать который бывает не просто.
Совет: придерживаться диеты необходимо всем пациентам с эрозиями, но для тех, кто страдает от хронического изъязвления слизистых желудка, она должна стать образом жизни. Поэтому им рекомендуется потратить силы и время на поиск рецептов блюд, которые будут не только полезными, но и вкусными.
Также больным назначают симптоматическое лечение и терапию спровоцировавших развитие эрозии заболеваний. Если же причиной формирования изъязвлений стала грамотрицательная бактерия H. pilory, в обязательном порядке проводят исследование ее чувствительности к различным антибиотикам и только после этого назначают соответствующие лекарственные препараты.
Постоперационные рекомендации
Иногда формирование полипоза сопровождается достаточно видимой клинической картиной, например, появлением резких приступов боли в эпигастральном отделе, распространяющихся по другим областям. В таком случае нужно срочно исследовать полип желудка: эндоскопическое удаление или лазерное может стать единственно верным решением.
Признаки, указывающие на удаление полипа в желудке (эндоскопия):
- Гиперпластичность патологического образования при отсутствии яркой клиники.
- Выявление аденоматозного нароста при отсутствии клинических показаний.
- В случае ярко выраженной симптоматики.
- Если выявлено прогрессирование роста полипа с изменением его конфигурации.
Гастроэнтерологи «Клиники АВС» в Москве принимают решение по назначению устранения нароста (лазерную полипэктомию) в индивидуальном порядке с каждым пациентом, учитывая особенности наслоения, собранного анамнеза и его самочувствия.
Главный залог быстрого восстановления и успешных результатов после лазерного лечения – соблюдение рекомендаций гастроэнтеролога. Ведь всё своё мастерство и профессионализм хирурги «Клиники АВС» в Москве вложили при удалении, а все остальные достижения в плане реабилитации зависят уже от самого пациента и его дисциплинированном отношении к советам докторов.
Для успешного восстановления требуется:
- Соблюдать диетическое питание строго по указанному списку.
- Бросить вредные привычки.
- Контролировать состояние с помощью проведения своевременной диагностики и обследований. Это касается УЗИ, рентгена и сдачи анализов.
- Мгновенно реагировать на неадекватные и нетипичные признаки.
Эндоскопическое удаление полипа желудка предполагает восстановление в течение месяца, а иногда и двух. Причиной столь большого разбега периода реабилитации могут стать возрастные критерии пациентов, объём оперативного вмешательства, стадия заболевания и возможные осложнения после операции.
Диетическое питание после устранения формирований включает:
- Полный отказ от еды в течение всех первых суток.
- Принимать только жидкие субстанции на вторые сутки, но только воду и специальные молочные композиции.
- С наступления третьих суток и в течение восьми недель врач расписывает расширенный рацион.
Во время реабилитации разрешается употреблять:
- слабые мясные бульоны, лёгкие супы;
- все виды каш;
- молочные продукты, в том числе и кисломолочные;
- отварные и тушёные овощи и фрукты (только сладкие разновидности);
- сладкие соки домашнего приготовления;
- запечённая рыба, мясо (но лучше отварные).
Запрещается в диетическом рационе вся жареная, острая, копчёная пища, алкоголь, не пастеризованное молоко, хлеб и сдоба, бобовые, магазинные соки и пюре, газированные напитки (в том числе и вода), капуста в любом виде.
Крупные полипы, а вдобавок те, что вызывают у врачей подозрения на наличие раковых клеток, удаляются хирургическими методами. Когда необходимо избавиться от одного или нескольких некрупных полипов, применяются методы эндоскопической полипэктомии или лазерного удаления. Порой с опухолями не удается справиться за один сеанс, тогда визитов к врачу потребуется несколько. Если же полипоз затронул обширные области, его удаляют во время полостной операции.
Как удаляют полипы
Какой бы метод удаления ни выбрал врач, все манипуляции проводятся с применением анестезии. Открытая операция на желудок может потребовать общего наркоза, при полипэктомии хватает местного обезболивания. Наросты слой за слоем срезают биопсийными щипцами или диатермической петлей. Эту процедуру применяют, даже если находится полип на ножке желудка, в труднодоступном месте. Если возникает вероятность кровотечений или осложнений, процедуру тотчас же прекращают.
Предлагаем ознакомиться Удаление бородавок радиоволновым методом – реальные отзывы
Последствия
Если у вас диагностировали полип и уж тем более, если при биопсии в нем обнаружили раковые клетки, не стоит надеяться на чудо. Сам собой такой нарост не пройдет, от него нужно быстро избавляться. Вовремя пролеченные или удаленные полипы, как правило, не вызывают рецидивов, однако специалисты рекомендуют придерживаться лечебных норм питания и дважды в год проводить исследования органов желудочно-кишечного тракта, чтобы быть уверенными в том, что опухоли не появились вновь.
Многие клиницисты считают, что основным показанием к удалению являются результаты гистологии и биопсии. Что обычно показывает расшифровка биопсии полипа читайте тут. Однако, это не всегда верно. Биопсию нередко делают непосредственно во время операции, чтобы исключить риски инфицирования, повреждения целостности полипа, осложнений.
Сегодня показаниями к проведению операции являются следующие:
- Медикаментозное лечение полипов желудка не принесло ожидаемого эффекта;
- Постоянные рецидивы после неинвазивных методик;
- Обострения заболеваний органов эпигастрии;
- Невозможность медикаментозной терапии;
- Отягощённый клинический анамнез пациента (может быть и противопоказанием);
- Риски малигнизации;
- Большие множественные полипы.
Обратите внимание! Немаловажным фактором является пожелание самого пациента. Если заболевание постоянно провоцирует обострение хронических заболеваний органов ЖКТ, угнетает общее самочувствие, то основной профилактикой рецидивов полипоза является хирургическая операция.
Если один полип в желудке и его объёмы едва различимые, не более 0,4 мм, то могут быть 2 основных пути: выжидательная тактика и операция. Теоретически, чем большая площадь полости желудка поражена полипами, тем выше их вероятность в злокачественные перерождения. Другими осложнениями являются ущемления, кровотечения, острые интенсивные боли. Подобное может касаться и опухолей незначительных размеров.
На практике известны случаи малигнизации ворсинок полипов, которые внешне вполне напоминали доброкачественные разрастания. Размер в случае онкологического перерождения не имеет никакого значения.
В группу риска входят лица:
- с генетической предрасположенностью,
- с болезнями органов эпигастрии.
Кроме того, опасность представляет и поздняя диагностика. При отсутствии симптомов полипы растут, а клетки могут перерождаться.
Важно! Желудочный полипоз — непредсказуемое по клиническому прогнозу заболевание, поэтому радикальное лечение — единственная профилактика онкологии в будущем.
После сбора анамнеза пациента, изучения его жалоб, изучения данных лабораторных и инструментальных исследований, оценивается адекватность хирургического лечения.
При соответствующих показаниях к проведению операции приступают к самому хирургическому вмешательству.
Полостная операция
Полостная операция является полнообъёмным хирургическим вмешательством, а потому оказывает высочайшую нагрузку на организм.
Алгоритм проведения выглядит следующим образом:
- Введение анестезии (обычно применяется общая анестезия);
- Рассечение тканей брюшины и желудка (послойная техника иссечения);
- Удаление полипа или части желудка с полипом (при абсолютной резекции);
- Антисептическая обработка;
- Ушивание раневой поверхности нитями (используют обратную последовательность);
- Пациента переводят в реанимацию, а далее, в палату.
Операция относится к полостному методу удаления полипа. Обычно для таких операций требуются серьезные основания.
Вмешательство осложняется:
- Длительным восстановительным периодом;
- Проблемами с сердечно-сосудистой системой, лёгкими;
- Кровотечениями;
- Инфицированием.
Альтернативные — эндоскопические методы вмешательства являются щадящими.
Их проводят по следующей схеме:
- Введение анестезии;
- Расширение полости рта и введение эндоскопа;
- Прибором фиксируется участок с полипом;
- Полип иссекается (петлёй) и прижигается.
Эндоскопические методы подходят для удаления одиночных полипов на ножке. В случае малигнизации плоского новообразования производят резекцию желудка. При раковом перерождении желудочного полипа нередко назначается полное удаление желудка.
Большие объёмы операций практически всегда осложняются. Нередко пациенты становятся инвалидами, снижается качество их жизни. Однако такие вмешательства сохраняют самое ценное — жизнь человека.
Используемый наркоз
При назначении операции любого объёма пациентам делают общий наркоз путём внутривенного введения или использования кислородной маски. Тип анестезии и время её воздействия зависит от продолжительности предполагаемой операции и от хода самого вмешательства.
В среднем, операция длится около 30 минут, но время может быть увеличено при неожиданных моментах по ходу течения хирургического вмешательства.
Если имеет место хирургическая резекция или удаление желудка, то время может быть увеличено до 60 минут, так как необходимо время на установку стомы или формирование органозамещающей полости.
И эндоскопические, и полостные операции происходят по времени одинаково. Хирурги стараются значительно уменьшить время нахождения пациента под наркозом — особенно это важно в случае оперирования ребёнка.
После операции пациентам важно следовать всем рекомендациям врача. Успех лечения зависит не только от профессионализма врача, но и от дисциплинированности пациента.
Для успешного постоперационного восстановления требуется выполнение следующих рекомендаций:
- Диетическое питание (что можно есть после удаления полипа желудка, мы уже писали в отдельной статье);
- Отсутствие вредных привычек;
- Регулярный динамический контроль (рентген, УЗИ, анализы);
- Своевременная реакция на появление нетипичных симптомов.
Организм пациента восстанавливается в среднем 30-60 дней. Всё зависит от объёма операции и возраста пациента. При ранних или отдалённых постоперационных осложнениях проводят симптоматическое лечение.
К сожалению, оперативное вмешательство не является абсолютной гарантией от рецидивов желудочного полипоза. Прогноз после удаления, преимущественно, благоприятный, но пациентам следует соблюдать все предписания. Это позволит своевременно купировать неприятные симптомы, а также избавиться от рецидивирующих процессов.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
- Если образования находятся на начальной стадии, их можно удалить, используя консервативные (безоперационные) методы. Больному нужно соблюдать строжайшую диету. Из рациона исключается острая, соленая пища. Категорически запрещено употреблять консерванты и маринованные продукты. На время диеты нужно отказаться от кофе.
Разновидности антрального гастрита
Гастрит антрального отдела желудка – заболевание, относящееся к разновидности хронического воспалительного процесса, локализованного в антральном отделе желудка, откуда и происходит название.
Антральный отдел тела желудка выполняет функцию снижения кислотности перевариваемой пищи перед выведением её в двенадцатиперстную кишку. Дополнительной функцией является перистальтическая. Сокращение гладкой мускулатуры проводит пищевой комок из желудка в тонкий кишечник. Развивавшийся воспалительный процесс приводит к образованию на слизистой очагов атрофии и нарушению пищеварительных функций. Антральный гастрит часто перетекает в очаговый поверхностный и атрофический.
Причины развития заболевания
Главная причина такой разновидности гастрита – патогенные микроорганизмы. Распространённый возбудитель – Helicobacter pylori, приводящий к воспалительному процессу. Вследствие развития воспаления происходит повышение кислотности желудочного содержимого. Вместе с пищевым комком соляная кислота из желудка попадает в полость тонкого кишечника, вызывая воспалительный процесс. В пилорическом отделе происходит закисление среды, приводящее к усугублению патологических процессов и увеличению атрофических очагов. В результате на месте атрофических очагов образуются соединительнотканные рубцы.
Другой причиной нарушения функций секреторных желёз антрального отдела желудка выступает развившийся в организме аутоиммунный процесс, приводящий к снижению кислотности в полости желудка.
Морфологические формы
Создана классификация антрального гастрита, основанная на морфологических изменениях слизистой оболочки:
- Поверхностная форма антрального гастрита выражается в поражении поверхностных слоев эпителия. Подслизистый слой и глубокие слои не затронуты, железы желудка не изменены, рубцов после заживления не остается.
- Эрозивный антральный хронический гастрит затрагивает внутреннюю поверхность более глубоко. Клиническая картина схожа с таковой при катаральной форме гастрита. Воспалительный процесс бывает обширным и глубоким, затрагивает железы желудка, оставляет после себя рубцовые изменения. Поражения бывают множественными, долго не заживают.
- Гиперпластическая форма характеризуется развитием разрастания эпителиальных слоев слизистой оболочки в пилорическом отделе желудка. Железистый эпителий образует множество кистозных расширений или полипозных разрастаний.
- При очаговой форме поражаются отдельные участки антрального отдела желудка. Преобладают явления атрофии.
- Катаральный гастрит по сути сходен с поверхностным.
- По течению гастрит подразделяется на острую и хроническую формы. Хроническая форма способна протекать в умеренной или выраженной степени.
Клиническое течение
Начальные стадии развития заболевания характеризуются слабой выраженностью симптоматики. Патогенетические и патоморфологические изменения на первых стадиях не слишком значительные, функциональная способность желез желудка не слишком сильно изменена. Уровень кислотности желудочного сока бывает нормальным или слегка повышенным.
- С текущим прогрессированием заболевания нарастет ощущение субъективного дискомфорта у пациента. Первым характерным клиническим признаком становится болевой синдром в подложечной области. Обычно «классическая» боль при гастрите приходит спустя полтора часа после принятия пациентом пищи. В последующем появляются голодные боли. По характеру болезненные ощущения бывают резкими схваткообразными, колющими или режущими. Уровень кислотности в это время сильно увеличивается, слизи для защиты стенок желудка вырабатывается недостаточно, на поверхности слизистой появляются эрозии. Эрозивный антральный гастрит характеризуется яркой клинической симптоматикой, активный процесс может перерасти в язву.
- Появление болей сопровождается пищеварительными нарушениями – отрыжкой с кислым запахом, неприятным привкусом в полости рта, дискомфортом в желудке. Со стороны кишечника появляется вздутие и метеоризм, запоры или жидкий стул. При антральном рефлюкс-гастрите в полость желудка происходит заброс желчи, что характеризуется жгучей болью и отрыжкой, вздутием живота.
- В далеко зашедших стадиях на стенках желудка появляются изъязвления, способные кровоточить и приводить к массивной кровопотере.
- Усилить и спровоцировать клинические проявления болезни может неправильное питание. К примеру, острые, соленые или копченые продукты, алкогольные напитки, газированные сладкие воды, кислые фрукты. Категорически не рекомендуется употреблять лимоны, виноград, кислые яблоки.
Отдельные формы антрального гастрита
В статье рассмотрен перечень распространённых форм антрального гастрита, основные клинические особенности и методы лечения и профилактики.
Хронический антральный гастрит
Если у пациента развивается хронический антральный гастрит, больной может длительное время не догадываться о происходящем. Первые клинические симптомы начинают появляться, когда пилорический отдел перестает справляться с обработкой пищевых масс перед эвакуацией их в тонкий кишечник. Пациент начинает испытывать первые дискомфортные ощущения. Воспалительный процесс в антральном отделе и повышение уровня кислотности, характеризующей желудочный сок, приводит к слабому ощелачиванию пищевого комка и попаданию в двенадцатиперстную кишку недостаточно переработанной пищи. В полости двенадцатиперстной кишки и в тонком кишечнике уровень кислотности обязан быть существенно ниже, подобное приводит к дисбалансу в его работе и раздражению стенок кишечника. В результате кишечник подвергается воспалительному процессу.
Основными клиническими проявлениями считаются явное снижение аппетита, ощущение тяжести и распирания в желудке, нарушение нормального характера стула, диспепсические расстройства. Присоединяются признаки общей астенизации – утомляемость, головная боль, головокружение, снижение иммунитета, низкий гемоглобин.
Если катаральный гастрит принимает эрозивную форму, симптоматика становится значительно ярче и разнообразнее. Спустя пару часов после еды начинает болеть область эпигастрия. Боль бывает спровоцирована нарушением диеты. Живот становится вздутым, напряженным, пациента беспокоит тошнота или изжога, отрыжка, запоры или поносы. Масса тела ощутимо снижается. Аппетит остаётся низким.
Эпидемиология
Гиперпластические полипы толстого кишечника составляют до 90% всех полипозных образований данной локализации (по другой версии – 30-40%); как правило, они образуются в толстой кишке (в прямой и сигмовидной ободочной).
Полипы желудка чаще всего встречаются у мужчин после 50-60 лет, хотя, по данным практикующих гастроэнтерологов, эта патология практически с одинаковой частотой выявляется у пациентов обоего пола, в том числе у молодых.
Принято считать, что в желудке и кишечнике гиперпластические полипы обнаруживаются в полтора десятка раз чаще, чем аденоматозные. Однако некоторые клинические исследования (на основе данных гистологии) показали, что гиперпластические полипы выявляются у пациентов только на 10-12% чаще аденоматозных. При этом в большинстве случаев гиперпластические полипы желудка одиночные (по другим источникам – множественные).
Статистика по гиперпластическим полипам матки (гиперпластическим процессам эндометрия) тоже неоднозначна: согласно одним данным, эти образования на слизистой матки, цервикального канала и шейки матки выявляется у 5% пациенток, по другим – почти у четверти.
Онкологи считают истинными аденоматозные полипы, образующиеся при эпителиальной мета- и дисплазии, а гиперпластические полипы определяют как псевдополипы или полиповидные образования, появление которых связывают с очаговой гиперплазией (повышенной пролиферацией) клеток росткового слоя слизистого эпителия.
Хотя точный механизм наследования пока не определен, но, как показывает клиническая практика, не менее чем в 5% случаев причины гиперпластического полипа кроются в генетически обусловленной предрасположенности.
Но, в основном, этиология появления таких полипов связана с воспалительными заболеваниями полостных органов и структур ЖКТ. Гиперпластический полип пищевода, на долю которого приходится 8-12% случаев желудочно-кишечных полипов, чаще всего возникает при хроническом воспалении его слизистой (эзофагите) и гастроэзофагеальной рефлюксной болезни (ГЭРБ). Преимущественная локализация – верхняя часть пищевода и область кардиального сфинктера.
Эпителиальные гиперпластические полипы желудка могут образовываться из-за любой формы гастрита, в первую очередь, атрофического, гипертрофического или гиперпластического, аутоиммунного воспаления слизистой желудка, язвенной болезни желудка, а также при наличии пищевой аллергии. Полипы мягкие, имеют ножку, выступают в просвет желудка, наиболее частое место их расположения – кардиальный, пилорический и антральный отделы.
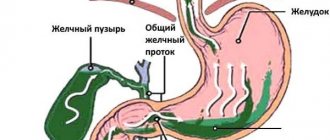
Среди причин такой достаточно редкой патологии, как гиперпластический полип 12-перстной кишки, который чаще всего локализуется в ее луковице, гастроэнтерологи отмечают дуоденит или рефлюкс-гастрит. С холециститом, патологиями желчевыводящих путей и желчнокаменной болезнью, а также заболеваниями печени (с нарушением синтеза желчных кислот) связывают гиперпластический полип желчного пузыря.
Самой распространенной локализацией очаговой гиперплазии у пациентов пожилого возраста является толстый кишечник и, соответственно: гиперпластический полип толстой кишки (проктологи называют его метапластическим), ободочной кишки, которая является отделом толстой, а также слепой кишки. Чаще всего они сопутствуют энтероколиту, неспецифическому язвенному колиту и болезни Крона. Полипы бывают различного размера (в среднем 2-5 мм) и формы, могут быть на тонкой ножке или выступать внутрь кишки за счет возвышения на достаточно широком основании. Также читайте – Полипы толстого кишечника
В мочевом пузыре формирование гиперпластического полипа может быть спровоцировано застоем мочи, хроническим циститом, мочекаменной болезнью, простатитом. Урологи даже выделяют хроническую форму полипозного цистита, который после многократной катетеризации мочевого пузыря может развиваться у мужчин.
Причины, из-за которых у женщин часто развивается гиперпластический полип матки, гинекологи объясняют физиологической спецификой ее внутренней слизистой оболочки (эндометрия), которая в детородном возрасте ежемесячно отслаивается и выходит с менструальными выделениями, а затем – путем пролиферации клеток – восстанавливается. Условия для эндометриальных полипов возникают, когда повышен уровень эстрогена, имеются воспалительные гинекологические заболевания, а также вследствие повреждения всех слоев эндометрия из-за его кюретажа при абортах.
Подробнее о полипах другой локализации в гинекологии – Полипы цервикального канала и Полип шейки матки