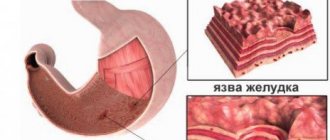
Язва чревата тяжелыми осложнениями. Лечащий пациента врач делает самые различные назначения, но одним из них является обязательная диета после желудочного кровотечения. Она выходит на самое видное место при этой патологии. Именно она позволяет восстановить функции органа, стабилизировать состояние его слизистой оболочки и смягчить симптомы заболевания.
Если пациент находится в стадии тяжелого обострения язвенной болезни, то ему применяют внутривенное питание, но чаще всего используется обычная диета. Специалистами разработаны столы 1, 1а и 1б. Если патология осложняется кишечным кровотечением, то используется также № 4.
Диета после желудочного кровотечения
При развитии такого осложнения язвенной болезни пациенту рекомендуется употреблять низкокалорийное питание, разделенное на небольшие порции, которые подаются ему пять-шесть раз в сутки.
Подобный режим питания снижает общую кислотность желудка, нормализует мышечные сокращения органа и восстанавливает клетки его внутренней оболочки.
Диета помогает пациенту в реабилитационный период и облегчает его состояние.
Общие правила и принципы
Основными требованиями к лечебному столу после язвенного кровотечения являются:
- тщательная переработка продуктов;
- полный отказ от пищи, стимулирующей внутренние железы, вырабатывающие соляную кислоту;
- приготовление еды на пару или превращение ее в пюре;
- недопустимость любого переедания;
- предотвращение употребления слишком перегретой или переохлажденной пищи; максимальное снижение ее калорийности;
- обезболивание.
Разрешенные продукты
Для полного оздоровления пищеварительной системы необходимо отдать предпочтение самым различным супам, предпочтительно овощным, приправленным гречкой, манкой, овсянкой или рисом.
Очень полезной может стать растительная пища, заправленная яйцами и молоком, а также постным рубленым мясом, рыбой или птицей.
Пациенту разрешается съесть немного нежирной ветчины, заливного, хорошо переработанных морепродуктов, печеночного паштета или постной селедки.
Полезными для язвенника в период после желудочного кровотечения способны стать геркулесовая, гречневая, манная или рисовая каши.
Допускается употребление измельченной вермишели или лапши, предварительно тщательно проваренной.
Очень часто делают пюре из брокколи, натурального зеленого горошка, картошки, морковки, свеклы. Приправить блюда разрешено свежей петрушкой. Закусывают их галетами, черствым хлебом или булкой.
Полезными для человека, страдающего язвой желудка, особенно с кровотечениями, станет свежий кефир, молоко, ряженка, не слишком жирные сливки, некислая сметана, творог, протертый сыр, а также яйца в мешочек или в виде омлета, приготовленного на пару.
На десерт пациенту лучше подать желе, зефир, кисель, компот, мед, меренги, пастилу, пюре или сладкое варенье.
Пить рекомендуется настои и отвары лекарственных растений, сок из сладких фруктов или ягод и некрепкий чай, разведенный молоком.
Запрещенные продукты
Из ежедневного рациона нужно полностью исключить:
- острые блюда;
- жареную пищу;
- жирные сорта мяса, птицы и рыбы;
- консервы;
- спиртные напитки;
- блины;
- наваристые бульоны из мяса или рыбы;
- свежую сдобу;
- свежевыпеченный хлеб;
- брюкву;
- горох;
- молочные продукты с выраженной кислотностью;
- редис;
- репу;
- щавель;
- кислые ягоды;
- капусту;
- кабачковую и баклажанную икру;
- грибы;
- сухофрукты;
- отвары из овощей, богатых клетчаткой;
- пшеничку;
- мамалыгу;
- мороженое;
- шоколад;
- любые жирные соусы;
- соль;
- сахар;
- специи;
- кофе;
- перловку;
- ячневую кашу и др.
Причины
Причины для развития кровотечения из пищевода следующие:
- Варикозно-расширенные вены пищевода. Именно эта патология вызывает большинство тяжелых кровотечений. Она формируется как проявление поздней стадии разных заболеваний, приводящих к увеличению давления в системе воротной вены. Это приводит к застою крови в венах пищевода, их увеличению, растягиванию, формированию извитости, образованию варикозных узлов. Стенка над варикозно-измененными венами растягивается, истончается, становится легкоранимой. Она может повреждаться даже при бережном проведении осмотра эндоскопом, употреблении даже относительно жёсткой пищи, при рвоте, натуживании, скачках артериального давления. Кроме того, быстро может присоединиться ее воспаление, что делает ее ещё более уязвимой.
В 80% случаев варикоз пищевода формируется как осложнение цирроза печени и печёночной недостаточности. Коварность этой патологии в том, что расширенные вены долго не дают о себе знать и первым проявлением является внезапное массивное кровотечение.
Варикоз вен в пищеводе может быть результатом врождённой их аномалии строения. Но это встречается редко и, как правило, не приводит к такому значительному их увеличению, как при приобретённом варикозе.
При циррозе печени страдают вены в нижней части пищевода, где расположены портокавальные анастомозы. При сердечной недостаточности также формируется варикозное изменение вен. Как правило, вены меняются на всём протяжении пищевода. При злокачественном зобе изменение вен формируется в верхних отделах пищевода.
- Синдром Мелори-Вейса. Суть его в продольных разрывах пищевода при рвоте. Около 10% всех кровотечений ЖКТ приходится именно на эту патологию.
- Ранение пищевода при травмах грудной клетки.
- Ангиома пищевода.
- Болезнь Рандю-Ослера.
- Ранение пищевода грубой пищей, инородным телом.
- Опухоль пищевода с прорастанием ее в стенку сосуда с его повреждением.
- Ятрогенное повреждение, возможно при обследовании жёстким эндоскопом.
- Эрозии и язвы пищевода с вовлечением в процесс сосудистой стенки.
Рекомендации по приготовлению пищи пациентам
Если язва осложнилась, то в первое время больному человеку пищу разрешается принимать только в жидком или пюреобразном виде. Ее бланшируют, готовят в пароварке, запекают или тушат.
Как только больной начинает чувствовать себя значительно лучше, ему в рацион добавляют новые ингредиенты, а количество пищи увеличивают.
- паровое приготовление манной каши с большим количеством воды или молока и небольшим кусочком коровьего масла, а также блюд из яиц;
- маленький биточек из мяса или рыбы постных сортов;
- запеченное яблоко.
Очень важно правильно сочетать между собой различные продукты. Нельзя включать в рацион пациента то, что в совокупности затруднит ему переваривание.
Поэтому меню должно составляться по принципу, учитывающему легкую усвояемость. Следует знать, что жидкость задерживается в желудочно-кишечном тракте на девяносто минут, овощи и хлеб на сто восемьдесят, а мясо на триста.
Диагностика заболевания
Для точной постановки диагноза необходимо пройти следующее обследование:
- общий анализ крови устанавливает факт кровотечения, который покажет снижение гемоглобина и эритроцитов;
- анализ кала поможет определить скрытое кровоизлияние;
- ФГДС является точным методом, который не только поможет определить место кровотечения, но и ввести кровоостанавливающую инъекцию и подшить лопнувший сосуд;
- УЗИ не поможет точно определить локацию патологии, но определит состояние внутренних органов;
- МРТ, КТ определят причину кровоизлияния;
- рентгенография с введением красящего вещества обнаружит локализацию патологии.
Для лечения заболеваний ЖКТ, люди успешно используют метод Галины Савиновой. Читать далее >>>
Примерный дневной рацион
Диетическое питание в течение дня подразумевает определенный вариант меню.
- С утра рекомендуется съесть приготовленное на пару пюре из свежего творога с добавлением одного измельченного банана. Запивают его киселем из молока.
- Поздний завтрак включает в себя суфле из груш и настой шиповника.
- На обед подают суп из кабачка, заправленный геркулесом. Для сытости пациенту предлагают черствый хлеб. Второе блюдо подразумевает паровую котлету из курицы с гарниром из вареной на молоке картошки. Ее лучше предварительно растолочь.
- Ближе к вечеру подают желе из моркови или яблоко, запеченное в духовке.
- На ужин лучше съесть омлет, приготовленный в пароварке, галету с кусочком неострого сыра, а также выпить некрепкий чай с добавлением сливок.
- На ночь диетологи советуют принять стакан молока с сухарями.
Экстренная помощь
При появлении кровотечения необходимо как можно скорей вызвать скорую помощь. Важно успокоить больного, предложить ему принять горизонтальное положение, что поможет контролировать потерю крови и ограничить ее попадание в пищеварительный тракт.
Для больного нужно создать комфорт, с него следует снять лишнюю одежду и накрыть одеялом. Необходимо следить за пульсом и ад, проверять которые нужно каждые 10 минут. Нельзя предлагать больному пить или есть. Снижение артериального давления и учащение сердцебиения свидетельствуют о больших потерях крови. Опасным считается состояние, когда фиксируется снижение ад ниже 80 мм ртутного столба, а частота пульса – 130 ударов в минуту.
Для предупреждения потери сознания больного можно побрызгать водой или дать вдохнуть нашатырным спиртом. Помогает лед, который больной должен принимать маленькими кусочками. Транспортировать больного нужно на носилках, в горизонтальном положении, что позволяет ограничить его физическую активность.
Диета при язве желудка
Язвенная болезнь является хроническим заболеванием, при котором в силу различных нарушений в желудке или двенадцатиперстной кишке образуется язва. Заболевание является цикличным, то есть возникают периоды обострения и ремиссии.
Диеты при язве желудка
Диета предназначена для больных с язвенной болезнью желудка и двенадцатиперстной кишки в фазе резкого обострения, острым гастритом, хроническим гастритом с нормальной и повышенной секрецией и хроническим гастродуодеиитом в фазе резкого обострения.
Диета при язве желудка содержит нормальное количество жиров (100 г), пониженное — углеводов (200 г), нижнюю границу физиологической нормы белка (80 г), ограниченное количество поваренной соли (8 г). Свободная жидкость (чай, молоко, отвар шиповника)—1,5—2л. Масса суточного рациона 2,5 кг, энергетическая ценность — 2000-2200 ккал.
Диета механически, химически и термически щадящая. Пища дается в жидком и полужидком виде, преимущественно молочная. Исключаются растительная сетчатка и экстрактивные вещества мяса, рыбы, овощей, грибов. Температура холодных блюд не ниже 15°С, горячих — не выше 62°С. Больные должны питаться дробно, 6—7 раз в сутки.
Рекомендуются к употреблению: каши на воде или молоке, паровые суфле и пюре из нежирных сортов мяса и рыбы, молоко, слизистые и молочные супы из круп ,кроме гречневой и пшеничной, сливки, свежеприготовленный пресный творог с молоком и сахаром, паровой омлет, творожный паровой пудинг, яйцо всмятку, фруктовые и ягодные кисели, желе, муссы, соки, гомогенизированные овощи, отвар шиповника, сахар, мед. Масло сливочное добавляется в готовое блюдо.
Противопоказаны: овощи в сыром и вареном виде, хлеб и хлебобулочные изделия, бобовые, макаронные изделия, грибы, мясной бульон, рыбный и овощной навар, алкогольные напитки, газированные воды, маринады, соленья, какао, шоколад.
Диета №1 б
Используется после 8-10 дней применения диеты №1 а.
Диета содержит нормальное количество белков (100 г) и жиров (100 г), ограниченное количество углеводов (300 г) и поваренной соли (8—10 г). Свободной жидкости 1,5—2 л. Масса суточного рациона 2,5—3 кг, энергетическая ценность диеты 2600—3000 ккал в сутки. Диета механически и химически менее щадящая, чем диета № 1 а. Пища преимущественно молочная, в пюреобразном и полужидком виде, варенная на воде или на пару. Исключаются растительная клетчатка и экстрактивные вещества мяса, рыбы, овощей, грибов. Температура холодных блюд не ниже 15°С, горячих — не выше 62°С. Больные должны питаться 6 раз в сутки, дробно.
Рекомендуются к употреблению: сухари из белого хлеба, тонко нарезанные и не подрумяненные. Супы на слизистом отваре с добавлением протертых круп, яично-молочной смеси. Котлеты, фрикадели, кнели, рулеты, суфле из нежирных сортов мяса (говядина, телятина),птицы (курица, индейка) и рыбы (судак, треска, серебристый хек) парового приготовления или отваренных в воде. Молочные протертые каши из гречневой, овсяной и манной круп, риса. Яйцо всмятку, паровой омлет. Из сладких фруктов и ягод — кисели, желе, соки. Сахар, мед. Молоко, сливки, свежеприготовленный творог с молоком и сахаром, суфле творожное парового приготовления. Чай с молоком или сливками. Отвар шиповника с сахаром. Масло сливочное добавляется в готовое блюдо.
Противопоказано: бобовые, грибы, макаронные и алкогольные напитки, крепкий чай, черный кофе.
Диета №1
Данная диета применяется в фазе затухания обострения язвенной болезни и при остром гастрите в период выздоровления.
Диета физиологически полноценная с нормальным содержанием белков (100—120 г), жиров (100—120 г) и углеводов (400—450 г). Поваренная соль в пределах нижней границы физиологической нормы (8—10 г). Свободная жидкость 1,5 л. Масса суточного рациона 3 кг. Энергетическая ценность диеты 3000—3500 ккал в сутки.
Диета механически менее щадящая по сравнению с диетой № 1 б. Исключаются химические и термические раздражители, стимуляторы желудочной секреции. Пища дается преимущественно в протертом виде, вареной или приготовленной на пару. Допускаются запеченные блюда без грубой корки в ограниченных количествах. Температура холодных блюд не ниже 15 С, горячих —не выше 62°С. Питание дробное 5-6 раз в сутки.
Рекомендуются к употреблению: пшеничный хлеб вчерашней выпечки или подсушенный, сухари, бисквит и сухое печенье. Супы на слизистом отваре с добавлением протертых вареных овощей, круп, сливок, яично-молочной смеси. Нежирные сорта мяса (говядина, телятина, кролик) в рубленом виде, нежирные сорта птицы (курица, индейка) рубленые или куском, нежирные сорта рыбы (судак, треска, серебристый хек) куском, парового приготовления или отваренные в воде. Вареные протертые овощи (картофель, кабачки, тыква, морковь цветная капуста, свекла) в виде пюре и паровых суфле. При отсутствии противопоказаний разрешается 100 г спелых сырых помидоров в день. Каши из различных круп, кроме пшенной в протертом виде с добавлением молока или сливок, протертые паровые пудинги из круп. Отварная вермишель. При отсутствии противопоказаний небольшое количество пюре из зеленого горошка. Яйца всмятку, паровые омлеты. Из сладких фруктов и ягод — кисели, желе, муссы, протертые компоты, соки, джемы, яблоки и груши, печенные с сахаром. Цельное молоко, сливки, свежий творог в виде суфле, запеканок, ватрушек, сметана по 15 г в блюда, кисломолочные продукты по 1—2 стакана в день при хорошей переносимости. Зелень укропа и петрушки, корица, гвоздика. Соус молочный без поджаривания муки с добавлением сметаны или сливочного масла, фруктовый сок, некрепкий чай с молоком или сливками, отвар шиповника с сахаром. При отсутствии противопоказаний полезно оливковое и подсолнечное масло в блюдах.
Диагностические процедуры
Первое, что происходит: сбор анамнеза, то есть, опрос и осмотр пациента. На приёме у врача больной рассказывает о жалобах на своё состояние, перенесённых ранее болезнях. При внешнем осмотре изучается результат простукивания пациента, анализируется появление отёчности, состояние слизистых оболочек, цвета кожи.
В зависимости от симптомов врач определяет порядок проведения инструментальных обследований
К способам диагностики относятся следующие исследования:
- рентгенография;
- эзофагоскопия;
- УЗИ
Аппаратным способом устанавливаются изменения формы, слизистой пищевода, причины кровотечения, прогнозирование очередных разрывов сосудов.
Следующий этап — лабораторные исследования анализов. Больной сдаёт общий и биохимический анализы крови, детально обследуется печень, как возможный источник пищеводного кровотечения.
Важно! В правильно поставленном диагнозе указывается болезнь, являющаяся причиной нарушений, с обязательным перечислением выявленных осложнений.
После постановки точного диагноза, врачом определяется способ лечения, направленный на остановку кровотечения, проведения терапии и профилактических действий в отношении варикозного расширения вен пищевода, направленных для профилактики таких нарушений здоровья в будущем.
Кровотечение при язве желудка: что делать?
Большинство людей страдают таким заболеванием, как язва желудка. Вылечить ее до конца невозможно, но можно облегчить симптомы, которые существенно усложняют жизнь любому заболевшему.
Нередкое явление – кровотечение при язве желудка, которое у многих вызывает страх. Ему способствуют поражения в стенках желудка, травмы, а также психологическое перенапряжение.
Кровотечение при язве желудка. Как его предотвратить
Не всегда кровотечение при язве желудка дает о себе знать. Многие люди даже не подозревают о том, что у них образовалось это заболевание. Основными симптомами, когда оно ощущается – это острые боли в области живота, тошнота, рвота, головная боль и покалывание в сердце. Также кровотечение при язве желудка подразделяется на две стадии:
- Внезапное – сопровождается острой болью и недомоганием, а в некоторых случаях даже потерей сознания;
- Постоянное. При нем язва может кровоточить каждый день, не причиняя сильных болей. Это связано с чрезмерным употреблением лекарственных препаратов.
Постоянное кровотечение при язве желудка вызывает хроническую усталость и сонливость. Кровь постепенно выводится из организма вместе с калом, не изменяя его цвет.
В любом случае, при первых же симптомах необходимо обратиться к врачу, ведь кровотечение при язве желудка с острой болью требует немедленной госпитализации. Самостоятельно его остановить невозможно!
Лечение и профилактика язвы желудка
Для того чтобы остановить кровотечение, врачи применяют комплекс гемостатических средств и если это не удается, тогда его останавливают с помощью операции. После этого больному назначается постельный режим на 10-14 дней, во время которого назначаются определенные процедуры. Одной из стандартных является клизма. Ее ставят один раз в сутки. Это необходимо для того, чтобы вывести из желудка остатки крови.
Кровотечение при язве желудка является довольно сложным и опасным осложнением. Поэтому чем раньше вы начнете лечение, тем легче будут последствия.
Важным условием является соблюдение диеты, которая исключает употребление жирной и тяжелой пищи, а также продуктов, повышающих кислотность желудка. Из напитков нельзя употреблять алкоголь и газированные напитки.
Язва желудка на начальной стадии не представляет высокой опасности, если вовремя начать лечение!
Лечение
Терапия зависит от степени кровотечения, его причины. Направления лечения следующие:
- Остановка кровотечения.
- Восполнение объема потерянной жидкости и компонентов крови.
- Предотвращение рецидивов.
- Лечение первопричины изменений в пищеводе.
- Симптоматическое лечение.
Сложность выполнения остановки кровотечения объясняется глубоким расположением пищевода в грудной клетке и невозможностью к нему быстрого доступа.
Место кровотечения нельзя прижать, наложить жгут. Для того чтобы обнаружить кровоточащий участок, необходимо время, которого может быть катастрофически мало при острой кровопотере, и наличие специального оборудования.
Пациенту с пищеводным кровотечением нужна срочная госпитализация
Для остановки кровотечения существуют следующие методы:
- Применение кровоостанавливающих препаратов. Это эффективно при совсем небольших кровотечениях.
- Зонд Блэкмора. Особенностью его является наличие манжетки, которую раздувают, когда зонд проведен в желудок. Манжетка располагается на уровне пищевода. Раздуваясь, она прижимается плотно к его стенкам, останавливая кровотечение.
- Эндоскопическая электрокоагуляция. Применяется редко при небольших кровотечениях.
- Лигирование, клипирование сосудов. Выполняется эндоскопически. К сожалению, истонченная ткань пищевода над варикозными кровоточащими венами истончена и зачастую воспалена. При наложении швов и клипс она может повреждаться ими. Остается высокий риск возобновления кровотечения.
- Склерозирование вен с помощью специальных веществ.
- Трансъюгулярное внутрипеченочное портосистемное шунтирование (TIP S). При этом проводится введение стента, соединяющего крупные печеночные вены с ветвями портальной вены.
- Деваскуляризирующие хирургические операции.
- При синдроме Мэлори-Вейса при неэффективности консервативной терапии и эндоскопического вмешательства выполняется операция Бейе.
Проводится заместительная терапия компонентами крови. Для лечения коагулопатий применяется свежезамороженная плазма, тромбоконцентрат. При развитии геморрагического шока проводится медикаментозная поддержка жизненно важных функций сердечной деятельности и дыхания.