Обновлено: 4 марта 2020, в 16:09
Холецистит считается самым распространённым заболеванием органов брюшной полости, которое возникает примерно у 20% взрослых людей. В большинстве случаев развитие патологии бывает вызвано микробами: кишечной палочкой, стафилококками, энтерококками, стрептококками. Начальный симптом заболевания – внезапная резкая боль в боку с правой стороны. Приступ холецистита проявляется симптоматикой различной интенсивности, зависящей от формы и степени развития болезни.
Симптомы заболевания
В основном обострения могут возникать в момент срыва в питании. Часто приступ происходит во время употребления алкоголя, жирных блюд. Употребив одну порцию противопоказанных продуктов, больной чувствует боли ноющего характера в правом боку, под ребром, тяжесть, рвоту, потерю аппетита. Иногда повышается температура. Только на начальной стадии заболевание проявляется без боли.
Намного серьезнее симптомы при приступе болей:
- При остром приступе возникают боли в правом боку, отдающие в ключицу, лопатку, спину.
- Тошнота, изнуряющая рвота с желчью длится долгое время.
- Увеличение температуры, лихорадка.
- Расстройство стула, отрыжка, метеоризм.
- Кожа бывает желтого цвета, а цвет кала и мочи может поменяться.
Боль увеличивается при пальпации в области желудка или правого бока. Пульс становится частым. Чем серьезнее состояние пациента, тем пульсация чаще.
Наиболее серьезным является приступ выхода камней из пузыря. Начинают перекрываться протоки, желчи некуда входить. Становятся очень частыми боли. Грозные симптомы могут нести опасность для человека.
Камни могут травмировать стенки пузыря, вызывать очаги воспалений. В итоге, инфицированные образования могут попасть в брюшную полость и вызывать перитонит. Очень неприятно смотреть на мучающегося больного. У него резко падает давление, кожа бледнеет, боль не стихает долгое время. В срочном порядке нужна помощь медиков и стационарный контроль, срочное лечение.
Болезнь проявляется защитной реакцией на интоксикацию, отравление. Возникает по причине желчного застоя. Симптомы холецистита могут говорить о других заболеваниях: язва, аппендицит; панкреатит, отравление. Если во время рвоты происходят кровянистые сгустки, то возникло еще какое-либо заболевание. Второстепенным признаком считают изменение стула. Данные проблемы могут предположить о наличии желудочно-кишечных патологий.
Клинические проявления при холецистите
Данное заболевание желчного пузыря является защитной реакцией организма на отравление. Развивается оно в результате желчного застоя.
Но не стоит забывать, что многие симптомы, которые характерны для холецистита, также могут быть означать и другие явления:
- язва желудка;
- аппендицит;
- почечные колики;
- панкреатит;
- язва двенадцатиперстной кишки;
- отравление;
- беременность.
Кандидат медицинских наук, врач В. М. Савкин:
Очистка печени поможет омолодить организм за несколько дней и подарит дополнительных 15 лет жизни…
Для определения причины появления тошноты и рвоты следует обратить внимание, когда они проявляются. Не меньшее значение имеет длительность приступа и периодичность его возникновения. Если при рвоте выходят кровяные сгустки, то вероятно развилось еще и какое-то другое заболевание.
Другим признаком холецистита является нарушение стула. Подобные проблемы означают наличие желудочно-кишечных патологий.
Причиной развития диареи во время терапии могу стать следующие осложнения:
- токсикоинфекция;
- дисбактериоз, развившийся на фоне приема антибактериальных препаратов;
- вздутие и задержка кала, появившиеся после осложнения холецистита или перитонита кишечника;
- нарушение моторики в результате патологий пищеварительных органов;
- сидячий образ жизни;
- длительное воспаление, приведшее к рефлекторному воздействию на желудок.
Первая помощь при приступе
Быстрое размножение микробов, давление внутри воспаленного желчного пузыря опасно разрушением стенок. Контакт внутренних органов с насыщенным болезнетворными микробами содержимым желчного пузыря может вызвать негативные последствия для здоровья.
Поэтому приступ острого холецистита следует купировать как можно быстрее.
Действия при приступе:
- обеспечить покой больному;
- положить холодный компресс на область сильной боли (правая часть живота);
- подать спазмолитический препарат (но-шпа);
- после приступов рвоты подавать минеральную воду без газа на хлоридно-натриевой, гидрокарбонатной основе.
- вызвать неотложную помощь.
Приступ острого холецистита всегда носит внезапный характер, имеет остро выраженные симптомы.
При хронической форме заболевания боль носит характер тупой, распирающей, приступ чаще возникает после приема пищи.
Сколько длится приступ холецистита
При хронической форме приступы бывают кратковременными, редко длятся более часа. При «бескаменной» форме острого холецистита приступ длится 1-3 часа. Если приступ спровоцировал камень, болезненность может сохраняться до 6 часов.
На какой бок нужно лечь во время приступа холецистита
Больного нужно уложить на правый бок и дать ему принять удобное положение. При отсутствии сильных болей больной может лежать на спине.
Как лечить больного во время приступа
Запрещено проводить прогревающие процедуры: ставить грелки на область боли.
Нельзя делать клизмы, чтобы не спровоцировать повышение давления во внутренних органах.
Не рекомендуется принимать анальгезирующие препараты до приезда врача, чтобы не «смазать» картину болезни.
Разрешено подать спазмолитик для снятия спазматических болей (но-шпа, дротаверин, папаверин).
Для лечения микробной флоры требуется прием антибиотиков. В зависимости от формы холецистита врач назначает антибиотические препараты разных групп.
Для снятия болей принимают анальгетики с противовоспалительным эффектом. Для поддержания функций печени и желчного пузыря — ферментативные средства.
Симптомы и признаки болезни
В зависимости от протекания и симптомов это заболевание разделяют на острую форму и хроническую.
Острый холецистит проявляется в виде резких и острых болей, локализированных в правой нижней части живота. Они сопровождаются тошнотой, рвотой и субфебрильной температурой тела до 38–39ºС. Болевые ощущения возникают спонтанно и, как правило, бывают нестерпимыми. При этом пациент становится беспокойным и не может найти комфортного положения тела, при котором болевые ощущения значительно снижаются.
Обычно через 2–3 дня после приступа холецистита проявляется желтизна кожи, что является следствием прекращения выделения желчи в кишечник. Моча приобретает темный цвет.
Число жалоб на симптомы острого холецистита особенно возрастает после праздничных дней, которые сопровождаются перееданием, чрезмерным употреблением жирной пищи и алкогольных напитков. Несоблюдение сбалансированного питания приводит к тяжелым приступам острого холецистита, в результате чего больному требуется немедленная госпитализация и зачастую хирургическое вмешательство.
Хронический холецистит развивается в результате повторных приступов острого холецистита. Его симптомы выражаются болями под грудной клеткой с правой стороны, чувством тяжести в верхней части живота, тошнотой и ощущением горечи во рту.
Диагностика острого холецистита
Диагностика острого холецистита основана на клинических и дополнительных данных:
1. Наличие жалоб следующего характера – боль в правом подреберье более 30 минут, тошнота, рвота, изменение температуры тела. Ранее у 50% больных могла наблюдаться печеночная колика.
2. Врачебный осмотр выявляет характерный симптом Мерфи – непроизвольная задержка дыхания в результате резкой боли при надавливании в область правого подреберья; также выявляют напряжение мышц живота, может прощупываться увеличенный желчный пузырь у 30-40% больных; у 10% пациентов имеется желтуха;
3. Лабораторная и инструментальная диагностика:
- анализ крови показывает увеличение количества лейкоцитов – лейкоцитоз, величина которого будет зависеть от выраженности воспаления; биохимия крови выявит увеличение С-реактивного белка, билирубина при развитии желтухи, щелочной фосфатазы, АСТ, АЛТ (специфические печеночные ферменты);
- анализ мочи изменяется только ухудшении процесса – при развитии желтухи в моче появляется билирубин, при развитии некроза и тяжелой интоксикации обнаруживается белок и цилиндры;
- УЗИ желчного пузыря – наиболее доступный и информативный метод, который позволяет выявить камни, воспалительное утолщение стенки пузыря. При проведении исследования в 90% случаев наблюдается симптом Мерфи, что является диагностическим признаком острого холецистита;
- сцинтиграфия не всегда может быть проведена практически, но является наиболее достоверным методом доказательства перекрытия пузырного протока;
- МРТ проводится для выявления острого холецистита у беременных, при возникновении болей в животе;
- рентгенография информативна в 10-15% случаев, когда камни содержат кальций и видны при просвечивании. Также рентгеновские лучи выявляют наличие газа в стенке пузыря, что бывает при остром эмфизематозном холецистите у пожилых и больных сахарным диабетом.
Чем лечить бескаменный холецистит
Если заболевание диагностируют впервые, у пациента отсутствуют камни, гнойные осложнения, то показано консервативное лечение острого холецистита. В подобных ситуациях назначают антибиотикотерапию, чтобы устранить патогенную микрофлору.
Чтобы устранить боль, расширение желчевыводящих протоков, показан прием спазмолитиков. При симптомах интоксикации проводится дезинтоксикационная терапия. При появлении холецистита лечение предполагает соблюдение лечебной диеты.
Диетотерапия основана на соблюдении таких правил:
- Дробное питание до 6 раз в сутки небольшими порциями;
- Отказ от алкогольных напитков, жареной, жирной и острой пищи;
- Пища должна быть свежеприготовленной, термическая обработка предполагает варку, запекание и готовку на пару;
- Чтобы предотвратить развитие запоров необходимо ввести в меню продукты, обогащенные пищевыми волокнами.
Способы лечения
В больнице приступ заболевания можно снять быстро, а для снятия воспаления потребуется 10 дней. При оттоке камней необходимо оперативное вмешательство. Существует проблема, когда желчный пузырь закрыт, и перекрыты протоки. Выход остается один — удаление больного органа. Крайний метод помогает спасти жизнь пациенту, ведь специалисты любым способом пытаются обусловливать сохранение функции органа, даже прибегая к эндоскопическим методикам.
В области живота делается прокол, опытные хирурги вводят эндоскоп, с помощью ультразвукового исследования виден полностью процесс выведения камней из протоков. Удается сохранить орган.
Последующая диета
Во время рецидива, чтобы облегчить жизнь больному, требуется голодание в течение пары дней. Можно пить минеральную воду и зеленый чай безе сахара. По мере улучшения общего самочувствия больному могут быть предложены постные бульоны, вязкие каши. Питаться следует часто маленькими порциями. Запрещена грубая клетчатка, содержащаяся в сырых овощах.
Пища только пареная, отварная. На будущее показана строгая диета, исключающая вредную пищу. В основе лежат диетические виды мяса в парном и измельченном в пюре виде, маложирные сорта рыбы, молочные продукты, сладкие фрукты. Рекомендованы некислые соки, можно пить минеральную негазированную воду, ягодные морсы, мятный и зелёный чай.
Народная медицина в помощь при холецистите
Уменьшить боль способны многие травы: желчегонные отвары и настои. К таким свойствам относят: тысячелистник, ромашка, бессмертник, листья и почки березы. Использовать травы можно только после консультации с врачом. Одни травы разжижают желчь, а другие стимулируют ее образование и выгоняют.
Известны способы употребления по одной ложке натощак растительного масла.
Полезен рябиновый сок. Его нужно выпивать 100 г три раза в течение дня.
Натереть корень хрена 200 мг. Залить четырьмя стаканами горячей воды. Поставить в холодильник на сутки. Перед употреблением желательно процедить и подогреть. Выпивать по 50 г. до еды три раза в день.
Отвар подорожника: понадобится одна столовая ложка семян или листьев, заливается кипятком. Настоять 15 минут, принять в течение часа небольшими глотками. Доказана польза свеклы в борьбе с заболеванием. Овощ без кожуры сварить, чтобы консистенция отвара напоминала сироп. Отвар выпивать по 1⁄4 стакана до еды.
Овсяный кисель хорош результатами. Полкилограмма овсяных зерен залить кипятком, настоять полчаса. Процедить и употреблять по 0,5 стакана три раза в день. Другой способ — сварить кисель из овсяных хлопьев, добавить молоко, довести до кипения. Добавить мед. Выпивать в течение дня три раза в тёплом виде по стакану.
Причинами возникновения застоя в желчном пузыре являются:
- Бактериальные инфекции;
- Анатомические особенности строения органа;
- Камни в желчных протоках;
- Изменения химического состава желчи.
Для того, чтобы вовремя распознать и купировать приступ острого холецистита, необходимо четко знать причины этого заболевания, его характерные симптомы, механизм развития и правильный алгоритм помощи.
Продолжительность и периодичность приступов
Боль у людей, страдающих ЖКБ, возникает внезапно. Продолжительность приступа может составлять от 15 минут до 8 часов. Иногда боль мучает и в течение 12 часов. Такое бывает при развитии острого холецистита. Когда приступ болезни проходит, боль исчезает. Остается лишь неприятное ощущение в области живота.
Периодичность приступов при заболевании индивидуальна. У одних больных людей симптомы желчной колики могут возникать каждый день, у вторых — один раз в неделю, у третьих — один раз в месяц. Крайне редко бывает всего лишь один болевой приступ.
Диагностика
Для подтверждения диагноза важно учесть имеющиеся и ранее перенесенные патологии пищеварительной системы. Болевые ощущения при пальцевом исследовании живота косвенно указывают на течение холецистита
Из инструментальных методов применяют УЗИ и зондирование двенадцатиперстной кишки. С их помощью оценивают состояние гладких мышц желчного пузыря, состояние просвета желчевыводящих протоков.
Приступ холецистита можно подтвердить по положительным результатам от применения методик искусственной провокации боли:
- симптом Щеткина-Мюсси — появление болевых ощущений при оказании давления на область правого подреберья с последующим ослаблением;
- симптом Ортнера — болезненность от легких постукиваний кончиками пальцев по крайнему ребру справа;
- симптом Мюсси-Георгиевского — болезненные ощущения и дискомфорт при оказании слабого давления на грудино-ключично-сосцевидные мышцы.
Терапия
Определившись с диагнозом, врач назначает инфузионную, антибактериальную и обезболивающую терапию. Если нарушено дыхание, обеспечивает подачу кислорода через назальный катетер.
Традиционные методы
Если медикаментозно спасти орган не удается, то прибегают к холецистэктомии
При остром холецистите медики делают всё возможное для сохранения желчного пузыря и лечения медикаментозно. Удаляют его лишь в том случае, если камни закупорили желчевыводящий проток. Однако с помощью эндоскопии во многих случаях удаётся удалить камни, сохранив при этом желчный пузырь.
Операция начинается с небольшого прокола в области живота, а затем хирург методом лапароскопии извлекает камни. Происходящее внутри брюшной полости пациента отслеживается на мониторе специального аппарата.
В менее серьёзных случают врачи сначала назначают уколы (кларофан, цефобид, цефазолин, гентамицин), затем оральные антибиотики: амоксиклав, амоксициллин.
При острой боли и нарушении деятельности желчного пузыря — инъекции Но-шпы, Папаверина. В больнице приступ острого холецистита обычно снимают за 3 дня. Для полного избавления от характерных признаков недуга и устранения воспалительного процесса требуется около 12 суток.
Народные средства
Для профилактики образования камней в желчном пузыре пьют отвар солянки холмовой: 1 ст. л. сухого сырья заливают 1 ст. горячей воды. Кипятят 10 минут, остужают, процеживают и принимают по 1 ст. л. 3 раза в день перед едой.
Осенью лечатся соком красной рябины. Для его получения спелые ягоды толкут с ступке, а затем процеживают получившуюся кашицу через марлю. Напиток употребляют по О, 5 ст. 3 раза в день за полчаса до трапезы. Курс лечения можно продолжать до тех пор, пока не закончится плодоношение рябины.
Ещё один рецепт: листья подорожника сушат, измельчают, берут 1 ст. л. сырья и заливают стаканом кипятка. Настаивают под крышкой 40 минут, процеживают и выпивают маленькими глотками в течение часа. И так раз в сутки. Длительность курса — неделя.
При остром приступе холецистита первые трое суток вообще нельзя есть. Из напитков разрешены тёплая негазированная минералка, зелёный чай с листьями мяты. После голодания диета состоит из:
- слабых бульонов;
- супов-пюре;
- протёртой пищи;
- хорошо разваренных каш вязкой консистенции.
Есть нужно понемногу, но часто: каждые 3 часа. Пищу можно есть в пареном, варёном и запечённом виде, но ни в коем случае в жареном или тушёном. По возвращении домой рекомендуется готовить с помощью пароварки или мультиварки. Нельзя есть слишком холодные блюда (ниже 15 °C) и горячие (выше 50 °C).
Следует исключить продукты, которые провоцируют вздутие
- брокколи;
- горох и другие бобовые;
- кабачки;
- картофель;
- лук;
- морковь;
- огурцы;
- редис;
- редька;
- свёкла;
- сладкий перец;
- стручковая фасоль;
- томаты;
- тыква;
- цветная капуста.
Советуется перейти на омлеты на пару, салаты с оливковым маслом, отварное нежирное мясо (можно пропустить через блендер или нарезать небольшими кусочками), отварную треску, навагу, минтай и другую диетическую рыбу, вязкие каши, кисломолочные продукты с небольшим процентом жирности.
Из сладостей предпочтение отдаётся диетическому овсяному печенью без добавок (желательно не магазинному). Сдобное тесто, алкоголь, копчёности, соленья, жирная пища, маринады, кетчупы, майонез, приправы по-прежнему в чёрном списке.
Что провоцирует обострение
Хронический холецистит может быть калькулезным (с камнями) и бескаменным. Спровоцировать обострение последнего могут:
- употребление большого количества жирной, жирной, копченой или маринованной пищи, а также сочетания этих вредных продуктов;
- переедание;
- прием алкоголя;
- выраженный стресс;
- аллергия – особенно пищевая;
- рацион, в котором в течение длительного времени отсутствовала клетчатка и растительные волокна.
В случае калькулезного холецистита обострение может быть вызвано дополнительно:
- тряской ездой;
- физическими нагрузками (особенно после длительного периода гиподинамии);
- резким изменением положения тела, особенно если предварительно человек плотно поел.
Обострение хронического холецистита с большей вероятностью возникнет у человека с такими состояниями:
- аномалиями развития желчевыводящих путей;
- ожирением;
- дискинезией (нарушением координации мышечных движений) желчных путей;
- при беременности;
- во время переохлаждения, простудных заболеваний или обострения хронических патологий внутренних органов.
Причины приступа желчнокаменной болезни
Проблемы, связанные с образованием камней в желчном пузыре, встречаются довольно часто.Причинами возникновения приступа могут быть:
- малоподвижный образ жизни;
- плохое и/или нерегулярное питание;
- употребление большого количества жирной пищи;
- хронические заболевания поджелудочной железы;
- нервные систематические перенапряжения и/или нервный стресс.
Все эти факторы могут привести к отложению солей и образованию камней различных размеров.
Как правило, болезнь может возникнуть у людей после сорока лет, однако в последнее время она очень часто начала встречаться и у молодежи. На начальных этапах отложения солей в желчном пузыре болезненных ощущений и спазмов практически не возникает, присутствует лишь незначительное вздутие живота.
Люди, которые страдают холециститом, должны проходить своевременное лечение у специалиста. Чтобы приступ печёночной колики не возникал у человека, рекомендуется соблюдать все рекомендации врачей, исключить условия, которые провоцируют спазмы и продвижение конкрементов.
Самой первой причиной такого заболевания является неправильное питание. Это необязательно только употребление неправильных продуктов. Это и частые голодания, при которых происходит застой жёлчи в органах, частые переедания, которые несут в себе сильную нагрузку для организма, в частности, для органов пищеварительной системы. Частое употребление чрезмерно жирной, жареной, острой и маринованной пищи приводит к сбоям в системе переваривания пищи.
К основным предрасполагающим факторам развития кризисного состояния можно отнести:
- Заболевания воспалительного генезиса, независимо от формы – острая либо хроническая.
- Глистные инвазии и паразитарные поражения.
- Постоянные переедания, частые употребления острой, жирной, жаренной пищи, спиртных напитков.
- Частые психоэмоциональные перенапряжения, депрессивное состояние, длительное пребывание в психотравмирующей ситуации.
- Перенесённые острые респираторно-вирусные заболевания и простуды, инфекции ротоглотки и носоглотки (тонзиллит, фарингит, ларингит, ангина, синусит, гайморит).
- Инфекционный мононуклеоз или аденовирус.
Вызвать развитие желчнокаменного заболевания может проживание в неблагополучных экологических условиях, генетическая предрасположенность. Такие факторы провоцируют нарушения в нормальном функционировании жёлчного пузыря.
Возможные осложнения
Если признаки острого холецистита появляются на фоне миграции конкрементов, то может возникнуть прободение протоков или стенки органа. Такое состояние несет прямую угрозу жизни пациента, поскольку провоцирует воспаление брюшной полости.
Перечисленные осложнения при остром холецистите характеризуются такой симптоматикой:
- Острая боль, которая усиливается во время пальпации;
- Сильная жажда;
- Повышение температуры тела;
- Резкое снижение давления на фоне тахикардии;
- Сильная слабость;
- Увеличение живота в размерах;
- Рвота зеленым содержимым;
- Бледность кожи и языка.
При запущенной форме заболевания развиваются такие осложнения острого холецистита:
- Появление эмфиземы желчного пузыря;
- Свищи;
- Развитие гнойного воспаления;
- Сепсис (возникновение генерализированной инфекции);
- Некроз пищеварительного органа.
Дротаверин
Итак, какие обезболивающие принимаются при остром холецистите? Одним из самых распространенных препаратов является Дротаверин. Лекарство предназначено для устранения спазма путем расширения сосудов и снижения тонуса гладких мышц. Дротаверин способствует поступлению кислорода в органы и ткани. Благодаря данному воздействию пациент может быстро избавиться от болевого синдрома.
Дротаверин достаточно эффективен, при этом действие препарата длится продолжительное количество времени. Максимальная концентрация средства в организме достигается спустя 40 минут после применения. Лекарство выпускается в форме таблеток желто-зеленого цвета, а также в виде инъекций.
Препарат применяется для снижения болевых ощущений и спазмов, при:
- язвенной болезни желудка;
- пиелите;
- кишечных коликах и др.
Таблетки используются перорально, запиваются теплой водой. Максимальная суточная доза определяется врачом исходя из каждой конкретной ситуации.
Препарат противопоказан при индивидуальной непереносимости компонентов, которые входят в состав таблеток. Кроме этого, средство не рекомендуется использовать при сердечных заболеваниях, почечной недостаточности и женщинам в период лактации. Во время беременности принимать лекарство разрешено, но с большой осторожностью под постоянным наблюдением специалиста.
Побочные эффекты, возникающие при употреблении препарата, возникают крайне редко. В редких случаях средство вызывает тошноту, рвоту, головную боль, потливость, аритмию, снижение давления и тахикардию. Однако при правильно подобранном курсе лечения данных симптомов можно избежать.
Диета
Основа лечения приступа холецистита — это строгая диета, так как вредные пищевые пристрастия и жирная еда чаще всего нарушают работу желчного пузыря, печени и других органов желудочно-кишечного тракта. Во время приступа и проявления его симптомов запрещено употреблять вообще какую-либо еду. Допустимым является зеленый чай и минеральная вода без газа, что помогают справиться с тошнотой.
В течение 2-3 дней после приступа нужно максимально разгрузить свой рацион, употребляя лишь пищу растительного происхождения и в малых количествах. Разрешены жидкие каши, а также нежирный куриный бульон. Кушать нужно минимальными дозами по несколько глотков через каждые 2 часа. Под запретом остаются продукты, повышающие метеоризм — это выпечка, свежие фрукты и овощи.
Из полезных продуктов считаются все нежирные кисломолочные продукты, натуральные йогурты, закваски. Также помочь пищеварительной системе и желчному пузырю могут запеченные яблоки и груши, а также морковь в свежем виде или в выпечке
Очень важно в течение суток выпивать от 2 до 3 литров чистой воды
Что можно есть при приступе холецистита? Не рекомендуется прием пищи все время протекания приступа.
Для поддержания организма и снятия симптомов тошноты можно принимать зеленый чай и минеральную воду без газа. После приступа диета играет важную роль в восстановлении.
Первые 2-3 дня следует придерживаться строгой диеты, максимально разгрузить рацион. Полезен куриный бульон слабой концентрации, жидкие крупяные каши.
Принимать пищу необходимо маленькими порциями (1-2 столовые ложки), каждые 2 часа. Запрещено принимать продукты, способные усилить метеоризм: сырые овощи, фрукты, выпечку.
Соблюдая диету после принципа холецистита, добиваются оттока желчи, разгрузке печени, улучшения работы желудочно-кишечного тракта.
По мере улучшения состояния больного, разрешено включить в рацион разнообразные паровые блюда, супы-пюре, сухарики из белого хлеба.
Полезны в пору восстановления запеченные яблоки и груши, морковные запеканки, свежие кисломолочные продукты с низкой жирностью.
Особенности лечебного питания
Больным холециститом показана строгая диета. Она предусматривает такое:
- Пациенту показано дробное питание. За один прием пищи нельзя совмещать трудноперевариваемые продукты.
- Рацион должен быть хорошо сбалансирован и богат полезными веществами. Основу меню должны составлять каши и блюда из овощей.
- Приветствуется употребление нежирного отварного мяса и рыбы, каш и пудингов, отвара шиповника и зеленого чая.
- Можно кушать нежирные кисломолочные продукты и немного меда.
- Из фруктов разрешаются не кислые яблоки, бананы, и все сухофрукты.
- В ограниченном количестве можно кушать орехи и белковые омлеты на пару.
Под строгим запретом следующие продукты:
- Кофе.
- Грибы.
- Соленья.
- Соленая рыба.
- Колбасные изделия.
- Копчености.
- Выпечка.
- Острые соусы.
- Жирное мясо и рыба.
- Сладкие кондитерские изделия с кремами.
- Белый хлеб.
- Конфеты.
Причины острого холецистита
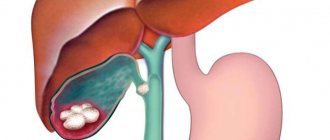
Причиной приступа может стать конкремент, который закупорил проток
Острый холецистит начинает активно развиваться при возникновении преграды на пути оттока желчи из желчного пузыря. Нередко виновницей возникновения патологии становится кишечная палочка. Опасны также стафилококки и прочие бактерии. Их попадание в желчный пузырь сопровождается сильной болью.
Приступ недуга может возникнуть вследствие следующих причин и состояний:
- неправильный режим питания, перекусы на бегу, всухомятку;
- злоупотребление жирной и острой пищей, фаст-фудом, сладостями, напитками с газом, спиртными напитками;
- воспалительные процессы в брюшной полости;
- голодание, строгие монодиеты;
- давление на живот (например, врезающийся в плоть пояс джинсов не по размеру);
- аномалия развития или перегиб желчного пузыря;
- деформация, сдавливание, смещение протоков из-за травмы, опухоли, воспаления близ расположенных органов;
- камни внутри пузыря;
- недостаток физической активности;
- избыточный вес;
- стрессы, нервное истощение, депрессия;
- сбои функционирования желчевыводящих путей;
- атеросклероз;
- панкреатит;
- диабет;
- вирусный гепатит.
Смотрите видео об остром холецистите:
- резкая, всё нарастающая боль в правом боку под рёбрами, отдающая в плечо, лопатку и низ спины с правой стороны;
- отрыжка, тошнота, рвота с желчью и вкраплениями крови;
- горечь в ротовой полости;
- озноб, повышение температуры;
- вздутие живота;
- лимонно-жёлтый оттенок кожи, белка глаз;
- потемнение мочи;
- нарушение стула;
- тахикардия;
- вялость, сонливость.
При пальпации правого бока боль обостряется. Если пациенту становится хуже, его температура и пульс подскакивают ещё больше. После приступа рвоты ожидаемого облегчения не наступает.
Наиболее опасен приступ калькулёзного холецистита, возникающий при перемещении камней. Когда желчные протоки перекрыты, человек начинает мучиться от сильных желчных коликов. Подобное состояние чревато летальным исходом.
Если миграция камней нарушит целостность стенок желчного пузыря, то его содержимое вместе с инфекцией попадёт в брюшную полость. Самым вероятным итогом станет перитонит.
Состояние больного при этом намного ухудшится, он сильно побледнеет и ослабнет, боль сделается непереносимой, резко снизится давление. При таких симптомах самолечение не только бесполезно, но и опасно. Нужно как можно скорее вызывать «скорую».
Симптоматика
Холецистит может проходить в хронической и острой форме, при этом болезнь бывает как бескаменной, так и с образованием камней. Симптомы приступа ярко выражены, поэтому его невозможно не заметить.
Всё начинается сильной и резкой болью в области правого подреберья. Она напоминает приступ панкреатита – болевой синдром отдает в плечо, поясницу, лопатку. Если надавить на правое подреберье, тогда неприятные ощущения сразу станут сильнее.
Могут наблюдаться и другие симптомы приступа холецистита:
- Вздутие и чрезмерное напряжение области живота.
- Уменьшение артериального давления, сильная слабость, головокружение.
- Жёлтый оттенок кожи и глаз.
- Горький привкус в ротовой полости, тошнота.
- Рвота с желчью, не приносящая облегчения.
- Расстройство желудка, повышенное газообразование.
- Резкое увеличение температуры тела.
- Тахикардия. Пульс составляет больше 120 ударов в минуту.
- Сильная потливость.
Больной испытывает сильную тревожность и не может найти себе место. Болевой синдром длительное время не проходит, что указывает на необходимость вызвать врача.
Как снять приступ холецистита
При хроническом холецистите болезненные ощущения возникают периодически, на фоне употребления слишком жирной, соленой, острой пищи, копченостей или алкоголя. Характер боли – тупой, распирающий, приступ длится не более часа, его можно купировать приемом обезболивающих средств или спазмолитиков.
Лечение приступов хронического холецистита осуществляют медикаментозным путем. В схему лечения включают препараты, улучшающие отток желчи, антибактериальные средства для купирования воспалительного процесса и спазмолитики, позволяющие снять спазм желчевыводящих путей и устранить болевые ощущения. Больному предписывают соблюдение диеты, в дальнейшем, по мере стихания воспалительного процесса, назначают лечение, предотвращающее повторные рецидивы болезни. При необходимости врач может назначить препараты, способствующие растворению желчных камней (Урсофальк, Урсосан).
Что делать при приступе холецистита, если он застал вас дома или на работе? Как оказать первую помощь при приступе холецистита в домашних условиях? В первую очередь нужно вызвать участкового терапевта. Больного нужно уложить постель, обеспечить ему покой и наложить холодный компресс на правый бок. При появлении тошноты можно выпить теплую минеральную воду без газа или зеленый чай с мятой. Для облегчения болевого синдрома до прихода врача можно принять таблетку но- шпы или папаверина.
Принимать анальгетики не рекомендуется, это может смазать клиническую картину заболевания. Ни в коем случае нельзя прикладывать к животу горячую грелку, принимать желчегонные средства или ставить очистительную клизму.
При остром приступе холецистита медлить нельзя, нужно сразу вызывать неотложную медицинскую помощь и отправлять больного в стационар. Если во время обследования на УЗИ в желчном пузыре не обнаружат камней, после купирования болевого синдрома больного отправят домой с рекомендациями по лечению. В противном случае будет решаться вопрос о проведении хирургической операции.
Методы лечения
В условиях стационара приступ некалькулезного холецистита можно снять за 3 дня, а для полного устранения симптоматики и воспалительного процесса понадобится 10-12 дней. При калькулезном холецистите обычно принимается решение о хирургическом вмешательстве. В тяжелых случаях, когда желчный пузырь полностью забит камнями, прибегают к холецистэктомии (удалению органа).
Если есть возможность сохранить желчный пузырь и его функции, применяют эндоскопические методы, которые легче переносятся пациентами, вызывают меньше осложнений и не требуют длительного восстановительного периода. Вмешательство осуществляется через небольшой прокол на животе. Ход операции контролируется с помощью УЗИ, хирург отслеживает все манипуляции на мониторе специального прибора. Методом лапароскопии удается извлечь камень из желчных протоков и таким образом избежать удаления желчного пузыря.
Диета после приступа холецистита
Во время острого приступа холецистита рекомендуется голодание на протяжении 2- 3 дней. В это время разрешается пить теплую минеральную воду без газа или несладкий зеленый чай с мятой.
По мере улучшения состояния больному рекомендуют слабые бульоны, супы- пюре, протертую пищу, разварные вязкие каши. Питаться нужно небольшими порциями, каждые три часа. Пища должна быть щадящей, сырые овощи с грубой клетчаткой в этот период запрещены (капуста, редька, редис, репа, перец болгарский). Блюда готовят на пару, отваривают или запекают.
В дальнейшем из рациона питания исключаются жиры и «быстрые» углеводы, под запретом остаются соленья, маринады, копчености, сдобная выпечка, сладкие газированные напитки, специи и приправы, алкоголь. Основу рациона составляет диетическое мясо в протертом или отварном виде, отварная нежирная рыба, паровые омлеты, вязкие каши, салаты из свежих овощей с растительным маслом, нежирные кисломолочные напитки, сладкие фрукты и ягоды. Из напитков рекомендуется теплая минеральная вода без газа, некислые соки, наполовину разбавленные водой, компоты, морсы, отвар шиповника, травяной и зеленый чай.
Симптомы острого холецистита
Появление симптомов зачастую связано с погрешностями в диете, в виде употребления жирных блюд, алкоголя, а также наблюдается после эмоционального потрясения. Выраженность симптоматики зависит от стадии заболевания и активности воспалительного процесса.
Симптомы катарального холецистита следующие:
- острая боль. При холецистите она сначала может быть приступообразной, затем становится постоянной. Часто отдает в лопатку, плечо и шею справа;
- тошнота, рвота, которая не приносит облегчения;
- температура тела умеренно-повышена – 37,5-38° С;
- умеренное учащение пульса до 80-90 ударов в минуту, незначительно повышено артериальное давление;
- незначительное напряжение мышц пресса, но оно может и отсутствовать.
Симптомы флегмонозного холецистита:
- интенсивная боль в правом подреберье, которая усиливается при смене положения тела, кашле, дыхании;
- тошнота при этой форме холецистита наблюдается более выраженная и чаще, чем при катаральной форме, рвота многократная;
- температура тела выше 38° С;
- частота пульса возрастает до 100 ударов в минуту;
- язык влажный, живот вздут;
- при дыхании больной старается сознательно не вовлекать правую половину живота в движение, чтобы не увеличить болевые ощущения;
- при прощупывании живота справа, под ребрами, возникает резкая боль, там же выражено защитное напряжение мышц;
- иногда увеличенный желчный пузырь можно прощупать в правом подреберье.
Развитие гангренозной формы холецистита происходит, если ослабленные защитные силы организма не могут сдержать дальнейшее развитие инфекции.
Вначале может наступить период «мнимого благополучия», который проявляется уменьшением интенсивности болей. Это связано с отмиранием чувствительных нервных клеток желчного пузыря. Но затем все симптомы усиливаются, а при прорыве стенки желчного пузыря (перфорации) появляются клинические признаки воспаления брюшины – перитонита:
- сильная боль, исходящая из правого подреберья распространяется на большую часть живота;
- температура высокая 39-40° С;
- пульс 120 ударов в минуту и выше;
- дыхание учащено, становится поверхностным;
- появляется заторможенность и вялость пациента;
- язык сухой, живот вздут, выражено напряжение мышц живота;
- живот не участвует в дыхании.
Гангренозный холецистит часто встречается у пожилых людей. Связано это со сжижением способности тканей к восстановлению, нарушением кровообращения по причине атеросклероза и общим замедлением обмена веществ.
Поэтому у пожилых людей часто наблюдается стертое течение, слабая выраженность симптомов: нет сильной боли и напряжения мышц живота, отсутствует увеличение лейкоцитов в крови, что существенно затрудняет своевременную диагностику.
Антибиотики
Антибактериальные препараты назначаются врачами в тех случаях, когда заболевание имеет бактериальную природу или осложняется инфекцией. Лечение проводится на ранних стадиях холецистита, его курс обычно не превышает недели. Если терапию продолжить, прием средства приведет к нарушению кишечной микрофлоры и ослаблению иммунной системы.
Антибиотики показаны при рвоте, тошноте, диарее и выраженных болях в правом подреберье. Перед началом лечения рекомендуется выявить возбудителя.
Применение антибактериальных лекарственных средств может вызвать у больных побочные эффекты. Среди них снижение иммунитета, аллергические реакции (вплоть до отека Квинке или анафилактического шока), спазм бронхов, дисбактериоз.
Эритромицин
Это один из первых и самых востребованных антибиотических препаратов. Оказывает мощное антибактериальное воздействие против разных микроорганизмов. Выпускается в форме таблеток и раствора для инъекций.
Достигая очага поражения, Эритромицин останавливает рост и развитие грамположительных бактерий, стрептококков, грамотрицательных микроорганизмов. Препарат поглощается и усваивается организмом неравномерно, из-за чего часть лекарственного средства остается в почках и печени.
Препарат противопоказан при аллергии на компоненты состава, вынашивании и вскармливании ребенка, тяжелых заболеваниях печени.
Стоимость препарата Эритромицин – от 20 р.
Левомицетин
Левомицетин – антибиотик, отличающийся широким спектром активности против болезнетворных бактерий. Нарушает синтез белков, составляющих основу микроорганизмов, из-за чего последние не имеют возможности расти и погибают. Проявляет активность против грамположительных и грамотрицательных кокков, различных бактерий, спирохет, риккетсий и незначительного количества крупных вирусов.
Препарат имеет ряд противопоказаний:
- Аллергия на компоненты препарата;
- Порфирия – нарушение пигментного обмена;
- Дефицит глюкозо-6-фосфатдегидрогеназы;
- Почечная и печеночная недостаточность;
- Поражения кожи, псориаз, экзема;
- Вынашивание и вскармливание ребенка.
Препарат не рекомендуется давать новорожденным детям. Если терапия необходима, то сначала проконсультируйтесь со специалистом, а после этого лечите ребенка Левомицетином.
Препарат можно приобрести в аптеках от 117 рублей.
Ампиокс
Ампиокс – комбинированный препарат из группы пенициллинов. Проявляет активность в отношении грамположительных и грамотрицательных микроорганизмов. Противопоказан при склонности к аллергическим реакциям и индивидуальной непереносимости компонентов препарата.
Стоимость средства – от 67 рублей.
Перед и после оперативного вмешательства обязательно назначается антибактериальное лечение. Холецистит лекарствами этой фармакологической группы устраняется быстро, так как именно разнообразные микробные агенты вызывают воспаление желчного пузыря.
Наиболее часто современные гастроэнтерологи и хирурги применяют такие средства:
- фторхинолоны;
- цефалоспорины;
- макролиды.
Заслуженной популярностью среди фторхинолонов пользуются Офлоксацин и Норфлоксацин. Тот и другой медикамент лучше других проникает в стенку желчного пузыря и долго в ней сохраняются. Они не оказывают негативного влияния на собственную микрофлору кишечника. Не отмечается развитие устойчивости микробных агентов к этим фторхинолонам. Удобно, что Норфлоксацин выпускается в инъекционной и таблетированной форме, то есть сначала могут быть использованы уколы, а потом таблетка.
Цефалоспорины – наиболее широко применяемая группа антибиотиков в хирургической практике. Лекарство из этой группы быстро и эффективно устраняет проявления воспаления желчного пузыря благодаря широкому спектру антибактериального воздействия. Существует только два ограничения в применении цефалоспоринов: инъекционная форма выпуска (таблетка есть только у Цефуроксима и Цефалексина) и негативное влияние на собственную микрофлору кишечника.
Современные макролиды, например, Азитромицин, Спирамицин, Кларитромицин, эффективны в отношении большинства микробов (грамотрицательных и грамположительных). Медикамент этой группы не влияет на собственную микрофлору кишечника, быстро проникает в ткань желчных путей и пузыря, имеет удобное сочетание формы выпуска (инъекционный раствор и таблетка).
Другие антибактериальные средства при холецистите менее популярны. Метронидазол не проникает в ткань желчного пузыря, накапливается только в его просвете, поэтому сила антимикробного воздействия снижается. Практически любое лекарство из группы аминогликозидов (Тетрациклин, Гентамицин) характеризуется выраженным токсическим эффектом.
Противопаразитарные препараты при холецистите необходимы в том случае, если подтвержден факт инвазии гельминтами или простейшими. Наиболее часто ленточные черви (аскарида) вызывают закупорку желчных ходов и последующее развитие воспаления желчного пузыря. Хороший эффект отмечается только при соблюдении длительности и дозировки антигельминтного средства.
Противогрибковые лекарства при холецистите также необходимы только в случае подтвержденного инфицирования грибками. Антимикотические средства (Клотримазол, Флуконазол) также требуют внимательного и взвешенного применения. Хороший эффект отмечается, если лечить противогрибковым средством длительно.
Помощь больному в домашних условиях
При диагнозе хронический холецистит боли, колика возникают периодически по причине смены питания, а именно включении в рацион вредных и запрещенных продуктов. Боли тупого характера длятся один час. Можно обезболить с помощью спазмолитиков.
Лечение хронической стадии заболевания происходит с помощью лекарственных препаратов. Подбираются способствующие отхождению желчи для снятия воспаления антибактериальные препараты, спазмолитики, обезболивающие. Пациенту назначают строжайшую диету, чтобы предотвратить колики. Врач выписывает препараты, назначает делать определённые процедуры, растворяющие камни.
Бывают ситуации, когда заболевание застало врасплох дома, на рабочем месте и необходима первая помощь. Больного необходимо уложить, обеспечить спокойствие и приложить холод на правый бок. Для этого взять грелку с холодной водой или холодный продукт, обернуть полотенцем.
При возникновении тошноты предложить больному воду или чай. Чтобы снять боль в домашних условиях, эффективны препараты Дротаверин, Но-шпа или Папаверин. Запрещено применять анальгетики, горячее тепло, средства, выводящие желчь без медицинских показаний, и ставить клизму. В стенах больницы человек пройдет ультразвуковое исследование желчного на наличие камней. Если таковые отсутствуют, пациента отпустят домой с установленными рекомендациями и лечением. Иногда требуется хирургическая помощь – крайний шаг.
Профилактика
Лечение в домашних условиях холецистита заключается в соблюдении диеты. Обязательным условием при обострении является употребление большого количества воды. После устранения ярко выраженных симптомов можно употреблять пареное мясо, рыбу и овощи.
При холецистите нельзя, чтобы на пищеварительную систему оказывалась повышенная нагрузка, поэтому рекомендуется исключить из своего рациона продукты с клетчаткой.
Употреблять пищу следует дробно, небольшими порциями. Последний перекус должен быть за несколько часов до сна.
К запрещенным продуктам при данном заболевании относятся:
- консервированные и копченые изделия;
- продукты, оказывающие влияние на кислотность желудочного сока;
- продукты, после которых в органах ЖКТ образуются газы.
Симптомы острого холецистита у человека
Клиническая картина при впервые возникшем холецистите повторяет желчную колику. Приступ холецистита является острой патологией, требующей неотложной помощи.
Основные признаки острого холецистита:
Боль Болевые ощущения возникают в правом подреберье, могут распространяться на верхнюю часть живота и иррадиирует в правую сторону (спина, лопатка, шея, грудь, рука).
Острая боль при холецистите достаточно интенсивная и постоянная, в отличие от схваткообразных болей при желчной колике, протекающей без воспаления. Больной старается лечь на правый бок, поджав ноги.
Тошнота, рвота Приступу желчной колики может предшествовать чувство горечи во рту, это ощущение не проходит и при появлении болей. Развивающийся приступ сопровождается тошнотой, нередко — желчной рвотой.
После выхода содержимого желудка рвотные массы окрашены в желтоватый цвет. При этом рвота приносит больному некоторое облегчение, хотя и временное.
Общие симптомы Острое воспаление всегда провоцирует подъем температуры тела. При этом по температурным показателям можно судит о степени выраженности воспалительной реакции. Катаральный холецистит (обычное воспаление) сопровождается субфебрилитетом — 37,5 — 38ºС.
Гангренозная (гнойное расплавление пузырных стенок) и флегмонозная (некротическая) форма воспаления желчного пузыря всегда сопровождаются подъемом температуры до 39ºС и выше.
Гангренозный и острый флегмонозный холецистит протекают с симптоматикой острого живота: «доскообразный» живот — напряжение брюшной стенки вследствие сильной боли и быстро развивающегося воспаления. Нередко фиксируется желтушность глазных яблок и тахикардия до 120 уд/мин.
При этом неоказание своевременной медицинской помощи чревато развитием перитонита.
Диагностика
При острой симптоматике в брюшной полости важно быстро поставить диагноз. Предварительно острый холецистит диагностируется на основании жалоб больного и характерных симптомов болезни
Подтверждение диагноза врач получает на следующих исследованиях:
- общий анализ крови — лейкоцитоз и СОЭ, как признаки воспаления в организме;
- биохимия крови — увеличение показателей печеночных проб;
- УЗИ живота — желчный пузырь увеличен, стенки с двойным контуром по толщине достигают более 4 мм, симптом Мерфи (напряженность желчного пузыря при незначительном надавливании ультразвуковым датчиком), возможно обнаружение камней, расширенные желчные протоки;
- холангиография (ренгенологическое исследование желчных путей) и КТ назначаются в случаях подозрения на деструктивное воспаление (пузырная флегмона или гангрена).
Поделитесь статьей в соц. сетях:
Медикаментозное лечение холецистита: список препаратов
Медикаментозное лечение острого либо хронического калькулезного холецистита отличается от обычного. Очень важно, чтобы лечащий специалист учел этот факт и внес коррективу в схему терапии. Кроме того, калькулезный холецистит всегда осложняется коликой, вызванной перекрытием шейки желчного пузыря конкрементом. Из-за этого нарушается нормальный отток желчи.
Если долго откладывать эту процедуру, человек может столкнуться с перитонитом либо разрывом желчного пузыря.
В случае отсутствия показаний к проведению операции назначается терапия урсодезоксихолевой кислотой. Она способна растворить конкременты. Минимальная длительность терапии в таком случае должна составлять не менее полугода, однако в большинстве случаев она продолжается на протяжении нескольких лет. Обычно таблетки принимаются сразу перед сном.
Чаще всего назначаются:
- Урсохол.
- Урсосан.
- Урсофальк.
- Урсодез.
Для достижения наибольшей эффективности от подобной терапии врач может дополнительно назначать санаторные и физиотерапевтические методы воздействия. Очень важно соблюдать правильное питание: необходимо полностью отказаться от вредных продуктов.
Холецистит – достаточно распространённая патология желчного пузыря, которая диагностируется примерно у 20% взрослого населения.
Воспаление желчного пузыря может провоцироваться нарушенным кровообращением в стенках органа, застоем и инфицированием желчи.
Для эффективной терапии заболевания необходима грамотная диагностика и исключение всех факторов, влияющих на развитие патологии. Лечение холецистита медикаментами помогает ликвидировать проявления болезни и облегчить состояние пациента.
О холецистите
Хронический холецистит может быть калькулёзным (с образованием камней в полости пузыря) и бескаменным. Под влиянием повреждающих факторов на стенках ЖП начинается развитие вялого воспалительного процесса.
При прогрессировании патологии происходит утолщение стенок органа, стенки теряют подвижность, а на слизистых тканях формируются рубцы и изъязвления. Это усугубляет нарушение оттока желчи и способствует формированию конкрементов.
Развитие холецистита может быть вызвано влиянием следующих основных факторов:
- микробной инфекцией;
- нездоровым нерегулярным питанием;
- воспалением поджелудочной железы (которое может перейти на ЖП);
- дискинезией (нарушением тонуса ЖП и желчевыводящих путей);
- наличием конкрементов в ЖП;
- паразитарными заболеваниями (лямблиозом, описторхозом, амёбиазом и пр.).
Наиболее часто встречается хронический калькулёзный холецистит, развитие которого спровоцировано желчнокаменной болезнью.
Эта форма патологии отличается периодами ремиссий и обострений (приступами желчной колики). Обострение часто вызывается погрешностями питания (жирной и жареной пищей).
Кроме того, приступ может быть вызван переохлаждением, снижением иммунитета, тряской, физическими нагрузками.
Приступ возникает, когда камень попадает в шейку ЖП, из-за чего происходит спазм. Основной симптом желчной колики — выраженная боль в правом подреберье, иррадиирующая в область лопатки, плеча или ключицы.
Часто приступ желчной колики не купируется консервативными методами лечения.
Если появилась дополнительная симптоматика, например, высокая температура тела и рвота с примесью желчи, не приносящая облегчения, это указывает на острый калькулёзный холецистит, требующий экстренной хирургической помощи.
Основными симптомами холецистита являются:
- слабая ноющая боль в правом подреберье, которая постепенно усиливается и становится тянущей и колющей;
- ощущение дискомфорта после употребления жирных и жареных блюд;
- усиление боли после употребления алкоголя (в том числе пива);
- ухудшение аппетита;
- снижение интеллектуальной и физической работоспособности, вялость;
- резкий набор лишнего веса;
- редкий стул, запор;
- снижение иммунитета;
- нервозность и раздражительность.
Очень часто холецистит возникает у женщин, имеющих лишний вес. Контроль за массой тела и диетическое питание значительно сокращают возможность развития этого патологического процесса.
Схема лечения холецистита подбирается гастроэнтерологом индивидуально в каждом конкретном случае и зависит от клинической картины, формы заболевания и функционального состояния желчного пузыря.
Обычно при хронической форме холецистита применяются консервативные методы лечения, основная цель которых:
- Ликвидировать воспалительные изменения в стенках ЖП.
- Устранить симптомы заболевания.
- Предотвратить осложнения.
- Повысить качество жизни пациента.
| Группа препаратов | Фармакологическое действие | Названия |
| Антибиотики | Устраняют бактериальные инфекции и локальные воспаления |
|
| Сульфаниламидные препараты | Уничтожают патогенные микроорганизмы в кишечнике (при сопутствующих заболеваниях) | |
| Антимикотики | Уничтожают грибки, которые активно размножаются при противомикробной терапии |
|
| Желчегонные средства | Нормализуют выработку и отток желчи | |
| Спазмолитики | Снимают мышечные спазмы, устраняют болевой синдром |
|
| Гепатопротекторы | Восстанавливают работу печени, ускоряют регенерацию гепатоцитов |
|
| Ферменты | Нормализуют и облегчают пищеварительные процессы | |
| Противовоспалительные препараты | Обладают длительным обезболивающим, противовоспалительным и жаропонижающим действием |
|
Антибиотики
При холецистите, вызванном бактериальными возбудителями, назначают антибиотики. При острой форме заболевания подобные лекарственные препараты применяются практически всегда.
Преимуществом антибиотиков является их способность хорошо проникать в желчь и широкий спектр действия.
Антибиотики при лечении холецистита должны быть специфически активными по отношению патогенной микрофлоры, которая колонизировала стенки ЖП. В большинстве случаев применяются цефалоспорины, имеющие высокую активность. Если воспаление сильно выражено, рекомендуют эритромициновую группу препаратов.
При лечении беременных женщин, пациентов пожилого и детского возраста используют пенициллиновую группу антибиотиков, которые эффективны и абсолютно безопасны.
Сульфаниламидами заменяют антибиотики, когда:
- невозможно провести классическую противомикробную терапию;
- течение патологии осложнено воспалительным процессом слизистых тканей кишечника.
Антимикотики назначаются, когда в организме активировалась грибковая флора, что часто провоцируется противомикробной терапией. Поэтому многие врачи используют антимикотики как превентивную (профилактическую) меру.
Когда при диагностике холецистита в желчи обнаруживаются паразиты, назначается лечение, способствующее их уничтожению и выведению из организма. Препараты выбираются в зависимости от возбудителя:
- При описторхозе, фасциолёзе, клонорхозе одновременно с Фуразолидоном применяется Хлоксил (в порошке), который рекомендуется растворять в молоке.
- При стронгилоидозе, трихоцефалёзе, анкилостомозе используются таблетки Вермокс.
- При лямблиозе и амёбиазе назначаются Макмирор и Трихопол.
Применение желчегонных препаратов при лечении холецистита у взрослых является обязательной частью терапии. Подобные лекарственные средства содержат компоненты желчи, способствующие увеличению её выработки печенью и замедлению процесса камнеобразования в ЖП. Часто используются следующие препараты:
- Аллохол. Предотвращает процессы брожения в кишечнике, уменьшает метеоризм;
- Никодин. Обладает антимикробным и противовоспалительным действием, применяется в комплексе с антибиотиками;
- Дигестал. Улучшает процесс переваривания пищи;
- Гепабене. Обладает гепатопротекторным эффектом (защищает клетки печени).
Спазмолитики расслабляют ЖП, протоки и сфинктер Одди ДПК, что улучшает отток желчи и купирует болевой синдром. Самыми эффективными спазмолитиками являются:
- Мебеверин. Избирательно воздействует на мышцы ЖКТ, поэтому не оказывает влияние на сосуды и сердце. Обладает выраженным обезболивающим действием.
- Одестон. Оказывает желчегонное действие, снижает образование желчи.
- Олиметин. Оказывает противовоспалительное и желчегонное действие.
- Метеоспазмил. В составе содержится два компонента: Альверин (хорошо купирующий спазмы);
- Симетикон (устраняющий метеоризм).
Холекинетики
Холекинетики оказывают раздражающее действие на слизистую прослойку тонкой кишки, что способствует выделению гормоноподобного вещества холецистокинина. Холецистокинин сокращает желчный пузырь и расслабляет протоковую систему, за счёт этого улучшается продуцирование желчи. Самые часто используемые холекинетики:
- Магния сульфат (25% раствор). Нужно учитывать, что это средство оказывает сильное слабительное действие;
- Берберин;
- Карлсбадская соль.
Холелитолитики
Холелитолитики растворяют холестериновые камни в ЖП. Однако, они не всегда эффективны. Их можно принимать, если:
- Размер камней не больше 15 мм и они заняли 1/3 ЖП.
- Приступы боли наблюдаются нечасто.
Даже в этих случаях риск обострения велик. Лечить холецистит холелитолитиками рекомендуется под контролем УЗИ раз в 3-4 месяца. Если положительного эффекта не наблюдается, это указывает на неэффективность лечения. Холелитолитики применяются при противопоказаниях к хирургической операции по удалению ЖП или при отказе пациента от хирургического вмешательства.
Эти препараты, кроме холелитолитического действия, обладают желчегонным эффектом:
- Урсосан;
- Уро- и хенодезоксихолевая кислота;
- Урсофальк.
Прокинетики
Прокинетики применяются как средства, оказывающие симптоматическую помощь и устраняющие тошноту и рвоту:
- Домперидон.
- Церукал.
- Метоклопрамид.
- Мотилиум.