Синдром Иценко-Кушинга представляет собой сочетание комплекса патологических изменений, возникающих в результате такого очень опасного недуга, как гиперкорцитизм. Развитие гиперкорцитизма спровоцировано нарушением работоспособности коры надпочечников и, соответственно, выделением большого количества гормона кортизола, либо же в случае длительного приёма препаратов, содержащих в своем составе глюкокортикостероиды.
Помимо синдрома Иценко-Кушинка есть также и болезнь с таким же самым названием, но эти две патологии не одно и то же. Болезнь Иценко-Кушинка развивается в следствие различных нарушений в работе гипоталамо-гипофизарной системы.
Глюкокортикостероиды – это стероидные гормоны, которые синтезируются в коре надпочечников и являются крайне необходимыми для нормального функционирования человеческого организма. Гормоны данной группы принимают не только активное участие в метаболизме, но и являются ответственными за выполнение огромного количества физиологических функций.
За работоспособность парных эндокринных желез, располагающихся над верхней частью почек, отвечает адренокортикотропный гормон (АКТГ), который содействует синтезированию таких гормонов как кортикостерон и кортизол. Роботу гипофиза обеспечивают гормоны, производимые гипоталамусом – либерины и статины. Благодаря этому, организм человека способен функционировать как одно целое, но сбой работоспособности одного звена может привести к огромному разладу во всей системе и спровоцировать при этом увеличение продуцирования различных гормонов, а особенно глюкокортикоидов. В результате данной патологии и начинает активно развиваться синдром Иценко-Кушинга.
По результатам статистических данных можно сделать вывод о том, что данная патологии наиболее часто возникает у представительниц прекрасной половины населения, нежели у мужчин. Возрастная категория пациентов, у которых зачастую происходит диагностирование недуга, составляет 25 – 40 лет.
Какую роль выполняет кортизол в организме
При нормальной секреции кортизол помогает контролировать жизненно важные процессы в организме. В его задачи входит контроль артериального давления, что дает возможность сохранять в норме состояние сердечнососудистой системы, также он увеличивает уровень глюкозы в крови, таким образом уравновешивая эффект инсулина, снижает воспалительную реакцию иммунной системы, регулирует белковый, углеводный и жировой обмен. Одной из приоритетных задач кортизола является помощь в реагировании организма на стресс. В связи с этим беременные в последнем триместре и профессиональные спортсмены обычно имеют повышенный уровень кортизола. Люди, страдающие алкоголизмом, депрессией, паническими расстройствами и недоеданием также обладают высоким уровнем кортизола в крови.
Гиперсекреция кортизола, которая доходит границ гипекортицизма и заканчивается развитием синдрома Иценко-Кушинга, имеет, как правило, ятрогенную природу. Данный синдром носит свое название в честь авторов, впервые разобравшихся и описавших причину развития данного комплекса симптомов.
Описание синдрома
Как уже говорилось выше, синдром кушинга характерен излишней деятельностью надпочечников, в результате которой организм перенасыщается кортизолом. Этот процесс становится возможным благодаря контролю гипофиза, который, в свою очередь, вырабатывает адренокортикотропный гормон. И уже на деятельность гипофиза влияет гипоталамус, продуцирующий либерины и статины. Получается своеобразная цепочка, нарушение которой в любом ее звене и становится причиной повышенной секреции коры надпочечников. В связи со всем этим и развивается синдром Иценко-Кушинга.
Превышение количества кортизола в организме провоцирует распад и расщепление белковых соединений. Из-за этого многие ткани и структуры претерпевают негативные изменения. В первую очередь страдают кости, кожа, мышцы и внутренние органы. Чем дальше заходит процесс распада, тем более ярко проявляются процессы дистрофии и атрофии в организме. Нарушениям также подвержен обмен жирами и углеводами.
Женщины репродуктивного возраста от 25 до 40 лет гораздо чаще испытывают симптомы синдрома кушинга.
Причины и механизм развития синдрома Иценко-Кушинга
Существует много этиологических факторов, провоцирующих развитие данного синдрома. Исходя из механизма развития гипекортицизма, выделяют три его вида: эндогенный, экзогенный и псевдо-синдром Кушинга.
Как уже оговорено, основой патологических изменений в процессе развития синдрома Иценко-Кушинга является гиперпродукция кортизола. Повышенное количество кортизола оказывает разрушительное действие на большинство тканей и структурных единиц организма (внутренние органы, кожу, мышцы, в том числе и миокард), в которых со временем происходят выраженные атрофические и дистрофические изменения. Гиперкортицизм противодействует инсулину, повышая уровень глюкозы в крови, что провоцирует развитие стероидного диабета. Относительно жировой клетчатки, гиперкортицизм осуществляет комплексную тактику поражения, что выражается в избыточном ожирении одних участков и атрофии других, это обусловлено разной толерантностью отдельных жировых отделов к глюкокортикоидам. Симптом Иценко-Кушинга вызывает электролитные расстройства (гипернатриемия, гипокалиемия), причиной которых является воздействие избыточного кортизола на почки. Следствием данных электролитных сдвигов является развитие артериальной гипертензии, а также усугубление изменений миокарда, что приводит к аритмии и развитию сердечной недостаточности. Повышение уровня кортизола пагубно влияет на иммунную систему организма, подавляя ее функции, обуславливает склонность к инфекциям.
Развитие болезни у детей
Болезнь Иценко-Кушинга диагностируется у маленьких пациентов очень редко. Но степень тяжести течения занимает лидирующие позиции среди эндокринных патологий. Чаще всего поражает недуг детей в старшем возрасте. Но нельзя исключать формирование процесса у детей дошкольного возраста.
Патологический процесс настолько быстро охватывает многие виды обмена, поэтому своевременная диагностика и терапия должна быть проведена в кратчайшие сроки.
Первым признаком заболевания у детей является ожирение. Жир откладывается в верхней части туловища. Лицо приобретает лунообразную форму, а цвет кожи – багрово-красный. У пациентов дошкольного возраста наблюдается равномерное распределение подкожной жировой клетчатки.
У 90% пациентов диагностируют задержку в росте. В сочетании с лишним весом это приводит к обезвоживанию организма. Отставание в росте характеризуется закрытием эпифизарных зон роста.
У детей, как и у взрослых, начинают расти волосы, хотя истинное половое созревание задерживается. У мальчиков такие симптомы связаны с задержкой в развитии яичек и полового члена, а у девочек – в нарушении функции яичников, гипоплазии матки, отсутствии набухания грудных желез и менструаций. Волосяной покров начинает поражать такие области тела, как спину, позвоночник, конечности.
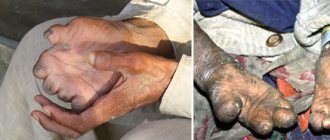
Характерным проявлением синдрома Кушинга считается нарушение трофики кожных покровов. Такой симптом выражается в образовании полос растяжения. Сосредотачиваются они, как правило, на нижней части живота, боках, ягодицах, внутренней поверхности бёдер. Эти полоски могут быть представлены как в единственном числе, так и во множественном. Их окрас – розовый и фиолетовый. Кожа при таком процессе становится сухой, тонкой, её очень легко поранить. Нередко тело ребёнка поражают гнойники, грибки, фурункулёз. Область груди, лица и спины имеет угревую сыпь. На кожных покровах туловища и конечностей образовываются лишаеподобные высыпания. Возникает акроцианоз. Кожные покровы на участке ягодиц сопровождаются сухостью, а на ощупь они холодные.
Синдром Иценко-Кушинга у детей
Болезнь Иценко-Кушинга чаще всего проявляется у детей в виде остеопороза костного скелета. В результате отмечается снижение массы костей. Они приобретают хрупкость, поэтому часто возникают переломы. Поражение наносится плоской кости и трубчатым. При возникновении перелома отмечаются свои клинические особенности: отсутствие или резкое снижение болевого синдрома на месте перелома. Во время заживления может образоваться достаточно больших размеров и продолжительно существующая мозоль.
Синдром Иценко-Кушинга вызывает патологические изменения относительно сердечно-сосудистой системы у детей. Проявляется это в виде гипертонии, нарушения электролитного обмена и гормонального сбоя. Повышенные показатели АД в таком случае являются обязательными. Это и есть стойкий и ранний симптом болезни. Показатели давления зависят от возраста пациента. Чем он младше, тем АД будет выше. Тахикардия диагностируется практически у всех пациентов.
У маленьких пациентов происходят расстройства неврологического и психического характера. Для таких симптомов свойственны следующие особенности:
- многоочаговость;
- стертость;
- различная выраженность;
- динамичность.
Нередко происходит нарушение психики. Это состояние проявляется в депрессивном настрое, возбуждении, нередко пациентов посещают суицидальные мысли. Когда синдром Кушинга достиг стойкой ремиссии, то все эти проявления быстро уходят.
У детей нередко диагностируют признаки стероидного диабета, течение которого происходит без ацидоза.
Симптомы синдрома Иценко-Кушинга
Симптомы синдрома Иценко-Кушинга представлены характерными изменениями внешности больных, пациенты с данной патологией имеют так называемую кушингоидную внешность. Лицо больного становится лунообразной формы, 90% пациентов страдают ожирением. Жировые отложения имеют неравномерный характер и локализируются на лице, шее, груди, животе и спине. Лицо приобретает багрово-красный цвет, в некоторых случаях с цианотичным оттенком, такое явление называется «матронизм». Даже в условиях отсутствия ожирения у тяжелых больных происходит характерное перераспределение подкожной жировой клетчатки.
Симптомы
Симптоматика, которая является характерной для синдрома Иценко-Кушинга, очень разнообразна. Самыми распространёнными признаками, указывающими на присутствие данной патологии, являются следующие изменения, а именно:
- Практически все больные страдают от лишней массы тела. Самыми распространёнными местами отложения жировых запасов является верхняя половина тела (шея, лицо, живот, спина). Нижние конечности у таких пациентов остаются неизменными и очень выделяются своей худобой относительно пропорций тела. В медицинской практике такое распределение жира, которое происходит по определённому типу имеет название – кушингоидное.
- Лицо человека сильно округляется и по внешнему виду очень напоминает луну. Естественный цвет лица изменяется и становится багряно-красным с цианотичным оттенком.
- Очень часто у людей возникает такой крайне неприятный и неестественный дефект – горб буйвола или бизона на шее.
- Кожный покров на наружной стороне ладони становится очень тонким и прозрачным.
- Прогрессирование болезни приводит к постепенной атрофии мускул, и как результат этому происходит развитие миопатии.
- «Скошенные ягодицы» и «лягушачий живот» — признаки, которое также являются характерными для данной патологии. Мускулы ягодиц и бёдер очень сильно теряют объёмы, а свисание живота происходит в следствие повышенной слабости брюшных мышц.
- При синдроме очень часто развивается грыжа белой линии живота.
- Кожный покров приобретает мраморный окрас, а сосуды на ней стают все более и более заметными. Из–за повышенной сухости дермы происходит постоянное её шелушение на определённых участках.
- Железы, отвечающие за производимость пота, начинают все активнее и активнее функционировать.
- На теле людей с данным явлением синяки появляются даже при малейшем повреждении. Это обусловлено повышенной ломкостью капилляров.
- На теле появляются растяжки, которые в основном локализируются в области плеч, живота, груди, бедер и ягодицы. Размер стрий может быть разнообразным и в некоторых случаях достигать 80 мм в длину и 20 мм в ширину.
- На кожном покрове появляется угревая сыпь и сосудистые звездочки.
- Одним из очень частых спутников данного синдрома является . Кости таких людей становятся тонкими и очень подверженными к переломам и различного рода деформациям.
- Когда данная патология возникает у детской категории населения, то малыши будут значительно ниже, нежели их одногодки. Это обосновывается замедленным развитием эпифизарных хрящей.
- Кардиомиопатия в комплексе с аритмией, сердечной недостаточность, а также с артериальной гипертензией может привести к смерти.
- Пациенты с данным диагнозом зачастую заторможены, страдают от депрессий и психозов. Кроме этого они склонны к суицидам.
- Преобладание ночного диуреза над дневным, а также увеличение количества урины приводит к развитию периферических отёков и развитию такого постоянного ощущения, как жажда.
- У мужчин данная патология может сопровождаться атрофией яичек, нарушением потенции и гинекомастией.
- На фоне постоянного угнетения иммунитета начинается развитие вторичного иммунодефицита.
- У женщин недуг может привести к нарушениям месячного цикла, серьёзным проблемам с зачатием, аменореи.
Изменения на коже
Изменения кожного покрова выражаются в мраморности кожи, подчеркнутом сосудистом рисунке, истончении, сухости, шелушении, участками региональной потливости. Процесс сочетания распада коллагена кожи и ожирение провоцирует появление полос растяжения (стрий). Стрии локализируются на коже живота, плеч, молочных желез, внутренней поверхности бедер, имеют фиолетовый или багрово-красный цвет и могут быть размером в несколько сантиметров. Нередко отмечается кожная сыпь по типу акне и многочисленные мелкие петехии. В некоторых случаях отмечается гиперпигментация в местах трения.
Теперь пойдем дальше.
Как определить?
Идём к врачу. Сначала к терапевту, дальше он даёт направление к эндокринологу. В свою очередь, эндокринолог назначает обследование:
- Анализы крови и мочи (общий и биохимия);
- МРТ (магнитно-резонансную томографию) головного мозга;
- МРТ и КТ (компьютерную томографию) органов брюшной полости;
- КТ органов грудной клетки;
- Гормональные тесты, специфические пробы крови на гормоны.
И затем, когда диагноз установится, назначается лечение.
Другие характерные симптомы
Синдром Иценко-Кушинга в 10-20% случаев сопровождается стероидным сахарным диабетом, не имеющим связи с заболеваниями поджелудочной железы. Такой вид диабета имеет достаточно легкое течение и устраняется при помощи специальной диеты и сахароснижающих препаратов.
В некоторых случаях развиваются периферические отеки, а также поли- и никтурия.
При длительном течении гиперкортицизма у мужчин могут развиться:
- признаки феминизации;
- снижение либидо и потенции;
- атрофия яичек;
- гинекомастия.
У женщин гиперандрогения может спровоцировать:
- вирилизацию;
- гипертрихоз;
- гирсутизм;
- аменорею;
- нарушение менструального цикла;
- бесплодие.
Как проявляет себя заболевание?
Симптомы синдрома Иценко-Кушинга
Синдром Кушинга у каждого пациента проявляется по-своему. Причина в том, что организм определённого человека по-своему реагирует на этот патологический процесс. Выделяют следующие самые распространённые симптомы:
- прибавка в весе;
- слабость, утомляемость;
- избыточное оволосение;
- остеопороз.
Прибавка в весе
Очень часто симптомы болезни Кушинга проявляются в быстром увеличении веса. Такой прогноз отмечается у 90% пациентов. При этом жировые прослойки откладываются на животе, лице, шее. Руки и ноги, наоборот, становятся худыми.
Атрофия мышечной массы заметна на плечах и ногах. Такой процесс вызывает у пациента симптомы, связанные с общей слабостью и быстрой утомляемостью. В комбинации с ожирением такое проявление болезни вызывает значительные трудности для пациента во время осуществления физических нагрузок. В определённых ситуациях человека могут поражать боли, если он встаёт или приседает.
Истончение кожи
Подобный симптом при синдроме Кушинга возникает довольно часто. Кожные покровы приобретают мраморный оттенок, лишнюю сухость и имеют участки локального гипергидроза. У пациента присутствует синюшность, а порезы и раны очень долго заживают.
Избыточное образование волос
Такие симптомы часто посещают женщину, у которой диагностируют болезнь Иценко-Кушинга. Волоски начинают образовываться на груди, верхней губе и подбородке. Причина такого состояния заключается в ускоренном производстве надпочечниками мужских гормонов – андрогенов. У женщины помимо этого признака наблюдают нарушение менструации, а у мужчин импотенцию и снижение либидо.
Остеопороз
Остеопороз
Эта патология диагностируется в 90% случаях у пациентов с синдромом Кушинга. Проявляется остеопороз болевым синдромом, который поражает кости и суставы. Не исключено образование спонтанных переломов рёбер и конечностей. Если болезнь Иценко-Кушинга поражает детский организм, то наблюдается заметное отставание ребёнка в развитии роста.
Кардиомиопатия
При синдроме Кушинга это состояние поражает пациента очень часто. Возникает кардиомиопатия, как правило, смешанного типа. Влияет на её формирование артериальная гипертензия, электролитные сбои или катаболические эффекты стероидов. У человека отмечают такие симптомы:
- нарушение ритмичности сердца;
- высокие показатели кровяного давления;
- сердечная недостаточность.
Помимо представленных симптомов Синдром Кушинга может вызвать такую патологию, как сахарный диабет. Его определяют в 10–20% случаев. Регулировать уровень сахара в крови можно при помощи специальных медикаментов.
Относительно нервной системы происходят такие проявления:
- заторможенность;
- депрессия;
- эйфория;
- плохой сон;
- стероидный психоз.
Диагностика синдрома Иценко-Кушинга
При наличии подозрений на синдром Иценко-Кушинга, а такие подозрения возникают после осмотра больного и определения типичных изменений внешности, показано проведение ряда клинических и биохимических анализов биообразцов крови и мочи. С целью поиска первопричины данной патологии пациенту показано проведение топографических исследований, а также КТ и МРТ определенных зон.
Важным моментом диагностики сиптомокомплекса Иценко-Кушинга является исключение экзогенного поступления глюкокортикоидов (в том числе внутрисуставного и ингаляционного).
Для подтверждения данного заболевания необходимо выполнение следующих тестов:
- определение уровня экскреции кортизола в суточной моче: наличие увеличения выделенного кортизола в 3-4 раза по сравнению с нормой, подтверждает достоверность диагноза синдрома Иценко-Кушинга;
- проведение малой дексаметазоновой пробы, суть которой заключатся в определения уровня кортизола после приема дексаметазона. Для проведения данной пробы пациенту сначала необходимо определить уровень кортизола в первый день в 8-9 часов утра, затем в 24 часа этого же дня принять дозу дексаметазона, а на следующий день в 8-9 часов утра снова определяется уровень кортизола. В норме прием дексаметазона способствует снижению уровня кортизола более чем в половину, у пациентов с синдромом Иценко-Кушинга такая реакция не происходит.
Исследования биохимических показателей мочи при симптомокомплексе Иценко-Кушинга, определяют повышенное содержание 11-оксикетостероидов (11-ОКС) и снижение уровня 17-оксикетостероидов (17-ОКС). В крови отмечается гипокалиемия, увеличение уровня эритроцитов, холестерина и гемоглобина. Также лабораторные анализы могут показать наличие осложнений (стероидный сахарный диабет, электролитные сдвиги).
Для определения локализации первопричины больному показано проведение КТ, МРТ гипофиза, надпочечников и сцинтиографии надпочечников.
С целью выявления осложнений гиперкортицизма (перелома ребер, позвонков вследствие остеопороза) проводится рентгенологичекое исследование или КТ позвонков и грудной клетки.
Прогноз синдрома Кушинга
При отсутствии необходимого и своевременного лечения вероятность летального исхода составляет 40-50% всех случаев синдрома Кушинга. Это происходит из-за необратимых изменений в организме пациента.
Если имеют место злокачественные новообразования при синдроме Кушинга, ставшие причиной данного состояния, то прогноз не может порадовать. Лишь в 20-25% случаев, после проведения операции и соответствующего послеоперационного лечения, возможен более-менее положительный результат.
Если опухоль при синдроме Кушинга имела доброкачественную природу, то после ее оперативного иссечения, положительная динамика наблюдается почти в 100% случаев.
Осложнения синдрома Иценко-Кушинга
Длительное отсутствие терапии при хроническом течении синдрома Иценко-Кушинга может спровоцировать смертельный исход больного по причине осложнений в виде инсульта, декомпенсации сердечной деятельности, сепсиса, хронической почечной недостаточности, тяжелого пиелонефрита, остеопороза с наличием множественных переломов позвоночника и ребер.
Пониженная резистентность к инфекциям при гиперкортицизме нередко становится предрасполагающим фактором к развитию флегмоны, фурункулеза, грибковых и нагноительных поражений кожи.
При синдроме Иценко-Кушинга может развиться неотложное состояние адреналового (надпочечникового) криза, который проявляется в виде артериальной гипотензии, тошноты, рвоты, нарушения сознания, болей в животе, гиперкальциемии, гипогликемии и метаболического ацидоза.
Как правило, мочекаменная болезнь при гиперкортицизме связана с остеопорозом и гиперсекрецией, с мочой фосфатов и кальция, которые способствуют образованию фосфатных и оксалатных камней в почках.
Синдром Иценко-Кушинга при беременности может спровоцировать выкидыш или осложненные роды.
Осложнения при синдроме Кушинга
Осложнения симптомов синдрома кушинга у женщин:
- перехождение процесса и симптомов в хроническую форму. Без квалифицированного медицинского лечения у женщины симптомов синдрома Кушинга это часто является причиной летального исхода. Хронический процесс чреват инсультами, сбоями деятельности сердца, серьезными нарушениями в позвоночнике.
- надпочечниковый или адреналиновый криз проявляется такими симптомами, как рвота и боли в области живота, снижение сахара в крови, повышенное артериальное давление и расстройство сознания.
- грибковые образования, фурункулы и флегмоны, различные процессы гнойного характера – все это может быть из-за снижения сопротивляемости организма к различного рода инфекциям.
- симптомы мочекаменной болезни у женщины из-за повышенного вывода кальция и фосфатов из организма вместе с мочой.
Лечение синдрома Иценко-Кушинга
Тактика лечения ятрогенной (медикаментозной) формы синдрома Иценко-Кушинга заключается в постепенной отмене глюкокортикоидов и назначении вместо них других иммунодепрессантов.
Наличие эндогенной природы синдрома гиперкортицизма подразумевает лечение препаратами, подавляющими стероидогенез (хлодитан, митотан, кетоконазол, аминоглютетимид).
Если диагностировано новообразование гипофиза надпочечников, целесообразно хирургическое лечение, в случае невозможности удаления опухоли выполняется одно- или двусторонняя адреналэктомия (удаление надпочечников) либо проводится курс лучевой терапии гипоталамно-гипофизарной области. Для усиления эффекта и минимизации рецидивов, лучевую терапию часто проводят в комплексе с медикаментозным и хирургическим лечением. Если у больных с синдромом Иценко-Кушинга не визуализируется аденома гипофиза, показано применение протонотерапии на область гипофиза.
Помимо основных терапевтических мероприятий, пациентам с синдромом Иценко-Кушинга назначают симптоматическое лечение. Симптоматическая терапия заключается в назначении мочегонных, гипотензивных, сахароснижающих препаратов, бисиммуляторов, иммуномодуляторов, сердечных гликозидов, седативных препаратов или антидепрессантов, лекарственной терапии остеопороза, витаминотерапии.
Принцип послеоперационного лечения больных с хронической надпочечниковой недостаточностью, перенесших операцию по удалению надпочечников, заключается в пожизненной заместительной гормонотерапии.
Беременность при синдроме Кушинга
Прогноз вынашиваемости беременности в совокупности с такими симптомами крайне неблагоприятный. Очень часто беременность самопроизвольно обрывается уже на самых ранних сроках или же случаются роды раньше времени. Плод сильно отстает в развитии, из-за чего и возможна его смерть в этот период.
Невынашиваемость беременности связана с надпочечниковой недостаточностью у эмбриона из-за такой же патологии у матери.
Можно с уверенностью назвать беременность фактором развития осложнений симптомов данного синдрома у женщины. Это опасно настолько, что может возникнуть непосредственная угроза жизни пациентки.
Если все же беременность протекает согласно нормам, очень важно постоянно наблюдаться у специалистов и получать курсы симптоматической терапии для поддержания состояния будущей роженицы.
Степени течения болезни Кушинга
Форм, стадий или типов синдрома нет, болезнь Кушинга делится на три степени клинического течения. Степени таковы:
- легкой степени характерны умеренно выраженные симптомы: остеопороз может отсутствовать, менструальная функция сохранена;
- средняя степень имеет ярко выраженные симптомы, однако каких-либо осложнений нет;
- при тяжелой степени развиваются осложнения: атрофия мышц;
- гипокалиемия – низкая плотность ионов калия в крови;
- гипертоническая нефропатия – поражение мелких почечных артерий при артериальной гипертензии;
- тяжелые психические расстройства – группа заболеваний, которым характерны осложнения течения и терапии.
Помимо степеней существует два течения болезни Иценко-Кушинга:
- прогрессирующее. Характеризуется стремительным (в течение 7 месяцев) нарастанием симптоматики и осложнений;
- торпидное. Патологические изменения постепенно формируются на протяжении 10 лет.
Профилактические меры
Профилактика заболеваний эндокринной системы, в частности болезни Иценко-Кушинга, заключается в соблюдении правильного режима питания, назначенных врачом диет, ограничении серозных физических нагрузок и эмоциональных стрессов. Для того чтобы вовремя обнаружить проблему и начать с ней эффективно бороться, нужно время от времени проходить полноценное обследование. Такие редкие заболевания, как болезнь Иценко-Кушинга, очень опасны для здоровья, и чем быстрее начать лечение, тем больше шансов у больного на возвращение к нормальному образу жизни.
Диагностика
При диагностике недуга применяется ряд скрининговых тестов:
- Исследование мочи. Суточная экскреция кортизола.
- Дексаметазоновая проба (малая). Выявление кортизола в кровяной сыворотке поэтапно — до и после употребления дексаметазона.
- Дексаметазоновая проба (большая). Отличается от предыдущего способа лишь дозировкой препарата.
- МРТ (необходимо для вычисления аденомы гипофиза).
- МРТ (либо КТ) надпочечников.
- Позвоночная рентгенография. Благодаря ей можно диагностировать предполагаемые осложнения синдрома. В частности, выявляются компрессионные переломы.
- Биохимическое исследование. Необходимо для диагностики сахарного диабета (стероидного) и электролитных нарушений.
Альтернативные методы лечения
Кроме медикаментозной терапии и хирургического вмешательства могут применяться некоторые альтернативные методы лечения синдрома и лечения болезни Иценко-Кушинга. К ним относятся:
- питание;
- лечение народными средствами;
- физические упражнения.
Питание
При синдроме Кушинга в крови повышается уровень кортикостероидных гормонов, вызывающих явные изменения в работе различных тканей и органов. Диета не сильно повлияет на продуцирование кортизола и других гормонов, но недооценивать правильное питание не стоит. Четкое соблюдение режима питания поможет нормализовать и регулировать обмен веществ.
В рационе не должно быть много насыщенных жирных кислот (маргарин, майонез, масло), вместо этого стоит увеличить продукты, с содержанием витамина D (яйца, твердый сыр, кисломолочные продукты). Также необходима пища, содержащая кальций (творог, молоко, кунжут, зелень).
При ожирении лучше уменьшить потребление соли, животных жиров и жидкости. Крепкий чай, спиртные напитки и кофе нужно полностью исключить, и заменить на легкие супы, отварное мясо, каши. При стероидном диабете рекомендуется потреблять больше белков, уменьшить долю углеводов и жиров.
Народные средства
Для вспомогательной терапии синдрома Кушинга применяется лечение народными средствами. Прежде чем обращаться к народной медицине, необходимо знать все о патологии: что это такое, причины, факторы и какие могут быть осложнения. К средствам относятся:
- Сок облепихи. Употреблять в чистом виде по 50 мл за 1 час до приема пищи три раза в сутки. Обволакивающее свойство защищает слизистую желудка от воздействия желудочного сока и устраняет симптоматику язвенной болезни;
- Липовый мед. 1 столовую ложку продукта растворить в стакане теплой воды и пить по три стакана в течение дня;
- Чесночный настой. Полезен при стероидном диабете, средство способствует снижению уровня сахара. Необходимо зубчики чеснока мелко натереть, залить кипятком и оставить настаиваться на 30 минут. Употреблять по половине стакана три раза в день небольшими глотками;
- Настой плодов рябины. Столовую ложку сушеных плодов залить стаканом кипятка. Оставить настаиваться, после пить три раза в день по половине стакана.
Упражнения
Физические упражнения полезны при синдроме и болезни Кушинга. Рекомендуется регулярно выполнять легкие физические нагрузки, они помогают снять стресс, сбросить лишний вес и увеличить правильный объем мышечной массы. Наиболее эффективным способом является йога, которая балансирует метаболизм, иммунитет и уровень гормонов.
Причины возникновения
Первичными причинами возникновения синдрома Иценко-Кушинга являются гиперпродуцирование адренокортикотропного гормона и внезапно сформировавшиеся кортикотрофные гипофизарные аденомы. Это приводит к явным эндокринным и гипоталамическими нарушениям. К основным причинам синдрома относятся:
- Микроаденома гипофиза – это доброкачественное железистое образование, не превышающее по размеру 10 мм. Опухоль влияет на увеличение уровня адренокортикотропного гормона в организме. По мнению эндокринологов именно эта причина является основной для развития синдрома. Патологические симптомы появляются в 83% случаев;
- Аденоматоз коры надпочечников, аденокарцинома и аденомы приводят к прогрессированию синдрома и болезни Иценко-Кушинга в 19%. Разрастания опухоли приводят к нарушению нормального строения и работы коры надпочечников;
- Кортикотропинома легких, щитовидной, предстательной, поджелудочной железы, яичников и других органов. Из-за опухоли развивается патологический синдром в 2% от всех случаев. Кортикотропинома вырабатывает кортикотропный гормон, который вызывает гиперкортицизм;
- Нарушенный процесс секреции биологически активных компонентов;
- Из-за чрезмерной выработки кортизола возникает катаболический эффект, то есть распадаются белковые структуры мышц, кожных покровов, костей, внутренних органов и др. Постепенно такое состояние приводит к атрофии и дистрофии тканей;
- Усиленное всасывание кишечником глюкозы вызывает возникновение стероидной формы диабета;
- Нарушение жирового обмена. Данному состоянию характерно чрезмерное отложение жира на определенных участках тела и истощения на других, по причине разной восприимчивости к глюкокортикоидам;
- Слишком высокий уровень кортизола влияет на почки, результатом чего являются электролитные расстройства (гипернатриемия и гипокалиемия), повышение давления и нарушение процессов дистрофии в мышечных тканях;
- Длительный прием препаратов, в составе которых присутствуют глюкокортикоиды или адренокортикотропный гормон.
Сердечная недостаточность, кардиомиопатия и аритмия развивается из-за поражения гиперкортицизмом сердечной мышцы. Кортизол угнетает иммунитет, поэтому синдром Кушинга у детей провоцирует возникновение различных инфекционных заболеваний.
Провоцирующие факторы к возникновению синдрома Иценко-Кушинга
Любые патологии в железах способны изменить внешность человека, угнетать репродуктивную функцию, оказывать негативное влияние на состояние кровеносных сосудов и сердца. Поэтому специалисты особо тщательно исследуют новые сведения о патогенезе, причинах и провоцирующих факторах синдрома Иценко-Кушинга. Факторы, приводящие к возникновению синдрома таковы:
- воспалительный процесс в паутинной мозговой оболочке. Сопровождается формированием спаек (арахноид);
- черепно-мозговые травмы, сотрясения мозга;
- энцефалит – воспаление структур мозга, вызванное патогенными микроорганизмами или активностью клещей;
- менингит – воспаление оболочек головного и спинного мозга;
- наследственность;
- сильная интоксикация организма;
- поражение центральной нервной системы.
Синдром Кушинга может иметь прогрессирующее течение с проявлением всех симптомов в течение года, или же постепенное с нарастанием симптоматики от 2-х до 10 лет.
Что это за болезнь?
Болезнь Иценко-Кушинга — нейроэндокринное заболевание, характеризующееся повышенной продукцией гормонов коры надпочечников.
Гипофиз вырабатывает в избытке АКТГ (адренокортикотропный гормон), отвечающий за работу надпочечников. Такие сбои становятся причиной увеличения размеров надпочечников, а они, в свою очередь, усиливают выработку гормонов кортикостероидов, что в итоге и провоцирует развитие патологического состояния.
Симптоматика болезни описывалась Харви Кушингом (нейрохирург из Америки) и Николаем Иценко (невропатолог из Украины). Отсюда и название заболевания. Сегодня все их заметки подтверждаются фактами.
Болезнь проявляется из-за сбоев в гипоталамо-гипофизарной системе. Иценко считал, что все сбои происходят в гипоталамусе, который отвечает за слаженную работу эндокринной и нервной систем. А вот американец говорил, что все это последствия развития новообразования, затронувшего гипофиз.
Когда болезнь Иценко-Кушинга развивается, его первый признак – гормональные нарушения. Они начинаются с того, что гипоталамус получает нервные импульсы непонятного генеза, после чего в клетках начинается усиленная выработка веществ, которые высвобождают адренокортикотропный гормон в гипофизе.
Гипофиз, реагируя на такую стимуляцию, выбрасывает в кровь в избытке АКТГ, что негативно сказывается на функциях надпочечников, происходят сбои в обменных процессах.
Патологию чаще диагностируется у женщин, нежели у мужчин. Самый опасный возраст – 20-40 лет, но может возникнуть у стариков, детей, подростков во время полового созревания.
Основные симптомы и признаки
Внешний вид пациента как с поражением гипофиза, так и того человека, история болезни которого повествует о злокачественной опухоли коры надпочечников, практически одинаков. Признаки говорят главным образом о вредном действии повышенного уровня гормонов, но ничего не могут подсказать об источнике. Наиболее характерные симптомы следующие:
- Особая форма ожирения: его много на груди, животе, лице и шее, а руки и ноги тоненькие.
- Лицо лунообразное, с неестественным румянцем «хоббита», часто багрово-синюшное, такая же окраска спины.
- Люди с гиперкортицизмом имеют атрофию мышц ног и плечевого пояса, живота, поэтому руки и ноги тонкие, больным трудно вставать и приседать, а живот похож на лягушачий. Слабость мышц приводит к частому появлению грыж.
- Чрезвычайно характерна сухая, шелушащаяся кожа, ее сосудистый рисунок «бросается в глаза» в виде мраморности, нарушения салоотделения, акне и гиперпигментации. Усиливается выделение пигмента там, где кожа подвергается истиранию: на воротнике, локтях, животе (в проекции ремня).
- Обязательно заметны багровые полосы – стрии − вплоть до фиолетового оттенка на животе, бедрах, на плечах.
- К основным симптомам тяжелой болезни и синдрома относят остеопороз (патологические переломы позвонков, шейки бедра).
- Электролитные изменения в плазме крови приводят к кардиомиопатии, которая проявляется тяжелыми нарушениями ритма, развивается артериальная гипертензия.
- Развивается такой симптом, как сопутствующий «стероидный диабет» с гипергликемией.
- Поскольку с кортикостероидами также секретируются андрогены (тестостерон), то у женщин возникает гирсутизм (мужской рост волос), тормозятся месячные с развитием аменореи. Но у мужчин сексуальная функция также не улучшается: возникает импотенция и снижение либидо.
К этим тяжелым симптомам можно прибавить выраженное снижение иммунитета: присоединяются гнойные процессы, снижается заживляемость ран, появляются трофические язвы. У пациентов возникают постоянная слабость и недомогание, вегетативные расстройства и депрессия либо, напротив, эйфория.
О диагностике
Чтобы диагностировать оба этих состояния и отделить их друг от друга, проводят обследование, которое начинается с малой дексаметазоновой пробы. Пациенту по особой схеме вводится дексаметазон, а затем исследуется кровь. У здорового человека будет снижаться уровень кортизола плазмы, а у больного − нет.
Это говорит о том, что у пациента в наличии есть один из вариантов синдрома гиперкортицизма. Затем проводится большая проба. Этот метод позволяет разграничить болезнь Кушинга от вторичного гиперкортицизма. Эти пробы отличаются дозировкой – при большой пробе доза выше. Если в анализе крови кортизол после введения дексаметазона снизился, то виноват гипофиз, а если нет – то надпочечники.
Затем проводится топическая диагностика: МРТ определяет аденому гипофиза при болезни Кушинга, проводится томография надпочечников, легких, в поиске эктопических очагов. Диагноз является окончательным, если выявлен не только источник синтеза гормонов, но и выставлены сопутствующие диагнозы (стероидный диабет, остеопороз) и т. д.
Классификация
В медицине принято классифицировать это заболевание по течению и форме. Форма может быть легкой, средней и тяжелой. Умеренное выражение симптомов характерно для легкой формы заболевания Иценко-Кушинга. Болезнь в этом случае может несильно влиять на менструальный цикл. При средней форме все симптомы четко выражены, а тяжелая сопровождается еще и осложнениями, к которым относятся психические расстройства, мышечная слабость, гипертония почек, атрофия мышц.
Течение этого заболевания эндокринной системы может быть торпидным или прогрессирующим. В первом случае патология развивается постепенно, во втором — быстро, в течение нескольких месяцев.
Органы дыхания и пищеварения
Эндокринная система человека тесно сотрудничает с другими органами, поэтому развившиеся в ней заболевания негативно отражаются на состоянии всего организма. Возможно диагностирование пневмонии, бронхита и туберкулеза. Причиной их развития являются снижение реактивности организма и проблемы, связанные с нарушениями углеводного обмена.
Болезнь Иценко-Кушинга провоцирует возникновение заболеваний органов пищеварения. Это хронический гастрит, частые болевые приступы в подложечной области, изжога. Иногда встречаются гастродуоденальные язвы или желудочное кровотечение. Нарушаются холестеринэстерифицирующая, галактозофиксирующая, синтетическая и антитоксическая функции печени.
Лечение
Лечение синдрома Иценко Кушинга проводят после определения причин, вызвавших заболевание, при этом могут назначить блокаторы синтеза АКТГ и симптоматическую терапию, направленную на уменьшение нарушений обменных процессов. Симптоматическая терапия при синдроме Иценко Кушинга включает назначение:
- гипотензивных препаратов;
- противодиабетических средств;
- сердечно-сосудистых лекарств;
- иммуномодуляторов;
- мочегонных;
- седативных;
- витаминов.
Важную роль в лечении таких пациентов играет диета и правильное питание.
При обнаружении опухолей надпочечников, гипофиза, гипоталамуса по мере возможности прибегают к хирургическому лечению. Операция при синдроме Иценко Кушинга, при которой удаляют надпочечник с одной или с двух сторон, называется адреналэктомией. После оперативного удаления надпочечников, требуется назначение гормональной заместительной терапии.
При обнаружении новообразований в области гипофиза и гипоталамуса применяются методы лучевой терапии, которую комбинируют с оперативным вмешательством.
Диагностика и постановка диагноза
Дифференциальная диагностика заболевания Иценко-Кушинга и синдрома Кушинга проводится с использованием пробы с дексаметазоном и метопироном. В течение суток перед приемом метопирона у больного собирают мочу для того, чтобы определить содержание 17-ОКС. Потом на протяжении двух суток каждые 2 часа принимают внутрь метапирон. Он обладает способностью блокировать в коре надпочечников фермент 11-Р (гидроксилазу) избирательно. В результате биосинтез кортикостерона, альдостерона и кортизола постепенно нарушается. Уменьшение уровня кортизола в крови ведет за собой повышение секреции АКТГ. Прием метопирона активизирует гипоталамо-гипофизарную систему, вследствие чего повышается экскреция 17-ОКС с мочой.
Диагностировать болезнь Иценко-Кушинга можно в результате осмотра. О наличии заболевания свидетельствуют локализация жира, атрофичные ягодицы, тонкие конечности, стрии красновато-фиолетового оттенка на коже молочных желез, бедер, живота, плеч, высокие показатели диастолического и систолического артериального давления. Могут использоваться и дополнительные методы.
Болезнь Иценко-Кушинга: причины
Предпосылки патологии выявить достаточно сложно. Но специалистам удалось систематизировать основные причины, которые могут спровоцировать отклонение:
- травмы в области черепа;
- инфекции, поразившие мозг;
- длительные психические нарушения;
- аденома гипофиза (его передней части);
- гормональные перестройки в организме;
- интоксикация.
Любой из приведенных факторов способен стать толчком к сбою в слаженной работе: гипоталамус – гипофиз – надпочечники.
В данном случае отмечаются:
- нарушения в организме жирового обмена;
- сбои в функционировании яичников;
- признаки остеопороза;
- артериальная гипертензия.
При наличии данных нарушений повышается активность надпочечников, они продуцируют избыточное количество гормонов, что влияет на метаболизм (белковый и углеводный).
Прогноз
Прогноз зависит от характера опухоли – доброкачественная или злокачественная. Если у пациента присутствует доброкачественная кортикостерома, то последующий прогноз положительный, но при этом функционирование здорового надпочечника склонно к полному восстановлению лишь у 85% пациентов. В общем, прогноз зависит от причин, наличия, степени выраженности обострений, своевременной диагностики и лечения. Пациенты должны находиться под наблюдением эндокринолога. Болезнь и синдром не одно и то же, поэтому специалисты учитывают все отличия между причинами, и симптоматикой.