Псориатическим артритом называется воспалительная патология, поражающая суставы. Его ведущие клинические проявления — артралгии, боли в позвоночнике и мышцах, формирование бляшек на коже, последующая деформация тел позвонков, костных, хрящевых суставных структур. Лечение псориатического артрита — консервативное с использованием препаратов различных клинико-фармакологических групп, проведением физиотерапевтических мероприятий, ЛФК.
Псориатическая артропатия: что это такое?
Псориатический артрит — это заболевание хронического характера, в ходе которого происходит поражение периферических, а в некоторых случаях и более крупных суставов.
Недуг развивается на фоне псориаза, а иногда является предвестником появления кожной сыпи. Болезни подвержены люди всех возрастных категорий. Количество больных женщин несущественно преобладает над пораженными недугом представителями сильного пола.
Нередко больные путают симптоматику псориатического артрита с признаками ревматоидного. На самом деле перечисленные заболевания проявляются немного по-разному. Симптоматика псориатического артрита в отличие от второго заболевания появляется достаточно быстро.
Он поражает межфалагновые суставы, а после — пястно-фаланговые. Поражения тканей, возникающие под воздействием псориаза, являются более тяжелыми, чем те, появление которых провоцирует ревматоидный артрит.
Из-за схожести симптомов самостоятельно ставить диагноз и выбирать вариант лечения не следует. С этой целью лучше обратиться к доктору.
Методы лечения
На вопрос о том, излечим ли псориатический артрит, правильнее ответить отрицательно. Однако современные достижения медицины помогают врачам предотвращать дальнейшее прогрессирование процесса. В некоторых случаях возможно даже частичное восстановление функции суставов.
Как лечить псориатический артрит у конкретного пациента должен решать доктор после полного обследования и изучения анамнеза.
Медикаментозная терапия
При поражении суставов и псориазе лечение не специфическое, оно направлено на:
- замедление прогрессирования заболевания;
- устранение острых симптомов;
- нормализацию функции опорно-двигательного аппарата;
- уменьшение воспалительных и иммунных реакций.
Применение лекарственных препаратов является ведущей методикой лечения псориатического артрита. Для этого используют различные группы активных веществ.
Противовоспалительные
Нестероидные препараты (ибупрофен, диклофенак) принимают для того, чтобы уменьшить проявления воспаления, а также болевые ощущения и связанные с этим ограничения подвижности. Одновременно становится меньше и отечность в области изменений.
Глюкокортикостероиды
Гормональные препараты способны быстро устранить основные симптомы псориатического артрита. Так как при системном их использовании существует опасность развития негативных реакций, их можно вводить непосредственно в полость сустава.
Метотрексат
Метотрексат при псориатическом артрите является наиболее часто назначаемым системным препаратом. Несмотря на это, окончательных исследований, доказывающих его эффективность, до сих пор нет. Стандартная доза составляет 15-20 мг в течение недели. Однако пациентам, получающим подобную терапию, следует постоянно контролировать функции печени и почек. В случае же выявления значительных отклонений, необходимо снизить дозу или полностью отменить препарат. При вовлечении в процесс позвоночника и развитии анкилозирующего спондилита, метотрексат обладает низкой эффективностью.
Сульфасалазин
Сульфасалазин обладает противовоспалительным и антибактериальным действием и чаще назначается при ревматоидном артрите. Однако после проведенных не так давно клинических испытаний, было одобрено назначение этого препарата и при псориазе. Сульфасалазин при псориатическом артрите назначают обычно в дозе 2 г. Принимать его нужно длительно. Но в связи с наличием большого количества побочных эффектов, в частности со стороны кишечника, а также отсутствием эффективности при поражении позвоночника, вопрос о назначении этого лекарства должен решаться в индивидуальном порядке.
Ингибиторы фактор некроза опухоли
При лечении псориатического артрита лекарствами наибольшую эффективность показали представители веществ, ингибирующих рост опухоли (адалимумаб, этанерцепт, инфликсимаб). Эта терапия воздействует на патогенетические механизмы, то есть не просто устраняет симптомы заболевания, но и противостоит главным его причинам. Основным неудобством этой методики является инъекционное введение лекарства, но большинство пациентов относятся к этому нормально, так как они ощущают явное улучшение состояния.
Циклоспорин
Циклоспорин при псориатическом поражении принимают по 3 мг в сутки. Этот препарат замедляет изменения, происходящие в костной и хрящевой ткани, что подтверждается рентгенологически.
Лефлуномид
Лефлуномид оказывает положительное действие на течение заболевания, уменьшая артралгии и припухлость в области суставов, а также замедляет разрушение костей. Это, несомненно, улучшает качество жизни пациента. Принимают его в дозе 100-20 мг в сутки.
Физиотерапия
На фоне псориаза лечение артрита с использованием физиотерапевтических процедур в ряде случаев бывает весьма эффективным. Чаще всего применяют следующие методики:
- лазерное облучение крови;
- ПУВА-терапию;
- магнитотерапию;
- электрофорез с применением глюкокортикостероидов;
- фонофорез;
- лечебную физкультуру.
Диета
Диета при псориатическом артрите суставов играет важную роль в терапии заболевания, так как помогает закрепить результаты, достигнутые путем медикаментозного воздействия. Довольно значимым условием нормализации состояния является поддержание в организме щелочной среды, так как в противном случае высока вероятность развития обострения заболевания.
Питание при псориатическом артрите необходимо осуществлять по следующим правилам:
- отказ от алкогольной продукции;
- исключение возможных аллергенов, что осуществляется в индивидуальном порядке;
- прием пищи небольшими порциями;
- отказ от копченых блюд, консервантов, острых и соленых продуктов;
- запрещено употреблять цитрусовые;
- ограниченный прием легкоусвояемых углеводов;
- увеличение объема кисломолочных продуктов, злаков, овощей, бобовых;
- заменить сливочное масло растительным.
Вместе с тем, диета при псориатическом артрите должна быть низкокалорийной, так как при избыточном весе увеличивается нагрузка на суставы. Это приводит к усилению болевых ощущений, а также деформации и появлению других симптомов. Так как большинство физических нагрузок противопоказано при серьезных внутрисуставных изменениях, единственным шансом пациентов на устранение избытка веса является правильное питание.
Классификация
Псориатический артрит может проявляться по-разному, поражая суставы разных зон. По этой причине для простоты диагностики и выбора предписаний специалисты разработали отдельную классификацию, включающую возможные варианты болезни.
В числе вариантов болезни выделяют следующие виды недуга:
- артрит дистальных межфаланговых суставов. В этом случае происходит поражение суставов, расположенных именно в этой зоне;
- олигоартрит и полиартрит. В первом случае происходит воспаление одного сустава, а во втором — недуг синхронно поражает более пяти суставов;
- спондилоартрит (спондилит). При таком виде болезни происходит воспаление и уменьшение подвижности позвоночника;
- мутилирующий суставной псориаз. Это заболевание сопровождается разрушением костной ткани, в результате чего происходит уменьшение длины пальцев;
- симметричный полиартрит. Симптоматика этого вида болезни очень похожа на признаки ревматоидного артрита.
Помимо перечисленных выше видов заболевания, основанных на особенностях развития болезни, различают три формы недуга: легкую, среднюю, тяжелую.
Здоровая рука и псориатический артрит
Также специалисты выделяют 4 стадии псориатического артрита:
- 1 стадия (работоспособность больного сохраняется);
- 2 стадия (происходит утрата работоспособности);
- 3 стадия (подвижность больного нарушается, в результате чего он не может ухаживать за собой);
- 4 стадия (практически полная утрата подвижности, которая сопровождается отмиранием мышечной ткани).
Из-за такого разнообразия вариантов недуга поставить пациенту точный диагноз может только специалист.
Диагностика заболевания
Для постановки точного диагноза при подозрениях на псориатический артрит врач проводит опрос и осмотр пациента, а также назначает следующую диагностику:
- общий и биохимический анализ крови;
- рентгенографию;
- тест крови на ревматоидный фактор.
Чтобы убедиться, что заболевание не оказало негативного воздействия на сердце, проводят электрокардиограмму. При необходимости врач может назначить проведение артрокопии и пункции. Обязательно следует проводить дифференциальную диагностику с болезнью Рейтера и Бехтерева, подагрой, инфекционно-аллергическим и ревматоидным поражением суставов.
Причины поражения суставов при псориазе
Псориаз относится к числу аутоиммунных заболеваний, при котором происходит сбой в работе нервной системы и иммунитета. По сути, иммунная система выступает в роли защитного щита, способного обеспечить человека надежным барьером от всевозможных вредоносных агентов.
В идеале иммунитет уничтожает опасные для организма клетки, за счет чего мы сохраняем здоровье. При псориазе в работе этой системы происходит сбой, в результате чего организм начинает атаковать и уничтожать собственные клетки.
Итогом становятся не только очаги на кожных покровах, но и разрушенные суставы.
Описанный процесс могут усугублять следующие обстоятельства:
- чрезмерные физические нагрузки;
- постоянное ощущение стресса (вызывает сбои в работе иммунной системы);
- травма на ранней стадии развития болезни;
- генетическая предрасположенность;
- перенесенные инфекции различной природы.
С целью профилактики развития недуга негативных факторов лучше избегать или же держать их под полным контролем.
Профилактика заболевания
Первичной профилактикой псориатического артрита становится только регулярное обследование у врача при наличии в анамнезе случаев семейного псориаза. А вот предупредить обострение воспалительной патологии можно различными способами.
Соблюдение гигиены кожи
Часто для предупреждения обострения артрита достаточно не допускать кожных клинических проявлений псориаза. Для этого следует использовать гигиенические средства без отдушек, консервантов, стабилизаторов. Врачи рекомендуют больным псориазом при проведении водных процедур применять гель, мыло, пенку, предназначенные для детей. Они хорошо увлажняют кожу, не провоцируют ее раздражение.
Диета
Из рациона необходимо исключить пасленовые, цитрусовые, бобовые, щавель, жирное мясо. Следует отказаться от полуфабрикатов, фастфуда, кофе, газированных напитков, особенно сладких. Ежедневное меню больного псориазом должно состоять из молочнокислых продуктов, разрешенных свежих овощей и фруктов, постного мяса, рыбы, каш из злаков.
Отказ от вредных привычек
Этиловый спирт, никотин, табачные смолы негативно воздействуют не только на все внутренние органы, но и на опорно-двигательный аппарат. При курении и злоупотреблении алкоголем особенно страдают кровеносные сосуды, в том числе коронарные. Ухудшение кровообращения еще больше осложняет течение псориатического артрита.
Соблюдение режима дня
Полноценный сон, занятия лечебной физкультурой и гимнастикой, ежедневные прогулки на свежем воздухе становятся отличной профилактикой суставной патологии. Врачи ЛФК также рекомендуют пациентам несколько раз в неделю заниматься плаванием, йогой, аквааэробикой, пилатесом.
Адекватная оценка стрессовых ситуаций
На групповых занятиях с психотерапевтом пациентов учат адекватно реагировать на конфликтные ситуации, чтобы не допустить стрессовых или депрессивных состояний. Именно они наиболее часто выступают в роли провоцирующих рецидивы псориаза факторов.
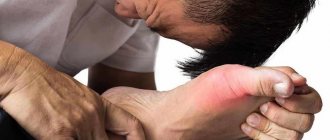
Симптомы артропатии
Как правило, симптомы артрита проявляются уже тогда, когда на коже сформировались воспаленные пятна. Однако примерно у пятой части больных псориаз начинается именно с воспаленных суставов. Заболевание может проявляться остро или же развиваться постепенно.
Независимо от характера течения болезни патологические процессы сопровождаются следующими признаками:
- изменение контуров суставов и их деформация;
- появление болевых ощущений в суставах, которые проявляются преимущественно не во время движения, а в ночное время, когда больной спит;
- скованность больных суставов в утреннее время;
- окрашивание кожного покрова в месте воспаления в бордовый цвет;
- появление разнонаправленных вывихов (из-за нарушения эластичности и плотности связок);
- хруст колен;
- укорочение пальцев.
Для более точной диагностики лучше обратиться к специалисту.
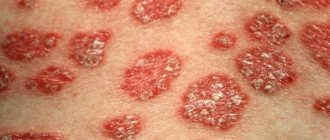
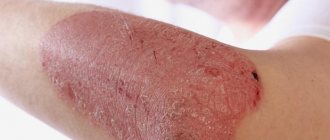
Распознать псориатический артрит и не перепутать его с похожими недугами, не имея медицинского образования, довольно сложно. Но в большинстве случаев пораженные участки выглядят одинаково.
Сустав имеет воспаленный вид, кожа в этой зоне приобретает бордовый или насыщенный розовый оттенок, температура кожных покровов в пораженной области поднимается.
Симптомы и диагностика псориатического артрита
Псориатический артрит может проявляться в любом возрасте (даже у детей). Наиболее часто он проявляется в возрасте 30-50 лет. Данным заболеванием страдают одинаково, как мужчины, так и женщины.
Очень важным при псориатическом артрите является диагностика и лечение болезни именно на ранних этапах. Многие симптомы имитируют другие состояния или типы артрита, поэтому псориатический артрит можно неправильно диагностировать.
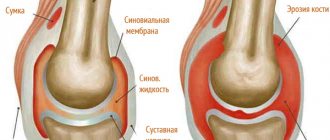
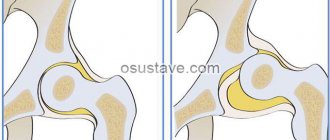
Изменения в суставах при псориатическом артрите
Диагностика псориатической артропатии
Для диагностики псориатического артрита необходимо обратиться к ревматологу. Обычно для установления диагноза производятся следующие действия:
- Сдается анализ крови на ревматоидный фактор
- Необходима рентгенография суставов, а также позвоночника, если потребуется
- Так же нужно обследоваться у дерматолога для диагностики псориаза и назначения лечения
- Возможно, нужно будет сдать другие анализы, которые назначит ревматолог
Симптомы ПА и факторы риска
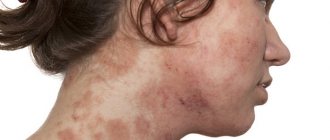
Чешуйчатая кожа (псориаз)
Если вы страдаете псориазом – аутоиммунным заболеванием, которое приводит к образованию чешуйчатых участков кожи, то вы подвержены риску. У 30% людей с псориазом развивается псориатический артрит.
Псориаз
Для большинства людей симптомы псориаза возникают примерно за 5-10 лет до артрита. В некоторых случаях артрит появляется первым. У 10% людей одновременно диагностируется псориаз и артрит.
Тяжесть псориаза не определяет развитие псориатического артрита. Некоторые симптомы псориаза настолько мягкие, что людям может быть ошибочно поставлен диагноз остеоартрит или другие типы артрита.
Периодические боли в суставах
Люди с псориатическим артритом могут испытывать жесткие, боли в суставах, суставы краснеют и теплые на ощупь. Утренняя скованность может быть особой проблемой. Такие комплексные симптомы могут быть ошибочно приняты за ревматоидный артрит, который также вызван аутоиммунной атакой.
Как и другие аутоиммунные состояния, симптомы имеют тенденцию вспыхивать и ослабевать, а затем снова вспыхивать.
Псориатический артрит неизлечим полностью, но симптомы можно облегчить. Симптомы могут быть умеренными или тяжелыми и могут привести к разрушению суставов, что может потребовать хирургической операции по замене сустава.
Асимметричная боль
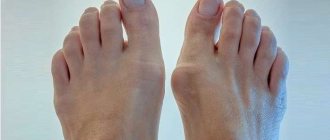
Хотя это не всегда так, псориатический артрит имеет тенденцию затрагивать большие суставы в ногах, такие как колени и лодыжки, или кончики пальцев.
Боль часто асимметрична, т.е. одно колено может болеть, а другое – нет. В противоположность этому, ревматоидный артрит часто симметричен, например, затрагивая оба запястья одновременно.
Существует пять подтипов псориатического артрита. Четыре из них асимметричны, и на их долю приходится около 80% случаев.
Распухшие пальцы
Опухоль в рук и ног, наблюдается приблизительно у 40% пациентов с с псориатическим артритом. Поскольку этот симптом встречается гораздо реже при других типах артрита, он может помочь врачам различать псориатический артрит и другие состояния, такие как ревматоидный артрит.
Дактилит (опухшие пальцы) вызывается воспалением всего сухожилия, идущего по пальцам рук или ног. Такие проблемы с пальцами могут появится раньше, чем другие симптомы.
Боль в ногах
Псориатический артрит может вызывать боль и отек за пределами суставов. Энтезит – воспаление области, где сухожилие или связка соединяются с костью.
Если это происходит в ноге, это может быть неправильно диагностировано как подошвенный фасцит или пяточная шпора, которы, как правило, возникают из-за чрезмерной нагрузки или травмы. У людей с ревматоидным артритом также может быть боль в ногах, как и у людей с волчанкой и другими аутоиммунными заболеваниями. Псориатический артрит может быть похож на подагру или артрит, которые так же вызывают боль в суставах.
Точечная коррозия на пальцах ног и рук
Точечная коррозия на пальцах рук
Псориатический артрит может привести к тому, что ногти на ногах и руках становятся обесцвеченными или изъеденными, образовывается точечная коррозия и ногти могут даже отпадать.
Это может случиться с дистальной межфаланговой артропатией, одним из пяти типов псориатического артрита. Этот тип главным образом влияет на суставы на конце пальцев рук и ног.
Это происходит только у 5% пациентов и чаще встречается у мужчин, чем у женщин.
Поскольку изменения ногтей специфичны для псориатического артрита (и псориаза), это может помочь врачам диагностировать состояние.
Проблемы со спиной
Люди с псориатическим артритом часто испытывают проблемы со спиной наряду с другими симптомами. Боль может возникать вместе с воспалением и скованностью в позвоночнике, шее и тазу или в сухожилиях и связках, которые прикрепляются к позвоночнику. Приблизительно 1 из 5 людей с псориатическим артритом страдают типом, называемым псориатическим спондилитом, при котором сливаются позвоночные кости.
Проблемы со спиной являются единственным проявлением псориатического артрита у 5% пациентов.
Усталость
Как и другие аутоиммунные заболевания, псориатическая артропатия может вызывать усталость. Усталость является результатом воспаления, вызываемого артритом.
Проблемы со зрением
Люди с псориатическим артритом могут страдать воспалениеми глаз, известными как конъюнктивит или ирит. Это может вызвать нечеткое зрение, глаза могут болеть, краснеть и быть чувствительными к свету.
Однако другие аутоиммунные болезни, такие как ревматоидный артрит и рассеянный склероз, также могут вызывать проблемы со зрением.
Деформация пальцев
Псориатический артрит может иногда вызывать деформацию сгибания, при которой пальцы отклоняются от нормального положения.
Около 5% людей с псориатическим артритом развивают самую тяжелую форму болезни, называемую мутилирующий артрит – тяжелый тип артрита, поражающий преимущественно пальцы кистей и стоп. Без лечения это может привести к разрушению нескольких суставов, часто в руках, ногах, шее и нижней части спины. Когда болезнь поражает руки, это может повлечь за собой характерные “телескопические пальцы” – когда кости пальцев втягиваются, вызывая разрушение тканей.
Псориатический артрит фото
Фото рук при псориатической артропатии
Фото ног при псориатической артропатии
Чем страшна болезнь: последствия и осложнения
Псориатический артрит — коварный недуг, поскольку способен порождать массу неприятных последствий и осложнений. Иногда таковые развиваются даже при проведении интенсивного лечения.
Однако это происходит только в особо тяжелых случаях. Итак, помимо того, что болезнь разрушает суставы и провоцирует появление сильных болевых ощущений, некоторые ее виды также могут создавать пациенту дополнительные трудности.
Осложнением может быть дактилит (болезненное припухание пальцев кистей и стоп), боли в стопе из-за воспаления сухожилий, спондилит (воспаление суставов позвоночного столба).
Чтобы не усугубить и без того непростое состояние, рекомендуется постоянно поддерживать свой организм, проходя регулярные курсы профилактической терапии.
Причины
Псориатиечский артрит на сегодняшний день рассматривается как клиническое проявление системного псориатического заболевания. Несмотря на то, что причина развития псориатического артрита до сих пор не выяснена, отмечается этиопатогенетическая гетерогенность. Исследователи считают этиологию многофакториальной и выделяют ряд факторов, способствующих возникновению и манифестации болезни:
- генетические;
- иммунологические;
- экологические (средовые).
Диагностика
Отдельного анализа, результат которого может достоверно подтвердить диагноз «псориатический артрит», не существует. Поэтому специалист назначает пациентам ряд исследований, оценив результаты которых, можно с уверенностью утверждать, что у больного именно этот недуг.
Обычно пациенты, страдающие характерной симптоматикой, получают направление на следующие виды обследования:
- рентген. Позволяет проверить ткани суставов на предмет наличия разрушений, характерных только для данной болезни;
- СОЭ (скорость оседания эритроцитов);
- ревматоидный фактор (РФ). Это антитело (белковое образование), присутствующее в крови при наличии псориатического артрита.
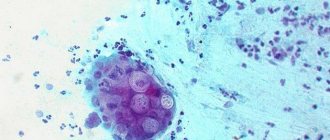
- анализ синовиальной жидкости. Жидкость берут при помощи длинной иглы из коленного сустава, после чего изучают ее состав в лаборатории. Если она содержит мочевую кислоту, значит, у пациента развивается подагра, а не артрит.
Также во время осмотра с целью максимальной точности диагноза специалистом используется таблица критериев КАСПАР (CASPAR), разработанная и утвержденная докторами в 2006 году. В данном случае врач будет оценивать некоторые внешние критерии (всего 5 пунктов): наличие псориаза в момент осмотра, дактилита и другие.
За соответствие каждому из пунктов пациент получает по 1 баллу. Чтобы больному был поставлен соответствующий диагноз, ему необходимо набрать от 3 до 5 баллов.
Лечение болезни
Практикуется комплексный подход к терапии псориатического артрита. Его лечение направлено на снижение выраженности симптоматики, предупреждение распространения воспалительного процесса на здоровые ткани, позвонки, суставы. Во время рецидивов пациентам показан щадящий режим, ношение ортопедических приспособлений — бандажей, ортезов различной степени фиксации.
Медикаментозные средства
Для купирования острых болей и устранения тугоподвижности практикуется внутрисуставное введение глюкокортикостероидов. Их применяют только при неэффективности неселективных (Диклофенак, Индометацин, Ибупрофен) или селективных (Мелоксикам, Нимесулид, Целекоксиб) нестероидных противовоспалительных средств. В терапии псориатического артрита могут использоваться следующие препараты:
- базисные средства — Метотрексат, Лефлуномид, Сульфасалазин, Колхицин;
- иммуносупрессоры — Азатиоприн, Циклоспорин.
При тяжелом течении заболевания в терапевтические схемы включаются моноклональные антитела к фактору некроза опухоли, например, Этанерцепт или Инфликсимаб.
Физиотерапия
Фотохимиотерапия — наиболее эффективное физиотерапевтическое мероприятие в лечении псориатического артрита. Во время процедуры больной принимает фотосенсибилизирующий препарат, а затем проводится его наружное облучение УФ-лучами. Также пациентам назначаются несколько сеансов лазеротерапии, магнитотерапии, УВЧ-терапии, ударно-волновой терапии, ультрафонофореза или электрофореза с хондропротекторами, Димексидом, гормональными средствами.
Народная медицина
После проведения основной терапии, достижения устойчивой ремиссии за счет купирования воспаления врач может разрешить использовать народные средства. Растирки, компрессы, мази домашнего изготовления применять нецелесообразно из-за высокой вероятности раздражения кожи и рецидива псориаза. Допускается употребление только чаев и настоев из шиповника, ромашки, девясила. Для их приготовления чайную ложку сухого измельченного сырья заливают стаканом кипятка, настаивают час, принимают по 100 мл до 3 раз в день.
Лечение артропатического псориаза
К сожалению, данное заболевание довольно тяжело поддается лечению, а специальной терапии, способной навсегда избавить пациента от боли и прочих неудобств, не существует. Поэтому основной целью, которую преследуют специалисты, является устранение болевых ощущений. Для достижения максимального эффекта рекомендуется использовать комплексный подход к лечению.
Терапия лекарственными препаратами
В процессе лечения пациенту могут назначить:
- иммуносупрессивные препараты;
- глюкокортикоиды;
- НПВП;
- базисные препараты.
Выбор лекарств должен осуществлять только лечащий врач, принимая во внимание особенности течения болезни, наличие побочных эффектов и сопутствующих заболеваний.
В особо тяжелых случаях, когда медпрепараты не оказывают должного эффекта, прибегают к помощи хирургов.
Диетотерапия
Правильно построенный рацион является необходимостью для больных псориатическим артритом. Грамотно организованное меню позволяет существенно ослабить проявления болезни.
Во время обострения артрита следует в обязательном порядке включать в рацион:
- кисломолочные продукты;
- овощи, фрукты, ягоды, зелень;
- диетическое мясо (индейка, крольчатина, курица);
- яйца (куриные и перепелиные).
Жирные, острые, соленые блюда, а также алкогольные напитки, табачные изделия, бобовые, специи и прочие виды вредных продуктов из рациона лучше исключить.
Как лечить нарушение народными средствами?
Для усиления лечебного эффекта можно применять народные средства. Достаточно эффективными в борьбе с недугом являются компрессы из листьев одуванчика, отвар из цветков одуванчика, брусничный чай, настойка зверобоя, отвар из еловых веток и многие другие рецепты.
При артрите хорошо помогает отвар из листьев и цветков одуванчика
Залогом успешного применения народных советов является регулярное использование лекарственных средств.
Как питаться при псориатическом артрите
Пациенты должны быть осведомлены о некоторых особенностях питания, позволяющие «держать болезнь в узде».
Ограничение в употреблении жирной, жареной, острой пищи, сладостей, кофе, крепкого чая, полное отсутствие алкоголя, позволит более длительно находиться в фазе ремиссии и избегать ухудшения самочувствия, даже без проведения поддерживающих курсов медикаментозной терапии.
Желательно как в фазу обострения, так и в период затишья болезни употреблять продукты, обогащённые белком, ненасыщенными жирными кислотами, клетчаткой. А углеводы и жиры потреблять в ограниченном количестве.
Следует сказать «да» кисломолочным продуктам, овощам как сырым, так и вареным, морской нежирной рыбе, отварному диетическому мясу, фруктам, сое, гречневой, рисовой и курурузной каше.
Светлана Огневая, известный российский дерматолог-фитотерапевт придерживается мнения, что для создания оптимально длительной ремиссии при псориатическом артрите необходимо употреблять в пищу продукты, создающие в организме щелочную среду.
Щелочеобразующие продукты должны на 80% составлять рацион заболевшего. К таким продуктам относят овощи и соки из овощей, большинство фруктов, за исключением цитрусовых, гранатов, белое мясо, морепродукты, молоко, щелочные минеральные воды.
Не пропустите: Инструкция по применению препарата Метформин, а также отзывы и цены
Важно не допускать переедания, питаться дробно, но часто (не реже 5-6 раз в день). Алкоголь не рекомендуется употреблять даже в минимальных количествах, как и сладости. Если уж очень хочется сладенького, пусть это будет банан или запечённое яблоко с мёдом.
Как жить с псориатическим артритом: прогноз и рекомендации
В большинстве случаев болезнь развивается постепенно и протекает вяло, с нерегулярными обострениями.
Однако в тяжелых клинических случаях заболевание развивается стремительно и протекает остро. Прогнозы у таких больных неутешительны, а для устранения симптоматики требуется немало времени.
Если вы уже больны псориазом, с целью профилактики недуга в обязательном порядке старайтесь:
- избегать переохлаждения и простудных заболеваний;
- регулярно обеспечивать организм посильными физическими нагрузками;
- ни на шаг не отступать от предписанных доктором терапевтических рекомендаций.
Апитерапия в лечении псориатического артрита
Лечение пчёлами и продуктами пчеловодства (маточным молочком, прополисом, пергой, мёдом) чрезвычайно популярно и оказывает благотворное воздействие на организм при многих недугах, в том числе и при псориатическом изменении суставов.
Самые отчаянные пациенты решаются на проведение сеансов, когда пчёлы жалят кожу над воспалённым очагом напрямую. Допускается одномоментое выпускание до 10 пчёл на область сустава среднего размера. Пчелиный яд оказывает противовоспалительное, антиоксидантное действие, иммуносупрессивное, улучшает кровообращение в области очага.
Из прополиса изготавливаются настойки на спирту, либо настои на воде. Употребляют пациенты их внутрь, либо наружно в виде натираний и припарок.
Перга, маточное молочко, пчелиный воск, прополис входит в состав многих косметологических кремов, выпускаемых промышленностью и реализуемых через аптечную сеть.
Апилак – биогенный стимулятор на основе продуктов пчеловодства, укрепляющий иммунитет и применяющийся при многих состояниях, сопровождающихся иммунодефицитом и расстройством иммунитета, в том числе и при различных проявлениях псориатического процесса.
Псориазный артрит и лечение народными средствами
Большое внимание при лечении заболевания специалисты уделяют лечебно-профилактическим комплексам (ЛФК). Гимнастика часто используется в реабилитационный период пациента или в период ремиссии после уменьшения воспалительного процесса. Как и массаж, данные комплексы противопоказаны в период обострения.
Главной задачей ЛФК является укрепление мышечно-связочного аппарата и улучшение подвижности суставов. Проводятся под контролем специалиста с допустимой амплитудой движения и не должны вызывать сильных болей.
Физиотерапия
Данные физиотерапевтические методы используются, как правило, для лечения кожных симптомов псориаза и воздействия на мягкие околосуставные ткани.
Методы включают в себя следующие виды:
- электромагнитную терапию — УФ-облучение с применением или без применения фотосенсибилизаторов;
- лазерную терапию;
- магнитную терапию.
Эти процедуры способствуют улучшению микроциркуляции крови в пораженных участках, ускоряют восстановительные процессы и мобилизуют защитные свойства организма. Процедуры противопоказаны в период действия активного воспалительного процесса.
Лечение народными средствами
Как и многие другие заболевания псориазный артрит лечат народными средствами. Хотя это достаточно трудно назвать полноценным лечением.
Скорее данные методики могут являться дополнением к основной терапии. Заключается в применении отваров и настоев на основе зверобоя, календулы, ромашки, эхинацеи и других лекарственных растений. Данные препараты обладают противовоспалительным и иммуностимулирующим эффектом и благоприятно влияют на состояние организма. Перед применением необходимо проконсультироваться с лечащим врачом.
Достаточно хорошо себя зарекомендовали компрессы с применением растений, имеющих противовоспалительные свойства: белокочанной капусты, листьев крапивы, мать-и-мачехи. Данные компрессы помогут уменьшить болевые симптомы и отечность конечностей. Однако их стоит применять с осторожностью при сильных кожных проявлениях псориаза и наличии на коже язвенных шелушений.
Диета
Как известно псориазный артрит может иметь аутоиммунное происхождение, а 70 % иммунной защиты организма, так или иначе, зависит от работы желудочно-кишечного тракта (ЖКТ). Таким образом, правильный рацион является залогом здорового организма.
При данной патологии следует ограничить употребление:
- спиртных напитков;
- острых, соленых и жирных продуктов;
- цитрусовых;
- продуктов, на которые имеется аллергия — рассматривается индивидуально.
Больше употребляйте овощей, фруктов, рыбы, кисломолочных продуктов, а также продуктов с повышенным содержанием клетчатки. Следите за состоянием массы тела. Избыточная масса тела увеличивает нагрузку на больные суставы.
Осложнения
Псориатический артрит носит хронический характер. Протекает циклично и периоды ремиссии сменяются этапами обострения. Существующие методы лечения способны повысить качество жизни больного, но не устранить заболевание в целом. При отсутствии же своевременного и адекватного медицинского лечения, болезнь приводит к утрате трудоспособности и инвалидности. А развивающиеся на фоне тяжелой формы артрита другие патологии способны привести к летальному исходу.
Причины развития недуга
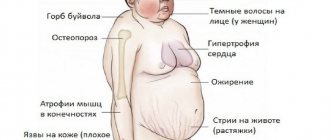
Псориатический артрит
Развитие недуга формируется на фоне изменения клеток эпидермиса. Эти изменения, в свою очередь, провоцируются в результате изменения химических и биологических процессов. Эти же факторы обусловливают появление очагов воспалений в полости сустава и костных тканях.
Точные причины возникновения псориатического артрита являются не полностью изученными, но медицинские исследователи считают, что основными факторами, влияющими на развитие недуга, являются сбои в нервной системе. Различные нервные потрясения, расстройства, стрессы, перепады настроения — все это с течением времени вызывает симптомы серьёзного заболевания. Но это не единственная причина, ведь не стоит исключать и наследственную предрасположенность, в результате которой у потомства может встречаться псориатический артрит.
Помимо этого имеется ещё ряд факторов, которые напрямую влекут за собой развитие патологического отклонения в виде возникновения псориатического артрита.
- При заражении организма различными видами бактерий или вирусов. Эти бактерии способны на протяжении длительного времени обитать в организме человека, тем самым становясь возбудителями недуга.
- Если суставы имели характерные особенности повреждений или ушибов. В таком случае незначительная травма может стать причиной серьёзных последствий.
- При нарушении процесса обмена веществ. Если нарушается процесс обмена, то организм и все органы испытывают большие нагрузки, что приводит к их сбоям. В суставах при этом наблюдается развитие артрита, особенно это характерно для позвоночника.
- Если осуществлялось хирургическое вмешательство, в процессе которого в организм могла попасть инфекция.
- При недомоганиях соединительных тканей, в результате которых у человека возникает псориаз, вызывающий развитие артрита.
- Нервные расстройства, стрессы, перепады настроений. Любые психоэмоциональные расстройства приводят к сбоям тех или иных органов, что становится причиной развития заболевания.
- Вредные привычки. Алкогольные и табачные изделия приводят к снижению иммунной системы человека, что даёт возможность для активного распространения и развития бактерий.
- Наличие гормонального фона. Данные причины характерны для прекрасного пола, в результате которых организму необходимо постоянно перенастраиваться из-за менструальных циклов, беременности и климакса. В период беременности симптомы болезни могут быть непредсказуемыми. У некоторых беременных пациенток имело место усиление признаков недуга, а у других, наоборот, симптомы заболевания отчасти угасали на время. В период климакса или цикла менструации признаки артрита усиливаются.
- При употреблении лекарственных препаратов не исключается вероятность развития заболевания. К таковым препаратам можно отнести противовоспалительные нестероидные лекарства: Диклофенак, Ибупрофен.
- Нарушения работы эндокринных желез.
- Повышенная активность Т-лимфоцитов, которые влияют на функционирование иммунной системы.
Как видно, причин для развития заболевания более чем достаточно, поэтому каждый даже здоровый человек может заболеть псориатическим артритом. Как узнать о том, что у человека имеются признаки заболевания, расскажет следующий раздел.
Прогноз и профилактические мероприятия
Своевременная медикаментозная терапия позволяет достигнуть стойкую ремиссию псориатического артрита. Патология протекает, как правило, непредсказуемо. Прогноз псориатического артрита будет зависеть от тяжести протекания недуга, частоты рецидивов, своевременности и правильности лечения.
Чтобы избежать поражения суставов, людям с псориазом рекомендуется:
- отказаться от курения;
- рационально питаться;
- исключить употребление алкоголя;
- избегать стрессовые ситуации;
- своевременно проводить лечение инфекционных заболеваний.
Важно контролировать вес, чтобы не увеличивалась нагрузка на суставы и делать упражнения, чтобы их разрабатывать.
Псориатический артрит считается опасным заболеванием. Очень часто недуг заканчивается инвалидностью для пациента. Правильная комплексная терапия поможет вернуть пораженному суставу его функциональность.
Диагностические критерии ПА
Псориатический артрит — развивается примерно у 7% людей, страдающих псориазом. ПА трудно диагностировать потому, что симптомы похожи на воспалительные поражения суставов.
Основная симптоматика выражается как:
- кожные воспаления псориатического характера и разрушение ногтей — помутнение, борозды, выемки на них;
- деструктивные состояния межфаланговых дистальных суставов пальцев;
- болезненные ощущения в пятках;
- припухлость пальцев, одновременное поражение плюснефалангового (пястно-фалангового) и дистального (проксимального) межфаланговых суставов;
- отрицательная реакция на аутоантитела;
- багрово-синяя окраска кожного покрова над затронутыми болезнью суставами;
- разноосевое смещение костей при остеолизе, периостальные наложения (периостит);
- раннее повреждение сустава большого пальца ноги;
- рентгенологические и клинические признаки воспаления крестцово-подвздошных суставов;
- утренняя скованность и боли в позвоночнике;
- рентгенологические симптомы псориатической спондилопатии (патологических изменений межпозвонковых дисков).
Диагноз ПА обычно ставят, когда выявлены кожные проявления и разноосевые смещения костей, на фоне псориатической наследственности.
Возможные осложнения
В тяжелых случаях есть риск поражения внутренних органов и других осложнений. К наиболее вероятным последствиям недуга относят:
- Возникновение множественного артрита с выраженной отечностью;
- Искривление суставов;
- Появление мучительных болей;
- Снижение веса;
- Ослабление иммунной системы;
- Трофические язвы;
- Выпадение волос;
- Иридоциклит;
- Гепатит;
- Болезни сердца;
- Нарушения в работе мозга;
- Гломерулонефрит.
Запущенные формы заболевания могут спровоцировать инвалидность и даже привести к смертельному исходу.
Причины и предрасполагающие факторы
Настоящие причины заболевания неизвестны, официальная медицина придерживается теории о многокомпонентном влиянии различных факторов:
- Генетическая предрасположенность (у 40–45% пациентов ближайшие родственники болели псориазом или псориатическим артритом).
- Аутоиммунная и токсико-аллергическая реакция (на повышение в крови воспалительных, противовоспалительных веществ и продуктов клеточного некроза).
- Травмы (в 25%).
- Проблемы с метаболизмом (сахарный диабет).
- Инфекции.
- Длительный прием медикаментов (нестероидные противовоспалительные средства, бета-блокаторы).
- Нервное и физическое истощение, чрезмерные нагрузки.
- Гормональный сбой (физиологическая перестройка, заболевание).
- Вредные привычки (табакокурение, алкоголизм).
Среди факторов, которые могут спровоцировать появление псориатического артрита – инсоляция (загар), возраст (обычно от 30 до 50 лет) и наличие диагностированного псориаза.
Нажмите на фото для увеличения
Симптомы
Ключевым симптомом псориатического артрита является болевой синдром. Он может локализоваться в разных суставах. Однако есть целый ряд симптомов, которые характерны именно для этого недуга:
- Отечность сустава. Припухлость распространяется на близлежащие ткани.
- Болевой синдром при ощупывании.
- Синюшный цвет кожи. Иногда она становится багровой.
- Поражение ногтевых пластин.
- Утолщение пальцев. Это происходит симметрично на руках и ногах.
- Укорочение пальцев.
- Вывихи разной направленности. Они обусловлены нарушением плотности и снижением эластичности связок.
- Образование оссификатов. Это проблема возникает при поражении межпозвоночных суставов, что наблюдается в 40 % случаев. Это становится причиной боли и скованности двигательной активности.
- Увеличение температуры кожи в районе пораженного участка.
Также специалисты выделяют злокачественный псориатический артрит. Обычно эта аномалия развивается у мужчин молодого возраста – до 35 лет.
В данном случае возникают специфические симптомы псориатического артрита:
- Повреждение суставов позвоночника и кожи;
- Лихорадка;
- Общая слабость, истощение организма;
- Нарушение двигательной активности суставов, полиартрит, который сопровождается сильной болью;
- Увеличение размеров лимфоузлов;
- Поражение большинства органов – глаз, печени, почек, нервной системы, сердца.
Лечение и профилактика развития ПА
Смирнов Александр Викторович
Ведущий научный сотрудник, д.м.н. ГУ Институт Ревматологии РАМН
Основные рентгенологические симптомы патологических изменений в мелких суставах кистей при ревматических заболеваниях
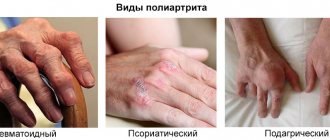
Ревматоидный артрит (РА)
Псориатическая артропатия (ПсА).
Системная склеродермия (ССД)
Системная красная волчанка (СКВ).
Первичный остеоартроз (ОА)
Начальные проявления (соответствуют 1-2 стадиям артроза по Kellgren):
Выраженные изменения (соответствуют3-4 стадиям артроза по Kellgren ):
Особенности патологии
Поражение суставов при псориазе наблюдается у 50 % пациентов. Болезнь чаще всего развивается в 20-50 лет. Иногда она наблюдается и у детей. Воспалительное поражение суставов обычно возникает при поражениях кожи. Это означает, что оба симптома присутствуют одновременно.
В 25 % случаев изменения в костных тканях возникают за несколько месяцев или даже лет до появления бляшек. Течение болезни напоминает симптомы обыкновенного артрита.
Аномальные изменения могут поражать любые части туловища – большие плечевые или коленные суставы. Также есть риск нарушения всех частей позвоночника и крестца. Если процесс становится генерализованным, могут страдать ключицы и челюсти.
Эта разновидность артрита может периодически обостряться. Это происходит несколько раз в год, причем обострения носят сезонный характер. К провоцирующим факторам относят стрессовые ситуации, травматические повреждения, простуду, переохлаждение организма.
Как лечат заболевание?
Артрит при псориазе – не приговор, и это не смертельно, при условии, что было своевременное обращение к доктору. По медицинскому протоколу в ревматологии, заболевание требует комплексного подхода, чтобы остановить прогрессирование.
Важная информация: Виды и формы псориаза: каким бывает заболевание в тяжелой и легкой форме?
Применение медикаментов
Для терапии используются все формы лекарственных препаратов – таблетки, инъекции, наружные средства (при псориатических бляшках).
Полностью излечить патологию нельзя, можно только предупредить усугубление ситуации.
А в некоторых случаях, как правило, при раннем обращении к доктору, удается частично восстановить функциональность сустава.
В лечении применяют такие группы медикаментов:
- Иммуносупрессивные лекарства (Циклоспорин А).
- Глюкокортикостероиды (Синалар).
- Антидепрессанты (Тенотен).
- Нестероидные противовоспалительные медикаменты (Индометацин).
Эти препараты купируют воспалительные процессы, уменьшают иммунологическую агрессию организма, которая ориентирована против собственных клеток, что способствует продолжительной ремиссии.
Физиотерапия
Назначают физиотерапевтические манипуляции только при регрессирующей стадии. У физиотерапии имеются противопоказания.
Хороший эффект дают такие процедуры:
- Электрофорез с гидрокортизоном.
- УВЧ.
- Лазерное воздействие.
- Лечебные ванны на основе морской соли.
Также рекомендуется ЛФК под контролем врача. Лечебная физкультура позволяет сохранить функциональность пораженного сустава, улучшает его работу.
Основы питания при артрите
Питание должно быть легким, исключать жареные, жирные, копченые, острые блюда. В меню включают кисломолочные и молочные продукты, фрукты и овощи. Надо кушать продукты, обогащенные растительной клетчаткой.
Исключают алкоголь, ограничивают потребление сахарного песка.
Современные методы диагностики
При наличии описанных симптомов надо обязательно обращаться к врачу. Для постановки правильного диагноза медицинские специалисты прибегают к инструментальным, лабораторным методам диагностики. Она дифференциальная.
Лабораторных тестов, которые помогут поставить правильный диагноз со 100%-процентной точностью, не существует. Кроме того, если у пациента поражены мелкие суставы кистей, то лабораторные тесты вообще могут ничего не показать.
Из лабораторных анализов больному назначают общее исследование крови. Оно может показать возрастание оседания скорости эритроцитов, высокую концентрацию лейкоцитов. Если у больного форма злокачественная, то диагностируют анемию.
Дополнительно назначают ревматоидный тест. Исследуют синовиальную жидкость – ее получают посредством пункции из сустава. В жидкости определяется высокая концентрация клеток, особенно нейтрофилов. Также у нее патологическая вязкость – ниже нормы.
Методы инструментальной диагностики:
- Рентгенологическое обследование. Доступная методика, позволяющая увидеть различные изменения. Иногда на снимках болезнь может выглядеть как ревматоидная форма артрита. На фоне мутирующего вида видны преобразования в структуре и форме сустава.
- МРТ, КТ. Особенно часто используется для диагностики поражения позвоночного столба.
К основным критериям, позволяющим диагностировать болезнь, относят вовлеченность в патологический процесс суставов пальцев, множественное ассиметричное поражение, наличие бляшек на кожном покрове, рентгенологических признаков. Еще отрицательный результат при проведении ревматоидного теста, семейный анамнез.
Для постановки диагноза необходимо наличие минимум трех критериев, одним из которых в обязательном порядке является наличие псориаза у близких родственников, псориатические бляшки на теле или отсутствие околосуставного остеопороза.