Нарушение стула и черный цвет кала при язве желудка
Черный кал при язве желудка может сопутствовать рвоте с кровяной примесью, но может быть и без нее. Обычно мелена #8212; признак язвы ДПК, но она также бывает, когда кровотечение из язвы желудка происходит относительно медленно. Часто мелену наблюдают через 12 часов после начала кровопотери. При массивной кровопотере при язве черный кал имеет дегтеобразный вид, поскольку происходит быстрое продвижение по кишечнику большого количества продуктов расщепления крови. Если кровопотеря небольшая, черный стул при язве имеет более оформленный вид. Иногда при запорах, мелена появляется только на третий день.
Часто запор при язве желудка встречается при строгом диетическом рационе с низким содержанием продуктов, богатых клетчаткой. Такие запоры считают алиментарными. Низкая моторика усугубляется, если у пациентов обострение, и они вынуждены длительно находится в постели. Кроме того, запоры обусловлены рефлекторным действием на толстую кишку, а также повышением тонуса блуждающего нерва. Усугубляет состояние конституционная слабость пресса, а также прием лекарств (Альмагель, Карбонат кальция). При обострении иногда запоры переносятся хуже, чем боль и выступают на первое место.
Поносы в большинстве случаев могут иметь медикаментозную природу, связанную с применением магнезии. У остальных пациентов поносы не являются типичным симптомом для изъязвления слизистой. У половины больных при обострении наблюдают запоры и другие диспепсические явления. При кровопотерях изменение окраски кала может сопровождаться обмороками и слабостью. Если кровопотеря более литра, у больных может возникнуть шок. При этом тяжесть состояния оценивается не только количеством потерянной крови, но и скоростью кровотечения. Скрытая потеря крови приводит к полиорганным нарушениям, развитию азотемии, а в дальнейшем интоксикации.
Интересные материалы по этой теме!
Соусы издавна используют в кулинарии для улучшения и разнообразия вкуса.
Причинами развития самого распространенного заболевания желудка, хронического гастрита в первую очередь является.
Если 25 лет назад основным методом лечения язвенников было хирургическое вмешательство, то с.
Комментарии читателей статьи Стул
Оставить отзыв или комментарий
Добавить комментарий Отменить ответ
ПАНКРЕАТИТ
ВИДЫ ПАНКРЕАТИТА
У КОГО БЫВАЕТ?
ОСНОВЫ ПИТАНИЯ
ВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
Симптомы на терминальной стадии
Эта стадия характеризуется усугублением всех внешних и внутренних признаков цирроза печени:
- Нарастает уровень билирубина при прогрессировании цирроза печени, что проявляется выраженной желтушностью кожи.
- Усугубляются отёки из-за прогрессирующего снижения альбумина в крови.
- Снижается количество тромбоцитов, что приводит к кровотечениям, лейкоцитов, что может проявляться постоянными инфекциями.
- На этом этапе печень может уменьшаться, так как её ткань замещается фиброзной.
- Нарушение работы кишечника часто приводит к размножению патологической флоры.
- Развитие осложнений:
- Асцит – скопление жидкости в брюшной полости. Назначение мочегонных препаратов не приносит облегчения, а пункцию брюшной полости для того, чтобы убрать асцитическую жидкость, приходится делать постоянно.
- Печёночная энцефалопатия – нарушение работы мозга, проявляющееся в ухудшении памяти, сознания, интеллектуальной деятельности. Это осложнение связано с тем, что билирубин обладает выраженным токсическим действием на мозг и способен проникать через гемато-энцефалический барьер – своеобразную защиту мозга от действия многих токсических веществ.
- Портальная гипертензия – увеличение давления в воротной вене печени, что приводит к активации обходных венозных сосудов – коллатералей. Нагрузка на эти сосуды настолько велика, что они начинают варикозно расширяться. Так происходит с венами пищевода и венами прямой кишки, из которых может развиться плохо останавливаемое кровотечение. Характерную картину образуют коллатерали, видимые на передней брюшной стенке, симптом получил название «голова Медузы».
Кал и моча при циррозе печени
Изменения затрагивают и физиологические отправления, то есть кал и мочу, которые могут поменять свой цвет, что связано с нарушением преобразования и обмена билирубина.
Моча становится более тёмной, иногда её сравнивают с цветом тёмного пива, а цвет кала при циррозе, наоборот, становится светлым.
Почему моча желтая, а кал коричневый?
- В тонком кишечнике билирубин, который туда попадает из желчного пузыря, превращается в уробилин, выводимый из организма с мочой и придающий ей жёлтый цвет.
- В толстом кишечнике происходит образование стеркобилина, который окрашивает кал в коричневый цвет.
При патологии печени происходит нарушение образования стеркобилина, что приводит к обесцвечиванию кала, и увеличению количества уробилина, о чём свидетельствует тёмная моча.
Нарушение стула и черный цвет кала при язве желудка
Черный кал при язве желудка может сопутствовать рвоте с кровяной примесью, но может быть и без нее. Обычно мелена #8212; признак язвы ДПК, но она также бывает, когда кровотечение из язвы желудка происходит относительно медленно. Часто мелену наблюдают через 12 часов после начала кровопотери. При массивной кровопотере при язве черный кал имеет дегтеобразный вид, поскольку происходит быстрое продвижение по кишечнику большого количества продуктов расщепления крови. Если кровопотеря небольшая, черный стул при язве имеет более оформленный вид. Иногда при запорах, мелена появляется только на третий день.
Часто запор при язве желудка встречается при строгом диетическом рационе с низким содержанием продуктов, богатых клетчаткой. Такие запоры считают алиментарными. Низкая моторика усугубляется, если у пациентов обострение, и они вынуждены длительно находится в постели. Кроме того, запоры обусловлены рефлекторным действием на толстую кишку, а также повышением тонуса блуждающего нерва. Усугубляет состояние конституционная слабость пресса, а также прием лекарств (Альмагель, Карбонат кальция). При обострении иногда запоры переносятся хуже, чем боль и выступают на первое место.
Изменение внешнего вида испражнений
О том, что в кишечнике есть рак или другой патологический процесс, могут свидетельствовать изменения внешнего вида кала. При запорах он становится более плотным, при диарее — кашицеобразным, жидким. Если рак частично перекрывает просвет кишки, стул становится тонким, как карандаш («ленточный стул»). Помимо рака и доброкачественных новообразований кишки, этот симптом может быть вызван такими заболеваниями, как геморрой, синдром раздраженного кишечника, колит, паразиты.
Изменение цвета кала
При раке кишечника стул может стать черным, напоминать внешне деготь и иметь неприятный запах. Такой кал называется меленой, и он так выглядит потому, что кровь подвергается воздействию пищеварительных соков в желудке, кишечнике. Таким образом, мелена может быть проявлением рака пищевода, желудка, тонкой кишки.
Для того чтобы стул потемнел и приобрел дегтеобразный вид, нужно, чтобы в кишечник попало не менее 500 мл крови. Если возник такой симптом — нужно немедленно обратиться к врачу!
При подозрении на кровотечение в пищеварительном тракте, которое не проявляется в изменении внешнего вида кала (так называемое скрытое кровотечение), назначают анализ стула на скрытую кровь. Наиболее распространенная разновидность исследования — бензидиновая проба (реакция Грегерсена). Этот метод лабораторной диагностики играет важную роль в выявлении рака и некоторых других заболеваний, он показан в следующих случаях:
- Длительные запоры, диарея, кашицеобразный стул.
- Боли в животе.
- Ложные позывы на дефекацию.
- Необъяснимая потеря аппетита, веса.
- Если во время колоноскопии (эндоскопического исследования ободочной кишки) выявлен рак.
- Если во время ФЭГДС (эндоскопического исследования пищевода, желудка, двенадцатиперстной кишки) выявлены опухоли или язвы.
Анализ кала на скрытую кровь — очень чувствительный тест. Он может показать положительный результат при носовых кровотечениях, кровоточивости десен. Это нужно учитывать и оценивать результаты анализа в сочетании с другими методами диагностики.
Кровотечение из прямой кишки, кровь в стуле
Если источник кровотечения находится в нижних отделах кишечника, пациента могут беспокоить следующие симптомы:
- следы крови на туалетной бумаге;
- следы крови на нижнем белье, простыне;
- прожилки крови в кале;
- кровотечение из прямой кишки.
Если вы заметили более двух раз следы крови на туалетной бумаге, примесь крови в стуле, или из прямой кишки выходит кровь ярко-алого цвета, нужно немедленно обратиться к врачу.
Профилактика и ранняя диагностика рака кишечника
Если у пациента возникли изменения кала, его направляют к врачу-колопроктологу. Во время приема доктор выясняет, какие симптомы беспокоят больного, как долго, чем он болел в течение жизни и нет ли патологий кишечника у близких родственников. Затем проводится пальцевое исследование прямой кишки.
Для того чтобы обнаружить рак и другие патологии кишечника, прибегают к следующим исследованиям:
- Проктоскопия и колоноскопия — эндоскопические исследования прямой и ободочной кишки. Эти методы диагностики позволяют визуализировать рак, полип и другие патологические изменения.
- Биопсия — исследование, которое можно провести во время эндоскопии. Врач с помощью специального инструмента получает фрагмент патологически измененного участка слизистой оболочки кишки и отправляет его в лабораторию, где проводится исследование под микроскопом. Если обнаружены злокачественные клетки — это рак.
- Анализ кала на скрытую кровь.
- Общий анализ крови — помогает выявить анемию в результате кровотечения.
- Если уже диагностирован рак кишки, назначают биохимический анализ крови для оценки функции печени, так как в ней могут быть метастазы рака.
- Анализ крови на онкомаркеры: раково-эмбриональный антиген (СЕА) и СА 19-9. Это исследование малоинформативно в диагностике рака, так как может выдавать ложноположительные и ложноотрицательные результаты. Анализы на онкомаркеры применяют как часть комплексного обследования, для контроля эффективности лечения и выявления рецидива.
- После того как диагностирован колоректальный рак, для оценки его распространения и установления стадии проводят компьютерную томографию, УЗИ, МРТ, ангиографию, рентгенографию грудной клетки, ПЭТ-сканирование.
Скрининговые исследования помогают диагностировать рак до того, как возникают изменения в стуле. В качестве основного вида скрининга применяют колоноскопию. Ее рекомендуется проходить всем людям старше 50 лет. В Европейской клинике это исследование выполняют опытные врачи на современном оборудовании. Для того чтобы пациент не испытывал во время процедуры неприятных ощущений, наши врачи погружают его в состояние легкого наркоза — «медикаментозного сна».
Боли в желудке
Язвы возникают на слизистой желудка, и по этой причине самым распространенным симптомом их развития является боль в области живота. Обычно она ощущается между нижней частью груди и пупком. Она бывает как тупая, так и острая. Когда на поврежденные участки желудка попадает желудочный сок, боль чувствует сильнее. В зависимости от тяжести заболевания болевой синдром может длиться от нескольких минут до нескольких часов. Как правило, он усиливается ночью или на голодный желудок. Однако язва не всегда вызывает болезненные ощущения, особенно на ранних сроках ее развития.
Стадия и степень рака желудка
Наиболее распространенная классификация рака основана на выделении стадий и степеней распространения опухоли по организму.
Стадия 1А диагностируется, если раковая опухоль находится в пределах слизистой оболочки желудка, лимфоузлы не поражены.
Стадия 1В:
- Рак по-прежнему находится в пределах внутренней оболочки желудка, но в процесс уже вовлечены один или два лимфоузла.
- К этой стадии также относится рак, прорастающий в мышечный слой стенки желудка, если лимфоузлы не поражены.
Стадия 2А:
- Рак в пределах слизистой желудка, но также поразил 3–6 лимфоузлов.
- Рак распространился на мышечный слой стенки желудка и на 1-2 лимфоузла.
- Лимфоузлы не поражены, но рак распространился на внешнюю оболочку желудка.
Стадия 2В:
- Рак слизистой оболочки желудка, но также поразил семь или более лимфоузлов.
- Рак распространился на мышечный слой стенки желудка и на 3–6 лимфоузлов.
- Рак распространился на внешнюю оболочку желудка и на 1 или 2 лимфоузла.
- Лимфоузлы не поражены, но рак распространился за пределы желудка.
Стадия 3А:
- Рак распространился на мышечный слой стенки желудка и на 7 или более лимфоузлов.
- Рак распространился на внешнюю оболочку желудка и на 3–6 лимфоузлов.
- Рак распространился за пределы желудка и на 1 или 2 лимфоузла.
Стадия 3В:
- Рак распространился на внешнюю оболочку желудка и на 7 или более лимфоузлов.
- Рак распространился за пределы желудка и на 3–6 лимфоузлов.
- Рак распространился за пределы желудка на окружающие ткани и, возможно, на один или два лимфоузла.
Стадия 3С. Рак распространился за внешнюю оболочку желудка на окружающие ткани и органы и на 3 или более лимфоузла.
Стадия 4. Рак поразил другой орган, например, печень или легкие.
В большинстве случаев рак желудка диагностируется на третьей или четвертой стадии, когда полное излечение обычно уже невозможно.
Выделяют 3 степени злокачественности рака желудка:
- низкая — опухоль отличается медленным ростом;
- средняя — рак с высокой скоростью распространения;
- высокая — агрессивный рак, который растет очень быстро.
Рвота с кровью
Образование язвочек на слизистой желудка часто сопровождает рвота. Если во время нее человек чувствует острую боль в области живота и замечает частички крови в рвотных массах, то это может быть верным признаком активного развития язвы желудка. Такой симптом нельзя упускать. Иногда при язве рвотные массы похожи на вязкую, буро-коричневую гущу. Это признак того, что в желудке нарушена целостность кровеносных сосудов и необходимо срочное лечение. Рвота с кровью свидетельствует о ранах на слизистой.
Кровянистые и гнойные примеси в кале
При возникновении крови и гноя в каловых массах наблюдается дегтярно-черный стул. Иногда он имеет зеленый оттенок. Помимо этого, у человека возникают следующие проявления:
- постоянная тошнота;
- частые обмороки;
- кровавая рвота – при этом выделения похожи на кофейную гущу.
Если наблюдается прободение язвы, помимо кровавого стула, у человека возникает выраженная боль справа в боку. Помимо этого, есть риск учащения пульса, обморока, холодного потоотделения.
На фоне заболевания могут случаться омбороки
Темный цвет кала
Кровь из-за язвочек в желудке влияет и на цвет стула. О начале язвенной болезни может говорить темноватый оттенок кала и непривычная вязкая его консистенция. В таких случаях важно своевременно обратится за медицинской помощью. Если в желудке есть кровотечение, то кал будет постепенно окрашиваться от светло-желтого, бурового до черного оттенков. Изменение цвета и консистенции кала возникает из-за химической реакции желудочного сока и гемоглобина в кишечнике. Иногда в стуле могут быть сгустки крови.
Черный стул: основные причины
Причиной формирования темной, почти черной окраски стула могут стать некоторые продукты питания (свекла, гранат, чернослив, черная смородина, черника, кровяная колбаса) или лекарства (препараты железа и висмута, активированный уголь). Но обычно стул с изменением цвета возникает в течение следующих 1-2 суток, затем возвращаясь к привычной окраске.
Если рацион питания не менялся, и никакие лекарства и поливитамины, пищевые добавки не принимались, появление черного стула — это тревожный знак, особенно если он смолистый, разжиженный или сопровождается слабостью и недомоганием. Аналогично ярко-алой окраске, черный стул указывает на болезни и патологии, приводящие к желудочно-кишечным кровотечениям.
Изжога
Изжога — это ни что иное, как симптом кислотного рефлюкса, и он вполне может быть связан с язвой желудка. Если ощущение жжения в пищеводе проходит сразу после потребления воды, то это не должно вызывать особого беспокойства. Но вот постоянные неприятные ощущения в желудке вполне могут указывать на язвенную болезнь. В этом случае изжога появляется непосредственно после еды и часто сопровождается иканием. Если она доставляет большой дискомфорт, то важно обратиться за медицинской помощью.
Что можно называть запором?
Каждому человеку присущ свой собственный ритм дефекации — опорожнения кишечника. Кто-то делает это ежедневно и в «классическое» время — поутру, кто-то имеет стул раз в несколько дней. Скорость формирования и объём исторгаемых каловых масс в первую очередь зависит от массы потребляемой пищевой клетчатки.
Для мясоедов-европейцев норматив обозначен как 200 граммов ежедневно, для африканцев — 450 граммов дважды в день, но это аналогично «средней температуре по больнице». Дефекацию каждый третий день нельзя считать ненормальной, если она не вызывает страданий.
Критериев настоящего запора 7 и должны одновременно присутствовать хотя бы два:
- Редкость акта дефекации
- Необходимость в продолжительном натуживании для изгнания кала
- Твёрдый кал типа «орешки» или с плотными фрагментами
- Неприятное чувство неполного опорожнения
- Ощущение помехи в прямой кишке
- Потребность «выковырнуть», что по-научному называют «мануальная манипуляция»
- Дефекация менее трёх раз в неделю.
Для постановки диагноза специальные Римские критерии требуют, чтобы симптомы наблюдались в каждой четвёртой дефекации и держались дольше 3 месяцев.
Быстрое похудение при язве
Для многих людей с язвой желудка характерна необъяснимая потеря веса. Это происходит из-за резкой потери аппетита, болей в животе, рвотных рефлексов — частых спутников этой болезни. Даже при употреблении привычного объема пищи больные будут все равно худеть. Необъяснимое и резкое похудение может свидетельствовать и о многих других проблемах со здоровьем. В любом случае такое явление нельзя оставлять без внимания.
Причины осветления кала
Когда кал у взрослого внезапно стал светлым, возникают вопросы. Есть достаточно безобидные причины того, что кал обесцветился:
- Употребление в пищу творога, сметаны, молока и прочих кисломолочных продуктов (фекальные массы будут желтые, светло-желтые или белые).
- Если кал жёлтый это может быть последствием употребления дынь, бананов, груш и яблок, тыквы и прочих желто-оранжевых продуктов.
- Стул может быть светло-желтым из-за приема антибактериальных и противовоспалительных препаратов.
- Если кал посветлел у женщины, то это бывает вследствие приема оральных контрацептивов.
- Из-за употребления алкоголя в больших количествах кал может стать светлого, бледного или вовсе белого цвета.
- Быстрая скорость продвижения кала по кишечному тракту способствует тому, что фекалии не успевают окраситься как следует, и тогда из организма взрослого выходят светлые какашки.
Любая вышеописанная причина осветления кала взрослого не является большим поводом для беспокойства, особенно, если такой признак как светлый или бесцветный кал явление разовое. Переживать нужно будет только если кал бледно-желтого, песочного, светло-зеленого цвета беспокоит взрослого больше недели подряд, а также имеются дополнительные симптомы неправильной работы пищеварительного тракта.
Рецепт Е. Малышевой от запоров
Дорогие мои, нормализовать пищеварение и стул, убрать запоры, вам помогут не дорогостоящие таблетки, а простейший народный, давно забытый рецепт. Записывайте скорее, завариваете 1 ст. ложку.
Непереносимость жирных блюд
Чаще всего этот симптом ассоциируется с камнями в желчном пузыре. Но сложности с усвоением жирной пищи могут быть признаком и язвенного заболевания. Это вызвано висцеральной сенсибилизацией — повышенной степенью чувствительности поврежденной слизистой. В таких случаях часто имеет место быть язва пилорического канала. Непереносимость насыщенной жирами пищи нередко дополняется тошнотой и вздутием живота.
Людям, страдающим от язвенной болезни, необходимо избегать потребления продуктов с высоким уровнем жирности. Ведь они увеличивают выработку желудочных соков и негативно влияют на ткани желудка. Помимо этого, желательно отказаться от напитков, содержащих кофеин, алкоголь и газы. Оптимальнее всего перейти полностью на здоровую диету и правильный питьевой режим, что окажет положительное влияние на заживление желудка.
Запор при раке толстой кишки
Карцинома поперечно-ободочной кишки одним своим присутствием влияет на функцию кишечника, меняя его перистальтику. Как правило, пациенты жалуются на неприятные ощущения, вздутие и чередование запора с жидким стулом.
Опасное осложнение заболевания — кишечная непроходимость вследствие частичного, а затем и полного перекрытия просвета кишечной трубки опухолью.
Страдающие карциномой пациенты не обращают внимания на ненормальность процесса дефекации, считая его закономерным симптомом болезни. Тем не менее эпизоды задержки стула в совокупности с затрудненным отхождением газов с «барабанным» животом и усиливающейся болью в животе — свидетельство нарастающей непроходимости, пока ещё компенсированной.
Трёхдневное отсутствие стула при не отхождении кишечных газов с прогрессивным ухудшением состояния — повод для срочного обращения к онкологу с подозрением на субкомпенсацию функции кишки. Указанные проявления больше трёх суток с всё ухудшающимся состоянием, нарастанием симптомов интоксикации, сильнейшей болью и рвотой, скорее всего, свидетельствуют о полном перекрытии просвета кишки. Последствия фатальны, если манкировать срочным обращением к врачу.
Один из важнейших признаков карциномы прямой кишки — неравномерность стула, то запор, то понос, при неудовлетворённости актом из-за кажущегося неполного опорожнения.
Прямая кишка представляет собой хорошо растяжимую ампулу, вместимость трубки очень внушительна и в наибольшем диаметре достигает 20 см. Поэтому непроходимость нечастое проявление болезни, но к запору приведёт диссинергизм вовлеченных в раковый конгломерат мышц и метастазы в лимфатические узлы по ходу сосудисто-нервных пучков.
Добавляют шансов для уплотнения кала недостаточность выработки секрета железистыми клетками при сопровождающем опухоль воспалении и постлучевые изменения.
Потеря аппетита
При начальной стадии язвенной болезни часто наблюдается резкое охлаждение интереса к еде. Это нередко связанно с внезапным и сильным болевым синдромом в желудке. Как правило, боль после еды вызывает страх и неприязнь к приему пищи. Поэтому люди предпочитают ничего не есть во избежание последующего дискомфорта. Ухудшение аппетита может повлечь за собой слабость и усталость, что негативно скажется на общем состоянии здоровья. При потере аппетита без видимой причины нужно поскорее обратиться к доктору за консультацией.
При появлении хотя бы одного из описанных выше симптомов, нужно назначить встречу с врачом. Очень важно своевременно отреагировать на проблему, иначе болезнь будет трудно поддаваться лечению и вызовет массу неприятных последствий.
Внешность при циррозе печени
Желтый цвет кожных покровов
На начальном этапе заболевания далеко не каждый может заметить какие-либо изменения, но чем дальше будет развиваться болезнь, тем очевиднее станет изменение цвета кожи. Первыми поменяют свой естественный оттенок глазные склеры, ладони и подошвы ног. Лишь на последних стадиях поменяет цвет все тело полностью.
Худое болезненное лицо и тело
При заболеваниях печени человек часто отмечает значительное снижение массы тела и заметное ухудшение здоровья, но понимает всю серьезность ситуации только тогда, когда она становится критичной, а болезнь – неизлечимой.
Яркие губы, ладони и слизистые оболочки
В случае если губы и язык покраснели, стали похожи на лакированные, стоит задуматься и поспешить к врачу. Несмотря на то что этот признак может явно указывать на наличие у больного цирроза печени, он также свойственен и ряду других заболеваний (красный плоский лишай, кандидоз слизистой полости рта).
Еще один признак, косвенно указывающий на развитие болезни в организме, это синдром печеночных ладоней (пальмарная эритема).
При обнаружении у себя этого тревожного симптома необходимо срочно обратиться к специалисту, который после подробного опроса в обязательном порядке назначит необходимые исследования:
- тщательный осмотр внутренней поверхности кистей;
- общие и развернутые анализы крови и мочи;
- УЗИ и рентген;
- МРТ и КТ;
- биопсию.
Нездоровая сухая кожа
Сухость кожных покровов у людей с циррозом печени связана с довольно большим количеством факторов, один из которых – синдром гормонального дисбаланса. Бороться с этим можно только симптоматически – увлажняя и питая кожу специальными мазями и кремами. Эффект от такого лечения будет недолгим, поэтому удовлетворительное состояние кожи необходимо поддерживать постоянно.
Покраснение скул
В процессе заболевания кожа всего тела приобретает желтушный оттенок, но на лице четко просматривается скуловая эритема.
Значительное увеличение живота при асците
Один из явных признаков, указывающих на прогрессирующий цирроз, – это асцит.
Жидкость скапливается в брюшной полости, что приводит к разного рода неприятным последствиям. Проявляется асцит не сразу, первичные объемы жидкости довольно небольшие. Далее болезнь прогрессирует по следующему сценарию:
- резко увеличивается объем живота (кожа натягивается, сквозь нее хорошо просматриваются сосуды, при ударе по животу возникает эффект колебания);
- живот продолжает расти, больной чувствует сильное давление в области эпигастрия;
- сжимаются легкие, из-за чего нарушаются дыхательные функции;
- возникают серьезные проблемы с пищеварительной системой, так как органы желудочно-кишечного тракта подвергаются сильному сдавливанию;
- возможны воспалительные процессы в мочеполовой системе;
- отекают нижние конечности;
- выпячивается пупок, образовывается большая пупочная грыжа.
Лечение до и после операции
Это злокачественное онкологическое заболевание происходит из эпителия прямой кишки. Этой опухоли присущи характерные черты любого злокачественного образования – быстрый рост, прорастание в соседние ткани, метастазирование.
Подвержены болезни мужчины и женщины в равной степени. Рост числа заболевших отмечается с 45 лет, а пик заболеваемости приходится на 75-летних.
Тип опухоли определяется ее локализацией:
- Аноректальное расположение характерно для 5-8% случаев.
- Ампулярное встречается чаще других, до 80%. Это патология в самой широкой части кишки.
- Надампулярная локализация до 12% больных.
Характер роста опухоли может быть:
- экзофитный – растет в просвет кишечника;
- эндофитный – прорастает толщу стенки, инфильтрирует ее, может охватывать циркулярно;
- смешанный рост.
По гистологической картине новообразование бывает:
- железистый рак (аденокарцинома);
- солидный;
- перстневидно-клеточный;
- скирр;
- плоскоклеточный.
Обсуждение проблем прямой кишки для многих людей является чем-то постыдным. Поэтому первые признаки патологии часто остаются без должного внимания. Начальные симптомы рака прямой кишки – изменения характера стула. Появляется частая смена запора и диареи, меняется форма кала. Он становится значительно тоньше, чем раньше. Беспокоят чувство неполной дефекации, неприятные ощущения, повышенное образование газов.
Развитие опухолевого процесса вызывает отдаленные признаки рака прямой кишки:
- слизь и кровь в кале;
- гнойные выделения;
- чувство переполненного кишечника;
- вздутие живота;
- боль в области прямой кишки;
- хроническая усталость, утомляемость;
- анемия;
- потеря веса.
На начальных стадиях проявления болезни может не быть. При выявлении анемии неизвестного происхождения стоит искать причину скрытого кровотечения. Возможно, это рак.
Поздние стадии характеризуются поражением других органов:
- прорастание в соседние органы, образование межорганных свищей;
- гнойно-воспалительные процессы – парапроктит, флегмона малого таза;
- перфорация опухоли надампулярной локализации с развитием перитонита;
- кровотечение.
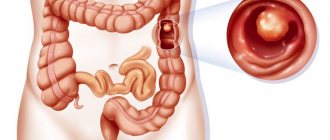
На фото рака прямой кишки можно заметить, что он значительно сужает просвет кишечника. Это является причиной запоров, переполненного живота, метеоризма.
На этом фото карцинома растет инфильтративно, охватывая стенку.
Течение ракового процесса при отсутствии должного лечения прогрессирует. Стадия определяется по степени поражения самого кишечника, прорастанием ее через стенку, наличием метастазов в лимфоузлах, отдаленных поражениях других органов.
В связи с этим опухоли делят на 4 стадии. Такое распределение универсально для любых злокачественных опухолей.
Небольшой размер опухоли и ее прорастание только через слизистый и подслизистый слой прямой кишки, не затрагивая мышечный и серозный, позволяет выполнить хирургическое удаление самой опухоли. Иногда возможно проведение операции через кишку с помощью колоноскопа.
Если она проросла в мышечный слой, то показана резекция прямой кишки или экстирпация (полное удаление органа). Также удаляется параректальная клетчатка и лимфоузлы, в которых в 20% случаев уже обнаруживаются метастазы. Для проведения операции используют два доступа – лапаротомия (рассечение брюшной стенки) и лапароскопия (операция с помощью видеооборудования через несколько проколов на животе).
Тип операции выбирается исходя из локализации опухоли. Высокое расположение позволяет провести удаление новообразования и временно вывести конец кишки на брюшную стенку – сформировать колостому для дефекации. Такая манипуляция нужна, если пока сшить между собой концы кишки невозможно. Вторым этапом через некоторое время восстанавливают целостность кишечника.
При низком расположении опухолевого процесса, если ниже ее не осталось здоровых тканей, проводят удаление пораженного участка и анального отверстия, накладывают колостому на брюшную стенку.
Химиотерапия и лучевая терапия показаны для больных с опухолями 2 и выше стадиями.
Если до операции были выявлены метастазы в нескольких лимфоузлах, а опухоль проросла мышечный слой, то на этапе подготовки к операции проводят лучевую терапию коротким курсом в течение 5 дней. Это позволяет уничтожить ранние метастазы, уменьшить размер самого образования.
Лечение рака прямой кишки после хирургического вмешательства проводится после получения патоморфологических данных об удаленных тканях. Решается вопрос о проведении облучения или его сочетании с химиотерапией. Лучевая терапия после операции уничтожает оставшиеся клетки в зоне первичной опухоли и предупреждает ее рецидив. У неоперабельных больных она облегчает состояние.
Чувствительность к химиотерапии выявляется у 30% больных. Ее назначают с лечебной целью для уничтожения метастазов.
Также химиотерапию проводят адьювантно – для предупреждения распространения карциномы, если выявлялось поражение нескольких лимфоузлов.
от способ терапии улучшает качество и продолжительность жизни пациентов с метастазами. Применяют препараты платины, 5-фторурацил, лейковарин, фолинат кальция. Лекарства вводятся внутривенно капельно, курсами по несколько дней. Также применяют химиотерапию в сочетании с лучевой до проведения операции при местнораспространенной форме рака. Такое комбинированное лечение проводят в течение 1-1,5 месяца, а после окончания облучения через 6 месяцев выполняют операцию.
| Стадия | Характерные признаки |
| 0 (предраковое состояние) | Наличие доброкачественных образований в просвете толстой кишки (полипы, аденомы), очагов хронического воспаления с эрозивно-язвенными дефектами слизистой и анальными трещинами (болезнь Крона, неспецифический язвенный колит, геморрой). Эти патологические состояния нижних отделов пищеварительного тракта являются предвестниками злокачественных новообразований. Регионарные лимфатические узлы (близко расположенные к пораженному органу) не увеличены. |
| I (первая) | Диагностируется опухоль небольших размеров (до 2 см), захватывает слизистую кишечной стенки. Может быть увеличен 1 лимфатический узел в любом из регионарных коллекторов (слияние крупных лимфатических сосудов). Раковая опухоль развивается на месте, атипичные клетки не распространяются по организму. |
| II (вторая) | Обнаруживается злокачественное новообразование размером от 2 до 5 см. Опухоль прорастает слизистый и подслизистый слой кишечной стенки. Увеличены лимфатические узлы в регионарных коллекторах (2-3 в разных местах). Рак не распространяется за пределы органа, метастазов нет. |
| III (третья) | Диагностируется раковая опухоль значительных размеров (от 5 до 10 см). Новообразование захватывает мышечный слой кишечной стенки, но не выходит за пределы серозной (наружной оболочки). Злокачественный процесс может быть двусторонним. Опухоль частично или полностью перекрывает просвет кишки. Увеличивается большое количество регионарных лимфатических узлов во всех коллекторах. Начинают образовываться вторичные очаги злокачественного процесса. Опухоль выявляется в регионарных лимфатических узлах. Нет отдаленных метастазов. |
| IV (четвертая) | Заключительная и самая тяжелая стадия рака. Злокачественное новообразование достигает больших размеров (более 10 см), захватывает все слои (слизистый, подслизистый, мышечный) кишечной стенки. Прорастает наружную (серозную) оболочку и выходит за пределы органа. Регионарные лимфатические узлы значительно увеличиваются, сливаются в конгломераты, воспаляются и изъязвляются. Опухоль распадается, раковые клетки разносятся по всему организму (в ткани, органы и отдаленные лимфоузлы) с образованием метастазов. Чаще всего атипичные клетки попадают в печень, легкие, почки и кости. При наличии отдаленных метастазов IV стадия выставляется вне зависимости от величины опухоли и поражения лимфатических узлов. |
Злокачественная опухоль небольших размеров не перекрывает просвет кишечника. Метастазов нет. Следовательно, симптоматика на начальных стадиях развития опухоли неспецифична. Клинические проявления можно связать с любыми воспалительными заболеваниями кишечника или расстройством пищеварения. Поэтому важно не упустить время и провести раннюю диагностику. Рак кишечника на I-II стадии хорошо поддается лечению.
Диспепсический синдром. Связан с нарушением пищеварения, характеризуется следующей симптоматикой:
- постоянное чувство тошноты;
- изжога;
- отрыжка кислым;
- привкус горечи во рту;
- снижение аппетита.
Энтероколитический синдром. Характеризуется дисбактериозом кишечника по типу бродильной диспепсии. Сопровождается нарушением процесса формирования каловых масс и их выведения из организма. Присутствуют следующие симптомы:
- чередование запоров («овечий» кал) с поносами (пенистый стул с неприятным запахом брожения);
- вздутие и урчание в животе в результате повышенного газообразования;
- чувство тяжести и распирания в брюшной полости даже после акта дефекации;
- появление в испражнениях слизи, прожилок крови или гноя.
Астенический синдром. Сопровождается слабостью, сонливостью, повышенной утомляемостью.
Болевой синдром. На начальных стадиях рака кишечника слабо выражен. Возможны периодические ноющие боли в животе или болезненные позывы (тенезмы) перед актом дефекации.
Анемический синдром. Характеризуется бледностью кожи и слизистых ротовой полости; периодическими головокружениями.
Раковая опухоль достигает внушительных размеров и перекрывает просвет кишечника, вызывая частичную или полную непроходимость. Появляются метастазы. Вследствие распада злокачественного новообразования, развивается выраженная интоксикация, резко ухудшающая состояние пациента. Появляется отвращение к еде с последующим истощением организма (кахексией).
Обтурационный синдром. Возникает вследствие сужения (стеноза) просвета кишечника из-за разрастающейся раковой опухоли. Закупорка может быть частичной или полной. Нарушается процесс выведения каловых масс. Стеноз конечного отдела толстого кишечника (сигмовидной или прямой кишки) сопровождается приступом схваткообразной боли и выраженным кровотечением (алая кровь) из заднего прохода.
В результате полной обтурации развиваются признаки острой кишечной непроходимости:
- рвота с примесью кала;
- сильные спастические боли в животе;
- отсутствие стула и выделения газов более 3 суток;
- симптом «малинового желе» (выделение слизи с кровью из прямой кишки);
- асимметричный «косой» живот;
- скопление жидкости в брюшной полости (асцит).
- Диарея или запоры, которые сохраняются несколько дней.
- Изменение внешнего вида кала. Он становится тонким, как карандаш, из-за того, что опухоль сужает просвет кишки.
- После посещения туалета остается чувство дискомфорта, ощущение, что кишка опорожнилась не полностью.
- Кровотечения из прямой кишки.
- Примесь крови в кале.
- Темный, дегтеобразный стул — на врачебном языке такой внешний вид кала называется меленой.
- Боли, спазмы в животе.
- Необъяснимая потеря веса.
- Постоянная слабость, повышенная утомляемость.
- Поддерживайте нормальный вес. Ожирение — один из факторов риска рака.
- Регулярно занимайтесь спортом.
- Придерживайтесь здорового питания. В вашем рационе должно быть много овощей, фруктов, злаков, продуктов, богатых клетчаткой. Развитию рака способствует употребление в больших количествах красного и переработанного мяса.
- Сведите к минимуму употребление алкоголя, откажитесь от курения. Эти вредные привычки способствуют возникновению рака не только в кишечнике, но и в других органах.
Клиническая картинка онкологии кишечника
Как и любой рак, кишечный нужно диагностировать на самых ранних стадиях, но зачастую пациенты из-за первых симптомов начинают лечиться не от того заболевания. Из-за чего сильно теряют время, а позже уже онкология кишечника переходит в новую стадию, и лечить его уже гораздо сложнее.
Именно поэтому самое главное, как можно раньше понять патологию и выявить рак. Сам рак может располагаться в любом месте кишечника, и понятное дело от места дислокации будет сильно зависеть первые и последующий симптомы.
Первые признаки
Самое плохое, то что на первых стадиях больной практически ничего не чувствует, из-за чего теряет большое количество времени. Есть теория, что сама опухоль, а также злокачественные клетки выделяет небольшое количество обезболивающих в соседние ткани. Поэтому пациент в самом начале ничего не чувствует. Но есть несколько синдромов, которые могут указывать на рак кишечника:
- Энтероколитический синдром — обычно появляется при раке в левой части ободочной или слепой кишки. При этом появляется брожение пищевого кома, нарушается сам процесс каловых масс, постоянное вздутие живота, долгие запоры, которые могут резко потом сменяться поносом.
- Стеноз — тут обычно сам рак переходит в ту стадию, когда новообразование закупоривает сам кишечник и мешает прохождению каловых масс. Тогда пациенту становится трудно сходить в туалет, появляются довольно часты запоры. Вздутие и сильные боли в животе, и колики. Сами боли при раке кишечника сразу же проходят после акта дефекации.
- Диспепсический синдром — обычно сопровождается рвотой, постоянной тошнотой, мучительными и сильными изжогами, а также постоянным горьким привкусов во рту. Связан синдром с тем, что при раковых образованиях нарушается пищеварительный процесс.
- Псевдоспастический — воспаляются листки брюшины из-за чего появляется сильная ниспадающая температура, сильные боли в животе, происходит интоксикация из-за чего человек постоянно чувствует себя плохо и быстро устает.
- Цистит — сам рак уже глубоко покрывает ткани кишечника и затрагивает рядом ближайшие органы: мочевой пузырь, матку с яичниками у женщин. Появляются боли при мочеиспускании, появление крови в моче, а также кровяных и слизистых выделений из влагалища.
- Другие симптомы — Быстрая утомляемость и постоянная слабость во всем теле. Бледная и сильно сухая кожа, более сухие и другие слизистые слои и оболочки, постоянно повышается температура тела, озноб, головная боль и головокружение, нарушение пищеварения. Чувство постоянного наполненного кишечника, даже после акта дефекации. Кровь в кале или даже кровотечение из заднего прохода, может возникать карцинома кишечника.