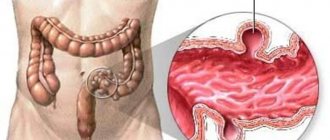
Хронический бронхит – это фактически самостоятельное заболевание дыхательной системы (первичный бронхит), гораздо реже болезнь возникает после острого бронхита или других ЛОР-заболеваний (вторичный бронхит).
При хроническом бронхите воспалительный процесс начинается под воздействием вредных компонентов, которые раздражают воздухоносные пути.
В итоге, функция бронхиальных желез усиливается, и количество вырабатываемых ими мокрот увеличивается. Появляется навязчивый постоянный или периодический кашель.
Врачи ставят диагноз хронический бронхит в том случае, когда пациент кашляет не менее 3-х месяцев в году и когда это повторяется на протяжении 2-3-х лет.
Среди людей, страдающих хроническим бронхитом, самый высокий процент занимают «злостные» курильщики. Именно они в добровольном порядке наносят урон своей дыхательной системе, приводя бронхиальное дерево в болезненное состояние.
При этом могут возникнуть серьезные осложнения заболевания – это появление кровохаркания, эмфиземы легких и дыхательной недостаточности, что цепной реакцией несет за собой ухудшение памяти, сердечную недостаточность и т.д.
Кроме этого, со временем простой обычный хронический бронхит опасен тем, что может перейти в гнойную форму, когда при кашле отхаркивается гнойная слизь.
Хроническим бронхитом страдают не только курильщики. Давайте разбираться, какие еще есть причины, обуславливающие появления этого заболевания.
Что такое хронический бронхит
Хронический бронхит – это длительное заболевание бронхов, характеризующееся присутствием кашля с мокротой на протяжении 2–3 месяцев в течение последующих 2 лет. Хронический бронхит (клинические рекомендации разрабатывались практикующими врачами), это болезнь, которую возможно лечить, но лучше предупредить.
Распространённость его увеличивается в возрастной категории людей 55–69 лет. Среди этой группы заболеванием страдают 15% городских мужчин и 23% живущих в сельской местности. Почти каждый второй мужчина после 70 лет, проживающий вне города, имеет признаки хронического бронхита.
Диагностические критерии ВОЗ
Всемирная организация здравоохранения определяет как хронический бронхит заболевание, при котором в течение 2 и более лет наблюдаются неоднократные эпизоды постоянного продуктивного кашля продолжительностью не менее 3 месяцев.
Это основной критерий диагностики, но есть и другие:
- при аускультации прослушивается типичная картина: дыхание жесткое, грубое, хрипы рассеянные, могут быть сухими и влажными, выдох удлиненный;
- при бронхоскопии выявляются воспалительные изменения в бронхах;
- исследование функции внешнего дыхания показывает наличие нарушений бронхиальной проходимости;
- по результатам дифференциальной диагностики исключаются иные заболевания, для которых тоже характерны затяжные периоды продуктивного кашля, проявляющиеся годами. Это туберкулез, бронхоэктатическая болезнь, хронический абсцесс легкого и ряд других.
Кашель с отделением мокроты, проявляющийся на протяжении длительных периодов, не всегда является симптомом хронического бронхита. Если при его наличии есть несоответствия критериям ВОЗ, особенно первому (продолжительность от 3 месяцев) причиной может быть:
- курение (кашель курильщика);
- вредные условия труда, вследствие которых раздражаются дыхательные пути;
- патологии носоглотки, вызывающие кашель;
- острый бронхит с затяжным или рецидивирующим течением;
- контакт с летучими веществами раздражающего действия, вызывающими респираторный дискомфорт и кашель;
- сочетание нескольких факторов.
Учитывается также анамнез – высокая частота простудных заболеваний является основанием для постановки диагноза «хронический бронхит».
Виды хронического бронхита
Бронхит бывает острый и хронический. Первый проявляется влажным кашлем, вызывающим слизь в сочетании с простудой или инфекцией верхних дыхательных путей. Поражение бронхов имеет преходящий характер. При хронической форме также присутствует влажный кашель, густая слизь, но заболевание длится продолжительное время и имеет длительный характер.
Хронический тип заболевания характеризуется наличием или отсутствием обструкции в дыхательных путях:
- Обструктивный характеризуется отёчностью и сужением дыхательных путей, повышенной выработкой слизи, которая препятствует попаданию воздуха в лёгкие.
- Необструктивный характер заболевания протекает с выделением слизи, мокроты, но без вентиляционных нарушений.
Каждый вид имеет свою характеристику мокроты:
- слизистую;
- слизисто-гнойную;
- гнойную.
Аускультация
Методом аускультации определяют следующие типы дыхания:
- везикулярное;
- бронхиальное;
- жесткое;
- саккадированное;
- амфорическое.
Дыхание будет усиленным и ослабленным. Над патологически измененными участками выслушивают хрипы. По акустическим характеристикам хрипы принято разделять на сухие (жужжащие и свистящие) и влажные (крупно-, средне-, мелкопузырчатые).
Аускультация при заболеваниях бронхов важна для диагностики, динамического наблюдения, выявления осложнений. Каждый вариант бронхита сопровождают характерные физикальные особенности.
При хроническом бронхите
Для этого вида бронхита характерно жесткое дыхание, кашель, сухие хрипы при аускультации, удлинение выдоха.
Наличие хрипов обусловлено вязкостью мокроты, а тональность зависит от размера бронха. Над крупными бронхами в фазе вдоха выслушиваются звуки низкой тональности.
При локализации процесса в бронхах мелкого калибра будут выслушиваться в фазе выдоха сухие свистящие хрипы.
Отличительной особенностью хрипов при воспалении бронхов является их изменчивость (меняются или исчезают при покашливании). Наличие влажных хрипов может указывать на развитие пневмонии.
При остром бронхите
У пациентов выслушивается усиленное везикулярное дыхание. Сухие хрипы различной тональности определяются уровнем поражения бронхиального дерева. Выслушивание крепитации не относится к патологии бронхиального дерева. Такая аускультативная картина характерна для воспаления легких.
При обструктивном бронхите
Отличительной чертой обструктивных процессов в бронхах у взрослых служит слышимое на расстоянии шумное и свистящее дыхание.
При обструктивном бронхите у взрослых появляется шумное и свистящее дыхание.
Аускультативная картина будет представлена сухими хрипами и удлиненным выдохом. У грудных детей обструкция также сопровождается дистанционными хрипами. Над поверхностью легких выслушиваются сухие и разнокалиберные влажные хрипы. Превалирует вдох над выдохом. Быстро развивается одышка.
Стадии и степени хронического бронхита
Классификация заболевания опирается на показатели функционального состояния лёгких.
Исходя из этих показателей, различают 4 стадии болезни:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- крайне тяжёлая.
Как показала практическая медицина, такое разделение не всегда отражает все случаи заболевания. В терапии переход от одной стадии в другую, часто не различим.
Классификация ХОБ по тяжести:
| Степени заболевания | Тяжесть протекания | Описание симптомов |
| 0 | Нет | Одышка при усильной физической нагрузке |
| I | Лёгкая | Одышка при быстрой ходьбе по ровной местности |
| II | Средняя | Из-за одышки ходьба по ровной местности замедляется, дыхание прерывистое, с остановками, при ходьбе по ровной местности в умеренном темпе |
| III | Тяжёлая | Сильная одышка после прохождения100 м или нескольких минут ходьбы по ровной местности |
| IV | Очень тяжёлая | Пациент задыхается, при одевании и раздевании, сильная одышка, не дающая возможность выходить из дома |
Осложнения при бронхите подразделяют на две группы:
- связанные с инфекцией: пневмония, неаллергический бронхит, астматический, расширение бронхов;
- связанные с прогрессирующим развитием бронхита: эмфизема, лёгочная, дыхательная недостаточность, лёгочный пневмосклероз, развитие лёгочного сердца.
Причины и факторы риска
Отсутствие температуры чаще всего наблюдается при остром обструктивном бронхите неинфекционной этиологии. Бронхит часто протекает без температуры у пациентов с ослабленным иммунитетом. В детской практике такая форма заболевания часто развивается у недоношенных детей или у младенцев с перинатальной патологией сердца или респираторной системы.
В некоторых случаях в клинической картине бронхита без повышения температуры также отсутствует кашель. Это может говорить о ранней стадии заболевания, значительном поражении бронхиол, нестандартном течении болезни.
Протекание бронхита без повышения температуры, особенно у детей, чаще приводит к переходу заболевания в хроническую форму.
Одним из ведущих фактором риска развития бронхита без повышения температуры является бесконтрольное применение антибактериальных препаратов во время лечения респираторных инфекций.
Бронхит, вызванный микроскопическими грибками, обычно протекает без повышения температуры, но встречается редко. Обычно такая форма заболевания диагностируется у ослабленных пациентов, особенно после лечения антибактериальными препаратами.
Симптомы хронического бронхита
Первичным недомоганием, с которым больные обращаются в поликлиники, является кашель, мокрота, слизь, выделяющиеся при отхаркивании, нередко присутствует и одышка. Симптомы ярко выражены по утрам, после пробуждения. В холодные сезоны такие пациенты подвержены частым простудам. Иногда врачи диагностируют у них «бронхит курильщика», тем самым оттягивая сроки начала лечения.
Но на первом этапе кашель является единственным симптомом развивающейся болезни.
В период обострения болезни появляются дополнительные симптомы:
- рассеянное хрипение в лёгких;
- снижение работоспособности;
- сильное потоотделение;
- слабость;
- головная боль;
- миалгия.
На схеме перечислены симптомы и причины возникновения хронического бронхита.
При обструктивной форме обнаруживаются признаки:
- одышки;
- сухого кашля без выделения мокроты;
- высоких хрипов.
В периоды ремиссии у больных продолжается кашель с выделением мокроты, но одышка и другие симптомы пропадают.
Дифференциальная диагностика
Ряд симптомов хронического бронхита без явлений обструкции сходен с симптомами иных заболеваний дыхательной системы. Их необходимо отличать друг от друга для назначения адекватного лечения.
Затяжная, рецидивирующая острая и хроническая форма.
- В первом случае симптомы бронхита сохраняются на протяжении более 2 недель, но менее 3 месяцев.
- Во втором эпизоды менее продолжительные, но повторяющиеся часто, не менее 3 раз в год.
- Для хронического бронхита характерна продолжительность обострений от 3 месяцев.
Бронхоэктазы. Хронический бронхит развивается в зрелом возрасте, кашель не всегда сопровождается гнойным отделяемым. При бронхоэктатической болезни:
- продолжительные периоды кашля наблюдаются с детства;
- отделяется большое количество гнойной мокроты;
- фаланги пальцев и ногти приобретают характерную утолщенную форму;
- бронхография выявляет расширение бронхов.
Туберкулез бронхов. Ночная потливость и субфебрильная температура характерны и для туберкулеза, и для хронического бронхита в фазе обострений. Но при туберкулезе:
- более выражена слабость, утомляемость, возможны потеря аппетита и веса;
- мокрота не гнойная, но наблюдается кровохаркание;
- в мокроте и промывных водах обнаруживаются палочки Коха;
- бронхоскопия выявляет рубцы и свищи на поверхности слизистой.
Рак бронхов – наиболее опасное заболевание, которое важно как можно раньше отличить от бронхита. При раке:
- кашель более надсадный, часто с кровохарканием;
- в мокроте выявляются атипичные клетки;
- на поздних стадиях появляются сильные боли в грудной клетке, наблюдается стремительная потеря веса;
- результаты биопсии подтверждают онкологию.
Экспираторный коллапс трахеи и крупных бронхов:
- кашель сухой и приступообразный, имеет специфические особенности звучания;
- возникает под воздействием провоцирующих факторов (смех, нагрузка, резкая смена положения тела);
- возможны приступы удушья, головокружения, обмороки;
- фибробронхоскопия и спирометрия демонстрируют характерные изменения.
Причины появления хронического бронхита
По данным ВОЗ, это заболевание является четвёртой лидирующей причиной смертности в мире. В возникновении необструктивной формы бронхита играет большую роль последствие курения, как активного, так и пассивного.
Ежедневное раздражение слизистой оболочки бронхов вызывает усиленную продукцию слизи. При этом нарушается защитная функция бронхов и поступление нужного количества кислорода.
Помимо курения, причинами развития бронхита могут быть:
- длительное вдыхание пыли, химикатов;
- кислотный рефлюкс;
- инфекции, подавляющие работу иммунной системы;
- возраст (после 60 лет увеличивается риск заболевания).
Причины обструктивной формы:
- тяжесть бронхиальной недостаточности;
- избыточная масса тела;
- плохое питание;
- частота, тяжесть приступов;
- лёгочная гипертензия.
При отсутствии лечения возникают причины для летального исхода:
- дыхательная недостаточность;
- рак лёгкого;
- опухоли различной локализации.
В чем причины?
В основе хронического бронхита лежат практически те же причины, что и при острой его форме, но в несколько иной последовательности.
Читайте подробнее об остром бронхите.
Если большинство врачей в качестве основной причины острого бронхита на первое место выводят инфекционный процесс, то для хронического бронхита инфекция является чаще вторичной. Главную роль здесь играет постоянное воздействие на дыхательные пути раздражающих веществ, а именно табачный дым, пыль, газы и химические вещества.
Итак, приведем основные причины хронического бронхита:
— табачный дым при курении и пассивное его вдыхание. Постоянное вдыхание табачного дыма снижает естественную защитную устойчивость слизистой оболочки бронхов к повреждающим факторам окружающей среды, приводя к хроническому воспалительному процессу. Практически 90% всех заболевших являются активными курильщиками или курили длительное время. Каждый второй курильщик старше 40 лет страдает хроническим бронхитом. При этом считается: чем больше сигарет человек выкуривает за сутки, тем выше риск развития этого заболевания. К примеру: после прекращения курения показатели функции дыхания улучшаются уже через 6 недель.
— вдыхание вредных веществ промышленного производства. К ним относятся окислы серы, продукты промышленного сгорания, каменного угля, нефти, природного газа. В условиях постоянного вдыхания пыли, газов и паров вредных веществ механизм самоочищения бронхов не успевает вывести все накопленные вредные вещества, приводя к развитию воспалительного процесса. Как правило, это характерно для лиц, работающих на производстве во вредных условиях труда, например, шахтеры, работники лакокрасочной промышленности и прочее, и относится к профессиональным заболеваниям.
— генетическая предрасположенность и врожденные особенности бронхиального дерева. Для таких людей характерна повышенная чувствительность бронхов к раздражающим веществам из вне.
— климатические условия. Очень редко являются первопричиной, но создают благоприятный фон для развития болезни. Наиболее часто она развивается в так называемое межсезонье: осень-весна.
— инфекции. Даже в настоящее время ведутся активные споры среди врачей, играет ли инфекция первичную или вторичную роль в развитии заболевания. Но все же склоняются к тому, что первичную роль играет постоянное вдыхание раздражающих веществ, а инфекция имеет решающее значение в обострении симптомов. Причем пуском для этого могут стать вирусы (ОРВИ, грипп и др.) и бактерии (микоплазмы, стрептококки, гемофильная палочка и прочее). Также необходимо отметить, что причиной развития или обострения заболевания могут послужить инфекции со стороны ЛОР-органов: синуситы, тонзиллиты, отиты и прочее, когда инфекция из них распространяется на бронхи. Нарушенный процесс самоочищения бронхов создает благоприятные условия для размножения вирусов и бактерий.
— снижение защитной функции иммунной системы создает благоприятный фон для обострения заболевания, размножения инфекции.
Диагностика хронического бронхита
Хронический бронхит (клинические рекомендации разработаны Федеральным Центром диагностики и лечения ХОБЛ) предполагает следующие методы диагностики:
Лабораторные:
- анализ крови;
- исследование мокроты на цитологию;
- микробиологическое и бактериологическое исследование мокроты.
Инструментальные:
- рентгенография грудной клетки;
- бронхоскопическое исследование;
- электрокардиография, с целью исключения простудных заболеваний
- эхокардиография, чтобы исключить заболевания сердца.
Функциональные:
- бронходилатационный метод, для проведения диагностики назначаются специальные препараты, бронхолитики и оценивается их влияние на организм;
- мониторинг функции лёгких, проводится у больных, находящихся на искусственной вентиляции лёгких;
- спирометрия, для оценки тяжести заболевания, позволяющий измерить объём лёгких, объём вдоха за одну секунду и скорость выдоха.
Лабораторные анализы сдаются в муниципальных поликлиниках или частных медицинских центрах, стоимость в которых оценивается:
- анализ крови: 200–300 руб.;
- цитологические пробы, микробиологические: от 500 до 1 тыс. руб.
Инструментальную диагностику можно провести в районной поликлинике или в частном медицинском центре, стоимость в котором составит от 1 тыс. до 2 тыс. 700 руб. Стоимость функциональных исследований, например, спирометрии, составляет от 700 до 1 тыс. 200 руб.
Степень тяжести определяется с помощью диагностических процедур:
- Пульсоксиметрия. Неинвазивный метод, при котором определяется степень насыщения крови кислородом. Проводится с помощью аппарата пульсоксиметра. Стоимость процедуры: 500 –1тыс. руб.
- Пикфлоуметрия. Метод исследования, определяющий максимальную скорость, с которой человек может выдохнуть после полного глубокого вдоха.
- Пневмотахография. С помощью этого метода определяют объём скорости потока вдыхаемого и выдыхаемого воздуха.Объём фиксируется в спокойном и форсированном дыхании. Стоимость услуги: от 360 руб.
Диагностирование хронического бронхита задача не из лёгких. На начальной стадии инструментальные и лабораторные исследования не всегда подтверждают наличие заболевания.
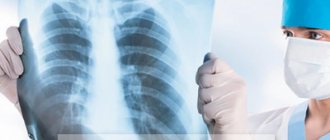
Рентген
Пульмонологи используют разные рентгенологические методики для диагностики заболеваний легких. К базовым видам исследования относят следующие:
- рентгенография и флюорография;
- томография;
- бронхография;
- пневмополиграфия;
- компьютерная томография.
Общепринятая схема описания рентгенограмм отражает:
- характер легочного рисунка;
- состояние легочной ткани;
- контуры и положение диафрагмы;
- состояние корней легких;
- особенности сердечной тени;
- состояние скелета грудной клетки.
Схема описания рентгенограмм отражает состояние легочной ткани, особенности сердечной тени.
Для точного анализа рентгенограммы делают в двух проекциях.
Когда необходимо обратиться к врачу
После заболевания острым бронхитом, если он был пролечен надлежащим образом, стенки бронхов восстанавливают свою прежнюю структуру и продолжают работать в обычном режиме. Мукоциллиарный аппарат, отвечающий за чистоту дыхательных путей, восстанавливается.
Если терапия была некачественная, то бронхит может принять затяжной, хронический характер. Любое воспаление в бронхах до конца не исчезает, урон, который им был нанесён, остаётся. При каждом последующем обострении площадь воспаления расширяется.
Поэтому после заболевания следует обратить внимание, не остались ли симптомы, которые не прекращаются или повторяются:
- частые приступы острого бронхита;
- хрипящий кашель, который не проходит в течение нескольких недель;
- сбивчивое дыхание;
- увеличенное количество слизи тёмно-жёлтого или зелёного цвета при кашле;
- боль в груди при вдохе и выдохе.
При первых признаках недомогания следует посетить врача.
Профилактика
Если бронхит часто протекает без температуры, нужно обратить внимание на меры профилактики:
- так как воспаление бронхов может быть следствием острого респираторного заболевания, необходимо вовремя лечить все инфекции;
- требуется повышать иммунитет, а именно принимать витамины, следовать рекомендациям правильного питания, вести активный образ жизни, заниматься спортом;
- не допускать переохлаждения организма;
- проводить вакцинацию перед сезоном эпидемий;
- соблюдать правила личной гигиены.
Также рекомендуется отказаться от употребления алкоголя и курения.
Профилактика хронического бронхита
Первичная профилактика заключается в активной терапии первого затяжного воспалительного процесса в лёгких и предусматривает следующие меры:
- Короткие курсы ГКС (терапия глюкокортикостероидами) 1– 2 раза в год.
- Приём Атровента.
- Отказ от курения.
- Пневмотропные бактериальные вакцины.
- Диета с повышенным содержанием белка.
- Проведение гимнастики по Кузнецову.
В периоды обострения хронического бронхита правильно будет:
- принимать только те антибиотики, которые чувствительны к возбудителям (препараты выписываются по результатам анализа мокроты);
- включать в рацион продукты, богатые белком;
- выполнять дыхательную гимнастику по Кузнецову.
Нельзя из года в год принимать одни и те же антибиотики и злоупотреблять углеводистыми продуктами.
Диагностические методы
Помимо изучения анамнеза, жалоб больного, осмотра, аускультации и других физикальных методов диагностики обычно назначается ряд лабораторных анализов и инструментальных исследований. В зависимости от особенностей состояния больного, подозрений на отличное от острого бронхита заболевание, врач может назначать разные исследования.
Лабораторные анализы
При хроническом бронхите исследуются кровь и мокрота.
- Общий анализ крови существенных изменений не выявляет. Наиболее выражены признаки воспалительного процесса при обострении хронического бронхита и развитии его гнойной формы. Но и в этом случае лейкоцитоз и повышение СОЭ умеренные.
- Биохимический анализ крови позволяет определить, насколько далеко зашел воспалительный процесс.
- Мокрота подвергается макроскопическому и бактериологическому исследованию. Оценивается ее цвет, консистенция и структура, клеточный состав. Эти данные позволяют определить форму хронического бронхита и отличить его от других заболеваний со сходными симптомами. При посеве на микрофлору выявляются возбудители заболевания. Кроме того, определяется их чувствительность к антибиотикам. Это важно для назначения правильной эффективной схемы лечения.
Инструментальные исследования
Основным методом инструментальной диагностики при хроническом бронхите являются рентгеноскопия и рентгенография. Остальные исследования могут назначаться врачом по показаниям, обычно в целях дифференциальной диагностики. При неосложненном хроническом бронхите рентгенологические признаки заболевания отсутствуют.
Появляются они у людей, которые болеют хроническим бронхитом не первый год, особенно в случае присоединения других заболеваний:
- легочный рисунок более выраженный и деформированный по петлисто-ячеистому типу;
- легочные поля более прозрачные, чем в норме;
- тени корней легких расширены;
- если развивается перибронхиальный пневмосклероз, на снимке могут наблюдаться утолщения бронхиальных стенок;
- поражения бронхов проявляются в виде изменения их контуров, калибра и направления.
Бронхография – разновидность рентгенологического исследования с использованием контрастного вещества. Применяется преимущественно в целях дифференциальной диагностики, например, с бронхоэктазами или туберкулезом. Позволяет выявить расширения периферических бронхов, оценить рисунок контуров, проходимость боковых веточек. При отсутствии бронхоэктазов наиболее мелкие бронхи не заполняются контрастным веществом.
Бронхоскопия – инвазивный диагностический метод. Внутрь бронхов вводится оптико-волоконная система, дающая возможность рассмотреть их изнутри и осуществить забор материала.
Наиболее информативен анализ мокроты, полученный с помощью бронхоскопии. К ней прибегают, если не удается собрать мокроту на анализ из-за ее скудности и вязкости. Этот метод применяется и при показаниях к биопсии слизистой.
В ходе бронхоскопии оценивается состояние слизистой по таким критериям:
- цвет (бледно-розовый, ярко-красный, багрово-синюшный);
- характер секрета, покрывающего стенки (слизь, гной);
- толщина (истончение или утолщение);
- кровоточивость (отсутствует, наблюдается иногда, выраженная).
По совокупности этих признаков можно оценить тяжесть заболевания, степень воспаления.
загрузка…
Отличия обструктивного и необструктивного хронического бронхита
Для дифференциальной диагностики этих двух форм хронического бронхита прибегают к исследованию функции внешнего дыхания и газового состава крови
Исследование ФВД:
- спирометрия. Определение объема форсированного выдоха, жизненной емкости легких, их соотношения, остаточного объема. Изменения происходят при развитии обструктивного бронхита и становятся более выраженными по мере его прогрессирования;
- пневмотахометрия – оценка скоростей воздушного потока при вдохе, выдохе. При обструктивных явлениях выдох значительно замедляется;
- пикфлуометрия – определение пиковой скорости выдоха. Позволяет выявить бронхиальную астму.
При необструктивном хроническом бронхите большинство этих показателей в пределах нормы. Возможно увеличение остаточного объема легких, снижение объемной скорости, в то время как жизненная емкость легких, пиковая скорость остаются нормальными.
Определение газового состава крови проводится при явлениях дыхательной обструкции и подозрении на развитие обструктивной формы хронического бронхита. На ранних стадиях этого заболевания изменения в газовом составе незначительные. По мере его прогрессирования возрастает концентрация углекислого газа, снижается содержание кислорода.
Методы лечения хронического бронхита
Хронический бронхит (клинические рекомендации, прежде всего, касаются предупреждения прогрессирующего развития) лечится по следующей схеме:
- Нелекарственное воздействие: снижение симптомов риска; образовательные программы.
- Медикаментозное лечение.
К первой группе относятся мероприятия:
- отказ от курения, в том числе лекарственными методами;
- увеличение физической активности;
- проведение вакцинации против пневмококковой инфекции и гриппа.
Пациенты с необструктивным хроническим бронхитом проходят лечение амбулаторно.
Лекарственные препараты
Хронический бронхит лечится лекарствами, выбор которых зависит от клинических симптомов, частоты обострения, рекомендации врача. У большей части больных на обострение болезни влияют неинфекционные факторы. У 35% больных это случается в связи с респираторной вирусной инфекцией. В таком случае врачом составляется фармакологическая схема лечения.
- Терпапия антибактериальными средствами.
- Бронхорасширяющие препараты.
- Вспомогательные методы лечения.
К первой группе относятся пероральные препараты с 1–2 разовым циклом приёма в сутки.
- Цефалоспорины 2 поколения.
- Амоксициллин с клавуановой кислотой. Активен в отношении грамотрицательных и грамположительных аэробов. Дозирование рассчитывается в зависимости от веса больного. Больным, с массой тела выше 40 кг, доза предлагается от 250 мг до 500 мг, в зависимости от тяжести заболевания. Цена 45 руб.
- Кларитромицин (Фромилид). Действует против определённых бактерий. Доза: не более 500 мг. Цен7а: от 70 руб.
Антибактериальную терапию назначают, после получения результатов исследования слизи, или когда неэффективны другие препараты. Ко второй группе препаратов относят b2-симпатомиметики, антихолинергики и теофиллин. Препараты и их доза назначаются в зависимости от тяжести и формы заболевания.
Бронхолитические препараты выпускаются в виде аэрозолей, обычно дозированных, лечение производится также небулайзерами. Они используются в случае тяжёлой бронхиальной обструкции.
Назначаемые препараты:
| Лекарство цена (в руб.) | Доза для ингалятора | Раствор для небулизайзера | ||
| Одноразовая доза в мг | Суточная доза в мг | Одноразовая доза в мг | Суточная доза с мг | |
| Сальбутомол 90 –100 | 0,1–0,2 | 0,4–1,2 | 2,5–10,0 | 10,0 |
| Тербуталин | 0,25–0,5 | 1,0–3,0 | 0,5 | 2,0 |
| Фенотерол 270 | 0,2–0,4 | 0,8–2,0 | 1,0 | 4,0 |
| Ипратропиума бромид 280-360 | 0,02– 0,04 | 0,08–02 | 0,25– 0,5 | 1,0–20 |
Также применяются мукорегуляторные средства:
- Амброксол. Муколитический препарат, разжижающий мокроту, способствующий её выведению из бронхов. Назначают в виде таблеток, внутривенно или с помощью небулайзера. Доза – не более 30 мг, разбитая на 3 приёма. Цена: от 20 руб. за 10 таблеток.
- Ацетилцистеин. Стабилизирует процесс вывода мокроты, увеличивает её объём, тормозит производство цитокинов. Назначаемые дозы: 600–1200 мг в день. В случае применения препарата в небулайзере используется 300–400 мг в течение 2 раз в сутки. Цена: от 60 руб.
- Карбоцистеин. Улучшает качество мокроты, стимулирует восстановление слизистой. Суточная доза:1500–2250 мг.
Препараты для базисной терапии хронической болезни лёгкой степени:
- Атровент. Бронхолитическое средство, предотвращает развитие бронхоспазма. Цена: от 200 руб.
- Витамин С. Принимается при дефиците витамина по 1000 мг в день. Цена от 250 руб.
- Рибомунил. Активирует противовирусный иммунитет. Для лечения или профилактики хронического бронхита предлагается разовая доза в 0,75 мг, что соответствует 3 таблеткам. Первоначально принимается 4 днея подряд, а затем пропивается в течение 5 месяцев, каждые 4 дня нового месяца. Цена: от 260 руб.
- Преднизолон. Назначается при обструктивном заболевании дыхательных путей. Принимается перорально в утреннее время либо всю суточную дозу сразу, либо двойную дозу через день. Схему приёма лекарства расписывает врач. Цена: от 20 руб. за 10 таб.
- Амоксициллин.
Препараты, относящиеся к глюкокортикостероидам, используются при недейственности базисных лекарственных средств. Но они часто приводят к побочным эффектам: стероидным язвам ЖКТ, стероидному диабету, остеопорозу.
Народные методы
Альтернативная терапия хронического бронхита состоит в улучшении работы функции лёгких и уменьшение тяжести симптомов.
Травяные настои, помогающие при хроническом кашле:
- Имбирь, ослабляет и разрушает густую слизь, помогает дышать. Можно использовать в виде настойки, свежий для заварки.
- Тимьян. Уменьшает застойные явления, позволяет дышать нормально. Можно добавлять как заварку для чая, соединив тимьян с мёдом.
- Корень алтея.
- Багульник.
- Листья подорожника.
- Листовая часть травы мать-и-мачеха.
- Корень солодки.
Для приготовления настоев следует заваривать травы кипятком, дать им настояться в течение нескольких часов, а затем принимать по нескольку раз в день, разбавляя водой. Некоторые минералы могут помочь в борьбе с симптомами бронхита. Полезным минералом будет цинк, принимаемый в виде глюконата цинка от 15 до 25 мг в день.
Для лечения бронхита используются домашние средства:
- Мёд. Можно добавлять по одной ложке в чай, или делать пасту вместе с толчёным имбирём и 1–2 шт. гвоздики. Пасту следует принимать по 1 ч. л. 2–3 раза в день.
- Куркума. Противовоспалительные свойства её помогают уменьшать количество слизи. Для этого следует добавить 1 ч. л. порошка в стакан молока. Перемешать, немного поварить. Пить горячую смесь дважды или трижды в день.
- Масляные ингаляции, например, с маслом эвкалипта. Несколько капель добавить в чашку с горячей водой и, накрыв голову, несколько минут вдыхать пары.
Прочие методы
При необструктивной форме заболевания помогают методы лечения:
- вибрационный массаж грудной клетки;
- методика дыхания по Стрельниковой;
- постуральный дренаж, помогающий освободить бронхи от мокроты;
- санаторно-курортное лечение в пансионатах средней полосы России.
Хронический бронхит (клинические рекомендации включают различные терапевтические методы), обструктивная форма, лечится методами лёгочной реабилитации.
К ним относятся:
- Кислородотерапия. Процедура назначается при сильном понижении кислорода в крови. В этом случае повышается риск сердечных аритмий, особенно во время сна, развивается лёгочная гипертензия. Этот метод позволяет снизить смертность больных с обструктивным хроническим заболеванием бронхов.
- Домашняя вентиляция лёгких. Для проведения процедуры в домашних условиях используются концентраторы кислорода. Они нужны для лучшей вентиляции лёгких, предупреждения ночной гиперкапнии (состояние организма, вызванное увеличенным количеством углекислого газа в артериальной крови), улучшения качества сна.
- Хирургическое лечение. Операция уменьшения объёма лёгкого проводится путём удаления части органа для уменьшения гиперинфляции и лучшей работы насосных мышц. Применяется у больных с хроническим бронхитом, отягощённым эмфиземой.
Народные средства
Традиционная медицина остается основным методом, но можно воспользоваться дополнительными рецептами. Их легко приготовить в домашних условиях из продуктов питания, травяных сборов и других доступных компонентов. Преимущества такого лечения — безопасность, низкая цена и отсутствие побочных эффектов.
Лимон с глицерином
Одно из наиболее щадящих народных лекарств подходит к применению в любом возрасте, а также при беременности. Спелый плод необходимо довести до кипения в кастрюле с водой, а затем остудить и отжать сок из половины фрукта. Лучше сразу использовать емкость объемом 0,25 л. Сюда же добавляют несколько ложек глицерина (для смягчения и увлажнения слизистых оболочек), а остальное пространство наполняют медом. Этот препарат предназначен для употребления внутрь, по ложке за полчаса до каждого приема пищи. Он не имеет противопоказаний, поэтому его можно пить до получения нужного результата.
Черная редька
Сок этого корнеплода считается целебным при кашле и других симптомах заболеваний дыхательной системы. Его нужно заготовить определенным образом. Для этого берут овощ средних размеров, делают сверху разрез в виде углубления. Туда помещают полную ложку меда, накрывают и оставляют настаиваться не менее чем на сутки. За это время из мякоти редьки выделяется жидкость. Ее можно доставать и употреблять внутрь по 100-150 мл перед едой. Курс приема средства длится не менее 1-2 недель, затем его можно повторить по необходимости. Редьку при этом держат в холодильнике, достают только перед процедурой. Когда мед заканчивается, его следует заменить новой порцией.
Репчатый лук
В составе этого растения находятся фитонциды. Именно они определяют выраженные антибактериальные свойства и эффективность пряного овоща при различных болезнях органов дыхания. Кроме того, продукт отлично укрепляет иммунную защиту организма. Самый простой способ использования — потребление внутрь в свежем виде в качестве приправы к любому блюду. Также его можно почистить, настоять в горячей воде, а когда она остынет — дышать испарениями. Такие ингаляции очищают бронхи от слизи и выводят ее с кашлем.
Есть и комбинированные рецепты на основе репчатого лука. Несколько небольших головок доводят до кипения в сахарной жидкости, а затем продолжают держать на медленном огне еще 15-20 минут. За это время они уменьшаются в два раза, а вода получает все полезные компоненты. Отвар принимают по несколько столовых ложек перед едой.
Не менее эффективный способ лечения бронхита — настой молока с луком. Ингредиенты нужно прокипятить, в ходе чего растение превращается в кашицу. Далее остается добавить немного меда, он также полезен для облегчения дыхания и укрепления иммунитета. Средство сладкое на вкус и разрешено к употреблению в любом возрасте без противопоказаний. Его пьют каждый час, в течение нескольких суток.
Растительные отвары
Многие травы доказали свою пользу при лечении бронхита и других воспалительных заболеваний дыхательной системы. Так, сосновая хвоя считается простым и безопасным способом снятия спазма гладкой мускулатуры и предотвращения эмфиземы легких. Ее применяют в составе целебных отваров и настоев, успокаивающих ванн и паровых ингаляций. Популярны также эфирные масла этого дерева. Их рекомендуется использовать в помещениях, где часто находятся больные астмой.
Хвойные — не единственный способ вылечить хронический бронхит. Существуют рецепты на основе термопсиса, солодки, мать-и-мачехи, а также многих других ингредиентов. Сухое измельченное сырье достаточно довести до кипения либо залить горячей водой и подержать несколько часов в тепле. Также растения можно настоять на спирту или водке, а затем принимать внутрь или использовать для растираний грудной клетки.
Возможные осложнения
Заболевание бронхитом может привести к пневмонии.
Повторные частые приступы простого бронхита приводят к развитию хронической обструктивной болезни лёгких, что может со временем привести ко многим осложнениям:
- лёгочному сердцу или сердечной недостаточности;
- повышенному кровяному давлению;
- проблемам с дыханием, отёкам ног и лодыжек;
- лёгочной гипертонии;
- пневмотораксу (скоплению воздуха в пространстве между лёгким и грудной стенкой).
Хронический бронхит с отягощающим фактором, таким как эмфизема, входит в ведущую группу хронических заболеваний, которые в 30% сочетаются с другими патологиями.
Заболевания, которые часто развиваются на фоне хронического бронхита:
| Болезнь | Процент частоты заболеваемости |
| Депрессия | 34 –41 |
| Инфекция нижних дыхательных путей | 68 –73 |
| Синдром апноэ сна | 18 –27 |
| Катаракта | 32 –333 |
| Импотенция | 38 –44 |
| Остеопороз | 29 –33 |
В последние годы участились случаи развития сахарного диабета у больных с хроническим бронхитом.
Хронический обструктивный бронхит является продолжительным трудноизлечимым заболеванием. Выполнение всех клинических рекомендаций на первоначальной стадии, при необструктивной форме, помогает замедлить его прогрессирование, контролировать симптомы, добиться выздоровления.
Автор: Беляева Анна
Как все происходит?
В норме у здорового человека каждые 2 часа поверхностный слой слизистой оболочки бронхов обновляется благодаря механизму самоочищения. Реснички на его поверхности выносят из бронхов (мелких, средних и крупных) все скопившиеся частички пыли и вредных веществ по направлению к трахее и гортани, препятствуя тем самым развитию воспаления в бронхах.
В данном случае этот механизм нарушен за счет постоянного воспаления слизистой оболочки и потери способности ресничек на слизистой оболочке выводит вредные вещества. К тому же у них повышается выработка слизи в бронхах, изменяется ее состав и повышается вязкость.
Болезнь возникает, когда слизистая оболочка бронхов неоднократно становится раздраженной и воспаленной. Постоянное раздражение и припухлость могут повредить дыхательные пути и вызвать скопление липкой слизи, что затруднит движение воздуха через легкие. Это приводит к затруднению дыхания, которое постепенно ухудшается. Воспаление также может повредить реснички, которые представляют собой структуры, похожие на волоски. Они помогают защитить дыхательные пути от микробов и других раздражителей. Когда реснички не работают должным образом, дыхательные пути часто становятся питательной средой для бактериальных и вирусных инфекций.
После длительного периода воспаления и раздражения в бронхах, возникают несколько характерных симптомов, включая постоянный тяжелый кашель, который вызывает выделение слизи из легких. Слизь может быть желтой, зеленой или белой.
Слизь скапливается в просвете бронхов, а в условиях нарушенной работы ресничек на слизистой бронхов она плохо выводится наружу, застаивается, создавая условия для размножения в ней бактерий и вирусов. Постоянный воспалительный процесс нарушает нормальный процесс согревания, увлажнения и очищения вдыхаемого воздуха, тем самым усиливая раздражающее действие на бронхи вредных веществ.
Со временем количество слизи постепенно увеличивается из-за увеличения производства слизи в легких. В конечном итоге слизь накапливается в бронхах и ограничивает воздушный поток, вызывая затруднение дыхания. Эта одышка может сопровождаться хрипами, которые усиливаются при любом типе физической активности.
На поздних стадиях заболевания кожа и губы могут приобретать голубоватый цвет из-за недостатка кислорода в крови. Снижение уровня кислорода в крови также может привести к периферическим отекам, отекам в ногах и лодыжках.
По мере прогрессирования болезни, симптомы также могут различаться по степени тяжести и частоте. Например, кашель временно исчезнет, а затем последует период более интенсивного кашля.
Одним из неблагоприятных последствий является возникновение обструкции, т.е. “блокировка” просвета бронхов по тем или иным причинам. А именно: утолщение слизистой оболочки бронхов за счет воспаления и отека, разрастания соединительной ткани, закупорка просвета бронхов слизью, спазм бронхов, их спадание на выдохе. Причем в процесс вовлекаются как мелкие бронхи и бронхиолы, так и средние и крупные бронхи. Большинство указанных причин обратимы и могут исчезнуть по мере выздоровления.
Основные симптомы
Что такое хронический бронхит? Это одно из самых распространенных заболеваний дыхательной системы, причиной которого чаще всего является инфекция вирусного или (реже) бактериального происхождения. Главным симптомом хронического бронхита у взрослых и детей является длительный кашель. Кашель продолжается более четырех недель, сопровождается постоянным выделением мокроты различного характера (гнойной, слизистой, водянистой). Сначала приступы чаще наблюдаются утром, днем пациент может кашлять после физической нагрузки или при выходе на холод. На поздних этапах болезни появляется одышка.
Другими симптомами хронического бронхита (код по МКБ 10, который специалист отмечает в карточке больного — J42) являются хрипы и посторонние звуки при дыхании, повышенная температура тела, цианоз (синюшность) различных участков тела. Цианоз возникает по причине ослабленного газообмена в легких, недостатка кислорода. Это может проявляться периодическими головокружениями, тошнотой, бессонницей, головными болями. У детей хронический бронхит чаще всего возникает при инфицировании на фоне слабого иммунитета. Поэтому болезнь может сопровождаться клинической картиной, характерной для гриппа, инфекции (стрептококки, пневмококки, стафилококки, респираторно-синцитиальная инфекция).
Антибактериальная терапия при болезни
Вопрос использования антибиотиков при хроническом бронхите (код МКБ 10 — J42) спорный и решается исключительно индивидуально. Антибактериальная терапия целесообразна при осложненном вирусном бронхите или сопутствующих болезнях, бактериальном бронхите. Используются макролиды, пенициллины, цефалоспорины. Выбор конкретного препарата зависит от особенностей течения заболевания и чувствительности. Но все же в большинстве случаев антибактериальные препараты не оказывают необходимого действия, а еще могут стать причиной брохообструктивного синдрома — закупорки бронхов, вызванной отеком слизистой.
Основным симптомом, который указывает на необходимость применения антибиотиков, является гнойная мокрота. При таком симптоме назначается дополнительное обследование, по результатам которого подбирается подходящее лекарство. Ни в коем случае нельзя при хроническом бронхите выбирать антибиотик самостоятельно. Возможный вред от использования неподходящего лекарства может значительно превышать ожидаемый эффект. Острое воспаление практически всегда успешно лечится препаратами местного действия, антибиотики же не являются ключевым средством терапии.
Как лечить?
Многие читатели сомневаются, можно ли вылечить хроническую форму бронхита?
Доктора отвечают положительно: хроническая форма излечима, но для этого придется приложить немало усилий.
Принципы лечения следует разделять в зависимости от того, в какой стадии болезни проводится терапия.
При обострении лечение мало отличается от терапии острой формы. Это подразумевает целый комплекс мер:
- прием антивирусных препаратов и антибиотиков;
- бронхолитики и спазмолитики в форме таблеток и ингаляций;
- кортикостероиды;
- иммуностимулирующая терапия;
- народные средства.
При повышении температуры выше 38 градусов можно дать ребенку жаропонижающие средства.
Среди антибиотиков, подходящих для лечения, выделяют группу макролидов и цефалоспоринов. К наиболее распространенным относятся:
В зависимости от характера кашля назначаются муколитики и другие отхаркивающие препараты:
Отлично подойдут солевые и щелочные растворы для ингаляций. В небулайзер можно добавлять Боржоми или физраствор. В качестве отхаркивающего средства применяются Пульмикорт или Флуимуцил.
Не забывайте о дыхательной гимнастике и массаже. Эти меры очень полезны в периоды обострения заболевания.
При тяжелых формах курс терапии ребенок проходит в стационаре. Когда наступает ремиссия, малышу необходимо продолжение лечения в санаторных условиях. Врачи советуют выезжать с детьми на море, в лес. Санаторий предпочтительнее, поскольку там малышу окажут врачебную помощь.
Если у ребенка хронический бронхит, лечение народными средствами можно продолжать в домашних условиях.
Проявление обострения: симптомы
Основной признак хронического бронхита – кашель. При его усилении можно говорить о рецидиве заболевания. Иногда кашель становится мучительным и провоцирует сильную головную боль.
Во время ремиссии бронхита кашель становится сухим, слизь отделяется незначительно. Может кашель сопровождаться свистящим дыханием. Если хронический бронхит в стадии обострения, то объем мокроты резко возрастает.
Хронический бронхит – это патология, во время развития которой слизистая бронхов функционально изменяется:
- повреждается механизм секреции слизи бронхов;
- деформируется механизм очистки от слизи в бронхах;
- иммунитет бронхов ослабевает;
- стенки бронхов воспаляются, утолщаются.
Развивается хронический бронхит достаточно быстро, поскольку слизистая бронхов постоянно поражается вирусами, которые находятся в воздухе.
Основные симптомы обострения хронического бронхита:
- одышка даже при ходьбе;
- тошнота;
- потоотделение;
- слабость организма;
- хрипы во время дыхания;
- синеет кончик носа и ушей, пальцы рук и ног;
- нарушается сон;
- понижается уровень работоспособности;
- кружится голова;
- учащенный пульс даже в состоянии покоя;
- сильная головная боль.
Кашель при хроническом бронхите может быть сухим, а может быть и влажным. Объем выделяемой мокроты в сутки – менее 150 граммов. Мокрота имеет разный характер: водянистый, прозрачный, слизистый, с кровяными или гнойными примесями.
При обострении в слизистой образуется гной зеленоватого оттенка. При появлении такой мокроты активизируется микробная флора. В этом случае необходимо сразу обратиться за консультацией к врачу, чтобы он скорректировал лечение.
Хрипы практически всегда возникают в период обострения, из-за того что просветы бронхов забиты мокротой.
Во время обострения больной чаще всего переносит вирусную или бактериальную инфекцию. Он является ее носителем. Степень тяжести заболевания врач оценивает по выраженным симптомам и показателям внешнего дыхания.
Симптомы и признаки
- Першение в горле.
- Постоянный кашель, мучающий достаточно длительное время.
- Налет в горле на миндалинах, при этом горло не краснеет.
- Аппетит пропадает, покров кожи бледнеет.
- Временами больному становится лучше, но симптомы могут возникнуть снова.
Когда бронхит опасен:
- лечение начато с опозданием;
- рекомендации, назначенные доктором, не соблюдаются;
- иммунитет больного ослаблен;
- курение и вредные привычки.
Чтобы не допустить осложнений, нужно вовремя обратиться к специалисту. Лучше всего сдать анализы, тогда будет ясна причина заболевания. Если оказалось, что бронхит обструктивный, то необходимо пропить курс антибиотиков. Если причиной стали вирусы, то помогут противовирусные препараты.
Рекомендуем вам прочитать про лечение бронхита антибиотиками у взрослых в данном материале.
Особенности лечения бронхита без температуры
Симптомы бронхита, не сопровождаемого повышением температуры, при должном лечении проходят уже через 1-2 недели. Маленьким детям трудно самим отхаркивать слизь, поэтому заболевание продолжается дольше, около месяца.
Терапия проводится так же как и при обычном бронхите, сопровождаемом температурой:
1. Постельный режим. Независимо от разновидности и степени развития патологии, пациенту обязательно прописывают постельный режим.
2. Особенности питания. Из меню пациента убирается вся сладкая и кислая еда, поскольку она оказывает раздражающее влияние на слизистую. Если заболел ребенок, то кормление производится только по его требованию.
3. Употребление большого количества жидкости. Для разжижения мокроты и улучшения процесса её отхождения, требуется употреблять как можно больше тёплой жидкости, от питья горячих напитков стоит отказаться.
4. Влажность воздушных масс. Воздух в комнате не должен быть сухими. Сильно влажный воздух тоже отрицательно сказывается на состоянии здоровья.
5. Проветривание. Обязательно нужно как можно чаще проветривать всё жилище и непосредственно комнату, где располагается больной.
6. Особенности дыхания. Ребенок должен вдыхать и выдыхать воздух носом. Если обнаружилась заложенность носа, то принимаются препараты для сужения сосудов (Тизин, Називин). Промывку носа можно выполнять с помощью Аквамариса и Аквалора, если их нет, то прекрасно подойдет солевой раствор.
7. Антибактериальные лекарства. Лечить заболевание можно только антибиотиками в комбинации с пробиотиками, если употреблять другие группы лекарственных средств, существует высокая вероятность развития дисбактериоза.
8. Противовирусные средства. Употребляются только в тех ситуациях, если болезнь спровоцирована вирусными инфекциями.
Лекарственные средства в обязательном порядке должны назначаться врачами. В случае самолечения у грудничков, могут возникнуть такие осложнения, что просто не обойтись без госпитализации. Поэтому прежде чем использовать какие-либо народные средства, нужно проконсультироваться с доктором.
Рекомендации по уходу за больным
В первую неделю заболевания рекомендуется оставаться дома, соблюдать постельный или полупостельный режим. После этого при нормальном самочувствии человек может выходить на улицу, избегая, однако, чрезмерной физической нагрузки, так как при бронхите рекомендуется больше времени проводить на свежем воздухе.
Больным бронхитом следует пить больше чем обычно жидкости. Взрослому пациенту рекомендуется выпивать до 2-3 л воды в сутки. Полезны ягодные чаи, мятный, липовый чай, соки. На время болезни желательно ограничить употребление напитков, содержащих кофеин. Больному нужно употреблять больше овощей и фруктов, молочных продуктов, а также каши и бульоны. Из рациона исключают острую и соленую пищу.
Помещение, в котором находится пациент с бронхитом, нужно хорошо проветривать. Доктор Комаровский рекомендует поддерживать в помещении влажность воздуха не менее 60% и следить за тем, чтобы пациент не перегревался (воздух должен быть прохладным).
Пациентам, перенесшим бронхит, показано санаторно-курортное лечение, посещение солевых шахт.
Лечение
Медикаментозным способом
Для лечения хронического бронхита используются следующие группы лекарственных препаратов:
- Антибиотики. Они назначаются при обострении заболевания, при котором возникают симптомы интоксикации, повышается температура или в большом объеме выделяется слизисто-гнойная мокрота. Вот некоторые названия антибиотиков в таблетках при бронхите у взрослых:
- Полусинтетические аминопенициллины (Аугментин, Амоксиклав).
- Макролиды (Азитромицин).
- Цефалоспорины (Цефтриаксон, Цефуроксим).
- Фторхинолоны (Лефофлоксацин, Авелокс).
Антибиотики назначается только после результатов посева мокроты.
- Отхаркивающие препараты (АЦЦ, Лазолван, Флавамед, Бромгесин). Данные лекарства всегда назначаются для лечения хронического бронхита. Выделяют две группы отхаркивающих препаратов: разрыхлители мокроты (разжижают мокроту) и экспекторанты (улучшают мукоцилиарны клиренс).
- Бронхолитики и противовоспалительные препараты. Они способствуют улучшению проходимости бронхов благодаря тому, что расширяют просвет дыхательных путей.
- Расслабляющие гладкую мускулатуру бронхов (Теофиллин, Неофиллин).
- Холинолитики (Атровент, Спирива).
- Агонисты адренергических рецепторов (Беротек).
- Уменьшающие воспаление и секрецию бронхиальной слизи (Флутиказон).
- Комбинированные лекарства от бронхита и кашля у взрослых (Серетид, Беродуал).
Кроме того дополнить лечение можно с помощью ингаляционных процедур и физиотерапии.
Народными средствами
Рассмотрим несколько эффективных народных средств, которыми можно дополнить основное лечение бронхита:
- Один стакан молока налить в эмалированную кастрюлю, добавить одну столовую ложку сухой травы шалфея, закрыть крышкой и вскипятить на слабом огне. После этого остудить и процедить. Затем снова вскипятить. Пить горячий напиток перед сном.
- Отварить картофель в мундире, размять, добавить одну столовую ложку растительного масла и две-три капли йода. Все перемешать. Выложить смесь на ткань и приложить к груди. Сверху укутать чем-нибудь теплым. Процедуру желательно проводить на ночь.
- Свежий капустный сок с сахаром пьют по чайной ложке несколько раз в день.
- Одну столовую ложку цветков липы залить одним стаканом кипятка, укутать, настоять в течение часа, процедить. Пить по одному стакану два-три раза в день.
Данная статья ответит на вопрос, можно ли вылечить хронический бронхит навсегда.
Диагностика
Бронхит требует прицельного лечения, то есть тут недостаточно заглушить болезнь антибиотиками. Возможно, бронхит в этом случае и отступит, но, скорее всего, опять вернется при малейшей слабости иммунитета.
Различные виды инфекционных возбудителей могут вызывать у человека бронхит:
- бактерии;
- вирусы;
- грибы.
Отхаркивающие средства при бронхите
Для устранения кашля необходимы медикаменты для стимуляции отхаркивания и препараты, разжижающие мокроту. Действие секретомоторных средств направлено на раздражение слизистой, благодаря чему усиливается работа кашлевого и рвотного центров мозга, повышается выработка жидкого секрета и усиливается кашлевый рефлекс. Основными лекарственными средствами этой группы являются хлорид аммония, трава термопсиса, некоторые эфирные масла. Препараты имеют краткосрочное действие, а передозировка грозит слезоточивостью, тошнотой и рвотой, заложенностью носа.
Муколитики (лекарства, разжижающие мокроту, но не приводящие к увеличению ее количества) обычно назначаются следующие: «Бромексин», «Трипсин», «Амброксол», «Алтейка», «Доктор МОМ», «Амбробене». «Трипсин» обладает противовоспалительным действием, противопоказан только при индивидуальной непереносимости компонентов. «Амброксол» является классическим муколитиком, существенно облегчающим отхаркивание мокроты. Разнообразие форм выпуска позволяет применять препарат даже для лечения новорожденных, а побочных эффектов «Амброксол» почти не имеет.
«Бромгексин» не имеет противопоказаний (кроме первого триместра беременности), не оказывает токсического действия на организм и достаточно эффективен. «Доктор МОМ» расширяет просвет бронхов, дополнительно оказывает противовоспалительное и противоотечное действие. Лекарство может вызвать аллергию, поэтому может использоваться только по назначению врача. «Алтейка» — препарат на растительной основе (корень алтея). Нельзя использовать «Алтейку» при сухом кашле, потому что состав стимулирует кашлевой, рвотный и дыхательный центры (кашель может усилиться).
Активно используется народное лечение хронического бронхита. Хорошим отхаркивающим средством является молоко с луком. Для приготовления лекарств нужно измельчить половину луковицы, залить стаканом молока и варить на слабом огне в течение десяти минут. Молоко должно стать бежево-желтоватым. После вареный лук нужно убрать. Лекарство принимать перед сном в теплом или горячем виде. Можно приготовить другое средство (народное) при хроническом бронхите: голову лука измельчить, смешать с медом в равном пропорции, принимать по чайной ложке после каждого приема пищи. Смесь нужно хранить в холодильнике.
Образ жизни и режим больного при бронхите
При хроническом бронхите рекомендации врача включают изменения режима и образа жизни. Необходимо обеспечить максимально комфортную среду для естественного восстановления работы дыхательной системы. Показано обильное питье (вода, соки, травяные чаи, морсы комфортной температуры), использование увлажнителей воздуха, постельный режим (особенно в первые дни болезни) и отсутствие физический нагрузок. Непродолжительные прогулки допустимы только после облегчения состояния пациента. Важно полностью отказаться от табакокурения, потому что вдыхание табачного дыма может не только замедлить выздоровление, но и стать причиной развития осложнений.