- Месторасположение и функции печени
- Анатомическое строение печени
- Заболевания печени
- Лечение болезней
- Профилактика заболеваний печени
Печень является уникальным органом человеческого организма. Обусловлено это прежде всего многофункциональностью, ведь она способна выполнять около 500 различны функций. Печень – это самый крупный орган в системе пищеварения человека. Но главная особенность – способность к регенерации. Это один из немногих орган, который может возобновляться самостоятельно при наличии благоприятных условий. Печень крайне важна для человеческого организма, но какие же основные функции она выполняет, какое имеет строение и где располагается в человеческом организме?
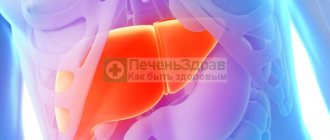
Месторасположение и функции печени
Печень – это орган пищеварительной системы, который располагается в правом подреберье под диафрагмой и в нормальном состоянии не выходит за пределы ребер. Только в детском возрасте она может немного выступать, но такое явление до 7 лет считается нормой. Вес зависит от возраста человека. Так, у взрослого она составляет 1500-1700 г. Изменение размеров или веса органа свидетельствует о развитии патологических процессов в организме.
Как уже было сказано, печень выполняет множество функций, основными из которых является:
- Дезинтоксикация. Печень – это главный очистительный орган человеческого организма. Все продукты обмена, распада, токсины, яды и другие вещества из желудочно-кишечного тракта попадают в печень, где орган их «обезвреживает». После дезинтоксикации орган выводит безвредные продукты распада с кровью или желчью, откуда они поступают в кишечник и выводятся вместе с каловыми массами.
- Выработка хорошего холестерина, который принимает участие в синтезе желчи, регулирует гормональный фон и участвует в формирование клеточных мембран.
- Ускорение синтеза белков, которые крайне важны для нормальной жизнедеятельности человека.
- Синтезирование желчи, которая принимает участие в процессе переваривания пищи и жировом обмене.
- Нормализация углеводного обмена в организме, увеличение энергетического потенциала. Прежде всего печень обеспечивает выработку гликогена и глюкозы.
- Регулирование пигментного обмена – выведение из организма билирубина вместе с желчью.
- Расщепление жиров на кетоновые тела и жирные кислоты.
Печень способна к регенерации. Орган может полностью восстановиться, даже если его сохранилось только 25%. Регенерация происходит путем роста и более быстрого деления клеток. При чем этот процесс останавливается, как только орган достигает нужного размера.
Как узнать, где находится печень у человека
Печень играет важную роль в организме всех позвоночных животных, в том числе и у человека.
Этот орган является железой, способной обезвреживать яды и токсины, попадающие внутрь с едой или другими способами.
Печень очищает кровь, участвует в процессе пищеварения, синтезирует различные гормоны и кислоты, но мало кто знает, где же располагается данный орган в нашем теле.
Границы органа
Определение границ печени необходимо для диагностики ее заболеваний. При осмотре пациентов, врачи прибегают к пальпации и перкуссии живота, что позволяет оценить не только отклонения в расположении и размере органа, но и проверить ее состояние по звуку при постукивании.
Огромный вклад в развитие данного направления диагностики внес ученый Курлов М.Г., исследовавший корреляцию плотности печени и ее звучания при перкуссии у здоровых и больных людей.
Нахождение границ необходимо для определения размеров органа. Методика по Курлову включает в себя:
- нахождение верхней и нижней границы правой доли на уровне правого соска — расстояние между гранями для детей составляет до 7 см, для взрослых — до 10 см;
- расстояние между верхней и нижней гранью срединной доли на уровне пупка: для детей до 6 см, для взрослых — до 8 см;
- косой размер левой доли от середины нижней грани до верхней границы средней доли: до 5 см у детей и до 7 см у взрослых.
Верхняя граница печени находится на уровне 5-го ребра, при этом, грань правой доли находится на 1 см ниже правого соска, а левой доли — на 2 см ниже левого.
Нижняя грань поднимается диагонально от 9-го ребра правого бока до 8-го ребра слева.
Анатомия
Чтобы лучше представлять себе расположение печени, нужно понимать ее устройство и состав.
Орган состоит из двух половин-долей. Правая доля — большая, ее подразделяют на квадратную и хвостатую поддоли.
Кроме того, ученый Клод Куино предложил делить орган на сегменты по определенной схеме: всего насчитывается 8 сегментов (см. фото ниже). Каждый такой сегмент — это участок в форме пирамиды с частично обособленной системой обращения крови и желчи.
Сегменты, или печеночные дольки, состоят из:
- пластин гепатоцитов (печеночных клеток);
- кровяных капилляров;
- желчных капилляров;
- между долями присутствует перисинусоидное пространство;
- через все доли проходит центральная вена, соединяющая гемокапилляры.
Размеры печени зависят от роста и веса человека:
- высота правой доли находится в диапазоне 8-12 см;
- диагональный размер правой доли — 15 см;
- высота левой доли — до 10 см;
- толщина правой доли — до 12 см, а левой — 6-8см.
Масса органа составляет примерно 1200-1600 гр, или 1/50 часть массы тела человека. У детей, при рождении, масса печени занимает примерно 1/30 от общего веса.
Окружающие органы
Печень человека очень тесно связана анатомически и функционально с желчным пузырем. Он расположен под печенью практически вплотную.
Рядом, но немного ниже, нашли себе место поджелудочная железа и желудок. Под ними находятся почки и кишечник.
Над печенью расположены сердце и легкие, отделяемые от брюшной полости диафрагмой. Диафрагма, при этом, не просто отделяет органы друг от друга, но и содержит в себе отверстия, через которые происходит обмен веществ и кровообращение.
Анатомическое строение печени
Печень – это сложный по строению орган, который включает поверхность органа, сегменты и доли печени.
Поверхность печени. Различают диафрагмальную (верхнюю) и висцеральную (нижнюю). Первая располагается непосредственно под диафрагмой, в то время как вторая находится внизу и соприкасается с большинством внутренних органов.
Доли печени. Орган имеет две доли – левую и правую. Разделены они серповидной связкой. Первая часть имеет меньший размер. В каждой доле есть крупная центральная вена, которая разделяется на синусоидные капилляры. Каждая часть включает печеночные клетки, которые называются гепатоциты. Также орган делится на 8 элементов.
Кроме того печень включает кровеносные сосуды, борозды и сплетения:
- Артерии обеспечивают транспортировку крови, обогащенной кислородом, к печени из чревного ствола.
- Вены создают отток крови от органа.
- Лимфатические узлы выводят лимфу из печени.
- Нервные сплетения обеспечивают иннервацию печени.
- Желчные протоки помогают вывести желчь из органа.
Сегментарное деление
Учение о таком строении приобрело большое значение в связи с развитием хирургии и гепатологии. Это изменило привычное представление о ее дольчатом строении. Печень человека в своей структуре имеет пять систем трубок:
- артериальные сети;
- желчные хода;
- система воротной вены, или портальная;
- кавальная система (печеночные венозные сосуды);
- сеть лимфатических сосудов.
Все системы, кроме портальной и кавальной, совпадают друг с другом и идут рядом с разветвлениями воротной вены. В итоге они дают начало сосудисто-секреторным пучкам, к которым присоединяются нервные веточки.
Сегментом называют часть ее паренхимы, которая напоминает пирамиду, и прилегает к печеночной триаде. Триадой называют сочетание ветки второго порядка от воротной вены, веточка печеночной артерии, соответствующая ей, ветвь от печеночного протока.
Сегменты считают против часовой стрелки начиная от борозды полой вены:
- Первый, или хвостатый сегмент, который соответствует одноименной доле.
- Сегмент левой доли, задний. Расположен в одноименной доле, в ее заднем отделе.
- Третий, или передний сегмент левой доли.
- Квадратный сегмент от левой доли.
- От правой доли идут следующие сегменты: верхнепередний, средний.
- Шестой — латеральный нижнепередний.
- Седьмой — латеральный нижнезадний.
- Восьмой — средний верхнезадний.
Сегменты группируются вокруг печеночных ворот по радиусу, формируя зоны (также их называют сектора). Это самостоятельные участки органа.
Сектора:
- Моносегментарный — латеральный, расположенный слева.
- Левый парамедианный. Образуется за счет 3 и 4 сегмента.
- Парамедианный справа. Образован 5 и 8 сегментами.
- Латеральный сектор справа образован 6 и 7 сегментами.
- Левый, образованный только 1 сегментом, расположенный дорсально.
- Такое сегментарное строение формируется уже у плода, а к моменту рождения оно ясно выражено.
Заболевания печени
Различают множество заболеваний печени, которые могут возникать в результате химического, физического или механического воздействия, как следствие развития других болезней или из-за структурных изменений в органе. Кроме того, болезни различаются и в зависимости от пораженной части. Это могут быть печеночные дольки, кровеносные сосуды, желчные протоки и др.
К наиболее распространенным болезням относится:
- Гнойное, инфекционное или воспалительное поражение гематоцитов.
- Гепатиты A, B, C и др., в том числе, токсические.
- Цирроз печени.
- Жировой гепатоз – разрастание жировой тканей, которая нарушает функционирование органа.
- Туберкулез печени.
- Образование гнойное полости в органе (абсцесс).
- Разрыв органа в случае травмы живота.
- Тромбоз основных кровеносных сосудов печени.
- Пилефлебит.
- Холестаз (застой желчи в органе).
- Холангит – воспалительный процесс в желчных протоках.
- Гемангиома печени.
- Кистозное образование на печени.
- Ангиосаркома и другие раковые заболевания, а также распространение метастаз в печень при опухолевом образовании других органов.
- Аскаридоз.
- Гипоплазия печени.
Любые патологические процессы в печени проявляются, как правило, одинаковыми признаками. Чаще всего это боль в правом подреберье, которая усиливается при физических нагрузках, появление изжоги, тошноты и рвоты, нарушение стула – понос или запор, изменение цвета мочи и фекалий.
Нередко наблюдается увеличение органа в размерах, ухудшение общего самочувствия, появление головных болей, снижение остроты зрения и появление желтизны склер. Для каждой отдельной болезни характерны и специфические симптомы, которые помогают точно установить диагноз и подобрать максимально эффективное лечение.
Как узнать, где находится печень у человека
Печень играет важную роль в организме всех позвоночных животных, в том числе и у человека.
Этот орган является железой, способной обезвреживать яды и токсины, попадающие внутрь с едой или другими способами.
Печень очищает кровь, участвует в процессе пищеварения, синтезирует различные гормоны и кислоты, но мало кто знает, где же располагается данный орган в нашем теле.
Расположение печени
Не беда, если вы не знаете, расположена печень справа или слева. В большинстве случаев это значит, что она здорова и еще не успела вас побеспокоить.
С другой стороны, многие заболевание данного органа протекают практически бессимптомно и проявляются лишь на последних стадиях с необратимыми повреждениями паренхимы.
Ярким примером таких болезней является гепатоз или жировая дистрофия — ее признаки (усталость, тошнота) можно списать на любое другое заболевание или вовсе проигнорировать. Тем временем, если вовремя не начать лечение, существует риск развития воспалительных процессов и цирроза.
Боли для печени не характерны в большинстве случаев, хотя в разговорной речи часто встречаются подобные фразы, вероятнее всего, болевые синдромы проявляются в других органах.
Чтобы точно определить, кто виновник дискомфорта в вашем теле, давайте разберемся, где располагается этот важный орган.
Печень человека находится в брюшной полости, то есть в области живота под диафрагмой. У всех людей без исключения, орган нужно искать в правом боку в верхнем квадрате живота приблизительно сразу же под грудью.
Размер печени довольно большой — по протяженности она занимает почти все пространство слева на право, но основная ее доля находится с правой стороны.
Границы органа
Определение границ печени необходимо для диагностики ее заболеваний. При осмотре пациентов, врачи прибегают к пальпации и перкуссии живота, что позволяет оценить не только отклонения в расположении и размере органа, но и проверить ее состояние по звуку при постукивании.
Огромный вклад в развитие данного направления диагностики внес ученый Курлов М.Г., исследовавший корреляцию плотности печени и ее звучания при перкуссии у здоровых и больных людей.
Нахождение границ необходимо для определения размеров органа. Методика по Курлову включает в себя:
- нахождение верхней и нижней границы правой доли на уровне правого соска — расстояние между гранями для детей составляет до 7 см, для взрослых — до 10 см;
- расстояние между верхней и нижней гранью срединной доли на уровне пупка: для детей до 6 см, для взрослых — до 8 см;
- косой размер левой доли от середины нижней грани до верхней границы средней доли: до 5 см у детей и до 7 см у взрослых.
Верхняя граница печени находится на уровне 5-го ребра, при этом, грань правой доли находится на 1 см ниже правого соска, а левой доли — на 2 см ниже левого.
Нижняя грань поднимается диагонально от 9-го ребра правого бока до 8-го ребра слева.
Анатомия
Чтобы лучше представлять себе расположение печени, нужно понимать ее устройство и состав.
Орган состоит из двух половин-долей. Правая доля — большая, ее подразделяют на квадратную и хвостатую поддоли.
Кроме того, ученый Клод Куино предложил делить орган на сегменты по определенной схеме: всего насчитывается 8 сегментов (см. фото ниже). Каждый такой сегмент — это участок в форме пирамиды с частично обособленной системой обращения крови и желчи.
Сегменты, или печеночные дольки, состоят из:
- пластин гепатоцитов (печеночных клеток);
- кровяных капилляров;
- желчных капилляров;
- между долями присутствует перисинусоидное пространство;
- через все доли проходит центральная вена, соединяющая гемокапилляры.
Размеры печени зависят от роста и веса человека:
- высота правой доли находится в диапазоне 8-12 см;
- диагональный размер правой доли — 15 см;
- высота левой доли — до 10 см;
- толщина правой доли — до 12 см, а левой — 6-8см.
Масса органа составляет примерно 1200-1600 гр, или 1/50 часть массы тела человека. У детей, при рождении, масса печени занимает примерно 1/30 от общего веса.
Окружающие органы
Печень человека очень тесно связана анатомически и функционально с желчным пузырем. Он расположен под печенью практически вплотную.
Рядом, но немного ниже, нашли себе место поджелудочная железа и желудок. Под ними находятся почки и кишечник.
Над печенью расположены сердце и легкие, отделяемые от брюшной полости диафрагмой. Диафрагма, при этом, не просто отделяет органы друг от друга, но и содержит в себе отверстия, через которые происходит обмен веществ и кровообращение.
Лечение болезней
Прежде чем приступать к лечению заболеваний печени, важно точно установить природу болезни. Для этого стоит обратиться к специалисту — гастроэнтерологу, который проведет тщательный осмотр и при необходимости назначит диагностические процедуры:
- Ультразвуковое исследование органов брюшной полости.
- Проведение всех лабораторных анализов, в том числе, печеночных проб.
- Магнитно-резонансная томография, чтобы выявить наличие метастаз при развитии ракового заболевания.
Лечение заболеваний зависит от многих факторов: причин болезни, основных симптомов, общего состояния здоровья человека и наличия сопутствующих недугов. Часто применяются желчегонные препараты и гепапротекторы. Важную роль в лечении заболеваний печени играет соблюдение диеты – это поможет снизить нагрузку на орган и улучшит его функционирование.
Другие болезни печени, вызывающие скачок температуры
Многие заболевания печени похожи друг на друга, а значит, и симптомы их сопровождают схожие. Например, онкологические патологии печени часто путают с циррозом, да и температура повышается в обоих случаях. Следующие болезни печени чаще всего сопровождаются ростом температуры у человека:
- Тромбозы в портальной системе вызывают незначительное увеличение температуры тела.
- Рак печени также сопровождается на ранних этапах ростом температуры вплоть до 37,5 градусов. На поздних этапах значения могут повышаться до 39 градусов и держаться на протяжении многих дней.
- Инфекционные заболевания, поражающие орган.
- Патологии кровеносной системы, вызванные негативными изменениями в печени.
Чтать также: Расчет выхода алкоголя из организма онлайн
Именно из-за схожести симптомов поставить диагноз лишь после устного опроса практически невозможно. Врачу придется прибегнуть к рентгенографии и забору крови.
Еще одно неприятное последствие цирроза печени — значительное ослабление иммунитета. На фоне него человек начинает страдать от бактериального поражения организма. Попадание бактерий в асцитическую жидкость, что находится в брюшной полости, может и вовсе обернуться летальным исходом. В таком случае требуется немедленное врачебное вмешательство. Врачи отмечают, что из-за цирроза пациента часто осаждает и кишечная палочка.
Заражение кишечной палочкой вызывает следующие симптомы:
- мгновенный рост температуры тела вплоть до 39–40 градусов по Цельсию;
- сильный озноб тела;
- резкая боль в области живота;
- мышечные сокращения;
- падение артериального давления.
Сбивать повышенную температуру обычными медикаментами в случае развития цирроза бесполезно. Тут требуются специальные препараты, которые устраняют последствия цирроза, улучшают общее самочувствие.
Также врачи рекомендуют придерживаться специальной диеты, которая повысит функциональные возможности печени.
Профилактика заболеваний печени
Какие превентивные меры стоит соблюдать, чтобы предотвратить развитие болезней печени
Соблюдение принципов правильного питания. Прежде всего стоит пересмотреть свой рацион и исключить из меню продукты, негативно влияющие на здоровье и функционирование печени. Прежде всего это жирное, жаренное, копченое, маринованное; белый хлеб и сладка выпечка. Обогатите свой рацион фруктами, овощами, кашами, морепродуктами и нежирным сортами мяса.
Полный отказ от употребления алкогольных и слабоалкогольных напитков. Они пагубно влияют на орган и провоцируют развитие множества заболеваний.
Нормализация массы тела. Излишний вес усложняет работу печени и может привести к ее ожирению.
Обоснованный прием медикаментозных препаратов. Многие лекарства негативно влияют на печень и чтобы снизить риск развития болезней. Особенно опасны антибиотики и комбинирование нескольких препаратов одновременно без согласования с доктором.
Печень выполняет множество функций и поддерживает нормальную жизнедеятельность организма, поэтому крайне важно следить за здоровьем органа и предотвращать развитие недугов.
Возможно ли повышение температуры?
Субфебрилитет на фоне поражения печеночной паренхимы может дополняться носовыми кровотечениями и желтизной кожного покрова.
Если болит печень, нужно обратиться за медицинской помощью и пройти обследование, не теряя время на самолечение. Возникновение болевого синдрома может быть вызвано серьезным заболеванием. Цирроз печени характеризуется необратимыми процессами в органе. Из-за того, что его клетки замещаются соединительной тканью, возникает дисфункция органа. Это может давать рост температурных показателей, которые зачастую колеблются в пределах 37,2—38°C, но могут достигать 38,1—39°C.
В чем причина нарушенной терморегуляции?
На фоне цирроза субфебрилитет возникает под воздействием следующих факторов:
- Отмирание гепатоцитов. Сопровождается болью и желтизной кожи и глаз.
- Бактериальное поражение. Поврежденный орган не может обезвреживать патогенные микроорганизмы, проникающие в него из кишечника. Иммунная система вынуждена бороться самостоятельно, и для подавления болезнетворной микрофлоры повышается температура.
- Обострение цирроза. Патология характеризуется быстрым распространением воспалительного процесса и некрозом гепатоцитов, что сопровождается ростом температуры. При утрате печенью функциональности возникает недостаточность и кома.
Вернуться к оглавлению
Виды температуры на фоне циррозного поражения
Какая температура при циррозе печени, сказать сложно.
Поскольку все зависит от стадии заболевания, степени его тяжести, возраста человека, наличия сопутствующих заболеваний и ряда других факторов.
При этом нужно учесть восприимчивость организма, индивидуальные и физиологические особенности.
В целом можно выделить следующие тенденции в зависимости от вида поражения печени:
| Форма поражения | Описание |
| Вирусная форма | Отличается острым течением, перепадами температуры с 37 до 38 градусов, иногда выше. Показатель имеет свойство «прыгать» в течение суток – утром возрастает, к обеду практически нормализуется, а к ночи снова повышается. Продолжительность – несколько месяцев, в некоторых случаях дольше. После мнимое благополучие, и на новом витке болезни цифры снова растут. |
| Лекарственная форма | Этой форме свойственно вялое течение, цирротические процессы вначале не имеют острого проявления. Патология сигнализирует о своем развитии субфебрилитетом. Лихорадочное состояние характеризуется нестабильностью, лекарственные средства помогают сбивать цифры на термометре. |
| Токсическая форма | Течение – нечто среднее между лекарственным и вирусным видами. Активность выше по сравнению с лекарственной формой, но не такое прогрессирование, как у вирусной разновидности. Полное разрушение печени выявляется в период 0,5-2 года. Первые 2 месяца стабильное увеличение показателей, в последующем незначительное снижение. Если одновременно проводить лечение, ориентированное на компенсацию цирроза, при этом симптоматическую терапию, то лихорадочное состояние быстро купируется. |
Повышение температурного режима – это не болезнь, а симптом прогрессирования цирроза либо осложнений. Если нормализовать функциональность печени, то лихорадочное состояние удается быстро нивелировать.
На уровне субфебрилитета
Показатели на градуснике 37-37.5 градусов чаще всего встречаются при поражении печени лекарственного, токсического происхождения. Сбивать значение можно только при его повышении свыше 38 градусов. Как правило, при субфебрилитете пациенты начинают жаловаться на другие симптомы – перепады давления, озноб, периодическая тошнота, общее недомогание.
Высокая температура
Фебрильная температура (38-39 градусов) и пиретическая (39-41) выявляется при вирусном циррозе, несколько реже на фоне токсического поражения печени, когда ткани начинают быстро воспаляться, в патологический процесс вовлекается все большая площадь печени. В такой ситуации необходимо сбить показатель.
Температурные показатели при осложнениях
Для предупреждения негативных последствий при повышении температуры у пациентов с циррозом печени нужно незамедлительно обратиться к врачу.
При отсутствии терапии поражение печени провоцирует развитие тяжелых осложнений, сопровождающихся нарушением терморегуляции. В большинстве случаев это происходит при инфекционном поражении. Болезнь печени негативно сказывается на состоянии иммунной системы, и она не может защищать организм от инфекций. Выделяют несколько осложнений цирроза, из-за которых возникает жар.
Чтать также: Ощущение комка шерсти в горле
Вторичное инфицирование
Прогрессирование основной болезни снижает защитные функции организма, который становится особенно уязвимым. Инфекционное поражение возникает быстро, так как сил на сопротивление нет. У людей с циррозом часто возникают простудные заболевания, ОРВИ, грипп, которые сопровождаются жаром, лихорадкой, ухудшают общее самочувствие и наносят дополнительный удар по иммунитету.
Бактериальный перитонит
Температура при циррозе печени возникает на фоне обширного воспаления в брюшине. Без должного лечения патология грозит смертью пациента. Причина заболевания заключается в проникновении кишечной палочки в асцитическую жидкость, накопившуюся в брюшине. Осложнение сопровождается резким повышением температуры до 40—42°С. При этом снижает функциональность печени вплоть до комы. Пациент жалуется на сильные боли, которые возникают внутри и снаружи. Артериальное давление понижается. По статистике, в 80% случаев бактериального перитонита наступает смерть.
Развитие асцита
В плевральной полости накапливается биологическая жидкость. На фоне слабого иммунитета и низкой фильтрационной способности печени повышается вероятность инфицирования жидкости и образования гнойника (эмпиемы). При развитии асцита состояние пациента резко ухудшается, поднимается температура, появляются колющие боли в грудной клетке. Нагноение возникает при заражении кишечной палочкой, клебсиеллой и т. д. Патология возникает самостоятельно или на фоне бактериального перитонита. В обоих случаях прогноз неблагоприятный.
Что такое гипертермия
В буквальном переводе этот термин обозначает «чрезмерное тепло». Температура тела может повышаться по двум причинам: либо жара извне нарушила термообмен, либо это защитная реакция организма на действия патогенных факторов.
Существует несколько этапов повышения температуры тела:
- Субфебрильный период, 37-38. Инфекция уже проникла, в клетках сработал защитный механизм, и температура начинает подниматься. На этом этапе сбивать ее не рекомендуют.
- Фебрильный этап, 38-39. Сигнал, что заболевание прогрессирует. При некоторых патологиях такая температура может держаться достаточно долго. Как правило, жаропонижающий препарат помогает ее сбить, но ненадолго. Даже если нет никаких других симптомов, это веский повод немедленно обратиться к врачу.
- Пиретическая температура — 41 градус. При таких высоких значениях больной не сможет справиться с недугом самостоятельно. Обычно к лечению на этой стадии уже подключены специалисты и человек находится в стационаре.
- Гиперпиретическая лихорадка опасна для жизни, ее температурный интервал выше 41. Встречается крайне редко во врачебной практике.
Диагностика
Биохимические способы изучения работы печени позволяют определить:
- Причины заболевания.
- Назначь необходимые анализы.
После обследования врач может поставить диагноз.
Перечислим параметры, которые изучаются при диагностике:
- Уровень билирубина.
- Выработка холестерина.
- ГГТП.
- Альбумин.
- Глобулин.
Может ставиться такой диагноз:
- желтуха;
- холестаз, низкая фильтрация;
- поражение клеток печени;
- алкоголизм;
- билиарный холестаз;
· Объявление степени поражения тканей.
- Гепатит.
- Цирроз.
Введение в организм витамина через протромбирование позволяет определить степень тяжести заболевания.
Параметры, которые принимаются во внимание при обнаружении нарушения функциональности печени. По назначению определяется последующее обследование в соответствии с методикой:
- анализ на вирусы;
- иммунологическое обследование;
- УЗИ;
- компьютерная томография печени;
- биопсия.
Диета как способ лечения цирроза
Если человеку ставится диагноз «цирроз», избежать диеты просто невозможно. Все дело в том, что функциональные возможности печени при прогрессе болезни значительно падают. Система ЖКТ из-за патологических изменений не может справляться со стандартной нагрузкой. Как результат, любой прием запрещенной пищи может обернуться желудочными болями и коликами.
Первое и самое главное ограничение — алкоголь. Напитки с содержанием спирта очень сильно влияют на пораженную печень, заметно ухудшая ее работу. От алкоголя придется отказаться минимум на пару месяцев.
Что касается принимаемой пищи, то существуют следующие ограничения:
- основой рациона становятся овощи и не кислые фрукты, которые можно кушать практически в неограниченных количествах;
- также употреблять можно крупы, в частности, овсяную, рисовую, гречневую;
- разрешен прием в пищу паровых котлет и вареного мяса;
- категорически запрещается есть острую и жареную пищу;
- не разрешено потребление лука, перца, чеснока;
- также запрет касается газированных напитков и кислых соков;
- минимизировать придется употребление кетчупа, майонеза, жирной сметаны и масла;
- торты, пирожные, шоколадное печенье тоже находятся под запретом.
Кушать следует дробно по 5–6 раз в день, при этом не употребляя еду позже 19:00. Дело в том, что к вечеру функциональные возможности ЖКТ заметно падают. Врачи рекомендуют внимательно следить за самочувствием, исключая из рациона ту пищу, употребление которой вызывает неприятные ощущения.
Самый эффективный способ нормализации самочувствия и понижения температуры тела до нормальных показателей — исключение провоцирующих факторов.
Прием здоровой пищи, отказ от алкоголя и использование специальных медикаментов дают результаты на первых двух этапах развития заболевания. На третьей стадии цирроза правильная диета пациента уже не спасет, и придется прибегать к хирургическим методикам лечения.
Врачи рекомендуют немедленно обращать к специалистам при появлении тревожных симптомов. Температура тела никогда не повышается просто так, и часто данный симптом свидетельствует о развитии очень серьезных болезней, таких как цирроз.
Может ли повышаться температура при заболевании печени? Данный вопрос может возникнуть в двух случаях – либо вы знаете, что у вас есть определенное заболевание печени, и заметили повышение температуры тела, либо же вы внезапно обнаружили симптомы дисфункции печени на фоне повышенной температуры. В любом случае, такое сочетание симптомов должно обратить на себя внимание – лихорадка развивается лишь при некоторых, достаточно серьезных заболеваниях печени.
Мы расскажем, в каких случаях болезни печени провоцируют повышение температуры тела, и что делать, чтобы ее понизить.
Симптоматика
Проявления гипертермии – это не только скачок температуры тела, но и иные изменения в самочувствии больного. Основные жалобы людей при поражении именно печени, как показывает практика врачей – одновременное сочетание высоких параметров термометрии с болевыми ощущениями под правыми ребрами.
Дополнительно будут страдать процессы пищеварения – диспепсии расстройства, к примеру, в виде метеоризма, снижения аппетита, ухудшения опорожнения кишечника. Кожные покровы вначале имеют умеренно красный оттенок, затем же из-за поступления в русло крови значительного объема желчных пигментов – билирубина, они будут желтушного цвета. Равно как и склеры. На ощупь же кожа горячая, сухая, а сами прикосновения провоцируют болевые импульсы.
Болезни печени, которые сопровождаются скачками температуры, могут привести к таким симптомам, как головокружение с болями в голове, вплоть до ухудшения сознания и эпизодов его утраты. Вместе с тем на пике гипертермии наблюдаются различные по тяжести галлюцинации, судороги, даже суицидальные попытки.
При отсутствии медицинской специализированной помощи болезни печени неуклонно прогрессируют – к признаку скачков температуры могут присоединяться нарушения со стороны сердечно-сосудистой, дыхательной деятельности. Тяжесть общего состояния и перегрев становятся первопричиной смерти больного.
Как сбить температуру?
Жаропонижающие средства при болезнях печени без назначения врача применять нельзя. В противном случае интоксикация организма усугубляется.
Жар устраняется посредством комплексного лечения основного заболевания. Курс терапии составляет минимум 14―21 день и зависит от особенностей течения болезни. Кроме применения ряда лекарственных препаратов проводится очищение организма с помощью форсированного диуреза, промывания желудка или аппаратной чистки кровяной плазмы. Благодаря восстановлению очистительной функции железы и повышению иммунитета терморегуляция нормализуется. Чтобы снизить температурные показатели без применения лекарств, применяются холодные ванны и компрессы. Рекомендованная температура воздуха в помещении 18―19°С.
Может ли повышаться температура при заболевании печени? Данный вопрос может возникнуть в двух случаях – либо вы знаете, что у вас есть определенное заболевание печени, и заметили повышение температуры тела, либо же вы внезапно обнаружили симптомы дисфункции печени на фоне повышенной температуры. В любом случае, такое сочетание симптомов должно обратить на себя внимание – лихорадка развивается лишь при некоторых, достаточно серьезных заболеваниях печени.
Мы расскажем, в каких случаях болезни печени провоцируют повышение температуры тела, и что делать, чтобы ее понизить.
Определение местоположения
Внутренние органы отличаются не только по размерам, функциям, но также и по плотности. При их простукивании возникают различные звуковые колебания. Благодаря анализу этих звуков можно получить достоверную информацию о локализации внутренних органов и их функциональной активности.
Существует две методики проведения перкуссии. Первый заключается в непосредственном постукивании по брюшной полости. Вторая методика подразумевает использование плессиметра. Диагностическое значение представляет определение абсолютной тупости – частей печени, которые не прикрыты легочной тканью.
Определяя границы органа, специалисты учитывают возрастные показатели пациента.
Сама по себе печень не болит, так как в ней отсутствуют болевые рецепторы, все же при заболеваниях болезненность возникает в районе правого подреберья
Специалисты проводят перкуссию по методу Курлова, он считается наиболее информативным. Вначале орган обозначается с помощью условных точек. Верхняя граница расположена с правой стороны по окологрудной линии на уровне шестого ребра. От этой области вниз и начинается простукивание.
При изменении звука отмечается первая точка. По этой же линии определяется и нижняя точка и простукивание выполняется с правой подвздошной области. Третья отметка представляет собой пересечение передней срединной линии и первой точки. Четвертая отметка определяет от пупка вверх до притупления звука.
Признаки больной печени
Пальпация является физикальным методом, который основан на тактильном восприятии. Она может выполняться как в положении лежа, так и стоя. Если человек стоит, то край печени показывается из-под ребер примерно на два сантиметра.
Если же ощупывание проводится в положении лежа, тогда голова пациента должна быть немного приподнятой, а ноги могут быть либо полностью выпрямлены, либо немного согнуты в коленях. Пациенту рекомендуется положить руки на грудь, это поможет ограничить подвижность грудной клетке при вдохе и расслабить мышцы передней брюшной стенки.
С помощью движений пальцев можно ощупать границы, консистенцию, а также расположение внутренних органов относительно друг друга. При различных заболеваниях такая методика приводит к усилению болевой вспышки. Пальпацию обычно проводят после перкуссии.
Больной должен сделать глубокий вдох, благодаря чему нижний край печени опустится ниже реберной дуги. В этот момент специалист располагает пальцы на брюшной стенке и легко может прощупать выступившую часть органа.
Пальпация и перкуссия помогают определить границы органа