» Что такое печеночная недостаточность и каковы ее симптомы?
Болезни печени
Валентин Ливанов 09.06.2017
Печеночная недостаточность – медицинский термин, обозначающий комплекс симптомов, развивающихся вследствие разрушения паренхимы печени и нарушения ее основных функций. Это патологическое состояние проявляется интоксикацией организма, так как печень перестает выполнять детоксикационную функцию и вредные вещества в высокой концентрации накапливаются в крови и тканях.
Нарушение одной или нескольких печеночных функций ведет к расстройству обменных процессов, сбоям в работе нервной системы и головного мозга. Тяжелые формы печеночной недостаточности провоцируют необратимые процессы, которые могут закончиться развитием печеночной комы и летальным исходом.
Что такое печеночная недостаточность
Печеночная недостаточность – патологическое состояние, при котором печень частично или полностью перестает выполнять свои функции. В процессе развития болезни нарушаются дезинтоксикационные функции печени, что приводит к сильнейшей интоксикации организма продуктами распада аммиака, фенола, жирными кислотами, которые нарушают работу внутренних органов, поражают нервную систему.
Известно, что от печеночной недостаточности ежегодно умирает 450 миллионов людей, при этом болезнь способна с одинаковой частотой встречаться у женщин и мужчин. Болезнь способна протекать в острой и хронической форме, имеет выраженную симптоматику, а при отсутствии своевременного и правильного лечения приведет к гибели больного.
При тяжелых формах печеночной недостаточности, в организме больного происходят необратимые процессы, которые могут вызвать развитие печеночной комы, поражение структур головного мозга, нервной системы и смерть больного. Данная патология относится к тяжелым болезням, с тяжелыми последствиями, но если вовремя обратить внимание на симптомы, пройти диагностику и лечение, есть шансы на хороший прогноз.
Терапия
При обнаружении симптомов печёночной недостаточности, назначается комплексное лечение.
Если диагноз подтвердился, сначала пациенту назначается диета, которая подразумевает либо полное отсутствие белка, либо снижение его содержания.
Питание при печёночной недостаточности. Еда для пациента должна содержать менее 30-40г белка (иногда нужно снизить до 20-30г) и не более 20-30г жира, а количество углеводов должно составлять 200-300 г. Если наблюдается усиленное формирование печёночной недостаточности, употребление жиров требуется исключить, а содержание белка ограничить до двух-трёх грамм.
В рационе должна присутствовать растительная пища с большим содержанием легкоусвояемых углеводов, калиевых соединений. Белок ограничивают именно за счёт животных белков, с этой целью растительные употребляют вместо молочных белков, добавив в меню негустые каши, к примеру, из манки.
Также в диету при печёночной недостаточности добавляют лактозу или лактулозу, которые приостанавливают синтез аммиака и иных соединений. Лактулоза содержится в медикаментах «Дюфалак» и «Нормаз». Еду нужно принимать каждые два часа. Её подают протёртой либо жидкой. Соль исключают. Пить нужно примерно полтора-два литра, в том случае, когда отёки не прогрессируют.
В случае развития прекомы пациенту обеспечивают парантеральное или зондовое питание.
В терапию этого заболевания входит проведение дезинтоксикации организма, улучшение микроциркуляции, возвращение к норме кислотно-щелочного баланса и электролитных нарушений.
Для этого при помощи внутривенных инъекций пациенту вводят в объёмных количествах 5 % раствор глюкозы, витамины группы B, липоевую кислоту, кокарбоксилазу, панангин и эссенциале. Также назначается введение растворов орницетила и глутаминовой кислоты.
Лечение острой печёночной недостаточности включает такие компоненты, как витамино- и гормонотерапия, антибиотики, плазмафарез, очищение крови и лимфы. В некоторых гепатологических центрах возможно также проведение гемодиализа.
С целью предотвращения дальнейшего отравления необходимо проводить очищение кишечника клизмами и другими средствами. Также человеку прописывают антибиотики и лактулозу — для предотвращения процессов гниения в кишке.
Когда у человека идёт прогрессирование комы печени, целесообразно провести терапию преднизолоном. Если имеется кислородное тканевое голодание, проводят лечение ингалированиями либо гипербарической оксигенации.
Также лечение печёночной недостаточности включает ультрафиолетовое облучение крови, гемосорбцию, внепочечное очищение крови и плазмафарез.
Виды печеночной недостаточности
В гепатологии печеночную недостаточность разделяют на несколько видов, классификаций и стадий поражения органа, каждая из которых имеет свои особенности.
По клиническому протеканию болезни ее разделяют на острую и хроническую. В первом случае болезнь развивается стремительно на фоне тяжелой интоксикации организма алкоголем, медикаментами или вирусным гепатитом. Хроническое течение болезни имеет более медленное течение, развивается при затяжных патологиях органа. Еще одной формой болезни является алкогольная печёночная недостаточность (АПН), которая развивается на фоне длительного употребления алкоголя и приводит к нарушениям не только работы печени, но и проблемам со свертываемостью крови, развитием энцефалопатии и комы.
Формы заболевания
В зависимости этиологического фактора, почечную недостаточность разделяют на 3 формы:
- Экзогенная форма – проявляется при нарушении печеночного или внепеченочного нарушения кровообращения, чаще на фоне цирроза печени. Токсические вещества в процессе болезни минуют печень, но поражают другие внутренние органы и системы.
- Эндогенная или печеночно-клеточная форма – развивается при поражении клеток печени на фоне гепато-токсических факторов. Данная форма болезни сопровождается развитием быстрого некроза гепатоцитов.
- Смешанная форма – комбинация двух вышеперечисленных форм болезни, при которых происходит отмирание клеток печени и поражение практически всех органов и систем организма.
При развитии острой печеночной недостаточности, все токсические вещества, которые печень не в состоянии переработать, поступают в кровяной поток, разносятся по всему организму, что в конечном итоге приводит к печеночной энцефалопатии, коме и смерти пациента.
3 стадии заболевания
По мере развития болезни и клинической картины, болезнь разделяют на 3 основных стадии:
- Начальная (компенсированная стадия) – печень на данном этапе работает в усиленном режиме, исчерпывает свои ресурсы для борьбы с токсическими веществами. Этот период может длиться от нескольких часов, до нескольких недель или месяцев.
- Выраженная (декомпенсированная) — сопровождается выраженной клинической картиной болезни, поскольку на данной стадии печень не в состоянии выполнять свои функции, происходит сильнейшая интоксикация организма, нарушается работа всего организма.
- Терминальная (дистрофия печени) – клетки печени полностью поддались некрозу, орган не функционирует, как результат развивается печеночная кома, а сам больной в течение 2-х дней умирает.
Осложнения болезни
Синдром печеночной недостаточности крайне опасен тем, что поражение органа может стать причиной развития тяжелых осложнений, вызванных не только снижением функциональной активности гепатоцитов, но и нарастанием токсических веществ в крови. Выделяется ряд состояний, возникновение которых снижает шансы пациента на выживание.
Накопление жидкости в брюшной полости повышает риск присоединения вторичной инфекции. В этом случае развивается перитонит. Нарушение функции печени приводит к варикозному расширению вен пищевода, что в сочетании со снижением свертываемости крови предрасполагает к массированным кровотечениям из верхних отделов органа. Развитие данного осложнения почти в 100% случаев заканчивается летальным исходом.
Накопление токсических веществ в крови нередко становится причиной развития недостаточности. Кроме того, у пациентов с критическим поражением тканей печени нередки случаи гипоксии тканей головного мозга и его отека. Возможно появление выраженной дыхательной недостаточности. В редких случаях наблюдаются крайне опасные легочные кровотечения, которые в большинстве случаев приводят к летальному исходу.
У большинства пациентов, страдающих хронической печеночной недостаточностью, наблюдается появление атрофии молочных желез. Возможен гипогонадизм у мужчин. Нередко отмечаются тестикулярная атрофия и бесплодие. Кроме указанных состояний, у пациентов часто на фоне хронического течения возникают нарушения работы органа. Может наблюдаться развитие злокачественных новообразований.
Причины печеночной недостаточности
Спровоцировать развитие печеночной недостаточности способны многие причины и предрасполагающие факторы. Иногда болезнь развивается под прямым воздействием токсинов, а порой как осложнение других заболеваний. Многие врачи придерживаются мнения, что данная патология является следствием нарушения обменных процессов, которые отвечают за интоксикацию и работу центральной нервной системы. В качестве провокаторов болезни чаще выступают инфекции (вирусы, бактерии или паразиты), также не последнее место в этиологии болезни отводится злоупотреблению алкоголя и длительному приему сильнодействующих лекарственных препаратов.
Острая и хроническая форма печеночной недостаточности может проявиться при следующих заболеваниях и состояниях поражающих клетки печени:
- вирус герпеса, Эпштейна – Барра;
- цитомагеловирус;
- вирусный гепатит (С, Д, В,G);
- глистные инвазии;
- отравление печени алкоголем, медикаментами или ядами;
- болезни органов ЖКТ;
- аутоиммунные заболевания и эндокринные болезни;
- нарушение обмена белков, меди, железа;
- острые инфекции;
- гепатоз (дистрофические изменения) в печени;
- тяжелые нервные стрессы;
- переедание;
- чрезмерное употребление жирной, острой и тяжелой пищи;
- травмы печени;
- переливание крови.
Печеночная недостаточность у взрослых и детей может развиться под влиянием множественных факторов, поэтому очень важно своевременно и правильно лечить все болезни, вести здоровый образ жизни, а при первых симптомах – обращаться к врачу, проходить комплексное обследование.
Причины заболевания
Выделяется ряд состояний, которые, прогрессируя, могут становиться причиной развития острой или хронической печеночной недостаточности. Наиболее часто нарушение функционирования печени наблюдается при циррозе. Данное заболевание характеризуется некротическим разрушением тканей органа и дальнейшим замещением поврежденных участков фиброзом.
В дальнейшем переродившиеся участки печени начинают давить на сосуды, запуская процесс формирования анастамозов и развитие портальной гипертензии. Эти процессы нередко сопровождаются появлением выраженного асцита. Спровоцировать сначала цирроз, а затем и недостаточность может влияние следующих неблагоприятных факторов:
- вирусные гепатиты;
- длительное злоупотребление алкоголем;
- тяжелое отравление токсинами;
- прием некоторых препаратов;
- употребление наркотических веществ;
- некоторые патологии желчевыводящих путей;
- нерациональное питание;
- употребление в пищу ядовитых грибов;
- инфекционные заболевания;
- аутоиммунные патологии;
- врожденные аномалии развития печени.
К появлению подобного повреждения печени предрасполагают состояния, при которых наблюдается поступление в ткани органа лишнего жира При этом жир из-за сбоя в обменных процессах начинает накапливаться. Жировая ткань постепенно замещает отмершие гепатоциты. К факторам, способствующим подобной проблеме, относятся:
- ожирение;
- анорексия и булимия;
- некоторые заболевания ЖКТ;
- прием суррогатов алкоголя;
- сахарный диабет.
- регулярный прием в пищу медвежьего и барсучьего жира.
Появление недостаточности работы печени нередко является закономерным результатом прогрессирования паренхиматозной дистрофии органа. К факторам, способствующим появлению подобной проблемы, относятся:
- врожденный дефицит выработки ферментов;
- нарушения белкового обмена;
- эндокринные нарушения;
- гепатиты;
- застой желчи в печени;
- интоксикация при некоторых вирусных заболеваниях;
- гипо- и авитаминозы.
Реже диагностируется развитие нарушений функционирования печени на фоне паренхиматозной углеводной дистрофии. Данное патологическое состояние возникает на фоне нарушения обменных процессов с участием гликогена. Предрасполагают к подобному повреждению печени недостаток витаминов в пищи, интоксикация алкоголем и сахарный диабет. Снижение или полное нарушение функционирования печени нередко наблюдается на фоне амилоидоза этого органа.
Возникновение данной патологии часто выявляется у пациентов, имеющих предрасположенность к амилоидозу. К недостаточности функционирования печени ведет постепенно отложение амилоида, т. е. нерастворимого белка, на стенках желчных ходов и кровеносных сосудов. Это способствует нарушению насыщения тканей кислородом и питательными веществами, а кроме того, оттока желчи.
Часто развитие недостаточности функции печени наблюдается на фоне гепатитов. Разрушительное действие на ткани имеют как вирусные гепатиты, так и воспаление печени, вызванное влиянием продуктов распада алкоголя или токсических веществ. Эти состояния приводят сначала к воспалению, а затем и отмиранию обширных участков органа.
Развитие почечной недостаточности может быть результатом злокачественных новообразований в этом органе. Появление подобной проблемы нередко наблюдается у людей, имеющих генетическую предрасположенность к раку печени. Опасность представляет метастазирование из опухолей, располагающихся в других органах.
Способствовать сначала формированию злокачественных новообразований, а затем и недостаточности может и длительное неблагоприятное влияние канцерогенных веществ. По мере разрастания злокачественные опухоли замещают собой функциональные клетки печени и сдавливают здоровые участки тканей органа. Это ведет к развитию воспаления, нарушению оттока желчи и блокированию кровообращения в здоровых тканях. В этом случае это патологическое состояние сопровождается тяжелейшей интоксикацией.
Спровоцировать нарушение функции печени могут и паразитарные инвазии. Разные типы гельминтов при поражении в ткани печени начинают размножаться. Когда их число достигает критического уровня, они не только приводят к повреждению тканей органа, но также сдавливают печеночные сосуды и желчевыводящие пути. Однако при своевременном выявлении нарушение функционирования печени, вызванное паразитарной инвазией, хорошо лечится.
Способствовать появлению нарушений работы печени могут и некоторые заболевания сердечно-сосудистой системы, в т. ч. аневризмы и атеросклероз. Повышает риск развития нарушения функции печени хроническая почечная недостаточность. Кроме того, способствовать появлению подобной проблемы могут некоторые заболевания, сопровождающиеся выраженными гормональными сбоями.
Нередки случаи развития недостаточности у людей, переживших массированную кровопотерю. Способствует появлению проблемы переливания крови, которая несовместима по группе с реципиентом. В редких случаях развитие патологии наблюдается после проведения хирургических вмешательств на органах ЖКТ.
Симптомы у мужчин и женщин
Как проявляется печеночная недостаточность? Клинические признаки болезни на ранней стадии печеночной недостаточности часто остаются незамеченными. Больной ощущает повышенную слабость, появляются проблемы с пищеварительной системой, снижается аппетит. На такие симптомы человек особо не обращает внимания, но по мере отмирания клеток печени и нарастании интоксикации, появляются другие более выраженные недомогания.
Рассмотрим основные симптомы и признаки печеночной недостаточности у мужчин и женщин:
- острая боль в области правого подреберья, которая может усиливаться после приема пищи или выпитого алкоголя;
- красные ладони;
- повышение температуры тела;
- пожелтение кожи и склер;
- моча приобретает темный оттенок;
- обесцвечивание кала;
- тошнота, частые позывы к рвоте;
- ощущение тяжести в области печени;
- ЖКТ кровотечение;
- увеличение живота в размерах;
- резкое снижение массы тела;
- повышенная нервозность;
- нарушение сердечного ритма;
- увеличение АД;
- кашель, отдышка;
- тремор конечностей;
- отеки по телу.
По мере ухудшения состояния больного, появляется суставная и мышечная боль, присутствует запах тухлого мяса изо рта, больной отказывается от приема пищи, быстро теряет вес, печень существенно увеличивается в размерах, в брюшной полости собирается жидкость. Спустя несколько часов после острого приступа болезни развивается печеночная энцефалопатия, поражается ЦНС, структуры головного мозга.
При развитии терминальной фазе (последняя стадия) нарушается сознание, появляются судороги, носовые и кишечные кровотечения, тремор и другие симптомы, вызывающие печеночный коматоз (кома). Спустя нескольких дней – больной умирает.
При хроническом течении болезни симптоматика развивается не так стремительно, но все же она заметна и в конечном итоге прогноз будет неблагоприятный, особенно если не проводится лечение или больной игнорирует рекомендации врача.
Симптомы
Симптомы печеночной недостаточности проявляются со стороны разных внутренних органов и систем организма. Основные из них условно делят на группы:
- Холестаз. Это нарушение оттока желчи, при котором в крови скапливается чрезмерное количество билирубина. Проявления холестаза затрагивают кожные покровы – они становятся желтого цвета, появляется сильный зуд, изменения цвета кала и мочи – они коричневеют. Другой выраженный симптом холестаза – болезненные ощущения в области правого подреберья.
- Диспепсические расстройства. Обычно первыми появляются тошнота и рвота, чаще после приема пищи, но и иногда и не связаны с ней. Другими диспепсическими расстройствами являются потеря аппетита, резкое снижение веса, неприятный запах изо рта, боли в области желудка.
- Общая интоксикация. При недостаточности ухудшается общее состояние человека, теряется работоспособность. Из-за постоянно повышенной температуры тела (до 37-38 градусов) человек испытывает лихорадку, озноб, головные боли. Повышенная раздражительность, быстрая утомляемость, резкие перепады настроения – эти симптомы настораживают окружающих.
- Нарушения нервной системы. Токсические вещества постепенно поражают и головной мозг, что выражается в таких симптомах: головокружения, заторможенность, нарушения сна, апатия, депрессия. Со временем развивается энцефалопатия.
Диагностика
К какому врачу обратиться
При появлении первых признаков болезни не нужно медлить с посещением врача гастроэнтеролога или гепатолога. Современные методы диагностики позволят диагностировать болезнь на ранних стадиях, что позволит уменьшить ее тяжелые последствия.
Первичная консультация состоит из сбора анамнеза, осмотра кожи, пальпации живота. Затем доктор назначит ряд лабораторных и инструментальных методов обследования, которые помогут подтвердить или опровергнуть подозрения врача, определить стадию болезни и другие изменения в работе организма.
Какое пройти обследование
Диагностика печеночной недостаточности состоит из:
- Общего анализа крови.
- Печеночных проб крови.
- Биохимии крови.
- Общего анализа мочи.
- Анализа на антитела к вирусу гепатита.
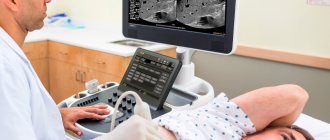
- УЗИ брюшной полости.
- Компьютерной томографии (КТ) и магнитно-резонанснаой томографии (МРТ).
- Биопсии печени.
Полученные результаты обследования помогут врачу составить полную клиническую картину болезни, поставить правильный диагноз, назначить необходимое лечение.
Пропедевтика и диагностирование
Если есть основания подозревать наличие синдрома печёночной недостаточности, собирают анамнез, уточняя факт хронических печёночных болезней, перенесённых вирусных гепатитов. Ещё требуется узнать, нет ли у человека алкогольной зависимости, какие он принимает медикаменты.
Медик назначает ультразвуковое исследование органов брюшной полости, которое помогает выяснить параметры печени и её паренхимы, а помимо того — проверить на наличие злокачественных образований.
Изучение в лаборатории анализа венозной крови помогает обнаружить наличие анемии, лейкоцитоза. У больных с этим заболеванием требуется исследовать сыворотку на альбумин, билирубин, трансаминазы и калий.
Гепатосцинтиграфия позволяет диагностировать смешанные патологии печени. Иногда пациента отправляют на магнитно-резонансную томографию и мультиспиральную компьютерную томографию брюшной полости. Помимо того, проводят изучение под микроскопом кусочка печени.
Клинические рекомендации и лечение
Лечение печеночной недостаточности – сложный и длительный процесс, который состоит из комплексной терапии. Какие клинические рекомендации дает врач? Помимо приема лекарственных препаратов, больному назначается диета, также нужно скорректировать образ жизни, полностью отказаться от курения и употребления алкоголя. В качестве вспомогательной терапии могут назначаться рецепты народной медицины.
Когда консервативная терапия не приносит желаемых результатов или болезнь находится на поздних стадиях, шансы сохранить жизнь больному будут, если провести трансплантацию печени. На этапе печеночной комы, проводят процедуры гемодиализа и плазмофереза, которые помогают очищать кровь от токсических веществ.
При печеночной недостаточности больной находится на стационарном лечении под наблюдением медиков. Все лекарственные препараты ему вводят внутривенно или внутримышечно, это позволит получить более быстрый эффект от лечения.
Медикаментозная терапия
Медикаментозная терапия может включать использование следующих лекарств:
- Для улучшения циркуляции крови больному вводят солевые растворы.
- Чтоб остановить кровотечение — кровоостанавливающие препараты.
- Усилить перистальтику кишечника и очистить организма можно методом детоксикации, вливанием раствора Реосорбилакта или Неогемадеза.
- Снять отеки и стимулировать кровообращение помогут осмотические препараты – Сорбитол.
- Устранит гипоксию тканей — Кокарбоксилаза или Цитохром.
- Пополнить энергетические запасы организма сможет раствор Глюкозы или Альбумина.
Помимо основной терапии для ускорения регенерации и восстановления клеток печени назначают следующие лекарства:
- Гепатопротекторы — Эссенциале, Эссливер Форте, Лив-52.
- Аминокислоты, витамины группы В, РР.
- Препараты для улучшения мозгового кровообращения — Актовегин, Церебролизин.
- Мочегонные средства — Маннит, Лазикс.
- Седативные препараты.
Все эти лекарственные препараты предназначаются для лечения острой и хронической печеночной недостаточности.
Выбор лекарственного средства, способ введения, дозы и длительность лечения определяется врачом индивидуально для каждого больного. При необходимости врач может назначить и другие лекарства, которые помогут улучшить общее состояние больного.
В тяжелых случаях единственным способом спасти жизнь больного считается трансплантация печени. Операция достаточно сложная и дорогостоящая. В качестве донора подходит только близкий родственник. Важно отметить, что операция опасна для жизни, как самого больного, так и донора, поэтому ее проводят только в крайних случаях.
Лечение
После обследования пациента и сбора его анамнеза врач определяется с тактикой терапии. Она должна быть направлена на лечение основного заболевания, которое повлияло на возникновение печеночной недостаточности. Чаще всего больного направляют в стационар, где он под наблюдением медицинского персонала проходит курс терапии.
К методам лечения относятся:
- диета (исключение из рациона соли, копченостей, жареных продуктов и ограниченное употребление белковой пищи);
- антибиотикотерапия;
- прием гормональных препаратов;
- инфузионная терапия;
- витаминные комплексы.
При возникновении кровотечения назначают переливание плазмы. В случаях прогрессирования печеночной недостаточности на третьей – четвертой стадии проводят гемодиализ.
При запущенных формах заболевания требуется трансплантация печени. До принятия решения о хирургическом вмешательстве оценивается состояние пациента, возраст и возможность поддержания посттрансфузионного режима в течение длительного периода в полном объеме.
Народные методы лечения
В помощь официальным методам лечения печеночной недостаточности часто приходят народные методы лечения, которые не смогут вылечить болезнь, но способны облегчить состояние больного, замедлить разрушительные процессы в организме.
- Отвар из кукурузных рыльцев: Для приготовления понадобится 10 г. сухого сырья, которое кладут в кастрюлю и заливают кипящей водой, ставят на огонь на 10 минут. После нужно дать время отвару остыть, затем процеживают и принимают по 100 мл 2 раза в сутки.
- Молочная настойка зверобоя: Нужно взять 1 столовую ложку сухих цветков зверобоя, залить 1 стаканом молока и поставить на огонь на 15 минут. Затем остуживают, процеживают и принимают по ¼ стакана трижды в день перед приемом пищи.
- Настойка куркумы: Понадобится 1 ложка куркумы, которую заливают 200 мл прохладной воды, настаивают 2 часа, добавляют мед и принимают по полстакана 2 раза в день.
- Смесь меда, лимона, чеснока: Для приготовления рецепта нужно взять по 2 части меда и лимона и 1 часть измельченного чеснока. Все ингредиенты нужно измельчить и принимать по 1 ч.л 2 раза в день.
Профилактика
Уменьшите риск острой печеночной недостаточности, заботясь о своей печени.
- Следуйте инструкциям в упаковках лекарств. Если принимаете ацетаминофен или другие лекарства, проверьте рекомендуемые дозировки на вкладыше и не принимайте больше. Если есть заболевание печени, спросите врача, безопасно ли принимать какое-то количество ацетаминофена.
- Не принимайте препараты без согласия врача. Даже безрецептурные и травяные лекарства могут вызвать данное состояние.
- Пейте алкоголь в умеренных количествах или вообще не пейте. Ограничьте количество алкоголя, которое вы пьете, не более одного напитка в день для женщин всех возрастов и мужчин старше 65 лет и не более двух напитков в день для молодых мужчин.
- Избегайте рискованного поведения. Используйте презервативы во время секса. Если собрались делать татуировки или пирсинг на теле, убедитесь, что выбранный вами солон сертифицирован и безопасен.
- Сделайте прививку. Если есть хроническое заболевание печени, история любого типа инфекции гепатита или повышенный риск гепатита, поговорите с врачом о получении вакцины против гепатита В. Вакцина также доступна для гепатита А.
- Избегайте контакта с кровью и биологическими жидкостями других людей. Случайные иглы или неправильная очистка крови или биологических жидкостей могут распространять вирусы гепатита. Совместное использование бритв или зубных щеток также могут распространять инфекцию.
- Не собирайте и не ешьте грибы. Парой, незнающему человек трудно определить разницу между ядовитым и безопасным грибом, что повлечет отравление по его употребления.
- Будьте осторожны с аэрозольными баллончиками. При использовании аэрозольных химикатов убедитесь, что помещение проветривается, или наденьте маску. Принимайте аналогичные защитные меры при распылении инсектицидов, фунгицидов, краски и других токсичных химикатов. Тщательно следуйте инструкциям продукта.
- Смотрите, что попадает на кожу. При использовании инсектицидов и других токсичных химикатов накройте кожу перчатками, длинными рукавами, шапкой и маской.
- Поддерживайте здоровый вес. Ожирение может вызвать состояние, называемое неалкогольной жировой болезнью печени, которая включает в себя ожирение печени, гепатит и цирроз печени.
Диета при печеночной недостаточности
Важным этапом в лечении печеночной недостаточности считается лечебное питание. Больным назначается стол №5, который состоит из употребления безбелковой пищи. В рационе больного должны присутствовать легкоусвояемые продукты с большим количеством клетчатки, витаминов и микроэлементов. Суточная калорийность не должна превышать 1300 – 1500 ккал.
Что можно кушать
Предпочтение нужно отдать следующим продуктам:
- фрукты;
- овощи;
- крупы;
- мед;
- молочные продукты с низким содержанием жира;
- нежирные сорта мяса и рыбы.
Питание должно быть дробное, а все продукты могут подаваться в отварном, сыром или запеченном виде.
Что исключить из питания
Категорически запрещено употреблять острые и жирные блюда, стоит отказаться от специй, солений и копченостей. Под строгим запретом находится любой вид алкоголя, также курение.
Необходимо соблюдать водный баланс, нормализовать психическое состояние, отказаться от физических нагрузок, наладить режим отдыха и сна.
Прогноз и профилактика
Как при острой, так и при хронической форме недостаточности печени прогноз неблагоприятный. При остром течении летальный исход в большинстве случаев наступает в течение от 2–3 дней до 2 месяцев, если не будет проведена пересадка органа.
Хроническая форма патологии тоже имеет неблагоприятный прогноз, хотя и проявляется эта разновидность течения болезни менее агрессивно. Даже при комплексном лечении и соблюдении диеты можно добиться лишь продления жизни, но без трансплантации пациента ждет преждевременная гибель. Ухудшает прогноз наличие осложнений.
Для снижения риска развития критического поражения печени необходимо своевременно лечить заболевания данного органа. В рамках профилактики описываемого патологического состояния необходимо отказаться от приема алкоголя и наркотических веществ. Для снижения риска развития недостаточности нужно придерживаться правил здорового питания и регулярно выполнять физические упражнения.
Обязательно требуется поддерживать вес в норме. Следует отказаться от употребления грибов, собранных в лесу. Обязательно нужно проходить вакцинацию от гепатита А и В. Необходимо с осторожностью принимать любые лекарственные препараты и БАД. Следует по возможности избегать обширных травм, при которых потребуется переливание крови, и следить, чтобы все медицинские процедуры проводились с соблюдением санитарных норм. Это позволит снизить риск развития недостаточности органа и избежать преждевременной гибели.
Причины
Существует много причин, по которым возникает сбой в работе печени. Часто заболевание провоцируют один или несколько из таких факторов:
- вирусные гепатиты;
- инфекционные заболевания, спровоцированные поражением внутренних органов паразитами;
- алкогольные и другие токсические поражения печени;
- заболевания эндокринной системы;
- туберкулез, сифилис и другие острые инфекционные болезни;
- дистрофические изменения печени, образование опухолей;
- хронические заболевания органов пищеварительной системы.
Некоторые причины, способные спровоцировать заболевание, связаны с образом жизни человека. Сами по себе они не могут развить патологию органа, но в совокупности с другими факторами – вполне. К ним относятся:
- вредные привычки;
- неправильное питание: употребление жирной, жареной, острой, другой вредной пищи;
- отсутствие режима питания, частые переедания;
- голодание, соблюдение монодиет;
- стрессы, тяжелые нервные потрясения.
Симптоматика развития недуга
Клиническая картина развития печеночной недостаточности включает синдром печеночноклеточной недостаточности, печеночной энцефалопатии и комы.
На стадии печеночноклеточной недостаточности наблюдается появление и прогрессирование желтухи и отечности, развивается асцит, появляются признаки геморрагического диатеза, выявляется развитие диспепсии и болей в области живота. У больного наблюдается снижение массы тела и регистрируется лихорадка.
При хронической форме патологического процесса у больного регистрируется возникновение эндокринных нарушений, которые сопровождаются:
- Снижением либидо.
- Бесплодием.
- Тестикулярной атрофией.
- Гинекомастией.
- Алопецией.
У женщин наблюдается атрофия матки и молочных желез, что осложняет зачатие ребенка и нормальное течение беременности.
Нарушения функционирования печени приводят к появлению печеночного запаха изо рта больного.
Проведение лабораторных тестов на этой стадии развития патологического состояния выявляет наличие повышенного уровня билирубина, аммиака и фенолов в составе сыворотки и гипохолестеринемию.
На стадии печеночной энцефалопатии регистрируется возникновение психических нарушений. У больного появляются:
- неустойчивое эмоциональное состояние;
- встревоженность;
- апатия;
- нарушение ночного сна;
- агрессия;
- повышенная возбудимость.
Помимо этого эта стадия прогрессирования недуга характеризуется появлением нервно-мышечных расстройств, которые характеризуются:
- Невнятностью речи.
- Нарушениями письма.
- Появлением тремора пальцев.
- Нарушением координации движений.
- Усилением рефлексов.
На терминальной стадии недостаточности наблюдается развитие признаков печеночной комы. В фазе прекомы возникает повышенная сонливость, вялость, кратковременные периоды возбуждения, мышечные подергивания, судороги, неконтролируемое мочеиспускание, спутанность сознания.
Помимо указанных симптомов у больного может регистрироваться возникновение кровоточивости десен, кровотечения из носа, кровоизлияния из пищеварительного тракта.
При наступлении печеночной комы больной теряет сознание, у него утрачиваются реакции на болевые раздражители, наблюдается угасание рефлексов.
Лицо больного становится маскообразным, зрачки расширяются, отсутствует реакция на световое раздражение, происходит снижение артериального давления и нарушается дыхание. Обычно эта стадия заканчивается для больного летальным исходом.
Проведение диагностики
Диагностика синдрома печеночно-клеточной недостаточности проводится комплексно, так как это позволяет определить общую картину протекания заболевания. Для проведения диагностики применяют самые различные методики. Изначально осуществляется сбор анамнеза для уточнения факторов, спровоцировавших возникновение заболевания.
Кроме того, проводится биохимическая диагностика, направленная на определение уровня билирубина, патологии свертывания крови, количества белка, а также многих других нарушений и показателей. Также требуется УЗИ печени, которое поможет совершенно точно обозначить состояние этого органа. Кроме того, показаны другие виды диагностики, такие как:
- томография;
- биопсия;
- метод электроэнцефалографии.
Патологическое нарушение печени определяется на основании показателей общего билирубина, наличия желтухи, уменьшения печени в размерах, наличия энцефалопатии.
Что это такое
На данный момент под печеночной недостаточностью подразумевается клинический синдром, который появился вследствие нарушения компенсаторных функций печени.
При болезни печень не может взять и удовлетворить потребности организма в метаболизме и обусловить сохранение стабильности внутренней микросреды — страдает весь организм.
Не существует никаких видов обмена веществ, не контролируемых посредством печени. Поэтому большинство неотложных состояний может выражаться и усугубляться печеночной недостаточностью.
Осложнения
При отсутствии лечения болезнь приводит к серьезным последствиям. Поздние стадии могут спровоцировать отказ жизненно важных органов и смерть пациента. Впадение в печеночную кому увеличивает риск необратимых изменений в структурах мозга, из-за чего больной становится инвалидом. К другим осложнениям относятся:
- Присоединение бактериальной инфекции.
- Гипогликемия.
- Энцефалопатия.
- Внутренние кровотечения.
- Заражение крови.
- Почечная недостаточность.
- Развитие системной портальной гипертензии.
- Воспалительные поражения брюшной полости.
Основные причины возникновения
Синдром печеночно-клеточной недостаточности возникает по самым различным причинам. К основным факторам, которые провоцируют возникновение заболевания, нужно отнести такие, как:
- болезни печени;
- обструкция желчных протоков;
- хронические заболевания внутренних органов.
Кроме того, заболевание может возникать в результате медикаментозного и токсического отравления, при злоупотреблении спиртными напитками. Значительное влияние на организм могут оказывать различного рода травмы и повреждения.
Клинические признаки
Во время острого процесса, который сопровождается быстрым темпом разрушения гепатоцитов, появляется большое количество выраженных клинических признаков, которые не могут остаться незамеченными человеком. Возникает отечность в легких, страдает центральная нервная система, поскольку нарушена очистительная функция естественного фильтра организма.
Симптомами негативного влияния на центральную нервную систему являются: вялость, постоянная сонливость, приступы тошноты, либо напротив – астенические проявления: чрезмерная раздражительность, гипервозбудимость, дрожь рук либо даже судорожные припадки. Дополнительно происходят нарушения функции почек.
Прогноз для жизни
Прогнозирование прогноза может быть затруднено. Важные прогностические переменные включают:
- Степень энцефалопатии (поражение мозга): хуже, когда энцефалопатия тяжелая.
- Возраст пациента: хуже, когда возраст < 10 или > 40 лет.
- Причина острой печеночной недостаточности: прогноз лучше при передозировки ацетаминофена, гепатите А или гепатите В, чем при специфических реакциях на лекарства или болезнь Вильсона.
Многие люди при терапии выздоравливают. Если в пересадки нет необходимости, большинство пациентов возвращаются к своей повседневной деятельности в течение 6 месяцев. Люди, получившие трансплантацию, нуждаются в медицинской помощи на протяжении всей жизни, в том числе в лекарствах, чтобы предотвратить отторжение нового органа телом.
Преимущества и недостатки печеночной диеты
Как и любое лечебное питание, диета при заболеваниях печени и желчного пузыря имеет свои преимущества и недостатки. Печеночный диетический стол в ряде случаев требует больших затрат времени, проявления фантазии из-за своей долгой продолжительности (при нарушенной печеночной функции соблюдать принципы диеты требуется постоянно, в периоды обострения основного заболевания и на стадии ремиссии). Преимуществами такого питания являются:
- Сбалансированность и полноценность рациона.
- Диета легко переносится больным, улучшает его самочувствие и общее состояние.
- Польза есть не только для печени, желчного пузыря, но и для всей пищеварительной системы.
Симптомы заболевания
Клинические проявления печеночной недостаточности протекают достаточно выражено, и для нее характерны все признаки заболеваний печени. В результате протекания патологии значительно ухудшается процесс оттока желчи. В таком случае общий билирубин сильно повышается, что можно определить клинически путем проведения общего анализа крови. Печень перестает полноценно функционировать, а ее клетки отмирают.
Одним из ярких признаков протекания заболевания считается появление желтухи, интенсивность которой во многом зависит от уровня поражения желчевыводящих путей. Однако если она перетекает в хроническую стадию, то этого признака может и не быть. Также могут наблюдаться и другие симптомы заболевания, в частности такие, как:
- отмирание тканей печени;
- лихорадочное состояние;
- наличие обесцвеченного стула;
- увеличение печени в размерах;
- нарушение кровообращения;
- наличие тахикардии;
- перепады давления.
При прогрессировании заболевания, когда происходит подавление синтетической функции печени, начинает сильно страдать нервная система, так как нарушается общая очистительная функция. Это означает то, что наблюдается вялое состояние или, напротив, чрезмерная возбудимость, сильная сонливость, потеря сознания, тошнота, судороги конечностей. Кроме того, может наблюдаться значительное накопление жидкости в области брюшины.
Классификация заболевания
Синдром печеночно-клеточной недостаточности может протекать в хронической и острой форме. Хроническая форма заболевания возникает в результате развития цирроза печени и может длиться достаточно долго. Острая форма заболевания возникает достаточно резко и внезапно, в основном при вирусном протекании гепатита или в результате отравления, передозировки медикаментозными препаратами. Каждому типу заболевания соответствует несколько стадий патологического процесса, а именно:
- начальная;
- выраженная;
- терминальная;
- печеночная кома.
Острая форма характеризуется тем, что происходит полная потеря способности печени функционировать. Это заболевание может возникнуть даже у полностью здорового человека. Существует также несколько форм протекания этого заболевания, а именно таких, как:
- эндогенная;
- экзогенная;
- смешанная.
В некоторых случаях болезнь может быть смертельно опасной. Синдром печеночно-клеточной недостаточности характеризуется отмиранием тканей этого органа. После гибели клеток множество отмерших компонентов попадают в кровь. Определить их количество можно путем проведения биохимического анализа.
Лечение в домашних условиях
Если вы решили лечиться в домашних условиях, курс препаратов все равно назначает только доктор. Процесс лечения печеночной недостаточности напрямую зависит от вида заболевания, его сложности.
В особо сложных случаях с тяжелым и опасным протеканием болезни – лечение должно быть только стационарным. В более легких формах борьбу с недугом можно проводить дома, под тщательным контролем врача. Прием препаратов и витаминов, направленных на борьбу с заболеванием, дает в наше время хорошие результаты. Соблюдая курс лечения и специальную диету, можно избавиться от болезни за некоторый промежуток времени.
Интересно знать! Печень человека имеет полтысячи функций. За минуту в этом небольшом органе проходит 20 миллионов химических реакций.
Диета
При таком состоянии терапия предполагает в первую очередь соблюдение диеты. Важно снизить потребление белковых продуктов и соли. Также рекомендуется исключить потребление жареной, жирной, острой, копченой пищи. Спиртные напитки исключаются полностью.
Важно соблюдать питьевой режим – выпивая не менее двух литров чистой воды в сутки.
В качестве профилактики развития патологии, врачи советуют: пройти вакцинацию против гепатитов, правильно питаться, не злоупотреблять спиртными напитками, принимать гепатопротекторы, если есть необходимость лечения с помощью антибактериальных препаратов, тщательно соблюдать все правила личной гигиены, не пользоваться чужими гигиеническими принадлежностями.
Пересадка печени
Трансплантация считается наиболее эффективным способом лечения недостаточности. Замена органа на здоровый позволяет исключить все последствия патологии и предотвратить повторное развитие болезни. Операция проводится на поздних стадиях, когда другие методы терапии практически не действуют. Показания для пересадки:
- Онкология.
- Поздние стадии цирроза, гепатоза.
- Тяжелая форма вирусного гепатита.
- Цирротический муковисцидоз.
Перед процедурой требуется обширное обследование, после чего пациента включают в список ожидания донорской печени. При этом учитывается совместимость органа. Операция по трансплантации проходит в срочном порядке, и занимает, как правило, не дольше 6 часов.
Причины формирования
Вместе с кровью токсины попадают в печень.
Чаще всего печеночная недостаточность формируется из-за отклонений в равновесии сужения и расширения сосудов печени. Эти нарушения возникают вследствие отравления организма этиловым спиртом или другими токсическими веществами. А также выделяют другие причины, которые способны спровоцировать интоксикацию организма и как последствие печеночную недостаточность:
- Грибы: бледная поганка;
- строчки;
- крестовик.
- «Аспирин»;
- вирус гепатита разной этиологии;
- стафилококк;