- Инфекции мочевыводящих путей — откуда они берутся?
- Симптомы инфекции нижних мочевых путей
- Инфекции мочевыводящих путей у детей
Инфекции мочевыводящих путей — откуда они берутся? Инфекции мочевых путей обычно вызываются кишечными бактериями Escherichia coli .Бактерии, которые достигают мочевого пузыря через мочеиспускательный канал в мочевой пузырь, прикрепляются с помощью нитевидных структур к его стенкам и начинают размножаться. Воспаление мочевого пузыря ( цистит ) и уретрит ( уретрит ) являются наиболее распространенными инфекциями мочевых путей у женщин.
Инфекции мочевыводящих путей
Понятие «Инфекции мочевыводящих путей» (ИМВП) объединяет группу воспалительных заболеваний органов мочевыделительной системы, которые развиваются при попадании в организм инфекционного возбудителя.
К органам мочевыделительной системы относятся:
- почки — парный орган, отвечающий за фильтрацию крови и образование мочи;
- мочеточники — полые трубки, через которые моча оттекает в мочевой пузырь;
- мочевой пузырь — полый орган, гладкомышечный резервуар, в котором происходит скопление мочи;
- уретра (или мочеиспускательный канал) — трубчатый орган, осуществляющий выведение мочи из организма.
Несмотря на то, что в норме мочевыводящие пути стерильны, любой из органов может быть подвержен развитию инфекционного процесса. Особенностью являются то, что в большинстве случаев воспаление передается между органами по восходящему (от уретры вверх к почкам) или нисходящему пути (от инфицированных почек к мочевому пузырю).
Причины ИМВП
Причины инфекции мочевыводящих:
- Нарушение уродинамики (пузырно-мочеточниковый рефлюкс, обструктивная уропатия, нейрогенная дисфункция мочевого пузыря).
- Выраженность патогенных свойств микроорганизмов (определенные серотипы, способность кишечной палочки к адгезии на уроэпителии, способность протея выделять уреазу и т.д.).
- Особенности иммунного ответа пациента (снижение клеточно-опосредованного иммунитета под действием факторов, продуцируемых макрофагами и нейтрофилами, недостаточная продукция антител).
- Обменные нарушения (сахарный диабет, гиперуратурия, гипероксалатурия, нефрокальциноз, мочекаменная болезнь).
- Сосудистые изменения в почечной ткани (вазоконстрикция, ишемия).
- Инструментальные манипуляции на мочевыводящих путях.
Классификация болезни
Существует несколько классификаций инфекционных заболеваний мочевыделительной системы.
По локализации:
- инфекции верхних мочевых путей, к ним относятся воспаление почек (пиелонефрит), мочеточников;
- нижних мочевых путей – мочевого пузыря (циститы) и уретры (уретриты).
По характеру течения заболевания:
- Неосложненные. Протекают без структурных изменений в тканях органов мочевыводящего аппарата, при отсутствии обструктивных уропатий или других сопутствующих заболеваний.
- Осложнённые. Возникают на фоне затрудненного мочеиспускания, при применении инструментальных методов исследования или лечения (катетеризация).
В зависимости от места заражения возбудителем:
- Госпитальные. Также известны как внутрибольничные или нозокомиальные. Развиваются при попадании в организм инфекционного возбудителя при нахождении в лечебном учреждении.
- Внебольничные. Развиваются в амбулаторных условиях при благоприятных для инфекции обстоятельствах.
По характеры проявления симптомов:
- Клинически выраженные инфекции. Характеризуются явной, часто интенсивно выраженной симптоматикой.
- Бессимптомные инфекции. Клиническая картина проявляется слабо, симптомы незначительно ухудшают качество жизни больного.
Какими симптомами сопровождаются заболевания?
Существует ряд признаков, которые характерны только для инфекций мочеполовой системы. Протекать каждое из заболеваний будет по-разному, но если у пациентки окажутся обнаружены следующие симптомы, это свидетельствует об одной из патологий:
- специфические и чрезмерные выделения;
- проблемы при мочеиспускании;
- новообразования в виде кондилом и папиллом;
- боли внизу живота;
- покалывание, чесотка и жжение;
- дискомфорт в районе мочеполового тракта;
- высыпание или покраснение на гениталиях.
Факторы способствующие развитию заболевания
Инфекции мочевыводящих путей относятся к широко распространенным заболеваниям, они входят в пятерку наиболее часто встречающихся инфекционных болезней. Вот несколько признаков:
- Несоблюдение правил личной гигиены. Зона промежности анатомически устроена таким образом, что возможна миграция по коже патогенных возбудителей от анального отверстия или влагалища (у женщин). Игнорирование гигиенических правил, нечистоплотность рук при мочеиспускании могут привести к микробной контаминации.
- Переохлаждение. Простуда мочеточника, один из главных врагов всей мочевой системы.
- Снижение иммунитета. Такое состояние свойственно людям старшего возраста, пациентам, страдающим иммунодефицитными, тяжелыми хроническими заболеваниями.
- Наличие других инфекционных заболеваний. Например, возбудитель ангины — стрептококк — при попадании в почки с кровью может вызвать тяжёлый пиелонефрит.
- Стационарное лечение или оперативное вмешательство. В случае реанимационных мероприятий или интенсивной терапии возникает необходимость катетеризации мочевого пузыря, что нарушает стерильность мочевыводящей системы, открывает ворота инфекции.
- Аномалии развития органов мочевыделительной системы. Диагностировать патологи можно еще при вынашивании ребенка.
- Обструктивная уропатия — затруднение выведения мочи вследствие мочекаменной болезни, простатита или других причин.
- Незащищенные сексуальные контакты. Некоторые половые инфекции способны к размножению в мочевыделительной системе и могут спровоцировать появление уретрита или цистита.
Течение ИМВП характеризуется рядом особенностей в зависимости от пола и возраста больного:
- Женщины болеют инфекционными заболеваниями мочевыделительной системы гораздо чаще мужчин. Это объясняется близостью расположения уретры, влагалища и анального отверстия, что способствует распространению патогенной микрофлоры. Также длина уретры у женщин значительно меньше, чем у мужчин, потому микроорганизмы при несвоевременно начатом лечении легко достигают мочевого пузыря, провоцируя развитие цистита.
- Мужчины болеют ИМВП реже женщин. В силу физиологических особенностей мочеиспускательный канал у мужчин значительно длиннее, чем женский. Поэтому инфекционные возбудители с меньшей частотой достигают мочевого пузыря или почек. Но течение болезни практически всегда более тяжёлое, с интенсивно-выраженным болевым синдромом, высоким риском развития осложнений в виде простатита и др.
В возрастной группе от 20 до 50 лет с проблемами ИМВП чаще сталкиваются женщины. Но в категории после 50 лет ситуация меняется: в этом возрасте увеличивается частота “мужских” заболеваний (простатит, аденома), которые могут дать осложнение и распространение инфекции на органы мочевыделительной системы.
Профилактика инфекций мочевыделительной системы
1) Важное значение в профилактических мерах отводится своевременной санации хронических очагов бактериальной инфекции (тонзиллит, гайморит, холецистит, кариес зубов и прочие), из которых инфекция может с током крови распространиться и поразить мочевыделительную систему. 2) Соблюдение гигиенических правил ухода за интимными зонами, особенно девочками и женщинами, беременными женщинами. 3) Избегать переутомления, переохлаждения организма. 4) Своевременная коррекция изменений в иммунной системе человека. 5) Своевременное лечение заболеваний мочевыделительной системы (мочекаменная болезнь, простатиты, аномалии развития).
Врач инфекционист Быкова Н.И.
Возбудители и пути их проникновения в организм
Спровоцировать появление и развитие воспаления в органах мочевыделительного аппарата могут разные виды микроорганизмов:
- бактерии (кишечная палочка, уреаплазмы, гонококки, стрептококки, трихомонада, листерии, стафилококки);
- грибы (дрожжевые грибки рода Candida);
- вирусы (герпетичные, папилломавирусы, цитомегаловирус).
Самым частым возбудителем ИМВП является грамотрицательная бактерия — кишечная палочка Escherichia coli (Е. coli). Эта бактерия относится к условно-патогенным, является нормальной составляющей кишечной микрофлоры.
При пренебрежении гигиеническими процедурами, неправильном мытье промежности (от заднего прохода вперед), в случае падения защитных сил организма (при переохлаждении, наличии вирусных заболеваний), тяжелых формах дисбактериоза, Е. coli начинают активно размножаться по коже и могут мигрировать на слизистую уретры, развиваясь на которой вызывает воспаление.
Существует несколько возможных путей проникновения и распространения возбудителей в мочевыводящих путях:
- Контактный. Незащищенный половой контакт (вагинальный или анальный), миграция по коже от заднего прохода, катетеризация, цистоскопия.
- Геморрагический и лимфогенный. Попадание возбудителя по системе жидкостей организма (из крови или лимфы) в случае наличия в организме инфекционных очагов. Например, кариозные зубы, ангина, гайморит, воспаление легких (на фоне запущенной вирусной инфекции патогенный возбудитель может проникнуть в слизистую мочевого пузыря – развивается геморрагический цистит).
- Нисходящий. Перемещение возбудителя от почек через мочеточники, мочевой пузырь к уретре.
- Восходящий. Инфекционное воспаление распространяется снизу-вверх: от мочеиспускательного канала к почкам.
Новорожденные склонны к развитию ИМВП из-за возможных врожденных дефектов, недоразвитости или позднего формирования некоторых частей мочевой системы (уретральных клапанов, мочеточникового устья). Возникновение инфекционно-воспалительных заболеваний возможно при неправильном использовании подгузников.
По каким причинам у женщин возникает заболевание мочеполовой системы?
Мочеполовые инфекции на сегодня являются распространенными заболеваниями у мужчин, женщин и детей. Передаются болезни мочеполовых систем половым путем. Инфекция может вызываться вирусами, бактериями, грибками или паразитами.
Наиболее опасными считаются «скрытые» инфекции, так как протекание их незаметно и проявляются они в самое неподходящее время. Сегодня наблюдается большой рост урогенитальных инфекций, среди заболевших большой процент молодежи.
Больше половины инфицированных даже не знают о наличие проблем со здоровьем.
Мочеполовые инфекция у мужчин и женщин развиваются не одинаково.
У мужчины поражается нижний отдел мочевого пути, вследствие этого появляются болевые ощущения и трудности при мочеиспускании. Еще у мужчины воспаление мочеполовой системы разнообразно: воспаление мочевого канала (уретрит) и воспаление предстательной системы (простатит). В большинстве случаев, мужчины являются переносчиками заболеваний.
С одной стороны, у женщины нет риска возникновения воспаления мочеполовой системы, но с другой –большой риск возникновения инфекции мочевых путей. Возможно протекание заболевания без острого проявления или в хронической форме. Женщина в основном подвержена уретриту, циститу (мочевой пузырь) и пиелонефриту. Лечение проходит без вмешательства хирургов.
Цистит у детей протекает с болезненным и частым мочеиспусканием, может подняться температура и лихорадка. У девочек встречается чаще. У детей может возникнут из-за частого пребывания в бассейне, сауне, несоблюдении личной гигиены, а также наличие хламидиоза у родителей.
Признаки уретрита:
- Жжение и боль при мочеиспускании, частые позывы;
- Обильные выделения из мочеиспускательного канала, его слипание и покраснение;
- Отсутствие в анализах следов возбудителя с большой концентрацией лейкоцитов в моче.
- Специальными методами при комплексной диагностике заболевания мочеполовой системы можно обнаружить кишечную палочку, гонококк или хламидии.
- Возникнуть воспаление может из-за уже имеющихся болезней (тонзиллит, пародонтит), также при попадании в уретру инфекции из-за несоблюдения личной гигиены, половым путем.
Признаки цистита:
- Переохлаждение организма;
- Несоблюдение личной и интимной гигиены;
- Проблемы с мочевым пузырем (камни и опухоли);
- Аномалия мочевыделительной системы
Острый цистит у разных людей протекает по-разному, продолжительность от двух до десяти дней. Острый цистит вызывает повышенную температуру тела, слабость, болевые ощущения при мочеиспускании. Может перерасти в пиелонефрит- инфекции подвергаются ткани лоханок и почек. В такой ситуации необходима госпитализация.
Хронический цистит протекает волнообразно-обострения чередуются спадами заболевания. Регулярны постоянные позывы к мочеиспусканию и боли во время этого процесса.
Симптомы хронического цистита постоянны, только интенсивность болевых ощущений меняется в процессе лечения. Лабораторные анализы не могут обнаружить патогенные микроорганизмы в моче при этой хронической форме цистита.
Туберкулезный цистит наиболее опасен.
Посткоитальный цистит (цистит после секса) — его механизм состоит в анатомической особенности женского мочеиспускательного канала. Во время сексуального контакта происходит заброс влагалищной слизи в мочеиспускательный канал и это вызывает раздражение и воспаление. Постоянная смена половых партнеров дополнительно провоцирует болезнь.
«Цистит медового месяца» появляется у женщины, которая к моменту начала половой жизни имеет нарушения микрофлоры влагалища. Даже молочница может вызвать у женщины острый цистит.
- Нарушение развития мочеполовой системы
- Врожденные аномалии
- Заболевания (сахарный диабет, мочекаменная болезнь, рассеянный склероз, поражение спинного мозга, ослабленный иммунитет и т.д.
) - Половая жизнь
- Гинекологические операции
- Преклонный возраст
- Беременность
- Инородные тела в мочеполовых каналах.
Еще это может быть результат сильного стресса и негативного воздействия окружающей среды.
Прежде чем начать лечение, назначается комплексная диагностика. Пациенту необходимо сдать все необходимые анализы и только потом доктор ставит точный диагноз. В большинстве случаев назначается медикаментозное лечение. Для каждого вида заболеваний мочеполовых каналов лечение проводится по определенной схеме. Для лечения не рекомендуется использовать народную медицину.
- Антибиотики — Фурадонин, Фурагин, Фуразолидон, Палин, Азитромицин.
- Лекарства второй очереди — антибиотики, назначаемые в стационаре. К ним можно отнести аминогликозиды. Эти средства оказывают мощное противомикробное воздействие, а некоторые из них обладают большим перечнем противопоказаний. Чаще врачи рекомендуют Амикацин.
- Травы и средства из них, применяемые наряду с антибиотиками и другими таблетками. Они называются уроантисептиками растительного происхождения. Лучше их принимать для профилактики развития обострений и в периоды возможного ухудшения здоровья.
- Иммуномодуляторы применяются для лечения мочеполовой системы у женщин и мужчин.
Они улучшают и ускоряют действие основного лекарства при мочеполовой инфекции.
В качестве такого препарата можно применять Витаферон. Это универсальное безопасное средство для укрепления иммунной системы и лечения инфекционных, вирусных, грибковых, бактериальных заболеваний.
Витаферон могут принимать взрослые, дети и даже беременные женщины, благодаря своему составу. Аскорбиновая кислота усиливает действие интерферона, а активное вещество интерферон альфа – 2b обладает противовирусными, противобактериальными и иммуностимулирующими свойствами. Лекарственный препарат Витаферон не вызывает побочных действий.
Форма выпуска – суппозитории. Прием назначает врач, в зависимости от состояния пациента и течения болезни.
Лечение данного вида заболевания у обоих полов почти не отличается. Только при беременности и в период лактации, врач может назначить лечение Амоксицилном и фитопрепараты.
В современной медицине имеется не один способ для приведения в норму работу мочеполовой системы с помощью лечения различных по своей сложности болезней почек и мочевого пузыря. Лечащий врач старается назначит антибактериальную терапию, иммуностимулирующие и фито препараты, для скорейшего выздоровления больного.
Самая часто встречаемая причина возникновения патологии мочеполовой системы у представительниц слабого пола – это заражение вредоносными бактериями. Сюда относятся грибки, паразиты или вирусы. При этом признаки заболевания мочеполовой системы у женщины могут быть разными.
При диагностике очень важно понять, какой из возбудителей спровоцировал недуг. Здесь можно отметить самую частую причину инфицирования. Это происходит через анус. Кишечные бактерии попадают во влагалище, затем в уретру и заражают всю систему, это могут быть:
- стрептококки;
- синегнойная палочка;
- энтерококки.
Инфекционные заболевания мочеполовой системы у женщины также могут быть спровоцированы частыми посещениями общественных туалетов, купанием в грязном водоёме или при пренебрежении всех правил личной гигиены. Также необходимо постоянно следить за общим состоянием иммунитета. Если он ослабнет, влагалище будет самым уязвимым местом для размножения бактерий.
Например, молочница развивается в результате деятельности грибка Кандида. Если проигнорировать отклонение, воспалительный процесс может перейти на остальные органы системы. При первых же творожных выделениях необходимо обратиться к врачу и определить природу их происхождения.
Провоцирующие факторы для активации и размножения инфекций:
- Не долеченные хронические болезни.
- Несоблюдение правил личной гигиены.
- Злоупотребление вредными привычками в виде курения и распития спиртных напитков в чрезмерных количествах.
- Неправильное питание.
- Частые половые связи с разными партнерами и без использования контрацептивов.
- Длительное лечение некоторыми лекарственными препаратами, подавляющими иммунитет.
Проявление симптоматики
Клинические проявления ИМВП могут проявиться уже на начальном этапе заболевания. Но также процесс инфекционного воспаления длительное время может протекать бессимптомно.
При инфекции мочевыводящих путей могут проявляться различные симптомы:
- болезненные ощущения в области малого таза, нижней части спины, боку;
- зуд в области мочеиспускательного канала;
- чувство жжения, боли, затруднения при мочеиспускании;
- учащение позывов к мочеиспусканию;
- нехарактерные жидкие выделения из мочевого пузыря (прозрачные, серозные, зеленовато-гнойные);
- гипертермия, озноб, лихорадка;
- изменение запаха, цвета мочи.
У детей, особенно младшего возраста, симптоматика ИМВП может быть еще более смазанная, чем у взрослых.
Дети до 1,5-2 лет не могут указать локализацию боли, они становятся более плаксивыми и беспокойными.
Родители могут заметить учащение мочеиспусканий, следы мочи необычного цвета на подгузнике, повышение температуры тела.
Характерные симптомы
Часто инфекции мочеполовой системы сопровождаются болезненным мочеиспусканием.
Заболевания мочеполового тракта характеризуются определенными симптомами. При воспалительных процессах необходима диагностика. Все болезни протекают по-разному, но основные проявления такие:
- боль;
- дискомфорт и беспокойство, которые беспокоят мочеполовой тракт;
- зуд, жжение и покалывание;
- выделения;
- проблематическое мочеиспускание;
- высыпания на гениталиях;
- новообразования (папилломы и кондиломы).
Методы диагностики
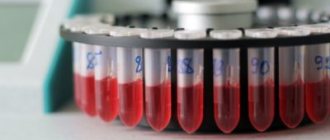
Предварительный диагноз ставится после анализа жалоб пациента терапевтом или урологом. Для подтверждения диагноза и составления комплекса лечебных мероприятий назначают:
- общий клинический анализ крови и мочи;
- биохимический анализ крови и мочи (такие показатели обмена веществ, как содержание мочевины, креатинина, некоторых ферментов характеризуют деятельность почек);
- бактериологический посев мочи или ПЦР-анализ (для установления природы возбудителя заболевания);
- инструментальные методы исследования (цистоскопию, биопсию, урографию, рентгеноконтрастные исследования, УЗИ почек и мочевого пузыря).
Своевременная и комплексная диагностика позволяет выявить заболевание на ранней стадии и предупредить распространение воспалительного процесса.
Признаки микоплазмоза
Женщины часто страдают от данного отклонения вследствие ослабления защитных функций своего организма. Локализируется патология в шейке матки, мочеиспускательном канале или во влагалище. Заражение микоплазмозом чаще всего происходит во время секса, если пара не использует контрацептивы. Со временем у женщины проявятся такие симптомы, как:
- жжение и ощущение зуда в наружной части половых органов;
- боль в пояснице или внизу живота;
- дискомфорт и болезненные ощущения во время полового акта;
- специфические выделения из влагалища в виде слизи.
Способы терапии
Главная задача лечебных мероприятий при инфекции мочевыводящих путей- подавление инфекционно-воспалительного процесса и ликвидация возбудителя. В терапии ИМВП используют препараты разных групп антибактериальных средств:
- Сульфаниламидные препараты. К этой группе относятся Этазол, Уросульфан, комбинированные лекарственные средства (Бисептол). Применение сульфаниламидов показывает высокую эффективность, они выводятся с мочой, показывая высокие клинические концентрации в мочевыделительной системе, и малотоксичны для почек.
- Нитрофурановые производные. Фуразолидон, Неграм, Невиграмон, Фурагин применяют внутрь, растворы Фурацилина используют для подмываний. Нитрофураны широко используются при лечении ИМВП, особенно, если установлена устойчивость микроорганизмов к другим антибактериальным препаратам. Они проявляют активность в отношении грамположительных и грамотрицательных бактерий, блокируя их клеточное дыхание. Однако при лечении хронических вялотекущих форм нитрофураны показывают более слабую эффективность.
- Антибиотики. Эта группа лекарственных средств является препаратом выбора при составлении лечебной программы врачом. С момента сдачи образцов на анализ до получения результатов, выявляющих возбудителя, может пройти 3-7 дней. Чтобы не терять время, врач назначает антибиотик широкого спектра действия. Чаще всего при лечении ИМВП применяют фторхинолоны. К препаратам этой группы относят Норфлоксацин (Номицин), Офлоксацин (Офлобак, Заноцин), Ципрофлоксацин. Кроме этого для лечения ИМВП назначают пенициллины (Аугментин), тетрацинкины (Доксициклин), цефалоспорины II, III поколений (Цефтриаксон, Цефиксим).
С целью предупреждения развития грибковой инфекции добавляют противомикозные средства (Флюконазол).
В составе лечебного комплекса назначают спазмолитические препараты (для восстановления мочеиспускательной функции), нестероидные противовоспалительные средства, комбинированные препараты растительного происхождения (Канефрон).
Широко применяют почечные травяные сборы, чаи, клюквенный сок. Дополнительно могут быть назначены сеансы физиотерапии.
Во время лечения обязательно соблюдение диеты с ограничением употребления кислых, пряных, соленых продуктов, спиртных и газированных напитков, кофе и шоколада. Эти продукты питания, меняя рН мочи, могут вызвать раздражение слизистой органов мочевыводящей системы.
Какой диеты придерживаться, чтобы предупредить инфекционные заболевания?
Одной из профилактических мер является правильная диета. Чтобы предупредить инфекции мочеполовой системы у женщин, необходимо перестать употреблять продукты, которые содержат щавелевую кислоту или пурины. Также лучше сократить обычно используемые дозировки соли.
Перед тем как позавтракать, рекомендуется выпить 1-2 стакана обычной воды, это должной стать ежедневной процедурой. Пищу лучше употреблять небольшими количествами, более 4 раз за день. Существуют диеты №6 и 7. Первая создана для уменьшения количества мочевой кислоты и солей, которые образовались в результате деятельности вредных организмов.
Диета №7 способна помочь справиться с нестабильным давлением и отеками. Здесь необходимо в меру пить воду и исключить такие продукты, как крупы, соль и другую растительную пищу. При диете №6 пациентке необходимо, наоборот, пить много воды и потреблять больше фруктов и молочной продукции.
Обильное питье и правильное питание — залог здоровья всего организма.
Диета — это и профилактика болезней. Важно исключить продукты, что содержат пурины и щавелевую кислоту. Также ограничить употребление соли. Взять за привычку с самого утра натощак пить воду, только после этой небольшой процедуры можно есть. Принимать пищу небольшими порциями 5−6 раз в день. Обычно при болезнях мочеполовой системы применяют диеты № 6 и 7.
Основные задачи диеты № 6 — уменьшить количество образовавшихся мочевой кислоты и солей в организме. Нужно употреблять больше жидкости, овощей и фруктов, а также молочных продуктов. А диета № 7 направлена на вывод продуктов обмена из организма, борется с отечностью и нестабильным давлением. Тут, наоборот, употребление жидкости ограничено, а также исключаются крупы и соли, в основном растительная пища.
Последствия недуга
Инфекции мочевыводящих путей, поражая слизистую, могут вызвать тяжелые последствия для всего организма. Болевые ощущения, частые позывы к мочеиспусканию сильно ухудшают качество жизни больного.
В случае неправильно подобранного лечения или невыполнения назначений врача, ИМВП возвращается снова, вызывая тяжелые рецидивы.
На фоне прогрессирующего пиелонефрита может развиться почечная недостаточность, деформация мочеточников (опущение почки), нарушение выведение мочи (рефлюкс). Перенесение ИМВП при вынашивании ребенка может вызвать самопроизвольное прерывание беременности на любом сроке.
Как проявляется уретрит?
Воспалительные процессы, которые протекают в мочеиспускательном канале, называют уретритом. Данная патология не является самым опасным заболеванием и не сможет принести женщине больших проблем. Но это не значит, что его можно проигнорировать и оставить без внимания.
Проявляется отклонение с помощью следующих симптомов:
- боли, а также ощущение зуда и жжения при мочеиспускании, включая период менструации;
- незначительная примесь гноя в урине;
- редко возникают отеки;
- покраснение наружной части полового органа.
По некоторым признакам уретрит можно перепутать с циститом, поэтому самостоятельное лечение часто оказывается бесполезным. Чтобы полностью избавиться от заболевания, необходимо правильно его диагностировать, обратившись к врачу и используя прописанные им лекарства.
Профилактические меры
Профилактические меры для предупреждения ИМВП состоят в коррекции образа жизни и выполнении некоторых правил:
- своевременное лечение инфекционных очагов в организме;
- соблюдение гигиенических норм;
- не допускать переохлаждение организма;
- вовремя опорожнять мочевой пузырь;
- использование презервативов во время полового акта.
Инфекции мочевыводящих путей не являются строгим показанием к госпитализации больного, амбулаторное лечение показывает высокую эффективность при своевременном обращении к врачу.
Но не выполняя медицинские назначения, игнорируя симптомы заболевания, можно вызвать распространение заболевания на соседние органы, спровоцировать переход ИМВП в хроническую форму.
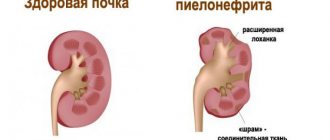
Гломерулонефрит
Гломерулонефрит – одно из самых опасных заболеваний мочеполовой системы у женщин. Понятие патологии означает, что пациентка будет страдать от инфицирования стрептококками. Болезнь проявляется через такие симптомы, как:
- отек;
- общая слабость;
- отдышка;
- изменение цвета мочи за счет примеси крови.
Все признаки являются общими, если форма болезни обостренная, сюда может прибавиться повышенное артериальное давление и олигонурия, то есть небольшие дозы при мочеиспускании. Хронический гломерулонефрит обычно вообще не подаёт никаких признаков, особенно в стадии ремиссии.
Чем лечить?
Заболевания мочеполовой системы женщины чаще всего связаны с воспалительными процессами. Поэтому для угнетения возбудителей следует принимать антибактериальный препарат. Однако, назначить антибиотик может только врач на основании анализов и выявления возбудителя.
Курс антибиотиков следует пропить полностью, иначе недолеченные заболевания могут принять хронический характер.
Кроме того, наряду с антибактериальными таблетками врач может прописать иммуностимулирующие средства.
Лечение новообразований (миомы, кисты) может ограничиться приемом гормональных препаратов, а может привести к операции.
В дополнении к медикаментозному лечению можно с согласия врача прибегнуть к народной медицине. Для этого применяются растительные сборы и ягоды в качестве отваров (ромашки, черники, порея, семян укропа, корней стальника). Кроме отваров трав при воспалении мочевыводящих путей используют отвар калины с медом.
Список современных антибиотиков широкого спектра действия в свечах
Ректальное и вагинальное введение в той же мере, что и инъекционное, снижает нагрузку на органы пищеварительного тракта. Некоторых пациентов смущает эта форма выпуска. Между тем антибиотики при мочеполовой инфекции у детей в форме ректальных свечей — одни из самых лучших. В зависимости от выбранной дозировки могут применяться у детей, подростков и взрослых. При терапии урогенитальных инфекций у женщин могут использоваться вагинальные суппозитории с антибиотическим действием.
Если говорить о конкретных свечах, то стоит отметить такие суппозитории, как:
- «Индометацин» в форме ректальных суппозиториев;
- «Метилурацил» в форме вагинальных суппозиториев;
- «Тержинан»;
- «Пимафуцин»;
- свечи «Диклофенак» — можно использовать и ректально, и вагинально.
Антибиотические препараты при цистите и воспалении почек
Цистит чаще всего неминуемо приводит к пиелонефриту. И причина кроется в том, что женщины по тем или иным причинам откладывают визит к врачу и пытаются лечиться народными средствами или гомеопатией. В итоге инфекция поднимается по мочеточникам и развивается хронический пиелонефрит (воспаление почек и лоханок). Это очень серьезное состояние, которое спустя несколько лет (а у некоторых пациентов и быстрее) приводит к развитию хронической почечной недостаточности. А этот недуг уже смертелен и требует либо пересадки донорской почки, либо посещения всю оставшуюся жизнь процедур гемодиализа.
Самые эффективные антибиотики при пиелонефрите и цистите:
- «Цефотаксим»;
- «Амоксициллин»;
- «Линкомицин»;
- «Аугментин».
Самостоятельно пациенту назначать себе эти антибиотики нельзя, так как если тип бактерии, спровоцировавший пиелонефрит, окажется вне «зоны действия» препарата, то терапия окажется напрасной. Только после сдачи анализов и составления полной клинической картины заболевания допустимо назначать лечение.
Симптомы хламидиоза
Хламидиоз можно отнести к одним из самых скрытных патологий мочеполового тракта у пациенток, так как способен протекать, практически не подавая никаких признаков. Но если они проявились, особое внимание необходимо обратить на следующее:
- влагалищные выделения с необычным запахом и примесью гноя;
- повышение температуры до 38 градусов и общая слабость;
- зуд;
- болевые ощущения в наружных и внутренних органах мочеполовой системы.
Если какой-либо из симптомов дал о себе знать, необходимо в тот же день посетить гинеколога. Далее потребуется пройти ряд исследований, что позволит определить природу отклонений. Оставлять без внимания данные проявления патологии крайне нежелательно, так как они могут касаться и других, не менее опасных для женщины заболеваний.
Трихомониаз
Одно из наиболее распространенных заболеваний венерического характера, которым может заразить половой партнер, является трихомониаз. У женщин при данной болезни происходит поражение влагалища. Трихомониазом возможно заразиться еще и контактно-бытовым путем.
Симптомы заболевания:
- боль во время полового сношения и при мочеиспускании;
- желтоватые выделения с неприятным запахом;
- отек и покраснение наружных половых органов.
Для лечения этого недуга, так же как и остальных венерических или инфекционных болезней мочеполовой системы, используются антибиотики.
Методы профилактики воспалительного процесса
Назначенное лечение необходимо довести до конца. Многие женщины прекращают прием препаратов сразу после наступления облегчения, не желая перегружать организм лишней химией.
Однако следует знать, что сроки приема и дозы препаратов рассчитаны на то, чтобы полностью погасить воспалительный процесс. Ранний отказ от лечения чреват возвращением болезни.
Кроме того, женщинам нужно помнить – после окончания лечения воспаления мочеполовой системы необходимо соблюдать повышенную осторожность. Меры профилактики:
- Одеваться по сезону – перегревание также не полезно для организма. Особенно следует опасаться переохлаждения. Нужно носить теплые сапоги, брюки, колготки, не допуская замерзания.
- Белье лучше выбирать из натуральных тканей. При ношении коротких юбок, лучше выбирать закрытые трусы, а не стринги. Легко подхватить инфекцию в общественном транспорте, парке, институте. Кроме того, узкие полоски травмируют слизистые, открывая путь инфекции.
- При ношении прокладок следует соблюдать правила их смены. Как бы ни гарантировали производители их антибактериальность и не убеждали в том, что они «дышат» – микробы в них размножаются очень быстро.
- Чистота – залог здоровья. Необходимо соблюдать требования гигиены, регулярно подмываться. Не пользоваться чужими полотенцами, мочалками, одеждой.
Хорошим способом профилактики являются прогулки, занятия, без фанатизма, нетяжелым спортом, активный образ жизни. Общий тонус организма способствует хорошему кровообращению, улучшению обменных процессов и устойчивости против инфекции. Тогда не придется бороться с воспалением мочеполовой системы и принимать антибиотики.
Заболевания мочеполовой системы у женщин диагностируются чаще, чем у мужчин (из-за анатомических особенностей организма). Список болезней включает патологии почек, мочевого пузыря, мочеточников, фаллопиевых труб, яичников, матки, влагалища и уретры.
Все заболевания условно делятся на те, которые вызваны инфекциями (вирусами, грибками, бактериями, паразитами), а также неинфекционные типы. Лечение назначается по результатам обследования.
Инфекционные болезни мочевыводящих путей и органов половой системы характеризуются тем, что воспалительные процессы развиваются через некоторое время после заражения. Это зависит от того, как инфекция проникла в орган. У данных заболеваний есть общие признаки:
- проблемы с мочеиспусканием – приходится часто посещать туалет, либо, наоборот, позывы ложные;
- дискомфорт, резь, острая боль, жжение и зуд при опорожнении мочевого пузыря;
- отечность;
- головокружение, головные боли;
- боли ноющего или тянущего характера в пояснице, паху;
- проблемы со сном;
- повышение температуры тела;
- выделения из влагалища;
- наличие примесей в моче;
- сыпь на наружных половых органах.
Выделяют следующие инфекционные заболевания органов мочеполовой системы:
Название болезни
Характеристика
Это воспаление мочевого пузыря. Обычно его вызывают кишечные палочки. Цистит часто является последствием незащищенного полового акта, если партнер женщины был носителем любых бактериальных инфекций.
Симптомы заболевания следующие:
- примеси в урине;
- жжение во время мочеиспускания;
- боли в области поясницы;
- общее ухудшение состояния
Это воспаление почек. Обычно оно вызвано бактериями. Может развиваться на фоне других болезней.
- дискомфорт и тяжесть в пояснице;
- боли в животе;
- учащенное мочеиспускание;
- повышение кровяного давления и температуры тела
Методики постановки диагноза
При подозрении на развитие недуга необходимо обратиться к терапевту, который выдаст направление к урологу или нефрологу. Больные с инфекциями мочевыделительной системы имеют характерные внешние признаки, которые бросаются в глаза опытному врачу:
- мешки под нижними веками;
- отёчность век, щёк, одутловатость нижней половины туловища;
- серо-жёлтый цвет лица;
- лопнувшие капилляры глазных яблок.
Фотогалерея: проявления внешних симптомов патологий
Отёк лица формируется после сна
Мешки под глазами у пациентов с инфекциями мочевыделительной системы появляются на 2–3 неделе
Лопнувшие капилляры связаны с перепадами артериального давления
Дифференциальная диагностика заболеваний проводится на основании ведущих и клинических синдромов. Для получения наиболее полной информации о недуге доктора назначают проведение различных лабораторных и инструментальных тестов.
Сдача анализов мочи требует соблюдения некоторых обязательных правил, обеспечивающих максимальную точность результата. Одна из моих пациенток сдавала урину во время менструации, что было строго запрещено. В анализе лаборанты увидели большое количество красных кровяных клеток, которые типичны для острого воспалительного процесса — пиелонефрита. Пациентку начали лечить с использованием антибиотиков, что негативно сказалось на состоянии её кишечной микрофлоры. После выяснения ситуации больной пришлось употреблять пробиотики для нормализации работы желудочно-кишечного тракта.
Какие исследования используются для подтверждения диагноза:
- Общий анализ мочи характеризует её физические свойства и клеточный состав. Для инфекционных патологий типично увеличение уровня белка, лейкоцитов и эритроцитов. Это обуславливает помутнение урины и изменение её цвета с соломенно-жёлтого на красный, коричневый или багровый.
Кровь в моче типична для воспаления
- Исследование урины по Зимницкому позволяет определить концентрационную способность почек. Каждые 3 часа пациент должен мочиться в специальные маркированные баночки. При воспалительных заболеваниях наблюдается уменьшение плотности урины.
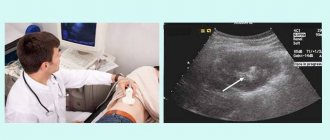
- Ультразвуковое исследование мочевыделительной системы позволяет обнаружить структурные и функциональные изменения. На снимках можно увидеть расширенные и деформированные лоханки и мочеточники, увеличение толщины стенки мочевого пузыря.
- Урография — введение в организм пациента контрастного вещества, а также последующее создание рентгеновских снимков. Препарат позволяет определить сужения и дефекты наполнения в любых участках урогенитального тракта, что помогает заподозрить ту или иную патологию.
На снимке видно, как нарушается прохождение контраста
Какие препараты придется принимать?
Даже такие сильные средства, как антибиотики, в одиночку не справятся с инфекцией. Для победы над недугом придется пить и другие таблетки от инфекции мочеполовой системы:
- растительные уроаносептики:
Канефрон – эффективное средство на основе натуральных компонентов, производит противомикробное действие, устраняет воспаление;
Фитолизин. Очищает мочевой тракт от патологических агентов, купирует воспалительный процесс. Содержит мятное, апельсиновое, сосновое, шалфейное масла, ванилин;
Цистон. Ликвидирует патогенные микроорганизмы, выводит продукты их жизнедеятельности.
- противовоспалительные — Парацетамол, Ибупрофен, Нимесулид, Цефекон, Баралгин, Кетанов;
- спазмолитики — Папаверин с Но-шпа, Бенциклан с Дротаверином.
- диуретики — Гипотиазид, Диувер, Фуросемид, Альдактон.
Важно! Чтобы мочегонные не спровоцировали больших проблем с почками и другие осложнения, параллельно необходимо подстраховаться соляными растворами, калием, кальцием.
- поливитамины – Аскорутин, Аэровит, Мильгамма, Тетрафолевит.
Особый «спрос» при терапии таких женских болячек возникает у дам на свечи: Витаферон, Индометацин, Вольтарен.
Перечень эффективных антибиотиков широкого спектра действия в ампулах
Инъекционная форма антибиотиков при инфекции мочеполовой системы у женщин и мужчин доказала свою безопасность в сравнении с таблетированными препаратами. При внутримышечном или внутривенном введении препарат попадает почти сразу непосредственно в кровь. Таблетки почти всегда очень агрессивны по отношению к слизистой пищевода и желудка (поэтому обычно их и советуют принимать после еды). Инъекционное введение лишено этих недостатков. Самостоятельно делать себе уколы редко кто умеет, поэтому используют такие средства в основном только в условиях стационара. Кроме того, для самостоятельного осуществления инъекций очень важна стерильность помещения.
- «Цефоперазон» относится к группе цефалоспоринов. препарат производится только в виде ампул для инъекционного введения, которое должно осуществляться один-два раза в сутки в зависимости от патологии. Используется «Цефоперазон» при инфекционном воспалении в дыхательных, мочевыводящих путях, при дерматологических патологиях. Доказал свою эффективность в качестве антибиотика при инфекции мочеполовой системы у мужчин и у женщин. В некоторых случаях оправданно применение в случае гинекологического инфекционного воспаления.
- «Линкомицин» — универсальный антибиотик. При мочеполовых инфекциях последнего поколения может использоваться и внутривенно, и внутримышечно. Часто назначается для терапии развития инфекционных патологий после проведенных полостных операций. Точную дозировку и частоту введения определяет только лечащий врач.