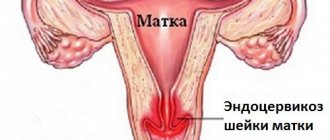
Чем является паракератоз шейки матки?
Врачи не считают паракератоз отдельным заболеванием. По их мнению, он – признак других различных патологий шейки матки. Расстройство появляется в одной связке с гиперкератозом и акантозом:
- Для гиперкератоза характерно эпителиальное ороговение. Когда с шейкой матки все нормально, ее эпителий не роговеет вообще. Гиперкератоз же вызывает образование лишенных гликогена чешуек.
- Что же касается акантоза, то для него, помимо все того же утолщения эпителия, типично увеличение длины межсосочковых отростков.
Чаще всего это трио патологий наблюдается у больных опасным предраковым заболеванием лейкоплакией.
Причины
Паракератоз может быть вызван как внутренними (связанными с физиологическими особенностями организма), так и внешними факторами. Самые распространенные причины болезни – это:
- хронические воспалительные процессы, вызванные патогенами бактериальной и вирусной природы, которые передаются во время сексуальной близости. Основные из них – это хламидии, микоплазмы, а также вирусы, вызывающие появление папиллом, развитие герпеса и уреаплазмоза;
- операции на маточной шейке, роды и интенсивные медицинские процедуры с элементами хирургического вмешательства;
- острая нехватка цинка в женском организме;
- серьезные гормональные проблемы, особенно порожденные повышенным содержанием эстрогена и недостатком прогестерона;
- дисфункции гипофиза;
- патологическое отсутствие овуляции;
- проблемы с иммунитетом, вызванные вирусом иммунодефицита (ВИЧ), хроническими заболеваниями кроветворных органов (в первую очередь печени), клиническими депрессиями и «нещадящими» голодными диетами;
- неоднократное искусственное прерывание беременности (в том числе, и на ранних стадиях), частые выкидыши;
- маточный кюретаж (выскабливание), которое проводилось в диагностических целях (для взятия пробы на анализ);
- нарушение правил «влагалищной» гигиены;
- радикальные способы избавления от маточных эрозий (путем электропенетраций, прижиганий);
- неправильно установленная или некачественная контрацептивная спираль;
- различные виды смещения внутренних органов (эктопии). Особенно те из них, с которыми часто случаются рецидивы;
- экстремальные сексуальные практики, наподобие фистинга (стимуляция влагалища рукой, зажатой в кулак), использование для самоудовлетворения чересчур больших фаллоимитаторов, грубый, очень быстрый секс;
- воспаления слизистой оболочки шейки матки (экзо- и эндоцервицит), а также воспалительные процессы в слизистой влагалища (вагинит).
Кроме того, паракератоз могут вызывать сильные эмоциональные перегрузки, химиотерапия и плохая экология.
Симптомы
На начальных стадиях выявить паракератоз непросто, так как каких-то особых симптомов он не вызывает. Вот почему крайне важно в целях профилактики не реже раза в год ходить к гинекологу. Только он сможет определить визуально изменения эпителия на шейке и установить через обследования и анализы, что это такое – отдельная патология или признак более серьезного, по сравнению с паракератозом, заболевания.
Нередко паракератоз плохо заметен на фоне ярко выраженных проявлений болезни, его вызвавшей. Подобное особо часто случается с инфекционными заболеваниями, которые обычно сопровождаются болью или лихорадкой. Эти симптомы «глушат» признаки паракератоза. Однако патология может быть и более заметной. В подобном случае для паракератоза характерны такие симптомы:
- выделение крови после полового акта в неменструальный период. Выделяется ее, как правило, немного;
- неприятные болезненные ощущения во время коитуса;
- увеличенное (незначительно) количество влагалищного секрета. При этом его запах неприятен или, по крайней мере, не такой как всегда.
Таким образом, даже признаки ярко выраженного паракератоза не всегда заметны. Выявить их может только специальная диагностика.
Как проходит диагностика
По причине коварности болезни, развивающейся бессимптомно, ее диагностика связана с определенными сложностями многоэтапного обследования, а также получения сведений о наследственных патологиях. После опроса пациентки с уточнением количества родов и качества абортов, наличия воспалений и перенесенных инфекционных заболеваний, использования контрацептивов, начинаются этапы традиционного обследования женщины.
Стандартный осмотр на кресле
Благодаря использованию системы зеркал у врача появляется возможность визуализировать состояние эпителиальной поверхности шейки.
При вагинальном осмотре гинеколог обращает внимание на следующие аспекты:
- повреждения поверхности шейки;
- равномерность окраса слизистого слоя;
- однородность тканевых структур.
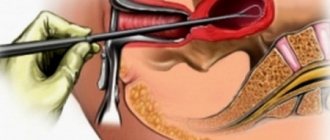
Если во время изучения поверхности шейки обнаруживаются следы белых пятен, потребуется кольпоскопия. Материал соскоба необходим для более подробного изучения эпителия, выявления признаков патологии, определения ее стадии.
Сдача анализов
Лабораторное исследование проб при подозрении на шеечный гиперкератоз необходимо для подтверждения предварительно поставленного диагноза.
Какие анализы сдает пациентка:
- тест ПЦР способствует выявлению инфекционных, а также наследственных патологий, прогрессирующих в острой либо хронической форме;
- цитологическое тестирование ПАП, медики его называют мазком по Папаниколау, позволяет обнаружить присутствие атипичных клеточных структур;
- благодаря бактериологическому посеву материала белей устанавливается тип патогенной микрофлоры образца;
- для распознания вируса папилломы человека, именуемого ВПЧ, а также его типа, берется мазок на проведение полимеразной цепной реакции (тест ПЦР);
- во время кольпоскопии выполняют забор материала для биопсии, позволяющей обнаружить следы дисплазии, а также степень ее тяжести.
Обязательной процедурой является сдача крови и мочи для общего исследования, определения биохимических показателей. Благодаря забору крови устанавливается резусный фактор пациентки, уровень половых гормонов.
Если по результатам кольпоскопии доктор получает информацию о локализации изменений и характере поражения, то процесс цитологического исследования мазка позволяет установить принадлежность лейкоплакии к определенному типу.
Аппаратная диагностика
Пациентке необходимо получить результаты инструментального обследования, включающего рентгенографию для выявления сопутствующих проблем, а также ультразвукового тестирования методом трансвагинального доступа. Этот вид УЗИ отличается максимальной точностью по сравнению с традиционным УЗИ через брюшную стенку, позволяет точно обнаружить уплотнения тканей шейки матки.
Диагностика
Для постановки правильного диагноза врач-гинеколог обязательно должен знать обо всех перенесенных пациенткой операциях, болезнях, о частоте и характере ее сексуальных контактов, об образе жизни.
Полноценный скрининг включает 4 обязательные процедуры:
- Онкоцитологию.
- Жидкостную цитологию.
- Кольпоскопию.
- Гистологическое исследование.
Паракератоз очень похож на псевдопаракератоз – сильную атрофию клеток, которая часто заканчивается появлением новообразований. Поэтому, чтобы точно удостовериться в том, что шейка поражена именно паракератозом, важно пройти все 4 скрининговые процедуры.
Жидкостная цитология
С помощью цитологического исследования на наличие патологий проверяются клетки, взятые со слизистой оболочки шейки матки. Жидкостный метод исследований включает следующие этапы:
- На специальную мембрану размещают образец клеток, взятых со слизистой шейки.
- Затем с ними проделываются несколько специальных манипуляций для создания мазка для анализа – окрашивание, дисперсия, а также перемешивание. При этом применяется специальный стабилизирующий раствор.
- Далее проводится микроскопический анализ на наличие патологий.
Жидкостная цитология считается довольно точным способом выявления проблем на клеточном уровне.
Онкоцитология
При помощи онкоцитологии маточной шейки выясняется, нет ли у пациентки раковых клеток или доброкачественных новообразований. Методика исследования во многом схожа с обычной цитологией (в том числе, жидкостной).
Кольпоскопия
При помощи кольпоскопического метода специалист определяет точное место и размер пораженного болезнью участка. Кольпоскоп позволяет обнаружить даже микроскопические патологические изменения слизистой шейки матки.
Лечение
Лечение паракератоза преследует две цели:
- Избавление от него самого. Чтобы болезнь излечить, придется попринимать противомикробные антивоспалительные средства. Лечить паракератоз различными «народными» средствами (ванночки, тампончики, спринцовки) не рекомендуется. Подобная терапия неэффективная, а подчас даже вредная.
- Устранение всех очагов заболевания. Методы их ликвидации могут разниться. Здесь все зависит от того, нет ли у пациентки признаков зарождающейся злокачественной или доброкачественной опухоли. Стандартные методы устранения участков с паракератозом – это:
- вапоризация (выпаривание) с помощью лазера;
- диатермокоагуляция (прижигание током);
- уничтожение холодом (криодеструкция с помощью жидкого сверххолодного азота);
- аргоноплазменная коагуляция (с помощью плазмы газа аргона);
- инвазивное вмешательство. Оно включает ампутацию, а также конизацию (удаление участка конусообразной формы). Инвазивное вмешательство применяется только, если очаговый паракератоз начал переходить в предраковую лейкоплакию, появилось новообразование или рубцовая деформация.
Устранять очаги необязательно, если следов зарождающегося новообразования нет, а пораженные заболеванием участки занимают небольшую площадь. В таком случае хватит и простого лечения паракератоза фармацевтическими средствами.
Профилактические меры
- поборовшая паракератоз или не желающая им заболеть, должна принимать препараты, в которых содержится цинк. В таком случае ей не придется иметь дело с этой неприятной патологией;
- рискует заболеть паракератозом больше остальных, если у нее есть проблемы с эндокринной системой или ей делали операции на маточной шейке. Такой даме следует быть особенно разборчивой в сексуальных партнерах, так как любая половая инфекция может привести к появлению болезни. Также ей нельзя беспорядочно пить первые попавшиеся гормональные препараты. Делать это следует только после консультации с врачом.
Для того, чтобы паракератоз обходил стороной, нужно следовать таким нехитрым правилам:
- Обязательно привиться от вируса папилломы (ВПЧ-инфекции).
- Минимизировать незащищенный секс с «непроверенным» партнером.
- Не забывать о половой гигиене – ежедневно мыть интимные органы (лучше всего с помощью травяных отваров).
- Как можно реже купаться в чересчур горячей воде.
- Регулярно посещать гинеколога.
- Не курить и стараться пассивно не вдыхать дым.
- Не пить крепкое спиртное и не есть жирную пищу.
- Делать зарядку, высыпаться, не нервничать без особого повода.
Заболевания, охватывающие женскую половую сферу, нередко серьезно угрожают реализации детородной функции. Многие из них опасны не только для здоровья, но и жизни пациентки. Самый большой страх женщины – перерождение патологии в злокачественное образование. Чтобы избежать подобного, женщина просто обязана постоянно наблюдаться у специалиста и не затягивать с посещением доктора при появлении малейших странных симптомов.
Паракератоз шейки матки – состояние, которое проявляется патологическим ороговением покровного эпителия цервикса. Для здорового органа такое явление не характерно, относительным исключением можно считать псевдопаракератоз, при котором ороговевшие клетки могут появляться как результат дегенеративных процессов в эндоцервикальных мазках во второй половине цикла, а также в постменопаузальный период.
Регулярные визиты к врачу позволят выявить патологию на ранней стадии
А что такое паракератоз с точки зрения этиологии? Эта патология рассматривается как следствие активных воспалительных процессов, а также травмирования цервикального канала во время родов, абортов, оперативных вмешательств. Нужно обратить внимание, что это состояние является фоновым, то есть при некоторых обстоятельствах может спровоцировать диспластические изменения в тканях, что грозит онкопатологиями. Поэтому при выявлении паракератоза должны быть немедленно предприняты терапевтические меры.
Риски развития тяжёлых последствий
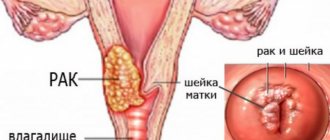
Отсутствие лечения может повлечь за собой серьезные осложнения. Самым опасным считается неоплазия, это предраковое состояние. Риск развития онкологии очень велик.
Паракетароз негативно влияет на репродуктивную функцию и может стать причиной бесплодия.
Также стоит обратить внимание: что такое мастодиния молочных желез и насколько серьезной является патология.
Может ли женщина с диагнозом моносомия родить ребенка, информация по ссылке.
Принимать ли ванну во время месячных: .
Как проявляется паракератоз
По сути паракератоз является сбоем в процессе ороговения слизистой оболочки цервикального канала. Состояние не представляет собой самостоятельную болезнь, оно является симптомом какой-либо патологии цервикса.
Паракератоз проявляется неполным ороговением, но при отсутствии адекватной терапии может трансформироваться в гиперкератоз, то есть усиленное ороговение. В этом случае верхний слой слизистой выстилки шейки ороговевает, а очаги патологического процесса по структуре представляют собой несколько эпителиальных слоев, не подвергшихся слущиванию.
Как паракератоз, так и гиперкератоз характеризуются такими признаками:
- зернистый слой отсутствует;
- роговой слой утолщен;
- в клетках выявляются палочковидные ядра.
Прогрессирование патологического процесса провоцирует снижение эластичности тканей, при этом очаги поражения имеют огрубевший, сморщенный вид.
Паракератоз является характерным признаком такого заболевания, как лейкоплакия шейки матки. Его определяют как предрак, поэтому выявление этой болезни требует незамедлительного начала лечения.
Различают два типа паракератоза: очаговый и поверхностный. Поверхностный вариант предполагает вовлечение небольшого участка эпителия в процесс, при этом отсутствует инвазивный характер. Эта разновидность патологического состояния нуждается в наблюдении, но редко представляет опасность.
Очаговый паракератоз является опасным явлением. При этом очаги поражение обладают четкими границами, изменение структуры клеток ярко выражено. Состояние требует лечения. Именно очаговый паракератоз и является симптомом лейкоплакии.
Кроме того, очаговый вариант состояния характерен и для диспластических повреждений. При цервикальной интраэпителиальной неоплазии (CIN) в начальной и поздней стадии определяются участки с паракератозом.
Визуально патологические очаги определяются как плоские пятна белого цвета, имеющие матовый отлив. Частое место локализации – слизистая влагалищной порции цервикса, редкое – глубина шеечного канала. Наиболее подвержены прогрессированию состояния женщины в детородном возрасте.
Причины развития кератоза
Вирус папилломы человека
Основной этиологический фактор паракератоза – присутствие в организме вируса папилломы человека, относящегося к высокоонкогенному типу. Активация инфицирования этим вирусов провоцирует клеточные изменения в форме патологического и избыточного ороговения, нарушенной структуры ядерного аппарата клеток (множественные ядра, койлоцитоз).
Способствуют прогрессированию состояния также и некоторые другие факторы, а именно:
- травматизация цервикса в ходе родов, абортов, выскабливания, установки внутриматочной спирали, других манипуляций;
- терапия эрозии шейки матки;
- воспалительные заболевания, в том числе и спровоцированные инфекциями, передающимися половым путем;
- гормональный дисбаланс (недостаточная выработка прогестерона);
- дисфункции яичников;
- наличие очагов эктопии.
Конкретная причина определяется в ходе полного обследования пациентки.
В качестве дополнительных провокаторов патологии рассматриваются:
- ослабленная иммунная система;
- истощение нервной системы;
- переутомление организма;
- сниженная сопротивляемость.
Причины и симптомы появления гиперкератоза
Ведущим фактором развития паракератоза шейки матки является циркуляция вируса папилломы человека высокого онкогенного риска.
Процессы, происходящие при активной папилломавирусной инфекции, сопровождаются клеточными изменениями в виде ороговения (паракератоз, гиперкератоз), нарушениями структур ядер (койлоцитоз, множественные ядра, митозы).
Помимо ВПЧ провоцировать развитие паракератоза могут разнообразные факторы, среди которых:
- травматичная установка спирали;
- выскабливания матки;
- аборты;
- лечение эрозии;
- грубый половой акт;
- ИППП;
- вагиниты;
- повреждения шейки матки;
- недостаток прогестерона;
- нарушение работы яичников;
- частые эктопии.
Выявление причины заболевания возможно после тщательной диагностики.
Дополнительными факторами-провокаторами могут послужить снижение иммунитета, нервное истощение, частые переутомления, подавление сопротивляемости организма.
ПОДРОБНЕЕ: Если пласт клеток в цитологии что это
Специалисты до сих пор не выяснили, что «запускает» процесс лейкоплакии. Но предполагается, что провоцирующими факторами являются определенные состояния организма или воздействие на шейку матки.
Внутренние причины
На формирование различных видов дисплазии шейки матки оказывает влияние ряд причин, среди которых лидирующее положение занимают инфекционные заболевания и нарушения гормонального фона.
В отношении гиперкератоза плоского эпителия точные причины развития пока не изучены полностью, однако доказано, что определенные обстоятельства провоцируют чрезмерное ороговение клеток. К ним относятся:
- хронические венерические заболевания;
- многообразная и беспорядочная половая жизнь;
- частая смена половых партнеров;
- вирусные и бактериальные поражения, особенно ВПЧ;
- вяло текущие кандидозы и другие грибковые заболевания;
- неудачные оперативные вмешательства, в том числе и аборты;
- множественные роды;
- раннее начало половой жизни;
- наличие противозачаточных конструкций;
- прием неправильно подобранных гормональных препаратов;
- курение (в том числе и пассивное);
- небрежность в отношении личной гигиены.
Нередко причиной возникновения гиперкератоза становятся травмы вследствие неаккуратного обращения с гигиеническими тампонами, лекарственными средствами для вагинального применения и предметами интимного характера.
В большинстве случаев заболевание протекает бессимптомно , не вызывая каких-либо неудобств, болей или других поводов для беспокойства.
Поэтому признаки гиперкератоза плоского эпителия выявляются только на очном осмотре гинекологом, который как с помощью специальных инструментов для обследования, так и невооруженным глазом, может наблюдать характерные образования.
Они представляют собой пятна белого цвета с четко очерченными границами, иногда выступающими над поверхностью тканей. Именно из-за бессимптомного протекания патологии так важно проводить регулярные профилактические осмотры в гинекологии.
Диагноз «гиперкератоз плоского эпителия шейки матки» ставится не только по результатам визуального осмотра. Для подтверждения необходимы дополнительные методы обследования, в число которых входит цитологическое исследование, взятие эпителиальных клеток для микробиологии и колькоскопия.
При необходимости может проводиться биопсия. И уже на основании лабораторных данных при выявлении скопления чешуек плоского эпителия делается вывод о наличии дисплазии, которая, в большинстве случаев, является прямым поводом для незамедлительного лечения.
Симптомы кератоза
Паракератоз и гиперкератоз зачастую протекают бессимптомно, в результате женщина может и не знать о существовании проблемы. Поэтому так важны регулярные профилактические осмотры, которые помогают выявлять патологии, протекающие без симптомов или с малым их количеством.
В ряде ситуаций симптоматика может быть стерта из-за наличия активных симптомов провоцирующей патологии, чаще всего – инфекционно-воспалительного характера.
Заподозрить проблему позволяют такие проявления:
- дискомфортные ощущения во время полового контакта;
- кровянистые выделения в небольшом объеме после секса;
- избыточное образование вагинального секрета, который может иметь неприятный запах.
Наличие таких симптомов должно стать поводом для обязательного обращения к гинекологу. Врач проведет осмотр, назначит дополнительные диагностические меры, поставит диагноз и определит направление курса терапевтической коррекции.
Симптоматика
Достаточно часто заболевание протекает бессимптомно. Из-за этого болезнь выявляется на поздних стадиях развития, что способствует развитию осложнений.
Поводом для беспокойства являются такие признаки паракератоза:
- Дискомфорт во время полового акта.
- Выделения с примесью крови.
- Неприятный запах из влагалища.
Важно знать! Встречаются случаи, когда паракетароз проявляется в виде симптомов болезни спровоцировавших его развитие.
Методы диагностики гиперкератоза
Помимо гинекологического осмотра могут понадобиться такие меры диагностики:
- Проба Шиллера.
- Кольпоскопия в расширенном формате.
- Биопсия с последующим гистологическим изучением биоматериала.
- Исследование мазков на флору.
- Исследование крови и выделений на инфекции, которые передаются половым путем, в том числе и на вирус папилломы человека.
- Анализ гормонального фона.
- Анализ иммунного статуса.
Результаты перечисленных диагностических методик позволят врачу поставить диагноз и определить тактику лечения.
Профилактика паракератоза
Профилактика заключается в здоровом образе жизни, грамотном использовании средств контрацепции, регулярном наблюдении у врача и сдаче скрининговых методов диагностики. Также важно строго следовать правилам личной гигиены, особенно в таких местах, как сауна, бассейн и т.п.
Для профилактики вируса папилломы человека, который является одной из самых частых причин паракератоза, рекомендована вакцинация. Ее проводят не только женщинам до 60 лет, но и мужчинам. Однако некоторые достаточно авторитетные врачи высказывают серьезные сомнения в эффективности и безопасности этой вакцины.
Гасанова Сабина Павловна
Как лечить паракератоз
Если выявлен паракератоз шейки матки, лечение должно подбираться в индивидуальном порядке, исходя из особенностей конкретного клинического случая. Берется во внимание степень патологического процесса, возраст пациентки и общее состояние ее здоровья. Самолечение недопустимо и невозможно, состояние должно подвергаться коррекции по назначениям и под наблюдением врача.
Консервативная терапия предполагает устранение провоцирующего проблему фактора. Назначается лечение бактериальных, вирусных инфекционных заболеваний, дисбактериоза влагалища. Предпринимаются меры для улучшения функционирования иммунной системы.
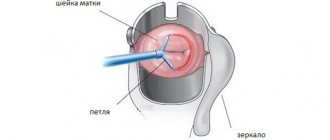
Хирургическая коррекция предполагает удаление очагов патологии. Конкретная методика определяется согласно размерам и локализации участков паракератоза. В спектр возможных методов включены такие:
Инвазивные методики целесообразны в случае большой распространенности процесса и наличия неопластических изменений.
Для предупреждения паракератоза рекомендуется регулярно посещать врача с профилактическими целями. Также рекомендована вакцинация против папилломавирусной инфекции.
Подробнее о патологии на видео:
Патологии шейки матки опасны тем, что часто протекают бессимптомно. 30% случаев рака шейки матки диагностируются на поздних стадиях. Паракератоз шейки матки – признак нарушения нормального строения слизистой оболочки, может являться предвестником онкологического заболевания.
Изменения или новообразования на шейке матки подлежат тщательному наблюдению и изучению. В случае малейшего подозрения на перерождение в рак или предраковое состояние требуется скорейшая терапия.
Что это такое?
Паракератоз – это состояние многослойного плоского эпителия слизистой оболочки, при котором появляются зоны ороговения. Деление клеток при этом происходит ускоренно, а в роговом слое клеток остаются ядра, что не является нормой.
Паракератоз – это не самостоятельное заболевание, а один из симптомов основной болезни. В 70% случаев паракератоз шейки матки свидетельствует о наличии лейкоплакии. Также он является признаком хронического воспаления.
Важно. Паракератоз может перерождаться в рак. Примерно в 30% всех случаев лейкоплакии с паракератозом имеется риск озлокачествления.
Паракератоз — это неполное ороговение эпителия. Если же его не лечить, то возникает гиперкератоз — полное ороговение тканей.
Классификация
Лейкоплакии шейки матки подразделяются на несколько видов:
- Гиперкератоз – полное ороговевание многослойного плоского эпителия. Такое изменение может произойти на любой слизистой оболочке, но именно оболочка шейки матки очень склонна к развитию этого процесса при недостаточном содержании «женских стероидов» — эстрогена в организме или его низкой активности.
- Дискератоз – ороговевание кератиноцитов с уменьшением кератина и следствием этого процесса. Клетки эпителия просто наслаиваются друг на друга. При таком патологическом состоянии успешно применяются оперативные виды лечения.
- Паракератоз – ороговевание, возникающее по разным причинам.
Различают так же псевдопаракератоз шейки матки, который может быть обыденным и даже нормальным явлением для женщин во время прогестероновой фазы, или второй фазы менструального цикла. В мазках можно различить только единичные очаги ороговения, обусловленные особым уровнем гормонов в этот период цикла.
Причины развития паракератоза
Для развития паракератоза эпителия нужна совокупность определенных факторов – непосредственных причин (внешние факторы) и соответствующих условий (внутренние факторы).
К причинам, вызывающим нарушение деления клеток характерным для паракератоза, относят:
- наличие хронического воспаления;
- гормональные нарушения;
- инфицирование вирусом папилломы человека (ВПЧ);
- заражение ЗППП (заболевания передающиеся половым путем);
- травмы слизистой оболочки вследствие оперативных вмешательств;
- неправильное использование внутриматочной спирали.
Длительно существующее воспаление приводит к сбоям в делении клеток. Одно из проявлений этого нарушения – это, собственно, паракератоз.
Нарушения баланса половых гормонов достаточно для развития паракератоза. Слизистая оболочка шейки матки чувствительна к изменениям гормонов в крови, и иногда реагирует на изменение гормонального фона возникновением участков ороговения.
Вирус папилломы человека способен вызывать повреждение клеток, нарушая в последующем их деление. С этой особенностью связана высокая онкогенность некоторых типов этого вируса.
ЗППП вызывают воспаление в слизистых покровах и, соответственно, нарушают структуру ткани.
Частые оперативные вмешательства, аборты, некорректно установленные внутриматочные спирали приводят к травматизации шейки матки. Хроническая травма сопровождается хроническими воспалительными процессами и соответствующими клеточными нарушениями (паракератозом).
Различают две разновидности паракератоза в зависимости от направления распространения — вглубь или по плоскости:
Поверхностный паракератоз имеет тенденцию к распространению по плоскости, по всей поверхности шейки матки. Характеризуется незначительной глубиной поражения. Реже озлокачествляется, легче поддается излечению, даже без оперативного вмешательства.
Что показывает цитология шейки матки?
Терапию в отношении гиперкератоза шейки матки можно подразделить на способы общего и местного воздействия. К первой категории относится прием препаратов, оказывающих восстанавливающее действие на клетки эпителия.
К ним причисляются группы витаминов A и C , про- и пребиотики, фолиевая кислота и другие комплексы. Такая терапия назначается при легкой степени дисплазии.
https://youtu.be/VKze6H8LTRM
Вторая категория включает в себя медикаментозное (консервативное) лечение и хирургическое вмешательство. К консервативным способам в первую очередь относится метод химической коагуляции, именуемый в народе словом «прижигание». Однако оно применяется в состоянии легкой и средней степени тяжести.
Как, впрочем, и приему большого количества различных препаратов на основе минеральных солей и растительных компонентов, что также является вариантом медикаментозного лечения.
Хирургическое вмешательство проводится по строгим показаниям и включает в себя следующие способы:
- электрическая конизация;
- холодовая диструкция (криохирургия);
- лазерное воздействие;
- радиоволновая терапия;
- УЗ-облучение;
- ножевая конизация;
- ампутация.
Каждый из этих методов имеет свои конкретные показания и запреты, и необходимость оперативного вмешательства определяется характером, объемом поражения, результатами лабораторных исследований и данных полного, всестороннего обследования пациентки.
ПАП-тест – быстрый, недорогой, информативный метод диагностики заболеваний влагалища и шейки матки.
Главная задача цитологии шеечных мазков:— выявление атипичных клеток;— диагностика предраковых изменений (дисплазии) и рака шейки матки (РШМ).
Цервикальный скрининг (массовое исследование шеечных мазков) – метод вторичной профилактики РШМ.
Первичная профилактика РШМ — вакцинация против вируса папилломы человека ВПЧ.
Подробно о симптомах папилломавирусной инфекции у женщин и лечении ВПЧ читать здесь: Кондиломы остроконечные.
Атипичные клетки – это морфологически изменённые клетки: предраковые, раковые.
- В злокачественных атипичных клетках онкогенные мутации затрагивают как ядро, так и цитоплазму.
Цитологические признаки злокачественной атипии: — увеличение размеров ядра; — изменение формы и окраски ядра; — аномалии в цитоплазме клеток.
По тяжести атипии можно предположить уровень предраковых изменений (степень дисплазии) шейки матки. Но!Цитология не определяет глубину поражения ткани, не отличает дисплазию от неинвазивного рака (рак in situ) или инвазивной микрокарциномы. Эти задачи решает гистология.
Как проявляется паракератоз?
Паракератоз достаточно длительное время не дает никаких признаков, поэтому обнаруживается на начальных этапах только благодаря регулярным осмотрам у гинеколога.
Что должно насторожить женщину:
- появление вагинальных выделений с неприятным запахом;
- скудная кровянистая мазня после полового контакта, и болезненность;
- боль внизу живота, может отдавать в поясницу.
Большинство симптомов возникают как следствие прогрессирования патологии или присоединения инфекционного агента.
Паракератоз – это не только результат инфекций, но и отличное условие для их возникновения. Появление выделений свидетельствует об инфицировании.
Кровянистые выделения и боли говорят о том, что в патологический процесс вовлекаются кровеносные сосуды, что также характерно для злокачественного процесса и должно насторожить.
Прогнозы и последствия
Обнаруженный гиперкератоз шейки считается угрожающим жизни пациентки диагнозом из-за опасности атипичного перерождения клеток. Поэтому для лечения патологии выбирают одну из хирургических методик в зависимости от результатов полного обследования. Однако не стоит поддаваться панике после выявления лейкоплакии канала матки, это еще не онкология, но предраковое состояние, которое поддается купированию при своевременной диагностике. Только после назначения адекватного лечения прогноз благоприятный, не ухудшающий качество жизни.
Осложнением невылеченного очагового кератоза становится развитие атрофии тканей шейки матки, когда пониженная выработка эстрогена приводит к подавлению обновления эпителия, разглаживанию тканей. Признаки атрофического вагинита, сопровождаемого кровянистыми выделениями при сухости влагалища, чаще диагностируют во время постменопаузы на фоне онкозаболевания.
Гнойные выделения при атрофическом процессе провоцируют бесплодие, если происходит наступление беременности, ребенок рождается с отклонениями.
Подтверждение диагноза гиперкератоза шейки матки осложняет не только физическое состояние здоровья женщины, но оборачивается психологической травмой из-за вреда репродуктивной системе. Поэтому нерожавшим пациенткам с учетом тяжести процесса ороговения не назначают радикальную хирургию.
Чтобы не подвергать себя риску развития сложной и многогранной патологии женщинам любого возраста, а особенно детородного, важно не отказываться от регулярных гинекологических осмотров. Если врач назначает лечение, не следует пренебрегать его рекомендациями, ведь прогноз тяжелых форм гиперкератоза весьма печальный. На видео о том, что такое гиперкератоз шейки матки:
Диагностика
Для правильной врачебной тактики необходим ряд диагностических мероприятий:
- гинекологический осмотр в зеркалах;
- кольпоскопия;
- определение ВПЧ у женщины;
- мазок на микрофлору;
- цитологическое исследование;
- гистологический анализ.
Важно. Заключение «паракератоз» выдается пациентке на основании данных цитологического или гистологического исследования и клинической картины. Данных только лишь визуального осмотра мало для постановки диагноза.
Во время гинекологического осмотра врач оценивает состояние слизистой оболочки шейки матки и стенок влагалища. Если он подозревает любые нарушения, должна быть проведена кольпоскопия.
Кольпоскопия — это осмотр шейки матки припомощи особого микроскопа, кольпоскопа. Позволяет выявить локализацию патологического процесса.
Анализ на ВПЧ определит вероятность развития заболеваний, ассоциированных с наличием этого вируса.
Мазок на микрофлору дает информацию об инфицировании некоторыми бактериями и о присутствии воспаления.
Цитологическое исследование позволит обнаружить клетки, характерные для паракератоза.
Гистологическое исследование проводится после биопсии. При биопсии необходимо взять кусочек ткани из очага поражения. Под микроскопом будет определено наличие патологии, а также глубина нарушений в структуре тканей.
Паракетароз шейки матки: определение заболевания и его основная характеристика
Паракетароз шейки матки — патологический процесс, который развивается при наличии воспалительных процессов. Слизистая оболочка шейки матки грубеет и становится сморщенной.
Вследствие этого ткани теряют свою эластичность и травмируются. Часто это происходит во время полового акта.
Патология влечет за собой изменение морфологических характеристик слизистой в виде:
- Утолщения рогового слоя.
- Устранения зернистости.
- Возникновения палочкообразных ядер.
Паракетороз разделяют на две формы проявления:
- Поверхностная — поражает небольшой участок и не представляет серьезной угрозы.
- Очаговый паракератоз шейки матки — значительно изменяет строение клеток и поражает обширные участки тканей.
Методы лечения
Паракератоз нельзя оставлять без наблюдения, должна быть обязательно проведена терапия. Лечение паракератоза состоит из двух этапов:
- Устранение основной непосредственной причины.
- Ликвидация очага паракератоза.
Поскольку причиной могут быть и гормональные колебания, и инфекция, и хроническая травматизация шейки, сначала проводят лечение основного заболевания. Врач назначает курс антибактериальных препаратов, в зависимости от мазка на микрофлору и чувствительности бактерий к антибиотикам. Курс противовирусных препаратов назначают, если обнаружены онкогенные типы ВПЧ.
Может быть рациональным прием гормональных препаратов, а также правильный подбор контрацептивов.
Возникший очаг паракератоза в 90% случаев требует оперативного вмешательства, что можно объяснить поздним обращением за медицинской помощью.
Методы хирургического воздействия:
- диатермокоагуляция — прижигание патологических очагов при помощи электрического тока;
- лазерное удаление – деструкция участков паракератоза при помощи лазера;
- криодеструкция – воздействие жидкого азота на патологические ткани с последующим их омертвением;
- конизация шейки матки – удаление скальпелем участка шейки матки с патологическими изменениями.
Метод оперативного вмешательства избирается в соответствии с желанием женщины в будущем беременеть, а также с риском озлокачествления.
Наиболее щадящий метод — воздействие лазера, а наиболее травматичный — конизация шейки, она применяется при подозрении на онкологию.
Как лечить гиперкератоз шейки матки
Выбор терапии зависит от формы выявленной патологии, также лечение направляется на устранение сопутствующих заболеваний. После определения факторов, вызвавших патологию, назначается один из видов терапии:
- противовирусная;
- антибактериальная;
- противовоспалительная;
- иммуностимулирующая;
- противогрибковая.
Лечение лейкоплакии проводится несколькими способами, их подбирает гинеколог в зависимости от степени поражения слизистой:
- Криодеструкция – направленное замораживание пораженного участка. Это один из самых распространенных способов лечения. Он популярен благодаря безболезненности, минимальным осложнениям, отсутствию рубцовых образований, которые вызывают трудности с зачатием. При всех имеющихся достоинствах лечение не лишено осложнений для организма женщины. Процедура может привести к укорочению шейки матки, затрудняющему процесс зачатия. Во время заживления слизистой выделения становятся чрезмерно обильными, что доставляет женщине дискомфорт.
- Лазерная вапоризация – суть лечения в уничтожении патологических клеток путем прижигания лучом лазера. При этом здоровая ткань не страдает, рецидивы исключаются, а восстановительного периода не требуется. Применение лазера не оставляет рубцов, рост нового здорового эпителия наблюдается через месяц после процедуры.
- Химическая коагуляция – малоинвазивное вмешательство, основанное на медикаментозном воздействии на очаги лейкоплакии. Химическое средство оказывается губительным для пораженных клеток, но влияет на здоровые ткани.
- Электрокоагуляция – традиционный метод лечения гиперкератоза шейки матки. Это один из наиболее травматичных методов, прижигание задевает и здоровые ткани. Процесс заживления долгий и болезненный, сопровождается кровотечением. Процедура не рекомендуется девушкам, планирующим беременность, после электрокоагуляции остаются грубые рубцы.
- Радиоволновая деструкция – бесконтактная операция, при которой измененные ткани нагреваются и удаляются радиоволнами. Лечение не вызывает болевых ощущений, минимально повреждает окружающие клетки.
Все перечисленные процедуры проводятся амбулаторно. Пациенткам рекомендуется воздержание от половой жизни, строгая гигиена половых органов, запрещается прием горячей ванны.
Не исключаются рецидивы гиперкератоза шейки матки, поэтому женщинам, перенесшим это заболевание, необходимо регулярно посещать гинеколога для планового осмотра.
Осложнения
Паракератоз – не самостоятельное заболевание, часто это проявление лейкоплакии или хронических заболеваний шейки матки. При своевременном обращении и следовании рекомендациям врача патология может самостоятельно исчезнуть.
Важно. Запущенная лейкоплакия и нелеченные хронические заболевания в совокупности с инфицированием ВПЧ и в дальнейшем будут влиять на неправильные процессы клеточного деления. Наихудшим исходом может оказаться рак шейки матки.
Профилактика заболевания
Паракератоз нельзя предупредить специфическими методами. Профилактику можно свести к следующим пунктам:
- регулярный осмотр у гинеколога, включающий цитологическое исследование мазков, анализ микрофлоры;
- использование подходящих методов контрацепции. Вопрос приема гормональных препаратов должен обсуждаться с врачом;
- предохранение от ЗППП и ВПЧ;
- своевременное лечение воспалительных заболеваний;
- здоровый образ жизни, сводящий к минимуму переутомление, стресс, неправильное питание.
Наличие паракератоза – не повод для паники, лечебные мероприятия должны осуществляться в плановом порядке. Самым главным пунктом профилактики является врачебный контроль, поскольку только гинеколог может оценить степень соблюдения последующих пунктов и скорректировать их.
8 Профилактика
Чтобы избежать развития паракератоза, необходимо тщательно следить за своим здоровьем. Посещать врача-гинеколога нужно минимум один раз в полгода: именно осмотры позволяют своевременно выявить ряд заболеваний и нарушений, которые протекают в организме без очевидной симптоматики.
https://youtu.be/5sgNwtgFABw
Методом специфической профилактики папилломавирусной инфекции, инициирующей дисплазию, гипер- и паракератоз, является вакцинация. В настоящее время используются прививки «Гардасил» и «Церварикс».
Поводом для внепланового визита должны стать любые дискомфортные ощущения в области влагалища, а также травмы, нарушения менструального цикла. При отсутствии серьезных инфекций и быстром устранении неблагоприятных факторов, провоцирующих лейкоплакию с гиперкератозом, прогноз излечения благоприятен.
Для профилактики гиперкератоза женщине необходимо устранить или уменьшить факторы риска:
- Пролечить имеющиеся заболевания;
- Соблюдать правила личной гигиены;
- Отказаться от беспорядочных половых контактов;
- Использовать барьерные методы контрацепции вместо гормональных препаратов.
Важно обратиться к врачу при появлении каких-то новых симптомов (зуда, жжения, необычных выделений, болезненности и т. д.). Чаще лейкоплакия развивается у женщин, находящихся в периоде пременопаузы, и реже у молодых.
Что нужно запомнить?
- Паракератоз шейки матки – это процесс ороговения эпителия.
- Причины возникновения — хроническая инфекция, ВПЧ и гормональный дисбаланс.
- Наиболее неблагоприятный прогноз имеет очаговый тип паракератоза.
- Проявления паракератоза не специфичны, иногда он протекает, не дав ни единого симптома.
- Выбор метода лечения зависит от глубины поражения и планирования беременности.
- Наличие осложнений сложно предугадать, но наиболее серьезное из них – перерождение в рак.
Используемая литература
- Заболевания шейки матки. — М.: ГЭОТАР-Медиа, 2014. — 160 c.
- Заболевания шейки матки. Современные методы диагностики и лечения. — М.: Издательство Нижегородской государственной медицинской академии, 2006. — 112 c.
- Хачатурян, А. Р. Кольпоскопия. Основы алгоритмов диагностики и тактики ведения заболеваний шейки матки. Методические рекомендации / А.Р. Хачатурян, Л.В. Марютина. — М.: Н-Л, 2011. — 523 c.
- Прилепская В.Н., Фокина Т.А. Фоновые заболевания шейки матки: патогенез, диагностика, лечение // Акуш. и гин. — 1990. — № 6. — С. 12-15.
- Кулаков В. И., Прилепская В. Н. Профилактика рака шейки матки: руководство для врачей. — М. : МЕДпресс-информ, 2008. — 56 с.