Павел Анисимов
Здоровье гораздо более зависит от наших привычек и питания, чем от врачебного искусства
calendar_today
1 февраля 2017
visibility
Опухоли надпочечников в большинстве случаев представляют собой доброкачественные новообразования, представляющие собой разрастание клеточных структур этих органов. Они отличаются между собой по способу возникновения, строению и множеству других факторов. Последние определяют характер проявлений симптомов опухолей в надпочечниках у женщин.
Надпочечники имеют достаточно сложную структуру, состоящую из наружного, коркового, внутреннего и мозговых слоев, и входят в состав эндокринной системы организма. Синтез гормонов, провоцирующих возникновение новообразований, осуществляется в коре органов. При этом до сих в точности не установлено, по какой причине появляются подобные опухоли.
Диагностика патологии подразумевает выделение основного гормона, который спровоцировал появление рассматриваемого недуга. При опухоли надпочечников к лечению обычно привлекают хирургов, хотя в некоторых случаях (речь о них пойдет ниже) врачи ограничиваются корректирующей гормонотерапией.
Опухоли надпочечников
https://youtu.be/tTwti-vn6qk
Существуют доброкачественные и злокачественные опухоли надпочечников. Новообразования, различающиеся структурой и характерными симптоматическими признаками, располагаются в виде очагов в надпочечниковой ткани, которая состоит из мозгового и коркового слоев.
Статистические данные показывают, что пациенты чаще страдают от доброкачественного новообразования, злокачественная опухоль надпочечников встречается редко. Определить, какой характер носит заболевание, может врач-эндокринолог по симптоматике и результатам обследования.
Оперативное вмешательство
Опухоль надпочечников (симптомы у женщин могут проявляться уже на запущенной стадии) в большинстве случаев лечится радикальным способом, то есть с помощью оперативного вмешательства. Абсолютным показанием к проведению операции будет обнаружение злокачественной или гормональной активной опухоли большого размера.
Сегодня вмешательство может быть полостным, то есть делается через стандартные разрезы скальпелем в передней брюшной стенке. Но более простой и безопасной считается лапароскопия. Суть метода в удалении опухоли путем введения лапароскопа в минимальные разрезы на передней брюшной стенке.
При этом уменьшается кровопотеря, сокращается период восстановления и снижается вероятность повреждения тканей, которая существует при полостной операции. Оба вида вмешательства проводятся под общим наркозом. После этого пациент не менее 10 дней находится под наблюдением.
После удаления назначается курс химиотерапии, а также гормональные препараты. Часто удаляют только опухоль и часть органа, которая была поражена, но в некоторых случаях требуется радикальная резекция с удалением всего надпочечника. Если новообразование злокачественное, дополнительно удаляются близко расположенные лимфатические узлы.
Классификация опухолей
https://youtu.be/O1OfS3x8NHU
Существует многоуровневая типология новообразований надпочечников:
- Зона локализации:
- корковые;
- мозговые.
- Характер опухоли:
- доброкачественные;
- злокачественные;
- нейроэндокринные.
- Стадия развития:
- первая;
- вторая;
- третья;
- четвертая.
- Гормональная активность образования:
- активные;
- неактивные.
- Патологическая физиология:
- андростеромы;
- кортикоэстромы;
- кортикостеромы;
- альдостеромы;
- кортикоандростеромы;
- феохромоцитомы.
Опухоли
Эндокринные железы имеют наружный корковый слой и мозговой.
Орган синтезирует стероидные вещества:
- глюкокортикоиды;
- минералокортикоиды;
- эстрогены;
- прогестерон;
- андрогены.
Доброкачественные опухоли органа практически не вызывают симптоматику и обнаруживаются случайно при комплексном обследовании организма. Но новообразования надпочечников бывают также злокачественными. Первичные развиваются из органической ткани, вторичные — появляются при метастазировании.
Локализация
Опухоль эпителиальной (альдостерома, андростерома, аденома, кортикоэстрома, карцинома) или соединительной (фиброма, миелома, ангиома, липома надпочечника) ткани коры надпочечника встречается нечасто. Новообразованиями, которые поражают мозговой слой, являются:
- ганглионевромы;
- феохромоцитомы.
Ганглионеврома — очаговое разрастание нервных клеток — ганглиев. Опухоль, имеющая небольшие размеры, располагается чаще внутри левого надпочечника.
Заболевание чаще диагностируют у молодых женщин. Это связано с эмоциональным и физическим перенапряжением организма. Феохромоцитома поражает нейроэндокринные клетки во внутреннем слое надпочечников. Опухоль данного вида может сопровождаться нарушениями работы нервной системы и изменением цвета кожи.
Общая симптоматика
Общие симптомы, свойственные большинству типов надпочечников, подразделяются на:
- Первичные.
Они проявляются в виде:
- нарушения проводимости нервов в тканях организма;
- повышение артериального давления, развитие стойкой гипертензии;
- нервное перевозбуждение;
- паника, вызванная страхом смерти;
- болевые ощущения в груди и брюшной полости, носящие давящий характер;
- учащенное мочеиспускание.
- Вторичные.
Для вторичных признаков характерно появление следующих патологий:
- почечная дисфункция;
- сахарный диабет;
- нарушение половой функции.
https://youtu.be/UNgeHUKj5YM
Характер
https://youtu.be/fgR_GNtgVrc
Доброкачественные опухоли характеризуются отсутствием симптоматических признаков, медленным делением клеток и небольшими размерами (до 5 см в диаметре). Выявить образование возможно только при ультразвуковом исследовании.
Злокачественные опухоли характеризуются явным проявлением признаков патологии в виде интоксикации, стремительным делением патологических клеток и крупными размерами (диаметр — от 5 до 15 см). Образования данного вида различаются природой возникновения:
- первичные – новообразование изначально возникает в тканях надпочечников;
- вторичные – поражение как результат распространения метастазов от опухоли другого органа.
Нейроэндокринные опухоли, которые образовываются в мозговом слое органа эндокринной системы, имеют злокачественный характер и отличаются медленным ростом новообразования.
Классификация
Диагностика заболевания определяет лечение. В целях облегчения терапии рассматриваемого недуга в медицинской практике приняты несколько его классификаций.
Опухоль надпочечников принято разделять в зависимости от места их локализации. Она образуется из двух частей органа:
- Надпочечниковой коры. Из нее возникают опухоли типа андростеромы, альдостеромы, кортикоэстромы, кортикостеромы, смешанные.
- Надпочечникового мозгового вещества. К их числу относятся ганглионевромы и феохромоцитомы.
Основное отличие между добро- и злокачественными образованиями заключается в том, что раковые клетки активнее делятся и, соответственно, быстрее поражают все новые ткани. Первые, в свою очередь, в большинстве случаев развиваются медленно. Более того, у доброкачественных опухолях в надпочечниках симптомы проявляют себя очень редко. Поэтому диагностика подобных заболеваний проводится обычно в качестве профилактики.
Еще реже у людей возникают образования из нейроэндокринных клеток. Развиваются они очень медленно. Однако по своей сути они представляют собой вид злокачественной онкологии.
Кроме того, деление рассматриваемого типа опухолей производится на:
- Гормональные. Они включает в себя такие образования, как:
- феохромоциты;
- кортикостеромы;
- кортикоэстромы;
- андростеромы;
- альдостеромы
- Негормональные. Характеризуются отсутствие гормональной активности. Доброкачественные образования возникают в виде миом, фибром и липом; злокачественные – пирогенного рака, тератомы и меланомы.
Классификация патологии проводится в зависимости от того, в каких тканях появились опухоли:
- В эпителиальной (аденома, кортиэстрома и другие).
- В соединительной (фиброма, липома и так далее).
- В мозговой ткани (ганглиома, феохромоцитома, нейробластома);
- Комбинированные, которые одновременно поразили ткани коркового и мозгового слоев (инсиденталома).
Еще одна классификация проблематики определяется в зависимости от патологии, которую она провоцирует:
- Нарушение баланса в водно-солевом и натриевом обмене.
- Нарушение метаболизма.
- Возникновение вторичных мужских половых признаков у женщин, проявляющихся в виде активного роста волосяного покрова на теле, огрубления голоса и смене походки.
- Аналогичный процесс у мужчин, проявляющийся в виде увеличивающейся в размерах груди, снижение числа волос на теле и повышения голоса.
- Сочетание мужских половых признаков и нарушение обмена веществ у женщин.
Данные последствия вызывают только гормонально активные опухоли, речь о которых пойдет ниже.
Стадия развития
Опухоли надпочечников различаются по этапам развития патологии:
- Первая стадия характеризуется наличием опухоли диаметром менее 5 см, отсутствием увеличения лимфатических узлов и распространения метастазов.
- Вторая – новообразование диаметром более 50 мм, не сопровождающееся увеличением лимфатических узлов.
- Третья – опухоль, диаметром менее или более 50 мм, сопровождающаяся распространением метастазов.
- Последняя стадия — новообразование, локализация которого уже распространилась на лимфатические узлы и другие органы, может иметь разный диаметр.
Рецепты народной медицины
Некоторые рецепты нетрадиционной медицины помогают облегчить состояние пациентки. Они не могут использоваться в качестве единственного метода терапии, а перед началом курса консультация врача обязательна.
Настой плодов шелковицы считается хорошим средством для устранения симптомов интоксикации. Готовить его необходимо из 100 г плодов и 1 л кипятка, настаивать не менее 30 мин. После этого получившийся состав разделить на 4 части и употребить в течение дня. Повторять процедуру ежедневно на протяжении 2 недель.
Настой лекарственной медуницы можно получить из 1 ч. л сухого сырья и 300 мл кипятка. После 20 мин. настаивания средство готово к употреблению. Принимать в сутки необходимо по 300 мл, длительность курса – 10 дней.
Отвар из листьев герани – мощное средство для лечения надпочечников. На 400 мл воды понадобится несколько небольших измельченных листьев, которые следует варить 3 мин. После этого средство профильтровать и принимать по 50 мл 3 раза в сутки на протяжении 10 дней.
Листья черной смородины также используют для получения целебного отвара. На 2 л воды понадобится 10 г свежих листьев, которые необходимо варить 30 мин. Готовое средство профильтровать и употреблять по 100 мл 2 раза в сутки. Длительность курса – от 10 до 14 дней.
Гормональная активность
https://youtu.be/WyPBJzWPwl0
В надпочечниках могут образовываться опухоли двух типов: вырабатывающие гормоны и на вырабатывающие. Последние чаще доброкачественные, сопровождаются повышенным артериальным давлением, нарушением обмена веществ в организме, заболеваниями эндокринной системы. Инциденталомы различаются в зависимости от места образования:
- корковый слой — аденома, карцинома, узелковая гиперплазия;
- мозговой слой — феохромоцитома, ганглионейробластома;
- мезенхимальная ткань — липома, фиброма, ангиома, жировики.
Существует классификация гормонально активных опухолей надпочечника в зависимости от выделяемого вещества:
- альдостеромы;
- кортикостеромы;
- андростеромы;
- кортикоэстромы;
- феохромоцитомы.
Альдостерома – гормонально активная опухоль надпочечника, поражающая наружный слой ткани надпочечника. Встречается у 1/7 пациента (преимущественно у женского пола) с заболеванием органа эндокринной системы.
Зачастую имеет доброкачественный характер. Альдостерома может быть одиночной или множественной, чаще характеризуется односторонней локализацией, то есть поражает только одну долевую часть, но бывает и двухсторонней.
Кортикостерома – распространенный вид опухоли надпочечников, образуется в наружном слое органа эндокринной системы. По характеру течения делятся на:
- доброкачественные – глюкостерома;
- злокачественные – кортикобластома, аденокарцинома.
При кортикостероме развивается синдром Иценко-Кушинга из-за избыточного выделения кортизола. Данная патология влияет на обмен веществ и работу эндокринной системы.
Андростерома встречается у женского населения как результат выработки в сетчатой зоне наружного слоя надпочечника активного гормонального вещества – андрогена. Злокачественная андростерома именуется карциномой.
Новообразование может достигать в диаметре от 15 до 20 см и весить 1 кг, сопровождается распространением метастазов в легкие, печень и лимфатические узлы брюшной полости. Своевременное выявление наблюдается у малого количества онкологических больных.
Кортикоэстрома – редкий вид новообразования, чаще имеющий злокачественный характер, с быстрым распространением раковых клеток. Опухоль зачастую встречается у мужской части населения среднего возраста (до 35 лет) в сетчатой и пучковой зоне коркового слоя.
Феохромоцитома – новообразование, имеющее в большинстве случаев доброкачественный характер, зарождается внутри мозгового слоя надпочечника.
Опухоли данного вида среди взрослого населения чаще диагностируют у женской половины, в детском возрасте – у мальчиков. Активная выработка гормонального вещества катехоламина, связанная с наследственной предрасположенностью или генетическими патологиями, выявляется у взрослых людей от 30 до 50 лет.
Гормонально активные опухоли
Опухоли надпочечников (симптомы у женщин могут проявляться только на запущенных стадиях) могут быть гормонально активными. В норме парный орган в стрессовой ситуации стимулирует усиленную работу сердечно-сосудистой, пищеварительной и выделительной системы. При этом повышается выработка пота, расширяются сосуды, учащается сердцебиение.
При резком подъеме гормонов стресса в крови человека подозревают образование гормонально активной опухоли, которая даже в состоянии покоя повышает их количество до критических показателей.
Подобные виды новообразований считаются опасными, поскольку чаще провоцируют осложнения со стороны органов и систем, а также в большинстве случаев являются злокачественными. К ним относятся альдостеромы, кортикостеромы, андростеромы и другие виды опухолей.
Патологическая физиология
Гормонально активные новообразования вызывают различные нарушения в работе организма. Результатами переизбытка вещества при альдостероме являются:
- нарушение водно-солевого баланса;
- повышенное содержание натрия в крови;
- низкая плотность мочи;
- повышение артериального давления;
- частые головные боли;
- истончение сосудистых тканей;
- слабость в мышцах;
- редкий стул, запоры.
Кортикостеромы способствуют нарушению метаболизма, что приводит к ожирению, раннему созреванию у подростков или снижению половой активности у взрослых людей.
Избыток андрогенов (мужских гормонов), который чаще встречается у женщин в возрасте от 20 до 40 лет, приводит к появлению волос на теле по мужскому типу, образованию залысин и плеши на голове, изменению тембра голоса, нерегулярному менструальному циклу.
Кортикоэстромы – приводят к увеличению объема молочных желез, отсутствию или уменьшению волосяного покрова на теле, повышению тембра голоса у мужчин.
Смешанный тип – кортикоандростеромы – связан с нарушением обменных процессов и увеличением выработки мужских гормонов в женском организме.
Доброкачественное новообразование в форме феохромоцитомы, распространяющейся внутри мозгового слоя, влияет на обмен веществ и работу сердечно-сосудистой системы.
Строение надпочечников и выработка гормонов
Надпочечники человека являются парным органом, который располагается непосредственно над почками. Они относятся к эндокринной системе. Состоят надпочечники всего из 2 слоев ткани – коркового и мозгового. Первый имеет желтый цвет, второй – красно-коричневый.
В корковом слое можно выделить 3 зоны: клубочковую, пучковую и сетчатую. Первая вырабатывает 3 гормона, отвечающие за регуляцию уровня натрия в крови и водно-солевой обмен. Вторая производит кортизол и кортизон. Эти гормоны отвечают за иммунную систему и обмен веществ в организме.
Сетчатая зона необходима для выработки андрогенных гормонов. Они отвечают за появление вторичных половых признаков у человека.
Мозговой слой не разделяют на несколько зон. Он вырабатывает адреналин и норадреналин. Эти гормоны отвечают за регуляцию работы всех систем в организме человека. Наиболее выраженное действие они оказывают на нервную, сердечно-сосудистую и пищеварительную систему.
Причины
Выявить точную причину образования доброкачественной или злокачественной опухоли в надпочечнике эндокринологи на сегодняшний день не могут. Но существуют факторы, способствующие развитию новообразования:
- Генетическая предрасположенность.
- Нарушение правил здорового образа жизни:
- употребление спиртных напитков, курение;
- неправильное питание: включение в рацион жирной, копченой, острой пищи, фастфуда, сладких газированных напитков.
- Экология, негативное воздействие факторов окружающей среды.
- Хронические заболевания эндокринной системы, патологии щитовидной, поджелудочной железы.
- Механические повреждения надпочечников, которые являются следствием случайных травм, ушибов.
- Стресс, чрезмерная эмоциональность.
- Повышенное артериальное давление.
Опухоль на надпочечнике может появиться в результате онкологического заболевания другого жизненно важного органа, сопровождающегося метастазами – распространением раковых клеток.
Прогноз и осложнения
При отсутствии лечения опухоль может провоцировать распространение метастаз в соседние органы. Помимо этого, размер ее может увеличиться настолько, что операция будет невозможна. Частым осложнением будет сердечная недостаточность, неконтролируемая артериальная гипертензия, ожирение.
Помимо этого, со стороны любого внутреннего органа может развиваться осложнение, поскольку повышенный уровень гормонов надпочечников приводит к изменению всех процессов. Сахарный диабет – распространенное осложнение, которое ухудшает течение болезни. При этом операция при диагностировании патологии проводится довольно редко. Наиболее опасное последствие – летальный исход.
Для пациенток, у которых обнаруживаются доброкачественные и гормонально неактивные опухоли, прогноз благоприятный. В большинстве случаев консервативное лечение приносит результат или вовсе не требуется. Тогда врач просто регулярно обследует больную и наблюдает за опухолью.
При гормонально активных и злокачественных опухолях прогноз в большинстве случаев неблагоприятный. Только 2% пациенток выживают после оперативного вмешательства. Чаще всего смерть наступает через некоторое время после операции из-за различных осложнений.
Опухоль надпочечников – опасное и распространенное заболевание. Симптомы у женщин проявляются на разных стадиях в зависимости от типа патологии, а лечение должно быть своевременным и комплексным, что позволит избежать осложнений.
Оформление статьи: Владимир Великий
https://youtu.be/11Ay4uH2kgo
Симптомы патологии
Доброкачественные новообразования не имеют явно выраженных признаков патологии. Симптомы наличия опухоли в надпочечнике зависят от вырабатываемого гормона во внутреннем или наружном слое.
| Виды опухоли | Симптоматика |
| Альдостерома |
|
| Кортикоэстерома |
|
| Кортикостерома |
|
| Андростерома |
|
| Феохромоцитома |
|
Существуют общие симптомы опухоли надпочечников, характерные для всех видов новообразований: слабость мышечной ткани, повышенное АД, стрессовая неустойчивость, панические страхи, сдавливающие боли в грудине и области сердца, частое мочеиспускание.
Проявление опухолей может сопровождаться нарушениями работы почек, половой функции. Появление новообразований у детей характеризуется ранним половым созреванием.
Для новообразований в надпочечниках у женщин свойственно проявление маскулинизации, для мужчин – синдрома феминизации. Кризы развиваются при наличии доброкачественной или злокачественной опухоли коры и мозгового слоя надпочечников.
Симптомы доброкачественных и злокачественных опухолей надпочечников у женщин
Доброкачественные новообразования редко провоцируют выраженные симптомы, поэтому диагностируются на поздней стадии с помощью ультразвуковой диагностики. Но злокачественные опухоли парного органа могут привести к различным нарушениям. Симптоматика зависит от вида патологии.
Существуют проявления, которые присутствуют при любом типе образования:
- Изменение показателей артериального давления в ту или иную сторону.
- Нарушение жирового обмена и отложение жира в нетипичных для женщины местах.
- Ухудшение заживления ран на кожном покрове.
- Расстройства со стороны сердца, проявляющиеся в виде аритмии и тахикардии, ухудшения работы миокарда.
- Нарушение менструального цикла.
- Бесплодие.
- Изменение либидо.
- Рост мышечной массы, характерный для мужчин.
- Изменение тембра голоса.
- Ухудшение состояния кожного покрова, сухость.
- Выпадение волос и появление их на лице, что нетипично для женщин. При этом облысение происходит по мужскому типу.
- Повышение риска переломов по причине хрупкости костей.
- Мышечная слабость и снижение работоспособности.
У некоторых пациенток отмечается учащенное мочеиспускание, а также боли в области почек, связанные с усиленной их работой.
Диагностика опухолей надпочечников
Чтобы определить локализацию, характер и размер новообразования, проводится диагностика опухолей надпочечников. Существует несколько диагностических мероприятий, позволяющих дать полное представление о заболевании.
- Лабораторная диагностика:
- общие анализы крови, мочи;
- коагулограмма;
- тесты на уровень гормонов для определения активного вещества.
- Измерение артериального давления.
- Магнитно-резонансная и компьютерная томография, ультразвуковое исследование, рентгенография для выявления объемного или небольшого образования и возможного распространения раковых клеток – метастазов.
- Флебография для определения концентрации гормонов проводится только при новообразованиях коры, запрещена при наличии опухоли мозгового слоя надпочечника.
Диагностика позволяет обнаружить признаки других болезней, а также определить характерные особенности опухоли и организовать грамотное лечение.
Диагностика
Опухоль надпочечников (симптомы у женщин отличаются в зависимости от стадии развития болезни) можно диагностировать с помощью инструментальных и лабораторных методов обследования.
Лабораторные методы
Среди лабораторных методов диагностики выделяют наиболее информативные и простые в проведении, позволяющие сразу получить результат.
| Метод | Описание |
| Общий и биохимический анализ крови | Стандартный метод диагностики, позволяющий определить общие нарушения и расстройства со стороны почек, сердца, сосудов. Кровь берут из вены и отправляют в лабораторию, где проводится исследование. |
| Исследование крови для выявления уровня адреналина и норадреналина | Позволяет исключить или подтвердить наличие опухоли феохромоцитомы, которая влияет на уровень этих гормонов. |
| Диагностика суточной мочи для определения свободного кортизола и альдостерона | Еще один стандартный метод при подозрении на опухоль надпочечников, помогает уточнить диагноз и выявить степень поражения органа. |
| Флебография или исследование крови из вен надпочечников | Кровь из вен надпочечников может содержать специфические компоненты, которые еще не обнаруживаются в системном кровотоке. |
| Проба с Каптоприлом | Перед взятием крови из вены пациентка принимает разовую дозу Каптоприла или его аналога, после чего проводится забор биологического материала и его исследование на уровень гормонов. |
После получения результатов лабораторной диагностики специалист назначает дополнительное инструментальное обследование.
Инструментальные методы
Среди инструментальных методов можно выделить УЗИ и МРТ. Первый способ помогает выявить опухоль, размер которой превышает 0,5 см. Специалист определяет ее локализацию, форму и отмечает возможность травмирования соседних тканей.
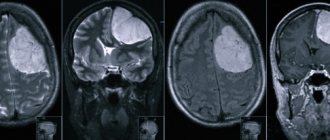
МРТ считается более современным и информативным методом, поскольку помогает получить послойное изображение новообразования, даже в случае, когда его размер не достигает 0,5 см. При этом врач видит все детали, форму и локализацию, а также нарушения со стороны других органов. Обычно проводится сначала УЗИ, после чего магнитно-резонансная томография, уточняющая диагноз.
Лечение
https://youtu.be/bAZlR-sjZ8M
Для лечения опухоли в надпочечниках прибегают к химиотерапии, хирургическому вмешательству. Назначение терапии зависит от результатов обследования и установления разновидности новообразования. Методы их лечения определяет врач-эндокринолог. Основными показаниями для срочного проведения операции являются:
- злокачественный характер опухоли;
- процесс перерождения клеток доброкачественного характера в раковые новообразования;
- размер опухоли более 3 см в диаметре;
- быстрый рост раковых клеток;
- чрезмерное выделение гормонов.
Удаление любой опухоли надпочечника выполняется несколькими способами:
- Открытый – извлечение новообразования через разрез в брюшной полости.
- Лапароскопический метод – осуществление прокола диаметром не более 1 см в передней части живота для ввода хирургического инструмента и удаления опухоли в надпочечниках.
При доброкачественных образованиях в надпочечниках происходит удаление только пораженного органа. При наличии опухоли злокачественного характера удаляются расположенные рядом с пораженным надпочечником лимфатические узлы, через которые происходит распространение раковых клеток по всему организму.
Устранение новообразования внутри мозгового слоя — сложная хирургическая операция, которая может привести к нарушениям кровообращения.
Лечить гиподенсивное образование надпочечников следует только после результатов ультразвукового исследования и компьютерной томографии.
Перед проведением хирургического вмешательства врач подбирает анестезирующие препараты в соответствии с состоянием пациента и индивидуальными особенностями организма. После удаления новообразований назначается специальный курс терапии гормонами.
Существуют противопоказания к проведению операции:
- серьезные заболевания, которые при хирургическом вмешательстве могут привести к осложнениям;
- наличие кисты злокачественного характера;
- возрастные ограничения.
Химиотерапия назначается при наличии злокачественного новообразования внутри мозгового (внутреннего) слоя надпочечника. Процедура осуществляется при помощи токсических химических препаратов, которые вводятся через вену. Инъекции токсинов влияют на уменьшение размера образования и количества распространенных раковых клеток.
Классификация по физиологическим патологиям
В зависимости от физиологических нарушений, которые развиваются в результате образования опухоли надпочечников, можно выделить несколько разновидностей патологии:
- Новообразования, провоцирующие расстройство водно-солевого обмена в организме больного, встречаются довольно часто, трудно поддаются лечению.
- Опухоли, которые приводят к расстройству со стороны обменных процессов. При этом у разных пациентов симптоматика отличается в зависимости от индивидуальных особенностей организма.
- Патология надпочечников, при которой отмечается маскулинизирующее действие, считается редким видом.
- Новообразования, провоцирующие феминизирующее действие, то есть увеличивающие количество женских половых гормонов в организме больного. Для женщин эта опухоль не так опасна, как для мужчин.
- Опухоли, которые приводят к появлению симптомов со стороны нескольких внутренних органов и систем. Такие образования встречаются часто, что осложняет диагностирование.
Специалисты выделяют и другие виды опухолей, но эти встречаются чаще всего. В каждом случае определить тип болезни помогают наиболее выраженные симптомы.
Прогноз
Исход операции у больных зависит от разновидности новообразования, которое необходимо устранить. Своевременное удаление доброкачественной опухоли в большинстве случаев имеет благоприятный прогноз. Устранение образования андростеромного характера может привести к приостановке развития в детском возрасте.
После удаления феохромоцитомы зачастую сохраняются проблемы с сердечным ритмом, артериальным давлением, но они лечатся при помощи курса терапии. Обнаружение злокачественной опухоли редко означает положительный прогноз болезни.
https://youtu.be/y3ijMcz_3gU
Консервативное лечение новообразований
Медикаментозное лечение проводится только на начальной стадии, когда опухоль доброкачественная и гормонально неактивная. В этом случае назначается комплекс препаратов, которые позволяют купировать симптомы и улучшать состояние пациентки.
Стоит отметить, что большинство из медикаментов направлены на нормализацию сердечного ритма и артериального давления:
- Атенолол – препарат, позволяющий снизить частоту сердечных сокращений за счет уменьшения потребности миокарда в кислороде. Это помогает улучшить состояние больного и предотвратить ухудшение. Назначают средство курсами по 10-20 дней с ежедневным употреблением 1 таблетки утром и вечером.
- Нитроглицерин – популярное средство, которое употребляется при гипертоническом кризе и появлении симптомов стенокардии. Препарат расширяет сосуды, снижает нагрузку на сердце. Употреблять его необходимо при обострении симптомов, одышке и учащении сердцебиения по 1 таблетке, рассасывая до растворения. Средство не используется для курсового приема.
- Эналаприл – гипотензивный препарат, используемый при регулярном повышении показателей артериального давления. Назначается курсами по 2 недели с ежедневным употреблением 1-3 таблеток в зависимости от показателей АД. Многие пациентки принимают медикамент на постоянной основе.
Эналаприл — лекарство для расширения сосудов, которое принимают гипертоники каждый день
В некоторых случаях используется лечение с помощью радиоактивного изотопа, который уничтожает клетки опухоли и даже метастазы. После проникновения в системный кровоток лекарство достигает очага поражения и начинает активно действовать. Эффективность средства доказана, но на запущенных стадиях оно не приносит результата.
Прогноз и профилактика
Прогнозы после операции зависят от вида новообразования, его характера и проведенных лечебных мероприятий. Доброкачественные опухоли практически никогда не рецидивируют, чего нельзя сказать о злокачественных новообразованиях. Чем раньше будет удалена опухоль, тем благоприятнее прогностические данные. Однако у ряда пациентов могут возникнуть осложнения и последствия. Например, если была удалена андростерома, а пациентом был ребенок, то он, скорее всего, будет отставать в росте. После успешного удаления феохромоцитомы у половины больных в течение года развиваются кардиологические нарушения.
Тридцать процентов пациентов после удаления альдостеромы сталкиваются с умеренной гипертонией, требующей лекарственного лечения на протяжении жизни. Если удалена кортикостерома, то больной восстанавливается примерно спустя полтора или два месяца. Симптоматика, которая была при болезни раком, постепенно уходит – приходит в норму давление, вес, восстанавливается половая функция и т.д. Метастазировавшие опухоли часто дают неблагоприятный прогноз, особенно если патология не поддается лечению хирургическим методом. В таком случае человек может прожить до двух лет.
Профилактические мероприятия заключаются в ведении здорового образа жизни:
- отказ от сигарет и алкоголя;
- правильное питание;
- избегание провоцирующих факторов.
После проведенного лечения профилактика проводится с целью предотвращения рецидива. Больной ставится на учет и должен каждые полгода (а поначалу и чаще) проходить обследование. После удаления злокачественной опухоли только по истечению пяти лет человек считается полностью излеченным. При удаленном надпочечника больному категорически противопоказан алкоголь, снотворные препараты, сильные физические и психоэмоциональные нагрузки.
Лечебные мероприятия
Симптомы и лечение относительно надпочечных желез тесным образом связаны между собой.
Современная медицина знает разные практики:
- новаторские и консервативные,
- радикальные и щадящие.
Но врачебная солидарность заключается в том, что в любом случае нужно нормализовать гормональный фон.
Лечение опухоли надпочечников начинается после тщательного исследования состояния организма, развития образования. Доброкачественные новообразованные ткани надпочечников не нуждаются в лечении и каком-либо вторжении. Мелкоочаговые неоплазмы, которые не производят гормоны, нуждаются только в регулярном обследовании, повторяющемся в определенном периоде времени. Как правило, такие опухоли имеют благоприятный прогноз.
Современная медицина располагает несколькими способами лечения, в некоторых случаях применяется комплексное лечение. Наиболее распространенным способом является хирургическое удаление очага болезни.
Применяется метод облучения рака коры надпочечника с целью предотвращения внедрения раковых клеток в ткани костей. Метод малоэффективный без прямого облучения непосредственной опухоли.
Медикаментозное лечение
Самым распространенным способом лечения и профилактических мер является лекарственная, медикаментозная терапия. С помощью лекарственных препаратов регулируется гормональная секреция новообразованных клеток, угнетается их рост. Назначаются препараты в случаях, когда нельзя оперировать надпочечники с метастазами, а также когда онкологическое образование частично удалено. Основным лекарственным средством признан Митотан, который можно совмещать с химиотерапевтическими процедурами. Лекарство способно разрушать раковые образования. Назначаются и другие средства (Гидрокортизон, Преднизолон, Дексаметазон).
Из препаратов нового поколения эффективным считается Медрол, который рекомендуется в комплексе с другими лекарственными средствами в случаях недостаточности функций коры надпочечников. Другой медикамент под названием Полькортолон содержит необходимый организму гормон Глюкокортикоид, и Кортеф.
Радиоизотопная терапия и медикаментозное лечение требует регулярного изучения состояния крови относительно показаний наличия гормонов.
Распространены химические препараты для помощи больному в поздних стадиях лечения опухоли:
- Цисплатин;
- Доксорубицин;
- Этопозид;
- Стрептозоцин;
- Винкристин.
Химическая терапия дает шанс 35% на успешное завершение лечебных мероприятий.
Хирургия
Рак надпочечников – это серьезное медицинское заключение, в такой ситуации требуется вмешательство хирурга. Операция осуществляется в специализированном медицинском центре. При этом важна имеющаяся компетенция в этой хирургической области.
Хирургическая практика обогатилась методом лапароскопии, при котором рак надпочечников 1-3 стадий извлекается через специальные проколы в брюшинной полости. Нежелательный момент в этом виде лечения заключается в возможности повторения заболевания. Микро метастазы могут сохраниться при операционных действиях, а затем разрастаться по телу. При таких обстоятельствах требуется повторное хирургическое вмешательство.
Альдостерома, или синдром Конна
Заболеваний, вызывающих повышение в крови уровня гормона альдостерона, на самом деле несколько. В зависимости от причин, вызвавших его повышение, гиперальдостеронизм делится на первичный (независимый от ренин-ангиотензивной системы) и вторичный (зависимый от нее).
В норме выработка альдостерона регулируется системой, называемой ренин-ангиотензин-альдостероновый каскад. Под воздействием определенных факторов запускается ряд биохимических процессов, стимулирующих выработку почками и другими органами особого вещества – ренина, который способствует образованию ангиотензина, из которого впоследствии образуется альдостерон.
При первичном гиперальдостеронизме повышение уровня альдостерона происходит независимо от процессов образования ренина и ангиотензина – это наблюдается при локальной патологии надпочечников, опухолевых новообразованиях.
Вторичный гиперальдостеронизм наблюдается при серьезной патологии сердца, печени, почек, а также в результате приема мочегонных лекарственных препаратов.
Почти в 2/3 случаев первичный альдостеронизм возникает из-за небольших размеров (не более 4 см) односторонней аденомы коры надпочечников. Злокачественная форма первичного гиперальдостеронизма диагностируется лишь в 2% случаев и представляет собой карциному. Оставшиеся 30% случаев первичного гиперальдостеронизма связаны с увеличением числа железистых клеток – гиперплазией – коры надпочечников. Причины развития этого состояния неизвестны, поэтому гиперальдостеронизм в данном случае носит название идиопатического.
Повышенное содержание в крови альдостерона вызывает задержку в организме натрия и усиливает выведение с мочой калия. Избыток натрия влечет за собой задержку в организме жидкости, что приводит к повышению объема циркулирующей крови, угнетает синтез ренина и ангиотензина, повышает восприимчивость стенки сосудов к воздействию неблагоприятных факторов, вызывающих повышение артериального давления. Недостаток калия негативно сказывается на функционировании многих органов и систем, в частности, он вызывает нарушения структуры и функции почечных канальцев, мускулатуры, нервной системы (как центральной, так и периферической), усиливает нервно-мышечную возбудимость, снижает толерантность к глюкозе.
Клинические проявления альдостеромы
Страдают альдостеромой, как правило, лица в возрасте 30-50 лет, причем женщины – в 3 раза чаще мужчин.
Больные могут предъявлять жалобы на:
- выраженную постоянную головную боль;
- общую слабость;
- слабость в мышцах, невозможность выполнять физические нагрузки, легко выполняемые ранее;
- постоянную жажду;
- повышенное мочеотделение, особенно в ночные часы;
- парестезии (чувство покалывания, жжения, пощипывания) лица, кистей и стоп;
- судороги;
- повышение артериального давления – как стабильное, так и с периодическими гипертензивными кризами.
Диагностика альдостеромы
Компьютерная томография позволяет выявлять опухоль надпочечников размером более 10 мм.
Больным с симптоматикой, характерной для альдостеронизма, показан ряд диагностических мероприятий, позволяющих установить точный диагноз и провести дифференциальную диагностику первичного и вторичного гиперальдостеронизма.
Прежде всего, больным, предъявляющим жалобы на стойкое повышение артериального давления и другие симптомы из указанных выше, назначают общий и биохимический анализ крови, общий анализ мочи и ЭКГ.
В общем анализе определяется повышенная СОЭ, могут отмечаться признаки анемии (сниженное содержание гемоглобина и эритроцитов) и повышение уровня лейкоцитов, в частности нейтрофилов.
В биохимическом анализе крови определяют показатели содержания калия и натрия. Уровень первого резко снижен, второго же, наоборот, повышен.
В анализе мочи обнаруживается сниженная плотность ее, а также избыток содержания калия.
Кардиограмма отражает измерения, характерные для сниженного содержания калия в крови, а именно:
- снижение вольтажа;
- инверсию (пик не вверх, а вниз) зубца Т;
- снижение сегмента ST ниже изолинии;
- удлинение интервала QT.
При обнаруженных в крови гипокалиемии и гипернатриемии, в случае достаточного поступления этих минералов в организм с пищей, определяют уровень в крови гормонов – альдостерона и ренина. Обнаруживается, что содержание альдостерона резко повышено – в 3-4 раза выше нормальных значений. Уровень же ренина зависит от того, какой вид альдостеронизма имеет место в данном случае – первичный или вторичный. При первичном альдостеронизме концентрация ренина в плазме крови снижена, а в случае вторичного, когда повышение уровня альдостерона связано с какой-либо серьезной фоновой патологией, активность ренина возрастает параллельно с повышением уровня альдостерона.
Экскреция (выделение) альдостерона с мочой также будет повышена.
Для дифференциальной диагностики первичного и вторичного гиперальдостеронизма могут быть проведены и функциональные пробы – например, со спиронолактоном или фуросемидом.
С целью подтверждения диагноза используются методы топической диагностики – компьютерная и магнитно-резонансная томография. Аппарат КТ выявляет новообразования надпочечников размерами более 10 мм, а МРТ обнаруживает опухоль даже менее 10 мм в диаметре.
УЗИ надпочечников малоинформативно, поскольку может обнаружить лишь крупную опухоль – размерами более, чем 2-3 см.
Лечение альдостеромы
Больным, страдающим идиопатической формой первичного альдостеронизма, возникшего вследствие двусторонней диффузной гиперплазии надпочечников, показана консервативная терапия с использованием препарата спиронолактон в сочетании с лекарственными средствами, понижающими артериальное давление.
Психоэмоциональное состояние после лечения
Когда лечение позади, вы можете ощутить целый калейдоскоп различных эмоций. Это случается с каждым человеком, боровшимся с раком, тут нет ничего необычного. Вы чаще начинаете задумываться о смерти. Или, возможно, начнете больше оберегать членов своей семьи, беспокоится о друзьях, сослуживцах, которые тоже могут столкнуться с этим серьезным заболеванием. Не исключено, что вы пересмотрите всю систему ценностей и взаимоотношений с окружающими. Может так статься, что беспокойство будет вас одолевать в самых непредвиденных ситуациях. Например, так как вам стало лучше, вы будете реже видеть своего врача. У некоторых онкологических пациентов данный факт способен вызвать едва ли не панику.
Самое главное — понять, что жизнь продолжается и начать радоваться каждому прожитому дню: в этом случае можно сказать, что вы победили.
Симптомы инциденталомы надпочечников
Инциденталомы в 80% случаев не имеют клинических проявлений, поэтому пациенты часто не догадываются о том, что имеют данную патологию. Лишь некоторые новообразования могут проявляться клинически (феохромоцитомы, альдостеромы и преклинический синдром Кушинга). Как правило, жалобы пациента при данном заболевании в основном могут быть связаны с механической компрессией опухолью близлежащих органов. При большом размере опухоли боли могут быть связанны со сменой положения тела. Обычно такие опухоли обнаруживаются в случайном порядке. Для того чтобы своевременно выявить данный недуг, пациенту необходимо регулярно проходить профилактические осмотры и обращаться к эндокринологу.
Полезное видео про новообразования надпочечников
Список источников:
- Баронин А. А. Первичные и метастатические опухоли надпочечников (клиника, диагностика, лечение, морфологические и биологические факторы прогноза). Автореф. дисс. докт. мед. наук. Росс. АМН, РОНЦ им. Н. Н. Блохина. М., 2003.
- Пилькевич О. Я. Методические аспекты эндохирургических вмешательств при новообразованиях надпочечников. Автореф. дис. канд. мед. наук. Спб, 2000. – с. 23.
- Черенков В. Г. Клиническая онкология. – 3-е изд. – М.: Медицинская книга, 2010. – 434 с.
Патогенез и симптоматика опухоли
Развитие патологии в коре надпочечников происходит с появление следующих симптомов:
- альдостерома – опухоль, активизирующая патологическое превышение гормона альдостерона. Ее развитие впоследствии превращается в синдром Конна. Происходят нарушения структуры мышц, проявляются спазмы и судороги, алкалоз, количественное понижение калия и защелачивание крови;
- андростерома – обнаруживается при проявлении внешнего андрогенитального синдрома: у девочек появляется псевдогермафродизм, у женщин прекращение менструации, анорексия, дистрофия матки, груди. Часто эта ситуация закончивается бесплодием. У мальчиков нарушения приводят к раннему половому созреванию и угревому высыпанию по всему телу;
- кортикостерома – опухоль, вызываемая увеличенное выделение глюкокортикоидов, перерастающая в синдром Иценко-Кушинга: ожирение, лицо лунообразное красного цвета за счет артериальной гипертензии, атрофия мышц;
- кортикоэстерома – активно растущая злокачественная опухоль, вызывающая эстроген-генитальный синдром: у женщин развиваются мужские половые признаки, а у мужчин полная половая дисфункция.
В мозговом веществе появляется феохромацитома. Она поражает нервную и эндокринную систему, обнаруживается при выраженном состоянии постоянного психоза разной тяжести, скачки артериального давления, головокружение, постоянного страха, бледности кожи, дрожи.
Такое состояние непостоянное, оно стихийно проявляется и также быстро исчезает. Если вовремя не выявить это расстройство, больного медики могут не спасти.
Клиническая картина
Тактика лечения подбирается, исходя из характера патологии, ее размеров, стадии развития. Также схема терапии учитывает индивидуальные особенности пациента.
В основном для подавления опухолевого процесса применяется хирургическое вмешательство, в ходе которого удаляются пораженные ткани. При раке надпочечников применяются следующие методики:
- Лапароскопия. Опухоль удаляется через маленькие надрезы посредством специального инструмента.
- Трансабдоминальная терапия. Предусматривает выполнение крупного надреза в брюшной полости.
- Торакобдоминальная терапия. Назначается, когда раковая опухоль разраслась до крупных размеров. В ходе операции разрезаются брюшная полость и грудная клетка.
В запущенных случаях и по медицинским показателям, когда проведение хирургического вмешательства невозможно из-за индивидуальных особенностей пациента (возраст и так далее), назначаются лучевая и химиотерапия. Оба метода лечения вызывают тяжелые последствия в виде тошноты, рвоты, головных болей и других явлений.
Гормональная терапия назначается при условии, если другие методы лечения противопоказаны пациенту. Также ее применяют для нормализации гормонального баланса после хирургического вмешательства. Препараты подбираются в зависимости от того, концентрация какого вещества превышена в организме.
https://youtu.be/J6-fcZr9jLc
Симтоматика надпочечной онкологии
Каждая из описанных типов опухолей имеет свои особенности и присущие только ей симптоматические проявления.
Албдостерома
Рост этой опухоли, продуцирует устойчивую артериальную гипертензию, боли в головном мозге, одышку, нарушения сердечного ритма, изменения структуры миокарда – сперва гипертрофию, а с развитием процесса, его дистрофию. При этом, такая гипертензия не отзывается на средства традиционной терапии.
Влияние этих процессов, приводит к нарушению работы зрительного аппарата – сначала проявляются ангиоспазмы, затем возникают учащающиеся глазные кровоизлияния, что приводит в итоге к непоправимым деградациям и воспалению зрительного нерва.
При активизации выработки опухолью альдостерона возникают:
- Интенсивные головные боли;
- Тошнота и рвота;
- Миопатия;
- Дисфункция зрительного аппарата;
- Дыхательная дисфункция;
- Умеренный паралич и приступообразная тетания.
Кроме этого, развивается гипокалиемия, с заметно выраженной неуемной жаждой, нектурией и полиурией. Моча при этом, приобретает выраженную щелочную реакцию. Нарастает мышечная слабость, возникают судороги и со временем развивается ацидоз клеток и атрофия тканей мышц и нервных окончаний. Развитие такого состояния может привести к коронарной патологии и инсульту.
По отзывам большинства опрошенных пациентов, альдостерома у них протекала со слабо выраженной симптоматикой или вовсе — бессимптомно, однако, это справедливо только для начальных этапов развития онкологического процесса и, при прохождении определенной черты, симптомы появляются и нарастают лавинообразно.
Кортикостерома
Клиническое течение болезни, приводит к ожирению, утомляемости, развивается диабет стероидного типа и нарастает половая дисфункция. При этом, возникают микрогематомы и стрий в области грудных желез, живота и бедер, на внутреннем их участке. Для мужчин, характерно развитие гипоплазии яичек, гинекомастия, нарушение потенции, а у слабого пола развиваются мужские признаки – снижение голосового тембра, рост волос по мужскому типу и увеличение наружных размеров клитора.
В качестве побочных эффектов стоит отметить:
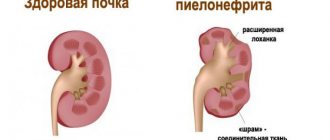
- Остеопороз, приводящий к повышенной восприимчивости к компрессионному травмированию позвонков;
- Пиелонефрит;
- Мочекаменная патология.
В тяжелых ситуациях, наблюдается модификация психического состояния – сильное беспричинное возбуждение или напротив, депрессия.
Кортикоэстерома
Симптомы этой разновидности опухоли, у детей проявляются в зависимости от их половой принадлежности. Например, у мальчиков, происходит угнетение процессов полового созревания, а у девочек, напротив, оно происходит быстрее чем у детей сверстников. Девичий организм, отзывается на развитие кортикостеромы, преждевременным развитием грудных желез и половых органов, оволосением, ранними менструациями и ускоренным ростом костной ткани скелета.
Признаки кортикоэстеромы у мужчин выражены симптомами феминизации:
- Дегенерация и атрофирование половых органов;
- Выпадение волос на лице, груди и лобке;
- Повышение голосового тембра;
- Формирование фигуры по женскому типу;
- Развивающееся бесплодие по причине олигоспермии и подавление потенции.
У зрелых женщин, симптоматика этой опухоли зачастую сильно смазана или не заметна вовсе. Болезнь, можно определить только по увеличению содержания в анализе крови эстрогенов сверх нормы.
Андростерома
Эта опухоль, продуцирует большое количество активных андрогенов – тестостерона, дегидропиандростерона, андростендиона и подобных, при этом оказывает выраженное анаболическое и вирильное воздействие.
Для детей симптоматично:
- Преждевременное половое созревание;
- Ускоренный рост мышечной и скелетной массы;
- Образование обильной сыпи на лице и теле;
- Не по-детски низкий тембр голоса.
Для зрелых женщин, характерны следующие признаки:
- Нарушение цикличности и прекращение месячных циклов;
- Гипотрофия грудных желез и матки с одновременным увеличением размеров клитора;
- Снижение массы жировой подкожной прослойки;
- Снижение тембра голоса и повышение полового влечения.
У мужчин, этот тип опухоли надпочечника, по большей части, выявляют случайно, по причине крайне слабых и неявных проявлений болезни.
Феохромоцитома
Для этой опухоли характерны сильные гемодинамические патологии. При пароксизмальном течении болезни наблюдают:
- Приступообразные всплески артериальной гипертензии, сопровождающиеся сильными головными болями, головокружением, нарушением сердечного ритма;
- Обескровленность кожных покровов – бледность;
- Повышенное потоотделение;
- Тошнота и рвота;
- Полиурия;
- Боли в грудной области;
- Высокая температура тела;
- Беспричинные панические приступы.
К возникновению пароксизмального приступа, может привести высокая физическая нагрузка, переедание, алкоголь и любой сильный стресс. Длительность такого криза составляет несколько часов и может систематически повторяться с различной регулярностью – от нескольких раз в сутки, до одного в течение месяца или даже нескольких.
Возникает и оканчивается такой криз практически мгновенно – быстрое нарастание его признаков сменяется столь же стремительной нормализацией процессов. В это время наблюдается сильное выделение слюны и пота.
Не классифицируемые опухоли надпочечной железы
К таким новообразованиям, относят опухоли, не дающие симптомов феменизации, вирилизации, течение которых протекает бессимптомно или не имеет четкой гистологической классификации. Эти новообразования, выявляют по большей части волей случая, при аппаратном обследовании брюшины по поводу диагностирования заболеваний другого характера.
Метастазы
Опухоль в надпочечниках часто образуется как вторичный очаг злокачественной болезни. Это происходит потому, что метастазы образуются в органах: раковые клетки проникают в кровь и лимфу, а затем провоцируют развитие малигнизации клеток в новом месте или местах. Почки и надпочечники пронизаны кровяными сосудами, так как они выбрасывают гормоны в кровоток, и чтобы это происходило эффективно, ток крови рядом с этими органами должен быть большой. Поэтому небольшой по размеру надпочечник зачастую является местом возникновения нового очага заболевания. Далеко не всегда метастазов в надпочечниках и в почках бывает злокачественным, поэтому нужна серьёзная диагностика прежде, чем приступать к лечению, особенно если речь о хирургическом вмешательстве.
Лечение рака надпочечников в Москве
Юсуповская больница является специализированным центром лечения рака надпочечников в Москве и Московской области. В ней работают ведущие онкологи-эндокринологи. Многие врачи имеют научные звания и высшую врачебную категорию. Стоимость операций в Юсуповской больнице ниже, чем в других клиниках Москвы. Цена обследования и лечения соответствует качеству оказываемых услуг.
При наличии признаков, напоминающих симптомы адренокортикального рака, звоните по телефону Юсуповской больницы. Вас запишут на приём к эндокринологу-онкологу в удобное вас время. После обследования профессора и врачи высшей категории примут коллегиальное решение о тактике лечения.
Автор
Юлия Владимировна Кузнецова
Врач-онколог
Диагностика болезни
Обычно с вышеперечисленными симптомами приходят к эндокринологу либо к онкологу. Рак надпочечников сложно диагностировать, если врач его подозревает, то рекомендует все методы диагностики. Первичная диагностика начинается с общего осмотра, включающего опрос пациента, визуальный осмотр и пальпацию. Далее диагноз уточняется с помощью дополнительных исследований и анализов:
- Рентген выявит наличие метастазов в тех местах, где не должно быть органов или уплотнения тканей. Возможным местом образования метастаза может быть почка, печень и лёгкое. Это позволяет исключить самый опасный из метастазов.
- УЗИ также применяется для определения болезни: в норме надпочечники не видны при исследовании. Если они визуализированы, значит, налицо причины для тревоги. Ещё УЗИ выявляет повреждение раком лимфатических узлов и печени.
- КТ – наилучший метод, определяет не только место раковой опухоли и точно её визуализирует, но и указывает степень малигнизации соседних тканей. Применяют перед операционным вмешательством, чтобы определить способ, план и ход операции.
- По МРТ определяется состав опухоли, её строение и степень повреждения надпочечника. Исследование помогает определить, есть ли метастазы в спинном и головном мозге.
- При МРТ и КТ прекрасно работает метод контрастного окрашивания кровяных сосудов, помогающий заметить нарушения в кровоснабжении почек и надпочечников. Эти органы активно снабжаются кровью, поэтому состояние сосудов рядом с ними даст достаточно точную картину, показывающую состояние самих органов.
- Берётся биопсия ткани надпочечника, а затем делается анализ забранного материала на наличие раковых клеток. Самый точный из анализов, если речь о проверке на злокачественность опухоли.
- Результаты гистологического анализа тканей покажут, насколько агрессивна данная опухоль и какова вероятность метастазов.
- Анализ мочи. Если при анализе выявлено, что содержание кортизола повышено, значит, работа надпочечников нарушена.
- Анализ крови на гормоны (прежде всего, на кортизол, ренин и хромогранин) позволят определить, является ли опухоль первичным образованием или метастазами.
- ПЭТ (позитронно-эмиссионная томография) – контрастное исследование с помощью помеченных молекул глюкозы. Раковые клетки будут поглощать её активнее, и это отразится на сканере. Это исследование отражает размер и степень ракового образования и операбельность опухоли.
- Показателем того, что опухоль злокачественная (вопрос опасности для жизни врачи должны решить, прежде всего), будет вес опухоли. Неопасная для жизни пациента опухоль весит порядка 30-50г. Злокачественное образование тяжелее ста граммов.
При обращении ко врачу вовремя рак выявляют на начальной стадии благодаря современному оборудованию и методам диагностики. Если пойманы первые этапы болезни, это упрощает лечение и улучшает прогноз для пациента.
Профилактика
Профилактические мероприятия преследуют цель исключить возможность наступления рецидива патологии. При этом добиться данной цели достаточно сложно, так как не установлены истинные причины, провоцирующие развитие опухолей надпочечников.
Если образование не начало метастазировать, то у пациентов восстанавливаются жизненные функции: возвращаются прежние показатели фертильности и иное. После операции больным рекомендуется:
- исключить применение снотворных препаратов и алкоголя;
- следить за своим нервным и физическим состоянием, избегая перенапряжений;
- соблюдать диету, ограничивая потребление жирных и острых продуктов.
Также необходимо раз в полгода посещать эндокринолога с целью коррекции восстанавливающей терапии и предупреждения рецидивов. При возникновении каких-либо проблем следует своевременно проконсультироваться с лечащим врачом.
Причины возникновения
Врачам до сих пор не удалось выявить истинную причину появления данной болезни, но на этот счёт высказывается ряд теоретических предположений. Выделяют следующие причины возникновения патологии:
- неправильный режим питания;
- злоупотребление жирной, сладкой, кислой и солёной пищей;
- отсутствие физической активности;
- генетическая предрасположенность;
- наличие никотиновой и алкогольной зависимостей;
- психическое напряжение, стрессы, бессонница;
- механическое и химическое воздействие на орган, являющийся очагом заболевания;
- повышенный уровень артериального давления;
- загрязнённая окружающая среда;
- болезни внутренних органов желудочно-кишечного тракта.
Патология надпочечника может возникнуть из-за распространения раковых тканевых структур соседнего поражённого внутреннего органа.
Осложнения
Опасность новообразований в соответствующих эндокринных железах кроется в гормональном дисбалансе и комплексном нарушении функции организма.
Осложнения:
- Бесплодие.
- Инсульт, инфаркт.
- Острая сердечная или надпочечная недостаточность.
- Аритмия.
Прогноз для больного дополнительно зависит от размеров и функциональной активности опухоли. Чем она меньше, тем лучше для пациента.
Диагностирование образований в надпочечниках
При подозрении на рак надпочечников назначаются следующие диагностические мероприятия:
- Рентген грудной клетки. Позволяет выявить метастазы в легких.
- ПЭТ. Предоставляет информацию о текущей стадии развития новообразования, его размерах и локализации.
- МРТ. Назначается при подозрении, что метастазы проникли в спинной или головной мозг.
- УЗИ. Позволяет выявить рак надпочечников и метастазы в печени.
- КТ. Создает визуальное изображение опухоли, посредством которого удается оценить ее структуру.
- Гистологическое исследование. Позволяет определить природу опухоли.
Дополнительно проводятся анализы мочи и крови, которые показывают превышение нормы определенных гормонов.
Что представляет собой новообразование надпочечников
Рак надпочечников относится к редким заболеваниям. Так, например, в США ежегодно диагностируют около 300 случаев. Это сравнительно небольшой показатель. Большинство пациентов – лица в возрасте от 45 до 50 лет, однако от опухоли не застрахован никто, даже дети. Рак коры органа, как показывает статистика, чаще проявляется у женщин, а новообразования мозговой части надпочечника в равной степени поражают как мужчин, так и женщин.
Патологические изменения левого надпочечника при этой болезни такие же, как и правого. В результате рака надпочечников в организме могут возникнуть самые разные изменения. Маленькие железы выполняют важную функцию для всех систем – синтез гормонов (адреналина, альдостерона, норадреналина, кортизола).
Истинной причины развития заболевания до сих пор не обнаружено.
Некоторые ученые на основе многочисленных исследований предполагают, что основными провокаторами становятся мутационные изменения ДНК.
В результате происходит исключение онкосупрессоров и включение онкогенов. Среди наследственных заболеваний, способных повлиять на развитие рака, можно назвать:
- эндокринные неоплазии;
- синдром Ли-Фраумени;
- аденоматозные полипы;
- синдром Беквита-Видемана.
В перечень дополнительных факторов можно включить:
- курение;
- ожирение;
- внешнее воздействие канцерогенов;
- малоподвижный образ жизни.
Больше шансов на выздоровление имеют больные с локальным (в пределах железы) видом заболевания. Пятилетняя выживаемость в их случае характерна для 65 % больных. При регионарном варианте (рак распространяется на лимфатические узлы и ближайшие ткани) этот показатель уменьшается до 44 %. При тяжелой форме – дистанционной (активное метастазирование и поражение раком других органов) – прогноз неблагополучный: выживаемость при этом составляет всего лишь 7 %.
Удаление альдостеромы вместе с пораженным надпочечником обеспечивает хорошие показатели в плане гипертонии. АД нормализуется в 70 % случаев, а еще у 30 % больных наблюдается умеренная гипертония, но уже без кризов. Ликвидация андростером может в дальнейшем привести к низкорослости.
После полного удаления феохромоцитомы в течение длительного времени могут наблюдаться умеренная гипертония и тахикардия, которые относительно легко поддаются лечению.
Прогноз и выживаемость
Вопрос, сколько живут при раке надпочечников на 4 стадии, особо актуален, но, к сожалению, правдиво ответить на него не сможет ни один доктор. Продолжительность жизни зависит не только от стадии, но также от процесса метастазирования, возраста пациента, наличия заболеваний внутренних органов, состояния здоровья в целом.
Конечно, при наличии метастаз при раке надпочечников прогноз всегда неутешительный. Шансы прожить долгую и счастливую жизнь сводятся к нулю. Для больных на 4 стадии рака надпочечников пятилетняя выживаемость составляет всего 10%.
При небольших размерах опухоли и отсутствии метастаз прогнозы более утешительные. Более чем 70–80% пациентов удается преодолеть пятилетний порог. Если же опухоль внушительных размеров, но метастазирование еще не запущенно, то прогнозы снижаются до 40–50%, а в случае резекции повышаются до 60%.
Гормонально-неактивные образования надпочечников
Злокачественные или доброкачественные опухоли долгое время не тревожат человека симптоматическими проявлениями. Диагностируются они по большей части абсолютно случайно при проведении томографии или сонографии других органов тела. Они получили название инциденталомы, смысл которого указывает на редкость обнаружения таких новообразований.
Термин инциденталома не является диагнозом, а лишь обозначает некоторую неоднородную (гетерогенную) группу случайно обнаруженных опухолей, каждую из которых необходимо идентифицировать для назначения последующего лечения.
Чаще всего диагностируют следующие виды опухолей:
- Новообразования коры: аденома, карцинома и узелковая гиперплазия.
- Новообразования мозгового вещества: феохромоцитома, крайне редко — ганглионейробластома.
- Патологии надпочечников: нейрофиброма, ксантоматоз и амилоидоз, киста, гематома и гранулема, липома, ангиосаркома.
- Метастазы из легких или молочной железы.
После обнаружения инциденталомы специалисты выясняют — злокачественная ли опухоль и влияет ли она на продуцирование гормонов надпочечниками.
Симптомы
Ввиду большого количества входящих в группу инциденталом новообразований выраженность симптомов заболеваний надпочечников у мужчин может довольно сильно варьироваться. Но основными являются следующие признаки:
- Ожирение.
- Артериальная гипертензия.
- Сахарный диабет.
- Миалгия.
- Артралгия.
Для объемной визуализации новообразование исследуют с помощью ультразвукового аппарата или компьютерной томографии.
Проведение операции по удалению злокачественной опухоли надпочечников позволяет спасти пациенту жизнь
Лечение
При наличии незлокачественной опухоли менее 3-х см диаметром оперативное вмешательство не проводится. Пациент каждые 6 месяцев должен посещать врача для обследования с целью обнаружения отсутствия роста новообразования и возможности его перерождения. Симптоматическое лечение не требуется. Злокачественные и незлокачественные образования крупнее 3-х см подлежат удалению в специализированном стационаре.
Краткая физиология надпочечников
Надпочечники — парные органы, каждый из которых расположен на вершине почки. Это — железы внутренней секреции, которые играют жизненно важную роль для функционирования систем организма. Каждый надпочечник состоит из двух основных частей, которые функционируют отдельно.
- Кора надпочечников
Внешняя часть, вырабатывающая три основных гормона: кортизол, альдостерон и дегидроэпиандростерон. Эти гормоны призваны тщательно контролировать метаболизм и некоторые анатомо-физиологические характеристики, такие как рост волос и форма тела.
- Мозговое вещество надпочечников
Внутренняя часть железы, вырабатывающая адреналин, норадреналин и допамин. Это гормоны контроля ответной реакции организма на стресс, в том числе системы «борись или беги», основанной на адреналовой системе.
Феохромоцитома
Феохромоцитома – это опухоль, происходящая из мозгового вещества надпочечников, а именно из так называемой хромаффинной ткани, продуцирующей вещества катехоламины – адреналин, норадреналин, дофамин. Второе название данного образования – хромаффиннома.
Важно знать, что в процессе опухолевого перерождения хромаффинной ткани помимо катехоламинов могут продуцироваться в больших количествах и другие вещества, такие, как адренокортикотропный гормон или серотонин: это вносит в клиническую картину заболевания существенно разнообразие и затрудняет диагностику.
К сожалению, порядка 60% случаев феохромоцитомы диагностируются посмертно. У 9 из 10 больных место локализации опухоли типичное – надпочечники (чаще с одной, реже с обеих сторон), а у 10% больных новообразование локализуется в иных местах организма. Наиболее типичными местами вненадпочечниковой локализации хромаффинной ткани являются:
- симпатический нервный ствол;
- дуга аорты, брюшная аорта;
- диафрагма;
- селезенка;
- почки;
- яичники и яички;
- мочевой пузырь.
Как правило, феохромоцитома – это доброкачественное новообразование, но существует и злокачественная его форма, называемая феохромобластомой.
Причины и механизмы возникновения заболевания
К сожалению, нельзя сказать достоверно, почему возникает феохромоцитома. Вероятно, имеет место генетическая предрасположенность к данной патологии, поскольку нередки семейные случаи заболевания ею.
Механизм развития хромаффинномы связан с повышенной выработкой опухолевыми клетками катехоламинов – адреналина, норадреналина и дофамина. В момент криза уровень содержания этих веществ в крови существенно повышается – нередко их концентрация превышает нормальную в десятки раз.
Основными эффектами катехоламинов является повышение артериального давления и интенсификация процессов обмена веществ. Под воздействием этих гормонов происходит внезапный резкий спазм кровеносных сосудов и возрастает частота сердечных сокращения. Эти изменения приводят к резкому повышению до высоких цифр как систолического, так и диастолического давления. Спазмируются не только крупные сосуды, но и сосуды кожи и слизистых, органов брюшной полости, мышц. Просвет бронхов и кишечника расширяется, процесс расщепления гликогена до глюкозы в печени – ускоряется. Изменения в миокарде характеризуются развитием катехоламиновой миокардиодистрофии и аритмии. Ускоряются процессы обмена веществ, теплопродукции, распада жиров и гликогена, ослабевают эффекты инсулина.
Патоморфология феохромоцитомы
Доброкачественная феохромоцитома, как правило, имеет одностороннюю локализацию и представляет собой образование не более 5 см в диаметре и 100 г в массе. Растет постепенно, инвазивный рост не характерен.
Феохромобластома часто достигает огромных габаритов – до 30 см в диаметре и массой 2 и более кг. Она спаяна с окружающими ее тканями, покрыта капсулой, имеющей неравномерную толщину. Характеризуется быстрым ростом, прорастает в окружающие органы и ткани, с током крови и лимфы метастазирует. Расположение опухоли обычно двустороннее. Может одновременно присутствовать не одно, а сразу несколько новообразований.
Существует и условно злокачественный вид феохромобластомы. Эта опухоль по своим микро- и макрохарактеристикам занимает промежуточное место между доброкачественной и злокачественной формами. Такой вариант феохромоцитомы наиболее распространен.
Феохромоцитоме может сопутствовать гиперплазия мозгового слоя надпочечников.
Клинические проявления феохромоцитомы
Классической клинической картиной феохромоцитомы является пероксизмальная (приступами) артериальная гипертензия в сочетании с метаболическими и вегетативными симптомами, такими как:
- выраженная головная боль;
- боль в области сердца;
- общая слабость;
- дрожание тела – тремор;
- парестезии (чувство покалывания, жжения, пощипывания в коже);
- головокружение;
- сердцебиение;
- чувство страха и тревоги;
- потливость;
- бледность или гиперемия (покраснение) кожи;
- ощущение жара;
- боль в области желудка;
- тошнота;
- рвота;
- одышка;
- избыточное выделение мочи;
- нарушения зрения;
- судороги.
В зависимости от особенностей течения заболевания различают 4 формы феохромоцитомы.
- Классическая – пароксизмальная – форма. Характеризуется возникающими на фоне нормального артериального давления приступами гипертонии. Приступы продолжаются от 2-3 минут до получаса, возникают с периодичностью от 1 раза в 2-3 месяца до 20 раз в сутки. По мере прогрессирования болезни частота, продолжительность и интенсивность приступов возрастают. Провоцируется приступ следующими действиями:
- приемом пищи;
- физической нагрузкой;
- эмоциональным напряжением;
- пальпацией области локализации опухоли;
- травмами;
- переменой положения в постели;
- оперативными вмешательствами;
- беременностью и родами.
Приступу, как правило, предшествует «аура» в виде парестезий, дрожи в мышцах, болей в области живота стреляющего характера. После этого появляются и быстро нарастают головная боль, боли сжимающего характера в области сердца, сердцебиение. Также может отмечаться больным «мерцание» и двоение в глазах, боли в пояснице и животе. Больной возбужден, испытывает мучительный страх смерти, кричит. Кожные покровы его бледны, покрыты холодным потом. Все эти изменения происходят на фоне повышения артериального давления до уровня 280-360/180 мм рт. ст. Пульс аритмичен. В конце приступа отмечаются покраснение кожных покровов, профузный пот, слюно- и слезотечение, тошнота, рвота, обильное мочеиспускание, выраженная общая слабость. По мере прогрессирования классической формы болезни в сердечно-сосудистой системе и в почках возникают вторичные изменения, влекущие за собой устойчивое повышение артериального давления.
- Смешанная форма. Гипертензивные кризы случаются, но выражены менее ярко, поскольку изначально артериальное давление уже умеренно повышено.
- Постоянная форма. Клинически сходна с эссенциальной артериальной гипертензией (с гипертонической болезнью). Встречается наиболее часто, составляя порядка 65% всех случаев феохромоцитомы.
- Замаскированная форма. В связи с влиянием катехоламинов на обмен веществ, заболевание может протекать не типично, скрываясь под маской иных заболеваний. Ведущими синдромами при данной форме заболевания являются:
- сердечно-сосудистый (артериальная гипертензия сопровождается учащением сердечных сокращений, а при аускультации сердца тоны приглушены, на верхушке определяется систолический шум, акцент ІІ тона на верхушке; также диагностируются изменения показателей кардиограммы);
- психо-нейровегетативный синдром (головная боль и головокружение, тремор, потливость, парестезии, общая слабость, утомляемость, бледность, чувство страха и так далее);
- абдоминальный синдром (слюнотечение, тошнота и рвота, боли в животе во время приема пищи; иногда – признаки «острого живота»);
- эндокринно-обменный синдром (исхудание вплоть до кахексии, развитие симптоматического диабета, нарушения менструального цикла);
- синдром опухоли (боли в животе в проекции локализации опухоли, синдром нижней полой вены (головокружение и потеря сознания в положении лежа на животе), пальпируемое новообразование в животе).
Если феохромоцитома имеется у беременной женщины, она может симулировать поздний гестоз – вплоть до эклампсии, или же сочетаться с ним. При отсутствии своевременной диагностики в 50% случаев и мать, и плод погибают. Диагностированная же феохромоцитома в период беременности является прямым показанием к ее прерыванию или преждевременному родоразрешению.
У больных детского возраста хромаффиннома протекает без типичных для нее пароксизмов, а характеризуется стойким повышением артериального давления. Также у детей нарушается зрение: при осмотре офтальмологом на сетчатке определяются кровоизлияния.
Диагностика феохромоцитомы
Клиническая картина, описанная выше, позволяет врачу заподозрить заболевание. Для подтверждения диагноза проводят биохимический анализ крови, определяя уровень адреналина, норадреналина и дофамина. При феохромоцитоме содержание этих веществ в крови может увеличиваться даже в десятки раз.
На фоне повышения в крови катехоламинов в моче также повышается содержание их, а также продукта их обмена – ванилилминдальной кислоты (ВМК). Условием является сбор мочи либо в течение первых трех часов после криза, либо за сутки.
Чтобы выставить точный диагноз, вышеописанные исследования необходимо повторить 3-4 раза.
Могут быть проведены и функциональные пробы с гистамином, глюкагоном (эти вещества провоцируют выброс надпочечниками адреналина) или тропафеном, регитином, клонидином (блокируют сосудосуживающий эффект катехоламинов).
Кроме того, если в момент приступа взять кровь на анализ, в ней обнаружится повышенное содержание лейкоцитов (лейкоцитоз) и глюкозы.
С целью топической диагностики, как и при других опухолях надпочечников, используют компьютерную или магнитно-резонансную томографию. При локализации феохромоцитомы вне надпочечников проводят сцинтиграфию (сканирование) с предварительным введением в организм вещества, накапливающегося в хромаффинной ткани, или ангиографическое исследование. УЗИ в данном случае малоинформативно.
Лечение феохромоцитомы
Основным методом лечения хромаффинномы является хирургическое вмешательство в объеме односторонней адреналэктомии (удаление надпочечника со стороны поражения) вместе с новообразованием. Критерием полного удаления опухоли является абсолютная регрессия симптоматики и нормализация уровня катехоламинов в крови.
При адреналовом кризе больному необходимо ввести адренолитик – фентоламин. Его вводят в определенной дозировке через 5-10 минут до полного купирования криза. По достижению цели ту же дозу препарата вводят 1 раз в 2-4 часа в течение 24 часов, а затем переводят больного на пероральный прием непосредственно до операции. Если на фоне приема адреналитика сохраняется учащенное сердцебиение или аритмии, к лечению добавляют β-блокатор.
Прогноз
Как было сказано в начале статьи, 60% больных погибают, так и не узнав свой диагноз. Причинами смерти являются, как правило, тяжелые сосудистые осложнения: инсульты и инфаркты на фоне неконтролируемой артериальной гипертензии.
При своевременно проведенном хирургическом лечении пятилетняя выживаемость отмечается более, чем в 95% случаев. Иногда – у каждого десятого больного – к сожалению, случаются рецидивы.
Прогноз выживаемости
При диагнозе «рак надпочечников» многое определяет действующая стадия рака и степень распространения онкологических клеток. Но даже при правильном лечении и успешной операции остаётся большая вероятность рецидива. Согласно статистическим данным, если рак на 1 стадии, вероятность, что пациент выживет – 80%, в остальных случаях лечение не даёт видимых результатов. Если речь о 2 стадии, шанс снижается до 50%. 3 стадия – 20-25%, а 4 стадия только 10%, так как развито неконтролируемое метастазирование.
Отдельный прогноз делается, если обнаружена надпочечная карцинома, негативно влияющая на срок жизни больного. Даже если она была вовремя обнаружена и прооперирована, пациенты с этим диагнозом живут меньше, чем 1,5 года.
Если лечение рака надпочечников прошло успешно, пациенту потребуется поддерживать здоровое состояние постоянной медикаментозной терапией. Больным прописывают гормональные препараты, поддерживающие баланс веществ в организме, но их приём сопряжён с ожирением.
Поэтому итог аналогичен остальным онкологическим заболеваниям: чем раньше обнаружена опухоль, тем больше вероятность, что пациент останется жив. У разных видов рака статистика прогноза различается, а также скорость развития болезни и характерные симптомы. Первая стадия – самое благоприятное для пациента время, а последняя стадия обычно идёт с негативным прогнозом.
Как проводят диагностику
На сегодняшний день существует ряд методик, при помощи которых обеспечивается информативная диагностика, позволяющая как определить наличие опухоли, так и уточнить ее местоположение и характер:
- Степень активности опухолей удается определить благодаря гормональному уровню, исследуется также суточное количество гомованилиновой, ванилилминдальной кислоты в урине.
- В случае возникновения подозрений относительно наличия у пациента феохромоцитомы отбор крови и урины для исследования должен проводиться непосредственно в процессе криза либо сразу после того, как он закончится. Такой подход позволит с точностью определить содержание катехоламинов.
- К инструментальным методам, позволяющим получить максимально достоверную информацию, относят селективную флебографию.
- При проведении сканирования с использованием ультразвука либо при задействовании томографа удается определить диаметр поражения и его точное местоположение, присутствие вторичных очагов.
Благодаря аппаратным методикам врачи в состоянии обнаружить и гормонально-неактивное новообразование при размерах, не превышающих 5 мм. Что касается мер, позволяющих устранить патологию, симптомы и лечение в этом вопросе взаимосвязаны.
Опухоли, продуцирующие гормоны
Опухоль – альдостерома, приводит к нарушению минерально-солевого баланса организма, поскольку продуцирует в больших количествах гормон – альдостерон. Его переизбыток приводит к возникновению мышечной атрофации, гипертензии, гипогликемии и алкалозу. Подавляющее большинство случаев выявления таких новообразований, приходится на единичные опухоли, а примерно десятая их часть, с множественными очагами на одном или обоих надпочечниках. Злокачественную природу имеют не более 4% от всех случаев.
Глюкостерома – опухоль производящая секрет – глюкокортикоид. Ее очаг разрастается в пучковом участке коры надпочечной железы и приводит к преждевременному созреванию у детей половых органов, снижению либидо и половой функции у зрелых пациентов. Помимо этого, глюкостерома проявляет себя артериальной гипертензией и ожирением. Этот тип опухоли, также может иметь двойственную природу – доброкачественную и злокачественную и считается наиболее распространенной онкопатологией корковых тканей надпочечников.
Кортикоэстерома произрастает из корковых тканей сетчатого и пучкового участков и выделяет, в виде продуктов своей жизнедеятельности, секреты – эстрогены, а это приводит к развитию половой дисфункции у мужчин и перестройке женского гормонального фона по принципу мужского. Чаще всего, такая опухоль надпочечников, имеет злокачественную природу, развивается быстро и агрессивно, причем выявляется преимущественно у мужчин в молодом возрасте.
Андростерома локализуется, как правило, в эктопическом участке надпочечника, несколько реже в сетчатом участке коркового вещества. Она, в больших количествах производит гормон – андроген. Для женщин, это выливается в симптомы вирилизации, для девочек в псевдогермафродитизм, а последствия развития этой опухоли для мужского пола – ускоренное половое созревание. Андростеромы вдвое чаще поражают слабый пол, преимущественно в возрасте до 40 лет, причем более половины диагностированных андростером, оказываются злокачественными. В последнем случае, развитие опухоли крайне агрессивно, с ранним продуцированием метастазов в печень, легкие и регионарные лимфоузлы.
Феохромоцитома – новообразование, в большинстве случаев поражающее клетки мозговой ткани, реже ткани нейроэндокринной системы, сопровождающееся вегетативными нарушениями. У девяти из десяти пациентов, выявленная фоехромоцитома имеет доброкачественную природу, однако, некоторая часть таких опухолей, склонна к перерождению в злокачественную – примерно 10 на сотню случаев. Этот тип опухоли имеет ярко выраженную, наследственную предрасположенность и присущ преимущественно женскому полу в период 30 – 50 лет.