Возбудитель сибирской язвы, болезни, убивающей за 48 часов, передается от животного к человеку. Инфекция относится к особо опасной, использовалась для создания бактериологического оружия.
У сибирской язвы богатая история – о том, что человек может заразиться опасной болезнью с возникающими язвами, знали еще в древности. Она имеет множество названий – злокачественный карбункул, заболевание тряпичников, Pustula Maligna. В России патология получила название по региону, где чаще всего проявлялась – сибирка.
Название болезни дал русский ученый Степан Андреевский, который исследовал болезнь в зоне эпидемии в конце 18 века. Он впервые описал, что такое сибирская язва и доказал ее инфекционную природу — для этого ему пришлось заразить себя биологическим материалом, взятым от другого больного.
Сибирская язва у человека чаще всего поражает кожу, реже легкие и кишечник. Опаснейшая инфекция стала основой для разработки биологического оружия для массового поражения. Клинические данные о возможности приобретения иммунитета после перенесенной инфекции отсутствуют.
Пути заражения и виды заболевания
Сибирская язва передается от больного животного человеку, редко – от одного человека — другому. Первичным источником болезни является травоядный скот. Возбудитель сибирской язвы Bacillus anthracis (в переводе – угольная палочка) – выделяется с мочой и испражнениями, попадая в грунт.
Богатая гумусом почва становится дополнительным резервуаром возбудителя. Новые животные заболевают, употребляя зараженную траву, сено или инфицированную питьевую воду.
Считается, что очагом заражения болезнью (местом, где размещен основной источник инфекции) является почва. Он может быть первичным – это характерно при прямом инфицировании почвы (закапывании трупов заразных животных). Вторичные очаги заболевания формируются при размыве захоронений, прорыве сточных вод и попадания палочки на новые грунтовые участки.
Переносчиками инфекции могут быть:
- свиньи, у которых инфекция может не давать симптомов;
- КРС;
- овцы и верблюды;
- лошади;
- ослы;
- олени.
Бацилла может передаваться через укусы кровососущих насекомых. Слепни переносят возбудителя заболевания с трупов погибших от язвы животных. В некоторых случаях передача может проходить воздушным путем; при прямом контакте животных заражения не возникает.
Для защиты КРС, овец и прочих сельскохозяйственных животных от заражения в 1883 году российским ученым Л. Ценковским была разработана живая вакцина. Профилактика сибирской язвы по этой методике проводилась до середины прошлого века.
Инфицирование человека может проходить:
- контактно-бытовым способом;
- при вдыхании бацилл с пылью;
- алиментарно.
По типу возникновения заболеваемость может быть профессиональной и бытовой.
Человек инфицируется при непосредственном контакте с тушами павшего скота, во время обработки туш заболевшего и забитого животного. При уходе за болеющим КРС бациллы попадают на кожу человека с навозом и кровью. Передача инфекции осуществляется через обработку шкур и шерсти, полученной от зараженных животных.
Возбудитель сибирской язвы попадает в тело человека при употреблении зараженного мяса и субпродуктов. Это происходит, если оно недостаточно прожарено или проварено. Воротами проникновения инфекции становятся дефекты в слизистых пищевода и кишечника.
При воздушном пути поражения человек вдыхает споры сибирской язвы – они поднимаются в воздух вместе с пылью и могут находиться на любой поверхности.
Пути передачи сибирской язвы формируют типы заболевания:
- кожную;
- генерализованную.
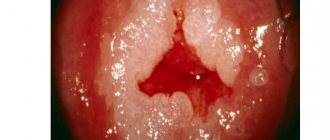
Первые признаки сибирской язвы могут проявиться спустя несколько часов. Язва, вызванная болезнью – очаг некроза, припухлость, на верхушке обнаруживается пустула с кровянистым содержимым, который перекрывает черно-бурый струп. Кожные покровы вокруг отекают, пропитываются кровянистым содержимым. Образование и его содержимое наполнено большим количеством бактерий сибирской язвы.
Самая тяжелая — септическая форма сибирской язвы. Болезнь провоцирует массивные кровотечения внутренних органов, инфекция обнаруживается во всех биологических жидкостях и органах пациента.
Сибирская язва имеет еще один путь передачи – через укус или ранение, нанесенное человеку зараженным животным или кровососущим насекомым (через различных вшей).
Больной человек не опасен для других людей, но возможно инфицирование животных. После контакта с бациллой симптомы сибирской язвы у человека могут проявляться у 2 лиц из 10, но при вдыхании спор во всех случаях возникнет заболевание. В группе риска – мужчины активного возраста, живущие в сельской местности. Наивысшая смертность наблюдается при легочной форме – выше 90%, кишечная форма убивает 8 человек из 10.
Насколько распространена сибирская язва? Каковы факторы риска заражения сибирской язвой?
Сибирская язва у людей в развитых странах сейчас встречается редко. Но болезнь все еще существует сегодня, главным образом в странах, не имеющих правил общественного здравоохранения, которые предотвращают заражение коз, крупного рогатого скота, овец и лошадей и их продуктов. В последние несколько лет были замечены случаи сибирской язвы у людей, подвергшихся воздействию импортных шкур животных, используемых для изготовления барабанов. Барабанщики и члены их семей были инфицированы таким образом. Лица, которые подвергаются более высокому риску заражения сибирской язвы, включают:
- Ветеринары;
- Животноводы и фермеры;
- Путешественники в районы, где сибирская язва эндемична;
- Обработчики продуктов животного происхождения (например, шкуры животных);
- Лабораторного персонала, изучающего сибирскую язву;
Возбудитель сибирской язвы
Возбудителем сибирской язвы является бацилла, которая визуально выглядит как ровная цилиндрическая палочка с овальными спорами в центре. Их роль – защищать бактерию от агрессии внешней среды. «Угольная палочка» — достаточно крупная и может размножаться в любых условиях, даже без кислорода. Возбудитель сибирской язвы Bacillus Antracis имеет следующую таксономию:
- Класс Shizomycetes
- Порядок Eeubacteriales
- Семейство Bacillaceae
Попадая в грунт, бактерия образует споры, которые сохраняют их устойчивость во враждебной среде. Они остаются в таком состоянии многие годы, оставаясь в останках животных. В определенных условиях (наличие большого количества органических веществ и глюкозы) они восстанавливают жизнедеятельность и начинают активно размножаться.
В организме человека споры попадают в клетки-макрофаги, проникают в лимфатические узлы, где начинают активно размножаться, распространяясь с током крови.
Палочка выделяет в кровь зараженного человека несколько видов токсинов, которые различаются по степени воздействия на организм человека. Это:
- протеиновый комплекс, содержащий антиген;
- отечный токсин;
- летальный.
С помощью антигена палочка связывается с клетками и обеспечивает контакт с их ядром. Это провоцирует возникновение отечного токсина и формирование массивного отека.
Летальный токсин провоцирует массовый выброс цитокинов клетками, что вызывает мгновенную смерть организма – это является основной причиной гибели людей после инфицирования.
В обычной форме «угольная палочка» имеет такие же показатели устойчивости к внешней среде, как и обычные бактерии – гибнет при нагревании до температуры 80 градусов Цельсия через 10 минут, в погибших организмах сохраняется до недели.
Сформированные споры выдерживают прямые солнечные лучи не менее 20 суток, 60-ти минутное кипячение, погибают при стерилизации в автоклаве через 10 минут.
Высочайшая вирулентность и способность палочек язвы выживать в неблагоприятных условиях обосновали ее выбор в качестве основы для выработки биологического оружия, которое активно разрабатывалось в СССР. С этими разработками связывают необъяснимый случай эпидемии болезни в 1979 году на Урале, где язва, по официальным данным, убила 40 человек, по неофициальным – 100.
В 2001 году рассылаемая террористами в США бацилла сибирской язвы в конвертах по почте, вызвала смерть нескольких человек (всего почту со смертоносным содержимым вскрыли более 20 получателей).
Последние случаи заболевания зафиксированы в 2019 году в РФ.
Как происходит заражение
Источники инфекции – больные сибирской язвой животные или их трупы. Трупы животных наиболее опасны, так как в результате падежа инфицированного скота пастбища, водоемы и места содержания животных на десятки лет становятся активными очагами инфекции. Также очагами заражения сибирской язвой в подавляющем большинстве случаев становятся старые, плохо огороженные и никем не охраняемые скотомогильники, где в почве и траве десятилетиями живут споры этой болезни.
Животные при контакте с почвой, на водопое или при поедании зараженной травы заболевают сибирской язвой. А сено, собранное в неблагополучных местностях, может стать причиной заражения животных даже в зимнее время.
Человек заражается от животных через контакт с шерстью и шкурой, при разделке туш, оказании ветеринарной помощи и при употреблении в пищу инфицированных мясных продуктов. Возможно заражение через укусы слепней и воздушно-пылевым путем. Восприимчивость человека к сибирской язве при этом не зависит от возрастных, половых и других физиологических особенностей организма, она связана с путями заражения и величиной инфицирующей дозы.
Инкубационный период
Как правило, инкубационный период инфекции – несколько дней, но он может удлиняться от 8 до 14 дней и сокращаться до нескольких часов.
Симптомы заболевания
Симптомы сибирской язвы зависят от формы заболевания: кожной или генерализованной, проявляющейся как легочная, кишечная и септическая патологии.
Кожная форма
В такой форме патология диагностируется в 9 случаях из 10 диагностированных случаев. Вызывается тем, что возбудитель проникает сквозь царапины и микротрещины на коже, поэтому первые проявления заболевания появляются на руках и лице, реже – в зоне шеи, корпуса и ног. Сибирская язва в этой форме имеет инкубационный период от 48 часов до 6 дней.
Обычно на кожных покровах формируется один карбункул, но при тяжелых случаях их может быть несколько десятков. Возникновение карбункула на шее и лице опасно блокированием верхних дыхательных путей, что может привести к удушью и смерти.
Сибирская язва в кожной форме начинает проявляться через 48 часов после инфицирования, в некоторых случаях – через неделю. Она может развиваться в следующих клинических формах:
- карбункулезной, которая имеет наибольшее распространение;
- эдематозной, более редкой, чем карбункулезная форма, но более тяжелой;
- буллезной, при которой на месте проникновения инфекции образуются папулы;
- эризипелоидной.
Кожная форма сибирской язвы провоцирует багровое пятно величиной с мелкую монету в зоне проникновения инфекции, не вызывающее никаких болезненных проявлений. Через небольшое время оно трансформируется в узел алого цвета, формирование которого сопровождается зудом и жжением.
Все последующее время образование на теле продолжает расти, и через 48 часов на месте внедрения инфекции формируется узел, из которого начинает выделяться сукровица. Зуд и боль становятся нестерпимыми.
Через несколько часов пузырь вследствие расчесов начинает лопаться, открывая язву с темным плотным дном и отекшим ободком вокруг. Дно язвы расширяется за счет некроза и постепенно расширяется, образуя плотную корку.
По мере развития поражения вокруг главного карбункула формируются пузырьки, которые начинают разрастаться, сливаться между собой и лопаться, формируя струп до 30 мм в диаметре (в особо тяжелых случаях – до 10 сантиметров). Образование имеет круглую форму с увеличенным, красным, воспаленным краем, возвышающимся над уровнем кожи.
Эдематозная язва отличается формированием отека в месте инфицирования. Затем отек трансформируется в большой, типичный карбункул, с глубоким некрозным дном. Болезнь фиксируется редко, имеет более мучительное течение, чем карбункулезная.
При буллезной форме патологии в месте внедрения патологии формируется пятно, из которого затем формируются множественные пузыри большого диаметра с кровянистой жидкостью внутри. Через 10-15 дней они лопают и формируются массивные множественные язвы с плотным черным дном из отмерших тканей.
Эризипелоидная язва отличается возникновением нескольких слитых между собой пузырьков с желтоватым серозным содержимым. Некоторое время они увеличиваются в размерах, затем вскрываются. На месте язв формируется твердый темный струп. Сибирская язва в такой клинике встречается достаточно редко, протекает намного легче, чем остальные формы заболевания.
Патология протекает в легкой или тяжелой форме. Легкое протекание болезни встречается в 8 случаях из 10. Сибирская язва в этой форме имеет следующие симптомы:
- состояние больного обычное;
- температура не превышает 37-38 градусов Цельсия и держится до 6 дней — на протяжении инкубационного периода;
- у больного наблюдается умеренно выраженная интоксикация;
- при своевременном лечении у больно на протяжении 2 недель происходи т формирование струпа;
- в последующие 14 дней происходит отторжение корки и заживление поражения;
- полное заживление характеризуется формированием плотного рубца.
Тяжелая форма патологии встречается в 2 случаях из 10. У больного отмечается:
- сильное повышение температуры тела до 40 градусов Цельсия;
- головные боли, головокружения, сильная слабость;
- тошнота, рвота;
- в месте проникновения инфекции отмечается боль и зуд;
- до 6-12 дня формируется струп с темной коркой;
- до 28 дня проходит очищение кожи от струпа и формирование рубца (или рубцов) на месте проникновения инфекции.
Тяжелая форма патологии может сопровождаться возникновением сепсиса, который может привести к смерти больного.
Легочная форма
Симптомы сибирской язвы в такой форме изначально имеют стертые, неопределенные формы. Первые проявления напоминают развитие бронхита или пневмонии. Основными жалобами больных являются:
- температура тела до 40 градусов Цельсия;
- боль в мышцах;
- ринит;
- кашель;
- слабость;
- боли при дыхании.
Инкубационный период сибирской язвы в легочной форме – до 24 часов, симптомы стремительно утяжеляются на протяжении 48 часов.
Во второй стадии заболевания:
- сохраняется высокая температура тела;
- появляется лихорадка;
- нарастает интоксикация, что может проявится спутанным сознанием, судорогами;
- появляется частое, неглубокое дыхание;
- начинается одышка, кожа начинает синеть;
- боли в груди усиливаются до невыносимых;
- появляется сильный кашель с выделением пенистой мокроты, в которых затем появляются следы крови;
- начинается увеличение лимфатических узлов, что часто провоцирует зажим трахеи и удушье.
Легочная(ингаляционная) форма сибирской язвы, или пастушья болезнь приводит к смерти на протяжении 48 -72 часов. Летальный исход может быть спровоцирован осложнениями:
- острой сердечно-сосудистой недостаточностью;
- отеком легких.
Эта особенность развития легочной формы болезни использована при разработке биологического оружия, рассчитанного на то, что человек будет вдыхать споры.
Кишечная форма
Эта клиническая форма патологии встречается исключительно редко. Отличается исключительной тяжестью протекания. Инкубационный период занимает от 48 часов до 5 дней после инфицирования.
Больной жалуется на:
- общую слабость;
- тошноту и неукротимую рвоту с желчью;
- сильные боли в животе;
- отсутствие аппетита;
- понос с кровью;
- увеличение размеров живота;
- язвы на слизистых рта и боль при глотании;
- карбункулы в глотке;
- увеличение лимфатических узлов;
- повышение температуры до 40 градусов Цельсия;
- сильную головную боль и головокружение.
Заболевание провоцирует резкое увеличение лимфатических узлов в области шеи и челюсти. Визуально слизистые становятся синюшными, сосуды в глазах (на склерах) становятся красного цвета.
Совокупность поражений ротоглотки и увеличения лимфатических узлов блокирует больному возможность глотать, провоцируют массивные кровотечения изо рта. Зараженный человек тяжело дышит, сдавление дыхательных путей может вызвать удушение. Смерть вследствие нарастания симптомов может наступить очень быстро.
Септическая форма
Встречается редко, может формироваться как осложнение критического течения различных клинических форм патологии. При этой форме сибирской язвы патогенез формируется проникновением Bacillus anthracis в кровеносное русло, множественное поражение всех основных органов тела человека.
Множественное поражение организма крайне токсичной бактерией вызывает инфекционный шок.
Основными проявлениями болезни будут:
- лихорадка и стремительно повышающаяся температура до 41 градуса;
- затрудненное дыхание;
- частое неглубокое дыхание;
- сильные боли в животе и грудной клетке;
- неукротимый кашель с выделением пенистой мокроты;
- понос с кровью;
Стремительное развитие патологии быстро заканчивается смертью больного.
Своевременное распознавание заболевания и его клинической формы крайне важно для оценки состояния больного и определения дальнейшего лечения.
Механизм развития заболевания
При попадании через повреждённую кожу, дыхательный или пищеварительный тракт возбудитель захватывается клетками крови и переносится в регионарные лимфатические узлы. В узлах споры прорастают в вегетативные клетки, способные вырабатывать экзотоксины. При неспособности системы иммунитета сдерживать инфекцию на уровне лимфатических узлов, происходит ее прорыв в кровяное русло. В большинстве случаев это приводит к развитию инфекционно-токсического шока. В сосудах наступает полнокровие, тромбоз, жидкая часть крови переходит в ткани, в органах вследствие тромбоза питающих их сосудов образуются участки некроза (разрушения). Развивается полиорганная недостаточность, организм не в состоянии справиться с инфекцией, наступает смерть.
Методы диагностики
Диагностика сибирской язвы сочетает:
- сбор анамнеза с сопоставлением эпидемиологических данных;
- оценку симптомов, которые характеризуют клинические формы сибирской язвы;
- проведение лабораторных исследований биологических жидкостей.
Важным является дифференциальная диагностика с заболеваниями, вызывающими подобные карбункулам образования:
- бубонной чумой;
- карбункулами, вызванными воспалениями нескольких, расположенных рядом, волосяных луковиц;
- сифилисом в первой стадии;
- рожистым воспалением.
При прочих формах язвы дифференцируется;
- воспаление легких;
- туляремия;
- легочная чума;
- дизентерия.
Отличительной особенностью карбункула, вызванного бациллой язвы, является его безболезненность – больной не чувствует никаких болезненных симптомов, даже если болячку прокалывают или травмируют иным образом.
При сборе эпидемиологического анамнеза врач выясняет возможность контактов пациента с зараженным мясом или трупами животных.
Для всех проявлений язвы характерны изменения в формуле крови:
- увеличение скорости оседания эритроцитов;
- снижение уровня лейкоцитов;
- рост числа лимфоцитов.
Для проведения лабораторной диагностики забираются для исследования и посева:
- жидкость, отделяемая из пузырьков, карбункулов или язв;
- моча и фекалии;
- мокрота, выделяемая при кашле;
- кровь.
Для сопоставления забираются для исследования образцы:
- почвы;
- воды;
- мяса животных;
- шерсть и кусочки шкур;
- прочее.
При диагностировании сибирской язвы и подтверждения возбудителя используют бактериологический и бактериоскопический анализ — выращивание и изучение бацилл. Для проверки сильнозагрязненного материала используют лабораторных мышей и крыс. При воздействии на них угольной палочки они погибают в течение 24 часов, в месте проникновения инфекционного агента образуется язва.
Для исследования проб, из которых трудно выделить возбудителя (шерсть, волосы) применяется реакция Асколи.
Дополнительно назначаются:
- исследование грудной клетки (КТ) при подозрении на легочную форму болезни;
- пункцию в случае подозрений на поражения ЦНС.
Для получения корректного результата необходимо:
- все материалы для исследования забираются до начала лечения антибиотиками;
- получение необходимого материала проводится в условиях полной стерильности;
- для исследования следует забирать достаточное количество материала;
- для сохранности полученные образцы должны храниться в специальной среде и контейнерах.
На основании диагностики назначается лечение сибирской язвы. Его цель – уничтожение токсина и бациллы, помощь организму в восстановлении после болезни.
Диагностика заболевания
Всем больным проводится общий анализ крови, общий анализ мочи, биохимический анализ крови, электрокардиограмма.
В зависимости от клинической симптоматики, лабораторные исследования дополняются выполнением обзорной рентгенографии органов брюшной полости, грудной клетки, при необходимости выполняется УЗИ, люмбальная, плевральная пункции, КТ, МРТ. Основу специфической диагностики возбудителя составляют бактериоскопический, бактериологический методы, ПЦР, ИФА.
Для исследования берут отделяемое язв, кровь пациента, мокроту, рвотные массы, засевают на питательные среды. При микроскопии и окраске по Граму находят характерные крупные неподвижные грамположительные палочки, расположенные друг за другом в цепочку с общей капсулой. На питательных средах колонии бактерий дают характерный рост.
Методом ПЦР определяют наличие ДНК, а ИФА – специфических антител против возбудителя (Ig M, Ig G). Также возможна постановка реакции термпреципитации по Асколи для обнаружения антигенов сибирской язвы.
Существует такой метод как биологическая проба. Суть его заключается в том, что лабораторных животных (мышей, крыс) заражают отделяемым от больного. Животные погибают. Из отделяемого, полученного от животных (экссудат из брюшной полости), делают мазки и далее при микроскопии обнаруживают чистую культуру возбудителя.
В общем анализе крови обнаруживается увеличение общего количества лейкоцитов за счет палочкоядерных нейтрофилов, увеличение количества лимфоцитов, ускорение СОЭ. На ЭКГ появление синусовой тахикардии, нарушений ритма и проводимости. При поражении лёгких на обзорной рентгенограмме органов грудной клетки выявляют наличие инфильтратов, выпота в плевральной полости.
С целью диагностики возможна постановка кожной аллергической пробы с антраксином (сибиреязвенным аллергеном). У большинства пациентов она положительна либо с первых дней болезни, либо к концу седьмых суток. Для быстрой диагностики определяют чувствительность выделенной культуры к специфическому бактериофагу.
Лечение
От быстроты определения заболевания и своевременности предоставленной помощи зависит жизнь инфицированного человека – без лечения человека летальный исход обеспечен в 100 % случаев при легочной и септической форме болезни, 50% — при кишечной, 20% -при кожной.
Лечение сибирской язвы комплексное и включает применение антибиотиков и иммуноглобулина. Антибиотик подбирается в соответствии с формой заболевания:
- при легочной форме патологии используют Ципрофлоксацин в дозировке 500 мг. (таблетки или капсулы); может применяться Доксициклин по 100 мг в течение 2 месяцев; при чувствительности к препаратам этих групп используют Амоксициллин в дозировании 500 мг на протяжении 60 дней; вне зависимости от контакта применяют вакцину.
- при кожной форме язвы используется та же схема, дополнительного лечения требует собственно язва, которая будет прогрессировать разрастанием струпа;
- дополнительно при всех формах могут использоваться те же антибиотики внутривенно совместно с Меропинемом; Рифампином; Ванкомицином; Кларитромицином.
При сибирской язве для лечения могут использоваться:
- переливание крови или плазмы, вливание лекарств;
- аппараты искусственной вентиляции легких;
- средства для искусственного очищения крови.
Не рекомендуется лечение одним антибиотиком с целью профилактики резистентности к возбудителю, хотя клинически эта способность не доказана.
Отрицать возможность выведения особо устойчивых штаммов нерационально – вероятнее всего, военные биологи разработали такие образцы, но клинически они себя еще не проявили.
Захоронение погибших
Трупы людей, умерших от сибирской язвы, не подвергаются вскрытию. Только в случае крайней необходимости вскрытие проводит врач со строжайшей последующей дезинфекцией помещения и всех предметов, включая халаты, перчатки, обувь и т.д. Захоронения умерших от сибирской язвы разрешены на обычном кладбище, но всегда принимаются особые меры. В случаях, если труп не вскрывали, его плотно заворачивают в полиэтиленовую плёнку и только потом укладывают в гроб. При захоронении трупа, подвергшегося вскрытию, принимаются дополнительные меры – например, под полиэтиленовую плёнку на дно гроба насыпают слой сухой хлорной извести.
Профилактика сибирской язвы
Для лиц, имеющих высокую степень риска заразиться болезнью во время профессиональной деятельности, применяется вакцинирование. Это:
- военные;
- ветеринарные врачи;
- сотрудники текстильных предприятий по переработке импортируемой шерсти;
- лаборанты СЭС.
Современные вакцины требуют повторного введения для создания стойкого иммунитета. Не исключены побочные эффекты после введения препарата. Сейчас применяется живая вакцина, которая готовится из определенного штамма язвы, профилактика которой вакцинированием – единственное эффективное средство против заражения.
Профилактические мероприятия
Предупреждение распространения данной патологии заключаются в воздействии на источник и механизм передачи. Особому учету подлежат точки, в которых ранее регистрировались вспышки заболевания (фермы, урочища и др.). Специалистами осуществляется наблюдение за заболеваемостью среди животных. Каждый случай расследуется с установлением причин и проведением комплекса мер по профилактике.
Заболевшего человека госпитализируют. Для ухода за ним выделяют медицинскую сестру или санитарку. При кожной форме пациента выписывают после того, как на месте язвенного дефекта образуется рубец. Людей, которые умерли от данного инфекционного заболевания, не вскрывают.
Родственников и заболевшего человека не разобщают. За близким окружением больного осуществляется наблюдение до полного его выздоровления. Если люди контактировали с материалом, обсемененным спорами, то показана экстренная профилактика.
Краткие факты об истории заболевания
Часть исследователей утверждают, что сибирская язва описана в Библии как пятая и шестая Казни Египетские.
Впервые бациллу сибирской язвы выделили французы Давен и Рейе, в конце 18 века она была впервые выделена, как чистая культура. Идея использовать живую вакцину для профилактики патологии принадлежит Пастеру, которую создал ветеринар Иван Ланге. Сейчас количество заражений в России не превышает 50 в год.
Активные работы над бациллой сибирки для создания биологического оружия начались после Первой мировой войны одновременно в разных странах. Для испытаний промежуточных образцов использовались изолированные территории.
Наиболее известен остров сибирской язвы Грюинард. Испытания проводила лаборатория Портон Даун по личному распоряжению Уинстона Черчилля на овцах. Тайну успешно проведенного эксперимента удавалось сохранять много лет, пока в 1981 году боевая террористическая группировка Dark Harvest Commando не отправила письма с зараженным грунтом с острова в Центр химической защиты Великобритании и представителям съезда консерваторов в Блэкпуле, что привело к гибели нескольких человек.
Меры, принятые Великобританией, были беспрецедентными – с острова удалили весь верхний шар почвы, на оставшийся грунт вылили тонны формалина. С 1990 года остров считается безопасным.
СССР вел работы по созданию бактериологического оружия с момента своего создания в 20- х годах прошлого века. Русским островом смерти стал остров Возрождения на Арале, где эксперименты проводились на обезьянах, коликах и заключенных. С развалом СССР эксперименты были свернуты, готовое оружие Антракс-836 – частично уничтожено.
Патогенез
Входными воротами для возбудителя являются:
- поврежденная даже незначительно кожа (самый распространенный способ);
- слизистые оболочки органов дыхания;
- желудочно-кишечный тракт.
Бактерия проникает в ткани и в месте проникновения выделяет особое вещество – бактериальный экзотоксин. На этом месте возникает воспалительный очаг, заметный отек и омертвление (некроз) окружающих тканей. В дальнейшем появляется карбункул, в центре которого наблюдаются омертвевшие ткани. Тем временем возбудитель перемещается по лимфатической системе в ближайшие лимфоузлы, вызывая их воспаление. Сибирская язва при кожной форме редко сопровождается сепсисом. Заражение крови возможно, если путь – воздушно-капельный.
Проникая в организм человека, бактерия сибирской язвы выделяет опасное вещество экзотоксин, который вызывает омертвление тканей
Профилактика
Профилактика заболевания включает в себя проведение таких мер:
- вакцинация людей из группы риска;
- вакцинация животных;
- контроль за домашними животными;
- контроль перевозки и хранения мясных продуктов;
- раннее выявление больных и их своевременная госпитализация (с целью профилактики распространения недуга также изолируются люди, находившиеся в тесном контакте с пациентом);
- изоляция носителей;
- трупы инфицированных животных сжигаются.
Эпидемиология
В местах своего эндемического распространения пендинская язва обнаруживает явную зависимость от времени года. Именно первые случаи появляются осенью, затем число их всё возрастает от сентября до ноября, после чего заболевания начинают встречаться реже, и в январе или феврале прекращаются. Повсюду учащение случаев болезни совпадает с периодом дождей. Болезнь наблюдается одинаково у стариков и детей, у мужчин и женщин, туземцев и иностранцев, последние обнаруживают даже ещё несколько большую склонность к заболеванию.
Случаи заноса пендинской язвы в местности, где она обычно не встречается, наблюдаются очень редко и никогда не вызывали эндемического распространения.
Переносчиками болезни являются москиты Phlebotomus sergenti, Phlebotomus papatasii и др. Источники заражения – больные люди, собаки, песчанки.
Проведение вакцинации
Сибирская язва , тяжелый, смертельно опасный недуг, который можно предупредить вакцинированием.
Современные виды вакцин:
- Инактивированная. Содержит ослабленного возбудителя, неспособного к размножению. Сегодня подобный препарат применяется крайне редко.
- Живая. Состоит из ослабленных спор, которые провоцируют легкое течение недуга без выраженной клиники. После выздоровления пациенты имеют стойкий, надежный, пожизненный иммунитет.
- Комбинированная вакцина, содержащая в себе компоненты инактивированной и живой вакцин.
Большинство стран применяют только живую и комбинированную вакцины. Характеристики живой вакцины:
- выпускается в сухом виде,
- накожный способ введения,
- двукратное введение,
- эффект наступает спустя две недели после манипуляции.
Комбинированная вакцина:
- бывает в сухом, жидком виде,
- вводится только подкожно,
- однократное введение,
- защита наступает через неделю после процедуры.
Контингент лиц, которым вакцинацию проводят обязательно:
- лаборанты, работающие со спорами язвы либо язвенными бактериями,
- ветеринары,
- лица, работающие на обработке шерсти и кожи животных,
- работники скотобоен,
- персонал мясокомбинатов.
Побочные эффекты вакцинации:
- лихорадка,
- болезненность в голове,
- недомогание,
- лимфопатия.
Противопоказания к проведению процедуры:
- обострение инфекций, воспалений,
- онкология,
- гематологические недуги,
- ВИЧ, СПИД,
- поражение кожи,
- детский возраст,
- беременность,
- лактация.
Клиническая картина
Первоначально на месте развития прыща замечается точечное кровоизлияние, окружённое узким красным ободком, а затем образуется воспалительный узелок, похожий на акне или фолликулит. Это первоначальное изменение может бесследно исчезнуть, или же появляется маленький узелок желтовато- или буровато-красного цвета, который постепенно увеличивается до размеров большого узла. В центре, на вершине узла иногда появляется пузырёк, гнойничок, или же начинается лёгкое шелушение, а затем плотная, крепко сидящая тёмно-бурая корка. По мере увеличения узла на периферии увеличивается и корка. Если удалить последнюю, то под ней находят совершенно круглую язву с крутыми краями, из которой при давлении выделяется гной. В ближайшем соседстве с первым узлом развиваются подобные же узелки, которые частью сливаются друг с другом так, что получается кругловатая или овальная бляшка, центральная часть которой состоит из продолговатой, покрытой коркой язвы, а периферическая часть из 6-10 небольших, соприкасающихся и частью сливающихся друг с другом инфильтратов бледно- или буровато-красного цвета. Эта бляшка очень характерна для пендинской язвы.
В окружности первичного инфильтрата видны простым глазом или в лупу очень мелкие милиарные гнойнички, которые вскрываются и превращаются в кратерообразные, кругловатые язвочки, покрывающиеся коркой. Вследствие увеличения по периферии эти маленькие язвочки сливаются друг с другом и с центральной язвой, так что получается глубокий, крупный, округлый или овальный инфильтрат с неправильной, круглой или овальной коркой в центре. Если снять корку, то замечается язва с крутыми, острыми, плотно инфильтрированными, светло- или буровато-красными краями и розовато-красным дном из стекловидных, красноватых грануляций, которая отделяет жидкий, похожий на сыворотку или кровянисто-окрашенный гной, отличается торпидным характером и является неболезненной. В этой стадии пендинская язва, не увеличиваясь особенно в размерах, остается месяцами; лишь редко она подвергается более быстрому распаду и принимает более злокачественное течение.
Просуществовав несколько месяцев, язва начинает очищаться, рубцуется с центра и заживает, оставляя после себя плотный, стягивающий рубец, окружённый пигментированной каймой. В редких случаях она протекает абортивно и инфильтрат рассасывается, не доходя до изъязвления.
Пендинская язва редко бывает одиночной, чаще появляется в нескольких экземплярах и даже в большом числе, одновременно или один за другим; она располагается почти исключительно на открытых частях тела, на лице, тыльной стороне кистей рук и ступней, на разгибательной поверхности предплечья и голени. На слизистых оболочках её никогда не бывает.
Иногда наблюдаются возвраты и вторичное заражение, но обыкновенно после однократно перенесенного заболевания остается определённая невосприимчивость к болезни.
Методы терапии
Борьба с рассматриваемым недугом носит комплексный и многоэтапный характер:
- постельный режим,
- рациональное питание,
- этиологическая терапия (курсовой прием антибиотиков пенициллинового и фторхинолонового ряда),
- введение противоязвенного иммуноглобулина (готовых антител),
- местная терапия кожной формы (применение антисептиков, стерильных повязок без хирургической обработки),
- инфузионное лечение , интенсивная дезинтоксикация (в тяжелых случаях с применением гормонотерапии).
Тяжелые формы недуга, развитие осложнений (инфекционно-токсический шок, отечность мозга, дыхательная недостаточность) , прямое показание для перевода пациента в реанимационное отделение. Антибактериальная терапия устраняет причину недуга. Возбудитель сибирской язвы чувствителен к пенициллинам. При непереносимости данного препарата назначают:
- тетрациклины,
- макролиды,
- фторхинолоны.
Эффективные антибиотики:
- Пенициллин , медикамент с широким спектром действия. Уничтожает бактерии, поскольку владеет бактерицидным эффектом. Препарат обычно вводят парентерально в дозе до 4 млн единиц. При осложненных септических формах суточную дозу увеличивают в 4-5 раз. Курс терапии , до 10 суток.
- Тетрациклин , медикамент широкого действия с бактериостатическим эффектом (останавливает рост и развитие бактерий). Его обычно употребляют до 6 раз в сутки на протяжении недели.
- Эритромицин , представитель макролидов. Оказывает сильное бактериостатическое действие на патогены. Назначается четырежды в сутки на протяжении недели.
- Ципрофлоксацин , препарат фторхинолонов. Владеет широким спектром действия, создавая бактерицидный эффект. Назначается парентерально капельно трижды в сутки на протяжении 2 недель.
- Левофлоксацин относят к фторхинолонам. Медикамент широкого действия, надежно уничтожающий все патогенные микробы. Вводится капельно дважды в сутки в течение 2 недель.
- Доксициклин , относится к тетрациклинам. Останавливает рост и развитие бактерий. В первые дни недуга препарат назначают четырежды в сутки, затем постепенно снижают частоту приема до 2 раз в день.
Гормональная терапия
Для общего укрепления, снижения лихорадки и интенсивности воспаления при тяжелом течении недуга показано применение глюкокортикостероидов. Зачастую назначают таблетированные формы Преднизолона, Дексаметазона в дозировке 90-120 мг в сутки. При септической сибирке их дозировка увеличивается в несколько раз.
Инфузионная терапия , это парентеральное введение жидких растворов. Подобная терапия нацелена на восполнение, поддержание объемов и состояния жидкостей организма. Она снимает интоксикационные проявления.
При сибирской язве назначают следующие группы растворов:
- коллоиды,
- кристаллоиды,
- гематологические препараты.
К коллоидным препаратам относят:
- Полиглюкин. Состоит из декстрана и физиологического раствора. Владеет значительным противошоковым действием, восполняет запасы жидкости при обезвоживании, потери плазмы либо крови. Дозировку медикамента зачастую подбирают индивидуально, в зависимости от сложности недуга и состояния больного.
- Реополиглюкин. Состоит из декстранов и раствора глюкозы. Быстро восполняет дефицит объема циркулирующей крови, улучшает кровоток в мелких сосудах, минимизирует риск тромбообразования. Вводят парентерально, капельно.
Кристалоидные препараты
В данную группу входит раствор хлорида натрия физиологический. Это изотонический раствор, позволяющий поддерживать стабильное осмотическое давление плазмы и внеклеточной жидкости. Используя данное средство, можно восполнить необходимый уровень натрия и хлора при потерях плазмы и крови.
Раствор Рингера , комплексное средство, включающее натрий, хлор, калий и кальций. Его часто принимают при сильных потерях плазмы, межклеточной жидкости. Максимальная суточная доза медикамента иногда составляет до 3 литров.
Раствор глюкозы , это гипотонический раствор с декстрозой. Успешно используется для дезинтоксикации, восполнения объема жидкости в организме. Доказано влияние медикамента на сокращение сердца, метаболизм, окислительные процессы организма.
Гематологические препараты представлены в виде Альбумина. Свежезамороженная плазма состоит из факторов гемостаза, белков, углеводов, солей и жиров. Часто применяют при плазмопотерях, кровопотерях, значительных интоксикациях. Это главный источник иммуноглобулинов, поэтому перед введением обязательно выполняют пробу на групповую совместимость.
Альбумин , это препарат полноценного компонента крови. Поддерживает стабильность ее коллоидно-осмотического давления. При введении препарата достигается прирост ОЦК (жидкость притягивается и сохраняется в сосудах). Кроме того, альбумин поддерживает нормальную работу организма, предоставляя полноценное питание.
Использование иммуноглобулина
Данное средство , готовые антитела против возбудителя, полученные из плазмы вакцинированных лошадей. Это позволяет создать и сохранить иммунитет к возбудителю недуга. Доказано, лекарство губительно воздействует на палочку сибирки, имеет выраженное противотоксическое действие.
С его помощью возможно вылечить недуг, предупредив развитие патологии. При лечении язвы дозировка медикамента подбирается в зависимости от тяжести состояния пациента:
- при легкой форме сибирской язвы применяют до 20 мл лекарства,
- при средней тяжести , до 40 мл,
- 60-80 мл препарата в сутки , при тяжелом недуге.
Иммуноглобулин вводят парентерально в верхнюю часть ягодицы. Этот белковый препарат может спровоцировать аллергию. Поэтому перед терапией обязательно проводят пробу на чувствительность к лошадиному белку. Небольшое количество препарата (в разведенном состоянии) вводят внутрикожно. Через 30 минут оценивается реакция. Небольшая кожная реакция (папула до 0,9 см) указывает на возможность проведения процедуры.
Положительная проба на медикамент (папула более 1 см в диаметре) , прямое противопоказание к процедуре. Но в особо тяжелых случаях его все же вводят, но после строгого введения глюкокортикоидов. Иммуноглобулин , не панацея от заболевания. Хорошие результаты можно получить, используя средство вместе с антибиотиками.
Для срочной профилактики сибирской язвы иммуноглобулин назначается по следующей схеме:
- взрослым , 20 мл,
- подросткам , 12 мл,
- деткам до 14 лет , 8 мл.
Профилактически препарат вводят единожды. Показания к проведению экстренной иммунизации:
- контакт с больным животным,
- контакт с материалом либо изделием, содержащим споры сибирки,
- человек разделывал тушу больного животного,
- употребление зараженного мяса.
Местное использование мазей
В медицине не существует единого мнения о надобности местной терапии. Некоторые специалисты считают, что обработка карбункулов и высыпаний может вызвать генерализацию процесса, другие , настаивают на необходимости обработки язв кожи.
Некоторые популярные средства от карбункулов язвенной природы:
- Антисептики применяются для промывания пустул, язв. Зачастую используют Хлоргексидин, Мирамистин, Декасан, Фурацилин. Манипуляции угнетают бактерии, препятствуют присоединению сопутствующей инфекции. Важно проводить обработку трижды в сутки.
- Антибактериальные мази применяются для накладывания повязок с антибиотиком. Чаще всего используют Пенициллиновую мазь, Левомеколь, Гентамициновую мазь, Эритромициновую мазь.
- Глюкокортикостероиды борются с зудом, отечностью, болезненностью. Зачастую назначают комбинированные препараты антибиотика и гормона: Тримистин, «Пимафукорт.
- Регенерирующие мази , препараты, ускоряющие репаративные процессы и восстановление кожи. Зачастую используют Пантенол, Бепантен, Судокрем.
Гистологические изменения
На срезах из молодых, не изъязвившихся ещё узлов, при окраске по Гимзе и гематоксилином по Ван Гизону, различают несколько слоёв. Под эпидермисом расположена грануляционная ткань, которая содержит многочисленные плазматические клетки, круглые клетки, немного лейкоцитов, эозинофильные и тучные клетки и состоит в общем из 3 слоёв, которые хорошо различаются при слабом увеличении, при сильном же увеличении переходят друг в друга без резких границ. Если назвать эпидермис первым слоем, то под ним лежит второй слой, состоящий из расширенных сосочков, в которых находятся большие или меньшие скопления макрофагов, содержащих паразиты. В третьем слое находится грануляционная ткань, которая книзу переходит в четвёртый слой, состоящий из богатой клетками грануляционной ткани с узелками, содержащими гигантские клетки.
Эпидермис частью нормален, частью истончен настолько, что состоит только из немногих слоёв клеток. Мальпигиев слой сохранён, местами уплощён и истончён расширенными сосочками и напирающими снизу клеточными массами. Волосы отсутствуют, потовые железы имеются лишь в очень скудном количестве. Между клетками эпидермиса встречаются в небольшом количестве лейкоциты. Клетки Мальпигиева слоя оказываются часто разбухшими и содержат вакуоли. Нередко наблюдается пролиферация эпителия, который в форме тонких стержней и ветвящихся тяжей проникает в третий и даже четвёртый слой. Сосочки частью лишь инфильтрированы мелкими клетками, частью же они расширены, объёмисты, пронизаны плазматическими клетками и макрофагами. Последние – крупные, одноядерные клетки, которые густо набиты вышеописанными паразитами. Они имеют круглую, овальную, многогранную или неправильную форму и снабжены отростками; протоплазма их зерниста, содержит много мелких вакуоль, либо одну или несколько больших вакуоль. Ядро круглое, овальное или слегка изогнутое, с резкими очертаниями, ясно выраженными ядерными тельцами и мелкими зёрнышками. Эти макрофаги происходят из клеток, которые расположены среди них в различном количестве и по своему положению и внешнему виду представляют увеличенные соединительнотканные клетки или эндотелиальные клетки лимфатических сосудов. Клетки эти имеют такое же крупное ядро, как и макрофаги, их протоплазма увеличивается в массе, приобретает зернистый или вакуолярный характер и ещё сильнее набухает после внедрения паразитов. Эти клетки, макрофаги и переходные формы, лежат друг возле друга, часто по несколько штук, в щелях соединительной ткани. Макрофаги совершенно схожи с крупными клетками, находимыми в печени и селезёнке при кала-азар. В протоплазме макрофагов находятся protozoa, то в малом, то в очень большом количестве.
В 3-м слое имеются в изобилии новообразованные сосуды, инфильтрация круглыми и плазматическими клетками и единичные или расположенные небольшими группами макрофаги со скудным количеством паразитов. Кроме того в нем находятся инфильтраты в виде узелков, состоящие из круглых и эпителиоидных клеток и содержащие в центре гигантскую клетку с многочисленными, расположенными по краям овальными ядрами и мелкозернистой протоплазмой, которая даёт отростки между окружающими клетками.
Наконец в 4-м слое находятся круглые и плазматические клетки, а между ними фибробласты и тонкие волокна, указывающие на начинающееся заживление, которое, как и рубцевание, идёт от основания и с краёв по направлению к поверхности. Эластические волокна погибают в инфильтрате и сохраняются лишь в нормальной ткани кожи.
Диагностика и лечение
Диагноз может быть поставлен, помимо клинической картины, и на основании присутствия паразитов. В этом отношении следует заметить, что в язве и в отделении ее leishmania встречается лишь в скудном количестве. Лучшие результаты получаются при произведении уколов в еще неизъязвившиеся прыщи: в крови, вытекающей из таких уколов, находится весьма большое количество паразитов.
Лечение пендинской язвы осуществляется при помощи мономицина, а также солюсурмина, глюкантима, метациклина, доксициклина, антималярийных препаратов.