Дифференциальная диагностика рака пищевода: морфологический метод
Для исследования плазмы берут кровь из вены, при этом необходимо соблюдать абсолютную стерильность.
Чтобы выполнить забор биологического материала, необходимо абсолютная стерильность. Пациента удобно усаживает, место укола иглы обрабатывают спиртовым раствором. На предплечье выше этого участка накладывается эластичный жгут. Пациента просят держать руку в кулаке несколько раз. Затем выполняется инъекция, после чего жгут ослабляется. Шприц поступает венозная кровь. После процедуры полученную массу транспортируют специальным консервантом в индивидуальных пробирках.
Люди, находящиеся в группе риска, в обязательном порядке должны проходить ежегодное плановое обследование (скрининг). Именно он позволяет своевременно выявить первые признаки рака пищевода.
Ранняя диагностика недуга заключается в проведении эзофагоскопии с биопсией. Эти методы дают специалисту возможность выявить у людей, находящихся в группе риска, начальные проявления онкологии пищеводного канала.
Массовое скрининговое обследование применяют у тех категорий населения, на жизнь которых оказывают непосредственное влияние негативные факторы, способные спровоцировать развитие патологического состояния:
- лица, имеющие генетическую предрасположенность. Наследственный фактор играет существенную роль, если в анамнезе кровных родственников человека имелись случаи любого ракового поражения;
- люди, у которых в различных тканевых структурах и внутренних органах диагностировано наличие доброкачественных опухолей, считающихся потенциальными предраковыми патологиями;
- пациенты с пищеводом Барретта или не заживающими длительное время язвами диабетического, лучевого или трофического характера;
- любители спиртных напитков любой крепости, а также злостные курильщики.
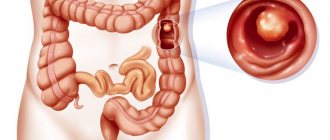
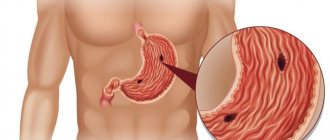
Как любая другая опухоль, новообразование, развивающееся на стенках пищеводного канала, можно назвать озлокачествившимся только после того, как наличие мутировавших клеток будет подтверждено результатами биопсии. Основными задачами диагностических исследований в этом случае является подтверждение диагноза, непосредственно связанное с выявлением опухоли и оценкой распространенности злокачественного процесса.
Диагностика рака пищевода проводится с применением следующих основных методов, играющих для правильной постановки диагноза наибольшее значение:
- Рентгенография (обычная и контрастная).
- Эзофагоскопия (эндоскопическое исследование) с биопсией.
- Лапароскопические и торакоскопические малоинвазивные вмешательства.
- Цитология смывов, отпечатков и мазков со слизистой пищеводного канала.
Благодаря данным диагностическим исследованиям специалистами выявляется классификация опухолевого процесса, его локализация, степень развития, а также наличие процесса метастазирования.
Исследования, проводимые на поздних стадиях, предусматривают выявление аномальных клеточных структур в другие органы. Метастазы при раке пищевода, чаще всего, прорастают в лимфоузлы, находящиеся непосредственно в средостении. При отдаленном метастазировании в 20% случаев поражается печень, 10% — лёгкие, а также нередко отмечается появление метастазов в головном мозге и костных структурах.
Для их выявления применяются следующие диагностические мероприятия:
- КТ и МРТ позволяет выявить прорастание аномальных клеточных структур в лёгкие, а также крупные кровеносные сосуды и лимфоузлы грудной клетки.
- Бронхоскопия. Данная процедура применяется для обнаружения метастаз в дыхательной системе.
- Медиастиноскопическое исследование. Оно проводится с помощью эндоскопа и позволяет обнаружить начавшееся метастазирование околопищеводного пространства.
- Обзорная рентгенография проводится для комплексного обследования органов грудной клетки.
- УЗИ выявляет метастазы в печени.
Диагностика рака пищевода, проводимая для выявления его метастазирования у женщин, предусматривает обязательный осмотр гинеколога. Только врач этой специализации способен подтвердить или исключить наличие у представительниц прекрасного пола метастатического поражения половой системы.
Злокачественное новообразование, развивающееся в пищеводном канале, достаточно легко, из-за сходных клинических проявлений, спутать с кардиоспазмом, ахалазией, язвенным эзофагитом, дивертикулами. Чтобы поставить правильный диагноз, при подозрении на это патологическое состояние в обязательном порядке проводится дифференциальная диагностика рака пищевода. Ведущим в разграничении карциномы пищеводного канала с другими заболеваниями ЖКТ является морфологический метод.
Для исследования на наличие онкомаркеров-гликопротеинов нужна кровь, сдавать которую следует с утра и строго натощак. То есть последний прием пищи должен быть не менее, чем за 8 часов до взятия пробы. Нежелательно также пить накануне вечером сладкие напитки и принимать один из витаминов В-группы – В7. Последний искажает результат анализа на выявление антигена СА 72-4.
Запрещено принимать спиртные напитки (минимум за 48 часов до исследования). За сутки до диагностики необходимо избегать тяжелых физических нагрузок. Перед сдачей крови (за час), следует воздержаться от курения.
Фермент Tu М2-РК для лабораторных исследований выделяется из фекалий, поэтому к данному анализу на онкомаркеры при раке кишечника тоже нужно подготовиться. Небольшое количество (около столовой ложки по объему) каловых масс помещается в специальный стерильный контейнер и доставляется в лабораторию. Следует учитывать, что для дефекации категорически нельзя использовать слабительные препараты или клизму – материал должен быть получен естественным путем.
Сроки выполнения анализов на разные онкомаркеры на рак прямой кишки отличаются:
- результаты по антигенам СА 19-9, СА 242 и РЭА будут готовы уже через сутки;
- для обнаружения гликопротеина СА 72-4 потребуется от 3 до 7 дней;
- исследования кала длятся неделю.
Выданные в лаборатории заключения дают возможность расшифровать информацию о результатах.
Интерпретация результатов
Антигены пищеварительного тракта являются высокомолекулярными соединениями, поступающими в биожидкости человеческого тела из мутировавших клеток органов ЖКТ либо нормальных клеток, оказавшихся под воздействием разрастающейся по соседству опухоли. Как уже упоминалось, о поражении определенного отдела ЖКТ нередко говорит определенный тип белка.
Нередко первые антигены желудка и кишечника обнаруживают в плазме венозной крови, а заключающий, Tu M2-PK, получают из копрограммы. Предварительный диагноз доктор ставит при такой картине: существенное повышение нормальных показателей СА 242 и Tu M2-PK, возросшая концентрация веществ CYFRA21-1, РЭА, СА 72-4, СА 19-9, а также присутствие СА 125 (необязательно). Однако чтобы достоверно подтвердить диагноз, всегда требуется дальнейшее всестороннее обследование.
Как сдавать
Изучение онкомаркеров ЖКТ осуществляют с помощью крови, мочи и кала. Выбрать предстоит наиболее подходящий вариант. Если нет желания сдавать кровь, допустимо выбрать другую среду. В таком случае диагностический ряд маркеров окажется ниже. Самый распространённый метод – анализ крови. Для хорошего и точного значения следует ряд дней соблюдать диету, а в день процедуры прийти с голодным желудком, чтобы сдать кровь с правильным результатом.
Последний приём пищи выполняется не позднее, чем за 12 часов до предполагаемой сдачи. Необходимо помнить об этом правиле. Многие врачи рекомендуют не употреблять еду в течение ночи перед исследованием. За пару дней до назначенной даты откажитесь от сладких продуктов. Сок, сладкие газированные напитки и чай поставят под сомнение правильность теста.
Кровь непригодна для анализа, если человек употребляет витамины группы В. Это критически важно, если в тесте намечены маркеры типа 72-4. Лучше прекратить приём препарата за сутки до сдачи. В случае острой необходимости время сокращается до 8 часов.
Особенным считается изучение маркера Tu M2 PK. Для исследования биологической средой является анализ кала. Противопоказаны клизмы и употребление слабительных средств. Ввиду специфики результат определяется дольше, чем исследование на кровь. Время ожидания составляет 4 – 10 дней.
Выделяются ограничения в использовании метода онкомаркеров. Обследование взятой крови на неспецифические показатели даёт неправильные представления о структуре заболеваемости. Высокие значения отдельных показателей не обязательно указывают на опухолевидные разрастания. Онкомаркер на рак кишечника выделяют также при воспалительных и структурных изменениях органов, и они не связаны с распространением злокачественных новообразований.
Факторы и патологии, влияющие на показатели анализа
Расшифровка теста не специалистом должна быть исключена, так как количественные показатели специфических биомолекул могут возрастать и при зарождении доброкачественных формирований либо на фоне определенных воспалительных заболеваний. Зачастую онкомаркеры могут быть позитивными на фоне таких заболеваний:
- цирроз;
- холецистит;
- болезнь Крона;
- бронхит/пневмония;
- абсцесс толстой кишки;
- язвенная болезнь желудка;
- неспецифический язвенный колит.
Язвенная болезнь желудка может повлиять на результаты онкомаркеров ЖКТ
Если же говорить о специфическом маркере кишечника Tu M2-PK, то его концентрация вполне может быть повышенной у курильщиков и при бактериальном заражении органов ЖКТ.
Подготовка к исследованию
Для получения достоверных итогов теста на онкомаркеры ЖКТ, к нему следует правильно подготовиться. Подготовка к анализу не имеет какой-либо специфики и аналогична подготовительным мероприятиям предполагающим забор венозной крови. Доктора советуют придерживаться следующих требований:
- не употреблять алкоголь за 72 часа до теста;
- прекратить прием медикаментов за 24 часа до анализа (кроме остро необходимых, о которых известно доктору);
- за сутки до исследования нужно облегчить рацион, исключив из него острую, жирную и жареную пищу.
Применение столь несложных правил позволяет рассчитывать на точный результат. Однако какой бы правильной не была подготовке к тесту, это не застраховывает от вероятности ложноположительного результата, поскольку к возрастанию численности специфических белков могут вести самые разнообразные причины. Вот почему опытные специалисты во всех случаях настаивают на проведении повторного теста.
Проявление такого симптома, как постоянная боль в левом подреберье, является показателем к сдачи анализов на онкологические маркеры.
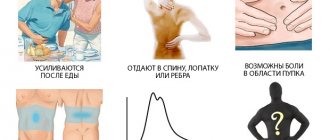
Анализ крови при раке поджелудочной железы выполняют, если у пациента присутствуют следующие клинические симптомы и признаки:
- Опоясывающая боль, преимущественно локализующаяся в левом подреберье, иррадиирующая в спину и грудину. Ее часто путают с приступами гастрита или стенокардии.
- Диспепсия. Последняя проявляется постоянной отрыжкой кислым, отсутствием аппетита и подташниванием.
- Жидкий стул. Очень часто в нем появляются пятна жира, который не преобразовался в желудочно-кишечном тракте.
- Наличие диффузности и анэхогенных включений в органе при ультразвуковом исследовании брюшной полости.
- Визуализация образования с помощью компьютерной или магнитно-резонансной томографии.
- Пальпация уплотнения в левом подреберье по срединной линии.
- Стремительное похудение при нормальном питании. Раковые клетки пожирают питательные вещества из употребляемой пищи.
- Увеличение живота за счет асцитического выпота.
- Увеличение лимфатических узлов. Чаще всего начинают пальпироваться подмышечные и забрюшинные лимфоузлы.
Рентгенография является наиболее простым, высокоэффективным и общедоступным методом диагностики, позволяющим выявить опухоль пищевода. Она даёт возможность рассматривать пищеводный канал в единстве с близлежащими к нему органами. Специалистами в клинической практике отмечается высокая физиологичность данного метода — с его помощью врач-диагност достаточно легко может проследить за выполнением пищеводным каналом пропульсивной (обеспечивающей продвижение пищи) функции.
Практикующие онкологи в своей медицинской деятельности опираются на следующие возможности рентгенографического исследования:
- выявление наличия в начальном органе ЖКТ опухолевого поражения, в большинстве случаев сопровождающегося изъязвлениями его поверхности и наличием свищевых ходов;
- обнаружение в одной из зон пищевода сужения его просвета и вышележащего супрастенотического (имеющего непосредственную зависимость от стеноза) расширения;
- определение места локализации (в зависимости от разделения пищеводного канала на сегменты), а также формы и размеров карциномы.
Диагностика рака пищевода не будет полной, если в ней отсутствуют лабораторные методы.
В первую очередь на наличие в пищеводном канале онкопроцесса указывают следующие показатели общего анализа крови:
- наличие железодефицитной анемии, всегда сопутствующей карциноме, подтверждается снижением уровня гемоглобина (у мужчин он не превышает 130г/л, а у женщин 120г/л);
- значительное увеличение скорости оседания эритроцитов (выше 20 мм/с для взрослых);
- снижение количественного показателя эозинофилов (лейкоцитов).
Для уточнения диагноза «онкология» в обязательном порядке берётся анализ крови на онкомаркеры. При раке пищевода наличие в кровотоке повышенного количества определённых белковых структур, характерных для злокачественных процессов, позволяет онкологу заподозрить развитие карциномы и назначить пациенту полноценную инструментальную диагностику.
Краткая характеристика онкологии поджелудочной железы
Рак поджелудочной железы возникает из ее ткани. Заболеваемость этой опухолью растет из года в год. Факторы риска – те же причины, которые ведут к воспалительным заболеваниям. Это употребление алкоголя, курение, переедание острого и жирного, сахарный диабет, цирроз печени, пренебрежение в лечении воспалений поджелудочной.
Опухоль выглядит как плотный, бугристый узел. Обыкновенно возникает в головке железы, реже в хвосте. Самая частая форма рака поджелудочной железы – аденокарцинома.
Важно. Метастазы разносятся сначала лимфогенным, а потом гематогенным путями. Зачастую поражаются почки, печень.
Рак поджелудочной железы чаще всего не проявляется никакими симптомами до конечной стадии. А после проявления симптомов, человек «сгорает» буквально за 1-2 месяца.
Также советуем просмотреть: Проведение и результаты УЗИ поджелудочной железы
Иногда могут появляться типичные симптомы злокачественной опухоли. Снижение аппетита, резкая потеря веса, слабость в теле, быстрая утомляемость.
Редко рак тела и хвоста поджелудочной железы может проявляться болями в области желудка, которые будут отдавать в область поясницы.
Позитронно-эмиссионная томография ПЭТ
Данный метод диагностического исследования, проводимый с помощью эндоскопа, позволяет изучить строение тканевых структур на глубине до 2 мм. Для его проведения используются полностью безопасные для организма световые лазерные волны. С их помощью возможно ещё на доклинических стадиях поставить точный диагноз.
Онкологами учитываются следующие показания к проведению ПЭТ-исследования:
- определение первичного места расположения мутировавших клеточных структур в пищеводном канале;
- выявление стадии развития опухолевого процесса;
- планирование предстоящего курса лучевой терапии и оценка её эффективности;
- своевременное обнаружение начала рецидивирования недуга.
Основным плюсом позитронно-эмиссионной томографии является отсутствие каких-либо побочных реакций. Данная процедура, не имеющая абсолютных противопоказаний, эффективно используется для проведения динамического наблюдения за пациентами любых возрастных категорий, как во время лечебного курса, так и после его завершения.
Показания к сдаче анализа
Основные показания для определения в крови онкомаркеров желудка:
- Возраст пациентов старше 40 лет.
- Жалобы на тяжесть, боли в эпигастральной области, отвращение к мясной пище.
- Неспецифические симптомы: резкое похудение, выраженная слабость, отсутствие аппетита.
- Рак желудка у близких родственников.
- Язвенная болезнь, опухоль, полипы желудка или другие заболевания желудочно кишечного тракта.
Лицам, имеющим наследственную предрасположенность к этой патологии, необходимо один раз в год делать фиброгастродуоденоскопию и сдавать кровь на онкомаркеры.
Органы желудочно-кишечного тракта
Пищеварительная система наиболее массивная в человеческом организме. Длина пищеварительного канала в теле взрослого мужчины достигает в среднем 10 метров. Развитие злокачественного процесса в любом отделе сопровождается схожими симптомами. Отсутствие стула в течение 4 дней, запоры, вздутие живота могут быть предвестниками многих видов рака. Для определения точной локализации следует разобраться в устройстве кишечного тракта.
Онкомаркеры при раке желудка в норме содержатся у каждого человека, как и другие их разновидности. Если эти нормы повышаются, можно говорить о развитии патологии онкологической или доброкачественной. В некоторых случаях повысить количество этих веществ могут и воспалительные заболевания.
Причины рака желудка
Как и почему развивается рак желудка, до конца не ясно. Но было доказано воздействие некоторых факторов, при которых вероятность возникновения опухоли повышается. Сюда относят:
- Хронический атрофический гастрит, особенно на фоне гиперпластических процессов эпителия. Данное заболевание обнаруживалось у 60% больных раком желудка. При этом имело значение локализация процесса. Например, при расположении атрофии в антральной части желудка, риски развития рака увеличиваются в 18 раз, а при тотальном поражении органа — в 90 раз.
- Инфицирование Helicobacter Pylory. Вероятность развития рака желудка у таких пациентов выше в 3-4 раза по сравнению с общепопуляционными показателями.
- Особенности питания. Содержание в рационе большого количества острых, пряных, маринованных, соленых блюд, фастфуда, копченостей и жиров статистически значимо увеличивает вероятность развития опухолей ЖКТ, в том числе и желудка.
- Наличие аденоматозных полипов. Такие новообразования имеют относительно высокий риск малигнизации, поэтому их рекомендуют своевременно удалять.
- Курение.
- Наличие язвенной болезни желудка в анамнезе. При расположении язвы в теле желудка увеличивается риск развития злокачественного новообразования в 2 раза.
- Наличие операций на желудке в анамнезе. Увеличивает риск развития рака в 4 раза.
- Болезнь Менетрие, которая характеризуется гипертрофической гастропатией или гиперпластическим гигантоскладчатым гастритом.
- Пьянство и алкоголизм.
- Пернициозная анемия. Анемия со злокачественным течением, которая развивается из-за невозможности усвоения витамина В 12. также она сопровождается иммунодефицитными состояниями, что увеличивает риск развития злокачественной опухоли на 10%.
- Наследственная предрасположенность. Наличие злокачественных опухолей желудка у ближайших кровных родственников увеличивает риск развития рака данной локализации на 5-20%. Есть мнение, что именно от этого заболевания в свое время богибли Наполеон Бонапарт и его отец.
- Иммунодефицитные состояния.
- Работа с канцерогенными веществами.
Трахеобронхоскопия (бронхоскопия)
Данный метод диагностики в первую очередь направлен на выявление метастаз в дыхательных путях онкобольного, то есть прорастания синхронных опухолей в бронхи.
Для проведения процедуры используют более тонкий эндоскоп, вводимый через назальную или ротовую полость.
Применение данного метода диагностического исследования при карциноме пищеводного канала позволяет достигнуть следующих целей:
- с наибольшей точностью определить распространённость патологического процесса на воздухоносные пути;
- оценить состояние эпителиальных слизистых структур, покрывающих внутреннюю поверхность бронхиального дерева;
- выявить наличие в бронхах и трахее сужений, спровоцированных внешним сдавливанием их метастатическими регионарными лимфоузлами.
Благодаря проведению бронхоскопии во время диагностики ракового поражения пищеводного канала можно выявить как одиночные, так и множественные метастазы, проросшие в органы дыхания. Это, в свою очередь, даёт специалисту возможность подобрать наиболее адекватный курс терапии, позволяющий продлить период жизни человека на максимально длительный при этом заболевании срок.
О чем говорит анализ?
При оценке результатов анализов на онкомаркеры нельзя забывать о влиянии дополнительных факторов, повышающих этот показатель. К ним относятся состояние беременности, воспалительные процессы, вредные привычки, многие хронические заболевания.
Также повышенные количества онкомаркеров в биологических жидкостях могут указывать на другие заболевания – доброкачественные опухоли, цирроз печени, панкреатит, язву желудка, бронхит, ревматизм, нефропатию и другие.
Но для динамического наблюдения эффективности проводимой антираковой терапии онкомаркеры незаменимы и достоверны. Расшифровка анализов на онкомаркеры позволяет видеть улучшение или ухудшение состояния больного, реакцию организма на проводимое лечение.
Если во время химиотерапии или облучения отмечается рост концентрации маркеров, то это указывает на гибель опухолевых клеток и поворот к выздоровлению.
Совершенно другой смысл процедура несет после проведенной операции или окончания лечения: их повышение в этом случае сигнализирует об активизации патологического процесса и является сигналом к продолжению лечения или к выбору другого метода.
Что собой представляют онкомаркеры ЖКТ
Онкомаркеры желудочно-кишечного тракта – белковые соединения, образующиеся при раковых опухолях. Еще они говорят о неполадках в тракте, требующих последующего исследования и лечения. Информативность достаточно высокая, но для четкого диагноза недостаточная. Нельзя утверждать, что у пациента рак по факту увеличения количества онкомаркеров желудка и других органов пищеварения. Ведь повыситься их уровень может при уплотнениях неонкологической природы.
Обнаружить патологические белковые соединения при их наличии можно в крови и в моче. Если они есть и их много, это серьезный повод пройти полное обследование в специализированном учреждении.
Поскольку онкология пищеварительной системы распространена и все больше учащаются случаи обнаружения опухоли у молодых людей, диагностика приобретает особую необходимость и должна быть максимально информативной, чтобы выявить патологию в момент ее зарождения или хотя бы на этапе раннего развития. В этом случае шанс вылечится намного выше, чем если обнаружение будет зафиксировано позже.
Онкомаркеры желудочно-кишечного тракта – белковые соединения, образующиеся при раковых опухолях. Еще они говорят о неполадках в тракте, требующих последующего исследования и лечения. Информативность достаточно высокая, но для четкого диагноза недостаточная. Нельзя утверждать, что у пациента рак по факту увеличения количества онкомаркеров желудка и других органов пищеварения. Ведь повыситься их уровень может при уплотнениях неонкологической природы.
Проконсультироваться с израильским специалистом
Виды веществ, сигнализирующих об онкологии
| Онкомаркер | Характеристика |
| CА-242 | Выявляют повышенную концентрацию при злокачественных новообразованиях других отделов желудочно-кишечного тракта |
| Присутствует при воспалительных патологиях поджелудочной железы, кистозных образованиях в ней | |
| Tu М2-РК | Обеспечивает протекание биохимических процессов в новообразованных злокачественных клетках |
| CА 125 | Продуцируют структурные элементы органов дыхания и пищеварения человеческого эмбриона |
| В спорадических случаях вещество обнаруживают у больных раком желудочно-кишечного тракта | |
| СА 72—4 | Биологически активное вещество, высокая концентрация которого обнаруживается как при новообразованиях поджелудочной, так и в период беременности |
| СА 19—9 | Могут продуцировать бронхиальные клетки |
| Значение увеличивается при новообразованиях, локализующихся в тонком и толстом отделах кишечника |
Биопсия
Данная диагностическая процедура есть ничто иное, как инструментально-лабораторные анализы. При раке пищевода они заключаются в непосредственном заборе образца тканей из пораженного органа и дальнейшем их микроскопическом исследовании. Биопсия, по мнению специалистов, показывает достаточно высокую результативность, так как правильный диагноз устанавливается в 95% случаев.
При помощи данного исследования практикующие онкологи получают следующие сведения о развивающемся в пищеводе злокачественном новообразовании:
- отношение опухоли к определённым лечебным методикам – облучению и химиотерапии;
- прогноз развития карциномы.
Результаты, полученные при проведении биопсии, позволяют специалисту наиболее адекватно подобрать метод и необходимый в каждом конкретном случае объём оперативного вмешательства, то есть частичное или полное удаление повреждённого онкологией органа ЖКТ.
Профилактика онкологии желудка
Профилактика онкологии желудка
Значительный процент смертности продвигает данное онкологическое заболевание на 2-е место по опасности для жизни. Как правило, карцинома определяется у пациентов после 40 лет. Но достаточно часто рак желудка определяется у молодого поколения, сплоченно это прежде всего с неправильным образом жизни. Высказывая свои рекомендации относительно раковых хворей, специалисты устремляют свое внимание на моменты, провоцирующие их формирование. Точные причины появления онкологических недугов неизвестны. Но существует ряд моментов, которые повышают риск появления опухоли. К таки можно причислить:
- Неверно подобранное диетпитание (злоупотребление сальной, соленой, жареной пищей).
- Табакокурение. Доказано, что канцерогены, попавшие в организм вместе с дымом, повышают вероятность развития рака.
- Значительные недуги ЖКТ.
- Наследственность.
- Травмы.
- Оперативное вмешательство. В группу риска входят пациенты, которые перенесли операцию по ликвидации части желудка.
Профилактика рака желудка заключается в исключении всех провоцирующих факторов. Прежде всего специалисты рекомендуют своевременно лечить недуги, которые впоследствии могут преобразиться в рак. Не менее существенным моментом профилактики является верное диетпитание. Сбалансированный рацион, в котором содержатся витамины, исключение из меню жаренной копченной, острой пищи подсобит в предотвращении усугубления уже существующих недугов ЖКТ.
https://youtu.be/e_qv8qz_tDo
Разновидности онкомаркеров пищеварительной системы
Исходя из участившихся обращений пациентов с подозрением на рак органов ЖКТ, обследование на онкомаркеры желудочно-кишечного тракта приобретает особую популярность. Поскольку речь идет о диагностике разных органов, которые входят в систему тракта, а также возраста пациента, возможных причин заболевания, семейной истории болезни и прочих моментов, исследуется целая группа белковых соединений.
| РЭА | раково-эмбриональный антиген белкового происхождения. Позволяет выявить злокачественное уплотнение в области тонкой и толстой кишки. Продуцируется в период внутриутробного развития. В некоторых количествах содержится в организме взрослых. Увеличение их количества говорит о формировании узла, в том числе доброкачественного |
| СА125 | показывает патологические формирования в области сигмовидной кишки |
| СА242 | может сигнализировать о риске формирования онкологии в прямой и толстой кишке |
| СА19-9 | это онкомаркеры печени и поджелудочной железы, также синтезируются в бронхах, пищеварительных органах, кишечнике. Имеют углеводное происхождение и считаются главными, когда нет права допустить погрешность в лечении болезней пищевода и кишечника. Позволяют также выявить злокачественное образование на ранней стадии. Имеет высокую информативность и достоверность при слежении за лечением онкологических пациентов |
| CYFRA21-1 | необходимы для выявления опухоли в прямой кишке |
| АФП (альфа-фетопротеин) | помогает выявить онкологию в сигмовидной и прямой кишках |
| LASA-P | самый универсальный показатель наличия злокачественных формирований в системе ЖКТ, в том числе на слизистых оболочках органов |
| СА72-4 | используется преимущественно для повторного исследования в период и после лечения раковых опухолей желудка, кишечника и яичников. Продуцируется карциномой. За счет высокой достоверности теста активно используется в обследовании, но только в комплексе с другими онкомаркерами |
| TuM2 | онкомаркеры желудочно-кишечного тракта, свидетельствующие о развитии онкологического заболевания в области кишечника, нарушениях метаболизма в раковых структурах |
| ХГЧ (хорионический гонадотропин человека) | гормон, который вырабатывается для защиты плода от воздействия иммунитета матери. Является важнейшим элементом скрининга во время диагностики, лечения кишечных и печеночных патологических уплотнений |
Показатели онкомаркеров
Установить наличие патологического процесса в органах пищеварительной системы помогает расшифровка результатов уровня концентрации онкомаркеров.
Нормированным количеством белков в крови является:
- СА 242- 0-30 МЕ/мл;
- РЭА – 0-5,5 нг/ мл;
- СА 72, LASA – P – 3,8-4 МЕ/мл;
- Tu М2-PK – 1,5 МЕ/мл;
- АФП – 15 нг/мл;
- СА 19-9 – 3,4 МЕ/мл;
- СА 125 – 2,5 МЕ/мл;
- CYFRA 21−1 – 3,3 МЕ/ мл;
- SCC – 1,5 нг/ мл.
Превышение нормы показателя углеводного антигена СА 242 означает образование раковых клеток в поджелудочной железе, толстом кишечнике. Стадия развития заболевания определяется благодаря структурному исследованию окомаркера. Ранняя диагностика увеличенного уровня СА 242 гарантирует положительную динамику при лечении рака.
О наличии онкологического заболевания свидетельствует превышение концентрации РЭА. Показатель специфического белка, больше 5,5 единиц – признак патологического изменения структуры толстой кишки.
Самостоятельно определить наличие поражения органа по данным клинического исследования невозможно. Нормированные показатели концентрации специфических и неспецифических белков в профильных медицинских учреждениях и частных лабораториях отличаются. Это связано с особенностями аппаратуры, применяемой при исследовании.
Точное выявление рака возможно при комплексном определении показателей онкомаркеров кишечника. Назначение комбинированного анализа специфических и неспецифических белков повышают вероятность правильной постановки диагноза. Виды проведения лабораторных исследований определяет врач в зависимости от цели забора крови: установление наличие опухоли, место распространения раковых клеток, наблюдение за прогрессированием патологии.
Остеосцинтиграфия для определения метастатического поражения костей
Данная диагностическая процедура – это инструментальный метод исследования, представляющий собой сканирование костных структур скелета с помощью контрастного радиоактивного красителя, взятого в минимальном объёме. Благодаря этой методике специалисты могут гораздо лучше и углублённее исследовать кости онкобольных, чем при проведении рентгенографии.
Сцинтиграфия костей выполняется в два этапа:
- капельным способом (внутривенно) вводится специальное вещество – радиоактивный стронций или изотоп технеций, являющееся контрастным красителем;
- через 3 часа начинается второй этап обследования – непосредственное сканирование всего организма. Процедура для получения более точных результатов выполняется 2-3 раза. Продолжительность этого обследования составляет приблизительно час.
Метод сканирования костных структур позволяет на ранних стадиях выявить начало прорастания в костные структуры метастаз, их величину и количество. По результатам исследования пациенту назначается адекватный курс лечения, в который могут входить оперативное вмешательство, химотерапия и облучение.
Расшифровка
При изучении онкомаркеров врач дифференцирует онкологию поджелудочной железы или другие заболевания. По величине их концентрации можно сделать выводы не только о наличии или присутствии онкопроцесса в организме, но и стадии карциномы, и метастазах.
Уровень злокачественных антигенов в крови здорового человека равен критериям нормы. Реже эти значения говорят о том, что болезнь находится на ранней стадии. То есть нормальные показатели онкомаркеров практически не свидетельствуют о раковых мутациях.
Чем выше концентрация антигенов, тем обширнее злокачественный процесс в организме. Если показания отклоняются от нормы незначительно, скорее всего, речь идет о таких проблемах, как:
- панкреатит;
- желчнокаменная болезнь;
- доброкачественные опухоли яичников;
- цирроз, гепатит.
Процесс и техника проведения анализа
Потребность в подобных тестах возникает отнюдь не всегда. Нередко такие специфические белки являются лишь подтверждением либо опровержением тех данных, что уже имеются у доктора, но лишь косвенно указывают на возможность онкологии. Показаниями к сдаче этого скрининг-теста будут:
- появление у больного неоднозначных признаков зарождения ракового образование в одном их из отделов ЖКТ;
- мониторинг действенности радикального оперативного лечения либо химиотерапии;
- потребность в получении данных для прогноза течения онкологического процесса;
- систематический мониторинг при предраковых заболеваниях.
Тест на онкомаркеры ЖКТ следует провести в обязательном порядке, если у человека отмечаются какие-то проблемы с пищеварением при постоянной усталости и повышенной температуре. Помимо этого, сдавать тесты на онкомаркеры следует в таких случаях:
- при продолжительном периоде дисфагии: тошноты и отвращения к определенным видам пищи;
- наличие у пациента старше 40 лет в семейной истории онкологических болезней;
- дублирующиеся беспричинные повышения температуры до 37-37,5 градусов;
- существенное снижение массы тела.
К тому же, кроме первичной диагностики, маркеры нередко используются для контроля лечебного процесса, в частности, для обнаружения рецидивов, появления вторичного рака или метастазов.
Тестирование на онкологию в обязательном порядке показано всем лицам старше 50 лет, имеющим наследственную предрасположенность, занятым на предприятиях, деятельность которых связана с химическими и токсическими веществами (в первую очередь работникам с большим стажем работы).
Своевременное тестирование позволяет выявить онкомаркеры при раке поджелудочной железы, желудка, пищевода и других органов на ранней стадии, что повышает риск выздоровления.
Кроме указанных, основными показаниями к анализу являются:
- Первичное и прогностическое обследование онкологического процесса в желудке и кишечнике, а также их слизистых сторон.
- Проверка эффективности проводимых лечебных процедур.
- Наблюдение после лечения и профилактика рецидива, метастазов.
Чтобы определить онкомаркер рака желудка и других органов тракта, необходимо за 8 часов до обследования отказаться от какой-либо пищи. Можно пить только воду без газа.
Далее пациент присаживается на кушетку, доктор берет кровь из вены стандартным способом. Обратите внимание, что в данном случае также может использоваться и капиллярная кровь (добывается из пальца путем рассечения верхней фаланги пером).
Полученные образцы проходят через специальное оборудование, в котором происходит выделение сыворотки из крови. В полученный материал вводятся антитела в количестве, соответствующем количеству маркеров, которые следует выявить. После этого происходит химическая реакция, результат которой выявляет норму или рост патологических веществ.
Наиболее качественный итог обеспечивает совокупный показатель количества всех исследуемых маркеров.
Помните, что при наличии показаний не стоит медлить с анализом, тем более в хорошей клинике стоимость онкомаркеров желудочно-кишечного тракта доступна и несравнима по цене с лечением, которое может понадобиться.
Перед исследованием пациенту необходимо подготовиться, а именно придерживаться низкокалорийной диеты.
- Подготовительный. Накануне сдачи анализа пациенту следует придерживаться диеты с низким содержанием жиров, простых сахаров, пищи с красителями, консервантами, стабилизаторами, усилителями вкуса и другими химическими молекулами.
- Готовность в день посещения лаборатории. Непосредственно перед забором кровяной массы не следует есть. Можно только пить воду. Следует избегать физических и психоэмоциональных нагрузок. Игнорирование этих правил приведет к получению искаженных результатов.
- Выполнение забора крови. Для этого пациента усаживают в удобную позу, его в левую руку кладут на стол и несколько сгибают в локте. На предплечье одевается специальный жгут. Больного просят сделать движение рукой, будто он подкачивает эспандер. Затем выполняют прокол, отпускают жгут и в шприц набирают кровяную массу.
- Транспортировка материала. Если оборудование лаборатории не позволяет выполнить высокоспецифичные исследования, кровь транспортируют в другое место. Для этого биологический материал помещают в специальные пробирки, на которых отмечается фамилия пациента или его кодовый номер.
- Обработка материала. В лаборатории кровяная масса центрифугируется и с помощью специальных анализаторов определяются маркеры.
Когда необходим анализ на онкомаркеры рака желудка
Сделать исследование нужно обязательно, если часто возникают какие-либо проблемы с пищеварением на фоне хронической усталости и температуры.
Показан анализ также тем, кто старше 40 лет или имеет в семейном анамнезе онкозаболевания. Кроме того, необходим регулярный скрининг в процессе лечения и после него. В первом случае уровень онкомаркеров информирует об эффективности лечения, а во втором – сигнализирует о приближающемся рецидиве задолго до его проявления.
Видеолапароскопия и видеоторакоскопия
Видеоэндоскопическая техника, широко применяемая в хирургии, находит в настоящее время всё большее применение в онкологических клиникак. Практикующие онкологи стали активно использовать в своей ежедневной клинической практике видеоторакоскопию и видеолапароскопию. С помощью данных диагностическо-хирургических методов специалисты могут увидеть в грудной клетке и брюшной полости не менее 87% лимфоузлов, поражённых метастазированием, которые не обнаруживаются при проведении МРТ, УЗИ и КТ-обследованиях. Также, благодаря этим методам, возможна достаточно эффективная операция по их удалению.
Суть данных методик состоит в следующем:
- Лапароскопия. Её проводят при помощи специального прибора – лапароскопа, представляющего собой телескопическую трубку с системой линз и видеокамерой. Вводят её через небольшие разрезы, сделанные в брюшной полости.
- Торакоскопия. Это эндоскопический метод обследования органов грудной клетки. Эндоскоп в ходе процедуры вводится через сделанный в межреберном промежутке небольшой разрез.
Данные диагностические методики позволяют специалистам не только провести полный визуальный осмотр внутренних органов, начиная с печени, и регионарных лимфоузлов, но также взять биопсийный материал.
Как быть если диагноз «рак» подтвердился?
Окончательный диагноз «рак кишечника» – это не приговор. Как только врач выявил злокачественное образование необходимо начинать лечение. Категорически не рекомендуется ездить по бабкам, дедкам, травницам, экстрасенсам. Так можно долечиться до 4 стадии с метастазами и мучительной смерти.
Рак, особенно на начальных стадиях, успешно лечится с помощью:
- операции;
- лучевой терапии;
- медикаментозного лечения (химиотерапия, прием цитостатиков, гормональных препаратов).
Более того, на начальных этапах развития болезни, операции проводят органосохраняющие.
На поздних стадиях прибегают к радикальным методам терапии (резекции), и обязательно дополнительно проводят лучевую и химиотерапию.
Если при злокачественной опухоли нецелесообразно делать операцию или всевозможные способы лечения исчерпаны, прибегают к паллиативной помощи.
Успех терапии во многом зависит не только от стадии болезни, но и от настроя пациента на лечение. Если изначально возомнить себя смертельно больным, то положительного эффекта дожидаться труднее.
В продолжение темы обязательно читайте:
- Подробно о колоноскопии кишечника: подготовка и ход процедуры
- Как проверить кишечник на онкологию?
- Как использовать экспресс-тест из аптеки для определения скрытой крови в кале?
- Подготовка и проведение МРТ кишечника
- Подготовка и проведение компьютерной томографии (КТ) кишечника
- Эндоскопические методы обследования кишечника: описание и подготовка
- Что показывает биопсия кишечника и как проводится процедура?
- Гистологическое исследование тканей кишечника: подготовка и проведение
- Как обнаружить и лечить полипы в кишечнике?
- Подробно о раке кишечника: стадии, симптомы, лечение и прогноз