Печеночно-клеточная недостаточность – одна из форм патологии печени, происхождение которой отличается многовекторностью и вариабельностью. В длинном перечне вероятных поводов к развитию упоминаются первичные и вторичные факторы поражения, эндогенные и экзогенные стартовые механизмы, разные – от острой до фульминантной формы сценарии протекания болезни. Как и в большинстве случаев, когда происходит поражение второго по величине в человеческом теле органа, на начальной, скрытой стадии присутствуют размытые, общие симптомы. Их появление привычно объясняется простыми и безобидными поводами. но в это время уже развивается крайне опасное состояние.
Определение и причины
Внезапно ухудшающиеся функции печени у больных быстро приводят к развитию печёночной энцефалопатии. Постепенно нарушается плазменный гемостаз. Причиной подобного процесса могут стать:
- вирусные гепатиты (В, D, А);
- вирусная инфекция (по типу CMV, EBV, HSV);
- лекарственные препараты по типу Парацетамола, Галотана, Фенитоина;
- фитопрепараты по типу китайских трав;
- токсические вещества;
- шоковое состояние;
- острые или хронические панкреатиты;
- ишемия печени;
- сепсисы;
- развитие острой жировой дистрофии печени в период вынашивания ребёнка у женщин.
Острая печёночная недостаточность может привести к обширному дистрофическому, фиброзному или некротическому изменению паренхимы печени. В некоторых случаях печёночная недостаточность может развиться на фоне нарушения печёночного кровообращения. Довольно часто подобное состояние возникает при сепсисах, тромбозах воротной вены.
Употребление алкогольных напитков, наркоз при оперативном вмешательстве, желудочно-кишечное кровотечение могут стать причиной почечной недостаточности. При гепатитах и циррозах возможно возникновение печёночной недостаточности. Патологические сдвиги, которые развиваются при острой печёночной недостаточности, обусловлены скоплением аммиачных, аминокислотных и феноловых соединений в кровеносной системе.
Соединения быстро оказывают церебротоксическое воздействие на организм, нарушают водно-электролитный и кислотно-щелочной баланс. Достигая тяжёлого состояния, в органе нарушается процесс детоксикации. Печень перестаёт принимать полноценное участие в обменных процессах разнообразных органов.
Острая печёночная недостаточность может привести к обширному дистрофическому изменению паренхимы печени
Диета
Диета в лечении печёночного недуга является обязательной процедурой, так как значительный удар получает печень именно от неправильного питания. Диета включает в себя соблюдение следующих процедур:
- Снижение уровня белка и жиров до 30 грамм в сутки, а углеводов до 300.
- Питаться предпочтительно растительной пищей, в которую входят: фрукты, овощи, мёд, компоты, кисель.
- Пищу употреблять только в жидком или полужидком составе. При этом питаться необходимо понемногу, но каждые 2 часа.
- Соль вовсе исключить из своего рациона.
- Если нет отёков, то в сутки необходимо выпивать жидкости около 1,5 литра.
Диета играет важную роль при лечении печёночной недостаточности, поэтому комплексное воздействие позволит избавиться от симптомов недуга и вернуться к прежней здоровой жизни.
https://youtu.be/FQnYxfpbbBw
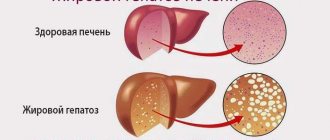
Отравление ядовитыми растениями или химикатами, хронические болезни или длительный прием сильнодействующих лекарств, все эти факторы негативно отражаются на важнейшем органе пищеварительной системы – печени.
Постепенное отмирание гепатоцитов (печеночных клеток) приводит к ухудшению, а затем и частичной потере функциональности органа.
Расстройство одной или всех функций печени на языке специалистов называется печеночная недостаточность (ПН), или гепатоцеребральная недостаточность. Симптоматический комплекс, свойственный синдрому ПН, может развиваться постепенно или возникнуть внезапно при острой форме патологии.
Виды печёночной недостаточности
Существует несколько форм острой печёночной недостаточности:
- эндогенная;
- экзогенная;
- смешанная.
К эндогенной форме стоит отнести патологию, которая развивается при поражениях (непосредственных) паренхимы органа. К экзогенной форме следует отнести печёночную недостаточность, которая обусловлена расстройством кровообращения в органе. Кровь, насыщенная токсическими скоплениями в данном случае сбрасывается в общий круг кровообращения. При смешанных формах в организме отмечаются и эндогенный, и экзогенный тип недостаточности.
Согласно уровню выраженности функционального нарушения органа специалисты выделяют несколько стадий гепатопатии:
- 1 стадия, при которой поражения печени практически отсутствуют. Используя лабораторные тесты можно выявить умеренное функциональное нарушение (повышенный уровень ферментов, билирубина и увеличенный уровень трансаминаза).
- 2 стадия отличается возникновением клинических симптомов. Появляется болезненность органа, приступы печёночных колик, геморрагический диатез. В крови отмечается повышенный уровень гипербилирубинемии, гипопротеинемии, диспротеинемии.
- 3 стадия считается наиболее тяжёлой. К признакам предыдущей стадии добавляется печёночная энцефалопатия и печёночная кома, которая развивается на фоне грубых нарушений функциональности органа.
Поэтапный механизм развития
Механизм развития печеночной недостаточности определяется структурно-функциональными нарушениями в печеночных клетках (гепатоцитах), приводящих к их цитолизу и некрозу (отмиранию). Поврежденные гепатоциты иммунная система начинает воспринимать как патологические агенты, реализуется аутоиммунный процесс, уничтожающий печеночные клетки.
Отмирание участков паренхимы приводит к нарушениям основных функций печени:
- гемодинамической;
- экскреторной;
- антитоксической и фагоцитарной;
- метаболической.
На начальной стадии возможна длительная компенсация функциональности печени, но прогрессирование болезни неизбежно ведет к ее нарушению. Токсины, не обезвреженные печенью, начинают попадать в кровь, что ведет к поражению важнейших систем, в частности, ЦНС. Это проявляется:
- дисфункцией моторно-вегетативной деятельности;
- расстройствами психики;
- ослаблением интеллекта.
Продолжающееся поражение органа приводит к расстройству желчевыводящей системы и холестазу. Вследствие этого в кровь попадает избыточное количество билирубина, вызывая увеличение печени в размерах и токсико-аллергическую реакцию со стороны большинства органов. Продукты распада, не нейтрализованные печенью, поражают головной мозг, приводя к энцефалопатии, а повреждение крупных участков ЦНС ведет к печеночной коме.
Симптомы
При клинической стадии недуга больной испытывает следующую симптоматику:
- сонливость;
- периоды возбуждения сменяются продолжительной апатией;
- приступы тошноты;
- рвотные позывы;
- отсутствие аппетита;
- желтушность кожных покровов;
- понос;
- отёчность;
- геморрагический диатез;
- асцит;
- лихорадку и интоксикацию организма.
Перед комой начинают проявляться головокружения, слуховая и зрительная галлюцинация, замедленность речи и мышления, бессонница сменяется постоянной сонливостью, спутанное сознание, тремор конечностей, варикозное расширение вен передней брюшной стенки. Больной испытывает проявление двигательное возбуждение. Систематически отмечаются кровотечения из носовых проходов.
Предвестником комы считается болезненность в области подреберья, возникновение запаха печени из ротовой полости, уменьшение размеров органа. При печёночной коме больной теряет сознание, испытывает судороги, гипотермию, аритмию. У пациента отмечаются проявления патологические рефлексы.
Лечение острой печёночно-почечной недостаточности должно проводиться в отделении интенсивной терапии
Печёночная недостаточность у детей
При печёночной недостаточности в юном возрасте врачи выделяют некоторые различия, которые не характерны взрослому проявлению недуга. В детском возрасте очень сложно определить признаки печёночной энцефалопатии. Специалисты считают, что нарушенная свёртываемость крови может стать поводом для проведения дальнейшего диагностирования на предмет печёночной недостаточности.
Печеночная кома.
Печеночная кома — это самое тяжелое проявление декомпенсированной печеночно—клеточной недостаточности (ПКН). ПКН может быть острой и хронической. Печеночная кома может развиться в результате хронических заболеваний печени: гепатитов, циррозов.
3 стадии печеночно-клеточной недостаточности (ПНК) (и острой и хронической):
1. Стадия компенсированной. 2. Стадия субкомпенсированной. 3. Стадия декомпенсированной.
- В 1-ой стадии начинаются следующие проявления: плохая переносимость алкоголя, гепатомегалия, положительные нагрузочные пробы.
- Во2-ой стадии: общая слабость, синдром плохого питания, гепатомегалия, желтушность, эндокринные и кожные признаки, отеки, небольшой асцит, умеренное повышение активности АЛ, АСТ, тимоловая и сулемовая умеренно положительно, снижение альбуминов.
- В 3-ей стадии все то же самое, только еще есть резкая слабость и желтуха, выраженный асцит и отечный синдром, впервые геморрагический синдром, диатез, субфебрильная температура. Лабораторные данные ярко выражены. Печеночная кома характеризуется тяжелыми поражениями головного мозга церебротоксическими веществами (аммиак, фенол) Имеются патологические рефлексы.
Классификация.
- Эндогенная ПК или истинная, или печеночно-клеточная или распадная (может быть и при циррозе и при гепатите).При этой коме в печени глубокая дистрофия,некроз,нарушаются функции.И аммиак, и фенолы плохо инактируются и проникают в мозг.
- Экзогенная или портокавальная или шунтовая ПК. Только у больных с циррозами протекает с портальной гипертензией и наличием портокавальных анастомозов.
- Смешанная ПК. Есть и печеночный момент. Эндогенный и еще анастомозы — сброс крови, шунтовый вариант.
- Гипокалиемическая ПК (официально не принята).
Кома — — практически это отравление мозга церебротоксическими веществами. Большую основную роль придают аммиаку и фенолу. А также имеют значение пировиноградная, молочные кислоты, тртиптофан, метионин, тирозин. У здоровых людей аммиак полностью нейтрализуется в печени, происходит образование аммиака и фенола. Фенолы в печеночной клетке соединяются с глюкуроновой кислотой, т.о.обезвреживаются, нетоксичны. Чтобы началась прекома и кома, надо чтобы 80-85 % печеночных клеток вышли из строя (массивный некроз печени и т.д.).
Аммиак и фенол проникают через мозговую мембрану, делая ее проницаемым, вслед за ними проникают в клетку H и Na, и выходит К, ведет к внутриклеточной калиемии и еще внутрь проникает пировиноградной кислоты, начинается ацидоз, затем респираторный алкалоз. Проникновение Na и H приводит к проникновению воды, начинается отек мозга, ацидоз. Тормозятся окислительно-восстановительные процессы, мозг постепено засыпает. Отек мозга является одной из основных причин смерти. На 2-й план идет отек легких, почечная недостаточность, гиповолемический шок.
Диагностирование
Когда собирается анамнез, важно учитывать приём лекарственных препаратов и фитосредств, перенесённое хирургическое вмешательство, трансфузию препаратов крови, путешествие в отдалённые уголки планеты, съеденные грибы или наследственные недуги печени.
Специалист, как правило, выписывает пациенту направление на прохождение:
Симптомы некроза печени
- общего анализа крови;
- анализа группы крови, газометрии артериальной крови;
- анализа уровня парацетамола в сыворотке крови;
- скринингового токсикологического анализа;
- вирусологического исследования;
- электроэнцефалографии (на 1,2 стадии недуга используют трёхфазные волны, на 3 стадии следует применять дельта-волны);
- теста на беременность (для женщин).
Диагностика
К какому врачу обратиться
При появлении первых признаков болезни не нужно медлить с посещением врача гастроэнтеролога или гепатолога. Современные методы диагностики позволят диагностировать болезнь на ранних стадиях, что позволит уменьшить ее тяжелые последствия.
Первичная консультация состоит из сбора анамнеза, осмотра кожи, пальпации живота. Затем доктор назначит ряд лабораторных и инструментальных методов обследования, которые помогут подтвердить или опровергнуть подозрения врача, определить стадию болезни и другие изменения в работе организма.
Какое пройти обследование
Диагностика печеночной недостаточности состоит из:
- Общего анализа крови.
- Печеночных проб крови.
- Биохимии крови.
- Общего анализа мочи.
- Анализа на антитела к вирусу гепатита.
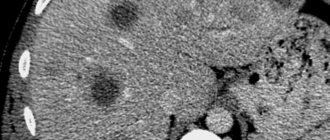
- УЗИ брюшной полости.
- Компьютерной томографии (КТ) и магнитно-резонанснаой томографии (МРТ).
- Биопсии печени.
Полученные результаты обследования помогут врачу составить полную клиническую картину болезни, поставить правильный диагноз, назначить необходимое лечение.
Лечение
Лечение острой печёночно-почечной недостаточности должно проводиться в отделении интенсивной терапии. Специалисты принимают во внимание показатели гемодинамических и метаболических параметров, нарушение водно-электролитного баланса, скорость развития инфекции. Очень важно подобрать медицинский центр, в котором будет проводиться терапия. Желательно, чтобы в нём оказывались услуги по трансплантации органов.
Общие принципы лечения
Питание больного осуществляется посредством назогастрального зонда. Больному требуется ежедневно около 65 г белка, и 30 ккал энергетической ценности на каждый кг веса. Недопустимо использовать в питании продукты, содержащие в своём составе глютамин. В профилактических целях острой геморрагической гастропатии используют Н2-блокаторы.
В профилактических целях рекомендуется приём антибиотиков и противогрибковых лекарственных препаратов. Медикаменты обязательно должны обладать широким спектром действия. Проведение диагностирования на наличие инфекций. В данном случае целесообразно проведение рентгена грудной клетки, прохождение микробиологического анализа крови, мокрот и мочи.
При показании к трансплантации печени больного можно спасти лишь в случаях, если трансплантация пройдёт в течение 2 суток
Симптоматическая терапия
Симптоматическое лечение проводится согласно следующей схемы:
- Терапевтические методы, направленные на предотвращение печёночной энцефалопатии Гепа-Мерцем.
- Профилактика отёчности головного мозга. Голова и туловище больного приподнимается на 30°. При эпилептических припадках больному прописывают Фенитоин, который вводится очень медленно. Очень важно периодически проводить обследование пациента на наличие симптоматики повышения внутричерепного давления.
- Коагулопатия, при которой витамин К вводится в дозировке не превышающей 10 мг. При кровотечениях следует ввести свежезамороженную плазму. На каждый кг массы тела больного потребуется 15 мл плазмы. Также может потребоваться трансфузия тромбоцитарных концентратов.
- При гемодинамических нарушениях и почечной недостаточности поддерживается определённый внутрисосудистый объём. Специалисты рекомендуют использовать коллоидные растворы. Если артериальное давление превышает показатель в 50-60 мм рт. ст., необходимо воспользоваться адреналином, норадреналином или допамином. В некоторых случаях требуется катетеризация лёгочных артерий и заместительная почечная терапия.
- Метаболические нарушения. Большое количество параметров биохимического типа делает необходимым регулярный мониторинг и компенсацию разнообразных нарушений. В случаях наличия предрасположенности к гипогликемии может потребоваться постоянное введение глюкозы.
- Эмпирическая антибиотикотерапия применяется у больных пневмонией, инфекцией мочевыделительной системы, сепсисом, спонтанным бактериальным перитонитом.
Этиологическое лечение
Этиологическая терапия требуется в случаях отравления препаратами, основой которых является парацетамол, отравления грибными ассорти, при аутоиммунном гепатите, острой жировой дистрофии печени при беременности, ишемических повреждениях печени.
Трансплантация печени
В трансплантации печени нуждаются больные:
- с повреждением органа, которое возникло на фоне передозировки парацетамола, превышением нормы креатинина или достижение 4 стадии энцефалопатии;
- с повреждением печени иной этиологии (детский возраст, продолжительный период желтухи, которой страдал человек перед началом энцефалопатии, повышенный уровень билирубина, наличие вирусного гепатита, вызванного галотаном, токсическое поражение органа).
Достаточно часто причиной нарушения работы печени становится превышение дозировки парацетамола или иного лекарственного препарата
Экстракорпоральная поддержка функции печени
Экстракорпоральная поддержка функции печени нередко может использоваться при печёночной энцефалопатии с целью поддержания метаболически-детоксикационных функций органа до начала периода трансплантации печени. В ходе методики могут использоваться такие методы, как:
- MARS, который сочетает альбуминовый диализ и адсорбцию;
- FSPA – печёночный диализ;
- SPAD, характеризующийся альбуминовым диализом в системе одного перехода альбуминового диализата;
- CVVHDF – комбинированная методика с постоянной гемодиафильтрацией венозного типа.
Общая информация
Краткое описание
Примечания
В данную подрубрику включены: — печеночная кома неуточненная; — печеночная энцефалопатия неуточненная; — гепатиты (острый, молниеносный, злокачественный), не классифицированные в других рубриках, с печеночной недостаточностью; — некроз (клеток) печени с печеночной недостаточностью; — желтая атрофия (дистрофия) печени с печеночной недостаточностью.
Из данной подрубрики исключены: — «Алкогольная печеночная недостаточность» K70.4
Период протекания
Минимальный инкубационный период (дней): 7
Максимальный инкубационный период (дней): 84
17-19 октября, Алматы, «Атакент»
200 компаний-участников, семинары и мастер-классы, скидки, розыгрыш призов
Получить пригласительный билет
17-19 октября, Алматы, «Атакент»
200 компаний-участников, семинары и мастер-классы, скидки, розыгрыш призов
Получить пригласительный билет
Профилактика
Достаточно часто причиной нарушения работы печени становится превышение дозировки парацетамола или иного лекарственного препарата. В профилактических целях недопустимо заниматься самолечением. Все рекомендации врачей должны неукоснительно соблюдаться.
Любое, на первый взгляд, безобидное лекарство может привести к печёночной недостаточности, если неправильно рассчитать дозу. Также с осторожностью стоит принимать фитопрепараты и травяные комплексы.
Если своевременно делать прививки от гепатита, можно обезопасить себя от недостаточности, вызванной данным недугом. Вирусный гепатит наносит непоправимый вред организму. Заразиться им можно половым путём, через шприцы и иглы. Часто заражаются заболеванием, делая пирсинги и татуировки, используя для бритья чужие бритвы.
В качестве профилактики запрещено использовать в питании незнакомые грибы и растения. Работая с химическими веществами, важно надевать респиратор. При острой печёночной недостаточности недопустимо заниматься самолечением! Следует как можно скорее обратиться к врачу за помощью и пройти рекомендуемые им обследования.
Только скорое лечение может спасти жизнь человека и вернуть утраченное здоровье. Если требуется срочная трансплантация печени, важно подобрать известную клинику, в которой работают опытные врачи. Только так можно быть уверенным в положительном исходе операции.