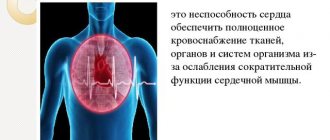
В последнее время отмечается омоложение сердечно-сосудистой болезни. Еще несколько десятилетий назад заболевание сердечной мышцы считались исключительно пожилых людей. Сегодня возрастная группа заболевших мужчин и женщин от 20 до 45 лет. Регургитация трикуспидального клапана у детей и взрослых не исключение. Данное заболевание сердца имеет врожденную природу и может быть диагностировано до рождения ребенка посредством проведения УЗИ (ультразвуковое исследование) беременной женщине.
Механизм развития
Суть патологического процесса заключается в нарушении гемодинамики на локальном уровне и образовании стойкого анатомического дефекта.
При нормальном положении вещей кровь в кардиальных структурах движется строго в одном направлении, заканчивая цикл в левом желудочке и транспортируясь в аорту, а оттуда в ее ветви по большому кругу.
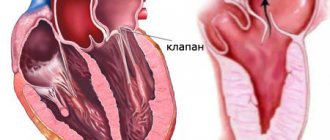
Сердце представлено группой камер, каждая отделена от другой клапанами, что не позволяет двигаться жидкой соединительной ткани в обратном направлении.
Трикуспидальная структура закрывает просвет между правыми предсердием и желудочком. В случае слабости, недостаточности, пороков соединительной ткани возникает обратный ток крови или регургитация, которая называется соответственно наименованию клапана, который обуславливает состояние.
Итогом отклонения оказывается во-первых, нарушение транспортировки крови по малому кругу, во-вторых, недостаточное ее количество, которое выбрасывается в аорту.
Это приводит к генерализованным отклонениям гемодинамики, гипоксии тканей, полиорганной недостаточности в перспективе.
Прогностические оценки
Прогнозы разнятся от одного к другому случаю. Пятилетняя выживаемость составляет 45%, причем у мужчин почти в полтора раза ниже, чем это обусловлено — точно не известно.
Молодые справляются с патологическим процессом лучше. На фоне лечения восстановление наблюдается у каждого третьего, примерно половина пролеченных имеют достаточное качество жизни.
Только 3-8% остаются в тяжелом состоянии или становятся глубокими инвалидами. Ишемическая разновидность лечится проще ревматоидной.
Регургитация митрального клапана — это обратный ток крови из левого желудочка в левое предсерди, вследствии неполного смыкания его створок. Состояние потенциально смертельное. Лечение хирургическое, в срочном или плановом порядке. Профильный врач — кардиолог.
Формы нарушения
Типизация патологического процесса проводится по двум основаниям.
Исходя из происхождения анатомического дефекта, говорят о:
- Первичной форме. Развивается спонтанно, на фоне собственно кардиальных проблем. В том числе аортальной недостаточности, перенесенных воспалительных, инфекционных состояний и прочих.
Характеризуется большей сложностью с позиции излечения и перспектив восстановления, поскольку коррекции требует не только симптоматическая составляющая, но и приобретенный порок.
Также в данную группу входят врожденные факторы, обусловленные генетическими дефектами и спонтанными деформациями трикуспидального клапана.
- Вторичной разновидности. На фоне текущих патологий отдаленных органов и систем.
Причины возникновения патологии
Основной фактор, который провоцирует развитие аномального процесса в сердечных клапанах – клапанная недостаточность на фоне дилатации сердца. В некоторых случаях болезнь возникает на фоне развивающегося ревматизма, эндокардита или по причине регулярного употреблению определенных медицинских препаратов.
Причины, провоцирующие регургитации клапана сердечка первичного вида:
- Воспалительный процесс на соединительных тканях – ревматизм.
- Эндокардит сердца инфекционной природы (в большинстве случаев встречается у людей, имеющих наркотическую зависимость).
- Прогиб створки клапана (пролапс).
- Генетическое заболевание соединительных тканей – болезнь Марфана.
- Врожденный порок клапанов сердца, при котором их створки смещены или отсутствуют вовсе.
- Травма грудного отдела.
- Долгий прием медицинских препаратов.
Причины вторичной регургитации:
- Высокое давление в кровеносной системе легких (гипертензия).
- Расширение желудочка.
- Дисфункция желудочка.
- Патология клапана.
- Недостаточность сердечных желудочков.
- Кардиопатия.
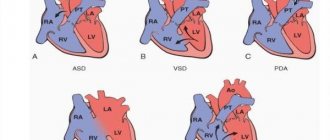
- Врожденный порок перегородок межпредсердия.
- Непроходимость артерии легких.
Степени регургитации
Другое основание классификации — это степени отклонения от нормы. Также из называют стадиями патологического процесса.
Соответственно выделяют:
- Слабо выраженный тип. 1 степень. Количество возвращающейся крови точно не известно. Объемы струи не превышают 1 см в диаметре. Интенсивность проявлений при минимальной трикуспидальной регургитаци незначительна, либо они полностью отсутствуют, что делает раннюю диагностику вопросом удачного случая. Это лучший момент для начала терапии под контролем кардиохирургов.
- Умеренный тип. 2 степень. Характеризуется нарушением нормального тока крови в объеме 2 см, не более. Восстановление проводится оперативным путем. Клиника минимальна, характеризуется болями в груди, одышкой при интенсивной физической нагрузке. Шансы на полное излечение есть, вероятность формирования стойких кардиальных и внесердечных дефектов присутствует, но он еще не велика. Даже в случае возникновения таковых, вероятность качественной, долгой жизни максимальна.
- Выраженный тип. 3 степень. Струя крови более 2 см в диаметре. Развивается хроническая сердечная недостаточность застойного типа. Перспективы восстановления есть, но они не полные, при этом требуется длительная, пожизненная терапия поддерживающего плана.
- Терминальная фаза. 4 степень. Хирургическая помощь не имеет большого смысла, так как сердце, почки, печень, головной мозг изменены существенно. Восстановление невозможно, требуется паллиативная помощь для обеспечения приемлемого качества оставшегося недолгого периода жизни. Смерть наступает от острой сердечной недостаточности.
Классификации используются для точной оценки состояния пациента, перспектив излечения, определения тактики диагностики и терапии.
Причины и степени заболевания
Данная патология в незначительной степени встречается и у абсолютно здоровых людей. А вот выраженная, начиная от умеренной и заканчивая тяжелой, уже является редким явлением и провоцируется следующими причинами:
- врожденными и приобретенными пороками главного «мотора» организма;
- пролапсом митрального клапана;
- перенесенным эндокардитом инфекционной природы;
- перенесенным инфарктом миокарда;
- травмами.
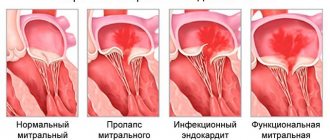
При этом выделяют несколько степеней приклапанной патологии. Митральная регургитация первой степени, при которой обратный поток имеет вид завихрения на клапане. В медицине она считается практически нормой и не требует коррекции медицинскими препаратами, а только лишь наблюдения.
При патологии второй степени поток проникает в предсердие на расстояние, не превышающее половины его длины. При третьей степени это расстояние увеличивается больше, чем на половину, а при четвертой поток достигает задней стенки, проникает за ушко или в вены легкого.
Кроме того, регургитация митрального клапана может быть острой и хронической. К острой приводит дисфункция сосочковых мышц или их разрыв, острая ревматическая лихорадка и др. Хронический недуг развивается по тем же самым причинам. Реже его вызывает миксома предсердия, кальциноз митрального кольца, характерный для пожилых женщин и др.
ПОДРОБНОСТИ: Острая сердечная недостаточность у детей неотложная помощь
Первая степень регургитации считается физиологическим состоянием и не требует лечения. Пациенту необходимо проходить необходимое обследование один раз в год, чтобы избежать развития осложнений. Больной должен явиться на контроль в назначенное врачом время.
Молодых мужчин интересует вопрос: берут ли в армию с такой проблемой? При первой степени нарушения работы клапана, когда забрасываемый поток крови не длиннее двух сантиметров, патологических изменений не происходит. Человек полностью здоров и его можно брать в армию.
Диагноз трикуспидальная регургитация должен быть доказан показаниями эхокардиографии, кардиограммой, результатами нагрузочного теста и другими клиническими анализами.
К освобождению от службы приводит стойкая аритмия, нарушение проводимости и тяжелая сердечная недостаточность.
Пациентам с такой формой заболевания прописывают лечебную физкультуру, плаванье, спортивную ходьбу, лыжи. Запрещены виды спорта, связанные с подъемом тяжелых снарядов. К улучшению состояния приводят процедуры: массаж, фитотерапия, иглотерапия.
Больным советуют соблюдать необходимую диету. Не рекомендуется злоупотреблять жирным, жареным и соленым. Врачи советуют держать под контролем вес, так как быстрый набор килограммов приводит к резкому ухудшению состояния человека.
Профилактические мероприятия делятся на первичные и вторичные. Первичные мероприятия проводятся для здоровых людей и включают:
- Своевременную диагностику и адекватное лечение вирусных и инфекционных заболеваний, приводящих к нарушению сердечной деятельности (ревматизм, эндокардит инфекционный, грипп).
- Борьбу с очагами инфекции в организме (хронический тонзиллит, кариес).
- Закаливание детей и поднятие общего тонуса организма.
Профилактические мероприятия второго плана предназначены для пациентов с диагностируемой регургитацией второй и третьей степени, осложненных прогрессирующим поражением клапанов.
Вторичные профилактические мероприятия:
- Лекарственная терапия, необходимая для укрепления общего тонуса и снижения риска осложнений (диуретики, нитраты, калий, гликозиды, витамины, иммуномодуляторы).
- Терапия антибиотиками.
- Процедуры закаливания, физиотерапия, лечебная физкультура.
- Удаление очагов инфекции, таких, как миндалины и кариес.
- Специальная диета.
В меню больных обязательно включают нежирное мясо, орехи, бананы, свежую зелень, овощи и фрукты.
Рекомендуется ограничить в рационе магазинную кулинарию, искусственные жиры, соль, сахар, продукты быстрого питания.
Чем опасно заболевание?
Осложнения возникают, начиная с третьей, реже второй стадии патологического процесса. Регургитация трикуспидального клапана определяет такие последствия для здоровья и жизни:
- Острая сердечная недостаточность. Нарушение нормальной работы кардиальных структур. Характеризуется триадой признаков: снижением кровяного выброса, падением локальной и генерализованной гемодинамики, аритмическими процессами. Имеет короткий период развития в остром случае, при скрытом течении длительность формирования полноценной картины — 2-4 недели, смерть наступает в результате остановки работы мышечного органа.
- Кардиогенный шок. Летальное почти в 100% случаев состояние. Не имеет перспектив излечения. Даже при частичном восстановлении присутствует гарантия повторного эпизода.
- Инфаркт. Нарушение питания миокарда, острый некроз тканей и, как итог, снижение функциональной активности. Развивается сердечная недостаточность со всеми последствиями.
- Инсульт. Ишемия головного мозга.
- Опасные формы аритмии, влекущие остановку сердца.
Незначительная регургитация провоцирует фатальные осложнения в 0.3-2% случаев, зачастую это результат случайного стечения обстоятельств.
Гемодинамически значимые формы определяют риск летального исхода в широком диапазоне: от 10 до 70% и выше.
Основная причина смерти — не регургитация, а развивающиеся на ее фоне органические дефекты сердца и систем.
Почему так происходит?
Клапанный аппарат сердца предназначается для того, чтобы поддерживать ток крови во время сокращения сердца нужном направлении.
Но в результате поражения клапана (первичная регургитация), или расширения отделов сердца (вторичная регургитация), развивается обратный отток, приводящий через некоторое время к сердечной недостаточности.
Основными причинами трикуспидальной недостаточности являются:
- септический эндокардит;
- ревматическое поражение клапанов (чаще всего в сочетании с аортальным и митральным пороком);
- кардиомиопатия;
- механическая травма;
- карциноидный синдром (при вырабатывании серотониноподобных веществ из метаболически активной опухоли);
- миксоматозная дегнерация;
- синдром Марфана;
- пролапс трехстворчатого клапана;
- длительный прием некоторых лекарственных препаратов;
- врожденные патологии (аномалия Эбштейна).
Кроме того, в качестве вторичной причины выступают следующие состояния:
- легочная гипертензия с гипертрофией ПЖ;
- дефект межпредсердной перегородки;
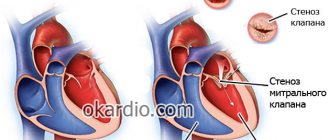
- стеноз митрального клапана;
- выраженная левожелудочковая недостаточность;
- обструктивные изменения легочной артерии.
Таким образом, причины трикуспидальной регургитации заключаются либо в заболеваниях, связанных с поражением сердечной мышцы, либо в нарушении структуры клапана.
Причины
Факторы становления разделяются на первичные и вторичные, соответственно основным формам патологического процесса.
Первичные факторы
- Отягощенная наследственность. Приводит к становлению недостаточности трикуспидального клапана. Проблемы закладываются еще во внутриутробный период. В данном случае имеет место генетическая предрасположенность. Точный механизм, однако, не известен.
Доказано одно: при наличии больного родителя, дети рождаются с рассматриваемым пороком и регургитацией в 12-15% случаев. Возможны спонтанные дефекты перинатального периода, обусловленные внутренними и внешними факторами.
- Спайки в сердце. Это небольшие фибриновые тяжи, нарушающие нормальное анатомическое строение органа. Развиваются в результате воспалительных процессов любого типа, особенно инфекционного. Это своего рода защитный механизм, как и дальнейшее отложение солей кальция, чтобы изолировать пораженный участок.
- Перенесенный инфаркт. Заканчивается замещением функционально активных тканей на слабые, рубцовые, не способных к сокращению, проведению сигнала, спонтанному возбуждению.
Если процесс затрагивает трикуспидальный клапан, возможны такие варианты: его полное заращение, стеноз или же функциональная недостаточность, сразу ведущая к выраженной регургитации. Восстановление срочное, хирургическое.
- Воспалительные патологии сердца (миокардит и прочие). Сопровождаются быстрой деструкцией тканей кардиальных структур. Лечение срочное, в стационаре, с применением антибиотиков и НПВП, также стероидных средств, диуретиков.
- Ревматизм. Воспалительная патология хронического характера, с частыми рецидивами и короткими периодами ремиссии. Терапия пожизненная, с применением поддерживающей тактики. При необходимости проводится хирургическая коррекция последствий.
Вторичные факторы
Вторичный патологический процесс обусловлен кардиальными проблемами и внесердечными моментами:
- Легочная гипертензия и становление специфических отклонений анатомического развития сердца. Требует срочного лечения на ранних стадиях, поскольку на поздних смысла уже нет. В основном рискуют курильщики, алкоголики, астматики и пациенты с длительным течением ХОБЛ.
- Кардиомиопатия.
- Эндокринные патологии: гипертиреоз, избыток гормонов коры надпочечников, их недостаток, сахарный диабет и прочие.
Факторы риска
Они непосредственно не обуславливают трикуспидальную регургитацию, но приводят к началу патологического процесса:
- Длительное курение.
- Потребление алкоголя в неумеренных количествах.
- Продолжительный период иммобилизации, без возможности активной деятельности. Для развития требуется много времени, от полугода и более.
- Наркозависимость.
- Неумеренное применение «опасных» препаратов: гликозидов, противоаритмических, гестагенных средств, также гормональных медикаментов, антибиотиков широкого спектра действия.
- Сказываются вредные условия труда на химических, горячих производствах, в шахтах.
Причины рассматриваются в комплексе, возможна система факторов развития.
Виды болезни
Регургитация трикуспидального клапана может быть врожденным или приобретенным заболеванием. У ребенка явление регистрируется в первые несколько месяцев. Бывает так, что работа клапанов сама становится на место. Врожденную аномалию намного легче контролировать, особенно если имеет место профилактика обострения болезни.
Приобретенный вид регургитации развивается совместно с другими заболеваниями сердца или сосудов.
Исходя из причин, которые влекут за собой развитие аномалии, болезнь может быть первичной или вторичной:
- Первичный тип регургитации трикуспидального клапана связан с болезнями сердечной мышцы. Причина возникновения – гипертензия легочной формы. Это означает, что кровь по легочной артерии бежит под сильно высоким давлением.
- Вторичная форма связана непосредственно с клапаном, который имеет нарушение в работе.
Учитывая тот факт, что регургитация всегда напрямую связана с недостаточностью сердечного клапана, она может быть абсолютной и функциональной. Абсолютная регургитация появляется, когда поражены клапанные створки. Является врожденной формой заболевания. Функциональная форма возникает на фоне сильного растяжения стенок клапана, что является следствием заболеваний или патологических процессов в легочной кровеносной системе, или по причине поражений, возникающих на тканях сердца.
Характерные симптомы
Проявления зависят от этапа патологического процесса. Гемодинамически незначимая разновидность не имеет признаков вообще.
Среди типичных признаков в остальных ситуациях:
- Поражения печени. Дают знать о себе на поздних стадиях. Определяются болями в правом подреберье, увеличением размеров органа, желтизной кожных покровов из-за избытка билирубина. Возможно постепенное формирование недостаточности.
- Боли в животе неясной локализации. Блуждающие, отдают в подвздошные области. Острый дискомфорт не характерен, потому спутать с клиникой аппендицита невозможно.
- Одышка без видимых причин. Развивается сначала на фоне интенсивных физических нагрузок, затем возникает в состоянии полного покоя. Существенно снижает качество жизни.
- Полиурия. Как итог развивающейся почечной недостаточности. На поздних стадияз (3-4) при преимущественном поражении выделительной системы сменяется обратным процессом. Суточный диурез составляет 500 мл и ниже.
- Тахикардия. Частота сердечных сокращений достигает 120-150 ударов. Они полноценные, регулярные. Тип — синусовый. Реже пароксизмальный.
- Слабость, отсутствие трудоспособности.
- Ощущение постоянного холода. Пациент мерзнет, поскольку падает интенсивность периферического кровообращения.
- Повышение давления в венах. Объективно симптом проявляется набуханием шейных сосудов, их интенсивной пульсацией, видимой напряженностью. Определить признак может не только врач, но и сам пациент или окружающие его люди. Вместе с тем, АД падает в большинстве случаев. Несущественно, однако, клиническая значимость присутствует.
- Отечность нижних конечностей. Как логическое продолжение нарастающей почечной недостаточности.
- Дыхательные проблемы.
В итоге пациент имеет целый комплекс симптомов со стороны как удаленных органов и систем, так и самих кардиальных структур. Причина всех ощущений кроется в нарушении циркуляции крови, как по большому, так и по малому кругу.
Регургитация клапана легочной артерии
Поражение створок легочного клапана может носить врожденный характер, проявляясь еще в детском возрасте, либо приобретенный вследствие атеросклероза, сифилитического поражения, изменений створок при септическом эндокардите. Нередко поражение клапана легочной артерии с недостаточностью и регургитацией встречается при уже имеющейся легочной гипертензии, заболеваниях легких, поражениях других клапанов сердца (митральный стеноз).
Минимальная регургитация на клапане легочной артерии не приводит к существенным гемодинамическим расстройствам, в то время как значительный возврат крови в правый желудочек, а затем и в предсердие, вызывают гипертрофию и последующую дилатацию (расширение) полостей правой половины сердца. Такие изменения проявляются выраженной сердечной недостаточностью в большом круге и венозным застоем.
Пульмональная регургитация проявляется всевозможными аритмиями, одышкой, цианозом, выраженными отеками, скоплением жидкости в брюшной полости, изменением печени вплоть до цирроза и другими признаками. При врожденной патологии клапанов симптомы нарушения кровообращения возникают уже в раннем детском возрасте и нередко носят необратимый и тяжелый характер.
Диагностика
Обследование проходит под руководством кардиолога, при доказано процессе продолжает деятельность профильный хирург. Он же занимается назначением лечения.
Схема мероприятий в правильном порядке:
- Устный опрос больного на предмет жалоб, их давности, также сбор анамнеза. Таким образом врач понимает направление дальнейшего обследования.
- Измерение артериального давления. Обычно оно незначительно понижено. Частота сердечных сокращений выше нормы. Ритм правильный, по мере прогрессирования возникают спонтанные преждевременные удары (экстрасистолы).
- Выслушивание звука (аускультация). Определяется синусовый шум обратного тока крови. Тона могут быть как нормальными, так и глухими.
- Суточное мониторирование. Для регистрации показателей кардиальной работы на протяжении 24 часов в динамике. Используется наиболее часто в качестве первого метода, после рутинного обследования. Дает исчерпывающую информацию о движении АД и ЧСС в течение суток.
- Электрокардиография. Оценка функционального состояния сердца.
- Эхокардиография. Методика визуализации кардиальных структур. Проводится в первоочередном порядке, поскольку позволяет обнаружить органические отклонения со стороны трикуспидального клапана.
- МРТ или КР (много реже). Проводится для детализации изображения сердца и окружающих тканей.
- Измерение давления в легочной артерии.
- Нагрузочные тесты. На ранней стадии, позже не применяется из-за значительной опасности.
Методики направлены как на констатацию факта анатомического дефекта, так и на верификацию предполагаемого диагноза.
Диагностика трикуспидальной регургитации
Для диагностики трикуспидальной регургитации кроме анамнеза, физикального осмотра и аускультации проводят следующие исследования:
- ЭКГ. Определяются размеры правого желудочка и предсердия, нарушения сердечного ритма;
- Фонокардиограмма. Выявляется наличие систолического шума;
- УЗИ сердца. Определяются признаки уплотнения стенок клапана, площадь предсердно-желудочкового отверстия, степени регургитации;
- Рентгенография грудной клетки. Выявляется расположение сердца и его размеры, признаки легочной гипертензии;
- Катетеризация полостей сердца. Метод основан на введении катетеров для определения давления в полостях сердца.
Кроме этого, может быть использована коронарокардиография, проводимая перед оперативным вмешательством. Она основана на введении в сосуды и полости сердца контрастного вещества, для оценки движения тока крови.
Методы лечения
Терапия проводится под полным контролем кардиохирурга. Способы воздействия зависят от этапа патологического процесса.
Трикуспидальная регургитация 1 степени — это лучший момент для начала терапии. Но симптомов еще нет, выявление инцидентальное (случайное), сложностей не представляет при целенаправленном поиске.
На данном этапе показано динамическое наблюдение в течение 3-5 лет. В отсутствии прогрессирования, при стагнации процесса, нет необходимости в лечении. Порой пациенты могут жить, не подозревая о своем состоянии, качественно, без больших ограничений.
Трикуспидальная регургитация 2 степени и выше корректируется строго хирургическими путями. Вариантов вмешательства несколько.
Но до этапа лечения требуется стабилизировать состояния больного, если на то есть время (плановые операции).
Применяются препараты:
- Антиаритмические в минимальной дозировке для восстановления приемлемой частоты сердечных сокращений (Амиодарон, Хиндин).
- Бета-блокаторы (Метопролол).
- Гликозиды. С целью нормализовать сократительную способность миокарда.
- Кардиопротекторы.
- Антикоагулянты. Для предотвращения образования тромбов, которые обуславливают частую преждевременную смерть больных.
- Диуретики в рамках терапии ранних проявлений почечных состояний.
Длительность подготовительного периода варьируется от 2 до 4 месяцев, возможно больше.
К моменту оперативного вмешательства ритм должен быть стабильным, правильным, артериальное давление в пределах эталонного значения или близко к тому.
В зависимости от стадии патологического процесса и характера изменений показаны пластика или протезирование трикуспидального клапана. Оба способа, в целом, равнозначны.
Коррекция патологий и дефектов отдаленных органов проводится под контролем профильных специалистов. Перечень методик широк, определяется исходя из тяжести процесса.
Внимание:
Применение народных средств невозможно. Поскольку эффект от них при органическом отклонении со стороны кардиальных структур нулевой.
Изменение образа жизни также не сыграет ключевой роли. Имеет смысл отказаться от курения, алкоголя и наркотических веществ. При проведении тяжелой терапии сторонних патологий рекомендуется коррекция у лечащего специалиста.
Тактика терапии
На начальном этапе патологии лечением занимается терапевт или кардиолог, в дальнейшем может потребоваться консультация кардиохирурга. Лечение регургитации митрального клапана проводится в строгом соответствии с современными медико-экономическими стандартами.
Радикальное лечение
При тяжелой форме митральной регургитации без операции не обойтись. Восстановление клапанных створок или полная замена клапана – основная задача вмешательства. Проводить операцию лучше всего до того, как наступит декомпенсация желудочка. Иначе радикальное лечение окажется мало эффективным.
Основные методы хирургического вмешательства по устранению регургитации:
- Замена клапана (протезирование). Замена клапана сердца показана в случае серьезных структурных изменений, приводящих к нарушению кровообращения. Протезы бывают механические и биологические.
- Пластика клапана. Реконструкция клапана позволяет восстановить все его функции, предотвратить сердечную недостаточность, спасти жизнь пациенту. В ходе операции используют пластические конструкции, чтобы полностью реабилитировать сердце и избежать повторных проблем с клапаном.
Пластику и протезирование проводят под общим наркозом с использованием аппарата искусственного кровообращения. Операция сопряжена с риском возникновения осложнений, поэтому после нее потребуется длительная реабилитация.
Консервативное лечение
Минимальная регургитация не требует терапии. Пациенту достаточно контролировать свое состояние, регулярно посещая кардиолога. При второй и третьей степени показано медикаментозное лечение. Основная задача – устранить признаки и причины, которые привели к клапанной регургитации.
В схему терапии могут входить следующие группы лекарственных препаратов:
- бета-адреноблокаторы – это группа фармацевтических средств с выраженной способностью угнетать влияние адреналина на особые рецепторы, которые по мере возбуждения вызывают стеноз (сужение) сосудов, ускорение сердечной деятельности, рост артериального давления косвенным путем;
- диуретики – выводят жидкость из организма, помогают устранить отеки и снижают нагрузку на сердце;
- антибиотики – приостанавливают рост и распространение болезнетворных микроорганизмов, назначают для устранения инфекции;
- антикоагулянты – угнетают активность свёртывающей системы крови и препятствуют образованию тромбов.
Внимание! Часто прием медикаментов не приносит положительного эффекта, о чем должны быть осведомлены пациенты.
Больным с хронической МР назначаются вазодилататоры, а также препараты, уменьшающие нагрузку на сердце. Кортикостероиды, нестероидные противовоспалительные средства, иммунодепрессанты, ингибиторы ФНО показаны при наличии системных заболеваний. В хроническом состоянии наиболее часто применяемыми агентами являются ингибиторы АПФ и гидралазин.
Прогноз
Зависит от стадии и характера терапии.
- На первой стадии выживаемость 100%, особенно, если прогрессирования состояния нет.
- Вторая ассоциирована с вероятностью в 85%.
- Третья — 45%.
- Четвертая или терминальная ставит крест на больном, не давая шансов. Медиана составляет 1-2 года, часто еще меньше.
При проведении комплексной терапии есть вероятность стабилизировать состояния даже самых тяжелых пациентов, продлив жизнь на несколько лет.
Благоприятные прогностические факторы:
- Период молодости.
- Отсутствие соматических патологий, вредных привычек, осложнений после проведенной операции.
- Хороший семейный анамнез.
- Отклик на проводимое лечение.
- Редукция симптоматики.
Определение возможного исхода ложится на плечи кардиолога. Для того, чтобы сказать что-либо конкретное, нужно как минимум провести полную диагностику.
Особенности детской регургитации
Регургитация трикуспидального клапана у плода регистрация явления возможно на ранних сроках развития с помощью УЗИ. В большинстве случаев данная патология связана с отклонением в хромосомах ДНК цепи (синдром Дауна). Хотя и у полностью здорового ребенка может отмечаться регургитация. Наличие данного явления не говорит об отклонении в развитии.
При отсутствии других заболеваний сердечно-сосудистой системы, работа клапана выравнивается самостоятельно с возрастом. Тем не менее, если явление было зарегистрировано, необходимо регулярно посещать кардиолога, чтобы отслеживать возможный процесс развития.
Способы коррекции и восстановление пациента
Виды оперативных вмешательств:
накладывание клипс и колец (коррекция формы створок и ширины фиброзной основы клапана);
- постановка протеза (полная замена митрального клапана).
Принципы восстановления пациента после операции:
- поддержка реологии крови (разжижающие препараты);
- предотвращение образования тромбов (антиагреганты);
- исключение значительных физических нагрузок;
- длительное диспансерное наблюдение.
Выводы
Регургитация в двустворчатом клапане возникает из-за неспособности его створок плотно закрыться при систоле. Опасность обратного тока крови состоит в расширении полостей сердца и их чрезмерном наполнении кровью. Для поддержки насосной функции миокард компенсаторно гипертрофируется. Сердечная мышца не приспособлена для длительных нагрузок такой степени, поэтому возникает декомпенсация, выражающаяся в характерных клинических симптомах, самым ранним из которых является одышка.
Золотой стандарт диагностики регургитации – доплеровское ультразвуковое исследование сердца. Хирургическому лечению подлежат 3 и 4 стадия митральной недостаточности.
Для подготовки материала использовались следующие источники информации.
Под понятием регургитации подразумевают обратное движение жидкости или газов в полых мышечных органах во время сокращений.
С подобным явлением сталкиваются врачи многих специальностей, однако чаще занимаются этой проблемой кардиологи.
Специалисты, занимающиеся патологией сердечно-сосудистой системы, говорят об этом феномене как об обратном движении крови из одной камеры сердца в другую.
Осложнения митральной недостаточности
Осложнения без лечения
В случаях, когда пациента не беспокоят жалобы, а степень порока, определенная по УЗИ сердца не тяжелая, отсутствие приема препаратов или оперативного лечения не сказывается на состоянии гемодинамики. Если же пациент обращается с активными жалобами, а диагноз митральной недостаточности подтвержден или диагностирована его тяжелая степень, отсутствие лечения приводит к нарушению циркуляции крови в организме и функций сердечно-сосудистой системы. Без коррекции работы сердечной мышцы могут развиться осложнения, в том числе и жизнеугрожающие – кардиогенный шок, отек легких, системные тромбоэмболии, пароксизмы мерцательной аритмии также с риском образования тромбов и оседания их в сосудах головного мозга, легких, кишечника, сердца, в бедренной артерии. Осложнения встречаются более редко, чем при митральном стенозе.
Осложнения операции
Как и при проведении любой операции, при протезировании или пластике митрального клапана существует определенный операционный риск. Летальность после таких операций, по данным разных авторов, достигает 8 – 20%. Также у пациента могут развиться послеоперационные осложнения, например, образование тромбов в полостях сердца, обусловленное работой механических протезов, развитие бактериального воспаления на створках клапана, в том числе и искусственного биологического, образование спаек между створками с развитием сужения отверстия клапана (стеноз). Профилактикой развития осложнений служат адекватное назначение противосвертывающих препаратов, антибиотикотерапия в раннем послеоперационном периоде, а также при проведении различных диагностических и лечебных мероприятий в других областях медицины (катетеризация мочевого пузыря, экстракция – удаление зуба и другие стоматологические процедуры, гинекологические операции и т. д .).
Общая информация о регургитации
При регургитации некоторый объем биологической жидкости (крови) возвращается в исходную камеру. Обратное течение может быть обусловлено различными провоцирующими факторами. Происходит патологический возврат при сокращении сердечной мышцы.
Термин применим для нарушений во всех четырех камерах. Степень отклонения устанавливается исходя из объема биологической жидкости, которая возвращается обратно.
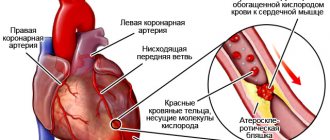
Сердце – мышечный орган полого типа. Имеет он четыре полноценные камеры. Состоит из 2 предсердий и такого же количества желудочков. В норме биологическая жидкость движется в одной направленности.
Митральный клапан располагается между левым предсердием и желудочком. Состоит из нескольких створок. Именно он чаще подвергается изменениям. Стоит отметить, что левая часть сердца выполняет большое количество функций, а патологии, затрагивающие клапан между предсердием и желудочком, возникают достаточно часто. Пациенту в таком случае может быть диагностирована митральная регургитация.
Сердце состоит из четырех камер, патология может затрагивать любую из них
Трикуспидальная регургитация 1-2 степени поражает клапан, располагающийся между предсердием и желудочком. Патология, как правило, вторичная. Аортальная регургитация поражает клапаны, имеющие 3 створки. Находятся они в месте соединения определенных сосудов с полым мышечным органом.
Важно понимать, что такое регургитация в кардиологии. При наличии поражения створки клапанов неспособны плотно смыкаться. Некоторое количество биологической жидкости возвращается обратно.
Незначительная аортальная регургитация или несущественное отклонение любого иного клапана называется физиологическим. Характеризуется малым изменением кровообращения через створки. Патология не считается опасной и не доставляет дискомфорта, а значит, нет необходимости в терапии.
Трикуспидальная регургитация 1 степени довольно часто диагностируется у чрезмерно худых людей. Подвержены отклонению и пациенты, имеющие высокий рост. Врачи утверждают, что диагноз устанавливается 70 обратившимся из 100.
Наиболее подвержены патологии люди худощавого телосложения и высокого роста
Трикуспидальная регургитация 0 или 1 степени у ребенка или взрослого считается физиологической. Соответственно, нет необходимости в медикаментозном лечении.
Регургитация митрального клапана 2 степени: причины, симптомы и классификация
Одним из разновидностей порока сердца является пролапс митрального клапана. Этот недуг сопровождается обратным током крови – ругургитацией.
Суть и классификация порока
При ПМК на стадии систолы ЛЖ происходит прогибание створок клапана в полость левого желудочка.
В норме на стадии систолы предсердия створки митрального клапана находятся в открытом состоянии.
При наступлении систолы левого желудочка половинки клапана смыкаются, выталкивая тем самым кровь из желудочка в аорту.
За счет того, что створки клапана находятся в состоянии пролабирования, часть крови возвращается назад в предсердие.
В современной медицине практикуется классификация РМК согласно ее тяжести:
- 1 степени – митральная регургитация 1 ст. считается незначительной и является нормой. Ее можно встретить как у людей молодого, так и пожилого возраста. Для диагностирования используется самый простой метод – аускультация. Как правило, в этой ситуации патология не требует специального лечения. Достаточно того, что пациент будет несколько раз на протяжении года проходить обследование у специалистов. Это необходимо для того, чтобы избежать возможности развития сопутствующих заболеваний либо каких-либо осложнений;
- 2 степени – умеренная МР — характеризуется развитием нарушений кровообращения, а также сокращения сердца. Диагностировать патологию этой тяжести можно посредством применения таких методов обследования, как электрокардиограмма или электрофизиологический осмотр сердца и системы. При прослушивании сокращения сердца пациента специалисты имеют возможность услышать специфический щелчок, который образуется во время пребывания сердца в фазе систолы;
- 3 степени – регургитация такой тяжести считается наиболее сложной и опасной. Среди симптомов, которые могут проявляться у пациентов, можно выделить наличие отеков верхних и нижних конечностей, увеличение объема печени, значительное повышение показателей венозного давления. Пациенты, у которых диагностирована РМК 3 ст. получают инвалидность 1 группы.
Хотелось бы также отметить, что регургитация МК 2 степени классифицируется по причине ее развития на такие группы:
- Первичная. Основная причина ее развития заключается в нарушениях строения соединительной ткани, оказывающих негативное влияние на конструкции створок митрального клапана. Эти нарушения развиваются в период внутриутробного развития ребенка. В результате таких нарушений клапан становится более эластичным и податливым.
- Вторичная. Этот дефект развивается в результате дистрофии миокарда, имеющей под собой ревматическое происхождение. Нередко причиной вторичной регургитации 2 степени является также механическое повреждение целостности грудной клетки, которое влечет за собой нарушение целостности сердца.
Максимально точное определение степени регургитации и причин ее происхождения поможет выбрать эффективный метод лечения.
Причины и последствия
Хотелось бы также отметить, что регургитация митрального клапана 2 степени может иметь хроническую либо острую форму. Этому способствует воздействие таких факторов:
- нарушение функционирования либо строения сосочковых мышц миокарда;
- поражение эндодерма стенки сердца, вызванное развитием инфекции (эндокардит);
- увеличение объема левого желудочка;
- механическое повреждение митрального клапана;
- ишемическая болезнь сердца;
- развитие у пациента ревматизма, который приводит к поражению миокарда.
Нередко регургитация МК 2 степени может быть диагностирована у новорожденного. Это вызвано такими причинами:
- развитие воспаления миокарда;
- в зоне возле сердечного клапана или на внутренней части оболочки сердца накапливаются белки;
- порок сердца врожденный.
В случае диагностирования РМК второй степени у пациентов увеличивается вероятность возникновения осложнений:
- мерцательная аритмия;
- образование тромбов.
Данная степень регургитации является одной из главных причин развития инсульта ГМ у тех пациентов, возраст которых 40 и более лет.
Стоит также отметить, что изменение структуры створок митрального клапана может стать местом образования тромбов, (что в свою очередь приводит к развитию тромбоэмболии сосудов ГМ), увеличения объема полости левого предсердия, мерцательную аритмию, изменение строения кровяных клеток, которые отвечают за процесс свертывания.
С возрастом вероятность осложнений возрастает.
Приблизительно у 15 – 40% пациентов с возрастом интенсивность и периодичность проявления симптомов патологии увеличивается. У больных происходит трансформация РМК 2 степени в более значимое и опасное заболевание сердечно-сосудистой системы.
Однако регургитация 2 ст. не всегда влечет за собой развитие осложнений. Как правило, это характерно для 60% случаев.
В случае обнаружения проявления каких-либо симптомов, характерных для регургитации митрального клапана 2 ст., стоит незамедлительно обратиться к специалистам для прохождения тщательного обследования. Это необходимо для того, чтобы исключить наличие более серьезного сопутствующего заболевания или развития осложнений.
Что такое регургитация? Ее виды
Сердце постоянно качает кровь, которая поступает в сосуды и артерии. Как известно, сердце состоит из двух желудочков, двух предсердий и 4 клапанов (митральный, аортальный, трикуспидальный, клапан легочной артерии). Клапаны позволяют крови двигаться только в одном направлении. Если они перестают выполнять свою функцию, работа сердца нарушается, что опасно для жизни.
Митральная и трикуспидальная регургитация встречаются довольно часто и иногда носят физиологический характер. То есть человек живет с этой патологией и не подразумевает о ее присутствии.
Сам термин «регургитация» не является диагнозом или отдельным заболеванием.
Это состояние, которое возникает на фоне уже имеющегося серьезного нарушения. Регургитация может иметь несколько степеней (обычно от 0 до 4), каждая степень имеет свой уровень тяжести и последствия.
Выделяют 4 вида регургитации соответственно 4 клапанам сердца:
- Митральная. Это ослабление митрального клапана, располагающегося между левым желудочком и левым предсердием. Этот вид регургитации встречается чаще всего, поскольку именно левая часть сердца испытывает наибольшие нагрузки.
- Трикуспидальная. При нарушении работы трехстворчатого клапана между правым желудочком и правым предсердием возникает трикуспидальная регургитация. Она является вторичной и часто связана с серьезными сердечными заболеваниями.
- Аортальная. Между аортой и левым желудочком располагается аортальный клапан. При патологическом расширении аорты клапан ослабевает и кровь из аорты поступает обратно в левый желудочек.
- Регургитация легочной артерии. Клапан легочной артерии находится на границе легочного ствола и правого желудочка. Эта патология часто сопровождается различными легочными заболеваниями.
Определить вид регургитации и ее стадию можно с помощью различных методов диагностики. Степень тяжести определяется в зависимости от того объема крови, который возвращается обратно.
Причины и признаки митральной регургитации
При сокращении левого предсердия митральный клапан открывается, и кровь попадает в левый желудочек, после чего клапан закрывается, чтобы не допустить обратного оттока крови. При сокращении левого желудочка кровь выталкивается в аорту. Если митральный клапан смыкается не до конца, часть крови попадает обратно в желудочек, что и называют митральной регургитацией.
Этот вид регургитации встречается у 70% людей. В легкой степени она бывает даже у здоровых. В большинстве случаев это нарушение не имеет выраженным симптомов, крове шумов в сердце, определить которые можно только во время УЗИ. Симптоматика в виде усталости, одышки, боли в груди появляется уже в результате осложнений митральной недостаточности.
Митральная регургитация может возникать по следующим причинам:
- Пролапс митрального клапана. Это довольно распространенное сердечное заболевание, при котором створки клапана выпячиваются в полость предсердия. Его причинами могут быть как наследственность, так и воспалительные заболевания сердца. К симптомам пролапса митрального клапана относят головокружение и слабость, боли в грудной клетке, обмороки, тахикардию.
- Врожденный или приобретенный порок сердца. Это патологическое состояние, при котором в той или иной степени нарушается клапанный аппарат. Некоторые врожденные пороки сердца могут быть несовместимы с жизнью. Приобретенные пороки могут возникать в результате травмы или инфекции.
- Инфаркт миокарда. При инфаркте нарушает кровоток в область миокарда, в результате чего начинаются некротические процессы. Один из последствий перенесенного инфаркта является митральная регургитация.
- Инфекционный эндокардит. Это поражение внутренней сердечной оболочки болезнетворными микроорганизмами. В качестве осложнений могут встречаться нарушения работы клапанов, эмболии, гломерулонефрит.
Митральная регургитация может иметь 4 степени, от незначительной до тяжелой. Среди ее последствий выделяют сердечную недостаточность и легочную гипертензию.
Причины и признаки трикуспидальной регургитации
При трикуспидальной регургитации нарушается работа трехстворчатого клапана. Чаще всего она является вторичной и возникает на фоне имеющегося заболевания (обычно легочной гипертензии). Также различают врожденную и приобретенную трикуспидальную регургитацию.
На начальных этапах эта патология никак себя не проявляет. В редких случаях появляется пульсация шейных вен из-за повышения кровяного давления. Если трикуспидальная регургитация протекает длительно, она приводит к сердечной недостаточности и ряду характерных симптомов: отек ног, слабость, скопление жидкости в брюшной полости, нарушение работы почек, одышка.
Также трикуспидальная регургитация приводит к нарушению работы печени.
Причин возникновения этого недуга может быть несколько:
- Легочная гипертензия. Под этим понятием может скрываться целый ряд патологий, которые объединяет повышенное давление в легочной артерии. При этом состоянии нагрузка на правый желудочек значительно возрастает. Симптомами являются повышенная утомляемость, одышка, тахикардия, боль в груди, отеки.
- Инфаркт миокарда. При инфаркте часть ткани миокарда заменяется соединительной тканью. Работа сердца нарушается, что часто сказывается и на состоянии клапанов. Как правило, постинфарктное состояние требует длительной реабилитации.
- Митральный стеноз. При этом заболевании стенки митрального клапана сужаются или срастаются вовсе. В результате кровь не может попасть из одной камеры в другую. Все это ведет к тому, что нагрузка на все остальные клапаны возрастает. Начинается левожелудочковая недостаточность.
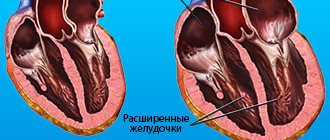
- Дилатация правого желудочка. При дилатации правый желудочек увеличивается в объеме. Трикуспидальная недостаточность может быть как причиной, так и последствием этого заболевания.
На 1 и 2 стадии болезни человек может не подразумевать о наличии у него трикуспидальной регургитации. Выявляют ее чаще всего при профилактическом обследовании или уже на этапе осложнений.
Пролапс митрального клапана
Пролапс митрального клапана — это выбухание, выпячивание одной или обеих створок митрального клапана сердца в полость левого предсердия во время сокращения левого желудочка
Пролапс митрального клапана с регургитацией 1 степени (ПМК) является одним из видов патологии, когда регургитация вызвана прогибанием (пролабированием) створок МК в сторону левого предсердия в фазу систолы. Однако пролапс митрального клапана 1 степени может возникать и без регургитации, что характерно для врожденных форм патологии.
Предлагаем ознакомиться: Измеритель давления человека как называется • Как вылечить гипертонию
Регургитация аортального клапана
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день…
Читать далее »
Аортальная регургитация ошибочно принимается за название заболевания. Некоторые даже пытаются найти аналог в МКБ за счет поражений аортальных клапанов разной природы. Регургитация — это физическое явление, обусловленное возвратом потока жидкости. В применении к аорте — обратный ток крови в левый желудочек. Именно такое значение придается термину в функциональной диагностике.
Если раньше опытные врачи могли указывать на этот процесс только с субъективной точки зрения (в результате аускультации и определения характерного шума на аорте), то с внедрением в практику ультразвукового обследования сердца стало возможно увидеть движение крови в обратном направлении. А способ допплерографии позволил дать оценку степени возврата и подключить этот диагностический признак к решению проблемы выбора метода лечения.
Распространенность
Учет пациентов с аортальной регургитацией ведется только в кабинетах функциональной диагностики. Поэтому о распространенности можно судить по отношению к числу обследованных допплеровским способом, а не к общему количеству населения.
Разные степени и признаки обратного потока крови через аортальное отверстие обнаруживают у 8,5% обследованных женщин и у 13% мужчин. Среди всех пороков сердца у взрослых хроническую аортальную регургитацию выявляют у каждого десятого пациента. Наиболее часто в пожилом возрасте у мужчин.
Какие анатомические структуры участвуют в формировании регургитации
Строение четырех камер сердца обеспечивает в норме наполнение желудочков (кровь перетекает из предсердий) и активный выброс в аорту из левого желудочка, в легочную артерию — из правого. Клапанная система между полостями, главными сосудами образует естественную преграду для возвратного потока.
Физиология клапанов, их устройство, мышечные пучки для натяжения реагируют на давление крови, подчиняются нервным импульсам, руководящим функциями сердца. Любые нарушения структуры и строения способствуют неполному смыканию створок. Кровь, пройдя через отверстие, направляется обратно.
В сердце имеется 4 вида клапанов между:
- предсердиями и желудочками слева и справа;
- левым желудочком и аортой;
- правым желудочком и легочной артерией.
Соответственно, в зависимости от локализации поражения возможна митральная регургитация, возврат через трикуспидальный клапан, неполноценность клапанов в легочной артерии.
Аортальная регургитация представляется частным случаем нарушения работы клапанного аппарата.
Механизм регургитации в норме и при патологии
Кардиологи выделяют незначительную физиологическую регургитацию, которая возможна в нормальных условиях. Например, у 70% взрослых людей с высоким ростом имеется неполное закрытие трикуспидального клапана, о котором человек не догадывается. На УЗИ определяются незначительные завихряющиеся потоки при полном смыкании клапанов. Это не сказывается на общем кровообращении.
Патология возникает при воспалительных процессах:
- ревматизме,
- инфекционных эндокардитах.
Образование рубцов после острого инфаркта, на фоне кардиосклероза в зоне, приближающейся к створкам и нитям клапана, ведет к поломке необходимого механизма натяжения, изменяет форму створок. Поэтому не происходит их полного смыкания.
При патологическом процессе не менее значимую роль играет диаметр выходного отверстия, которое должно перекрываться. Значительное увеличение при дилатации левого желудочка или гипертрофии препятствует плотному соединению створок аортальных клапанов.
Холестерин снизится до нормы! Поможет на…
Хитрый рецепт для чистки сосудов от вредного холестерина! 4 капли и все бляшки рассосутся…
Основные клапанные причины аортальной регургитации
Причинами поражения аортальных клапанов, диаметра отверстия между левым желудочком и начальным отделом аорты являются:
- ревматическое воспаление с локализацией по линии замыкания клапанов — инфильтрация тканей на начальном этапе приводит к сморщиванию створок, образует отверстие в центре для прохождения крови в систолу в полость левого желудочка;
- бактериальный сепсис с поражением эндокарда и дуги аорты;
- бородавчатый и язвенный эндокардит при тяжелых формах инфекции (брюшной тиф, грипп, корь, скарлатина), воспалении легких, раковой интоксикации (миксома) — клапаны полностью разрушаются;
- врожденные пороки (образование двух створок вместо трех) с вовлечением аорты, большой дефект межжелудочковой перегородки;
- специфические аутоиммунные процессы в восходящем отделе аорты при хроническом сифилисе, болезни Бехтерева, ревматоидном полиартрите;
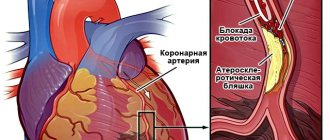
- гипертоническая болезнь, атеросклероз — процесс уплотнения створок с отложением солей кальция, расширение кольца за счет дилатации аорты;
- последствия инфаркта миокарда;
- кардиомиопатии;
- травмы грудной клетки с разрывом мышц, сокращающих створки.
К причинам приходится причислять осложнения лечения заболеваний сердца способом катетерной радиочастотной абляции, а также случаев разрушения биологического протеза клапана.
Причины, связанные с поражением аорты
Ближайший к сердцу участок аортальной дуги называют корнем аорты. Именно его строение влияет на «здоровье клапанов» и ширину кольца-ворот из левого желудочка. Поражения корня включают:
- возрастные или дегенеративные изменения, вызывающие дилатацию;
- кистозный некроз среднего слоя аорты при синдроме Марфана;
- расслоение стенки аневризмы;
- воспаление (аортит) при сифилисе, псориатическом артрите, болезни Бехтерева, язвенном колите;
- гигантоклеточный артериит;
- злокачественную гипертензию.
Среди причин обнаружено отрицательное влияние лекарственных препаратов, применяемых для снижения аппетита при ожирении.
Последствия аортальной регургитации
Возврат крови в левый желудочек неминуемо приводит к его расширению и увеличению объема. Возможно расширение митрального кольца и дальнейшее увеличение левого предсердия.
В месте контакта потока крови на эндокарде образуются «карманы». Чем больше степень регургитации, тем быстрее развивается перегрузка левого желудочка.
Исследования показали значение частоты сердечных сокращений:
- брадикардия усиливает объем возвратного потока и способствует декомпенсации;
- тахикардия снижает регургитацию и вызывает большее приспособление.
Формы аортальной регургитации
Принято различать острую и хроническую аортальную регургитацию.
Особенности острой формы
Типичными причинами острой аортальной регургитации служат:
- травмы;
- расслаивающая аневризма;
- инфекционный эндокардит.
Объем крови, поступающий в фазу диастолы в левый желудочек увеличивается внезапно. Механизмы приспособления не успевают развиться. Резко возрастает нагрузка на левые отделы сердца, слабость миокарда. В аорту выбрасывается недостаточный объем крови для поддержки общего кровообращения.
Особенности хронической аортальной регургитации
Отличительным признаком хронической формы служит достаточное время для полного включения компенсаторных механизмов и приспособления левого желудочка. Это вызывает период компенсации нарушений кровообращения. Гипертрофия миокарда помогает возместить сниженный выброс.
При истощении резервных запасов энергии наступает стадия декомпенсации с тяжелой сердечной недостаточностью.
Клинические проявления
При острой форме аортальной регургитации у пациента внезапно проявляются признаки кардиогенного шока:
- резкая слабость;
- бледность кожи;
- выраженная гипотония;
- одышка.
При отеке легких:
- пациент задыхается;
- дыхание шумное и хриплое;
- при кашле выделяется пенистая мокрота с примесью крови;
- лицо, губы, конечности синюшны;
- тоны сердца резко приглушены;
- в легких прослушивается масса влажных хрипов.
При хронической аортальной регургитации возможен длительный бессимптомный период. Симптомы появляются только при развитии ишемии миокарда и выраженной декомпенсации сердца. Пациент отмечает:
- одышку при физической нагрузке;
- сильные удары сердца;
- экстрасистолы;
- приступы стенокардии по ночам;
- возможна клиника «сердечной астмы».
При осмотре врач отмечает:
- покачивание головы в ритме пульсации сердца;
- типичный пульс на лучевой артерии — резкий удар волны и сразу спадение;
- дрожание при пальпации грудной клетки в области основания сердца;
- расширение левой сердечной границы;
- пульсирующие сонные артерии;
- диастолический шум на аорте, по левому краю грудины в третьем и четвертом межреберьях, лучше прослушивается в сидячем положении при небольшом наклоне вперед, хлопающий первый тон.
Методы диагностики
Косвенные признаки аортальной регургитации отмечаются на:
- рентгенограмме грудной клетки — левый контур сердечной тени расширен в сторону и вниз, расширение дуги аорты похоже на аневризму, четкие признаки увеличения левого предсердия, возможно обнаружение кальцинатов в дуге аорты;
- электрокардиограмме — выявляется перегрузка левых отделов сердца.
Эхокардиографический метод
В диагностике регургитации эхокардиография служит главным объективным способом, позволяет определить причину, степень регургитации, достаточность компенсаторных запасов, нарушение кровообращения даже в бессимптомной стадии болезни при минимальных нарушениях. Его рекомендуется проводить пациентам в начальной стадии ежегодно, при появлении клинических симптомов дважды в год.
При расчетах учитывается площадь поверхности тела больного, в связи с отсутствием выраженного расширения камеры желудочка у низкорослых людей.
Наиболее часто используется режим цветного допплеровского сканирования. Датчики устанавливают таким способом, чтобы замерить площадь потока крови у аортальных створок, в начальном отделе аорты и сопоставить его с шириной прохода. В тяжелых случаях она превышает 60% диаметра кольца.
В практике кардиологов применяется подразделение возвратной струи на 4 степени по отношению ее длины к размерам и внутренним образованиям левого желудочка:
- 1 — не выходит за границу половины длины передней створки у митрального клапана;
- 2 — достигает или переходит створку;
- 3 — по величине потока подходит к половине длины желудочка;
- 4 — струя касается верхушки.
Если информации при допплерографии недостаточно, проводятся:
- магниторезонансная томография;
- радионуклидная ангиография;
- катетеризация сердца.
Способы лечения
Лечение аортальной регургитации полностью зависит от основного заболевания и полноты устранения причин.
Медикаментозная терапия использует лекарственные препараты, способные снизить систолическое артериальное давление и уменьшить объем возвратного потока.
Используется группа вазодилататоров (Нифедипин, Гидралазин, Ингибиторы АПФ). Они не показаны пациентам с бессимптомным течением, при легкой или средней по тяжести форме регургитации.
Кому показано хирургическое лечение
Единственная форма хирургического вмешательства — протезирование аортального клапана. Операция показана при:
- тяжелой форме регургитации с нарушением функции левого желудочка;
- если течение бессимптомное, при сохраненной функции желудочка, но выраженном расширении (дилатации).
Прогноз
Прогноз для жизни пациента зависит от основного заболевания, степени регургитации, формы. Ранний показатель смертности типичен для острого развития патологии. При хронической форме 75% пациентов живут более 5 лет, а половина — 10 и дольше.
При отсутствии своевременного хирургического вмешательства отмечают развитие сердечной недостаточности в ближайшие 2 года.
Лечение умеренной клинической картины сопровождается положительными результатами у 90% пациентов. Это подтверждает важность обследования и наблюдения пациентов с аортальной регургитацией.
Формы аортальной регургитации
Принято различать острую и хроническую аортальную регургитацию.
Особенности острой формы
Типичными причинами острой аортальной регургитации служат:
- травмы;
- расслаивающая аневризма;
- инфекционный эндокардит.
Объем крови, поступающий в фазу диастолы в левый желудочек увеличивается внезапно. Механизмы приспособления не успевают развиться. Резко возрастает нагрузка на левые отделы сердца, слабость миокарда. В аорту выбрасывается недостаточный объем крови для поддержки общего кровообращения.
Особенности хронической аортальной регургитации
Отличительным признаком хронической формы служит достаточное время для полного включения компенсаторных механизмов и приспособления левого желудочка. Это вызывает период компенсации нарушений кровообращения. Гипертрофия миокарда помогает возместить сниженный выброс.
При истощении резервных запасов энергии наступает стадия декомпенсации с тяжелой сердечной недостаточностью.
Общие проявления
Больные становятся апатичными, продуктивность мышления падает. Возможны когнитивные нарушения.
Без должного лечения, предсердие растягивается, что приводит к росту давления в легочной вене, а затем артерии.
Наступает хроническая сердечная недостаточность , сопровождается она массой явлений. От асцита, скопления жидкости в брюшной полости, до увеличения печени, генерализованной дисфункции церебральных структур.
Отеки и кровохаркание венчают картину. Требуется дифференциальная диагностика. Обычно на этапе появления таких симптомов она не представляет сложностей.
В случае возникновения хотя бы одного признака, нужно обращаться к врачу за помощью.
Если имеет место паралич, парез или онемение конечностей, одной стороны тела, проблемы со зрением, слухом, речь, перекосы лица, сильные головные боли, вертиго, нарушения ориентации в пространстве, обмороки, нужно вызывать скорую помощь. Вероятно неотложное состояние вроде инфаркта или инсульта.
Лечение митральной недостаточности
Лечение данного порока сердца подразумевает назначение лекарственных препаратов и радикальный способ излечения порока – хирургическую коррекцию клапана.
В медикаментозном лечении применяются следующие группы препаратов:
— для уменьшения общего периферического сопротивления сосудов, в которые увеличенному левому желудочку предстоит выталкивать кровь, назначаются ингибиторы АПФ и бета – адреноблокаторы: периндоприл 2 – 4 мг один раз в сутки, фозиноприл 10 – 40 мг один раз в сутки; карведилол 12.5 – 25 мг один раз в сутки, бисопролол 5 – 10 мг один раз в сутки. — для уменьшения притока крови к растянутому правому предсердию назначаются нитраты – препараты нитроглицерина и его аналоги: нитроспрей под язык 1 – 3 дозы при приступах одышки или загрудинных болей, кардикет 20 – 40 мг за 20 минут до физической нагрузки на ранних стадиях и ежедневно от одного до пяти раз в сутки на поздних стадиях (при выраженной одышке и частых эпизодах отека легких). — для уменьшения общего объема циркулирующей крови и вследствие этого, исключения объемной перегрузки сердца, назначаются диуретики (мочегонные препараты): индапамид 2.5 мг утром, верошпирон 100 – 200 мг утром и др. — для уменьшения тромбообразования и повышенной свертываемости крови назначаются антиагреганты и антикоагулянты: тромбо Асс 50 – 100 мг в обед после еды; варфарин 2. 5 мг, плавикс 75 мг – доза рассчитывается индивидуально под строгим контролем показателей свертывания крови. — при наличии мерцательной аритмии применяются антиаритмические препараты, способствующие восстановлению правильного ритма (при пароксизмальной форме) – поляризующая смесь внутривенно, амиодарон, новокаинамид в/в. При постоянной форме мерцания предсердий назначаются сердечные гликозиды (коргликон, строфантин) и бета – адреноблокаторы. — для профилактики повторных ревматических атак, а также при проведении инвазивных (с внедрением в ткани организма) вмешательств используются антибиотики (бициллин, амоксициллин с клавулановой кислотой и др).
Схема лечения устанавливается индивидуально для каждого пациента лечащим врачом.
Из хирургических методов лечения используются пластика клапана (подшивание створок клапана, сухожильных хорд) и его протезирование.
На рисунке изображено протезирование клапана механическим протезом.
Операция показана при второй степени порока (выраженная недостаточность) и при второй – третьей стадиях течения процесса (суб – и декомпенсации). В стадии выраженной декомпенсации применение хирургического метода лечения остается спорным в силу тяжелого общего состояния, а при терминальной стадии операция строго противопоказана.
Сочетание митральной и трикуспидальной недостаточности
Нередко митральная и трикуспидальная регургитация диагностируются одновременно у одного больного. Врач-кардиолог после детального обследования и получения результатов анализов примет решение о тактике лечения такого больного. Если недостаточность клапанов выражена незначительно, возможно, никакого лечения не понадобится, но надо будет периодически наблюдаться у кардиолога и проходить необходимые обследования.
Если установлена причина, вызвавшая недостаточность клапанов, то будет назначено терапевтическое лечение, направленное на устранение заболевания-провокатора. В случае отсутствия положительной динамики показано лечение регургитации хирургическим путем. Обычно это бывает при выраженной и тяжелой степени заболевания.
Пациентам, которые прошли хирургическое лечение недостаточности клапанов, обычно назначается прием непрямых антикоагулянтов.
Диагностика процесса и детализация жалоб
Заболевание может быть диагностировано только после обращения пациента за помощью. Регургитация митрального клапана 1 степени (до 5 мл) клинически не проявляется. Симптомы возникают уже при более значительном нарушении гемодинамики.
Длительное скрытие митральной недостаточности обеспечивается утолщением миокарда левого желудочка. Однако при истощении резервов этого механизма состояние больного резко ухудшается.
Выделяют 5 стадий митральной недостаточности.
| Стадия | Жалобы | Нарушения гемодинамики | Лечение |
| Компенсации | Отсутствуют | Клинически незначимая регургитация, до 1+ (не больше 5 мл) | Не требуется |
| Субкомпенсации | Одышка при ходьбе на длинные расстояния, беге | Регургитация в пределах 2+ (около 10 мл). Левый отдел сердца: гипертрофия желудочка, дилатация предсердия | Хирургическое лечение не показано |
| Декомпенсации правого желудочка | Нарушение дыхания при незначительных физических упражнениях | Значительная регургитация, 3+. Дилатация левого желудочка, увеличение правых отделов. | Рекомендуются хирургические методы лечения |
| Дистрофическая | Одышка без внешних причин, кашель, отёки, усталость | Ухудшение насосной функции сердца, относительная недостаточность трикуспидального клапана | Показано хирургическое лечение |
| Терминальная | Состояние больного тяжелое. Кровохаркание, кашель, отёки, плохо заживающие язвы. | Декомпенсация системы кровообращения | Лечение не показано |
Армия не примет для срочной службы человека с регургитацией второй степени и выше!
Характерные жалобы при митральной недостаточности:
одышка (сначала при значительной физической активности, в терминальных стадиях – на постоянной основе);
- ощущение сердцебиения (при физической активности);
- акроцианоз (посинение кончиков пальцев);
- «митральная бабочка» (румянец на щеках синюшного цвета);
- кардиалгия (боль в сердце ноющего или давящего, иногда колющего характера, не обязательно связана с нагрузками);
- отёки на ногах (появляются во второй половине дня, к вечеру, на начальных стадиях проходят за ночь);
- боль в правом подреберье (появляется в результате застоя крови, при ярко выраженных отеках);
- кашель (при застое крови в малом кругу кровообращения, чаще непродуктивный);
- кровохаркание (при декомпенсации состояния больного).
Диагностировать нарушения гемодинамики можно такими инструментальными методами:
- электрокардиография (гипертрофия левого желудочка, аритмии, после третьей стадии – гипертрофия правого желудочка);
- фонокардиография (первый тон ослаблен, на верхушке сердца определяют систолический шум);
- эхокардиография (увеличение полостей сердца и утолщение миокарда, изменение движений межжелудочковой перегородки, кальцинаты в створках митрального клапана);
- доплер-эхокардиография (обнаружение возвращения части крови в предсердие при систоле желудочка).
Возможные осложнения
Вероятные последствия таковы:
- Остановка сердца. Считается лидером по частоте. Причина смерти пациентов с митральной регургитацией в 80% случаев именно острая приостановка работы мышечного органа.
- Инфаркт миокарда. В результате нарушения питания кардиальных структур. При длительно текущем процессе, но не достигающем критической массы вероятна недостаточность, дисфункциональное расстройство.
- Ишемическая болезнь сердца (ИБС).
- Инсульт. Острое отклонение кровоснабжения структур головного мозга.
- Аритмии различного рода. Фибрилляция, парные или групповые экстрасистолии.
Симптомы у детей
Врожденная трикуспидальная регургитация у детей грудного возраста в 25% случаев проявляется как наджелудочковая тахикардия или фибрилляция предсердий, позднее может выявиться тяжелая сердечная недостаточность.
У детей более старшего возраста даже при минимальных нагрузках появляется одышка и сильное сердцебиение. Ребенок может жаловаться на боли в сердце. Могут наблюдаться диспептические расстройства (тошнота, рвота, метеоризм) и боли или ощущение тяжести в области правого подреберья. Если происходит застой в большом круге кровообращения, то появляются периферические отеки, асцит, гидроторакс или гепатомегалия. Все это очень тяжелые состояния.
Последствия аортальной регургитации
Возврат крови в левый желудочек неминуемо приводит к его расширению и увеличению объема. Возможно расширение митрального кольца и дальнейшее увеличение левого предсердия.
В месте контакта потока крови на эндокарде образуются «карманы». Чем больше степень регургитации, тем быстрее развивается перегрузка левого желудочка.
Исследования показали значение частоты сердечных сокращений:
- брадикардия усиливает объем возвратного потока и способствует декомпенсации;
- тахикардия снижает регургитацию и вызывает большее приспособление.
Образ жизни при митральной недостаточности
Пациенту необходимо соблюдать общие принципы ведения здорового образа жизни, а также выполнять рекомендации врача, применяемые при многих кардиологических заболеваниях – исключить алкоголь, курение, жирные, жареные, острые блюда; ограничить объем потребляемой жидкости и соли; много спать и чаще гулять на свежем воздухе.
При наступлении беременности женщина должна наблюдаться кардиохирургом совместно с акушером и кардиологом. На ранних стадиях и при не тяжелой степени порока беременность может быть сохранена, а при выраженных нарушениях гемодинамики строго противопоказана. Родоразрешение, скорее всего, будет проводиться путем кесарева сечения.
Распространенность
Учет пациентов с аортальной регургитацией ведется только в кабинетах функциональной диагностики. Поэтому о распространенности можно судить по отношению к числу обследованных допплеровским способом, а не к общему количеству населения.
Разные степени и признаки обратного потока крови через аортальное отверстие обнаруживают у 8,5% обследованных женщин и у 13% мужчин. Среди всех пороков сердца у взрослых хроническую аортальную регургитацию выявляют у каждого десятого пациента. Наиболее часто в пожилом возрасте у мужчин.
Виды патологии
Выявление обратного систолического движения крови в правой половине сердца возможно даже у здоровых людей. Среди приобретенных пороков регургитация через трикуспидальный клапан составляет около 25 процентов. По механизму развития она может быть первичной и вторичной, встречаются изолированные или комбинированные формы.
Провисание створки клапана или ее патологическое выпячивание чаще всего обнаруживают после инфекционного эндокардита. Пролапс появляется также при врожденной аномалии строения соединительной ткани, на фоне ревматизма. Провисающая часть не дает возможности полного перекрывания отверстия в период сокращения правого желудочка, часть крови переходит обратно в предсердие.
Степень регургитации может меняться в зависимости от повышения давления в системе легочных артерий.
При врожденной аномалии строения или расположения ствола легочной артерии возникает повышенное давление в сосудах легких. Правый желудочек работает с повышенной нагрузкой для того, чтобы протолкнуть кровь в пульмональные кровеносные пути. Вначале его мышечный слой утолщается (гипертрофия), затем, по мере снижения компенсаторных возможностей, полость расширяется .
У пациентов формируется относительная недостаточность клапанного отверстия с регургитацией крови.
Заброс крови может быть при нормальном строении клапана из-за митрального стеноза. Такое осложнение возникает у 90% пациентов вследствие затруднения прохождения крови из левого предсердия. Высокое давление в этой части сердца тормозит отток крови из легочных вен и вызывает переполнение малого круга кровообращения. Развитие правожелудочковой недостаточности и слабость сердечной мышцы нарушают функционирование трикуспидального клапана.
Встречается реже, чем комбинированные пороки сердца. Приводит к недостаточному опорожнению правых отделов и застою крови в венозной сети большого круга . Перегрузка правого предсердия, а особенно расширение его полости, вызывает нарушение ритма по типу и сопровождается высоким риском .
Недостаточность трехстворчатого клапана бывает нескольких видов:
- Абсолютная или органическая недостаточность. Патология вызвана поражением створок клапана, таких как пролапс клапана (провисание створок), вследствие врождённого заболевания – дисплазии соединительной ткани, также к причинам возникновения относят ревматизм, инфекционный эндокардит, карциноидный синдром и другие;
- Относительная или функциональная недостаточность. Возникает при растяжении клапана, вызванного сопротивлением оттоку крови из правого желудочка, при выраженной дилатации полости желудочка, обусловленной высокой легочной гипертензией или диффузным поражением миокарда.
По степени выраженности обратного тока крови трикуспидальную регургитацию делят на четыре степени:
- 1 степень. Едва определяемое обратное движение крови;
- 2 степень. Регургитация определяется на расстоянии 2 см от трикуспидального клапана;
- 3 степень. Обратное движение крови из правого желудочка выявляется на расстоянии более 2 см от клапана;
- 4 степень. Регургитация характеризуется большим протяжением в полости правого предсердия.
Степень выраженности возврата крови определяется при помощи эхокардиографического исследования.
Особенности лечения
Лечение митральной или любой иной регургитации 1 степени не проводится. Пациента ставят на учет к кардиологу. Он должен регулярно проходить диагностику для предотвращения развития осложнений. Помимо этого, требуется отказаться от всех вредных привычек.
При 3-4 степени патологии пациента могут направить на протезирование. Операция считается тяжелой и нередко провоцирует развитие осложнений.
Определенного набора лекарственных средств для лечения регургитации нет. Медикаменты подбираются исходя из основного диагноза.
При отсутствии жалоб у пациента достаточно соблюдать общие рекомендации доктора. Они заключаются в умеренных физических нагрузках и ведении правильного образа жизни.
Подробно узнать о причинах и механизмах развития митральной регургитации можно, посмотрев видео ниже:
Регургитация клапанов сердца: симптомы, степени, диагностика, лечение
Термин «регургитация» довольно часто встречается в обиходе врачей различных специальностей – кардиологов, терапевтов, функциональных диагностов. Многие пациенты слышали его не один раз, однако плохо представляют себе, что же это означает и чем грозит. Стоит ли бояться наличия регургитации и как ее лечить, каких последствий ожидать и как выявить? Эти и многие другие вопросы попробуем выяснить.
Регургитация – это не что иное, как обратный ток крови из одной камеры сердца в другую. Другими словами, во время сокращения сердечной мышцы определенный объем крови по различным причинам возвращается в ту полость сердца, из которой пришел. Регургитация не является самостоятельным заболеванием и потому не считается диагнозом, но она характеризует другие патологические состояния и изменения (пороки сердца, например).
Поскольку кровь непрерывно движется из одного отдела сердца в другой, поступая из сосудов легких и уходя в большой круг кровообращения, то термин «регургитация» применим в отношении всех четырех клапанов, на которых возможно возникновение обратного тока. В зависимости от объема крови, которая возвращается обратно, принято выделять степени регургитации, определяющие и клинические проявления этого феномена.
Подробное описание регургитации, выделение ее степеней и обнаружение у большого числа людей стало возможным с применением ультразвукового исследования сердца (эхокардиография), хотя само понятие известно довольно давно. Выслушивание сердца дает субъективную информацию, а потому судить о степени выраженности возврата крови не позволяет, при этом наличие регургитации не вызывает сомнений разве что в тяжелых случаях. Использование ультразвука с допплером дает возможность увидеть в режиме реального времени сокращения сердца, как движутся створки клапанов и куда при этом устремляется струя крови.
Кратко об анатомии…
Для того чтобы лучше понять сущность регургитации, необходимо вспомнить некоторые моменты строения сердца, которые большинство из нас благополучно забыли, изучив когда-то в школе на уроках биологии.
Сердце представляет собой полый мышечный орган, имеющий четыре камеры (два предсердия и два желудочка). Между камерами сердца и сосудистым руслом располагаются клапаны, осуществляющие функцию «ворот», пропускающих кровь только в одном направлении. Этот механизм обеспечивает адекватный кровоток из одного круга в другой за счет ритмичного сокращения сердечной мышцы, проталкивающей кровь внутри сердца и в сосуды.
Митральный клапан располагается между левыми предсердием и желудочком и состоит из двух створок. Поскольку левая половина сердца наиболее функционально отягощена, работает с большой нагрузкой и под высоким давлением, то часто именно здесь происходят различные сбои и патологические изменения, а митральный клапан часто вовлекается в этот процесс.
Трикуспидальный, или трехстворчатый, клапан лежит на пути из правого предсердия в правый желудочек. Уже понятно из его названия, что анатомически он представляет собой три смыкающиеся створки. Чаще всего поражение его носит вторичный характер при уже имеющейся патологии левых отделов сердца.
Клапаны легочной артерии и аорты несут в себе по три створки и находятся в местах соединения указанных сосудов с полостями сердца. Аортальный клапан расположен на пути тока крови из левого желудочка в аорту, легочной артерии – из правого желудочка в легочный ствол.
При нормальном состоянии клапанного аппарата и миокарда в момент сокращения той или иной полости створки клапанов плотно смыкаются, не допуская обратного течения крови. При разнообразных поражениях сердца этот механизм может нарушаться.
Иногда в литературе и в заключениях врачей можно встретить упоминание о так называемой физиологической регургирации, под которой подразумевается незначительное изменение кровотока у створок клапанов. По сути дела, при этом происходит «завихрение» крови у клапанного отверстия, а створки и миокард при этом вполне здоровы. Это изменение не оказывает влияния на кровообращение в целом и не вызывает клинических проявлений.
Физиологической можно считать регургитацию 0-1 степени на трикуспидальном клапане, у створок митрального, которая нередко диагностируется у худощавых высоких людей, а по некоторым данным имеется у 70% здоровых людей. Такая особенность кровотока в сердце никоим образом не сказывается на самочувствии и может быть выявлена случайно при обследовании по поводу других заболеваний.
Как правило, патологический обратный ток крови сквозь клапаны возникает тогда, когда их створки не смыкаются плотно в момент сокращения миокарда. Причинами могут быть не только повреждения самих створок, но и папиллярных мышц, сухожильных хорд, участвующих в механизме движения клапана, растяжение клапанного кольца, патология самого миокарда.
Митральная регургитация
Митральная регургитация отчетливо наблюдается при недостаточности клапана или пролапсе. В момент сокращения мышцы левого желудочка определенный объем крови возвращается в левое предсердие сквозь недостаточно закрытый митральный клапан (МК). В этот же момент левое предсердие наполняется кровью, притекающей из легких по легочным венам. Такое переполнение предсердия избытком крови приводит к перерастяжению и увеличению давления (перегрузка объемом). Избыток крови при сокращении предсердий проникает в левый желудочек, который вынужден с большей силой выталкивать большее количество крови в аорту, вследствие чего он утолщается, а затем расширяется (дилатация).
Какое-то время нарушения внутрисердечной гемодинамики могут оставаться незаметными для больного, поскольку сердце как может, компенсирует кровоток за счет расширения и гипертрофии своих полостей.
При митральной регургитации 1 степени клинические признаки ее отсутствуют долгие годы, а при значительном объеме возврата крови в предсердие, оно расширяется, легочные вены переполняются излишком крови и проявляются признаки легочной гипертензии.
Среди причин митральной недостаточности, являющейся по частоте вторым приобретенным пороком сердца после изменений клапана аорты, можно выделить:
- Ревматизм;
- Пролапс;
- Атеросклероз, отложение солей кальция на створках МК;
- Некоторые болезни соединительной ткани, аутоиммунные процессы, обменные нарушения (синдром Марфана, ревматоидный артрит, амилоидоз);
- Ишемическая болезнь сердца (особенно инфаркт с поражением сосочковых мышц и сухожильных хорд).
При митральной регургитации 1 степени единственным признаком может быть наличие шума в области верхушки сердца, выявляемого аускультативно, при этом жалоб пациент не предъявляет, а проявления нарушений кровообращения отсутствуют. Эхокардиография (УЗИ) позволяет обнаружить незначительное расхождение створок с минимальными нарушениями кровотока.
Регургитация митрального клапана 2 степени сопровождает более выраженную степень недостаточности, а струя крови, возвращающейся обратно в предсердие, доходит до его середины. Если величина возврата крови превышает четверть от общего ее количества, находящегося в полости левого желудочка, то обнаруживаются признаки застоя по малому кругу и характерные симптомы.
О з степени регургитации говорят, когда а случае значительных дефектов митрального клапана кровь, перетекающая обратно, доходит до задней стенки левого предсердия.
Когда миокард не справляется с избыточным объемом содержимого в полостях, развивается легочная гипертензия, ведущая, в свою очередь, к перегрузке правой половины сердца, следствием чего становится недостаточность кровообращения и по большому кругу.
При 4 степени регургитации характерными симптомами выраженных нарушений кровотока внутри сердца и повышения давления в малом круге кровообращения являются одышка, аритмии, возможно возникновение сердечной астмы и даже отека легкого. В запущенных случаях сердечной недостаточности к признакам поражения легочного кровотока присоединяются отечность, синюшность кожных покровов, слабость, утомляемость, склонность к аритмиям (мерцание предсердий), боли в сердце. Во многом проявления митральной регургитации выраженной степени определяются заболеванием, приведшим к поражению клапана или миокарда.
Отдельно стоит сказать о пролапсе митрального клапана (ПМК), довольно часто сопровождающемся регургитацией разной степени. Пролапс в последние годы стал фигурировать в диагнозах, хотя раньше такое понятие встречалось довольно редко. Во многом такое положение дел связано с появлением методов визуализации – ультразвукового исследования сердца, которое позволяет проследить движение створок МК при сердечных сокращениях. С применением допплера стало возможным устанавливать точную степень возврата крови в левое предсердие.
ПМК характерен для лиц высоких, худощавых, часто обнаруживается у подростков случайно при обследовании перед призывом в армию или прохождении других медкомиссий. Чаще всего такое явление не сопровождается какими-либо нарушениями и никак не отражается на образе жизни и самочувствии, поэтому пугаться сразу не стоит.
Далеко не всегда выявляется пролапс митрального клапана с регургитацией, степень ее в большинстве случаев ограничивается первой или даже нулевой, но, вместе с тем, такая особенность функционирования сердца может сопровождаться экстрасистолией и нарушениями проводимости нервных импульсов по миокарду.
В случае обнаружения ПМК малых степеней можно ограничиться наблюдением кардиолога, а лечение не требуется вовсе.
Аортальная регургитация
Обратный ток крови на аортальном клапане возникает при его недостаточности либо поражении начального отдела аорты, когда при наличии воспалительного процесса расширяется ее просвет и диаметр клапанного кольца. Наиболее частыми причинами таких изменений считаются:
- Ревматическое поражение;
- Инфекционный эндокардит с воспалением створок, перфорацией;
- Врожденные пороки развития;
- Воспалительные процессы восходящего отдела аорты (сифилис, аортит при ревматоидном артрите, болезни Бехтерева и т. д.).
Такие распространенные и всем известные заболевания как артериальная гипертензия и атеросклероз также могут приводить к изменениям клапанных створок, аорты, левого желудочка сердца.
Аортальная регургитация сопровождается возвратом крови в левый желудочек, который переполняется излишним объемом, в то время как количество крови, поступающей в аорту и далее в большой круг кровообращения, может уменьшаться. Сердце, пытаясь компенсировать недостаток кровотока и выталкивая излишки крови в аорту, увеличивается в объеме. Долгое время, особенно при регургитации 1 ст., такой приспособительный механизм позволяет поддерживать нормальную гемодинамику, а симптомов нарушений не возникает на протяжении многих лет.
По мере увеличения массы левого желудочка, увеличивается и его потребность в кислороде и питательных веществах, которыми не в состоянии обеспечить коронарные артерии. Кроме того, количество артериальной крови, выталкиваемой в аорту, становится все меньше, а, значит, и в сосуды сердца ее будет приходить недостаточно. Все это создает предпосылки для гипоксии и ишемии, выливающихся в кардиосклероз (разрастание соединительной ткани).
При прогрессировании аортальной регургитации, нагрузка на левую половину сердца достигает максимальной степени, стенка миокарда не может гипертрофироваться до бесконечности и происходит ее растяжение. В дальнейшем события развиваются аналогичным образом, как и при поражении митрального клапана (легочная гипертензия, застой в малом и большом кругах, сердечная недостаточность).
Больные могут предъявлять жалобы на сердцебиение, одышку, слабость, бледность. Характерной чертой этого порока является появление приступов стенокардии, связанной с неадекватностью коронарного кровообращения.
Трикуспидальная регургитация
Поражение трехстворчатого клапана (ТК) в изолированном виде встречается довольно редко. Как правило, недостаточность его с регургитацией является следствием выраженных изменений левой половины сердца (относительная недостаточность ТК), когда большое давление в малом круге кровообращения препятствует адекватному сердечному выбросу в легочную артерию, несущую кровь для обогащения кислородом в легкие.
Трикуспидальная регургитация приводит к нарушению полного опорожнения правой половины сердца, адекватного венозного возврата по полым венам и, соответственно, появляется застой в венозной части большого круга кровообращения.
Для недостаточности трехстворчатого клапана с регургитацией довольно характерно возникновение мерцательной аритмии, синюшности кожных покровов, отечного синдрома, набухания шейных вен, увеличения печени и других признаков хронической недостаточности кровообращения.
Регургитация клапана легочной артерии
Поражение створок легочного клапана может носить врожденный характер, проявляясь еще в детском возрасте, либо приобретенный вследствие атеросклероза, сифилитического поражения, изменений створок при септическом эндокардите. Нередко поражение клапана легочной артерии с недостаточностью и регургитацией встречается при уже имеющейся легочной гипертензии, заболеваниях легких, поражениях других клапанов сердца (митральный стеноз).
Минимальная регургитация на клапане легочной артерии не приводит к существенным гемодинамическим расстройствам, в то время как значительный возврат крови в правый желудочек, а затем и в предсердие, вызывают гипертрофию и последующую дилатацию (расширение) полостей правой половины сердца. Такие изменения проявляются выраженной сердечной недостаточностью в большом круге и венозным застоем.
Пульмональная регургитация проявляется всевозможными аритмиями, одышкой, цианозом, выраженными отеками, скоплением жидкости в брюшной полости, изменением печени вплоть до цирроза и другими признаками. При врожденной патологии клапанов симптомы нарушения кровообращения возникают уже в раннем детском возрасте и нередко носят необратимый и тяжелый характер.
Особенности регургитации у детей
В детском возрасте весьма важно правильное развитие и функционирование сердца и кровеносной системы, но нарушения, к сожалению, нередки. Наиболее часто пороки клапанов с недостаточностью и возвратом крови у детей обусловлены врожденными аномалиями развития (тетрада Фалло, гипоплазия клапана легочной артерии, дефекты перегородок между предсердиями и желудочками и др.).
Выраженная регургитация при неправильном строении сердца проявляется практически сразу после рождения ребенка симптомами дыхательных расстройств, синюшностью, правожелудочковой недостаточностью. Часто значительные нарушения заканчиваются фатально, поэтому каждой будущей маме нужно не только заботиться о своем здоровье до предполагаемой беременности, но и своевременно посещать специалиста УЗ-диагностики во время вынашивания плода.
Возможности современной диагностики
Медицина не стоит на месте, а диагностика заболеваний становится все более достоверной и качественной. Применение ультразвука позволило сделать значительные успехи в обнаружении ряда заболеваний. Дополнение ультразвукового исследования сердца (ЭхоКГ) допплерографией дает возможность оценить характер кровотока по сосудам и полостям сердца, движение створок клапанов в момент сокращений миокарда, установить степень регургитации и т. д. Пожалуй, ЭхоКГ – это наиболее достоверный и информативный метод диагностики сердечной патологии в режиме реального времени и в то же время являющийся доступным и недорогим.
Помимо УЗИ, косвенные признаки регургитации можно обнаружить на ЭКГ, при тщательной аускультации сердца и оценке симптоматики.
Чрезвычайно важно выявление нарушений клапанного аппарата сердца с регургитацией не только у взрослых, но и в период внутриутробного развития. Практика ультразвукового исследования беременных женщин на разных сроках позволяет обнаружить наличие пороков, не вызывающих сомнений уже при первичном обследовании, а также диагностировать регургитацию, являющуюся косвенным признаком возможных хромосомных аномалий или формирующихся дефектов клапанов. Динамическое наблюдение женщин группы риска дает возможность своевременно установить наличие серьезной патологии у плода и решить вопрос целесообразности сохранения беременности.
Лечение
Тактика лечения регургитации определяется причиной, ее вызвавшей, степенью выраженности, наличием сердечной недостаточности и сопутствующей патологии.
Возможна как хирургическая коррекция нарушений строения клапанов (различные виды пластики, протезирование), так и медикаментозная консервативная терапия, направленная на нормализацию кровотока в органах, борьбу с аритмией и недостаточностью кровообращения. Большинство больных с выраженной регургитацией и поражением обоих кругов кровообращения нуждаются в постоянном контроле со стороны кардиолога, назначении мочегонных препаратов, бета-адреноблокаторов, гипотензивных и антиаритмических средств, которые подберет специалист.
При митральном пролапсе малой степени, приклапанной регургитации другой локализации достаточно динамического наблюдения врача и своевременного обследования в случае усугубления состояния.
Прогноз клапанной регургитации зависит от многих факторов: ее степени, причины, возраста пациента, наличия заболеваний других органов и т. д. При заботливом отношении к своему здоровью и регулярном посещении врача незначительная регургитация не грозит осложнениями, а при выраженных изменениях коррекция их, в том числе хирургическая, позволяет продлить пациентам жизнь.
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Методы диагностики
Косвенные признаки аортальной регургитации отмечаются на:
- рентгенограмме грудной клетки — левый контур сердечной тени расширен в сторону и вниз, расширение дуги аорты похоже на аневризму, четкие признаки увеличения левого предсердия, возможно обнаружение кальцинатов в дуге аорты;
- электрокардиограмме — выявляется перегрузка левых отделов сердца.
Эхокардиографический метод
В диагностике регургитации эхокардиография служит главным объективным способом, позволяет определить причину, степень регургитации, достаточность компенсаторных запасов, нарушение кровообращения даже в бессимптомной стадии болезни при минимальных нарушениях. Его рекомендуется проводить пациентам в начальной стадии ежегодно, при появлении клинических симптомов дважды в год.
При расчетах учитывается площадь поверхности тела больного, в связи с отсутствием выраженного расширения камеры желудочка у низкорослых людей.
Наиболее часто используется режим цветного допплеровского сканирования. Датчики устанавливают таким способом, чтобы замерить площадь потока крови у аортальных створок, в начальном отделе аорты и сопоставить его с шириной прохода. В тяжелых случаях она превышает 60% диаметра кольца.
В практике кардиологов применяется подразделение возвратной струи на 4 степени по отношению ее длины к размерам и внутренним образованиям левого желудочка:
- 1 — не выходит за границу половины длины передней створки у митрального клапана;
- 2 — достигает или переходит створку;
- 3 — по величине потока подходит к половине длины желудочка;
- 4 — струя касается верхушки.
Если информации при допплерографии недостаточно, проводятся:
- магниторезонансная томография;
- радионуклидная ангиография;
- катетеризация сердца.
Почему возникает обратный заброс крови в МК?
Насосную функцию сердца обеспечивает левый желудочек. Когда он расслабляется, то кровь из предсердия через митральное отверстие перетекает в его полость. Это фаза диастолы. Во время систолы желудочек сокращается, выталкивая содержащуюся в нём кровь в сосудистое русло.
От заброса крови обратно в предсердие предохраняют плотно сомкнутые фиброзные пластинки – створки митрального клапана. Если их края при систоле не соприкасаются, часть объёма жидкости перемещается назад, и возникает регургитация.
Такое состояние называют митральной недостаточностью.
Причинами обратного заброса крови могут быть дегенеративные процессы в створках. Изменение структуры клапана нарушает форму его краёв и негативно сказывается на амплитуде движений.
- системные поражения соединительной ткани (например, склеродермия);
- врожденные наследственные заболевания (синдром Элерса-Данлоса);
- ревматизм;
- эндокардит инфекционной этиологии;
- разрыв хорд (тонких струн, которые соединяют край клапана и дно левого желудочка; основная функция – предотвратить выворачивание (пролапс) створок в сторону предсердия);
- дисфункция сосочковых мышц (располагаются в основе хорд);
Приклапанную митральную регургитацию может обуславливать изменение миокарда при нормальной структуре створок:
- расширение митрального кольца;
- патологическое увеличение полости левого желудочка (при сердечной недостаточности);
- гипертрофическая кардиомиопатия (характерно для гипертонической болезни 2, 3 стадии).
Предсердно-желудочковое отверстие имеет округлую форму. Основой для створок служит фиброзное кольцо, спаянное с миокардом. Если сердечная мышца растянется – форма отверстия изменится. В этом случае неизмененные створки не смогут выполнять свою функцию (наглухо перекрыть этот выход для крови при систоле) и возникнет регургитация.
Если двустворчатого клапан не смыкается полностью, это запускает каскад патологических процессов:
Возвращение части объёма крови в левое предсердие обуславливает растяжение его стенок (дилатацию) и переполнение кровью.
- Миокарду приходится выталкивать больший объем, мышечные волокна компенсаторно гипертрофируются, сокращаются сильнее.
- Поскольку кровь в левое предсердие поступает из малого круга кровообращения, давление в легких повышается (тут возникает первый характерный симптом – одышка).
- В легкие кровь качает правый желудочек, и для преодоления возросшего сопротивления он тоже гипертрофируется, но в меньшей степени.
- Левый желудочек постепенно растягивается увеличенным поступающим объемом крови.
Пока он способен справляться с возросшей нагрузкой, клинических симптомов не будет.
Классификация
Мы выяснили, что регургитация трикуспидального клапана по этиологии может быть врожденной и приобретенной, первичной (органической) или вторичной (функциональной). Органическая недостаточность выражается деформацией клапанного аппарата: утолщением и сморщиванием створок клапана или их обызвествлением. Функциональная недостаточность проявляется при дисфункции клапана, вызванной другими заболеваниями, и проявляется разрывом папиллярных мышц или сухожильных хорд, а также нарушением фиброзного кольца.
Этиология
Аортальная регургитация может быть вызвана либо первичным поражением створок аортального клапана, либо поражением корня аорты, которое в настоящее время составляет более 50% от всех случаев изолированной АР (табл. 1).
Поражение клапанов
- Ревматическая лихорадка является одной из основных клапанных причин АР. Сморщивание створок вследствие инфильтрации соединительной тканью препятствует их смыканию во время диастолы, образуя тем самым «дефект» в центре клапана, являющийся окном для регургитации крови в полость ЛЖ. Сопутствующее сращение комиссур ограничивает раскрытие аортального клапана, что приводит к появлению сопутствующего аортального стеноза (АС).
- Инфекционный эндокардит. АР может быть обусловлена разрушением клапана, перфорацией его створок или наличием растущих вегетаций, препятствующих смыканию створок в диастолу.
- Кальцинированный АС у пожилых лиц приводит к развитию АР в 75% случаев, как вследствие возрастного расширения фиброзного кольца аортального клапана, так и в результате дилатации аорты.
- Другими первичными клапанными причинами АР являются:
- травма, приводящая к разрыву восходящей части аорты. При этом нарушается крепление комиссур, что приводит к пролапсу аортальной створки в полость ЛЖ;
- врожденный двустворчатый клапан из-за неполного закрытия или пролапса его створок;
- большой септальный дефект межжелудочковой перегородки;
- мембранозный субаортальный стеноз;
- осложнение радиочастотной катетерной аблации;
- миксоматозная дегенерация аортального клапана;
- разрушение биологического клапанного протеза.
Поражение корня аорты
Заболевания, способные вызвать поражение корня аорты, включают в себя: возрастную (дегенеративную) дилатацию аорты, кистозный некроз медии аорты (изолированный или как компонент синдрома Марфана), расслоение аорты, несовершенный остеогенез (остеопсатироз), сифилитический аортит, анкилозирующий спондилит, синдром Бехчета, псориатический артрит, артрит при язвенном колите, рецидивирующий полихондрит, синдром Рейтера, гигантоклеточный артериит, системную гипертензию и употребление некоторых препаратов, угнетающих аппетит.
АР в данных случаях формируется из-за выраженного расширения кольца аортального клапана и корня аорты с последующей сепарацией створок. Последующая дилатация корня неизбежно сопровождается избыточным натяжением и перегибом створок, которые затем утолщаются, сморщиваются и становятся неспособными полностью прикрывать аортальное отверстие. Это в свою очередь усугубляет АР, приводит к дальнейшему расширению аорты и замыкает порочный круг патогенеза («регургитация усиливает регургитацию»).
Вне зависимости от причины АР всегда вызывает дилатацию и гипертрофию левого желудочка, с последующей расширением митрального кольца и возможным развитием дилатации левого предсердия. Нередко на месте контакта регургитационного потока и стенки ЛЖ на эндокарде образуются «карманы».
Лечение
Основу лечебных мероприятий составляет приём лекарственных препаратов, направленных на удаление причин и признаков недуга. Кроме этого, такой метод терапии рекомендован при развитии осложнений. Недостаточность митрального клапана двух начальных стадий развития не требует проведения врачебного вмешательства. Более сложное течение подразумевает выполнение хирургических операций, которых существует несколько. Первый тип вмешательства – пластика, используют при болезни на второй и третьей стадии. Существует три способа её осуществления:
- пластика створок – происходит вшивание опорного кольца у основания створок;
- уменьшение длины хорд;
- устранение удлинённой части задней створки.
Второй тип операции основывается на протезировании клапана. Протезы могут быть выполнены из биологического материала, например, аорты животного. Их зачастую применяют для лечения митральной недостаточности у детей и женщин, которые в будущем хотят завести ребёнка. Помимо этого, существуют механические протезы клапана, которые изготавливают из медицинских сплавов. В послеоперационный период пациентам необходимо принимать антикоагулянты, которые направлены на снижении свёртываемости крови. В случаях имплантации механического клапана принимать медикаменты необходимо на протяжении всей жизни, при вживлении биологического клапана медикаментозная терапия составляет не более трёх месяцев. При пластике клапана использование медикаментозной терапии не требуется.
Проведение любого типа операции категорически запрещено при наличии тяжёлых заболеваний, которые неизбежно приведут к летальному исходу, а также при протекании сердечной недостаточности, которая не поддаётся лекарственному лечению.