Язвенная болезнь желудка и двенадцатиперстной кишки возникает по причине деструктивных изменений в слизистом слое этих органов, непосредственно соприкасающихся с пищей, и являющимся основным защитным барьером против агрессивной сильнокислой среды содержимого. При разрушении слизистого слоя снижается его защитная функция, что со временем приводит к увеличению и углублению патологического очага, вплоть до полного разрушения стенки желудка. То есть образуется сквозное отверстие, или — прободная язва.
- Анатомо-физиологические особенности желудка
- Причины развития язвы
- Симптомы и неотложная помощь
- Уточняющая диагностика
- Виды операций при прободной язве
- Последствия
Что такое прободная язва желудка?
Прободная язва желудка относится к категории тяжёлых, опасных для жизни человека заболеваний. Происходит перфорация в стенке органа и содержимое напрямую вытекает в брюшную полость. В результате развивается перитонит, который требует немедленного вмешательства хирурга.
В настоящее время в России перфоративная язва диагностирована почти у 3 миллионов людей. Рецидивы случаются у 6% пациентов. Заболеванию подвержены чаще мужчины. Вырабатываемый женским организмом гормон эстроген оказывает сдерживающее влияние на деятельность секреторных желез слизистой желудка.
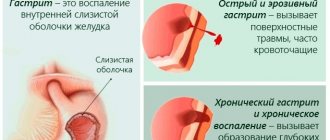
Заболевание отличается хроническим течением с периодическими рецидивами в осенне-весенний период. Язва желудка – это дефект эпителия (иногда с поражением подслизистого слоя), который характеризуется изменениями трофики тканей. Процесс происходит на фоне агрессивного воздействия пепсина, желчи и соляной кислоты.
Классификация
Постановка диагноза включает ряд критериев, которые позволяют дать правильное определение заболеванию. Специалисты используют расширенную классификацию, которая отражена в таблице.
Таблица 1. Классификация язвенной болезни желудка
возникшая по другим причинам
средняя – 5-10 мм;
большая – до 30 мм;
гигантская – более 30 мм – в желудке,
более 20 мм – в 12-перстной кишке
с атипичными проявлениями (с атипичным болевым синдромом, без боли с другими признаками, бессимптомные)
с низким уровнем секреции;
с нормальным уровнем секреции
стадия красного рубца;
стадия белого рубца
с редкими обострениями 1 раз в 2-3 года;
Иногда встречаются дефекты слизистой, которые располагаются друг напротив друга. Такие язвы называют целующиеся. В большинстве случаев они формируются в области луковицы двенадцатиперстной кишки.
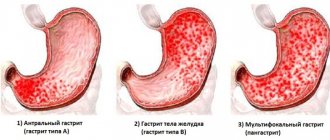
Локализация
Язвенные дефекты, вызванные воздействием секреторных факторов, локализуются в верхних отделах пищеварительного тракта. В большинстве случаев они располагаются в желудке, реже в двенадцатиперстной кишке. Поэтому очаги по месту возникновения разделяют топографически.
Таблица 2. Классификация по локализации
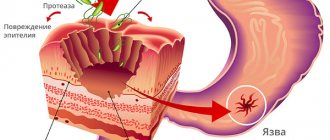
В формировании патологического процесса играют роль этиологические и провоцирующие факторы. В настоящее время доказанной причиной возникновения язвенной болезни желудка является инфицирование бактерией – Helicobacter pylori.
Его выявляют в 80 % случаев заболевания. Механизм развития включает 3 этапа:
- Возбудитель выделяет ферменты. Одним из них является уреаза, которая расщепляет мочевину с образованием аммиака, что приводит к избыточной секреции соляной кислоты в ответ на повышение рН слизи.
- Цитотоксин хеликобактера вызывает местную воспалительную реакцию и гибель клеток эпителия.
- В ответ на внедрение бактериального агента железистые клетки продуцируют пепсиноген и гастрин. Повышение их концентрации нарушает кислотность желудка и способствует развитию хронического воспаления.
Второстепенное значение имеют провоцирующие факторы, которые в совокупности увеличивают риск возникновения заболевания.
Другие причины язвы желудка:
- Отягощенный семейный анамнез – случаи патологии у близких родственников.
- Психоэмоциональная лабильность.
- Стрессы, которые вызывают ишемию слизистой оболочки желудка.
- Некачественное питание, нарушение режима приема пищи.
- Злоупотребление алкоголем, курение.
- Наличие генетических маркеров – врожденный дефицит альфа1-антитрипсина, p2-макроглобулина, фукогликопротеидов, гликозаминов, повышенное количество обкладочных клеток, низкая способность продуцировать аглютиногены крови АВ в желудок.
- Группа крови 0 (I) положительная.
- Сопутствующие интеркуррентные хронические заболевания – панкреатит, гепатит, цирроз печени, сердечно-сосудистая патология, болезни органов дыхания, сахарный диабет, гиперпаратиреоз, синдром Золлингера-Эллисона.
- Длительный прием некоторых медикаментов – НПВС, цитостатических препаратов, гормонов.
Прободная язва желудка относится к категории тяжёлых, опасных для жизни человека заболеваний. Происходит перфорация в стенке органа и содержимое напрямую вытекает в брюшную полость. В результате развивается перитонит, который требует немедленного вмешательства хирурга.
Прободная (перфоративная) язва желудка (код по МКБ10 – К25) является одной из тяжелейших патологий брюшной полости. Она представляет собой сквозное повреждение желудочной стенки, которое возникает на месте хронической или острой язвы. Это осложнение встречается часто и занимает после острого аппендицита 2 место.
Эта болезнь встречается у всех возрастных категорий, в том числе и у детей, но прободение язвы желудка встречается чаще у мужчин в возрастной категории 20-50 лет, чем у женщин.
За довольно короткий период (несколько часов) у пациента появляется воспаление брюшной полости гнойного характера. При отсутствии оперативной помощи заболевание может закончиться летальным исходом. При перфоративной язве в результате рецидивирующего воспаления в стенках органов пищеварения появляется сквозное отверстие.
При появлении отверстия внутри органа может возникнуть сильное кровотечение. Главная опасность заключена в том, что содержимое желудка или кишечника оказывается в брюшной полости.
Диагностика
Диагностику может затруднять временное улучшение состояние больного, когда отсутствуют выраженные клинические симптомы, а прободное отверстие прикрыто соседними органами или сальником. В таком случае назначается комплексное обследование, которое в себя включает:
- Рентгенография (на снимках можно увидеть скопления газов в правом подреберье под диафрагмой);
- Ультразвуковое исследование брюшной полости (определяет наличие газа в полости живота, серпообразную диафрагму, разлитой абсцесс);
- Эндоскопия (с помощью зонда определяют степень прободения, локализацию отверстия);
- Общий и биохимический анализ крови (определяет степень интоксикации при перитоните, а также уровень лейкоцитов при наличии воспаления);
- Лапароскопия (проводится для подтверждения диагноза, особенно в атипичной форме).
При затруднении в постановке диагноза проводят ФГДС (фиброгастродуоденоскопию) – расправление желудочных стенок с помощью мощного потока воздуха.
Возможные осложнения и последствия
При несвоевременном обращении за медицинской помощью могут развиться тяжелые гнойные осложнения прободной язвы, в том числе генерализованный сепсис. Подобные состояния несут угрозу жизни.
Послеоперационными осложнениями прободной язвы могут стать:
- бронхопневмония;
- перитонит;
- несостоятельность швов с повторным выходом кишечного содержимого в полость брюшины;
- желудочно-кишечные кровотечения;
- нарушение эвакуаторной функции желудка.
Более других подвержены риску развития послеоперационных осложнений прободной язвы пациенты с иммунодефицитом и лица преклонного возраста.
Прободная язва является жизнеугрожающим состоянием, примерно в 8% случаев завершающимся летальным исходом даже при условии своевременной диагностики и вовремя проведенного хирургического лечения. Рецидивы при этом отмечаются менее чем в 2% случаев. При проведении хирургического вмешательства через 12 часов от момента дебюта заболевания и позже послеоперационная летальность увеличивается до 20–40%. Лечение прободной язвы на стадии разлитого перитонита часто является запоздалым и не имеет положительного эффекта.
При игнорировании своевременного лечения язвы желудка, возможно её прободение, которое приводит к различным серьёзным осложнениям. Во время образования отверстий происходит выход содержимого в свободную брюшную полость, что пагубно влияет на организм человека. Также при перфорации желудка часто может повышаться давление, температура и появляться рвота.
Среди возможных осложнений следует выделить следующее:
- диффузный перитонит;
- послеоперационная пневмония.
Помимо вышеперечисленных осложнений, перфорация желудка и двенадцатипёрстной кишки может заканчиваться летальным исходом.
Симптомы
Симптоматика заболевания и его стадии зависят от клинической формы перфоративной язвы. Выделяют 2 формы развития перфорации:
В типичной форме выделяются следующие стадии:
Длительность боли и ее выраженность зависит от степени наполнения желудка, локализации и размера сквозной раны. Болевые ощущения сначала возникают в эпигастральной области, затем переходят на всю брюшную полость, больной при этом старается не двигаться, так как болевой симптом усиливается при движении и напряжении мышц живота. Боли настолько невыносимые, что человек в положении лежа поджимает колени к животу, пытаясь хоть немного облегчить свое состояние.
Другим симптомом в типичной форме является наличие газа в брюшной полости, который попадает в нее вместе с пищей. Присутствие газа определяется перкуссией (постукиванием по животу) по ответному звуку. Газ может распространяться диффузно, по всей полости живота, но чаще всего локализуется под диафрагмой.
Другие симптомы прободной язвы в типичной форме:
Ложное улучшение состояния – все острые симптомы утихают, больному кажется, что болезнь отступила. Симптомы в этой стадии:
Болевые ощущения утихают в результате выделения экссудата – противовоспалительной жидкости, которую выделяют окружающие капилляры в брюшной стенке, и снижения порога чувствительности нервных окончаний. Прием обезболивающих средств ускоряет процесс ложного улучшения самочувствия. Но это состояние длится недолго, после 6–12 часов мнимого благополучия состояние больного резко ухудшается.
Перитонит – распространение бактериальной инфекции по брюшной полости.
Характерны следующие симптомы:
- тошнота, рвота;
- вздутие живота;
- повышение температуры тела до 38–49 градусов;
- обезвоживание, анурия;
- напряжение стенок живота;
- сухость во рту, налет на языке;
- учащение пульса – до 120 ударов;
- землистый цвет кожных покровов;
- впалые щеки, глаза.
Постепенно температура падает до 36 градусов и ниже, в крови повышается уровень гемоглобина, калия и лейкоцитов. Медицинская помощь на этом этапе уже не помогает.
Атипичная форма перфорации наблюдается при маленьком сквозном отверстии в желудке, прикрытии дна раны соседними органами: печенью, желчным пузырем или сальником. В течении заболевания выделяют 2 стадии:
Прободение – открытие сквозной раны в брюшную полость и незначительное попадание пищи в брюшную полость. Наблюдается та же симптоматика, что и в типичной форме, но болевые ощущения менее выражены.
Улучшение самочувствия – через 40–50 минут после прободения, симптомы затихают, дно отверстия перекрывается складками слизистой оболочки желудка или брюшной клетчаткой. Если отверстие прикрыто плотно, и пища больше не попадает в полость живота, то возможно самостоятельное излечение перфоративной язвы. Под воздействием неблагоприятных факторов, перфорация может прогрессировать и переходить в типичную форму заболевания.
Диета после операции
С помощью диеты удается снизить нагрузку на слизистую желудочно-кишечного тракта. Чтобы эпителий быстрее восстанавливался, больному потребуется есть мягкую еду, которая хорошо переваривается. Исключить важно пищу, обладающую агрессивным воздействиям на стенки ЖКТ. Помимо того, продукты не должны способствовать увеличению выделения кислоты, которая и провоцирует возникновение патологии.
Лечащий медик корректирует не только рацион пациента, но и условия потребления еды. Кушать потребуется небольшими порциями не менее 5 раз в сутки. В обязательном порядке следует отказаться от употребления спиртосодержащих напитков и курения. Обусловлено это тем, что алкоголь прожигает слизистую, из-за чего возникает мощный болевой синдром.
Если же говорить о вредных веществах, которые находятся в сигаретах, то они также раздражающим образом воздействуют на стенки пищеварительного тракта. Из-за этого нередко возникают серьезные последствия после хирургического вмешательства. Лечение запрещает употребление и газированных напитков, а также крепкого чая и кофе.
Кроме этого, больному потребуется запомнить такие правила питания при желудочном заболевании:
- Нельзя употреблять большое количество жидкости или переедать, поскольку это провоцирует растяжение стенок желудка.
- Следить за температурой пищи, которая не должна быть чрезмерно холодной или горячей.
- Тщательно пережевывать продукты.
Диагностика
Симптом кинжальной боли, разлитые боли по всему животу, быстрое ухудшение состояния пациента и язвенная болезнь в анамнезе позволят с высокой степенью достоверности поставить диагноз перфорации желудка.
Диагноз помогут подтвердить данные физикального, инструментального и лабораторного исследования. Следует опасаться прикрытой перфорации – при ней симптоматика может быть смазанной, и диагноз будет поставлен неверный, но в любой момент может произойти смещение прикрывающих органов или тканей, и содержимое желудка повторно поступит в брюшную полость (при том, что брюшина уже скомпрометирована).
На стадии шока физикальные данные – следующие:
- при осмотре – даже по внешнему виду больного можно констатировать быстрое ухудшение общего состояния. В попытке облегчить состояние пациент занимает вынужденное положение – ложится на бок, прижимает колени к животу (так называемая поза эмбриона, в которой уменьшается растяжение и раздражение брюшины). Кожные покровы и видимые слизистые оболочки бледные и влажные, язык остается влажным, но слегка обложен белым налетом, количество которого при прогрессировании патологии увеличится;
- при пальпации (прощупывании) живота – наблюдается выраженное напряжение стенки живота, выраженная болезненность по всему животу, но симптомы раздражения брюшины или отсутствуют, или слабо выражены;
- при перкуссии (простукивании) живота – также отмечается болезненность по всему животу;
- при аускультации (выслушивании фонендоскопом) живота – данные на этой стадии мало информативны, хотя уже может проявляться ослабление перистальтических шумов.
- при контроле гемодинамики – пульс становится более редким (иногда – нижняя граница нормы, которая никогда не наблюдалась у конкретного пациента), артериальное давление снижается.
На стадии мнимого благополучия физикальные данные будут следующими:
На стадии перитонита определяются такие данные физикального исследования:
Главными для подтверждения перфорации желудка являются инструментальные методы диагностики, а именно:
- обзорная рентгеноскопия и -графия органов брюшной полости – благодаря ей можно выявить газ и выпот в брюшной полости, которые появились тут из-за проникновения их из желудка;
- ультразвуковое исследование органов брюшной полости (УЗИ) – с его помощью можно обнаружить выпот в брюшной полости;
- эзофагогастродуоденоскопия (ЭФГДС) – с помощью эндоскопа визуально выявляют патологическое отверстие в стенке желудка. ЭФГДС следует проводить с осторожностью, чтобы при случайном попадании эндоскопом в просвет отверстия не расширить его и не усугубить выход желудочного содержимого в брюшную полость;
- диагностическая лапароскопия – выполняется, если при постановке диагноза возникли сомнения, а также при подозрении на атипичное (прикрытое) прободение желудка;
- диагностическая лапаротомия – при неясной или смазанной симптоматике хирурги могут предпринять вскрытие передней брюшной полости с диагностической целью. При подтверждении перфорации диагностическая лапаротомия автоматически становится обычной лечебной операцией, во время которой ликвидируют отверстие в стенке желудка и последствия прободения.
Лабораторные методы диагностики не являются определяющими в диагностике перфорации желудка, но их используют в комплексной диагностике для получения общей картины – при этом применяются:
- общий анализ крови – нарастание количества лейкоцитов и СОЭ подтверждает прогрессирование воспалительного процесса при перитоните;
- общий анализ мочи – при выраженном перитоните количество мочи уменьшается, удельный вес возрастает, в моче обнаруживают эритроциты и лейкоциты.
Как лечить прободную язву
Операция при таком диагнозе чаще всего проводится с помощью классической лапаротомии (рассечение передней стенки брюшины). В некоторых случаях возможно проведение ушивания прободной язвы, при ее небольших размерах. Ушивание делают в случае, когда гнойное воспаление длится больше шести часов. После проведения данной операции возможны осложнения. Послеоперационный период нуждается в длительной медикаментозной терапии для восстановления.
Консервативное лечение имеет место лишь в двух случаях:
- при декомпенсированной соматической патологии;
- при решительном отказе от проведения хирургического вмешательства пациентом.
Обязательными условиями для проведения подобного лечения считаются:
- возраст младше 70 лет;
- меньше полусуток от начала перфорации;
- устойчивая гемодинамика;
- отсутствие напряженного пневмоперитонеума.
В комплекс лечения входит обезболивание, использование антисекреторных препаратов и антибиотиков, дезинтоксикационная и антихеликобактерная терапия.
Лечение
Лечение производится путем оперативного вмешательства, выбор метода зависит от формы прободения, стадии заболевания, возраста больного, локализации прободного отверстия, его размеров. Основные методы:
Ушивание перфоративной язвы.
Метод показан при маленьком прободном отверстии, перитоните, тяжелом состоянии больного, а также при отсутствии кровотечения в области язвы. Такой вид операции выполняется в 90% случаев лечения перфоративной язвы.
Лицам молодого возраста операция показана при отсутствии язвенной болезни, пожилым операция назначается в связи с вероятностью развития осложнений при других оперативных методах. Операция проводится под местным или общим наркозом.
https://youtu.be/5Erp5o2Ic2A
Иссечение прободной язвы.
Метод применяется при хронической язвенной болезни, перед ушиванием прободного отверстия. Сквозная рана практически всегда меньше по размеру, чем область язвы в желудочной стенке, поэтому простое ушивание раны, без иссечения самой язвы, может привести к повторному развитию перфорации. При иссечении захватываются здоровые участки, чтобы максимально снизить риск повторного развития болезни.
Как питаться после операции?
После того как пройдет 5 дней после проведения хирургического вмешательства, человеку допустимо употреблять небольшое количество напитков. С помощью них удается улучшить функционирование пищеварительных органов и укрепить иммунную систему. Рекомендуют делать отвар из шиповника, в который допустимо добавить немного меда.
Спустя 10 дней в меню после операции прободной язвы желудка включают некоторые блюда, которые улучшают деятельность желудочно-кишечного тракта. Допустимо кушать овощные супы-пюре, вязкие каши, белковые омлеты на пару, паровые котлеты из нежирных видов мяса. Такой диетический рацион пациенту потребуется соблюдать не менее 30 дней.
Причины возникновения
В большинстве случаев развитие прободения язвенного образования внутри желудка и 12-перстной кишки обусловлено запущенной стадией простой язвенной болезни хронического характера.
Наиболее распространенными факторами, вызывающими симптомы прободной язвы желудка и двенадцатиперстной кишки, являются:
- обострение симптомов язвы двенадцатиперстной кишки хронического течения;
- частые переедания, в результате чего стенки пищеварительных органов подвергаются сильному растяжению;
- повышенная кислотность;
- злоупотребление алкоголем, избыток в питании жирной пищи;
- частые физические перенапряжения.
Однако данные факторы могут вызвать прободную язву только при том условии, что в организме человека уже присутствует язвенная болезнь хронической формы.
Стоит помнить, что данные причины обусловлены нарушением баланса внутренних защитных функций слизистых оболочек пищеварительных органов и агрессивных факторов, основная часть которых также продуцируется внутренними органами человеческого организма (соляная кислота, пищеварительные ферменты). Исключение составляет бактерия Хеликобактер пилори, которая живет в организме большого количества людей, но оказывает патологическое воздействие на органы только под влиянием различных неблагоприятных факторов.
Большинство исследователей придерживаются мнения, что ключевым фактором, под воздействием которого язвенная болезнь вызывает прободение, является именно бактерия Хеликобактер пилори. Это подтверждается тем, что у 90% больных язвой людей обнаруживается факт заражения такими микроорганизмами. Кроме того, проведение антибактериальной терапии при таком заболевании дает положительный эффект, что свидетельствует о бактериальном происхождении патологии.
Однако одного только факта заражения недостаточно, поскольку большая часть всего населения Земли является носителем бактерии Хеликобактер пилори, язве двенадцатиперстной кишки подвержены не все.
Полезные рецепты
Овощной салат
Потребуется взять 1 картофель и четверть свеклы. Овощи тщательно промыть и поставить отваривать. Затем остудить и очистить. Нарезать мелкой соломкой и немного присолить. Заправить небольшим количеством оливкового или растительного масла и перемешать. Подавать с мелко нарезанной зеленью.
Курица с яблоками
Понадобится куриное филе и 3 небольших яблока. Мясо промывают, прослушивают кухонным полотенцем и немного присаливают. Фрукты очищают от кожуры, вынимают внутренности и нарезают тонкими дольками. Укладывают их в рукав для запекания, сверху кладут филе, верх которого также покрывают яблоками. Духовой шкаф предварительно разогревают до 200 градусов, затем отправляют туда блюда на 30—40 минут.
Берут кочан овоща, яйцо, стакан нежирного молока, 2 столовые ложки сметаны. Цветную капусту разделяют на соцветия, промывают и отваривают. Отваренный овощ пропускают через сито или измельчают блендером. К измельченной цветной капусте отправляют подогретое молоко и ставят на огонь. Когда суп закипит, яйцо смешивают со сметаной и отправляют в блюдо, помешивая и снова доводя до кипения. Перед употреблением суп требуется охладить до комнатной температуры, чтобы не обжечь слизистую оболочку желудочно-кишечного тракта.
Симптомы, диета и операция при прободной язве желудка
Первое правило для выздоровления и снижения риска рецидива чёткое соблюдение предписаний врача. Исключение из правил «если нельзя, но очень хочется» не работает. В постоперационный период устанавливается строгая диета. Она может продолжаться от 3 до 6 месяцев. Рацион усложняется постепенно.
Суточное количество приёмов пищи до 6 раз, небольшими порциями.
Все принимаемые продукты должны быть пюреобразными, либо полужидкими.
Готовить пищу следует на пару или отваривать
Соль следует принимать в ограниченном количестве
Также следует ограничить приём простых углеводов (сахар, шоколад, выпечка) и жидкости.
На 2-й день после операции к приёму разрешены минеральная вода, фруктовые кисели, некрепкий, немного подслащенный чай.
По истечении 2-3 суток рацион пополняется отваром из шиповника, протёртыми супами и кашами из риса и гречи. Овощными супами-пюре из отварных моркови, тыквы, кабачков, картофеля или свёклы. Разрешается к приёму яйцо всмятку и паровое суфле из протертого творога.
На 10-е сутки после операции в рацион вводят пюре из отварной моркови, тыквы, кабачка или картофеля. Постепенно вводят паровые котлеты, суфле, пюре, кнели, фрикадельки или зразы из нежирных сортов мяса или рыбы. Добавляют сырники, пудинги, запеканки из творога. Также можно употреблять свежий протертый творог. Кроме того, вводятся цельное молоко и некислые молочные продукты (ацидофилин, йогурт, мацони).
Только спустя месяц становится возможным приём хлебных изделий: сушек, чёрствого хлеба, сухарей.
Через 2 месяца разрешено добавлять в пищу свежую сметану и употреблять кефир.
После хирургического лечения прободной язвы желудка пациентам необходимо соблюдать определенную диету, чтобы восстановить деятельность пищеварительной системы и предотвратить повторную перфорацию.
Детали диеты могут различаться в зависимости от объема проведенной операции, но ее общие моменты одинаковы.
- В течение первых 3-х суток после операции рекомендуется голод; в противном случае усиленная перистальтика и секреция могут обернуться расхождением операционных швов.
- С 4-го дня разрешаются кисели и разбавленные компоты, а также легкие слизистые каши и овощные супы на воде.
- Когда после операции прошло 1-1,5 недели, в ежедневное меню можно добавить парные куриные и рыбные котлеты, яйца всмятку и овощное пюре.
Прободение язвы желудка – событие, которое требует пожизненного соблюдения строгой диеты. Рекомендуется частое питание (не менее 4-5 раз в день) небольшими порциями. Категорически запрещены длительные периоды голодания и попытки подавить голод с помощью снеков и другой «мусорной» пищи.
Первое правило для выздоровления и снижения риска рецидива чёткое соблюдение предписаний врача. Исключение из правил «если нельзя, но очень хочется» не работает. В постоперационный период устанавливается строгая диета. Она может продолжаться от 3 до 6 месяцев. Рацион усложняется постепенно.
- Суточное количество приёмов пищи до 6 раз, небольшими порциями.
- Все принимаемые продукты должны быть пюреобразными, либо полужидкими.
- Готовить пищу следует на пару или отваривать
- Соль следует принимать в ограниченном количестве
- Также следует ограничить приём простых углеводов (сахар, шоколад, выпечка) и жидкости.
На 2-й день после операции к приёму разрешены минеральная вода, фруктовые кисели, некрепкий, немного подслащенный чай.
Спустя 10 дней после выполнения операции в меню включают картофельное пюре, морковь, вареную тыкву. Все блюда должны быть измельченными, не острыми, не солеными, не жирными. Хлеб позволяется добавлять в рацион лишь через месяц.
В целом после выполнения операции клинические рекомендации состоят в соблюдении особой диеты на период от 3 месяцев до полугода.
После перехода на обычный рацион рекомендуется придерживаться правил здорового питания, полезно употреблять натуральные продукты, такие, как свежие овощи и фрукты, молочную продукцию, диетическое мясо. Курение и употребление алкоголя категорически недопустимо.
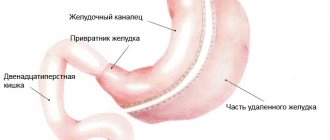
Удаление желудка
Полное удаление желудка или гастрэктомия проводится, когда происходит малигнизация язвы. Для операции по удалению язвы вскрывается брюшная полость, оценивается место нахождения опухоли.
Если поражена верхняя часть тела желудка и пищевод, производится дополнительно диафрагмальный надрез. Вместе с желудком удаляются связочный аппарат, часть листка сальника, участок забрюшинного жира. Желудок отсекается в месте перехода в пищевод и в дуоденальный отдел. После иссечения тела желудка проводится сшивание просвета пищевода и двенадцатиперстной кишки.
Операция по полному удалению желудка относится к разряду сложных. Это касается состояния здоровья пациента, технических способностей и познаний хирурга, которому предстоит оперативное вмешательство проводить. Часто проведённое хирургическое лечение влечёт массу осложнений. Это связано с техническими сложностями, возникающими при проведении подобного лечения. Окончательное удаление является высокотравматичным для организма.
У пациента пропадает возможность переваривать пищу физиологическим способом. Помимо пищеварительных проблем у пациента, прооперированного указанным способом, возникает осложнение, связанное с кроветворной системой. В желудке вырабатываются специальные биологически активные вещества, в норме стимулирующие процессы эритропоэза. К тому же, пациентов начинает донимать осложнение обратного заброса в пищевод пищевой массы из тонкого кишечника.
Если срастание швов между оставшимися частями пищеварительной системы затягивается и нарушается – процесс считается крайне серьёзным осложнением. При таком развитии событий у пациента почти не остаётся шансов на выздоровление. При благоприятном исходе операции пациент отбывает на выписку из стационара уже спустя две недели.
Стадия болевого шока
В этот период больной ощущает острую боль в области живота. Пациенты сравнивают ее с ударом кинжала: это резкая, сильная и острая боль. В это время может возникнуть рвота, больному тяжело вставать, кожа его бледна и может выступать холодный пот.
Дыхание учащенное и поверхностное, при глубоком вдохе возникает боль, артериальное давление понижено, но пульс остается в рамках нормы: 73-80 ударов в минуту. При прободной язве двенадцатиперстной кишки мышцы живота напряжены, поэтому ощупывание затруднено.