Из этой статьи вы узнаете: что такое митральный стеноз, основные причины его возникновения. Как развивается патология, ее характерные симптомы. Методы диагностики и лечения, прогнозы на выздоровление.
Автор статьи: Стоянова Виктория, врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).
Дата публикации статьи: 17.07.2017
Дата обновления статьи: 02.06.2019
Сужение отверстия между левым предсердием и желудочком, которое затрудняет внутрисердечный кровоток, называют стенозом митрального клапана.
При нормальной работе сердца кровь беспрепятственно поступает из предсердий в желудочки в момент расслабления желудочков после сердечного выброса и сокращения миокарда (период диастолы). При патологии по разным причинам (инфекционный эндокардит, атеросклеротические бляшки) левое предсердно-желудочковое отверстие уменьшается в размерах, сужается (рубцевание или отвердение тканей клапана, сращение створок), создавая препятствие нормальному кровотоку:
- в левый желудочек кровь поступает в недостаточном количестве, падает объем сердечного выброса;
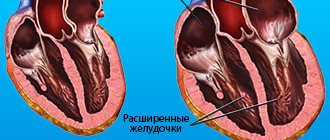
- в левом предсердии из-за давления растет сопротивление стенок сердечной камеры, они утолщаются (гипертрофия);
- развивается легочная гипертензия (увеличение кровяного давления в легочных сосудах);
- правый желудочек постепенно увеличивается в объеме (дилатация), нарушается его сократительная функция.
Результатом становятся серьезные нарушения работы сердечной мышцы и кровообращения.
Этот вариант стеноза (сужения левого атриовентрикулярного отверстия) относится к приобретенным порокам, патология опасна развитием серьезных осложнений – злокачественной аритмии (ее мерцательной формы), летальным исходом от тромбоэмболии, кровотечений (разрыв аневризмы легочных сосудов), отека легких.
Окончательно вылечить стеноз невозможно, хирургическими методами удается значительно улучшить прогноз и продлить сроки жизни на 2 (с невыраженными нарушениями кровоснабжения, одышкой после нагрузки) и 3 стадии заболевания (с выраженными нарушениями кровоснабжения, одышкой в покое).
До и после операции патологию лечат у врача-кардиолога, оперирует по поводу сужения кардиохирург.
Что это такое?
Механизм патологии состоит в следующем:
- Митральный клапан находится на границе предсердия и желудочка сердца слева. Его роль – пропускать кровь из левого предсердия в левый желудочек. В норме этот клапан представляет собой отверстие площадью 4-6 см2 с двумя створками из соединительной ткани.
Когда кровь наполняет левое предсердие – створки клапана под давлением открываются в сторону желудочка и пропускают туда порцию крови, а затем плотно смыкаются. - По ряду причин соединительнотканные створки клапана могут быть подвергнуты органическому поражению, в результате чего начинается рубцовое перерождение их ткани.
- Рубцы, спайки и сращения приводят к постепенному сужению клапанного отверстия – минимум в 2-3 раза. Это патологическое состояние и называется стенозом митрального отверстия.
- Суженное отверстие препятствует нормальному току крови, поскольку порция одномоментного её выброса из предсердия в желудочек уменьшается. Из-за этого не вся кровь из предсердия перекачивается в желудочек – создается ситуация, при которой левое предсердие переполняется и в нем начинаются застойные явления.
- В результате постоянного переполнения кровью левое предсердие начинает растягиваться и увеличиваться в размерах – так оно «приспосабливается» к сложившейся ситуации. Вслед за этим гипертрофируется и правый желудочек – предыдущее звено кровообращения.
- Постепенно компенсаторный механизм гипертрофии левого предсердия и правого желудочка исчерпывает себя – развивается сердечная недостаточность и стойкие нарушения кровообращения, в том числе легочная гипертензия.
Осложнения операции
Как в раннем, так и в позднем послеоперационном периодах, также существует вероятность развития осложнений:
- инфекционный эндокардит (развитие бактериального воспаления на створках клапанов, в том числе и биологического искусственного);
- образование тромбов в результате работы механического протеза с развитием тромбоэмболии – отрыва тромба и выброса его в сосуды легких, мозга, брюшной полости;
- дегенерация (разрушение) искусственного биоклапана с повторным развитием гемодинамических нарушений.
Тактика врача сводится к регулярному обследованию пациентов методом эхокардиографии, контролю за свертывающей системой крови, пожизненному назначению антикоагулянтов и антиагрегантов (клопидогрель, варфарин, дипиридамол, курантил, аспирин и др), антибиотикотерапии при инфекционных заболеваниях, полостных операциях, проведении минимальных лечебно — диагностических процедур в гинекологии, урологии, стоматологии и т. д.
Статистика
Митральный стеноз – это часто диагностируемый приобретенный порок митрального сердечного клапана:
- заболевание выявляется примерно у 90% всех пациентов с приобретенными пороками сердца;
- 1 человек из 50-80 тысяч страдает этим недугом;
- в 40% случаев это изолированная патология, в остальных – она сочетается с другими анатомическими дефектами строения сердца;
- риск клинического проявления заболевания увеличивается с возрастом: самый «опасный» возраст – 40-60 лет;
- женщины предрасположены к этому заболеванию больше чем мужчины: среди пациентов с данным пороком 75% лиц слабого пола.
Диагностические методы
Диагностика начинается с осмотра и беседы с пациентом. Определяют наличие характерных симптомов. После этого выполняют электрокардиографию. Результаты процедуры показывают увеличение предсердия слева и желудочка справа.
Чтобы подтвердить наличие патологических изменений прибегают к двухмерной и допплеровской эхокардиографии. В ходе исследования определяют, насколько выражена митральная недостаточность и сузился просвет.
Чтобы определить, есть или нет тромбов в полости левого предсердия, выполняют чреспищеводную эхокардиографию.
Для выявления патологических изменений в легких необходимо проведение рентгенографии.
Если диагноз подтвержден и наблюдается стадия декомпенсации, нужно каждый год проходить обследование, включающее УЗИ, суточный мониторинг по Холтеру, биохимическое исследование крови.
В случае, когда нужно проводить хирургическое лечение выполняют катетеризацию сердца и магистральных сосудов.
Классификация видов и степеней
Болезнь классифицируют по 2 основаниям. По мере уменьшения площади митрального отверстия выделяют 5 последовательно усугубляющихся степеней заболевания:
| Степень | Качественное определение стеноза | Площадь митрального отверстия (в см2) | Клинические признаки |
| Первая | незначительный | больше 3 | отсутствие симптомов |
| Вторая | умеренный | 2,3-2,9 | симптомы болезни появляются после физической нагрузки |
| Третья | выраженный | 1,7-2,2 | симптомы проявляются даже в состоянии покоя |
| Четвертая | критический | 1-1,6 | выраженная легочная гипертензия и сердечная недостаточность |
| Пятая | терминальный | просвет практически полностью перекрыт | пациент погибает |
В зависимости от типа анатомического сужения клапанного отверстия выделяют такие формы митрального стеноза:
- по типу «пиджачной петли» – створки клапана утолщены и частично сращены между собой, легко разделяются при оперативном вмешательстве;
- по типу «рыбьего рта» – в результате разрастания соединительной ткани отверстие клапана становится узким и воронкообразным, такой дефект труднее поддается хирургической коррекции.
Стадии заболевания (по А.Н.Бакулеву):
- компенсаторная – степень сужения умеренная, порок компенсируется за счет гипертрофии отделов сердца, жалобы практически отсутствуют;
- субкомпенсаторная – сужение отверстия прогрессирует, компенсаторные механизмы начинают исчерпывать себя, появляются первые симптомы неблагополучия;
- декомпенсации – выраженная правожелудочковая недостаточность и легочная гипертензия, которые быстро усугубляются;
- терминальная – стадия необратимых изменений с летальным исходом.
Профилактика
Полностью исключить это заболевание невозможно. Но некоторые меры для уменьшения риска возникновения патологического процесса, можно предпринять. Для этого следует применять на практике такие несложные правила:
- полноценное питание, с полным комплексом витаминов и минералов;
- умеренные физические нагрузки;
- прогулки на свежем воздухе, полноценный отдых.
Следует если не полностью исключить, то хотя бы уменьшить в своей жизни стрессовые и нервные ситуации.
Очень важно своевременно начинать лечение ангины. Именно это заболевание может спровоцировать недуги, связанные с сердечно-сосудистой системой. Следите за своим здоровьем и своевременно обращайтесь за медицинской помощью.
Клиника болезни клапана
Клиническая картина зависит от стадии и степени сужения двустворчатого клапана. При сужении до 3-4 кв.см жалобы отсутствуют длительное время, при критическом стенозе (менее 1 кв.см) жалобы присутствуют всегда.
Для внешнего вида больного митральным стенозом характерно:
- Вынужденное положение — сидя с упором на ладони.
- «Митральная бабочка» на лице.
- Шумное тяжелое дыхание.
- Выраженная слабость.
Вследствие легочной гипертензии пациенты жалуются на одышку, которая постепенно становится постоянной. Снижение сердечного выброса приводит к кардиалгии (боли в сердце не стенокардического характера). Как правило, боли локализованы на верхушке, сопровождаются ощущением перебоев, замирания или неравномерного сердцебиения.
В положении лежа состояние пациентов ухудшается. Характерен симптом «ночного апноэ» — внезапного удушья во время сна. Больные спят на высоком изголовье, страдают бессонницей.
В стадии декомпенсации (правожелудочковой дилатации) развиваются кардиогенные отеки. Отеки нарастают к вечеру, локализованы в нижних конечностях и имеют восходящий характер. В правом подреберье появляются тянущие боли из-за растяжения капсулы печени, которая выступает из-под края реберной дуги. В брюшной полости скапливается жидкость (асцит), расширяются подкожные вены живота (симптом «головы медузы»).
При дилатации правого желудочка развиваются видимая пульсация в зоне реберного угла (сердечный толчок), кровохарканье и отек легких.
Аускультативные признаки
При прослушивании сердца выявляют комплекс специфических симптомов, составляющих аускультативную картину при митральном стенозе:
- Тон открытия двустворчатого клапана выслушивается перед первым тоном, при митральном стенозе обусловлен расщеплением 2 тона на два компонента.
- Хлопающий первый тон.
- Во второй точке аускультации — акцентированный второй тон.
- На верхушке сердца – диастолический шум, который усиливается после тестовой физической нагрузки при наличии стеноза митрального клапана.
- Могут выслушиваться экстрасистолы, тахикардия.
Три выслушиваемых тона образуют специфический симптом, выявляемый только при данном заболевании – «ритм перепела». При развивающемся отеке легких выслушивают влажные мелкопузырчатые хрипы в нижних отделах легочных полей.
Аускультация при стенозе митрального клапана способна показать нарушения при их зарождении.
Больше об аускультативной картине стеноза митрального клапана в этом видео:
Описание гемодинамики
Болезнь относится к порокам с обогащением легочного кровообращения. Сужение клапанного отверстия вызывает повышение давления сначала в левом предсердии, затем — в легочных венах. Предсердие увеличивается и расширяется, его сократительная способность падает.
Развивается легочная гипертензия, которая вызывает сокращение мышечных клеток капилляров легких. В ответ на спазм микрососудов повышается давление в системе легочного ствола и правом (венозном) желудочке. Правый желудочек расширяется и постепенно дилатируется. В большом круге кровообращения развивается венозный застой.
Гипоксия, вызванная недостатком артериальной крови, сначала проявляется в виде акроцианоза. В последующем цианоз становится универсальным (затрагивает все кожные покровы и слизистые оболочки).
В этом видео рассказано о гемодинамике, которая характерна для стеноза митрального клапана:
Симптомы
Стеноз митрального клапана долгое время может протекать бессимптомно. С момента первой инфекционной атаки (после ревматизма, скарлатины или ангины) до появления первых характерных жалоб больного, проживающего в условиях умеренного климата, может пройти около 20 лет, а с момента появления выраженной одышки (в покое) до смерти больного проходит около 5 лет. В жарких странах данный порок сердца прогрессирует быстрее.
При легком стенозе митрального клапана жалобы больными не предъявляются, но при их обследовании могут выявляться многие признаки нарушения в функционировании митрального клапана (повышение венозного давления, сужение просвета между левым предсердием и желудочком, увеличением размеров левого предсердия). Резкий подъем венозного давления, который может вызываться различными предрасполагающими факторами (физической нагрузкой, половым актом, беременностью, тиреотоксикозом, лихорадкой и другими состояниями), проявляется одышкой и кашлем. Впоследствии, при прогрессировании митрального стеноза, у больного резко снижается выносливость к физическим нагрузкам, они подсознательно пытаются ограничивать свою активность, появляются эпизоды сердечной астмы, тахикардия, аритмии (экстрасистолия, мерцательная аритмия, трепетание предсердий и др.) и может развиваться отек легкого. Развитие гипоксической энцефалопатии приводит к появлению головокружения и обмороков, которые провоцируются физической нагрузкой.
Критическим моментом в прогрессировании этого заболевания становится развитие постоянной формы мерцательной аритмии. У больного наблюдается усиление одышки и наблюдается кровохарканье. Со временем признаки застоя в легких становятся менее выраженными и протекают легче, но постоянно нарастающая легочная гипертензия приводит к развитию правожелудочковой недостаточности. У больного появляются жалобы на отеки, резкую слабость, тяжесть в правом подреберье, кардиалгии (у 10% пациентов) и могут выявляться признаки асцита и гидроторакса (чаще правостороннего).
При осмотре больного определяется цианоз губ и характерный малиново-цианотичный румянец на щеках (митральная бабочка). Во время перкуссии сердца выявляется смещение границ сердца влево. При выслушивании тонов сердца определяется усиление I тона (хлопающий тон) и добавочный III тон («ритм перепела»). При наличии выраженной легочной гипертензии и развитии недостаточности трикуспидального клапана во втором подреберье выявляется раздвоение и усиление II тона, а над мечевидным отростком грудины определяется систолический шум, который усиливается на пике вдоха.
У таких больных часто наблюдаются заболевания дыхательной системы (бронхиты, бронхопневмонии и крупозные пневмонии), а отрыв тромбов, образующихся в левом предсердии, может приводить к тромбоэмболиям сосудов головного мозга, конечностей, почек или селезенки. При перекрытии тромбами просвета митрального клапана у больных появляется резкая боль в груди и обмороки.
Также стеноз митрального клапана может осложняться рецидивами ревматизма и инфекционным эндокардитом. Повторные эпизоды тромбоэмболии легочной артерии нередко заканчиваются развитием инфаркта легкого и приводят к смерти больного.
Этиология и факторы риска
Причинами недуга в большинстве случаев становятся:
- ревматические заболевания (ревматизм, системная красная волчанка, склеродермия) – 80-90% случаев;
- атеросклероз – 6%;
- инфекционные заболевания (ангина, сифилис и другие венерические заболевания, сепсис, клещевые болезни) – 6%;
- инфекционный эндокардит;
- травмы сердечной мышцы;
- кальциноз клапана неревматической природы;
- опухоли сердца.
Таким образом, можно заметить, что существует ревматический и неревматический митральный стеноз клапана сердца.
Факторами риска являются частота и тяжесть перенесенных инфекционных заболеваний, неадекватность лечения аутоиммунных и других болезней-провокаторов, генетическая предрасположенность (патология передается по материнской линии в 25% случаев).
Основные причины стеноза митрального клапана
Наиболее частые причины появления рубцов и спаек (сращений) створок клапана – повреждение тканей в результате инфекционного заболевания, нарушений обмена веществ (гиперлипидемия, образование холестериновых бляшек) и травмы сердца:
- ревматизм, ревматоидный артрит и инфекционный эндокардит (80%);
- атеросклероз;
- кальциноз (отвердение тканей в результате отложения в клетки кальция);
- сифилис;
- миксома (доброкачественное новообразование сердца);
- врожденный порок сердца с дефектом предсердно-желудочковой перегородки (синдром Лютембаше);
- аортальная недостаточность (недостатки клапана аорты, приводящие к нарушениям внутрисердечного кровотока);
- внутрисердечные тромбы;
- травмы сердца и грудной клетки;
- ионизирующее излучение;
- интоксикация лекарственными средствами (препараты на основе растительных экстрактов полыни).
Иногда причиной повторного сужения митрального клапана становятся операции (30%) по устранению стеноза (комиссуротомия, протезирование клапана).
Симптомы патологии
Проявления порока подразделяются на легочные, сердечные и общие.
Общие симптомы:
- Снижение работоспособности.
- Бессонница.
- Слабость.
- Вынужденное положение сидя.
- Бледность кожи в сочетании с цианозом.
Легочные симптомы:
- Одышка.
- Затрудненный шумный выдох.
- Кашель без видимой причины.
- Склонность к респираторным заболеваниям.
- На поздних стадиях – кровохарканье.
Сердечные симптомы:
- Частое сердцебиение.
- Кардиалгия.
- Снижение артериального давления.
- Мерцательная аритмия.
- Восходящие отеки нижних конечностей.
Особенности кожных покровов
Первое проявление порока – это бледность кожи. По мере прогрессирования гипоксии развивается акроцианоз – посинение губ, мочек ушей, кончиков пальцев. В стадии декомпенсации цианоз становится распространенным, присоединяется посинение слизистых оболочек.
Характерен специфический симптом – «митральное лицо» — выраженная бледность лица в сочетании с малиновым румянцем на щеках и синюшностью губ. Несмотря на наличие данных симптомов, по изменениям кожи диагноз не ставят.
Причины кровохарканья
Появление прожилок крови в мокроте обусловлено кардиогенным отеком легких.
Развивающаяся легочная гипертензия лежит в основе спазма сосудов микроциркуляторного русла — капилляров, артериол и венул.
Спазм микрососудов еще больше усугубляет гипертензию, следствием чего является повреждение сосудистых стенок. Сквозь поврежденные сосуды кровь начинает поступать в легочную ткань. В процессе самоочищения легких кровь смешивается со слизью и отхаркивается больным (кровохарканье).
Нарушение ритма сердца
Для заболевания характерно раннее присоединение аритмии. Нарушения ритма обусловлены гипертрофией венозного желудочка и левого предсердия, вследствие чего сердечные камеры не могут сокращаться одновременно. Выделяют следующие виды аритмий:
- Фибрилляция предсердий.
- Желудочковая тахикардия и фибрилляция.
- Трепетание предсердий.
- Атриовентрикулярные блокады.
- Экстрасистолия.
Градиент давления
Градиент давления – это разница давления между левыми сердечными камерами. В норме давление в левом желудочке равно 33-45 мм.рт.ст., в предсердии – 3-6 мм.рт.ст.
При стенозе двустворчатого клапана давление сначала становится одинаковым в обеих камерах. По мере прогрессирования давление в предсердии становится больше, чем в желудочке, на основании чего проводят следующую классификацию порока:
- Незначительный стеноз (градиент равен 7-11 мм.рт.ст.).
- Умеренный (12-20 мм.рт.ст.).
- Значительный (более 20 мм.рт.ст.).
Величина градиента отражает также степень легочной гипертензии.
Клинические рекомендации по стенозу митрального клапана от Министерства зравоохранения Российской Федерации можно скачать по этой ссылке.
Медикаментозное лечение заболевания
Лечение митрального порока подразделяется на консервативное и хирургическое. Эти два метода применяются параллельно, так как до операции и после нее особенно важна медикаментозная поддержка пациента.
К медикаментозной терапии относится назначение следующих групп препаратов:
- Бета-адреноблокаторы – препараты, снижающие нагрузку на сердце благодаря урежению сердечного ритма и снижению сосудистого сопротивления, особенно когда в сосудах застаивается кровь. Чаще назначаются конкор, коронал, эгилок и др.
- Ингибиторы АПФ – «защищают» сосуды, сердце, мозг и почки от негативного влияния повышенного сосудистого сопротивления. Применяют периндоприл, лизиноприл и др.
- Блокаторы АРА II – понижают артериальное давление, что немаловажно для пациентов со стенозом, имеющих сопутствующую гипертонию. Чаще применяют лозартан (лориста, лозап) и валсартан (валз).
- Препараты, оказывающие антиагрегантное и антикоагулянтное действие – препятствуют повышенному тромбообразованию в кровяном русле, применяются у пациентов со стенокардией, инфарктом в анамнезе, а также с мерцательной аритмией. Назначают аспирин Кардио, ацекардол, тромбоАсс, варфарин, клопидогрель, ксарелто и многие другие.
- Мочегонные препараты – одна из важнейших групп при наличии хронической сердечной недостаточности, так как они предупреждают задержку жидкости в артериях и венах, и снижают постнагрузку на сердце. Оправдано применение индапамида, верошпирона, диувера и др.
- Сердечные гликозиды – показаны при снижении сократительной функции левого желудочка, а также у лиц с постоянной мерцательной аритмией. В основном назначается дигоксин.
В каждом случае применяется индивидуальная схема лечения, определяемая кардиологом в зависимости от проявлений порока и данных эхокардиоскопии.
Жалобы больных
Симптомы при митральном стенозе проявляются постепенно: сначала они беспокоят пациента только после физической нагрузки, затем наблюдаются даже в состоянии покоя. Для клиники стеноза митрального клапана характерно, что больные жалуются на:
- одышку или сердечную астму;
- кашель, который может быть поначалу сухим, а затем становится влажным – с повышенным содержанием мокроты, пенистым и даже с примесью крови;
- повышенную утомляемость и слабость;
- частые головокружения и предобморочные состояния;
- нарушения терморегуляции;
- осиплость голоса;
- частые бронхиты и пневмонии;
- боли в области сердца – чаще со стороны спины между лопатками;
- тахикардию.
Внешний вид больного характерен: он бледен, а на его щеках заметен лихорадочный румянец, кончик носа, губы и пальцы синюшные, вены на шее вздуты, могут быть заметны отеки на теле и вздутый живот.
Образ жизни при митральном стенозе
Для пациента с данным заболеванием обязательно соблюдать следующие рекомендации: хорошо и правильно питаться, ограничивать объем выпиваемой жидкости и поваренной соли, установить адекватный режим труда и отдыха, хорошо высыпаться, ограничить физические нагрузки и устранить стрессовые ситуации, длительно находиться на свежем воздухе.
Беременной женщине необходимо своевременно становиться на учет в женскую консультацию для решения вопроса о пролонгировании беременности и выборе метода родоразрешения (как правило, путем кесарева сечения). При компенсированном пороке беременность протекает нормально, но при выраженных нарушениях гемодинамики беременность противопоказана.
Диагностика
Врач ставит диагноз митральный стеноз, опираясь не только на данные анамнеза и осмотра, но и на результаты таких инструментальных исследований:
| Вид диагностического исследования | Характерные признаки митрального стеноза |
| Электрокардиограмма (ЭКГ) | Увеличение левого предсердия и правого желудочка. Тахиаритмия. |
| Фонокардиограмма | Характерный шум при митральном стенозе. Щелкающий звук клапана. |
| Рентген сердца | Увеличение левого предсердия и правого желудочка. Расширение тени полых вен и легочной артерии. Изменение рисунка легких. Кальциноз клапана. |
| УЗИ сердца с допплером (ЭхоКГ — эхокардиография) или чреспищеводное УЗИ | Изменение кровотока в сердце. Уменьшение площади митрального отверстия. Увеличение отдельных камер сердца. |
| Инвазивные методы исследования с катетеризацией сердца | Повышенное давление в левом предсердии и правом желудочке. |
Для уточнения диагноза и определения тактики лечения стеноза митрального клапана иногда могут потребоваться компьютерная томография и диагностическое шунтирование. Как правило, приведенных в таблице методов диагностики достаточно для того, чтобы поставить верный диагноз и провести дифференциальную диагностику митрального стеноза с такими патологиями:
- стеноз аортального клапана или аортальная недостаточность;
- легочная гипертензия;
- опухоль сердца;
- перикардит;
- тиреотоксикоз.
В этом видео рассказано об особенностях проведения ЭхоКГ при митральном стенозе, что покажет такой метод диагностики:
Какой прогноз пациентов с митральным стенозом разных степеней тяжести?
Без оперативного лечения продолжительность жизни пациентов с МС 40-45 лет, около 15% пациентов преодолевают пятидесятилетний рубеж.
Инвазивное лечение стеноза митрального клапана способно значительно продлить и улучшить качество жизни. 10-летняя послеоперационная выживаемость составляет 85%.
Наиболее неблагоприятный прогноз для пациентов с IV и V стадией, когда компенсаторные возможности миокарда недостаточны и развиваются необоротные поражения внутренних органов. Немного продлить жизнь помогает медикаментозная коррекция возникающих осложнений.
Особенности у детей
Причинами порока митральный стеноз у детей могут быть системные аутоиммунные заболевания:
- Ревматизм.
- Дерматомиозит.
- Системная красная волчанка.
- Полимиозит.
В подавляющем большинстве случаев этиологией порока у ребенка являются непролеченная ангина и отсутствие бициллинопрофилактики после стрептококковой инфекции.
Заболевание характеризуется теми же гемодинамическими изменениями, что и у взрослых, однако в клинике имеются некоторые особенности:
- Отставание в физическом развитии.
- «Митральное лицо» развивается редко.
- Болезнь не осложняется фибрилляцией предсердий.
- «Ритм перепела» выслушивается редко, более характерны протодиастолический и предиастолический шумы на верхушке сердца.
Особые симптомы:
- Частые обмороки.
- Выраженная эпигастральная пульсация (вплоть до развития «сердечного горба»).
Способы лечения:
- Консервативный (подготовка к операции)
- Оперативный (протезирование клапана).
Прогноз без лечения неблагоприятный. Операция проводится в первый месяц после постановки диагноза и завершается успешно более, чем в 90% случаев. Продолжительность жизни пролеченных больных – 55-65 лет.
Возможны ли осложнения?
До операции в случае выраженного стеноза и при наличии сердечной недостаточности риск возникновения серьезных нарушений ритма и тромбоэмболических осложнений довольно велик.
После операции данный риск сводится к минимуму, но в редких случаях возможно возникновение таких неблагоприятных состояний, как инфицирование постоперационной раны, кровотечение из раны в случае открытой операции, повторное развитие стеноза (рестеноз). Профилактикой является качественное проведение вмешательства, а также своевременное назначение антибиотиков и других необходимых препаратов.
Методы лечения
Медикаментозные
Консервативная медикаментозная терапия при данном пороке имеет второстепенное значение. Её основное предназначение:
- Лечение заболеваний, спровоцировавших патологию (аутоиммунные, инфекционные).
- Нейтрализация симптомов заболевания при невозможности хирургического вмешательства или в дооперационный период. С этой целью назначаются диуретики (Фуросемид, Верошпирон), сердечные гликозиды (Дигоксин, Целанид), адреноблокаторы (Атенолол), антикоагулянты (Варфарин, Гепарин), витамины и минералы.
Медикаментозная терапия наряду с соблюдением диеты и минимизацией физических нагрузок является ведущим методом лечения пациентов с болезнью в стадии компенсации.
Консервативная терапия проводится:
- В стадию компенсации.
- При удовлетворительном общем состоянии пациента.
- При незначительной степени сужения клапана.
Используемые препараты:
- Диуретики – при развитии кашля и кровохарканья (верошпирон).
- Кардиопротекторы – триметазидин, рибоксин.
- Антикоагулянты – при угрозе тромбирования (фибрилляция предсердий): гепарин, варфарин.
- У пациентов без аритмии при митральном стенозе применяют бета-блокаторы (бисопролол, метапролол), блокаторы кальциевых каналов (нифедипин).
- У пациентов с аритмией используют антиаритмики (амиодарон).
- Бронходилататоры (ипратропия бромид).
- Муколитики (отхаркивающие средства — мукалтин).
Хирургические
Но чаще больные обращаются к врачу, когда симптомы заболевания уже сильно выражены – в таком случае классикой лечения является хирургическое вмешательство. Также операция проводится в тех ситуациях, когда лекарственное лечение не может компенсировать порок сердца в виде митрального стеноза, а показания к хирургическому лечению следующие:
- Давление в легочной артерии более 60 мм.рт.ст.
- Тромбирование левого предсердия.
- Сужение клапана до 1 кв.см.
- Декомпенсация порока (сердечная недостаточность).
В таком случае могут быть проведены следующие виды операций:
- Балонная вальвулопластика – малоинвазивная операция с помощью шунтирования коронарных сосудов под контролем рентгена и УЗИ. Проводится при неосложненном митральном стенозе 2-3 степени.
- Комиссуротомия – это операция по рассечению створок клапана с восстановлением площади отверстия. Она может проводиться трансторакально или на открытом сердце. Показаниями к данному способу оперативного вмешательства являются высокая степень сужения митрального отверстия и осложнения стеноза (спайки, тромбы, застой крови в легких).
- Протезирование клапана, при котором используются механические или биологические протезы, применяется в случае тяжелой степени митрального стеноза и невозможности его устранения путем рассечения клапанных створок.
В случае стадии выраженной декомпенсации патологии (4-5 степень) любая корригирующая операция противопоказана, и больным назначают только паллиативное медикаментозное лечение.
Лечение
Вылечить стеноз левого предсердно-желудочкового отверстия полностью невозможно, лекарственная терапия эффективно задерживает прогресс, но не прерывает его. В итоге патологию устраняют хирургическими методами, но на стадиях, когда проявления сердечной недостаточности становятся явными, необратимыми (дилатация правого желудочка), функции сердца нарушены и начинают осложнять жизнь больного.
После хирургического вмешательства на 2 или 3 стадии заболевания удается улучшить прогноз и сроки жизни больного, однако стеноз имеет свойство восстанавливаться (рестеноз, 30% в течение 10 лет).
Реже оперируют на 4 стадии – из-за осложнений сердечно-сосудистой недостаточности сильно улучшить прогноз и продлить жизнь пациенту невозможно.
Медикаментозное лечение
Цель медикаментозного лечения при стенозе митрального клапана:
- Приостановить прогресс патологии (на ранних стадиях).
- Устранить симптомы сердечной недостаточности и кислородного голодания тканей и органов.
- Предотвратить образование тромбов, развитие инфекционных осложнений (инфекционный эндокардит), атеросклеротических бляшек, уменьшить риск повторного сужения, рестенозирования после операции и тромбоэмболии.
Комплекс лекарственных средств комбинируют, исходя из стадий стеноза и выраженности симптомов сердечной и легочной недостаточности.
| Группа лекарственных средств, название препаратов | Для каких целей назначают |
| Ингибиторы АПФ (престариум, лизиноприл) | Уменьшают артериальное давление, блокируя превращение ангиотензина, увеличивают содержание веществ, которые благотворно влияют на функции кардиомиоцитов (клеток сердца) и сосудов, повышают сопротивляемость клеток в условиях кислородной недостаточности |
| Адреноблокаторы (корвитол, коронал, небилет) | Нормализуют ритм сердца, регулируют силу сердечного выброса, снижают давление |
| Антиишемические средства (нитроглицерин, сустак, нитронг) | Расширяют сосуды, стимулируют периферическую микроциркуляцию, усиливают обмен веществ и газообмен в тканях |
| Сердечные гликозиды (дигитоксин, дигоксин) | Регулируют ритм и силу сердечных сокращений |
| Антитромботические средства (тромбо, аспирин кардио, курантил) | Стеноз митрального клапана нередко осложняется тромбоэмболией, лекарственные препараты этой группы предотвращают тромбообразование, уменьшая агрегацию (слипание) тромбоцитов, разжижают кровь |
| Антикоагулянты (гепарин) | Разжижают кровь, препятствуют слипанию клеточных элементов крови (тромбоцитов и эритроцитов) |
| Диуретики (тиазид, индапамид) | В комплексе с гипотензивными препаратами регулируют артериальное давление (снижают его), устраняют выраженные отеки |
| Антибиотики (пенициллинового ряда) | Подавляют развитие бактериальной микрофлоры, предотвращают инфекционные осложнения при стенозе митрального клапана |
Все инвазивные процедуры у больных стенозом митрального клапана должны осуществляться на фоне антибиотикотерапии, чтобы предотвратить развитие бактериальной инфекции. При повышенном содержании триглицеридов и холестерина для профилактики атеросклеротических бляшек используют препараты из группы статинов (ловастатин, аторвастатин).
Хирургическое лечение
При сужении митрального клапана существует множество противопоказаний к оперативному вмешательству:
- критическое сужение митрального клапана (фракция сердечного выброса менее 20%, площадь отверстия – меньше 1 кв. см);
- терминальная стадия порока (нарастающие изменения, заканчивающиеся гибелью всех тканей организма);
- любые острые процессы (инфекционные заболевания, обострение хронических болезней, острые нарушения мозгового кровообращения, инфаркт миокарда и т. д.).
Цель любой операции – восстановить гемодинамику, снять основные выраженные симптомы улучшить кровоснабжение органов и прогноз пациента.
| Название методов | Как выполняют |
| Комиссуротомия | Иссекают сращения, спайки, рубцы в области митрального клапана, которые мешают ему функционировать |
| Баллонная вульвопластика | По крупным сосудам к сердцу подводят специальный зонд с расширяющимся баллоном на конце. В месте стеноза его несколько раз раздувают, увеличивая атриовентрикулярное отверстие |
| Протезирование клапана | Применяют при серьезных деформациях митрального клапана, его удаляют и меняют на искусственный или биологический имплант |
Риск развития послеоперационных осложнений (ранних и поздних) увеличивается в зависимости от степени патологии и выраженности симптомов сердечной и легочной недостаточности (чем раньше произведена операция, тем меньше риск):
- тромбообразование на участке протезирования;
- тромбоэмболия;
- отторжение или разрушение биологического импланта;
- инфекционный эндокардит;
- послеоперационный рестеноз (повторное сужение)
Прооперированный митральный стеноз – веская причина для регулярных обследований и наблюдения у врача-кардиолога до конца жизни.
Опасность и осложнения
Если патологию не выявить вовремя и не лечить – неминуемы осложнения в виде прогрессирования сердечной недостаточности и легочной гипертензии.
В таком случае главной опасностью является неизбежный летальный исход вследствие симптомов тромбоэмболии легочной артерии, острой сердечной недостаточности или отека легких.
Адекватное лечение способно значительно уменьшить риск всех этих осложнений и снизить вероятность трагического развития событий на 90-95%.
В редких случаях возникают следующие послеоперационные осложнения:
- инфекционный эндокардит – 1-4%;
- тромбоэмболия – 1%;
- рестеноз или повторное сужение после проведенной хирургической коррекции – у 20% больных в течение 10 лет после операции.
Стадии развития заболевания
Всего клиницисты выделяют пять стадий развития митрального стеноза:
- первая – полная компенсация. Признаков нарушений в работе сердца нет;
- вторая – нарушение обращения крови в малом круге. Симптомы могут наблюдаться только при повышенной физической нагрузке;
- третья – застой крови в малом круге и нарушения в большом круге кровообращения;
- четвёртая – выраженные показатели нарушения кровообращения в сердечно-сосудистой системе, симптомы начальной недостаточности, хорошо прослушиваются посредством аускультации;
- пятая – дистрофическая стадия. Наблюдаются признаки острой сердечной недостаточности.
Стоит отметить, что осложнения могут возникнуть на любой стадии развития заболевания. В этом случае все зависит от общего состояния больного, его возраста и клинической картины заболевания.
Диагностика митрального отверстия
Осмотр при стенозе
Характерный внешний вид больного при развитой картине заболевания (т.е. при наличии выраженной лёгочной гипертензии) — «митральное лицо» (fades mitralis), для которого характерны синюшность губ и яркий румянец щёк. Эти проявления возникают в результате низкого сердечного выброса, сужения сосудов большого круга кровообращения и выраженной лёгочной гипертензии. При выраженной лёгочной гипертензии можно увидеть пульсацию во III-ГУ межреберье слева от грудины (пульсация выходных трактов правого желудочка), а также пульсацию в эпигастральной области, усиливающуюся на высоте вдоха (что также обусловлено выраженной гипертрофией правого желудочка). При декомпенсации наблюдают признаки хронической правожелудочковой недостаточности. При возникновении стеноза в детском возрасте отмечают отставание в физическом развитии и развитие сердечного горба.
Пальпация
Пальпация периферического пульса на лучевых артериях может выявить нерегулярность сердечного ритма (экстрасистолия, фибрилляция предсердий).
Симптом Савельева-Попова (обнаруживают крайне редко) характеризуется асимметрией пульса на лучевых артериях: происходит снижение амплитуды пульсовой волны на левой лучевой артерии по сравнению с правой из-за сдав-ления левой подключичной артерии увеличенным левым предсердием.
В положении больного на левом боку (особенно при задержке дыхания в фазе вьщоха) можно выявить диастолическое дрожание в области верхушечного толчка (ранее этот признак называли симптомом «кошачьего мурлыканья»).
При выраженной лёгочной гипертензии пальпаторно отмечают акцент II тона во II межреберье слева от грудины. Также на верхушке сердца пальпаторно можно выявить усиление I тона (при достаточной упругости створок митрального клапана).
При митральном стенозе наблюдают также симптом «двух молоточков» — усиленный I тон на верхушке сердца ощущается основанием ладони (первый «молоточек»), усиленный II тон во II межреберье слева от грудины — ощущаемый концевыми фалангами пальцев (второй «молоточек»). При застое в большом круге кровообращения (правожелудочковой недостаточности) пальпируется увеличенная печень.
Аускультация сердца
1.
Характерный признак стеноза митрального — усиленный («хлопающий») I тон. Он возникает из-за колебаний упругих (уплотнённых) створок митрального клапана в момент их закрытия. Однако при выраженных фиброзных изменениях, кальцинозе створок, их деформации усиление I тона может исчезать в результате ограничения подвижности створок.
2.
«Щелчок» (тон) открытия митрального клапана легче выслушать при помощи фонендоскопа также в проекции митрального отверстия. Следует помнить, что чем раньше в диастолу появляется тон открытия митрального клапана, тем более выражен стеноз митрального отверстия. Тон открытия митрального клапана отсутствует при выраженном фиброзе и кальцинозе створок митрального клапана.
3.
При наличии лёгочной гипертензии выслушивается акцент II тона над лёгочной артерией.
4.
Усиленный I тон, усиленный II тон и тон открытия митрального клапана образуют ри — патогномоничный аускультативный признак.
5.
Диастолический шум в проекции митрального клапана и на верхушке сердца можно лучше выслушать при помощи стетоскопа в положении пациента на левом боку при задержке дыхания в фазе выдоха. Шум низкочастотный, имеет убывающий характер. Следует помнить, что:
- диастолический шум усиливается после физической нагрузки;
- чем он продолжительнее, тем более выражен недуг. Однако шум может укорачиваться и даже отсутствовать при низком сердечном выбросе.
6.
Незначительный митральный стеноз также может характеризоваться отсутствием этого шума (что бывает крайне редко). Диастолический шум возникает сразу после тона открытия митрального клапана (в протодиастоле) и обычно указывает на значительный градиент давления, тогда как пресистолический шум, выявляемый при синусовом ритме, обычно характерен для меньшей выраженности болезни.
7.
Диастолическии шум недостаточности клапана лёгочной артерии (шум Грэма Стилла) имеет высокочастотный убывающий характер, выслушивается во II межреберье слева от грудины и возникает вследствие расширения фиброзного кольца только при развитии выраженной лёгочной гипертензии. Шум проводится во II-III межреберье слева от грудины. Он может исчезать (полностью или частично) при уменьшении лёгочной гипертензии (вследствие развития недостаточности трёхствор- I чатого клапана) и устранении недуга митрального отверстия хирургическим путём.
8.
Систолический «клик» (короткий высокочастотный звук) во II межреберье I слева от грудины иногда выслушивается при выраженной лёгочной гипертензии и расширении ствола лёгочной артерии.
9.
Систолический шум, выслушиваемый на верхушке сердца, при повреждении митрального отверстия может свидетельствовать о митральной (сопутствующей) или недостаточности трёхстворчатого клапана (как осложнении либо при органическом поражении трёхстворчатого клапана). Усиление систолического шума на высоте вдоха и ослабление его при форсированном выдохе характерны для недостаточности трёхстворчатого клапана (симптом Риверо-Карвалло). При так называемом афоничном стенозе митрального отверстия не обнаруживают каких-либо аускультативных признаков сужения митрального отверстия из-за выраженных изменений створок митрального клапана (например, кальциноза), резкого ограничения подвижности створок.
10.
Трудности в выявлении аускультативных признаков митрального стеноза также могут быть связаны с тахикардией (синусовая тахикардия, фибрилляция предсердий), выраженной недостаточностью трёхстворчатого клапана, значительной дилатацией правого желудочка (поворот сердца по часовой стрелке правым желудочком вперёд и смещение левого желудочка назад), сниженным сердечным выбросом. При устранении выраженной сердечной недостаточности аускультативные признаки стеноза митрального могут проявиться более отчётливо.
Проведение ЭКГ
При синусовом ритме гипертрофия и дилатация левого предсердия находят отражение в «митральном» зубце Р — он широкий (более 0,12 с), двугорбый в отведениях I, II, aVL, V5, V6. Кроме того, характерна глубокая отрицательная фаза в отведении Vi (хотя подобные изменения ЭКГ более свидетельствуют о замедлении проведения импульса по левому предсердию, чем о его гипертрофии и дилатации). Классический зубец P-mitrale может отсутствовать при выраженной лёгочной гипертензии, присоединении недостаточности трёхстворчатого клапана и дилатации правого предсердия, а также при фибрилляции предсердий. При осложнении стеноза митрального отверстия фибрилляцией предсердий на ЭКГ выявляются её признаки. При выраженной лёгочной гипертензии на ЭКГ регистрируют отклонение электрической оси сердца вправо и признаки гипертрофии правого желудочка в виде появления комплексов типа R, Rs, qR в правых грудных отведениях и комплексов типа RS, rS в левых грудных отведениях.
Рентгенологическое исследование при стенозе
При изменении со стороны лёгких характеризуются появлением рентгенологических признаков венозной легочной гипертензии (усиление лёгочного рисунка, расширение корней лёгких, общее помутнение лёгочных полей, расширение вен верхней доли лёгких), наличием линий Керли типа Б (горизонтальные линейные тени в нижних отделах лёгких толщиной 1-2 мм и длиной 10-30 мм, обусловленные утолщением междольковых перегородок из-за скопления жидкости; признак лёгочной гипертензии). При артериальной легочной гипертензии отмечается симптом «ампутации» резко расширенных лёгочных корней с обеднением лёгочного рисунка. В прямой (переднезадней) проекции со стороны сердца обнаруживают выбухание ушка левого предсердия и ствола лёгочной артерии (третьей и второй дуг сердца). Иногда выявляют кальцификацию митрального клапана. В правой косой проекции увеличенное левое предсердие оттесняет контрастированный пищевод кзади (обычно по дуге малого радиуса).
Эхокардиография
Исследование считается наиболее чувствительным и специфичным неинвазивным методом диагностики стеноза митрального. Особо важное значение эхокардиография имеет в диагностике «афоничного» недуга.
В двухмерном режиме при митральном отклонении выявляют утолщённые створки (створку). В диастолу передняя створка митрального клапана приобретает форму купола, паруса, надутого в сторону левого желудочка из-за высокого давления со стороны левого предсердия. При регистрации эхокардиограммы по короткой оси можно подсчитать площадь открытия митрального отверстия планиметрическим методом. Площадь менее 1 см2 считают признаком критического митрального стеноза. В этом же режиме определяют дилатацию левого предсердия и наличие в нём тромбов.
В одномерном режиме выявляют косвенные признаки митрального отклонения: П-образную форму кривой колебания передней створки митрального клапана, конкордантное смещение задней створки. В допплеровском режиме регистрируют турбулентный диастолический поток в проекции митрального клапана. С помощью специального метода также можно подсчитать площадь митрального отверстия.
Клиническая картина
Симптомы митрального стеноза, начиная с детских лет, проявляются одышкой. Ребенок не участвует в быстрых играх, часто устает.
- Боли в сердце возникают во время ревматической атаки и возможного вовлечения коронарных сосудов или в результате сдавления предсердием левой венечной артерии.
- Кровохарканье появляется сначала только после физической нагрузки по причине разрыва соединений между венозными капиллярами легких и бронхиол. Формируется механизм, подобный гипертоническому кризу, но в сосудах легких.
- Больные со стенозом митрального клапана страдают частыми затяжными бронхитами, воспалением легких.
Первая и вторая фазы развития компенсаторного механизма не проявляются тяжелыми симптомами.
При декомпенсации пациент жалуется на:
- выраженную одышку в покое;
- кашель с пенистой мокротой, содержащей примеси крови;
- невозможность лежать в связи с усилением одышки в горизонтальном положении;
- усиливающиеся боли в области сердца;
- аритмию с частыми сердечными сокращениями.
Периодически случаются приступы сердечной астмы по ночам.
Так выглядят пациенты с пороком
В фазу декомпенсации врач при осмотре обращает внимание на необычный синеватый румянец на фоне бледного лица, синюшность губ, кончика носа, пальцев.
Положив руку на область сердца, можно ощутить дрожание, его сравнивают с «кошачьим мурлыканьем». Образуется прохождением крови через вибрирующие створки, усиливается в положении на левом боку.
В эпигастральной области определяются мощные сердечные толчки, особенно на вдохе, за счет усиленной работы правого желудочка. Пальпируется плотная увеличенная печень.
Аускультативно выслушиваются типичные шумы в сердце.
На голенях обнаруживаются отеки. При выраженной декомпенсации увеличивается живот за счет выпота жидкости и сдавления воротной вены плотной печенью.
В терминальной стадии возникает отечность всего тела (анасарка), падает артериальное давление. Больной погибает от общей кислородной недостаточности организма.
ПОДРОБНОСТИ: Лечение гипергликемической комы
Методы классификации
Различают 4 стадии стеноза митрального отверстия:
- 1 – площадь больше 3 см2. Стеноз выражен незначительно;
- 2 – отверстие постепенно сужается, до 2,9-2,3 см2;
- 3 – выраженное сужение просвета, до 2,2-1,7 см2;
- 4 – при минимальном просвете говорят о критическом митральном стенозе.
Важно! Критический стеноз МК сопровождается сердечной патологией, опасной для жизни.
Пороки трехстворчатого клапана
Стеноз митрального клапана относится к дефектам нажитой разновидности, врождённое аномальное утончение проёма фиксируется очень редко, и то только в синтезе с другими отклонениями сердечного строения. Митральный стеноз зачастую является результатом ревматической лихорадки острого течения. Ревматизм сердечных тканей и мускулатуры может прогрессировать на фоне запущенной ангины, тонзиллитов и ларингитов, а также гнойных инфекций. Провокатором всех этих недугов выступает гемолитический стрептококк.
Ревматическая лихорадка начинает прогрессировать, когда инфекция при отсутствии лечения или некорректной терапии распространяется по всему организму. В ответ на инфекцию организм начинает вырабатывать антитела, которые действуют против своих же тканей сердца, мозга и суставов. Ревмокардит обуславливает прогрессирование аутоиммунных воспалительных процессов в регионе митрального клапана, провоцируя его кальцификацию и сужение.
А также возбудить стеноз митрального клапана сможет наличие инфекционного эндокардита, который зачастую эволюционирует на фоне редукции иммунитета человека вследствие серьёзных аутоиммунных заболеваний. Стимуляторами недуга выступают всё те же вредные микроорганизмы, которые проникают в системные кровеносные каналы.
Спровоцировать срастание клапанов МК между собой могут несколько факторов, среди которых можно выделить следующие:
- Ревматизм. Развивается как осложнение после перенесенной ангины, спровоцированной попаданием инфекции стрептококка в дыхательные пути. Симптомы ревматизма могут проявляться через несколько недель после того, как пациент переболел ангиной.
Ревматизм имеет способность поражать створки клапана в двух направлениях: утолщение стенок створок МК или их срастание. В любом случае в результате воздействия ревматической атаки митральный клапан перестает выполнять возложенные на него функции, теряя свою эластичность.
Ревматизм приводит к тому, что нарушается процесс движения крови из левого желудочка в предсердие.
- Врожденный порок сердца. Митральный стеноз нечасто бывает врожденным. Такие пациенты нуждаются в операционном вмешательстве.
- Иные факторы. В этом списке находятся такие причины, как развитие тромбов или опухоли, которые образуются на стенках митрального клапана, чем уменьшают отверстие между его створками.
Нередки также случаи, когда у пациентов зрелого возраста на половинках МК откладываются кальциевые слои, что также может провоцировать развитие диагноза стеноз митрального клапана.
Также стоит выделить среди факторов, которые могут привести к развитию аномалии, негативное действие некоторых медикаментозных препаратов или воздействие ионизирующего излучения.
В случае воздействия одного или нескольких из вышеперечисленных факторов на организм человека, его автоматически можно отнести в группу риска.
Дабы избежать развития такого диагноза, как стеноз митральный, такие пациенты должны периодически проходить медицинское обследование в стационаре.
Использование медикаментозных препаратов при лечении митрального стеноза не дает полного избавления от недуга. Основная цель, с которой назначается курс медикаментозной терапии, заключается в облегчении общего состояния пациента, путем облегчения симптоматической картины.
Среди лекарственных средств можно выделить такие группы: диуретики, антикоагулянты, антибиотики, противоаритмические.
Хирургическое лечение стеноза митрального клапана используется в том случае, если заболевание находится на выраженной стадии его развития. В практике современной медицины одинаково успешно используются как традиционные, так и малоинвазивные методы хирургической терапии.
Лечение митрального стеноза традиционными методами заключается в проведении таких процессов:
- Вальвулопластика. Проводится в результате использования открытого разреза грудной клетки. Лечение стеноза митрального клапана посредством использования этого метода имеет большую вероятность развития рецидивов стеноза через некоторое время после операции.
- Замена МК. Многие пациенты, которым поставлен диагноз митральный стеноз, нуждаются в проведении операции по замене МК. Для этого могут быть использованы, клапаны механического или биологического происхождения.
Малоинвазивные методы лечения стеноза отличаются большей безопасностью и простотой, в отличие от традиционных. Среди них можно выделить вальвотомию.
Лечить посредством использования этой методики, означает проводить частичную замену одной из створок митрального клапана. После такой операции пациент уже через сутки или двое может покинуть стены стационара.
Важно помнить, что не всегда можно определить наличие стеноза МК на ранней стадии развития в результате аускультации. Поэтому чрезвычайно важно не пренебрегать ежегодным медицинским обследованием. Это может сохранить здоровье!
Среди пороков трехстворчатого (трикуспидального) клапана недостаточность клапана диагностируется наиболее часто, однако в изолированном виде встречается крайне редко: обычно недостаточность трехстворчатого клапана сочетается с пороками митрального или аортального клапана.
Ишемическая болезнь сердца (ИБС) — острое или хроническое заболевание сердца, обусловленное уменьшением или прекращением доставки крови и кислорода к сердечной мышце, возникающее в результате патологических процессов в системе коронарных артерий. Данный термин был предложен группой экспертов по изучению атеросклероза при ВОЗ в 1957 г. и принят в качестве определения ИБС в 1962 г.
• атеросклероза коронарных артерий;
• спазма (неизмененных или малоизмененных) коронарных артерий;
• эмболии коронарных артерий;
• анемии;
• АГ;
• артериальной гипотензии;
• тахиили брадиаритмий.
ИБС широко распространена во многих странах мира, ею болеют преимущественно мужчины в возрасте 40-60 лет, у женщин после 60 лет ИБС встречается с той же частотой, что и у мужчин этого возраста. Из всех причин смерти от сердечно-сосудистых заболеваний на долю ИБС приходится более 50%.
Классификация
• внезапная коронарная смерть (первичная остановка сердца);
• стенокардия (впервые возникшая стенокардия напряжения, стабильная стенокардия напряжения различных (I-IV) функциональных классов, прогрессирующая стенокардия напряжения, стенокардия покоя, спонтанная (особая)стенокардия);
• ИМ (с Q-зубцом (ранее именовавшийся как «трансмуральный», «крупноочаговый») и без Q-зубца (ранее именовавшийся как «мелкоочаговый», «субэндокардиальный»);
• постинфарктный кардиосклероз (старый, перенесенный ранее ИМ);
• нарушения ритма сердца (имеются в виду лишь связанные с ишемией миокарда);
• сердечная недостаточность (связанная с поражением миокарда вследствие ИБС).
Необходимо отметить, что за прошедшие 30 лет со времени создания классификации ИБС, предложенной экспертами ВОЗ в 1979 г., произошли существенные изменения в понимании патогенеза и в возможностях лечения многих клинических форм ИБС. В связи с этим в последние годы появились ряд новых терминов (например, «острый коронарный синдром», «нестабильная стенокардия») и ряд новых классификаций некоторых форм ИБС (например, «универсальное определение ИМ», классификация ИМ 2007 г.). Они не нашли своего отражения в классификации ВОЗ 1979 г. и будут представлены в соответствующих разделах данного учебника.
• на немодифицируемые, к которым относят мужской пол, возраст и наследственную предрасположенность;
— дислипидемия (высокая концентрация общего холестерина в крови ({amp}gt;240 мг/дл) и ЛПНП {amp}gt;160 мг/дл, снижение концентрации ЛПВП, повышение содержания триглицеридов);
— АГ;
— курение;
— гиподинамия (физическая детренированность);
— избыточная масса тела и высококалорийное питание;
— сахарный диабет или нарушение толерантности к глюкозе.
Последовательность проведения пальпации области сердца:
- характеристика верхушечного толчка;
- выявление систолического или диастолического дрожания «кошачьего мурлыканья»;
- пульс и его свойства.
https://www.youtube.com/watch?v=VvYKjma1tnk
Основными свойствами верхушечного толчка являются:
- локализация;
- площадь;
- сила;
- высота.
По локализации может быть:
- в норме (в 5-ом межреберье на 1-1,5 см кнутри от среднеключичной линии);
- смещаться влево, вправо, вверх и вниз.
По площади может быть:
- в норме (2 см²);
- разлитой;
- ограниченный.
Симптом» кошачьего мурлыканья» возникает при прохождении крови через узкое отверстие, завихрение её.
В зависимости от фазы сердечной деятельности выделяют:
- систолическое «кошачье мурлыканье»;
- диастолическое «кошачье мурлыканье».
Пульс — это периодическое синхронное с деятельностью сердца колебания стенки сосудов.
1) синхронность на обеих руках.
Если наполнение разное — различный пульс (p.differens).
Хирургические метод
У него есть большое количество показаний и противопоказаний. На начальных стадиях стеноза митрального клапана проводят классическую терапию, и только когда сужение становится менее 3 см, тогда уже принимается решение о возможной операции.
К оперативным методам лечения прибегают, если опасность для жизни выше, чем риск проведения хирургии.
- Баллонная вальвулопластика – вводятся седативные лекарства, после чего через бедренную артерию вводится зонд с баллоном, достигнув места сужения кольца, катетер раздувают и вызывают разрушение сращенных створок клапана, после чего вынимается обратно;
- Открытая комиссуротомия — проводится в случае невозможного проведение баллонной пластики, и производится путем рассечения места сужения клапана скальпелем и увеличение отверстия кольца на открытом сердце;
- Протезирование (замена) клапана — используется трансплантация клапана чужого или искусственного происхождения, метод применяется, если нарушение клапана настолько сильное, что восстановить его невозможно предыдущими методами.
Открытая операция на клапане
Противопоказаниями для операции
Существует и ряд жёстких противопоказаний для проведения такой операции:
- Инфекционные поражения;
- Поражения сердечно-сосудистой системы (инсульт, инфаркт миокарда и др.);
- Терминальная сердечная недостаточность и выраженная деадаптация (снижение выброса крови до уровня 20 процентов);
- Общие заболевания исчерпывающие жизненные силы организма, такие как сахарный диабет, бронхиальная астма и др.
Послеоперационные осложнения
- Инфекционные очаги на створках митрального кольца;
- Возникновение тромбообразования на месте механического вмешательства;
- Отторжение организмом искусственного протеза и дальнейшим увеличением митральной недостаточности.
Операцию по протезированию митрального клапана можно сделать в любом большом городе страны. При этом, подав явку с необходимыми документальными подтверждениями, вы можете получить ее по квоте. В ином случае, она вам обойдется в сумму от 100 до 300 тыс. рублей.
Изображение клапанного аппарата
Осложнения без операционного вмешательства
Некоторые пациенты скептически относятся к хирургическому вмешательству. Но отсутствие своевременного эффективного компенсирования стеноза митрального клапана может привести к крайне негативным последствиям.
К ним относятся:
- Увеличение уровня гемодинамики;
- Прогрессирования застойных явлений в легочных сосудах, а позже – во всех органах;
- Смертельный отек легких;
- ОСН – когда сердце больше не справляется с сократительной функцией.
Этиология
Наиболее распространённой причиной развития патологического процесса является ревматизм. Примечательно то, что болезнь может начать развиваться бессимптомно. Первые признаки митрального стеноза могут проявиться по истечении 10–15 лет от начала развития недуга. Естественно, такое обстоятельство значительно усложняет процесс лечения.
Кроме этого, митральный стеноз может образоваться из-за следующих факторов:
- травмы сердца или грудной клетки;
- инфекционный эндокардит;
- атеросклероз;
- недуги, вызванные инфекцией;
- внутрисердечные тромбы.
В более редких клинических случаях стеноз митрального клапана может быть обусловлен врождёнными патологиями. Но, как показывает медицинская практика, в 80% случаев, у больных диагностируется приобретённый стеноз митрального клапана.
На фоне такого порока могут образоваться другие недуги. Наиболее часто встречается аортальная недостаточность.
Оперативное вмешательство
Далеко не во всех случаях с помощью медикаментозных препаратов можно восстановить состояние пациента, у которого диагностирован митральный стеноз. Лечение в ряде случаев не даст нужного эффекта.
Как правило, начиная с третьей стадии заболевания, кардиологи рекомендуют не отказываться от хирургического лечения. Оно может быть проведено с помощью традиционных или малоинвазивных методов. Последние, конечно, предпочтительнее. Они отличаются меньшей травматичностью и лучшей переносимостью.
К традиционным методам относят вальвулопластику. Этот способ требует отрытого разреза области сердца. Во время операции хирург рассекает сросшиеся створки. Но в будущем они могут опять соединиться, и операцию придется повторять.
Наиболее эффективным методом является замена клапана. Для проведения этой процедуры не важна ни гемодинамика при митральном стенозе, ни тяжесть течения заболевания. Она может проводиться даже при запущенных состояниях. В качестве замены могут использовать механические или биологические клапаны. Правда, применение первых чревато рисками развития тромбоза. А вторые имеют ограниченный срок службы.
Прогноз и профилактика
Благоприятное прогностическое заключение относится к бессимптомным приобретенным порокам сердца, а также своевременно скорректированным консервативным или хирургическим лечением.
Неблагоприятный прогноз ставится в случае наличия серьезных гемодинамических изменений, которые заметно влияют на работу сердца и организма в целом. В стадии декомпенсации также может значительно нарушаться физическая активность, из-за чего больной признается временно или постоянно нетрудоспособным.
Профилактика ППС заключается в следующем:
- Инфекционные и воспалительные заболевания следует своевременно устранять соответствующей терапией.
- Иммунитет нужно укреплять подходящими препаратами, назначенными врачом.
- Важно прекратить курить и употреблять кофеиносодержащие, алкогольные напитки в повышенном количестве.
- Вес тела должен находится в пределах нормы.
- Физическую активность следует поддерживать на допустимом уровне.
Терапевтические методы
Для лечения стеноза могут использовать только хирургические методы лечения. Это связано с тем, что лекарства не способны расширить отверстие между желудочком и предсердием.
Если порок протекает без выраженных симптомов, то медикаменты не нужны. Если появились яркие проявления нарушений, то перед тем, как провести операцию и для устранения причины патологии, нужно пройти лечение:
- мочегонными препаратами;
- блокаторами рецепторов адреналина и каналов кальция.
В случае с фибрилляцией предсердий и повышенной вероятностью образования тромбов в полости левого предсердия, не обойтись без прямых антикоагулянтов вроде Варфарина. Если возникает тромбоэмболия прибегают к Гепарину, который могут сочетать с Ацетилсалициловой кислотой.
Митральный стеноз – это болезнь, которая чаще вызывается ревматизмом. Поэтому, чтобы избежать повторного развития нарушений, нужно принять меры для предотвращения инфекционного поражения эндокарда и ревматизма.
Для этого прибегают к антибактериальным препаратам, салицилатам, пиразолиновых средств. После завершения этой терапии на протяжении нескольких лет больной должен принимать раз в месяц Бициллин-5.
Больному рекомендуют вести здоровый образ жизни и подобрать себе род занятий, который бы не ухудшил состояние.
Но, если признаков декомпенсации нет и отверстие не уже, чем 1,6 сантиметров, то женщинам разрешают беременеть и вынашивать ребенка. Если ситуация гораздо хуже, но женщина забеременела, то рекомендуют выполнить аборт. В редких случаях прибегают к баллонной вальвулопластике или митральной комиссуротомии.
Если отверстие сузилось до одного сантиметра, постоянно образуются тромбы или легочная гипертензия протекает в тяжелой форме, то прибегают к оперативному лечению.
В некоторых случаях хирургические процедуры могут включать замену клапана. На его место устанавливают протез.
Формы недуга
В официальной медицине различают три стадии развития заболевания. Диагностируются они в зависимости от площади митрального отверстия:
- лёгкая форма – отверстие не менее 2 и не больше 4 квадратных сантиметров;
- умеренная – отверстие от 1 до 2 квадратных сантиметров;
- тяжёлая – отверстие меньше 1 квадратного сантиметра.
Как правило, лёгкая форма митрального стеноза протекает без каких-либо симптомов. Диагностировать заболевание можно случайно – во время исследований других заболеваний.
- избегать чрезмерной физической нагрузки, переохлаждений;
- посещать лечащего врача не реже 1 раза в год для контроля симптомов заболевания и проведения ЭхоКГ;
- проводить профилактику рецидивов заболевания препаратами пенициллинового ряда 1 раз в 4 нед в течение 10 лет после последнего эпизода ревматической лихорадки или, по крайней мере, до 40-летнего возраста;
- выполнять все рекомендации лечащего врача;
- ограничить употребление поваренной соли и жидкости;
- советоваться с лечащим врачом о необходимости антибактериальной профилактики инфекционного эндокардита в случае планируемых операций в ротовой полости, желудочно-кишечном и урогенитальном трактах;
- срочно обратиться к врачу при появлении одышки, кровохарканья, отёков на ногах, лихорадки, необъяснимой слабости и утомляемости.
Этиологические факторы
Выделяют приобретенный и врожденный митральный стеноз. В последнем случае ребенок рождается с уже измененными структурами клапана. Диагностировать его наличие можно еще на пренатальном этапе – во время беременности. Кроме того, современные возможности позволяют корригировать при необходимости этот порок в то же самое время, до рождения плода.
Говорить определенно о том, какие конкретные причины приводят к развитию порока, сложно. Ведь существует масса теорий, окончательно не доказанных.
Однако выделяют ряд факторов, которые потенциально могут оказать влияние на риски развития врожденного порока сердца:
- генетическая предрасположенность, реализующая в рамках синдрома соединительно-тканной дисплазии;
- влияние таких факторов, как алкоголь, табакокурение, а также вдыхание других компонентов, содержащих смолы;
- инфицирование женщины во время беременности вирусами (например, краснухой);
- облучение;
- прием медикаментов.
В целях ранней диагностики этой патологии может считаться пренатальный скрининг, осуществляемый еще на этапе женской консультации.
Вальвотомия
Баллонная вальвулопластика направлена на восстановление митрального клапана без прямой операции на сердце. Она выполняется следующим образом. Хирург в бедренную артерию вводит тонкий катетер. У него на конце размещают специальный баллончик. Катетер по артерии подводится к митральному клапану. Когда он оказывается на месте, баллон раздувается и благодаря этому сросшиеся створки клапана расходятся. После этого он сдувается и извлекается из полости сердца.
Процедура проходит под рентгеновским контролем. Но для ее проведения есть ряд противопоказаний. Так, если стеноз митрального клапана сочетается с его недостаточностью или в полости сердца есть тромбы, то вальвотомию проводить нельзя. Также существует риск развития осложнений. В результате такого вмешательства клапан может изменить свою форму. Из-за этого он может перестать закрывать отверстие. Также нельзя исключать развитие эмболии легочной артерии или сосудов головного мозга тромбами или фрагментами ткани клапана.
В большинстве случаев приблизительно через 10 лет требуется повторное вмешательство.
Причины появления порока сердца
Главная причина митрального стеноза — ревматический процесс, поддерживающийся непрерывной циркуляцией гемолитического стрептококка в крови.
Начинается заболевание в детстве, чаще после перенесенной ангины. Скрытый период (без клинических проявлений) может длиться до 20 лет. Признаки ревматического порока проявляются уже во взрослом возрасте пациента.
Установлена большая подверженность инфекции девочек.
В 30% случаев ревматические атаки вызывают формирование митральной недостаточности. Они чаще наблюдаются у мальчиков.
Большинство случаев развитие патологии происходит после ревматизма. Также проблема возникает:
- если человек перенес миокардит инфекционного происхождения;
- после сифилиса;
- в связи с атеросклеротическими изменениями;
- после травм грудной клетки;
- при аутоиммунных нарушениях;
- при генетической предрасположенности;
- при злокачественных процессах в организме;
- под влиянием отравлений некоторыми лекарственными препаратами.
С развитием стеноза в работе сердца происходят изменения, в зависимости от которых и выделяют стадии развития болезни:
- Митральная недостаточность 1 степени – это состояние, при котором нарушения полностью компенсируются, отверстие сужается до четырех сантиметров.
- Вторую стадию определяют, когда в малом круге появляются признаки повышения давления в венах. Но пока нет ярко проявляющихся симптомов нарушения кровообращения. Начинает увеличиваться левое предсердие.
- На третьей стадии появляются симптомы недостаточности сердца, орган резко увеличивается в размерах, происходит повышение давления в венах, увеличивается печень, митральное отверстие становится более узким и достигает 1,5 см. Размеры левого предсердия превышают пять сантиметров.
- На четвертой стадии состояние усугубляется. Начинает застаиваться кровь в сосудах, это приводит к увеличению и уплотнению печени, сужению отверстия до одного сантиметра.
- Пятая стадия является терминальной. При этом наблюдается практически полное закрытие митрального отверстия, выраженная гипертрофия левого предсердия.
В зависимости от того, насколько изменилась структура митрального клапана, наблюдается:
- Первая степень, при которой происходит оседание солей кальция на створках клапана.
- Недостаточность митрального клапана 2 степени проявляется покрытием всех створок солями кальция.
- Третья степень характеризуется кальцинозом всех структур клапана.
Начало заболевания часто остается незамеченным и принимается за обычную простуду. Симптомы ревматической лихорадки никак не отличаются от острого респираторного заболевания: повышение температуры на небольшой срок, ломота в костях, головокружение и слабость. Длится лихорадка не более 5–7 дней и в абсолютном большинстве случаев купируется организмом самостоятельно.
- Инфекционные заболевания, передаваемые иксоидными клещами, вызывают поражения хряща и соединительной ткани. В результате в кровь поступают аутоантитела, провоцирующие митральный стеноз.
- Согласно последним исследованиям склонность к пороку сердца имеет и наследственные корни: ген передается по материнской линии. Однако этот фактор – предрасполагающим, и причиной заболевания не является
Классификация недуга и соответствующая симптоматика
Термальная стадия прогрессирования заболевания диагностируется при площади митрального клапана от одного до 1,6 сантиметра. Такое уменьшение площади отверстия имеет критический характер для пациента, так как во всех внутренних органах через дефицит питательных компонентов и кислорода происходят необратимые деформации, прогрессирует отмирание тканей, вслед за которым наступает биологическая смерть человека.
Характерные признаки термальной стадии: отёчность всего организма, деформация мышц, сердечная недостаточность, эпигастральное пульсирование, понижение артериального давления, аритмия, тахикардия. Без серьёзного и долговременного лечения пациент с таким типом заболевания имеет плохие прогностические оценки докторов.
Общая симптоматика
На начальной стадии недуг может вовсе не подавать симптомов. По мере развития заболевания могут наблюдаться такие симптомы:
- повышенная утомляемость;
- одышка, даже при незначительных нагрузках;
- кашель с примесью крови;
- аритмия или тахикардия;
- приступы астмы в ночное время.
На более поздних стадиях развития заболевания признаки митрального стеноза могут быть более выраженными. Особенно врач может выявить перебои в работе сердца при помощи аускультации. На поздней стадии одышка у человека наблюдается даже в состоянии покоя. Симптомы астмы становятся более частыми, и не только в ночное время.
Такой симптом, как одышка — это первый и наиболее верный признак недуга. Но, в то же время, такой симптом, а также гемодинамика может указывать и на другие заболевания. Поэтому следует обратиться к врачу-кардиологу для точной постановки диагноза.
Постепенно меняется и внешний вид больного. Наблюдается цианоз губ и даже кончиков пальцев. На щеках может появиться нездоровый румянец. Это также характерные симптомы недуга.
Митральный стеноз может привести к летальному исходу, если своевременно не начать лечение. По статистике, такое заболевание приводит к смерти в 40% случаев.
Компенсационные механизмы, задействованные при пороке сердца, затрудняют и диагностику, и лечение, а отсутствие болевых синдромов на первых двух стадиях становится обычной причиной игнорирования болезни.
Серьезным поводом к обращению за врачебной помощью могут служить следующие симптомы:
- головокружение, резкий кратковременный упадок сил, предобморочные состояния, появляющиеся на фоне покоя, а не физической нагрузки;
- прогрессирующая слабость, быстрая утомляемость, нарушение терморегуляции: с одной стороны больной постоянно зябнет, кисти рук и ступни холодные, но жару переносит также плохо;
- наблюдается синюшная окраска носа, губ, кончиков пальцев – цианоз, появляется багровый ограниченный румянец – румянец куклы;
- нарушения в работе сердца, при прослушивании наблюдается характерные систолические шумы, пресистолическое дрожание, тон открытия клапана;
- появление одышки при физических нагрузках, а на поздних этапах – и в состоянии покоя. Опознать недуг только по этому признаку нельзя, но усиление одышки в горизонтальном положении весьма показательно;
- митральный стеноз часто сопровождается постоянными бронхитами и разными формами пневмонии;
- влажный кашель с кровоотделением;
- тупая неприятная боль, которая локализуется на спине между лопатками с левой стороны тела.
ПОДРОБНОСТИ: Лечение геморроя в Москве: доступные цены
Самой опасной особенностью порока сердца является несовпадение признаков с тяжестью поражения. Болезнь развивается столь медленно, что большинство страдающих от нее, не замечают, как снижают физические нагрузки.
Немного анатомии и физиологии
Митральный клапан (МК) в нашем сердце выглядит в виде плотного мышечного кольца. Он расположен в левой части сердца и отделяет желудочек от предсердия. Клапан состоит из двух створок и не допускает обратного тока крови. Если он функционирует нормально, кровь не попадает обратно в левое предсердие и движется дальше по сосудам. При патологии створок МК происходит регургитация: обратный заброс крови и нарушение кровообращения внутри полостей сердца.
Как правило, это заболевание возникает из-за ревматических патологий. Формирование порока наблюдается у молодых людей, чаще женского пола. Нарушение функций отверстия МК может иметь разные формы:
- недостаточность митрального клапана;
- сужение (стеноз) его кольца.
При недостаточности МК его створки ослабевают и плохо прикрывают клапанное отверстие. При митральном стенозе клапанное кольцо уменьшается, так как его створки начинают сращиваться между собой. Происходит постепенное сужение щели, которая соединяет левое предсердие с желудочком.
Это интересно!
Основные симптомы митрального стеноза впервые описал французский врач Раймонд Вьессен в 1715 году.
Почему возникает заболевание
Врождённое сужение кольца клапана выявляют редко. Если такой диагноз поставлен, его сопровождают другие сердечные пороки. Они очень тяжелы и опытному кардиологу их обнаружить нетрудно.
Приорбретённое сужение кольца МК часто возникает по причине ревматизма. Ревматизм – тяжёлое хроническое заболевание. Оно возникает после простудных и гнойничковых инфекций, вызванных бета-гемолитическим стрептококком. Этот опасный микроорганизм провоцирует у ревматиков специфическую лихорадку. Во время лихорадки организм больного вырабатывает клетки против своих органов и тканей. Такой феномен получил название аутоиммунной реакции. К аутоиммунным патологиям относят:
- артриты;
- малую хорею;
- эритему;
- ревмокардиты.
Именно при ревмокардите воспалительный процесс захватывает створки МК. На них появляются грубые рубцы из соединительной ткани. Происходит постепенное спаивание створок, и отверстие между ними сужается. Так, возникает ревматический стеноз МК.
Кроме ревматизма, заболевание провоцирует эндокардит инфекционного происхождения. Его вызывает бета-гемолитический стрептококк или другой микроорганизм. Он попадает в кровяное русло больных с низким иммунитетом или наркоманов, которые вводят себе наркотики через вену.
Также стеноз МК может быть вызван рядом заболеваний:
- атеросклерозом;
- высоким уровнем кальция в органах и тканях (они становятся твёрдыми);
- сифилисом;
- доброкачественной кардиомиксомой;
- недостаточностью аортального клапана;
- тромбами внутри сердца;
- врождённым сердечным пороком с синдромом Лютембаше.
Информация!
Стеноз МК вызывает отравление препаратами, в составе которых содержится полынь.
Профилактические методы
Основной вопрос стратегии пациентов со стенозом клапана – как проводится профилактика рецидивов. Люди, перенесшие первичный приступ стеноза или операцию должны на протяжении жизни принимать специальные препараты. К примеру, бензатин бензилпенициллин, который подходит и взрослым и детям. Вводится внутримышечно.
Также необходимо проводить профилактику инфицированного эндокардита и ревматической лихорадки. Если клинические проявления отсутствуют, то нужно принимать лекарства только от ревматической лихорадки.
Трудовую деятельность, связанную с физической нагрузкой и психоэмоциональным перенапряжением, а также охлаждением, пациент с диагнозом стеноз клапана, следует оставить. Если развиваются осложнения, то присваивают группу по инвалидности, т.к. люди становятся нетрудоспособны.
Что касается беременности, то вынашивание плода допускается, если площадь клапана не меньше 1,5 см² и отсутствует недостаточность сердца. В том случае, если площадь значительно меньше, а здоровье ухудшается, доктора советуют прервать беременность.
Причины
В большинстве случаев приобретённые пороки сердца развиваются на фоне инфекционных процессов, при этом 50% больных на ППС становятся таковыми из-за ревматизма. Это заболевание почти в 90% случаев приводит к формированию стеноза или недостаточности митрального клапана, также могут пострадать аортальный и трикуспидальный клапаны.
К другим причинам ППС инфекционного генеза относится сифилис и бактериальный эндокардит, при которых поражается аортальный клапан, реже — трикуспидальный.
Клиническая картина атеросклероза и ишемической болезни сердца также нередко дополняется приобретёнными пороками сердца. На фоне атеросклероза в основном поражается аортальный клапан, а при ИБС нередко образуется митральная недостаточность.
В редких случаях ППС формируются по причине опухолевого процесса, травмы сердца или из-за скопления паразитов.
Образование приобретённых пороков происходит несколькими путями:
- Формирование стеноза вследствие рубцевания пораженных створок клапана. Также образовывается рубцовая ригидность створок вместе с подклапанными структурами.
- Недостаточность клапана возникает в результате образования на нем рубцов, деформаций, также может происходить его разрушение или повреждение.
Стеноз клапана приводит к образованию анатомических препятствий току крови в сердечных полостях, а недостаточность — к динамическим препятствиям, которые способствуют возвращению части крови через поврежденный клапан. Поэтому пороки сердца опасны развитием различных серьезных осложнений.
Причины развития проблемы
Факторы становления патологического процесса всегда имеют болезнетворный характер. На естественных началах пороки сердца не формируются.
Среди основных моментов:
- Переизбыток лекарственных препаратов. Особенно гликозидов. Большую опасность несет настойка полыни, ландыша. С ними нужно быть осторожнее. Тем более в рамках длительного применения по назначению врача.
- Ревматизм, артрит аутоиммунного происхождения. Считается основной причиной формирования митрального стеноза. Примерная частота — около 60%. Терапия в первоочередном порядке. Пожизненная. В период обострений интенсивная.
- Еще 20% приходится на воспалительные патологии кардиальных структур. Среди них основная — миокардит. Сопровождается разрушением предсердий. Требует срочного протезирования в рамках высокотехнологичной помощи.
- Воздействие радиации. Этому фактору подвержены подводники, работники атомных электростанций, ликвидаторы аварий соответствующего рода. Помощь специфическая, направлена на устранение заращения клапана.
- Кальциноз. Отложение неорганических солей в структурах сердца. Обычно имеет метаболическое происхождение. Наблюдается целый комплекс проявлений, в том числе со стороны опорно-двигательного аппарата.
- Травмы грудной клетки в прошлом, затронувшие кардиальные структуры. Рубцевание становится закономерным итогом.
- Сифилис без должного лечения. Это коварное заболевания, разрушающее человека изнутри и снаружи.
- Тромбоэмболия.
- Доброкачественные и реже раковые опухоли сердца и его образований.
- Врожденные и приобретенные пороки развития органа, на фоне которых формируется заращение отверстия.
- Аортальная недостаточность.
- Длительно текущая артериальная гипертензия любого генеза.
- Холестеринемия.
Причины нужно искать срочно. Особенно, если появились симптомы. Счет идет на дни.
Стадии патологического процесса
В норме площадь митрального отверстия у человека составляет от 4 до 6 см2. Выделяют пять этапов развития порока. Вначале его полностью компенсирует левое предсердие. Пациент не ощущает дискомфорта и не предъявляет жалоб, но аускультативные признаки заболевания уже есть.
При второй стадии стеноза происходит нарушение кровотока малого круга. Больной ощущает дискомфорт при физическом усилии и нагрузке. В покое симптоматика может не наблюдаться. Третью стадию характеризуют явные симптомы нарушения кровотока. Первые их признаки выражены в малом круге, а впоследствии появляются и в большом.
При четвёртой стадии митрального стеноза наблюдают яркие симптомы нарушения кровотока в обоих кругах. Этап всегда сопровождается развитием мерцательной аритмии. Мерцательная аритмия – нарушение работы предсердий. Она проявляется их частым сокращением и тяжёлыми нарушениями сердечного ритма.
Важно! На пятом этапе заболевания врачи говорят о развитии сердечной недостаточности 3-й степени.
Симптомы стеноза МК
Обнаружить симптоматику стеноза МК можно, зная об особенностях развития этого коварного заболевания. Если у больного была диагностирована ревматическая лихорадка, инкубационный период развития порока может составлять 5 лет и более.
В начале заболевания появляются одышка и покалывания в груди. Также для первой стадии характерно сердцебиение, которое сопровождается чувством страха и дискомфорта. Симптомы возникают при физических усилиях, длительной ходьбе и пеших подъёмах по лестницам.
При прогрессировании патологии эти симптомы беспокоят пациента уже в состоянии покоя и при минимальных нагрузках. Во второй стадии наблюдают застойные явления в лёгочных сосудах и внутренних органах. В лежачем положении возникают одышка и сухой кашель, голени и стопы выглядят отёчными. Вследствие перегрузки печёночных вен появляются боли в животе.
На третьем этапе болезни пациенту трудно выполнять обычные бытовые задачи: готовить обед, завязывать шнурки, двигаться. В брюшной полости скапливается жидкость (асцит), живот выглядит большим и вздутым. Конечности и лицо выглядят отёчными и бледными, а кожа становится синеватого цвета. Поскольку жидкость постоянно давит на лёгкие, одышка усугубляется.
На заметку! При выраженном стенозе МК на щеках больного можно увидеть “митральный румянец”. Щёки становятся иссиня-красными.
Тяжёлую, 4-ю стадию стеноза МК, кардиологи называют терминальной. Все симптомы есть при полном покое. Сердце не может выполнять роль насоса, который качает кровь. Органам и системам не хватает питания и кислорода. Это чревато развитием дистрофических процессов. Появляется анасарка – состояние, при котором отекает всё тело. При отсутствии лечения смерть наступает очень быстро.
Первые два этапа болезни протекают медленно, от 10 до 20 лет. Хроническая сердечная недостаточность появляется при застое крови в обоих кругах кровообращения.