Суть метода
Лучевая терапия рака шейки матки эффективна на первой и второй стадии заболевания. Если говорить о более запущенной форме, тогда радиотерапию сочетают с химиотерапией.
Суть методики такова: встретившись с раковой клеткой, радиолуч способствует разрушению ее основания, в результате чего, она не может больше развиваться. Здоровые клетки могут выдержать поток радиации, а пораженные раком нет, ибо они потратили много энергии на деление. Так, они погибают и перестают делиться.
Что такое лучевая терапия?
Лучевая или радиотерапия осуществляется за счет ионизирующего излучения, воздействующего на пораженную ткань. Благодаря этому подавляется рост и распространение атипичных клеток по организму. Пучок элементарных частиц создают медицинские ускорители.
Оборудование для лучевой терапии
При облучении не происходит распада пораженных ткани, но обеспечивается изменение их ДНК, затормаживается деление раковых клеток. В атипичных структурах в результате лучевой терапии разрываются молекулярные связи. Изменению подвергаются только злокачественные клетки, а здоровые ткани при этом остаются незатронутыми.
Направление излучения во время процедуры регулярно изменяется. Это обеспечивает максимальную дозу радиации в очаге поражения. Лучевая терапия рассматривается, как самостоятельный способ борьбы с заболеванием, но может дополняться хирургической операцией. Особое значение радиотерапия имеет при борьбе с метастазами при онкологическом заболевании.
Метод широко используют для устранения костных наростов и гипертрофированной потливости.
Виды облучений и как они проводятся
При раке шейки матки врачи могут применять:
- гамма-терапию;
- рентгенотерапию.
Если говорить о положении аппарата по отношению к больному, может быть применены:
- внутриполостное облучение;
- дистанционное воздействие на опухоль;
- контактный метод;
- внутритканевая ЛТ.
Существует внешняя и внутренняя ЛТ:
- внешняя – облучается, непосредственно, пораженная область специальным аппаратом (линейный катализатор). Процедуры делают в будние дни, длительность сеансов зависит от стадии заболевания. Болевые ощущения у пациента практически отсутствуют, кроме того, риска для тех, с кем контактирует больной также нет;
- внутренняя лучевая терапия – действие осуществляется по отношению к шейке матки и областей, которые находятся рядом. Источники, которые излучают радиацию вводятся в аппликаторы, а они помещаются близко к очагу болезни. Если женщину облучают после того, как ей удалили матку, тогда аппликатор вводят без анестезии во влагалище, если матку не удаляли, аппликатор вводят внутриматочно, с анестезией.
Проводится радиотерапия так: пациентке делают КТ. После выполнения нескольких снимков, доктор уже может, ориентируясь на структуру и размер новообразования, подобрать правильную направленность радиолучей, чтобы обеспечить максимальное попадание в новообразование. Компьютер сам руководит процессом размещения и поворота пациентки и излучателя, а также настраивает локализацию защитных устройств. Если на КТ четко видны контуры опухоли, лазер будет высвечивать только ту точку, на которую он должен воздействовать.
Сколько же длится сеанс ЛТ? Максимальная длительность одного такого сеанса – пять минут. Женщина должна лежать во время процедуры неподвижно. Если по какой-либо причине процедура была пропущена, доктор может провести две в один день, но с интервалом в восемь часов.
Внутриполостная гамма-терапия по общепринятому варианту
При проведении ЛТ условно выделяются три этапа:
- предлучевой;
- лучевой;
- послелучевой.
Каждый из этих этапов имеет свои особенности, определяющие правила вашего поведения. Их соблюдение позволит улучшить результаты лечения и уменьшить частоту побочных эффектов.
Проблемы с глотанием во время и после радиотерапии
Облучение при раке груди может вызывать отек и болезненность в области горла. Появляются трудности с проглатыванием твердой пищи. Для решения этой проблемы используется мягкий, простой рацион. Исключаются продукты, раздражающие горло (сухари, пряные продукты, горячие напитки, алкоголь и пр.).
Тошнота после лучевой терапии
Радиотерапия может стать причиной тошноты, есть облучение затрагивает область, близко расположенную к желудку. В основном тошнота проявляется в мягкой форме, может длиться несколько недель после окончания лечения.
В настоящее время внутриполостное облучение проводится с использованием трех различных вариантов: 1) общепринятая методика; 2) методика по принципу ручного последовательного введения аппликаторов и радионуклидов низкой мощности дозы и 3) методика по принципу автоматизированного введения радионуклидов высокой активности с помощью шланговых гамма-терапевтических аппаратов.
Внутриполостная гамма-терапия прошла значительную эволюцию, что нашло отражение в классических методиках: «парижской», «манчестерской», «стокгольмской». В 60-70-е годы они были усовершенствованы В. П.
Подробное описание этих методов и результатов лечения было представлено нами ранее в монографии «Клиника и лечение рака шейки матки» [Бохман Я. В., 1976]. Общепринятые варианты внутриполостной гамма-терапии предполагают введение в полость матки и влагалище радионуклидных источников типа 60Со линейной формы, суммарная активность которых равна 0,91—1,82 МБк. Продолжительность сеанса облучения при этом методе — 24—48 ч.
Для равномерного распределения лучистой энергии в малом тазу предложены различные модели кольпостатов (Г. Флетчера, В. П. Тобилевича и др.). Назначение их сводится к фиксации радионуклидов в определенном положении.
Интервалы между сеансами внутриполостного облучения обычно составляют 5-7 дней. Разовые поглощенные дозы при этом в точках А в зависимости от стадии РШМ составляют 10-15 Гр, в точках В — 3—5 Гр, суммарные в точках А — 60—80 Гр, в точках В — 12-18 Гр.
Показания и противопоказания к проведению
Случаи, когда радиотерапия показана:
- рак шейки матки первой и второй степени (перед удалением матки);
- опухоль метастазировала на органы, которые находятся рядом и/или на региональные лимфоузлы;
- временно улучшающая состояние пациентки мера (при неоперабельном раке);
- профилактика возможного рецидива заболевания.
На третьей стадии рака лучевую терапию проводят в комплексе с химиотерапией.
Противопоказания к проведению:
- лихорадка;
- низкое число в крови лейкоцитов и тромбоцитов;
- малокровье;
- лучевая болезнь;
- последняя стадия рака (степени рака матки);
- почечная недостаточность;
- сердечно-сосудистые заболевания;
- диабет;
- иные индивидуальные противопоказания.
Подготовка к процедуре
Первым делом, физики и врач рассчитывают правильную дозу облучения. Затем на коже маркером делается разметка, по ее контуру будет направлен лазер.
За пару дней до начала сеансов нужно применить йод. Если имеются опрелости, лучше предупредить врача. Категорически запрещается загорать.
Во время курса лечения (и за 7-8 дней перед его началом) необходимо следовать рекомендациям врача:
- хорошо есть и пить много жидкости;
- не курить и не употреблять спиртное;
- одежда не должна прилегать плотно к области облучения;
- нельзя носить синтетику и шерсть;
- на облучаемой области нельзя использовать косметику, мыло, крема, дезодоранты и прочее;
- запрещено тереть, охлаждать, греть участок облучения.
После каждого сеанса нужно употреблять высококалорийную еду, поэтому лучше взять с собой что-нибудь сладкое.
Процесс проведения облучения при РШМ
Перед тем как провести курс радиологического лечения, онколог совершает такие действия:
- рассчитывает дозу облучения в соответствии с индивидуальными особенностями пациентки;
- определяет размер опухоли и ее точную локализацию;
- наносит маркеры на кожу больной по проекции контуров новообразования.
Подготовка к радиационному воздействию проводится за неделю до начала терапии и заключается в следующем:
- необходимо употреблять не менее 2 л воды в день;
- хорошо питаться;
- отказаться от вредных привычек, в том числе курения.
После начала процедур нужно соблюдать такие рекомендации:
- не носить шерстяную и синтетическую одежду;
- недопустимо термически воздействовать на участок облучения (охлаждать, согревать);
- область облучения нельзя тереть, наносить на нее косметические средства, дезодоранты и мыльные растворы.
Рекомендуется употреблять высококалорийную пищу после сеанса. Для этого хорошо подходят сладкие блюда.
Специалист детально расписывает план лечения, рассчитывая дозу облучения за полный курс терапии и отдельно за каждый сеанс. Врач определяет длительность курса лечения и продолжительность одной процедуры. Перед похождением лучевой терапии выполняют следующие подготовительные процедуры:
- В больнице пациентке предлагают одноразовую одежду. Если женщина желает остаться в своей одежде, то ей следует позаботиться о некоторых нюансах:
- вещи не должны облегать тело или сковывать движения;
- кофта должна иметь открытый ворот.
- При необходимости больную фиксируют к столу при помощи ремней, матрасов и других креплений. Эти мероприятия необходимы для того, чтобы полностью ограничить движения пациентки во время проведения вмешательства.
- Здоровые ткани и органы закрывают специальными защитными блоками, чтобы уберечь их от радиационного воздействия.
- Перед процедурой врач может сделать контрольный снимок для оценки правильного расположения женщины относительно медицинского аппарата.
Пациенткам перед лечением следует придерживаться нескольких основных правил:
- не сушить голову феном;
- прятать облучаемые места под одежду при выходе из дома;
- на некоторое время отказаться от использования косметики и солнцезащитных средств;
- минимизировать физические нагрузки;
- стараться выходить на улицу после захода солнца;
- потреблять достаточное количество жидкости.
За 10 дней перед лечением пациентке необходимо скорректировать рацион. В это время полностью исключаются маринованные продукты, газированные и алкогольные напитки, специи, острые блюда. За неделю до лучевой терапии врачи рекомендуют женщине заняться дыхательной гимнастикой и увеличить время отдыха.
Восстановительный период
Восстановление после лучевой терапии рака шейки матки процесс долгий. Во избежание осложнений, после облучения необходимо придерживаться нескольких правил:
- отказ от вредных привычек;
- частые прогулки на свежем воздухе;
- минимизировать употребление чая и кофе;
- заниматься спортом (физ.нагрузка должна быть умеренной).
Кроме того, показана диета при лучевой терапии. Из рациона следует исключить:
- жирное;
- копченое;
- мучное;
- сладкое.
Нужно есть поменьше мяса, при этом оно должно быть тушенным или приготовленным на пару. Не забывайте употреблять как можно чаще фрукты, овощи и кисломолочных продуктов.
Последствия
После сеансов облучения при раке шейки матки, не редко возникают осложнения. Многое зависит от способа радиотерапии, общего состояния организма женщины, дозировки излучения. После окончания курса лечения, могут наблюдаться небольшие кровотечения. Если данное явление продолжительное, сопровождается болью, тогда следует рассказать об этом доктору.
Хроническая усталость – еще один побочный эффект. С этим может справиться организация правильного режима. Не редко происходит истончение стенок сосудов кишечника и мочевого пузыря, в результате чего, в моче и кале появляются кровянистые включения. Еще одним последствием лучевой терапии является отсутствие месячных. Сужение влагалища тоже не редкость.
Как меняется жизнь после рака шейки матки?
В современном мире существует такое заболевание, которое не так уж легко победить, особенно если обнаружено оно не на начальной стадии — это рак.
Его лечат разными способами, одним из которых является оперативное вмешательство. И вот когда кажется, что болезнь ушла, и все позади, она неожиданно возвращается.
Почему происходят рецидивы рака после операции, каковы симптомы и как предупредить возвращение болезни, поговорим далее.
Рецидив онкологии — это возращение злокачественного заболевания после периода ремиссии.
Принято различать рецидив всего онкологического заболевания и опухоли.
https://www.youtube.com/watch?v=yAtvJa8OIhg
Причиной рецидива новообразования может стать активизация раковых клеток, которые остались после лечения и оперативного вмешательства и некоторое время бездействовали. Это может быть достаточно продолжительный период времени.
То, что рецидив не случится после выздоровления, никто не может гарантировать. Но существуют факторы, которые могут помочь определить врачу вероятность возникновения возвращения болезни и поставить об этом в известность пациента.
Выделим несколько факторов, от которых будет зависеть возникновение повторного злокачественного процесса:
- Где расположена опухоль. Если это рак кожи на первой стадии, то повторное возвращение болезни практически исключено, а вот рецидив рака молочной железы внутреннего квадранта или онкологии прямой кишки более вероятен. На какой стадии находится заболевание. Так, на ранних этапах заболевания, когда злокачественные клетки не проникли через тканевой барьер и не распространились по кровеносной и лимфатической системе, возможно полное излечение без рецидивов заболевания. Каково гистологическое строение новообразования. Опухоли поверхностные, как правило, не образуют повторного злокачественного образования. А инфильтративный рак часто имеет рецидивы даже после оперативного вмешательства. Какой метод и объем лечения были использованы. Самым эффективным считается комбинированный метод терапии. Он дает более высокий процент излечения. Каков возраст пациента. Известно, что рецидив рака в молодом возрасте — явление очень редкое, чего нельзя сказать о людях более старшей возрастной категории. Также известно, что вторичная раковая опухоль растет очень быстро и агрессивно.
Одним из методов лечения онкологического заболевания является оперативное удаление злокачественной опухоли. Однако даже после такого вмешательства и проведения курса химиотерапии возможен рецидив патологии. Причины возвращения болезни можно назвать следующие:
- Одной из причин является не до конца удаленные раковые клетки при оперативном вмешательстве. Это возможно из-за того, что они начали образовываться не в одном, а в нескольких местах пораженного органа. Проведение неполноценного лечения или использование неэффективных методов. Тяжелые физические нагрузки. Травмы прооперированной части тела. Употребление наркотических препаратов, курение и пристрастие к крепким алкогольным напиткам. Хронические патологии. Инфекционные заболевания. Сбои в работе эндокринной системы.
Рецидив на начальной стадии протекает практически бессимптомно, но одним из проявлений является определение на месте оперативного вмешательства узловатых образований патологических тканей. Поэтому необходимо проходить регулярные обследования, так как симптомы на ранней стадии минимальны.
Для того чтобы определить, насколько увеличились патологические образования, врачи могут назначить следующие анализы:
- Рентгенологическое обследование. Ультразвуковое обследование. Лабораторные анализы. Биопсия патологических тканей.
Рецидив злокачественного новообразования не всегда происходит в том месте, где оно было выявлено первый раз и удалено.
Где чаще всего обнаруживается повторное развитие опухоли:
- Местный рецидив. Рак появляется в тех же тканях или очень близко к ним расположенных. При этом процесс не распространился на близлежащие органы и ткани. Региональный рецидив. Злокачественные клетки обнаружены в лимфатических узлах и тканях поблизости от места удаления ракового образования. Отдаленный рецидив. Патологические изменения обнаружены в отдаленных районах от основного первичного рака.
Рассмотрим симптомы рецидива рака некоторых заболеваний.
Даже 100-процентное излечение не гарантирует того, что заболевание больше не вернется. Если перенесено оперативное вмешательство по поводу рака яичников, то есть некоторая вероятность, что может произойти рецидив рака яичников.
Для своевременного обнаружения следует обратить внимание на следующие симптомы:
- Недомогание и слабость проявляются все чаще. В нижней части живота присутствует чувство боли и тяжести. Быстрая усталость. Наблюдается нарушение менструального цикла. Появляются сбои в работе органов малого таза. Нарушение мочеиспускания и дефекации. Появляется метастатический плеврит или асцит.
Как говорилось ранее, первые симптомы повторного возвращения болезни настолько ничтожны, что можно даже не обратить на это внимания. Однако необходимо знать, какие могут быть симптомы, если это рецидив рака матки:
- Упадок сил, апатия. Головокружения. Диспепсические расстройства. Повышение температуры тела до 38 градусов и выше. Периодические боли в пояснице и малом тазу, усиливающиеся по ночам. Сукровичные или водянистые выделения.
Выделим несколько общих признаков, которые характерны для рецидива онкологического заболевания:
- Постоянное чувство усталости. Головные боли, головокружения. Расстройство работы системы пищеварения. Нарушение функций кишечника и мочевого пузыря. Уплотнения или новообразования в любых частях тела. Необычные выделения или кровотечения. Частые боли. Изменение размеров и характера родинок, родимых пятен. Постоянный кашель или охриплость голоса.
Хочется еще раз отметить, что чаще всего рецидивы рака на начальных стадиях проходят не очень заметно для больных. Поэтому необходимо регулярно наблюдаться у специалистов и сдавать анализы на раковые клетки.
В настоящее время медицина успешно борется с раком на первых стадиях, и лечение рецидива на начальной стадии может дать человеку больше шансов на выздоровление.
Рецидив после удаления рака может быть ранним и поздним. Ранний рецидив происходит спустя 2-4 месяца после операции, а поздний — спустя 2-4 года и более.
Ученые выяснили, что после операции раковые клетки начинают активно прогрессировать через 4-6 месяцев, поэтому целесообразно проводить специфическую терапию сразу же, как только были обнаружены первичные признаки онкологии в прооперированном органе.
В чем заключается противораковая терапия:
- Оперативное вмешательство. Иссечение злокачественного образования, если опухолевые клетки не проникли в другие ткани. Лучевая терапия. Химиотерапия. Лечение с применением иммунотерапии. Учитывая вид и стадию рака, проводят радиочастотную абляцию, криодеструкцию или гормональную терапию.
Как правило, используется не один метод лечения, а несколько, что дает хорошие результаты. Часто применяют химиотерапию вместе с лучевой терапией.
Хочется отметить, что рецидивы рака, как правило, не могут лечиться с применение тех же методов и препаратов, которые были использованы при терапии первичного образования. Злокачественные клетки могут иметь устойчивость к химиотерапии, поэтому использовать ее при рецидиве уже нельзя.
Лучевая терапия применяется в том случае, если опухоль не может быть удалена хирургическим путем, и уже образовались метастазы. А также этот вид лечения является дополнительным к проведению химиотерапии.
Чтобы не произошел рецидив после рака, необходимо соблюдать несколько рекомендаций:
- Постоянно наблюдаться у врача-онколога. Не реже чем 2 раза в год проходить медицинское обследование. Проводить лабораторные исследования, контролировать состояние лимфатических узлов, а также проводить осмотр на наличие уплотнений, новообразований. Придерживаться здорового образа жизни. Не курить, не злоупотреблять крепкими спиртными напитками. Соблюдать правильное питание. Рацион должен быть насыщенным и сбалансированным. Принимать витамины и пищевые добавки рекомендуется, но только после консультации с врачом. Рекомендованы умеренные физические нагрузки, занятия спортом. Правильное чередование труда и отдыха, активный образ жизни.
Как известно, рецидивы рака происходят в более агрессивной и скоротечной форме. Чтобы этого не допустить, необходимо придерживаться советов врачей, вести здоровый образ жизни, а если все же посещает страх возвращения болезни, обратиться за психологической помощью.
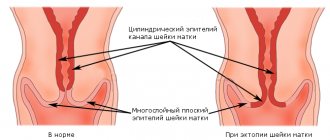
Неблагоприятный исход от лечения рака шейки матки зачастую связан с возникновением рецидива заболевания и развития метастазирования. Рецидив рака шейки матки возникает на том же месте, где изначально была выявлена первичная опухоль.
Чтобы поставить диагноз рецидив, первичное новообразование должно быть полностью устранено и какой-то промежуток времени должен сохраняться благополучный период без прогрессии патологии.
Если же благополучное состояние в течение нескольких месяцев не было выявлено, болезнь находится в стадии прогресса.
Причины рецидива
Распространение метастаз за пределы порвичной локализации образования
операция была произведена недостаточно радикально; образование ещё до момента операции распространилось за пределы возможного удаления тканей.
Частой является первая причина, так как во время операции раковые клетки могут дессименировать, то есть распространиться на соседние ткани и при этом остаться не замеченными врачами, а разрастись вследствие до обычной опухоли. Рецидив после рака шейки матки при использовании комбинированного лечения в виде оперативного вмешательства и лучевой терапии возникает достаточно часто, в 30% случаев.
Обратите внимание! Частота рецидива на поздних стадиях значительно чаще, чем при выявлении опухоли на начальном этапе.
Рецидив рака шейки матки – возобновление онкологического процесса в области первичного очага после завершения радикального лечения и последующего благополучия.
Прогноз
Прогнозы зависят во многом от стадии на которой было диагностировано заболевание. На первой – положительный результат достигается в 97% случаев, на второй – 75%, при третьей стадии выживаемость равна более 60%. На последней стадии нельзя проводить радикальное хирургическое вмешательство, радиотерапия является паллиативным методом. Выживают не многим больше 10% больных.
Чтобы избежать рецидив рака шейки матки, обязательно проводить плановый осмотр у врача раз в три месяца.