Простудные заболевания у детей довольно часто осложняются воспалением легких, которое трудно обнаружить и лечить. Эта тяжелая патология может быть разной, все зависит от того, какую область воспаления она охватывает.
Малыши до трех лет обычно страдают от сложной формы пневмонии, протекающей нетипично. При таком недуге ребенок не может выкашлять мокроту и точно сказать, где именно у него болит. Чтобы избежать негативных последствий болезни важно выявить заранее воспаление легких. Симптомы у детей 2 лет, как правило, сильнее выражены, чем у школьников.
Как не ошибиться с диагнозом?
Как только у малыша появляется кашель, да еще и высокая температура, многие родители сразу ставят самостоятельно диагноз и к тому же не всегда правильный. Воспаление легких достаточно просто спутать с бронхитом, но это два разных заболевания. Конечно, внешне они не различимы, но внутри самого организма отличия хорошо видны.
Прежде всего, пневмония — это инфекционное заболевание. В отличие от воспаления бронхов, инфекция поражает мелкие альвеолы и в итоге они воспаляются. Ребенок со слабым иммунитетом легче поддается такому заболеванию, а симптоматика очень опасна. Дело в том, что альвеолы играют важную роль в обмене кислородом и при наличии воспалительного процесса, в них скапливается жидкость. Проявляется это удушьем или другими симптомами, связанными с нарушением дыхательного процесса.
Как лечить воспаление у маленьких пациентов?
Важно вовремя диагностировать болезнь и назначить эффективную терапию, чтобы избежать осложнений. Первым делом врач определяет нуждается ли ребенок в госпитализации или нет, а потом уже назначает комплекс процедур и лекарственных препаратов. Но в большинстве случаев лечение детей до 3 лет осуществляется в стационаре, поскольку требуется ежедневный контроль и, при необходимости, оказание экстренной помощи. Еще под постоянным наблюдением должны быть малыши с рахитом, ослабленным иммунитетом и хроническими дыхательными заболеваниями.
Как уже известно, позволяют обнаружить воспаление легких симптомы. У детей 2 лет лечение заключается в приеме антибиотиков. Это: «Сульфаметоксазол», «Амоксициллин», цефалоспорины («Зефтера»), макролиды («Кларитромицин) и фторхинолоны («Моксифлоксацин», «Левофлоксацин» и др.). Эмпирическое лечение врачи проводят, пока не получат результаты бакисследования.
В том случае, если состояние маленького пациента в течение двух дней не улучшается, назначается новое лекарственное средство. Когда болезнь вызвана вирусными инфекциями антибиотики не приносят желаемого результата, поэтому назначают противовирусные препараты: интерфероны, «Озельтамивир». Если пневмония спровоцирована грибком, то обязательно применяют такие средства, как «Дифлюкан», «Флуканозол» и другие аналогичные препараты.
Когда у ребенка наблюдается выраженная гипоксия, то его переводят на ИВЛ-аппараты в реанимационное отделение. При обезвоживании выполняют оральную регидратацию солевыми растворами, а еще, возможно, использование инфузий.
Для лечения пневмонии применяют жаропонижающие, муколитики, противовоспалительные и отхаркивающие препараты, а также бронходиляторы.
Симптоматическое лечение воспалительного процесса в легких предполагает проведение физиотерапевтических процедур, дыхательной гимнастики, дренажного массажа, ультрафиолетового облучения и выполнение физкультуры. Помимо этого, врачи рекомендуют употреблять пробиотики, чтобы нормализовать микрофлору кишечника, а также сорбенты для вывода ядовитых веществ из организма. При пневмонии еще делают ингаляции небулайзером, применяют иммуномодуляторы и витамины.
Из-за чего появляется проблема?
Очень часто пневмония — второе заболевание, развивающееся из-за первичного инфицирования ОРВИ, гриппом или любой другой вирусной инфекции. Возбудитель накапливается в верхних дыхательных путях, глотке, носоглотке, но при плохом иммунитете агрессивные патогенны могут опускаться ниже, поражая бронхи, а затем и легочную ткань. Такое происходит в случае не только слабой защитной функции, но и при неправильном или несвоевременном лечении.
Есть моменты, которые во время вирусного заболевания стоит учитывать, чтобы заболевание не усугубилось и не перешло в хроническую форму:
- Забудьте о противокашлевых средствах, таких как Стоптусин или Бронхолитин. Кашель сам по себе помогает организму избавиться от лишней мокроты, слизи, вирусов и токсинов. Угнетая этот рефлекс, можно только ухудшить состояние ребенка. Мокрота будет усиленно накапливаться в нижних отделах легких, что и приведет к их воспалению.
- В случае вирусного заражения, не рекомендовано принимать антибактериальные препараты. Данные средства совершенно бессильны и бесполезны при заболевании вирусной этиологии и назначаются только в случае сильных осложнений или при бактериальном поражении легочных тканей.
- Не рекомендовано использовать сосудосуживающие капли, т.к. они только способствуют быстрому проникновению микроорганизмов в нижние отделы, особенно у маленьких деток.
- Важно поить ребенка большим количеством теплой воды, что полезно в случае выведения токсинов из организма. В годик или два это весьма непросто, но если этого не делать, слизистая будет пересыхать, плюс ко всему сухой воздух и длительное течение заболевания вам обеспечено.
- На протяжении всего курса терапии (а он весьма длителен, не менее 3 недель), следует проводить влажную уборку, проветривать помещение и по возможности увлажнять его специальными приборами (например, можно использовать увлажнитель воздуха). Прохладный свежий воздух лучше разжижает мокроту и способствует ее быстрому отхождению.
Пневмония у детей — сложное заболевание, чреватое множеством последствий и даже смертью. Чем меньше малыш, тем сложнее терапия, но любое бездействие или слишком активное действие могут привести к усложнениям. Только терапевт подтвердит диагноз и назначит правильное и эффективное лечение.
Что говорит о воспалении легких Комаровский
Доктор Комаровский довольно серьезно подходит к вопросу пневмонии. По мнению известного педиатра, причиной недуга может стать что угодно. Нельзя отрицать связь даже самого незначительно заболевания и даже физической травмы с дальнейшим наступлением воспаления легких.
По словам доктора, возбудителем пневмонии может стать любой микроб или вирус, попавший в детский организм. И нередко сами родители провоцируют своей чрезмерной опекой возникновение этого малоприятного заболевания.
По мнению Комаровского, бить тревогу нужно начинать при следующих обстоятельствах:
- Ребенок начал кашлять. Есть кашель – значит есть проблема.
- Малыш немного приболел, и после небольшого курса терапии вроде бы все пошло на поправку, и вдруг все возвращается на круги своя.
- О возможной пневмонии свидетельствует и простуда, от которой родители не могут избавить своего кроху неделю и больше.
- Вы замечаете, что ребенок хочет сделать глубокий вдох, а ничего не получается. Взамен этому появляется изнуряющий сухой кашель без мокроты.
- Появились первые признаки простудного заболевания с невысокой температурой, насморком, но ко всему прочему прибавилась бледность и синюшность кожи.
- Ребенок вроде бы здоров, но вы замечаете одышку.
- Высокая температура не сбивается жаропонижающими.
Доктор напоминает, что мамам и папам надо помнить, что они не врачи. И лечить малыша могут только специалисты, у которых есть современные методы определения пневмонии у детей.
Симптомы
Основные симптомы — высокая температура и белесые кожные покровы
Заболевание зачастую начинается как обычная простуда, родители могут видеть такую картину:
- Насморк и заложенность носовых пазух.
- Частые чихания, особенно в первые дни болезни.
- Слабость, сонливость и вялость.
- Полный или частичный отказ от пищи.
- Кожные покровы белесые.
- Высокая температура тела, которая сбивается только дозой антибиотиков.
Именно два последних признака отчетливо указывают на наличие нашей проблемы, а вот с остальными дело обстает немного иначе. Так как организм и возраст малышей отличаются, поэтому и симптоматика может проявляться по-разному.
Важно понимать, что воспаление легких у маленьких детей вызывает множество неприятных и мешающих полноценно жить признаков, поэтому в начале лечения малышам может стать легче. Даже если симптомы полностью пропали, прекращать терапевтическое лечение запрещено. Следует довести процесс лечения до конца, в данном случае прислушивайтесь к советам педиатра.
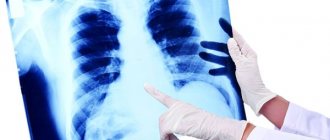
Важным моментом остается точное установление диагноза, помните, подтвердить его может только рентгенограмма.
Симптомы пневмонии у ребенка 2–3 лет
- После перенесенного вирусного заболевания улучшение не наступает или после уменьшения симптомов ОРВИ опять поднимается температура, усиливается кашель.
- Более 7 дней сохраняется снижение активности, отсутствие аппетита, нарушения сна.
- Сильный кашель.
- Одышка. Число вдохов превышает 30 раз в минуту.
- Температура невысокая, может и не повышаться при вялом течении заболевания.
- Отмечается явная бледность кожи.
- Признаки интоксикации организма.
- При повышении температуры не помогают обычные жаропонижающие средства. Жар держится 4 дня и дольше.
При подозрении на пневмонию можно попросить ребенка глубоко вдохнуть.
Если воспаление имеется, то у ребенка возникнет сильный приступ кашля.
Иногда болезнь протекает бессимптомно. Родителей должен насторожить кашель, который сохраняется длительное время.
Даже несильный. Кашель может проявляться только после физической активности или во сне.
В случае подозрения следует сделать рентген легких.
При вирусной пневмонии кожа ребенка розового цвета, при остальных симптомах воспаления.
Такое заболевание не требует особого лечения и через 4–6 дней проходит самостоятельно.
Синий цвет кожи указывает на бактериальный характер воспаления.
Такое состояние требует лечения антибиотиками.
Природу заболевания и тактику лечения определяет врач.
Если воспаление имеет хламидийную или микоплазменную природу симптоматика отличается.
Вялое развитие болезни вызывает подозрение на атипичное течение.
Симптомы атипичной инфекции:
- Резкий подъем температуры до 39 градусов и выше, затем наблюдается нормализация или сохранение 37–37,5.
- Сухой кашель, иногда с одышкой.
- Симптоматика простудного заболевания.
- Анализ крови не показывает значительных изменений.
Симптомы пневмонии у детей с температурой и без температуры
Пневмония у детей: симптомы с температурой и без температуры. Пневмония у детей – … «Подробнее»
Когда нужно госпитализировать крошку?
Важным моментом остается решение врача о терапевтическом подходе, а вернее где именно он будет проходить, поэтому следует учитывать такие факторы:
- Насколько тяжелое состояние и проявляются ли осложнения. Нарушения дыхательной функции, заражение крови, снижение АД, гнойные процессы легкого и другие серьезные нарушения говорят о необходимости госпитализировать малыша.
- Двухсторонняя пневмония. Например, очаговое воспаление вполне можно лечить дома, оно в большинстве случае дает положительные результаты терапии. А вот крупозная форма болезни — опасна и лечение следует проводить в стенах медучреждения.
- Социальные предпосылки. Если окружающие бытовые условия дают невозможность выполнять все рекомендации врача, малыша стоит забрать в больницу.
- Общие показатели. Присутствие хронических недугов или других проблем вне зависимости от возраста будет целесообразно отправиться в медицинский центр.
Признаки пневмонии в любом случае очень опасны и грозят малышу потерей самого драгоценного – жизни. Поэтому прислушайтесь к мнению специалиста и отправляйтесь туда, где медицинский персонал о вас позаботится.
Продолжительность болезни
Если патология протекает без осложнений, то ребенок пойдет на поправку при правильном лечении через 10 дней. Иногда медики настаивают на том, чтобы лекарства применяли в течение 2 недель для закрепления результата. Если спустя это время, признаки болезни не исчезли, и состояние ребенка не улучшилось, то лечебную схему стоит менять и использовать антибиотики новой группы.
Нельзя заниматься самолечением или запускать болезнь. Необходимо внимательно наблюдать за состоянием малыша. Конечно, улучшение наступает не сразу, но если никаких изменений через несколько дней нет, лучше повторно обратиться к врачам.
Диагностика
Рентген легких в первую очередь помогает определить диагноз
Обнаружить данное заболевание самостоятельно крайне сложно, а порой даже опытному врачу без предварительных анализов, невозможно. Даже Комаровский, известный педиатр, говорит о необходимости проведения некоторых методов исследования, без которых точно установить диагноз не получится.
Кроме осмотра и сбора анамнеза следует провести следующие методы исследований:
- Сделать рентген легких.
- Общий анализ крови и мочи.
- Биохимический анализ.
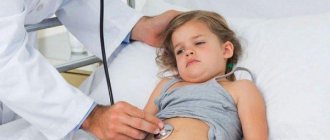
- Аускультацию или прослушивание легких.
Если малышу меньше двух лет, значит развитие заболевания будет гораздо быстрее, в таком случае лечение должно начать сразу и без промедления.
Диагностические процедуры
Распознать помогут воспаление легких у ребенка 2 лет симптомы. Диагностика этого заболевания выполняется только врачом. Причем в некоторых случаях обнаружить эту болезнь достаточно трудно. Ведь прикорневую пневмонию даже на рентгеновском снимке не всегда можно увидеть. Вот почему, если родители предполагают, что у малыша именно этот недуг, должны настоять на проведении более тщательного осмотра.
Помогут обнаружить воспаление легких у ребенка 2 лет симптомы, методы диагностики при этом направлены на выполнение полного обследования:
- Рентген легких.
- Биохимические исследования.
- Анализ крови.
- Опрос родителей и ребенка.
- Простукивание грудной клетки.
У малышей до года эта патология способна быстро развиваться, поэтому в их случае нельзя медлить, если появилось частое дыхание и поднялась температура.
Терапия двухлетних деток
Антибиотики являются основой лечения воспаления легких, и отказываться от них крайне опасно, ведь такой решение может привести к гибели ребенка. Родители должны прислушиваться к рекомендациям врачей, давать большое количество жидкости и кормить малыша полезными продуктами, а также:
- Прием антибактериальных средств. В данном случае важно придерживаться временного графика приема препарата. Если врач назначает его два раза в день, значит между приемами лекарства должно пройти не менее 12 часов. Назначаются пенициллины, цефалоспорины на одну неделю, затем макролиды на пять дней. Эффективность после приема антибиотиков заметна уже на третьи сутки от начала проведения терапии.
- Средства от температуры. Жаропонижающие препараты используются только тогда, когда на градуснике обнаружится температура выше 38 градусов. Повышение означает, что организм малыша сопротивляется, поэтому если он способен ее выдержать, не спешите пичкать ребенка таблетками.
- Соблюдение диеты – важный момент, проявляющийся полным отказом от пищи. Насильно кормить не следует, ребенок должен кушать легкую пищу и только если захочет сам.
- Использование Регидрона для улучшения водно-солевого баланса. Его спокойно можно добавлять в соки, чаи или просто размешивать с водой.
- Прием витаминов и других комплексов, богатых на микроэлементы, поможет общей сопротивляемости организма против возбудителей.
Как ухаживать за больными детьми?
Когда врачи диагностировали воспаление легких у ребенка, симптомы которого были расссмотрены выше, надо обеспечить ему уютную и благоприятную обстановку. Вдобавок ко всему, малышу необходим полный покой. В этот период следует добавить в рацион побольше овощей и фруктов. Чтобы избежать обезвоживания, вызванного болезнью, надо обязательно обеспечить обильное питье ребенку.
Осложнения воспалительного процесса
Осложнения данного заболевания бывают только в случае запущенности или при неправильно подобранном лечении. Если воспаление перешло на плевру, может развиться плеврит и крупозная сыпь. Самым опасным считается легочная деструкция, при которой ребенок погибает.
Если терапию подобрать неправильно, у крошки может пострадать сердечно-сосудистая система и именно у двухлетней категории деток такое случается чаще всего. Такой процесс начинается из-за длительного отравления организма токсинами.
Классификация пневмонии у детей
В медицинской практике применяется несколько классификаций пневмонии, которые позволяют точно определить характер и локализацию воспаления, тяжесть заболевания и причины его развития.
По происхождению пневмония у ребенка может быть:
- Внутрибольничной или иначе госпитальной. О данной форме заболевания говорят, если воспаление легких у ребенка диагностируется через трое суток и позже после госпитализации в стационар или спустя не менее трех суток после его выписки из больницы. Госпитальные пневмонии протекают тяжелее, так как заражение детей происходит теми патогенными организмами, которые наделены повышенной устойчивостью по отношению к большинству антибиотиков;
- Внебольничной;
- Врожденной. К данным видам пневмонии относят воспаление легочных тканей, возникающее у новорожденного ребенка в первые трое суток после его рождения;
- Неонатальной – пневмония, развивающаяся у малышей первого месяца жизни.
По рентгеноморфологическим признакам (изменениям на рентген снимках) пневмонию у детей классифицируют на:
- Очаговую – образование инфильтрированных очагов диаметром до 1 см в одном или сразу нескольких сегментах легкого;
- Сегментарную – патологические изменения охватывают целые сегменты легкого;
- Крупозную – воспаление протекает бурно, сопровождается некрозом тканей, в связи с чем в кровь попадают токсины, вызывающие сильную интоксикацию организма;
- Интерстициальную – воспаление охватывает стенки альвеол и паренхиму, возможна фиброзная перестройка легочных структур.
По тяжести протекания пневмония в раннем возрасте подразделяется на осложненную и неосложненную. Осложнениями заболевания часто становится дыхательная недостаточность, плеврит, абсцесс легкого и гангрена тканей, не исключается негативное влияние на сердечно-сосудистую систему.
Пневмония по течению подразделяется на:
- Острую – ярко симптомы проявляются первые 2-3 недели, полностью выздоровление занимает около 6 недель;
- Затяжную – клинические признаки воспалительной реакции легочной ткани и рентгенологическое их подтверждение определяются более 6 недель.
Тяжесть состояния ребенка с пневмонией определяет необходимость его госпитализации в педиатрические отделения для проведения лечения.
Профилактика
Витамины и свежий воздух — хорошая профилактика всех болезней
Легче всего предупредить заражение, нежели потом лечить малыша, прием антибиотиков, высокая температура и интоксикация — опасные друзья маленьких деток. Поэтому выполняя основные профилактические меры можно обезопасить крошку:
- При рождении малыша раньше срока, его следует проверять у пульмонолога очень часто, так как его легкие раскрылись плохо.
- Маленьких деток нужно стараться оградить (особенно в межсезонье) от возможных заражений вирусными или простудными заболеваниями.
- Дренажный массаж является своего рода профилактикой скопления мокроты в легких. Выполнение ежедневного легкого постукивания поможет защитить дыхательную систему от воспаления.
- Укрепляйте и защищайте иммунную систему малыша, снабжайте ее витаминами и микроэлементами. Больше гуляйте на свежем воздухе и сбалансировано кормите крошку.
- Важным элементом считается нервное спокойствие, меньше стрессовых ситуаций и неврозов.
Профилактика — важная деталь, но на нее зачастую отводится меньше всего времени и сил. Родители не должны относиться к таким вещам легкомысленно, следует прислушиваться к рекомендациям педиатра.
Профилактические меры
Помогают выявить воспаление легких у ребенка 2 лет симптомы, профилактика же позволяет избежать возникновения этого недуга. Предупреждение пневмонии является ключевым условием снижения смертности детей. Профилактика заключается в закаливании малыша, грудном вскармливании, борьбе с запыленностью и загазованностью в помещении, занятиях спортом.
Важно оградить ребенка от пассивного курения и соблюдать базовые нормы личной гигиены. Еще следует быстро реагировать на любые признаки недомогания. В случае когда любимое чадо слишком часто и долго болеет воспалением легких, лучше не рисковать и сделать прививку. Разумеется, она не сможет защитить от всех возбудителей заболевания, зато сформирует стойкую защиту к стрептококку и пневмококку.
Как долго длится заболевание?
В случае нормального развития патологического процесса (без осложнений), выздоровление наступит на 10 день. Во многих случаях медики назначают прием антибиотиков не менее чем на две недели. Если спустя указанный срок малышу не стало легче, стоит поменять препараты на другие, возможно, они не подходят для данного возбудителя.
Самолечение не должно иметь место в данном случае, так как на кону стоит жизнь еще очень маленького пациента. Старайтесь постоянно следить за состоянием здоровья малыша и при малейших подозрениях, сразу обращайтесь к врачу.
Автор публикации: Ирина Ананченко
Помните! Самолечение может вызвать неисправимые последствия для Вашего здоровья! При первых симптомах заболевания мы рекомендуем незамедлительно обратиться к специалисту!
Симптомы пневмонии у ребенка до 1 года
- Начало заболевания часто характеризуется явным снижением активности малыша. Ребенок постоянно спит, слабо реагирует на внешние раздражители. Может быть и другая картина. Ребенок капризничает, не ест, плачет. Обратить внимание нужно на явную смену поведения ребенка.
- У грудничков температура может не подниматься выше 37,1–37,5. Иногда температура и вовсе не повышается.
- Расстройство пищеварения, рвота, жидкий стул, частые срыгивания – признаки интоксикации.
- Насморк, боль в горле, кашель.
- При кашле выделяется мокрота желтого цвета, иногда зеленая – гнойная.
- Одышка или увеличение числа вдохов (больше 50–60 в минуту). Ребенок при дыхании раздувает щеки, а губы вытягивает. Возможны пенистые выделения из носа или рта, чаще у деток до 3 месяцев.
- Если раздеть ребенка можно заметить, как кожа при дыхании втягивается со стороны больного легкого.
- Возможно затруднение дыхания и его остановка при запущенных воспалительных процессах.
- Характерным признаком является посинение кожи носогубного треугольника – цианоз. Особо видно при сосании.
У детей до года быстро наступает состояние интоксикации.
Поэтому при малейших подозрениях на воспаление следует обратиться за медицинской помощью.
Симптомы пневмонии у грудничка, признаки и лечение
Пневмония у грудничка: симптомы, признаки, лечение. Заболевание пневмонией неприятно и даже опасно в … «Подробнее»
Симптомы заболевания
Поражение легких встречается двух видов: одно- и двусторонняя, т. е. локализация заболевания в одной или обеих долях легочной системы. Различают пневмонию:
- очаговую, с поражением небольшого участка легочной ткани;
- сегментарную с поражением всего сегмента;
- сливную, поражающую несколько сегментов легочного эпителия;
- долевую с поражением всей доли легкого.
Основными симптомами, которые указывают на развитие инфекционного заболевания и требуют незамедлительного вмешательства, являются:
- общее недомогание, слабость, сонливость;
- повышенная работа потовых желез;
- сильный кашель, насморк, слезоточивость;
- высокая температура;
- ломота в суставах;
- затрудненное дыхание, нередко с явно выраженными хрипами;
- может наблюдаться интоксикация организма, которая проявляется рвотой или срыгиваниями.
При появлении одного из симптомов следует непременно обратиться к врачу. Нередко заболевание протекает без температуры и наблюдается лишь длительно не проходящий кашель, сопровождающийся рвотными массами.
Профилактика болезни
Многие составляющие здорового и правильного режима уже сами по себе являются профилактикой двусторонней пневмонии у детей. Закаляйте, укрепляйте детишек с первых дней жизни.
Это способствует формированию крепкого иммунитета, развитию дыхательной системы и легких у детей. Обеспечивайте им полноценный разнообразный рацион. Всегда старайтесь вовремя выявить и пролечить полностью любой воспалительный процесс.
Прививайте малышей. Дома поддерживайте здоровую атмосферу: выполняйте влажную уборку, обеспечьте приток свежего воздуха, его увлажнение при необходимости. Будет полезным проведение массажа, частое пребывание на улице, в парках. Одежда должна соответствовать сезону, чтобы ребенок не мерз и не потел излишне.
Проследите, чтобы малыш не общался близко с заболевшими людьми. Активная жизненная позиция и быстрое реагирование на начинающее недомогание помогут справиться с патологией без печальных осложнений.
Виды
По типу распространения делится на:
- Очаговый – с образованием очагов инфильтрата, размером до 1 см., которые располагаются в произвольном порядке. Позже они могут разрастаться, сливаться между собой (очагово-сливной вид).
- Сегментарный – затрагивает целый сегмент легкого. Такие признаки воспаления легких у детей, как высокая температура, кашель и хрипы, на начальном этапе заболевания могут отсутствовать. На первый план выходят: слабость, тошнота, головокружение, отказ от пищи. Далее начинается тахикардия, бледность, нарушение микроциркуляции.
- Крупозный – чаще наблюдается у пациентов старше 5 лет. Характеризуется развитием фибринозного воспаления доли легкого или 2 – 3 сегментов доли, ярко выраженной симптоматикой. С первых дней появляются: жар, кашель, одышка, затруднение дыхания, слабость, признаки общей интоксикации организма (возможна рвота), тахикардия, учащенное дыхание (у детей старше 5 лет – более 40 вдохов в минуту), бледность.
- Интерстициальный – поражение соединительной ткани легкого. Этот вид опасен тяжелым течением болезни, высоким процентом смертности. Характеризуется резким острым началом. Температура поднимается вплоть до 40 градусов и почти не сбивается жаропонижающими препаратами, может держаться до десяти дней. Одышка и учащенное дыхание до 60 вдохов в минуту. Могут возникнуть миокардит, отек легких.
Хламидийная
Название заболевания по типу возбудителя, основной является хламидия пневмония (Chlamydia pneumoniae) или хламидофила пневмония (Chlamidophila).
Чаще заражаются дети старше 5 лет. Поражение организма этим паразитом некоторое время протекает бессимптомно, но позже начинают проявляться следствия глубокого разрушительного процесса во внутренних органах.
К концу третьей недели к признакам обычного недомогания присоединяется повышение температуры до 38 градусов и сухой кашель. Активизируются хронические заболевания организма.
Особенностью хламидийной пневмонии служат следующие симптомы: сыпь, неврологические отклонения, боль в суставах, расстройства жкт.
Микоплазменная
Распространенный вид заболевания, встречается в 20% случаев, характерен для возраста младше 15 лет. Вирус «Mycoplasma pneumoniae» передается воздушно-капельным путем.
Инкубационный период может длиться от одной до трех недель. В течение этого времени микоплазмы активно размножаются и распространяются между клетками и на слизистых тканях. Само течение болезни с клиническими симптомами пневмонии у детей длится около 2 недель.
Первыми симптомами являются повышение температуры до некритических отметок, боль в горле, насморк, озноб, сухой кашель, боль при глотании. Эти симптомы обычно принимают за грипп, из-за чего своевременная диагностика этого вида воспаления затруднена. Позже проявляется боль в области грудной клетки, затрудненное дыхание.
Атипичная
Под этим термином объединены все виды заболевания, которые вызваны редкими возбудителями. Такой недуг часто протекает скрыто, без выраженных симптомов. Поэтому диагностика затруднена. Правда, большая часть таких заболеваний протекает без осложнений, однако бывают исключения, они усугубляются отсутствием адекватного лечения из-за ошибки диагностики.
Поэтому следует быть предельно осторожными и при любых подозрениях обращаться за помощью в медицинское учреждение.
Следует обращать внимание на продолжительность и характер течения ОРВИ, гриппа. Если состояние больного улучшилось, а затем снова ухудшилось – пора обращаться к врачу. Если кашель долго остаётся сухим и не проходит, остаточные явления после болезни долго сохраняются – нужно обратиться за консультацией в медицинское учреждение.
Если атипичная пневмония имеет вирусную природу, то методов лечения может быть достаточно даже при неверной постановке диагноза, поскольку в состав терапии входят иммунномоделирующие, противовирусные, жаропонижающие препараты и муколитики.
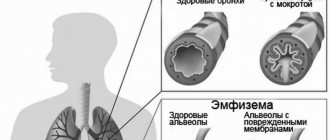
Острый бронхит и бронхиолит — отличия от пневмонии
Бронхи – основные пути, по которым воздух поступает в легкие. При бронхите в них накапливается слизь, которая затрудняет дыхание. Бронхиолит – это закупорка слизью мелких каналов бронхов.
Бронхит считается менее опасным заболеванием, которое легче поддается лечению. При бронхите у малыша может вовсе не быть жара, он может чувствовать себя относительно нормально. А при стандартном течении пневмонии — воспалительный процесс с яркой реакцией организма является стандартным набором клинических проявлений.
Пневмония у детей может сопровождаться кашлем с кровью, при бронхите такого не бывает.
Характерным признаком любого из этих заболеваний является кашель с хрипами. При его появлении следует незамедлительно обратиться к педиатру, который прослушает грудную клетку ребёнка и определит пораженный участок организма. Подтверждается диагноз рентгеном.
Причины появления
Двусторонняя пневмония часто встречается у детей в возрасте до 15 лет. У взрослых этот недуг диагностируют крайне редко. К появлению этого заболевания приводят многие факторы, такие как:
— бактериальные инфекции;
— ослабленные защитные функции на фоне вирусов;
— осложнения после перенесённых болезней;
— сердечная недостаточность;
— постоянные заболевания дыхательной системы (гайморит, бронхит, астма);
— плохая экология;
— переохлаждение или, наоборот, перегревание.
Симптоматика и методы диагностики
Признаки двусторонней пневмонии следующие:
- повышенная температура тела (выше 38 градусов) в течение достаточно длительного промежутка времени;
- появление одышки;
- кашель (сначала сухой, затем влажный);
- синева губ и кончиков пальцев;
- общая слабость;
- отсутствие аппетита.
При появлении данных признаков у ребенка следует немедленно вызывать врача, так как острая двусторонняя пневмония способна надолго вывести из строя детский организм.
При диагностировании заболевания обычно применяются следующие методы:
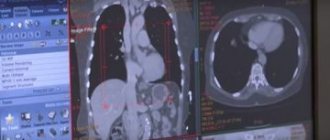
- Рентген области легких в двух проекциях. Такой метод диагностики используется при подозрении на бронхопневмонию. По данному рентгену врач сможет сказать где именно находится очаг воспаления, расширены ли корни легких.
- Исследование мокроты. На основе анализа мокроты можно будет определить возбудителя, вызвавшего развитие заболевание, и на этой основе подобрать необходимые антибиотики.
- Общий анализ крови. На его основе можно отслеживать протекание заболевания и обнаружить первые признаки развития воспаления.
- Также применяют специфические исследования крови, способные выявить возбудителя пневмонии.
Такие диагностические методы позволят вовремя выявить заболевание и предотвратить его дальнейшее развитие.
Пневмония в 3 года
Этот возраст у малышей с медицинской точки зрения считается особенным. С трех лет у деток начинает увеличиваться количество лейкоцитов в крови и при этом происходит снижение объема лимфоцита. В связи с этим в таком возрасте нередко происходит ослабление иммунных факторов, что значительно повышает риск возникновения воспалительного заболевания.
Как же проявляет себя двухсторонняя пневмония у ребенка в 3 года? Начинается она, как правило, с повышения температуры тела. При этом родители должны обращать внимание не на высоту поднятия ртутного столбика, а на длительность лихорадки. При пневмонии она длится более трех дней даже при грамотном лечении вирусной инфекции.
Самым грозным признаком, указывающим на наличие двухсторонней пневмонии у ребенка в 3 года, явится появление одышки (до 40 вдохов и выдохов в течение минуты), а также напряжения в дополнительных мышцах. Эти симптомы важны для определения патологии больше, чем прослушивание хрипов.
Кроме этого, заболевших пневмонией трехлетних деток непременно мучает кашель. На начальной стадии заболевания он может быть сухим, а уже после разрешения острого воспаления перейти в продуктивный влажный.
Проявляется недуг и синюшностью носогубного треугольника, а также общими интоксикационными синдромами (бледностью и сонливостью).
Если педиатр, вызванный к маленькому пациенту, диагностирует пневмонию, то он тут же направит его в стационар.
Как избавится от температуры?
Снижать температуру разрешается после консультации с педиатром. Он назначит необходимые эффективные препараты. Можно попробовать сбить жар при помощи народных методов.
Существуют хорошие способы, которые помогут снизить температуру, но их следует использовать с особой осторожностью. Больного обтирают полотенцем, смоченного в воде комнатной температуры. Также применяют для обтирания водку и уксус.
Если у малыша жар, ему необходимо хорошо пропотеть. Для этого можно выпить самостоятельно приготовленные чаи из малины, цветков липы, тимьяна, ромашки. Поможет и клюквенный морс, соки из красной смородины и брусники.
Можно предложить больному съесть грейпфрут, 2 апельсина, пол-лимона и температура снизится. Благодаря витамину C можно стабилизировать состояние.
Опасные формы пневмонии
Скрытая форма воспаления легких характеризуется стертой симптоматикой. Является наиболее опасной разновидностью заболевания. Необходимо внимательно следить за поведением ребенка. При пневмонии его состояние значительно ухудшается, обычно родители замечают капризы, плач, при этом кашля и насморка не возникает.
Лечение пневмонии
Скрытая форма воспаления легких может появиться при ухудшении иммунитета. Риск возникновения данного заболевания увеличивается, если родители не следят за дозировкой и частотностью приема лекарств. Данные препараты негативно влияют на иммунитет человека, особенно опасны в раннем возрасте. Часто антибиотики оказывают негативное воздействие совместно с противокашлевыми препаратами, так как в результате блокирования процесса, регулирующего выход мокроты вместе со слизью, увеличивается риск заражения и распространения инфекции. Повышенный риск появления пневмонии имеют дети, страдающие иммунодефицитом с самого рождения.
На заметку! Атипичное воспаление легких вызывается хламидиями, микоплазмами. Возможно появление сильных структурных изменений в ткани легких, при этом общие признаки не отражают симптоматическую картину.
Основные признаки атипичной формы пневмонии:
- Сильная интоксикация, которая не проходит без видимых причин.
- Боль в голове.
- Неприятные ощущения в мышцах.
- Гипергидроз.
- Повышение температуры тела (данный симптом может отсутствовать).
- Значительно уменьшается количество употребленной пищи за день. Ребенок может полностью отказаться от еды.
- Увеличение лимфоузлов в размерах.
Показания к госпитализации при пневмонии
При атипичном воспалении легких можно выявить заболевание за счет втяжения кожи в области воспаленного участка при дыхании. Если воспаление легких возникло в результате активности микоплазмы на кожных покровах возможно образование полиморфной сыпи. Не исключено увеличение селезенки и печени в размерах, что чаще всего отмечается только на приеме у врача. Нередко пневмония протекает при стертой симптоматической картине, из-за чего люди путают ее с фарингитом, затяжной ангиной. Необходимо как можно раньше выявить заболевание, чтобы исключить риск возникновения осложнений.
Видео — Как заподозрить пневмонию?
Определение заболевания
Главный дыхательный орган человека – легкие, в них кислород впитывается в кровь, а из них удаляется углекислый газ. Происходит это в альвеолах – мельчайших мешочках на концах бронхиол, разветвлениях бронхов. Альвеолы пронизаны многочисленными капиллярами, снабжающими легкие кровью. Именно кровь – тот экспедитор, который отвечает за нормальное питание всех тканей и органов.
Однако функция легких – не только газообмен. Через легкие могут выводиться токсины, продукты распада, образующиеся при возникновении в организме воспалительных процессов или инфекционных заболеваний. При любых травмах, оперативных вмешательствах, пищевых отравлениях, простуде легкие наравне с ЖКТ, печенью, почками, кожей получают дополнительную нагрузку, что неизменно приводит к снижению иммунитета.
В результате в альвеолах начинает скапливаться жидкость, и даже гной, что приводит к нарушению газообмена и распространению воспаления на соседние участки.
В большинстве случаев пневмония у детей начинается на фоне некорректного или прерванного лечения ОРВИ и ОРЗ. В качестве первичного заболевания воспаление легких возникает очень редко, и связано с сильным переохлаждением, чего большинство родителей, как правило, не допускает.
Причины развития
Факторы, вызывающие двустороннюю пневмонию, отличаются у детей разного возраста. Новорожденные и груднички могут заразиться дыхательной патологией, из-за:
- преждевременных родов;
- иммунодефицита;
- врожденных аномалий;
- нехватки веса;
- постоянных срыгиваний;
- асфиксии;
- родовых травм;
- внутриутробной гипоксии.
Асфиксия
В анамнезе школьника пневмония появляется в результате воздействия следующих факторов:
- простудные патологии (ангина, синусит);
- переохлаждение;
- вредные зависимости;
- влияние аллергенов и вредных примесей;
- эмоциональное перенапряжение;
- несбалансированный рацион питания;
- недостаток витаминов, минеральных веществ, микро- и макроэлементов.
Этот список дополняют сердечно-сосудистыми заболеваниями, аутоиммунными патологиями, хроническим недосыпом, аллергической реакцией. Весомым поводом для беспокойства становится простой герпес, краснуха, ветряная оспа и грипп. Недуг неравномерно поражает легкие. Возбудителем пневмонии в детском возрасте чаще всего становится пневмококк. В перечне микроорганизмов, провоцирующих болезнь, присутствуют легионеллы, хламидии, пневмоцисты. Лечение ребенка от пневмонии должно происходить в стационарных условиях.
Осложнения
Являясь опасным инфекционным заболеванием, пневмония нередко может привести к развитию осложнений. В данном случае лечение может затянуться до нескольких месяцев. Из наиболее часто возникающих осложнений наблюдают:
- абсцесс легкого с развитием гнойничка в легочной ткани;
- деструкция ткани легкого, что приводит к ее расплавлению и образованию полости;
- плеврит сухой или экссудативный с поражением плевральных листков;
- бронхообструктивный синдром с нарушением проходимости бронхов, нередко сопровождается появлением спазмов;
- отек легких, что грозит дыхательной недостаточностью;
- наблюдают также инфекционно-токсический шок;
- воспаление сердечной мышцы, нарушение внутренней или внешней оболочки сердца;
- сепсис, что грозит поражением многих внутренних органов;
- воспаление оболочек мозга или мозгового вещества;
- нарушение свертываемости крови;
- анемия.
При своевременном и правильном лечении большая часть осложнений проходит вместе с самим заболеванием. Основным побудителем их развития являются бактерии.
Какая лихорадка при недуге?
Столкнувшись с воспалением органов дыхания у малыша, каждого родителя интересует, какая температура при пневмонии является нормальной. Однозначного ответа не существует, по причине индивидуальных особенностей каждого организма. Конечно, существуют показатели, которые встречаются чаще, но ситуации все равно различные.
Нормальной температура считается, если ее показатель составляет 37,7-38 градусов. Она держится на протяжении 2 недель. Повышение можно увидеть на вечер. Утром температура стабилизируется.
Возможно поднятие показателя до 39-40 градусов. Это указывает на слабую оборонительную функцию организма ребенка, процесс воспаления достаточно сложный. Жар бывает как 2 дня, так и 2 недели. Все зависит от иммунитета, как долго организм будет бороться с вирусом.
За температурой необходимо постоянно следить, так как от нее зависит процесс выздоровления.
Режим и питание при пневмонии
При значительном повышении температуры, нужно уложить ребенка в постель и дождаться прихода врача. После осмотра доктор даст все необходимые рекомендации по соблюдения постельного режима. Как правило, строгих требований к нахождению ребенка в постели нет. Лучшее отхождение мокроты наблюдается при двигательной активности.
Питание не требует применения строгих мер. Лучше кормить ребенка малыми порциями и легкой пищей. Часто рекомендуют увеличить количество потребляемой жидкости, можно включить в рацион компоты и фруктово-ягодные морсы. Молочную продукцию на начальном этапе заболевания желательно исключить, так как она может вызвать рвотный рефлекс.
Что касается кормления новорожденных, то рекомендуют подобрать более комфортное положение тела при кормлении, изменить густоту пищи и увеличить размер отверстия в соске.
Причины заболевания
У детей спровоцировать двустороннее поражение легких могут вирусы, бактерии и грибки. Главный путь проникновения этих микроорганизмов – с воздухом, и реже гематогенным или лимфогенным способом. Через кровь или лимфу ребенок заражается, например, от матери, во внутриутробный период своего развития.
В соответствии с возрастом можно выделить особенности протекания инфекции у ребенка в зависимости от вида возбудителя болезни:
- С рождения и до полугода основная причина – проникновение в организм вирусов, а также заражение стафилококками, хламидиями, кишечной палочкой.
- С 6 месяцев возрастает риск бактериальной пневмонии вследствие попадания в легкие стафилококков и пневмококков.
- В школьном возрасте основные возбудители воспаления – пневмококки, но к ним присоединяется риск заражения атипичными формами пневмонии.
Заболевание возникает при влиянии на организм таких причин:
- слабый иммунитет;
- нехватка витаминов;
- пороки легких и сердца;
- неправильная терапия ОРВИ;
- родовые травмы.
Зачастую развитие двустороннего воспаления становится осложнением острого бронхита и воспаления носовых придаточных пазух.
Важно! Диагноз часто ставится детям младше 15 лет, а у взрослых двусторонняя пневмония выявляется намного реже.
Последствия и осложнения
Когда речь идет о последствиях и осложнениях пневмонии, имеются в виду запущенные воспалительные процессы, лечение которых не было вовремя проведено, что послужило основой для развития других инфекционных, а так же паталогических процессов в организме. Самым опасным последствием перенесения осложненного воспаления легких является смерть. Летальный исход наступает вследствие быстрого размножения болезнетворных микробов в легких, которые разносятся кровью по всему организму, образуя повсеместные воспалительные очаги.
Смертность из-за пневмонии чаще всего наступает у лиц с нарушенным иммунитетом, или тех, чей иммунитет не был полноценно сформирован. Так в группу риска попадают дети до года и пожилые люди, возрастом старше 60-ти лет. В 60 % летальных случаев по причине пневмонии виновны микробы пневмококка.
Выделяют следующие функциональные и патологические формы заболеваний, которые могут наступить в результате пневмонии:
- инфекционно-токсический шок;
- сепсис (бактериальное заражение крови);
- абсцесс, а так же перикардит;
- различные гнойно-воспалительные процессы.
Народная медицина против пневмонии
Наряду с лекарственными препаратами врач может назначить применение средств народной медицины. Выбор фитотерапии зависит от результатов основного лечения. Но назначение отваров и сборов не предусматривает отказа от приема лекарственных препаратов, применяемых для лечения заболевания. Народные средства выступают как дополнительный метод борьбы за здоровье пациента.
- Из наиболее популярных противовирусных препаратов следует отметить лук и чеснок.
- Для приготовления настоев и отваров используют ягоды и листья малины, листья мать-и-мачехи, липовый цвет, листья подорожника, крапивы, корень солодки. Кстати, часть их продается в аптеке в виде готовых сборов и сиропов.
- Также пользуются популярностью плоды бузины и шиповника.
- Мед и прополис можно применять только при отсутствии аллергических реакций на продукты пчеловодства.
- Для питья можно варить компоты из сухофруктов с добавлением ягод черной смородины. Эти ягоды известны повышенным содержанием витамина C. Их можно употреблять и в свежем виде.
- В аптеках представлены уже готовые сборы трав для лечения легочных заболеваний. Также существуют грудные сборы, которые применяют в качестве отхаркивающего средства. Они выпускаются либо в виде травяного сбора, либо уже в готовых фильтр-пакетах. Заваривать как чай и пить в течение дня. Не забудьте получить консультацию лечащего врача-пульмонолога.
Как распознать разные виды болезни?
У пневмонии существуют различные формы и некоторые из них отличаются по симптоматике или имеют разную динамику и выраженность клинических проявлений. Подробнее рассмотрим ниже.
Бронхопневмония — воспаление стенок бронхиол. В зоне риска дети до трех лет. Симптомы следующие:
- кашель;
- одышка;
- аритмия;
- температура выше 40°С;
- головокружение;
- усталость;
- хрипы.
Левосторонняя пневмония. Данный вид опаснее остальных, возникает при истощении организма, вследствие перенесенного заболевания. Левосторонний процесс заявляет о себе:
- резким повышением температуры и ознобом;
- болью при глубоком вдохе;
- влажным кашлем, выделением мокроты, одышкой;
- болью в левой части грудной клетки;
- тошной, рвотой, слабостью.
Правостороннее воспаление — самый распространенный вид у малышей от 1 до 3 лет. Клиническая картина следующая:
- потливость;
- высокая температура тела;
- синюшность носогубной зоны;
- кашель с выделением мокроты;
- учащенное сердцебиение и дыхание.
При сегментарной форме заболевания в первые дни возможно отсутствие кашля, что осложняет ее определение до посещения больницы. Но при этом наблюдается высокая температура, которая не снижается.
Также заболевание может протекать без повышения температуры тела. Это может быть при вирусной пневмонии. В таком случае главными признаками являются:
- сухой кашель;
- сонливость;
- боль в мышцах;
- после развития заболевания появляется мокрый кашель и повышается температура.
Двусторонняя пневмония локализуется в нижних частях легких. Выражается такими симптомами:
- температура не снижается в течение трех суток;
- хрипы, кашель;
- наблюдается затрудненное и частое дыхание;
- при дыхании слышно свист и кряхтение.
Встречается и скрытая форма. Она протекает без ярко выраженных симптомов, которые обычно сигнализируют о воспалении легких. В такой ситуации болезнь легко спутать с обычной простудой. Обычно наблюдаются симптомы простудного заболевания:
- сухой кашель;
- кожные высыпания;
- мышечная слабость;
- резкое повышение температуры до 39°С, а затем ее снижение до 37-37,5°С.
Пневмония может быть вирусного, бактериального или грибкового характера. Возбудителя заболевания можно выявить при помощи анализа крови. Вирусная пневмония — самая распространенная, протекает в легкой форме. Самым опасным является бактериальное воспаление легких.
Лечение
Часто лечение пневмонии детей 2-3 лет при неосложненном течении разрешают проводить дома. Ребенка могут перевести в стационар в следующих случаях:
- возраст ребенка до 1-1,5 лет;
- анализ крови показал пониженную лейкопению или повышенный лейкоцитоз;
- аспирация дыхательных путей;
- дитя теряет сознание, находится в бреду;
- выраженная симптоматика сепсиса;
- осложнение экссудативным плевритом;
- подозрение на абсцесс легкого;
- антибактериальное лечение не дает результата;
- воспаление легких сочетается с хронической обструктивной болезнью легких.
Механизм обструкции бронхов
Медикаментозная терапия
При лечении пневмонии у детей от года до трех лет назначают антибиотики, если основная причина развития болезни – бактерии. Из антибактериальных препаратов эффективными остаются:
- Группа пенициллинов — ампициллин и амоксициллин с клавулановой кислотой (Флемоксин Солютаб, Амоксиклав).
- Цефалоспорины 2-3 поколения (Цефазолин, Цефуроксим).
- Если на медикаменты пенициллинового ряда аллергия, то подойдут антибиотики из группы макролидов (Азитромицин, Кларитромицин).
- При тяжелой форме пневмонии и наличии сопутствующих патологий в стационарных условиях назначают антибиотики из группы цефалоспоринов 3-4 поколения (Цефотаксим, Цефтриаксон).
- Если болезнь развивалась на фоне иммунодефицита, наличия деструктивных процессов в легких, то эффективны антибиотики резерва (Линезолид, Меропенем и Ванкомицин).
Длительность антибактериальной терапии составляет 7-10 дней. Но бывают ситуации, когда врач продлевает лечение до 3-х недель. В условиях стационара применяют антибиотики в виде уколов.
Для облегчения симптоматики при пневмонии у детей 1-3 лет врач прописывает такие медикаменты:
- При повышенной температуре тела выше 38,2°С используют жаропонижающие препараты. Малышам назначают Парацетамол и Нурофен.
- При гипертонии и бледной лихорадке (повышенная температура тела в подмышечной впадине, кожные покровы бледные, ладони и стопы холодные) назначают литическую смесь – сочетание из Анальгина, Папаверина, Димедрола. Дозировка рассчитывается врачом в индивидуальном порядке с учетом возраста и массы тела ребенка.
- Купировать болевой синдром при пневмонии можно при помощи Ибупрофена.
- Улучшить отхождение мокроты помогут муколитики: АЦЦ, Амброксол, Лазолван.
- При бронхиальной обструкции назначают бронходиляторы – Беродуал.
Вирусная форма пневмонии у детей 1-3 лет чаще всего возникает на фоне банального ОРВИ. Проходит патологический процесс вместе с ОРВИ, поэтому назначаются обычно только симптоматические средства и иммуномодуляторы. Такие случае – это примерно 60% всех случаев развития воспаления легких у детей. Но опасность заключается в том, что на фоне вируса присоединяется бактериальная инфекция и это требуется более серьзеного лечения.
Физиопроцедуры
Важно! Проводить физиотерапию при лихорадке, новообразованиях, болезнях сердца и сосудов, кровотечениях и гипертонии 2-3 степени НЕЛЬЗЯ!
1. Электрофорез. Этот метод предполагает введение лекарственных веществ через кожные покровы при помощи электродов. Для терапии используют электрофорез с такими препаратами:
- эуфиллином;
- лидазой;
- хлористым кальцием.
Особенность метода в том, что представленные лекарства воздействуют прямо на очаг воспалительного процесса. Все лекарственные вещества накапливаются, и их лечебное влияние продлевается.
2. УВЧ (ультравысокие частоты). Эта процедура оказывает тепловое влияние. УВЧ улучшает микроциркуляцию в очаге воспаления, оказывает рассасывающее и противовоспалительное воздействие.
3. СМВ и ДМВ-терапия. Этот метод лечения основан на использовании магнитного слоя сверхвысокой частоты в сантиметровом и дециметровом диапазоне. Достигается противовоспалительный и бронхолитический эффект.
4. Массаж. Это один из вспомогательных методов терапии и реабилитации пневмонии у детей 1-3 лет, при котором выполняется массаж грудной клетки. Он улучшает кровообращение и лимфообращение, способствует эвакуации бронхиального секрета. Проводить массаж могут как специалисты, так и родители. Вначале выполняются поглаживающие движения, далее растирание и вибрация, а в завершении снова поглаживание. Более подробно о видах массажа здесь.
Дренажный массаж
Посмотрите в другой статье остальные не менее эффективные физиотерапевтические процедуры.
Народные средства
1. Редька с медом. Использовать только черную редьку. Разрезать ее так, чтобы верхняя часть была меньше и напоминала крышечку. В редьке выполнить углубление, убрать мякоть при помощи ложечки. Уложить в углубление мед в количестве 20 мл. Прикрыть срезанной верхушкой и подождать 5 часов. Этого времени достаточно, чтобы образовался сок. Его давать малышу 2 раза в сутки по 10 мл. Общий курс терапии не должен превышать 5 дней.
2. Отвар с баданом. Залить 20 г корней бадана 1 стаканом кипятка. Оставить на час, отфильтровать, использовать для полоскания горла 3 раза в день. Можно принимать по 5 мл 3 раза в сутки.
3. Настой из почек сосны. Мелко нарубить мать-и-мачеху и подорожник (30 г), соединить с 40 г сосновых почек. Залить 750 мл кипятка. Прием вести по 1\4 стакана 5 раз в сутки.
4. Компресс с подорожником. Листья подорожника помыть и дать им подсохнуть. Полотенце нагреть утюгом, уложить туда листики подорожника. Затем приложить теплую салфетку на грудь малышу, обернуть сверху платком. Уложить ребенка спать, а снять компресс только утром.
5. Волшебные свойства прополиса. Соединить прополис и сливочное масло в пропорции 100 г и 15 г. Ребенку давать по 5 мл за 45 минут до приема пищи. Проводить лечение 3 раза в сутки.
Важно! Применять народные средства можно только после консультации с врачом, так как у ребенка возможны аллергии! Кроме этого, применять их только в сочетании с медикаментами, ведь народные средства являются лишь вспомогательным методом терапии.