Нормой считается однородная эхогенность тканей матки. По своей структуре данный орган, являющийся одним из наиболее важных в репродуктивной системе женщины, – имеет гладкую мускулатуру, покрытую тканями эндометрия (миометрий матки). Описанное строение является эталонным и в случае выявления отклонений от нормы в плотности стенок (повышенная эхогенность) они признаются патологией.
Важно знать, что выявленное нарушение эхоплотности матки требует обязательного лечения, так как может быть предвестником серьезных заболеваний репродуктивной системы, провоцирующих, в том числе и развитие бесплодия.
В том случае, если женщина ощущает периодические тянущие боли после процесса овуляции, в период менструации, либо после полового акта, также, если неприятные ощущения в низу живота, стоит обязательно обратиться к врачу для проведения комплексного обследования, с диагностики заболевания, провоцирующего подобные отрицательные явления в организме.
Процедуры диагностики заболевания
Эхогенность стенок матки – показатель характеризующий структуру исследуемых тканей организма женщины. Диагностика строения и структуры матки производится на основании комплексного ультразвукового исследования органов малого таза.
Результат обследования врач обосновывает на основании полученной им информации об установленной плотности тканей, по результатам анализа полученного изображения тканей с использованием технологии узи:
- изоэхогенность, выделяется серыми оттенками, и характеризует умеренную (в пределах нормы) эхогенность тканей;
- гипоэхогенность, выделяется оттенками черного, и характеризует эхогенность тканей ниже нормативного значения;
- гиперэхогенность, выделяется белым и характеризует патологически высокую эхогенность исследуемых тканей и полости.
Таким образом, врачом на основании узи может быть выявлена повышенная эхогенность, т.е. неоднородность структуры тканей полости матки, либо обнаружены новообразования в её стенках.
Здоровой признается умеренная эхоплотность стенок матки, которая стабильна, и не подлежит каким-либо изменением в течение времени (при повторном исследовании).
Важно при проведении узи сообщить врачу достоверную информацию о сроках менструального цикла, т.к. во второй фазе уплотнение тканей матки может считаться нормой. Также внимательными нужно быть женщинам при наступлении менопаузы, т.к. в этот период могут наблюдаться естественные изменения, обусловленные физиологией. Не всегда повышенная эхоплотность – это патология. Поэтому так важно регулярно обращаться к гинекологу для контроля состояния здоровья.
В случае, когда по результатам ультразвукового исследования установлен высокий уровень эхогенности тканей и полости врач назначит дополнительные диагностические процедуры, и необходимые анализы, позволяющие установить причину патологических изменений, и, разумеется, подобрать лечение, соответствующее тяжести заболевания.
Миометрия при беременности
Неоднородный миометрий нередко выявляется у беременных женщин в ходе выполнения планового УЗИ и часто указывает на наличие патологии. При этом врач постоянно контролирует состояние мышечного слоя. Обусловлено это тем, что локальное утолщение становится причиной серьезных проблем. Гиперэхогенность (наличие аномальных уплотнений) может привести к разрыву слизистой матки.
Беременную женщину в данном случае врач ставит на учет и систематически осматривает. Болезни, провоцирующие подобные изменения маточного слоя, способны вызвать серьезные осложнения в процессе родов. При разрастании миомы течение беременности будет сложным.
Во время родовой деятельности не исключено недостаточное сокращение органа, а также начало кровотечения. При отсутствии терапии нередко развивается фиброз и образуются рубцы, приводящие к разрыву родовых путей.
В первом триместре изменение структуры мышечных тканей матки может стать причиной ее чрезмерного тонуса. При этом риск самопроизвольного выкидыша существенно повышается. На позднем сроке не исключены роды раньше положенного времени.
Причины возникновения
Любые отклонения эхоплотности, будь то нарушения в шейке и стенках матки, её полости, где обнаружена более высокая плотность тканей, повод для внимательного изучения причин возникновения данных патологий. Наиболее распространенные факторы, оказывающие негативное влияние на структуру матки, создающие неоднородность её плотности, высокую эхогенность, это:
- врожденная генетическая особенность женского организма, предопределяющая развитие патологии;
- любая хирургическая операция, касающаяся нарушения целостности матки (в том числе аборт, кесарево сечение);
- гормональные нарушения;
- гинекологические заболевания репродуктивной системы женщины.
Последствия развития патологии её лечение
Патологические изменения, выраженные в высокой эхогенности тканей и полости матки, чаще всего сопутствуют развитию следующих заболеваний:
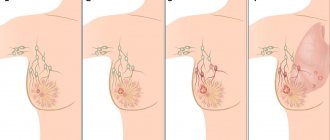
- Новообразования в стенках матки (полипы, миома, или опухоль, в том числе злокачественная), хорошо видны при проведении узи, как очаги высокой эхогенности. Заболевание требует лечения исходя из опасности для жизни и здоровья. В случае доброкачественных новообразований оно подлежит наблюдению у врача, и хирургическому удалению при необходимости. В ситуации, когда диагностирована злокачественная опухоль, пациент проходит лечение под наблюдением врача, в соответствии с необходимой терапией.
- Эндометриоз, также провоцирует развитие неоднородной структуры тканей, и проявляется в высокой эхогенности матки, её стенок и полости, что хорошо видно при проведении диагностики по средствам узи. Эндометриоз, это нарушением роста тканей эндометрия, которые вопреки своему предназначению начинаю врастать в стенки матки.
Лечение изменений миометрия
Схема терапии диффузных изменений мышечных тканей во многом зависит от степени тяжести заболевания, возраста женщины и наличия сопутствующих патологий. Применяться при этом могут как хирургические, так и медикаментозные методы.
Среди основных целей терапии выделяют следующие:
- предотвращение развития осложнений;
- подавление процесса выработки эстрогенов с целью предотвращения дальнейшего развития патологии;
- сохранение репродуктивной функции;
- предупреждение перерождения клеток в рак;
- устранение сопутствующей симптоматики.
Применяются в процессе лечения препараты в различных формах. Это могут быть средства местного действия, которые вводятся внутрь влагалища, и таблетки. Использовать их начинают только по назначению врача.
Гормональная терапия миометрия неоднородной структуры проводится курсами. Прием препаратов начинают после менструации и продолжают в течение трех недель, затем делают перерыв на семь суток и продолжают лечение. Применяются при этом следующие группы медикаментозных средств:
- эстроген-гестагенные средства контрацепции (Диане-35, Нон-Овлон, Демулен, Ярина или Джес). С их помощью процесс овуляции и выработка эстрогенов подавляются. Препараты оказываются действенными на начальных стадиях развития болезни;
- гестагенные средства (Норколут, Визанна или Утрожестан). Медикаменты этой группы назначают при различных степенях поражения тканей;
- агонисты гонадотропных релизинг-гормонов (Даноген, Данол или Неместран).
Гормональная терапия дает выраженный эффект. При ее совмещении с хирургическим вмешательством риск развития рецидивов сводится к минимуму.
Хирургическое лечение подразумевает удаление очагов поражения. При этом могут быть использованы такие методы, как:
- лапароскопия;
- лазерная вапоризация;
- криодеструкция.
После проведения хирургического вмешательства организму нужно время для восстановления. Спустя несколько месяцев возможно удачное оплодотворение.
Понятие об эхогенности
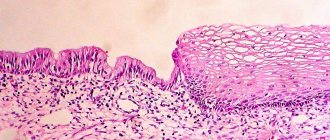
УЗ-диагностика строится на способности ультразвука отражаться от внутренних органов. Датчик улавливает отраженные волны и передает их на компьютер. Врач на экране видит изображение внутренних органов в виде черных, темно-серых и белых пятен.
Процедура абсолютно безопасна для организма человека. Диагностику проводят новорожденным детям и беременным женщинам без ограничений.
Чтобы получить достоверные результаты, обследование нужно проводить правильно. Перед УЗИ брюшной полости рекомендуется придерживаться специальной диеты на протяжении трех дней. При выраженном запоре или метеоризме назначают слабительные и ветрогонные препараты.
Для обследования других органов специальной подготовки не требуется. Для проведения УЗИ на кожу наносят звукопроводящий гель. Это снижает вероятность ошибок.
Для расшифровки результатов обследования существуют эхографические признаки:
- размер;
- контуры;
- структура;
- патологические включения.
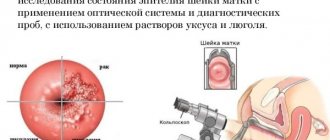
Различия между нормальной и измененной структурой органов определяются с помощью эхогенности. Это понятие обозначает степень отражения ультразвука от органов разной плотности.
Основные критерии
Выделяют три основных типа эхоструктуры органов.
- Изоэхогенная. Этот тип является стандартом нормы. Изоэхогенную структуру имеют здоровые органы. На снимке они представлены серым цветом с отчетливой зернистостью.
- Гипоэхогенная. Такие ткани имеют низкую плотность и плохо отражают ультразвук, он почти не возвращается обратно к датчику. На экране обнаруживается темно-серое пятно, зернистость почти отсутствует.
- Гиперэхогенная. Ткани очень плотные, ультразвук от них отражается быстро. На экране видны светлые, почти белые пятна. Зернистость их усилена.
Также существуют анэхогенные структуры. Они поглощают ультразвук полностью. На снимке видно только черное пятно. Иногда встречается смешанная эхогенность — она представлена гипоэхогенными и гиперэхогенными структурами.
Каждое эхогенное образование имеет параметры для определения его характера.
- Форма. Образования бывают округлыми или неправильной формы.
- Контуры. Различают четкие и расплывчатые.
- Структура. Бывает однородной и неоднородной.
Образования могут быть плотными или иметь полость. В последнем случае их называют кистами. В полости содержится воздух или жидкость. Кисты бывают однокамерными, когда содержат одну полость. Если их несколько, образование называют многокамерным.
Неоднородный миометрий
Детородный орган женщины состоит из нескольких слоев. Срединный мышечный слой – миометрий – пронизан множеством нервных волокон и сосудов. Он отвечает за правильное сокращение матки и играет важную роль в процессе родовой деятельности, менструации.
Однородный и неоднородный миометрий
У здоровой пациентки во время ультразвукового исследования обнаруживается однородный миометрий, имеющий эхогенную структуру. Слои, которые составляют этот участок, не имеют четкого разграничения и диффузных включений. Ближе к перешейку и дну матки миометрий имеет большую толщину, чем в других зонах.
Неоднородный миометрий, обнаруженный у женщины, говорит о серьезных проблемах со здоровьем. Точный диагноз можно поставить после детального обследования. УЗИ может показать гиперэхогенные включения в мышечном слое, его неравномерность, новообразования или диффузные изменения. При такой картине женщине требуется обязательная консультация врача-гинеколога.
Одним из серьезных симптомов и последствий изменений структуры миометрия является бесплодие, поэтому важно на начальных этапах болезни предотвратить дальнейшее патологическое преобразование мышечного слоя.
Причины неоднородной структуры
Миометрий неоднородный зачастую появляется из-за аденомиоза и миом. Такие заболевания имеют гормональное происхождение, а также имеют связь с наследственностью и нарушением внутриутробного развития.
Аборты, выскабливания как с диагностической целью, так и с лечебной приводят к диффузным преобразованиям структуры миометрия ввиду резкого гормонального скачка или травмы. Перемены происходят также во время беременности и последующих родов по причине перерастяжения, сжатия, появления гипертонуса.
Неоднородность миометрия диагностируется у женщины с частыми воспалительными заболеваниями и хроническими патологиями, полученными половым путем. Это значит, что существует инфекционная причина появления диффузных изменений слоев матки. Гормональные нарушения и эндокринные факторы тоже влияют на состояние миометрия.
Причины патологических образований
Нормой считается эхогенность средняя, или изоэхогенность. Повышенной эхогенностью обладают кости и хрящи. Пониженная эхогенность характерна для фолликулов в яичнике. Остальные случаи являются патологией.
Гиперэхогенные
Эхопозитивное образование, то есть с повышенной эхогенностью, имеет плотность, близкую к костям. Таким критериям отвечают опухоли и разрастания рубцовой ткани.
- Повышенная эхогенность возникает в печени при циррозе. В норме она обладает изоэхогенной структурой, но цирроз — это замещение здоровой ткани рубцовой, которая отражает ультразвук сильнее.
- Высокая эхогенность характерна для некоторых злокачественных опухолей. Они поражают печень и почки, реже поджелудочную железу.
- Гиперэхогенные образования округлой формы в желчном пузыре или почках — камни. Они образуются из-за скопления желчи или солей.
- Если эхогенность повышена умеренно в стенке матки, это признак миомы. Доброкачественная опухоль, образованная мышцами, растет медленно.
Гиперэхогенные новообразования отличаются четкими контурами, форма их обычно овальная. Цвет на снимке зависит от плотности. Чем плотнее новообразование, тем светлее оно выглядит.
Понятие об эхогенности матки
Эхогенность органа, в частности, матки – основной критерий, по которому судят о структуре, выявляют различные отклонения от нормы. Это понять несложно: эхо обозначает отражение звука, а эхогенность – способность его отражать.
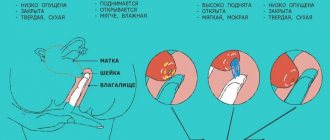
При сканировании на орган направляются звуковые волны ультравысокой частоты – ультразвук, затем датчиком улавливаются возвращенные, отраженные от органа волны. Они передаются на анализатор аппарата, обрабатываются специальными программами, трансформируются в изображение на экране.
Степень отражения волн зависит от плотности тканей. Чем плотнее орган, тем меньше он поглощает волн и больше отражает. На аппарат поступает больше волн, орган на экране имеет светлую окраску вплоть до белой, изображение называют эхопозитивным. И наоборот, полые органы, содержащие жидкость, практически полностью проводит (поглощает) ультразвук, не отражая волн, их мало поступает в датчик, а на экране возникает темное, вплоть до черного, изображение – эхонегативное.
Матка относится к эхопозитивным органам, ее способность к отражению в норме имеет определенный уровень. Когда выявляется повышенная эхогенность, это происходит за счет образования уплотнения в ткани матки. Оно может быть диффузным или очаговым по тем или иным причинам.
Профилактика
С целью предотвращения диффузных изменений миометрия и развития патологий, провоцирующих этот процесс, нужно систематически проходить осмотр у гинеколога и каждые полгода проводить ультразвуковое исследование. Особенно это касается девушек подросткового возраста, женщин, перенесших хирургическое вмешательство в органы мочеполовой системы. Кроме того, нужно соблюдать правила гигиены и подмывать интимные зоны дважды в сутки.
При появлении подозрительных симптомов необходимо сразу же обращаться к гинекологу. Своевременно обнаруженные заболевания существенно легче поддаются лечению.
Диффузно-неоднородная структура мышечного слоя матки указывает на начало патологического процесса, который нужно как можно быстрее устранить. Выявить подобные изменения удается только в ходе проведения ультразвукового исследования. Сразу после этого назначается курс терапии.
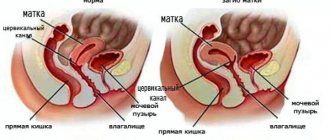
Миометрием матки называется ее мышечный средний слой, устланный изнутри эндометрием.
Структура миометрия матки представляет собой сложнейшие сплетения пучков миоцитов, внутри которых происходят спазматические сокращения. В норме структура миометрия однородная, состояние практически расслабленное. Однако по ряду различных причин иногда возникает многократное усиление спазмов в срединном слое – гипертонус матки.
Изменения миометрия напрямую зависят от текущего дня в менструальном женском календаре. В дни кровотечений наблюдается самая высокая частота спазмов внутреннего слоя матки, которая затем резко спадает и медленными шагами повышается до наступления новой менструации.
На 7-8 день месячного женского цикла примерна толщина слоя миометрия равна 1.5 мм, а перед началом менструации доходит до 1.5 см.
Из чего состоит миометрий?
- Продольный слой состоит из круговых и продольных мышц, связан с периметрием;
- Средний включает в себя сосудистую сетку;
- Подслизистый слой миометрия матки включает в себя хрупкие и тонкие продольные ткани.
Что такое повышенная эхогенность эндометрия?
Стенка матки состоит из 3-х слоев:
- наружного – периметрия, покрывающего тело и состоящего из соединительной ткани;
- среднего – миометрия, состоящего из нескольких слоев гладких мышц;
- внутреннего – эндометрия, выстилающего изнутри полость матки.
Именно эндометрий является показателем состояния женской гормонально-половой сферы. Он состоит из 2-х слоев: поверхностного эпителиального, содержащего множество желез, и глубокого базального, состоящего из соединительной ткани, граничащего с мышцами. Эпителиальный железистый слой еще называется функциональным, он постоянно меняет свою толщину, плотность в зависимости от уровня гормонов, влияние оказывает и воспалительный процесс, опухоли.
В норме у женщин репродуктивного возраста эндометрий проходит такие циклические изменения по результатам М-эхо (определение толщины стенки матки):
- сразу после месячных толщина его составляет 2-5 мм, эхогенность снижена;
- к середине цикла, к периоду овуляции она достигает 9-13 мм, эхогенные свойства повышаются, приближаясь к среднему уровню;
- во 2-й половине цикла после овуляции эндометрий утолщается до 12-20 мм, эхогенность повышена, достигает максимума на 19-23 днях (при 28-дневном цикле);
- накануне месячных начинается снижение толщины слоя до 12-16 мм, снижение плотности эхоструктуры.
Поэтому, чтобы дать объективную оценку эндометрию, выявить патологию, УЗИ назначают в первой фазе цикла сразу по окончании месячных, но не позднее 7 дня от их начала, когда еще не начался процесс его утолщения и уплотнения. Повышенная эхогенность в этот период может указывать на наличие эндометрита – воспаления, эндометриоза –разрастания железистого эпителия, новообразований – полипов, кист, аденом, миом, рака.
Также слизистый слой матки утолщается до 20-22 мм и уплотняется в период беременности, и только спустя 6 недель после родов возвращается к своему исходному уровню. С утратой женщиной репродуктивных способностей он истончается до 2-5 мм, становится более плотным за счет атрофии слизистого слоя и замены его соединительной тканью, а спустя 5 лет от наступления менопаузы может вовсе не визуализироваться.
Эхогенность отдельных органов на УЗИ
Выполняя процедуру, врач ультразвуковой диагностики оценивает размеры органа, его контуры, однородность и обязательно степень эхогенности, которая может указать на наличие различных патологических процессов в исследуемом объекте.
Изменения структуры поджелудочной железы
В норме поджелудочная железа располагается в проекции эпигастральной области и имеет следующие эхо-признаки.
- Эхогенность паренхимы поджелудочной железы сопоставима с таковой у печени и обозначается как средняя. С возрастом железа претерпевает изменения, и паренхима становится более плотной.
- Обычно орган представлен «гантелевидной» или «колбасовидной» формой (ввиду того, что железа состоит из головки, тела и хвоста).
- Контуры четкие и ровные, хорошо отграничены от окружающих тканей и структур.
- Эхоструктура однородная и мелкозернистая (возможны и другие ее варианты: гомогенная или крупнозернистая).
- Вирсунгов проток имеет вид продолговатого анэхогенного тяжа, диаметр которого в норме колеблется от 1,6 до 2,6 мм.
Говорить о том, что эхогенность поджелудочной железы повышена можно в том случае, когда ее цвет на экране аппарата имеет более белый оттенок и находится в более ярких диапазонах, чем цвет ткани печени.
Распространенные причины гиперэхогенности перечислены ниже.
- Интерстициальный отек железистой ткани в результате острого реактивного панкреатита. Кроме изменения плотности наблюдается и увеличение органа в размерах.
- Повышенная эхогенность поджелудочной будет при панкреонекрозе. В этом случае на фоне неоднородных гиперэхогенных изменений визуализируются гипо- и анэхогенные участки, свидетельствующие о некрозе.
- Диффузный фиброз в результате хронического (аутоиммунного, алкогольного, инфекционного, лекарственного) панкреатита. В основе изменений лежит замещение нормальной ткани органа соединительной тканью.
- Значительно повышена эхогенность поджелудочной будет при липоматозе (жировая инфильтрация органа). Железа имеет размытые контуры и достаточно светлый или даже белый оттенок по сравнению с другими образованиями.
- Сахарный диабет, при котором более, чем 90 % ткани органа разрушено.
Диагноз врач гастроэнтеролог ставит не только на данных УЗИ, но и при субъективном обследовании, также показано УЗИ желудка.
Эхоструктура матки и ее изменения
В норме в матке происходят ежемесячные циклические изменения под влиянием гормонов гипофиза и яичников. В результате этого она имеет разные показатели на УЗИ, коррелирующие с фазой менструального цикла.
Орган представлен грушевидной формой, а у рожавших женщин имеет тенденцию к округлости. Нормальный миометрий характеризуется средней эхогенностью, которая сопоставима с таковой у здоровой печени и поджелудочной железы.
Эндометрий же претерпевает выраженные функциональные изменения.
- На 5-7-й день цикла он имеет более низкую эхогенность и гомогенную структуру. В центре матки визуализируется тонкая линия с гиперэхогенным сигналом, которая представляет собой стык заднего и переднего листков внутренней оболочки.
- К 8-10-му дню эхоструктура эндометрия практически не изменяется, отмечается лишь некоторое его утолщение.
- На 11-14-й день усиливается его плотность, что соответствует средней эхогенности.
- До 15-18-го дня плотность оболочки растет медленно.
- На 19-23-й день эндометрий можно охарактеризовать как гиперэхогенный, что делает центральную линию практически незаметной.
- К концу периода внутренняя выстилка матки имеет гиперэхогенную и неоднородную структуру.
Причинами повышенной эхогенности матки чаще всего выступают: воспаление, фибромиома, полипы, эндометриоз и злокачественный неопластический процесс. Эндометрий же становится гиперэхогенным в определенные дни цикла, а также в результате воспаления, появления в нем злокачественного новообразования или аденомиоза или при беременности (происходит гипертрофия функционального слоя и желез).
Изменения в яичниках
Этот парный орган располагается в полости малого таза и посредством фаллопиевых труб сообщается с маткой. Аналогично эндометрию в яичниках также происходит большое количество изменений, связанных с менструальным циклом.
В норме они имеют овоидную форму, бугристый контур за счет растущих фолликулов, гипоэхогенную структуру с анэхогенными округлыми включениями по периферии.
Эхогенность яичников зачастую повышается при диффузном склерозе (как при синдроме Штейна-Левенталя), длительном и вялотекущем воспалении, а также при их злокачественном перерождении.
Полезное видео
Одна из причин, когда эхоструктура матки изменяется, озвучена специалистами в этом видео.
В структуре матки могут быть такие отклонения от нормы:
- неоднородность, когда определяются участки различной плотности, причиной может быть воспалительный процесс, наличие миоматозных узлов, эндометриоза, опухоли;
- гипоэхогенность – снижение плотности, характерно для миомы, аденомиоза, при котором могут выявляться совсем анэхогенные полости-пузырьки черного цвета;
- гиперэхогенность – повышение эхоплотности, когда изображение матки имеет окраску от светло-серой до белой.
И снижение, и повышение плотности органа может иметь как очаговый характер в виде одного или нескольких отдельных светлых участков, так и диффузный, когда во всей стенке органа имеются множественные светлые вкрапления.
Понятие о миометрии
Миометрием называется мышечный слой матки. Его строение изучается, преимущественно, в репродуктивном возрасте. В период климакса миометрию уделяется меньше внимания, но его состояние обязательно обозначается в протоколе ультразвукового исследования.
Матка – мышечный орган , включающий в себя несколько слоев. Миометрий располагается между двумя: эндометрием и периметрием.
Мышечный слой матки имеет сложное строение. Он включает в себя несколько структур:
- продольный наружный слой, который еще называют подсерозным (плотно соединяется с периметрием, представляет собой круговые и продольные волокна мышц);
- круговой средний слой, именующийся сосудистым (представляет собой круговой каркас мышц с многочисленным включением сосудов);
- продольный внутренний слой, называющийся подслизистым (имеет вид тонкой прослойки с продольными волокнами).
Сосудистый или средний слой миометрия матки является самым мощным. Состояние детородного органа регулируется в своем большинстве этим участком. Благодаря уникальному строению слоев матки, создается возможность сократительной функции, что немаловажно для выполнения репродуктивных задач.
Причины повышенной эхогенности матки
Если на М-эхо повышена эхогенность эндометрия в середине и во 2-й половине менструального цикла, а также во время беременности, то не стоит беспокоиться, это – его нормальное состояние в ответ на повышение или выработки половых гормонов. Уплотнение происходит и в начале климакса на фоне снижения гормональной функции, когда эндометрий атрофируется и замещается волокнистой тканью.
Во всех других случаях уплотнение матки могут вызвать такие заболевания:
- воспаление (эндометрит, миометрит, параметрит);
- спаечный процесс, рубцовые изменения после операций;
- гормональные нарушения;
- опухоли яичников с повышенной выработкой гормонов;
- аденомиоз (эндометриоз);
- новообразования – полипы, миоматозные и фиброматозные узлы, рак матки;
- внутриматочные инородные тела (спирали);
- частые выскабливания полости матки (аборты);
- осложнения после родов – задержка в полости матки плаценты, послеродовый эндометрит;
- наличие в матке кальцинатов (отложения солей кальция) после перенесенного воспаления или операций.
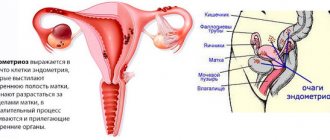
Изменения в матке при аденомиозе
Аденомиоз или эндометриоз – частое заболевание, встречающееся у женщин разных возрастов и характеризующееся поражением мышечной и серозной оболочки стенок матки. Клетки эндометрия врастают в толщу матки и образуют своеобразные ходы, что на УЗИ определяется как ячеистая структура.
Выделяют диффузную форму заболевания и локальную. При диффузной форме матка приобретает шаровидную форму и имеет размер как на 5-9 неделе беременности. Причем во время менструации и перед ней матка увеличивается. Структура у миометрия может выглядеть на УЗИ нормальной, но это не значит, что никаких изменений нет, просто мелкие включения, характерные для эндометриоза, не видны. При наличии линейных или точечных включений, наблюдается неоднородная гетерогенная структура.
Важным параметром в ультразвуковой диагностике заболеваний матки является эхогенность. В норме она низкая. Ее повышение свидетельствует о наличии патологических очагов. При эндометриозе в миометрии определяются гиперэхогенные включения которые имеют размеры от 1 до 5 мм и расположены диффузно в толще матки.
Граница между эндометрием и миометрием извилистая, а толщина миометрия задней стенки матки больше передней. Снижение эхогенности бывает перед менструацией из-за расширения сосудов или при отеке тканей. Если имеет место воспалительный процесс, при диагностике определяется средняя эхогенность. Основные симптомы заболевания:
- Длительные и обильные менструации
- Кровянистые выделения разной интенсивности, не связанные с менструацией
- Болезненные тянущие и ноющие ощущения внизу живота
- Нарушения менструального цикла.
Причинами аденомиоза могут быть частые стрессы, осложненные аборты и роды, постоянная инсоляция (бывает у женщин, посещающих солярии). Аденомиоз опасен развитием бесплодия, особенно это касается тяжелого течения заболевания. Дело в том, что при эндометриозе нередко образуются спайки, что мешает имплантации оплодотворенной яйцеклетки. Многие женщины, перенесшие это заболевание, вынуждены прибегать к экстракорпоральному искусственному оплодотворению (ЭКО).
Если по УЗИ определили неоднородный пестрый миометрий, это значит, что женщина перенесла воспалительное заболевание матки, и у нее развился эндометриоз. Лечение этого заболевания бывает двух видов: терапия гормонами и операция. Гормональные препараты токсичны и в некоторой степени опасны, к тому же они не имеют высокой эффективности при эндометриозе. Операция же оправдана только в случае возникновения наружного эндометриоза — экстрагенитального. Эндометриоидную ткань прижигают при помощи специальных приспособлений. Растительные препараты применяют для восстановления гормонального фона и улучшения иммунной защиты организма, а также профилактики воспалительных заболеваний.
Как меняется миометрий при миоме матки и воспалительных заболеваниях?
Подробнее о миоме матки рассказано в данном видео:
Миома представляет собой доброкачественную опухоль, которая обнаруживается у 20 % женщин в возрасте после 35 лет. Это заболевание характеризуется увеличением матки. Чаще всего узлы расположены в теле матки. Основные локализации миоматозных узлов: подслизистая (субмукозная), интерстициальная, субсерозная. Также могут быть промежуточные типы: интерстициосубмукозная и интерстициосубсерозная. Эхоструктура миометрия меняется, сам миоматозный узел определяется на УЗИ как овальное или округлое образование с четкими границами. Если в узле много сосудов, и преобладает мышечная ткань, он будет гипоэхогенным.
Также при миоме может возникать кальциноз миометрия, а точнее миоматозных узлов. Более точная диагностика миомы матки возможна при помощи внутриматочного УЗИ, сейчас этот метод еще не получил широкого распространения. Диагностику проводят специальными датчиками на расширенной полости матки. Этот способ дает объективную информацию о величине интрамуральной части субмукозного узла еще до операции. На данный момент в гинекологии используют трехмерную эхографию, которая информативнее обычного УЗИ.
Гиперплазия эндометрия представляет собой доброкачественное разрастание слизистой оболочки матки. При этом эндометрий имеет толщину более 16 мм, а сам он однородный или гетерогенный.
Миометрит — воспаление миометрия, часто развивается вследствие инфекционного поражения слизистой оболочки матки. Клинические проявления очень похожи на таковые при эндометриозе, поэтому для точной диагностики используют УЗИ. В матке определяются признаки воспаления, увеличение толщины эндометрия и размеров матки, в полости может определяться жидкость.
Если на УЗИ видны спайки в полости матки, ставят диагноз – хронический миометрит. Миометрит и эндомиометрит часто протекают бессимптомно, поэтому диагностика на ранних сроках может быть затруднена. Очень часто это заболевание выявляют случайно при общем обследовании, беременности или бесплодии. Нелеченный эндометрит опасен развитием осложнений и образованием спаек. Если вам поставили такой диагноз, не отказывайтесь от лечения. По статистике известно, что это заболевание является одной из основных причин бесплодия.
Диффузные изменения миометрия – не отдельное заболевание, а лишь симптом первичной патологии. Симптомы, в свою очередь, будут отличаться в зависимости от первопричины.