Каждый год увеличивается число женщин, которые не могут иметь детей. Виной тому нередко бывают патологии маточных, или фаллопиевых труб. Определить эту проблему и справиться с ней поможет мало известный неспециалистам, но эффективный метод под названием «гистеросальпингография».
Давайте выясним особенности этого метода.
- Что это такое Что лучше: УЗИ или рентген
- Показания
- Противопоказания
ГСГ и УЗИ – это одно и то же?
ГСГ и УЗИ – это две разные процедуры. Ультразвуковое исследование предполагает обзор внутренних органов пациентки и обнаружение возможной патологии по изменению их структуры и плотности. Картинка выводится на монитор. Чтобы провести УЗИ, нет необходимости в выполнении каких-либо дополнительных процедур. Достаточно просто смазать просматриваемую поверхность специальным гелем.
ГСГ предполагает введение в матку контрастной жидкости. После ее распределения врач выполняет серию снимков с помощью рентгенологического аппарата (но возможно рассмотрение внутренних органов на УЗ-аппарате). Введение контрастного вещества позволяет сделать исследование более информативным. Кроме того, доктор может диагностировать непроходимость маточных труб, что нельзя сделать во время обычного ультразвукового исследования.
Так как для проведения ГСГ могут быть использованы два аппарата: рентгенологический и ультразвуковой, существует разница в ходе выполнения диагностики. Если снимки будут сделаны на рентгенологическом оборудовании, то процедура носит название «рентгеногистеросальпингография». Когда для выполнения исследования используется ультразвуковой аппарат, то методика называется «эхогистеросальпингография». Из-за схожести в названии многие люди считают, что эти процедуры идентичны, на самом деле их сущность и диагностическая значимость различаются.
Беременность после ГСГ
ГСГ является методом диагностики, а не лечения бесплодия. Но после этой процедуры может наступить долгожданная беременность, так как контрастное вещество часто имеет терапевтическое действие:
- Физиологический раствор при УЗИ обследовании устраняет небольшие спайки, улучшая проходимость маточных труб.
- Контрастная жидкость на масляной основе повышает активность маточных желез и эндометрия.
Итак, гистеросальпингография представляет собой метод диагностики и установления причины бесплодия. Его целью является подтверждение поставленного раньше диагноза. Но следует помнить, что это не основной метод, он нуждается в дополнительных анализах. Если врач направляет на анализ ГСГ по конкретной причине, нужно узнать у него, что это такое, как проходит процедура и где её делают лучше всего.
Здоровье Обследование Матка Бесплодие
Что лучше: рентген или ГСГ?
Стандартное рентгенологическое обследование не позволит выявить непроходимость маточных труб или иные патологии органов малого таза, поэтому его с этой целью никогда не применяют. ГСГ, напротив, является методикой выбора при подозрении на непроходимость маточных труб, полипы эндометрия, миому матки, эндометриоз и прочие патологии женской репродуктивной системы. Поэтому ГСГ однозначно лучше, чем рентген.
Однако стоит понимать, что ГСГ выполняют либо с помощью рентгенологического аппарата, либо с помощь аппарата ультразвуковой диагностики. Внутренние половые органы женщины становятся видны на них после введения в матку и фаллопиевы трубы специального контрастного вещества. Многие специалисты термином «рентген» обозначают процедуру осмотра маточных труб на рентгенологическом аппарате, а термином «ГСГ» – проведение исследования на аппарате УЗИ. Если рассматривать вопрос с этой точки зрения, то ГСГ будет лучше, чем «рентген».
Дело в том, что Эхо-ГСГ обладает следующими преимуществами перед РГСГ:
- Женщине не придется использовать методы контрацепции, защищающие ее от беременности, если ей назначили ультразвуковое ГСГ.
- Нет противопоказаний для зачатия ребенка в том месяце, когда выполнялось Эхо-ГСГ.
- Во время проведения процедуры и после нее нет риска возникновения аллергической реакции на контрастное вещество, которое содержит в своем составе йод.
- Организм пациентки не будет облучен рентгенологическим аппаратом. Тем более что это негативным образом отражается на количестве яйцеклеток, которые имеются в фолликулах яичника (овариальный резерв).
Методика проведения
Анализ на проходимость маточных труб, как простым языком называется гистеросальпингография, напоминает обычный осмотр гинекологом. Пациентка располагается на специальном кресле. Рентгеновский аппарат находится над ней. При проведении УЗИ доктор пользуется вагинальным датчиком.
Сначала врач дезинфицирует антисептиком наружные и внутренние половые органы. Затем через катетер матка наполняется тёплой контрастной жидкостью, аппарат делает снимок полости. Потом подаётся вторая часть жидкости, наполняя фаллопиевы трубы и выходя в брюшину, если трубы проходимы. В это время делаются ещё 1-2 снимка. Вся процедура занимает 30-40 минут.
Если проводится УЗИ, то используется другое контрастное вещество, через которое с помощью датчика пропускаются ультразвуковые волны. Одновременно с этим врач рассматривает изображение на экране монитора. Эти манипуляции длятся всего 15 минут.
Многие женщины испытывают страх перед гистеросальпингографией, считая, что это больно и вредно. Но облучение в очень маленьких дозах не опасно для здоровья, а ультразвуковой анализ вообще безвреден. Процедура обычно проходит безболезненно и делается без анестезии.
Тянущая боль, как при менструации, может ощущаться при введении катетера и наполнении жидкостью органов. Это ощущение проходит вскоре после процедуры. Особый дискомфорт ощущают нерожавщие пациентки. Врач может сделать им местный наркоз.
Важно! После рентгеновской ГСГ не разрешается зачатие на протяжении 1 менструального цикла, так как контрастная жидкость токсична для плода. После УЗИ беременность не запрещается
.
Показания к проведению ГСГ
ГСГ маточных труб проводят врачи-гинекологи и врачи гинекологи-онкологи.
Показания к назначению процедуры следующие:
- Трубное бесплодие;
- Спайки органов малого таза;
- Аномалии развития репродуктивных органов;
- Половой инфантилизм;
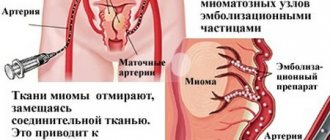
- Фиброма матки, располагающаяся в ее подслизистом слое;
- Рак эндометрия;
- Эндометриозные разрастания в полости матки;
- Полипы;
- Гиперплазия эндометрия.
Гистеросальпингография – это тот метод, который позволят подтвердить, что у женщины имеется патология маточных труб или матки, но не всегда дает возможность оценить тяжесть заболевания и его природу. Если обращаться к статистике, то в 98% случаев удается выявить имеющееся нарушение, а вот выставить верный диагноз получается лишь в 35% случаев.
Какие ощущения будут после гистеросальпингографии
После ГСГ маточных труб в течение нескольких дней могут давать о себе знать последствия этой процедуры:
- небольшие влагалищные выделения;
- тянущие боли в низу живота, с которыми легко справляются обезболивающие препараты;
- стресс, который женщина испытывает во время проведения анализа, может задержать наступление месячных на пару месяцев.
Противопоказания к проведению ГСГ
Рентгенологическая гистеросальпингография может быть выполнена не всегда.
К проведению процедуры имеются определенные противопоказания, среди которых:
- Непереносимость препаратов йода. Это противопоказание обусловлено тем, что в составе контрастного вещества, которое вводят в полость матки, содержится йод.
- Воспаления яичников, матки, придатков.
- Кольпит, цервицит, бартолинит.
- Острые инфекционные заболевания организма, например, ОРЗ, ОРВИ, грипп, тонзиллит, синусит и пр.
- Нарушение свертываемости крови.
- Заболевания сердца.
- Почечная недостаточность.
- Выраженные нарушения в работе печени.
- Патологии щитовидной железы.
- Беременность. Проведение теста на беременность является обязательным условием перед прохождением процедуры.
- Менструальное кровотечение.
- Кормление грудью.
- Повышение СОЭ и лейкоцитоз.
Показания
ГСГ маточных труб проводится при наличии веских показаний. Процедуру назначает гинеколог после осмотра пациентки и при отсутствии других методов исследования матки и проходимости яйцеводов.
Гистеросальпингография показана при следующих заболеваниях и патологиях:
- бесплодие неясного генеза либо вызванное нарушением гормонального фона;
- подозрение на плохую проходимость маточных труб, что приводит к внематочной беременности либо вызывает проблемы с оплодотворением;
- наличие болячек и воспалений в полости матки (миома, эндометриоз и т. д.);
- подозрение на туберкулез женских внутренних органов;
- осложнения после выкидыша либо аборта;
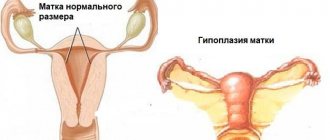
- гипоплазия матки (задержка в развитии) либо аномалии строения фаллопиевых труб;
- подозрения на спайки в матке или яйцеводах;
- подготовка к искусственной инсеминации и экстракорпоральному оплодотворению.
Подготовка к процедуре
Подготовка к процедуре несложная, но выполнение рекомендаций, данных доктором, является обязательным условием. В противном случает можно нанести вред собственному организму.
Итак, женщина должна соблюдать следующие правила, чтобы качественно подготовиться к гистеросальпингографии:
- За 1-2 дня до предполагаемого исследования нужно отказаться от интимной близости.
- За 7 дней до процедуры нельзя спринцеваться или использовать средства для интимной гигиены, вводимые во влагалище.
- За 7 дней до исследования запрещено применять для лечения вагинальные таблетки, свечи и мази.
- За 2-3 дня до проведения исследования нужно изменить свой рацион, отказавшись от употребления продуктов, провоцирующих избыточное газообразование. Это касается капусты, бобовых, хлеба, молочных напитков, газированной воды.
- За 7 дней до процедуры следует отказаться от использования тампонов.
- После окончания очередной менструации партнеры должны пользоваться презервативом, чтобы избежать зачатия.
Не менее важно перед проведением ГГС пройти качественное обследование. Оно обязательно включает в себя сдачу следующих анализов:
- ОАК.
- ОАМ.
- БАК.
- Анализ крови на сифилис, ВИЧ, гепатиты.
- Мазок из влагалища и с шейки матки.
Перед тем как отправиться на процедуру, нужно удалить все волосы с наружных половых органов, тщательно помыть их. Мочевой пузырь и кишечник должны быть пустыми. Если в туалет сходить не удалось, то следует сделать клизму. Процедура должна проводиться натощак.
Что касается самостоятельного приема обезболивающих препаратов, то без консультации доктора лекарственные средства использовать запрещено. По назначению врача можно будет за 30 минут до проведения ГСГ выпить спазмолитик, например, Но-шпу.
В какие сроки проводят ГСГ?
Чаще всего гистеросальпингографию выполняют в течение 2 недель после очередной менструации. Это объясняется тем, что в этот период слизистая оболочка матки имеет небольшую толщину, а значит, не перекрывает вход в фаллопиевы трубы.
Хотя, в зависимости от цели проводимого исследования, оно может быть назначено в другие сроки. Для оценки проходимости маточных труб его проводят во второй половине менструального цикла. Если есть подозрение на внутренний эндометриоз, то рекомендуется выполнять ГГС на 7-8 день цикла. Миому в подслизистом слое матки можно будет обнаружить в любое время, но лишь при условии, что у женщины нет менструации.
Факторы, влияющие на результат
От цели проведения ГСГ и его разновидности зависит то, на какой день менструального цикла его делают. Рентген назначается на первую половину цикла (желательно между первым днём после менструации и овуляцией). В это время слой эндометрия (слизистой оболочки матки) достаточно тонкий, благодаря чему получается более точный снимок.
УЗИ делают в разные дни цикла в зависимости от диагноза, который нужно подтвердить:
- проходимость фаллопиевых труб и истмико-цервикальная недостаточность определяются во второй период цикла;
- эндометриоз устанавливается в 7 день цикла;
- подслизистая миома матки подтверждается в любую фазу.
Как проводится ГСГ?
Если врачебный кабинет оснащен специальным рентгенологическим креслом, то женщину усаживают на него. Если такого кресла нет, то пациентка будет располагаться на обычном гинекологическом кресле, а к ней подведут рентгенологический аппарат.
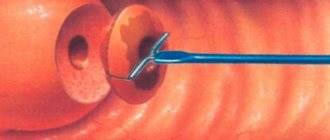
После обработки наружных половых органов антисептическим составом доктор вводит во влагалище зеркала и протирает влагалищные стенки сперва сухой ватой, а затем – смоченной в спиртовом растворе. Следующим шагом является установка трубки с фиксацией в цервикальном канале. Трубка крепится пулевыми щипцами. Когда эта манипуляция будет произведена, зеркала убирают. По трубке с помощью шприца подается контрастное вещество, которое предварительно должно быть разогрето примерно до температуры тела женщины (до 37 °C).
Когда контрастное вещество равномерно распределится по полости матки и маточным трубам, доктор начинает делать снимки. Как правило, врач за время проведения процедуры делает от 4 до 6 снимков. Для начала фиксируется состояние матки (ее рельеф). Затем в полость подают еще 4 мл контрастного вещества, что позволяет более четко визуализировать придатки. Если этого объема жидкости недостаточно, то вводят столько, сколько необходимо.
После того, как все снимки будут сделаны, пациентку перекладывают на кушетку и оставляют в горизонтальном положении еще на час. Жидкость, которая была введена во время процедуры, всасывается в кровь и выводится из организма печенью и почками.
Техника проведения
Процедура ГСГ маточных труб проводится под местной анестезией. Наркоз не применяется. Пациентку укладывают на гинекологическое кресло, не создающее помехи рентгеновским лучам. Положение тела такое же, как и при гинекологических операциях. Наружные половые органы обрабатывают антисептическим раствором.
Сначала врач проводит ручное обследование, после чего осматривает шейку матки при помощи зеркал. Затем гинеколог вводит в шеечный канал трубку, подсоединяемую к шприцу с водорастворимым контрастным веществом. Жидкость должна быть прогрета до температуры тела, чтобы исключить боль и спазмы.
Контрастное вещество под напором затекает в полость матки и фаллопиевых труб. После чего проводится серия рентгеновских снимков. В конце гистеросальпингографии трубку вынимают. Остатки контрастной жидкости вытекают через канал шейки матки и влагалище.
ГСГ маточных труб почти безболезненна. Пациентки отмечают незначительный дискомфорт, возникающий на фоне растяжения матки специальной жидкостью. Эти ощущения полностью исчезают через полчаса после гистеросальпингографии. По завершении процедуры женщину оставляют лежать на кушетке в течение часа, чтобы минимизировать боль. Лучевая нагрузка на организм не превышает допустимых норм, а потому безопасна для пациентки. Это возможно благодаря использованию современных медицинских аппаратов.
Какое контрастное вещество применяют для ГСГ?
Для проведения процедуры показано введение контрастной жидкости, которая имеет способность задерживать рентгенологические лучи. Это такие препараты, как:
- Кардиотраст. Это контрастное вещество, которое может содержать 50% и 30% йода.
- Уротраст, Триомбраст и Верографин. Это три аналога, относящиеся к группе рентгеноконтрастных веществ, которые могут содержать 60% и 76% йода.
Интересно, что впервые гистеросальпингографию пытались проводить с раствором люголя в 1909 году. Но по причине возникновения раздражения полости брюшины и матки эта попытка не увенчалась успехом. Спустя год раствор люголя заменили висмутовой пастой, а затем аргиролом и колларголом. Однако достичь желаемого эффекта с применением этих веществ не удавалось. Кроме того, все они влекли за собой воспалительные процессы брюшины.
Лишь в 1925 году ученый Хойзер впервые применил для проведения гистеросальпингографии Липиодол (препарат, содержащий йод). Это вещество позволило хорошо визуализировать состояние матки и фаллопиевых труб, а также не нанесло вреда здоровью женщины. Именно с тех пор процедура была введена в медицинскую практику.
Результаты
Если в женских органах отсутствуют спайки, то на рентгенологических снимках будет хорошо просматриваться матка, заполненная жидкостью, каналы яйцеводов и вытекающий в брюшную полость контраст. Заключение данной ГСГ — проходимость маточных труб. Если же на каком-то участке наблюдается задержка жидкости, ставится диагноз «непроходимость». Также по результатам гистеросальпингографии можно диагностировать наличие следующих болезней:
- миомы;
- полипов в матке;
- гидросальпинкса.
Даже при удачно проведенном обследовании риск неточных результатов сохраняется. В некоторых случаях может быть назначена дополнительная диагностическая процедура – гистероскопия.
Последствия и осложнения ГСГ
Женщина на протяжении 2-3 дней после проведенной процедуры должна пользоваться гигиеническими прокладками. Эта необходимость обусловлена тем, что из влагалища могут вытекать остатки контрастного вещества. Если в выделениях обнаруживается незначительное количество крови, то переживать по этому поводу не следует, так как подобное явление – вариант нормы.
Слабовыраженные болезненные ощущения, напоминающие те, которые возникают во время очередного менструального цикла, не должны пугать женщину. После проведения ГСГ подобный дискомфорт не указывает на какие-либо осложнения.
Также пациентке стоит быть готовой к тому, что во время или спустя несколько часов после ГСГ возможно появление металлического привкуса во рту, возникновение головокружения, учащение сердцебиения. Это является нормальной реакцией организма на введение контрастного вещества.
Женщине не следует посещать сауну или баню, а также принимать горячую ванну на протяжении 3-4 дней после прохождения ГСГ.
Проявить беспокойство и незамедлительно обратиться к врачу следует при повышении температуры тела, обильном кровотечении или выраженных болях в нижней части живота.
Обширная кровопотеря, инфицирование, перфорация матки и фаллопиевых труб во время проведения процедуры ГСГ в современной гинекологической практике встречаются крайне редко, в порядке исключения.
Женщине следует воздержаться от беременности на протяжении следующих 3 месяцев. Для предохранения стоит использовать презерватив.
Как правило, процедура хорошо переносится, но лишь при условии, что подготовка к ней проведена качественно: были вовремя выявлены воспалительные процессы, нет иных противопоказаний к ГСГ.
Гистеросальпингография (ГСГ)
Названия некоторых медицинских процедур звучат очень непривычно в силу своего иноязычного происхождения. К таким относится термин «гистеросальпингография» (hystera (греч.) – матка, salpinx, salpingis (лат.) – труба, grapho (греч.) – писать, рисовать). Процедура представляет собой описание состояния полости матки и проходимости фаллопиевых труб. Такой тип диагностики помогает обнаружить причину бесплодия. Какие виды этого исследования проводятся в ДЦ «Абакан» и какой из них Вы вместе с врачом-акушером-гинекологом можете выбрать – об этом речь пойдет в данной статье.
Что такое гистеросальпингография и ее разновидности Термин «гистеросальпингография» – не единственный из тех, что вы можете встретить в направлении врача, назначающего вам проверку проходимости маточных труб. В медицинской науке сложилась традиция по-разному называть эту процедуру в зависимости от способа, которым она проводится, или от того, какого результата врач хочет добиться от диагностики. Например, нередко в среде специалистов используются такие синонимы, как «метросальпингография» (МСГ), «гидросальпингография» или «утеросальпингография» (УСГ). В тех случаях, когда диагностику проводят с помощью ультразвука, ее называют гистеросальпингосонографией (ГССГ, или УЗИ ГСГ) или ультразвуковой гистеросальпингоскопией (УЗГСС или ЭхоГСС). В обиходе у пациентов чаще встречаются ультразвуковая ГСГ и рентгеновская ГСГ.
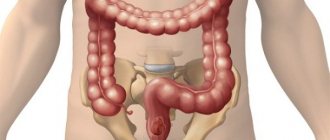
Данную процедуру вне зависимости от ее названия и разновидности назначают для исследования проходимости маточных (фаллопиевых) труб. Фаллопиевы трубы – это парный орган репродуктивной системы женщины. Они играют роль своеобразных коридоров, по которым оплодотворенная яйцеклетка попадает из яичников в матку. Если на пути будущего эмбриона окажутся спайки, рубцы, извитости или перетяжки, процесс зачатия не будет завершен. Именно для выяснения обстоятельств, препятствующих беременности, врач и назначает ГСГ. Диагностику проводят путем заполнения маточных труб и матки особым веществом. Затем через наполненные органы пропускают рентгеновские лучи или ультразвуковые волны. Процедура не представляет угрозы для здоровья, так как доля облучения от рентгена в современных аппаратах очень мала, а ультразвук, в принципе, не опасен.
Выбор рентгеновского излучения или ультразвуковых волн обусловлен целью исследования и влечет за собой принципиальную разницу в методике проведения процедуры.
- При проведении ультразвуковой ГСГ в качестве контрастной жидкости используется стерильный физиологический раствор, а через влагалище (трансвагинально) направляются ультразвуковые волны. Результатом прохождения ультразвука через наполненные физраствором органы является изображение, которое транслируется на экран компьютера. Исследование проводится в реальном времени.
- При проведении рентгеновской ГСГ пациентке также вводится водорастворимый препарат, отражающий рентгеновское излучение благодаря содержанию соединений йода. Затем при помощи специального аппарата делается один или несколько снимков полости матки.
У каждого метода есть свои преимущества. ЭхоГСГ не вызывает таких неприятных ощущений у пациентки, как рентгеновская, но имеет погрешность. Например, если во время процедуры из-за спазма одна стенка трубы прижмется к другой, на мониторе изображение будет выглядеть как спайка. Но этот вид диагностики, по мнению врачей, производит дополнительный лечебный эффект. В процессе исследования жидкость давит на незначительные спайки внутри труб и разрывает их, повышая тем самым проходимость маточных труб. Вероятность беременности возрастает. Рентгенографическое исследование намного более эффективный метод, нежели УЗИ, как в плане точности результатов, так и в плане функциональности: снимки после ГСГ с использованием рентгена остаются на носителе и их могут просмотреть несколько врачей.
Обратите внимание! Перед процедурой любого вида ГСГ в период с наступления последней менструации и до самой процедуры нельзя заниматься сексом, даже защищенным. После того, как была проведена ГСГ с рентгеном, в течение одного менструального цикла не допускается зачатие, однако, это правило не распространяется на ультразвуковое исследование.
Стоимость ультразвуковой ГСГ в нашем Центре — 2000руб., рентгеновской ГСГ — 3500руб. Проведение рентгеновской ГСГ возможно с применением наркоза (оплачивается дополнительно — 4500руб.). Записаться на исследования можно на данном сайте в разделе «Записаться на приём» (Вы оставляете заявку и номер телефона, регистраторы связываются с Вами и предлагают выбрать удобное время) или в регистратуре отделения врачебного приёма по телефонам 8 (3902) 242-008, 242-048.
Несколько подробнее об ультразвуковой ГСГ.
Показания к проведению Одним из необходимых условий для наступления беременности является нормальная проходимость фаллопиевых (или маточных) труб у женщины. Ведь именно по этим каналам оплодотворенная яйцеклетка проникает в матку. Если проходимость нарушена, то у женщины диагностируется бесплодие. В случае частичной непроходимости может возникнуть угрожающее для жизнисостояние – внематочная беременность. Чтобы защитить женщину от подобных проблем и оценитьее шансы на зачатие ребенка, доктор назначает УЗИ проходимости маточных труб.
Краткая характеристика обследования Чтобы оценить проходимость фаллопиевых труб, пациентке назначается УЗИ проходимости маточных труб, или, на языке медиков, гистеросальпингосонографию (ГСГ). Это специальное диагностическое исследование, которое при помощи введенного контрастного вещества позволяет исследовать женскую половую сферу. К сожалению, обычное УЗИ не способно полностью предоставить информацию о проходимости труб. Именно поэтому врачи прибегают к специальной методике, обнаруживающей неприятные патологии. УЗИ (ГСГ) маточных труб может быть проведено двумя способами: трансвагинально (введением во влагалище); при использовании наружного датчика. Данный метод обследования является совершенно безопасным и очень эффективным
Показания к исследованию Ультразвуковая ГСГ маточных труб рекомендуется женщинам, у которых выявлен нарушенный менструальный цикл (нерегулярность или отсутствие месячных); бесплодие; постоянный болевой дискомфорт внизу живота. При таких состояниях обследование может назначаться после проведенного лечения. Это позволяет определить эффективность назначенной терапии и оценить состояние женщины. УЗИ проходимости маточных труб может проводиться неоднократно. Ведь такое исследование безболезненно и не причиняет вреда женскому здоровью.
Сроки проведения (*точную дату скажет врач на приёме) Чтобы получить максимально достоверную клиническую картину, необходимо подобрать правильные дни. Это очень важно. Рекомендовано проводить исследование в период с 6-го дня цикла по 21-й (при цикле 28 дней). Предпочтительно проводить УЗИ до овуляции, в период с 7-го по 12-й день цикла. Почему наиболее оптимальными считаются именно эти сроки? В данные периоды шейка матки максимально расширена. Эндометрий после месячных отличается минимальной толщиной. Эти особенности позволяют максимально точно провести исследование. Подготовка к исследованию УЗИ маточных труб на проходимость – это шанс выявить патологию на ранней стадии, своевременно начать адекватную терапию. Однако, чтобы правильно диагностировать состояние женщины, необходимо не только подобрать соответствующие сроки для проведения процедуры, но и правильно подготовиться к исследованию. Обо всех необходимых мероприятиях обязательно расскажет гинеколог.
Подготовительный этап к проведению обследования обычно включает такие мероприятия: • Сдача мазка на микрофлору влагалища. • Соблюдение диеты за 3 дня до обследования. Во время мероприятия необходимо исключить наличие газов в кишечнике. Именно поэтому важно придерживаться на протяжении 3 дней рациона питания, направленного на снижение брожения в ЖКТ. Откажитесь от мучного, сладкого, кисломолочного. Не употребляйте овощи, фрукты, газированные напитки, бобовые. • Обеспечение чистоты влагалища. За неделю до УЗИ рекомендуется отказаться от применения вагинальных спреев, свечей, таблеток. Исключите спринцевания. • Прием спазмолитика. Минут за 20 до начала процедуры пациентке рекомендовано употребить спазмолитическое лекарство («Спазмалгон», «Но-Шпа»). Такой медикамент обеспечит расслабление гладкой мускулатуры и предупредит рефлекторные сокращения матки.
Проведение обследования ультразвуковой ГСГ Процедура состоит из нескольких этапов: 1. Диагностика маточных труб начинается с предварительного ультразвукового мониторинга состояния органов малого таза. Такое исследование проводится с целью исключения беременности женщины и наличия воспалений. 2. Пациентка удобно устраивается в гинекологическом кресле. Одноразовый катетер вводится интравагинально в шейку матки. Через него поступает в полость органа контрастное вещество, предварительно подогретое до комфортной температуры (37 градусов). Раствор заполняет матку и поднимается по фаллопиевым трубам. Затем контрастное вещество перемещается в брюшную полость. 3. Именно на третьем этапе начинается анализ на проходимость труб. Свободная жидкость, локализующаяся в малом тазу, указывает на удовлетворительную проходимость. Значительно хуже, если вещество не проникает в брюшину. Жидкость, не покинувшая пределы труб, ясно свидетельствует о непроходимости каналов.
Продолжительность исследования в среднем составляет 25-30 минут.
Результаты обследования Вовремя процедуры специальный датчик фиксирует нахождение жидкости в брюшине. Доктор начинает осмотр с матки. Затем определяет состояние фаллопиевых труб. После этого в случае необходимости завершает осмотр изучением яичников.
УЗИ проходимости маточных труб выявляет: • врожденные аномалии • миомы, полипы, эндометриоз, фибромы; • спаечные процессы (при этом четко определяет локализацию патологии); • контуры труб; • расположение маточных каналов.
Противопоказания к УЗИ на проходимость фаллопиевых труб – достаточно простая процедура. Она не подразумевает инвазивного вмешательства и не требует сложной подготовки к проведению.
Категорически запрещено проводить УЗИ: • при маточных кровотечениях; • гинекологических заболеваниях, протекающих в острой либо хронической форме; нарушениях микрофлоры влагалища; • воспалительных недугах органов малого таза; • беременности; • опухолях (доброкачественных, злокачественных), локализующихся в малом тазу; инфекционных патологиях во время обострения. Преимущества исследования ГСГ обладает целым рядом достоинств в сравнении с другими методами диагностики на проходимость фаллопиевых труб.
Основными преимуществами УЗИ являются: • Процедура не требует госпитализации. • Введенная жидкость рассоединяет срощенные участки, смывает дериват. • Во время исследования попутно выявляются многие патологии матки. Обеспечивается продвижение яйцеклетки. • Пациентка не нуждается в наркозе. • Исследование проводится достаточно быстро, и результаты видны сразу. Нет необходимости в проколах брюшины.
При УЗИ в матку вводится физиологический раствор, который оказывает дополнительное терапевтическое действие, например, разрывая небольшие спайки. Именно поэтому после ультразвуковой ГСГ нередко наступает долгожданная беременность, если проблема состояла лишь в наличии небольших патологий.
Заметив первую настораживающую симптоматику, не откладывайте визит к гинекологу. Обязательно обратитесь за помощью к специалистам, которые при необходимости порекомендуют вам эффективное и безопасное УЗИ.
Оценка результатов
Интерпретировать результаты должен доктор на основе полученных снимков.
Признаки различных заболеваний на рентгенологической картине следующие:
- Заметная асимметрия матки – диагноз «однорогая матка».
- Удлиненная шейка матки и выраженное уменьшение объема ее полости – диагноз «инфантильная матка».
- Короткие, длинные, либо асимметричные маточные трубы – диагноз «врожденная непроходимость маточных труб».
- Наличие колбообразного расширения в трубах – возможный диагноз «спайки маточных труб», либо «сактосальпинкс», либо комбинация этих двух диагнозов.
- Наличие светлых участков в трубах – «спайки маточных труб».
- Форма фаллопиевых труб, напоминающая форму курительных трубок, наличие в них расширений в виде колбы, уменьшение объема полости матки – диагноз «туберкулез половых органов».
- Неровные контуры матки, выявление дефектов овальной или иной формы – диагноз «полипы матки» или «гиперплазия эндометрия».
Конечно, были перечислены лишь наиболее очевидные и распространенные признаки тех или иных заболеваний. Выставить окончательный диагноз может только лечащий врач, оценивая весь комплекс результатов, полученных в ходе разнообразных исследований.
Интерпретация результатов
Врач, который проводил ГСГ, даст пациентке не только рентгенограмму, но и заключение с интерпретацией (это такая расшифровка результатов), что в медицине не менее важно, чем сам анализ. При нормальной проходимости яйцеводов матка на рентгенограмме выглядит как правильный треугольник с вершиной внизу и яйцеводами в виде ленточек, из которых выходит введённая жидкость, похожая на снимке на дым.
Если же трубы непроходимы, должно быть видно причину этой патологии. С рентгенограммой и заключением нужно обратиться к лечащему доктору, он всё объяснит и пропишет лечение.
Минусы ГСГ
Недостатками процедуры можно назвать следующие моменты:
- Получение женщиной дозы облучения, хотя и небольшой.
- Вероятность возникновения аллергической реакции на водимое контрастное вещество. Особую осторожность должны проявлять женщины с бронхиальной астмой в анамнезе, а также пациентки-аллергики.
- Имеется риск механического повреждения эпителиального слоя матки, что ведет за собой появление кровянистых выделений.
Стоит ли бояться ГСГ?
Нет. И еще раз нет! Ничего такого в этой процедуре для женщины нет! Женщины же все стерпят, все переживут. Ну, укололи не там и не тем, где привычно, ну и что? Не переживем, что ли? Больно, но недолго. А боль еще и не запоминается. Кто рожал, тот вообще и не задумается, кто не рожал, пусть считает тренировкой (я не рожала, кесарили). Где-то я прочитала разумную мысль: эта боль отличается не силой, а локализацией. Руку порезать — это больно, но понятно, а там боль пугает на природном уровне, наверное.
Как проверить проходимость маточных труб?
Проверка проходимости маточных труб может осуществляться несколькими способами:
- диагностическая лапароскопия (проверку проходимости маточных труб проводят, как правило, во время операции по удалению спаек — лапароскопию обычно не назначают только для того, чтобы проверить трубы);
- ГСГ (гистеросальпингография, МСГ, метросальпингография — другие названия);
- гидросонография (УЗИ);
- фертилоскопия (метод, похожий на лапароскопию; часто комбинируется с ней). Отличие фертилоскопии от лапароскопии в том, что инструменты вводятся не через брюшную стенку, а через влагалище.
Как проверить проходимость маточных труб, какой выбрать способ?
С учетом того, что и лапароскопия, и фертилоскопия — травматичные методы, а УЗИ не дает четкой «картины происходящего», ГСГ во большинстве случаев является оптимальным методом.
Лапароскопия. Как проверить проходимость маточных труб с ее помощью?
Лапароскопия — хирургический метод оценки проходимости маточных труб. Через проколы в брюшной стенке с помощью оптических приборов проводится осмотр внутренних органов. Если вам назначена лапароскопия, форум может помочь выбрать клинику или даже хирурга.
Лапароскопия в гинекологии — способ лечения и диагностики различных патологий органов малого таза. Операция лапароскопия — один из современных методов хирургии с минимальным вмешательством и повреждением кожи. Лапароскопии проводятся как с диагностической, так и с лечебной целью.
Лапароскопия может проводиться для уточнения различных диагнозов. Если вы чувствуете боли после лапароскопии, обратитесь в клинику, где вам проводили операцию.
Диагностическая лапароскопия — оперативная технология исследования, при которой врач осматривает органы брюшной полости, не делая при этом больших разрезов на брюшной стенке. Чаще всего производятся два маленьких разреза. Для увеличения поля зрения в брюшную полость вводится небольшое количество газа.
В один разрез вставляется прибор под названием лапароскоп — тонкая трубка на одном конце с объективом, а на другом — с окуляром (второй конец также может соединяться с блоком видеокамеры, который передает изображение на экран). В другой разрез вставляется манипулятор, с помощью которого врач смещает органы брюшной полости, тщательно осматривает их и ставит диагноз.
Диагностическая лапароскопия проводится для оценки состояния наружной поверхности маточных труб и органов малого таза, а также для выявления их патологий.
Наиболее распространенные операции:
- лапароскопия яичников;
- лапароскопия маточных труб;
- лапароскопия органов брюшной полости.
После лапароскопии:
- На стационаре пациентка находится, как правило, не более суток: врачи следят за ее состоянием, проводят УЗИ. Через 2–3 дня можно возвращаться к работе.
- Не рекомендовано употребление алкоголя и тяжелой пищи в следующие 2–3 недели после операции. — Секс стоит отложить на 2–3 недели, чтобы избежать попадания инфекции.
- Физические нагрузки нужно повышать равномерно. Лучше начинать с пеших прогулок и постепенно увеличивать их длительность. Тяжелое после операции поднимать не следует.
Расшифровка результатов
После того как ГСГ сделано и у врача на руках оказались снимки, можно делать выводы. Если на снимках четко видно, как красящий препарат заполнил маточные трубы, значит, проходимость хорошая. При наличии спаек в трубках это обязательно отразится на снимках. Также при помощи данного исследования врач получает больше информации о строении самой матки. По врачебным наблюдениям после процедуры вероятность забеременеть возрастает в несколько раз.
Смотреть галерею
Противопоказания
ГСГ противопоказана:
- при общих инфекционных процессах, протекающих в организме (грипп, ринит, ангина, фурункулез, тромбофлебит и т. д.);
- гипертиреозе;
- тяжелых заболеваниях почек и (или) печени;
- недостаточности сердечно-сосудистой системы;
- острых воспалениях в матке, яичниках и яйцеводах;
- инфекционном воспалении большой железы в преддверии влагалища;
- цервиците (воспалении шейки матки);
- плохих анализах крови и (или) мочи.
Абсолютными противопоказаниями являются беременность и повышенная чувствительность к йоду.