Причины, почему увеличен хвост поджелудочной железы, должен знать каждый. Также следует знать, для чего служит поджелудочная железа. У нее две основные функции: выработка необходимых гормонов – глюкагона, липокаина и инсулина, контролирующих углеводный обмен веществ в организме, и производство ферментов, способствующих перевариванию пищи. Работа поджелудочной обусловливается ее размерами и строением. Заболеванию поджелудочной свойственно очень быстрое изменение тканей, вплоть до некроза. Любая травма этого органа чрезвычайно опасна. Если имеются какие-то изменения, это свидетельствует о патологии. В начальной стадии многие заболевания проходят без явных симптомов. Это усложняет специалисту постановку правильного диагноза и назначение последующего лечения. Поэтому при болях в области поджелудочной железы первым делом назначают ультразвуковое обследование.
Пожелудочная железа увеличена: причины, симптомы и лечение
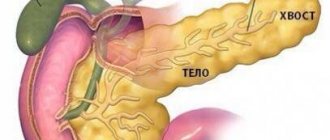
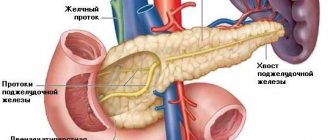
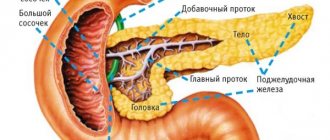
Поджелудочная железа относится к одному из жизненно важных органов в теле человека. Он вытянутой формы, располагается в брюшной полости за желудком. Различается головка, хвост и тело органа, который внутри представляет собой проток.
Железа необходима для выработки пищеварительных ферментов (энзимов), которые затем попадают в желудочно-кишечный тракт. Также этот орган является железой внутренней секреции и выполняет эндокринную функцию. Вырабатываемые ею инсулин и ферменты участвуют в расщеплении пищи.
https://www.youtube.com/watch?v=vRu40lzXJYc
Если увеличен хвост поджелудочной железы, ее тело и головка, то это чаще всего говорит о несоблюдении правил питания и возникновении воспаления. В норме головка органа должна быть 18-26 мм, хвост — 16-20 мм (это зависит от возраста человека). Из-за воспалительных процессов железа увеличивается, что может привести к опасной болезни — панкреатиту. При этой болезни нарушается отток пищеварительного сока и ферментов, вырабатываемых поджелудочной железой, в тонкий кишечник.
Поджелудочная железа крупный орган, обладающий удивительной способностью совмещать в себе две важных функции – пищеварительную и гормональную. Нарушения со стороны железы повлекут за собой тяжелые последствия для всего организма. О заболеваниях органа можно судить по результатам УЗИ, особенно информативно увеличение поджелудочной железы.
Увеличение поджелудочной железы может говорить об очень опасных изменениях в организме, но диагностировать эту патологию сразу практически нереально. Поджелудочная спрятана глубоко в брюшной полости, при пальпации выявить увеличение невозможно, а симптомы иногда не проявляются до последнего. Почему увеличивается железа, какие методы диагностики помогут распознать проблему и как подобрать правильное лечение?
https://youtu.be/XK2VxRAUilA
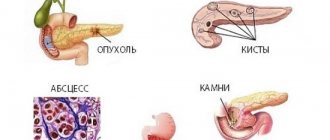
Осложнения после патологий
Болезнь хвоста опасна из-за своих осложнений, которые обусловлены основной патологией. Когда поражается ткань и болит в зоне хвоста, это приводит к формированию диабетической болезни, хронического панкреатита, панкреонекроз. Если наблюдаются онкологические образования, то наблюдается быстрое распространение метастаз на соседние органы, имеющие неблагоприятный исход.
Развиваются такие осложнения:
- изменение тканей, вплоть до некроза;
- кисты, свищи;
- гнойные процессы брюшной полости из-за сформировавшихся свищей;
- изменение моторики желудка.
Признаки воспалительного процесса поджелудочной железы
Не всегда при воспалении поджелудочная железа увеличивается равномерно. Самая распространенная патология хвоста – расширение (уплотнение), приводящее к непроходимости селезеночной вены и портальной подпочечной гипертензии. Уплотнение может быть вызвано:
- Камнем, закрывающим проток;
- Кистозной аденомой;
- Нагноением головки органа;
- Псевдокистой;
- Дуоденитом двенадцатиперстной кишки;
- Опухолью малого сосочка кишки;
- Рубцом малого сосочка кишки;
- Онкологией.
По статистике, всего в 1 случае из 4 при воспалении органа очаг находится именно в хвосте. Однако этот факт не позволяет пренебрегать воспалительным процессом в хвосте и изменением размеров, ведь новообразование может носить злокачественный характер. Затруднительная диагностика редко позволяет заподозрить заболевание на ранней стадии, поэтому, как правило, о нем становится известно, когда опухоль достигает внушаемого размера. Для того, чтобы подобраться к хвосту железы, приходится проникать через селезенку или левую почку.
Симптоматика воспаления хвоста поджелудочной выглядит следующим образом:
- Тупая или ноющая боль.
- Болевые ощущения отдают в подложечную зону, сердце грудь.
- Немного приглушить болевой синдром помогает наклон вперед или положение сидя.
- Снижение аппетита;
- Расстройства стула;
- Рвотные позывы;
- Повышенная температура тела;
Прежде всего врачом назначается сдача анализов мочи и крови. Из питания исключаются острое, копченное, жареное, маринованное. Под запрет попадают алкоголь, кофе и сигареты.
Если имеется опухоль, то как таковое лечебное воздействие тут неприемлемо. Поэтому верить рекламе о чудо-таблетках, травках и настоях, и уж тем более принимать их – это только усугубить и без того бедственное положение.
Единственный шанс избавиться от опухоли – хирургическая операция. Данная манипуляция достаточна сложна, поэтому довериться нужно квалифицированному врачу и инновационному центру с высококлассным оборудованием. Нередки осложнения, которые могут проявиться впервые же сутки после вмешательства. Пациент должен быть под надежным контролем, чтобы в случае необходимости ему могла быть оказана требуемая помощь на месте.
В ходе операции удаляется пораженный хвост поджелудочной железы и купируются кровеносные сосуды. Если травмированы и смежные органы – врач принимает решение о том, чтобы иссечь их частично или полностью. Все, что было удалено в процессе отправляется на дополнительное гистологическое исследование. От его результатов зависит дальнейшая терапия по восстановлению.
Различают 2 вида увеличения органа:
- Тотальное — характеризуется изменением всех отделов органа.
- Локальное — предполагает увеличение одной части, другие отделы остаются в неизменном виде. Например, может быть увеличен хвост поджелудочной железы, а головки и тела эти явления не коснулись.
Почему железа меняет форму? Орган способен изменить свою конфигурацию из-за того, что:
- идут воспалительные процессы с появлением отеков;
- возникает необходимость в компенсации недостаточности его работы.
У взрослых причинами, ведущими к увеличению поджелудочной железы, могут быть:
- избыток кальция в составе крови;
- неумеренное употребление спиртных напитков;
- повреждение брюшной полости в результате травмы или порезов;
- закупорка протока желчным камнем;
- инфицирование вирусами;
- муковисцидоз;
- наличие болезней, спровоцированных иммунитетом;
- нарушение кровообращения;
- побочный эффект от приема медикаментов.
Спровоцировать этот процесс способны: киста, опухоль, осложненный панкреатит. Чаще всего при панкреатите может увеличиться часть органа, но нередко встречается изменение и всей поджелудочной железы.
Сразу определить, что орган изменился в размерах, невозможно, так как он находится внутри брюшной полости. Обнаружить увеличение головки поджелудочной железы удастся, только сделав ультразвуковую диагностику или магнитно-резонансную томографию.
Развитие симптомов недуга проявляется в зависимости от индивидуальных особенностей организма. Возможно, что поджелудочная железа не будет давать знать о себе годами, хотя воспалительные процессы уже идут. И боли могут быть неодинаковой силы у разных людей. О проблеме в органе говорят следующие факторы:
- значительное повышение температуры;
- диарея, тошнота и рвота;
- отсутствие аппетита, наличие горечи в полости рта;
- боль разной интенсивности в животе (в верхней части), отдающая в поясничный отдел позвоночника или руку.
Чем опасна такая патология? Если увеличена головка поджелудочной железы, то она может вызвать непроходимость двенадцатиперстной кишки, так как давит на нее. Недуг способен привести к нарушению функции печени, на что указывает появление рвоты, поноса, горечи и отрыжки. Признаком патологии может быть и расширение вирсунгова протока (основного в железе). Причины состояния те же, что и при других поражениях органа.
Увеличенная поджелудочная железа у взрослого и ребенка требует принятия срочных мер — необходимо обратиться к специалисту. Перед врачебным осмотром нужно воздержаться от принятия спиртных напитков, не греть живот, перестать есть острые, жареные, копченые и жирные продукты.
Увеличение хвоста поджелудочной железы (или головки) можно диагностировать и у ребенка. Симптомы поражения:
- Болезненные ощущения в верхней части брюшной полости.
- Повышенная температура (во время острого периода).
Учащение боли в области живота наблюдается при хронической форме недуга.
Заболевание поражает и младенцев. Причины состояния:
- низкая сопротивляемость организма к микробам;
- слабый иммунитет;
- недостаточное и несбалансированное питание;
- отсутствие двигательной активности;
- несоблюдение санитарно-гигиенических норм содержания.
Все это негативно влияет не только на здоровье, но и на общее развитие малыша.
Иногда УЗИ показывает диффузное (или равномерное) изменение органа. Эта патология железы причины имеет следующие:
- отравление продуктами;
- получение травм;
- чрезмерная физическая активность;
- излишний прием таблеток;
- наследственные заболевания;
- употребление жирной и жареной пищи;
- несоблюдение режима питания.
Такие изменения — повод для беспокойства родителей, ведь воспаление поджелудочной железы может привести к недугу печени, которая, в паре с рассматриваемым органом, является важной для жизнедеятельности человека.
Чтобы определить наличие недуга, нужно рассказать врачу о признаках недомогания. Но для того, чтобы специалист смог назначить процедуры и необходимые медикаменты, потребуется сделать ультразвуковую диагностику органа, пройти обследование.
В некоторых случаях может потребоваться срочная операция. Показания к ней — острый воспалительный процесс, гнойное воспаление тканей органа.
При хроническом панкреатите необходимо пройти курс лечения в стационаре, постоянно находиться под наблюдением доктора.
Если анализы показали, что поджелудочная железа увеличилась, то лечение будет включать следующие моменты:
- соблюдение диеты;
- уменьшение активности пищеварительной системы;
- применение холодного компресса;
- прием препаратов пищеварительных ферментов.
Если боли в области поджелудочной железы не дают покоя, то нужно сразу же принять ряд мер. Средства первой помощи: суточное голодание, наложение льда на живот (под ребра с левой стороны). При острой боли допускается принять Но-шпу или Папаверин, затем следует вызвать скорую помощь. Другие медикаменты принимать не следует. Лекарственные средства для лечения органа должен назначить только врач.
Для противостояния болезни необходимо укреплять иммунитет. Нужно повысить устойчивость к вирусам и бактериям, которые могут нарушить функцию поджелудочной железы. Особенно важно следить за питанием детей в следующие периоды жизни:
- младенческий возраст, когда начинают давать прикорм;
- при переводе малыша на искусственное вскармливание;
- во время роста зубов;
- перед началом учебы в школе и при поступлении в дошкольное учреждение;
- в подростковый период взросления ребенка.
Самый эффективный способ профилактики — нормализовать питание и вести здоровый образ жизни. Потребуется отказаться от табака, так как при курении в организм попадают смолы и вредные вещества, способствующие обострению заболевания. Поможет снять нагрузку на поджелудочную железу отказ от алкоголя, разрушающие действия которого известны.
Если вовремя не начать лечение, то железа будет и дальше увеличиваться, могут появиться абсцессы, способен начаться некроз тканей. В особо тяжелых случаях заболевание может стать опасным для жизни, перейдя в онкологию.
Увеличение поджелудочной железы — результат серьезной патологии. В этом случае нельзя самому решать, чем и как лечиться. Лечить орган должен специалист с учетом всех индивидуальных особенностей больного и на основе данных анализов и результатов обследования. Тогда и не возникнет вопроса о том, как быть, если поджелудочная железа увеличена.
Увеличение поджелудочной железы у ребёнка и взрослого протекает индивидуально. В некоторых случаях патология довольно долгое время может не проявляться какими-либо симптомами. В таких ситуациях расстройство диагностируется совершенно случайно во время прохождения инструментальных обследований для выявления совершенно другого заболевания или в профилактических целях.
Наиболее часто этот орган увеличивается из-за протекания в нём воспалительного процесса, отчего болезнь имеет ярко выраженную симптоматику. Самым первым клиническим проявлением является болевой синдром, который может быть острым или ноющим. Место локализации болей – верхняя часть живота. Нередко боли иррадиируют в поясницу или в левую руку.
Если увеличена головка поджелудочной железы, то основными симптомами, помимо болевых ощущений, принято считать расстройство стула, что выражается в виде диареи. Выраженность таких проявлений обуславливается соседством поражённого органа с двенадцатиперстной кишкой.
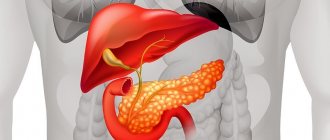
Поджелудочная и печень – это два взаимосвязанных органа, отчего при заболевании одного страдает второй. При таком нарушении признаками поражения печени можно считать:
- приступы тошноты, которые практически всегда заканчиваются рвотными позывами;
- горькую отрыжку;
- появление горьковатого привкуса в ротовой полости;
- обильную диарею;
- снижение аппетита;
- изменение оттенка кожных покровов и слизистых оболочек. Зачастую желтуха носит слабовыраженный характер.
- постоянная тошнота, но рвотные позывы наблюдаются редко;
- повышенное потоотделение;
- бледность кожи;
- тяжесть и дискомфорт в желудке;
- ощущение боли за рёбрами;
- слабость и повышенная утомляемость;
- интенсивная головная боль и головокружения;
- значительное повышение температуры;
- полное отсутствие аппетита.
- детальный опрос пациента или его родителей – для получения информации относительно первого времени и степени выраженности симптоматики;
- ознакомление с историей болезни и анамнезом жизни пациента – для выявления возможной причины увеличения поджелудочной железы;
- тщательный физикальный осмотр – подразумевает пальпацию всей поверхности живота, изучение состояния кожи и склер, а также измерение температуры.
- в случаях протекания острого воспаления или формирования гнойника, необходима срочная госпитализация пациента. Хирург примет решение о консервативном или хирургическом лечении;
- при обнаружении псевдокисты и конкрементов показана операция;
- при протекании онкологического процесса проводят химиотерапию, лучевое лечение или хирургическое иссечение опухоли;
- если причиной стал хронический панкреатит, то индивидуальную тактику терапии составит гастроэнтеролог.
- вести здоровый и активный образ жизни;
- соблюдать рекомендации относительно питания;
- принимать медикаменты только по предписанию клинициста;
- своевременно лечить те заболевания, которые могут привести к увеличению поджелудочной железы.
Описание поджелудочной железы
В нормальном состоянии поджелудочная железа имеет следующие размеры в зависимости от возраста человека: головка —сантиметров, хвостик —сантиметров. Орган расположен в верхней части живота, за желудком возле желчного пузыря.
Так как поджелудочная железа расположена за другими органами, обнаружить изменение ее структуры и определить быстро, что она увеличена, путем пальпации невозможно. В таких случаях обязательно прохождение УЗИ или МРТ органа.
При данных типах диагностики специалист способен определить размеры поджелудочной железы, наличие новообразований, например, кист и наличие очагов воспаления, которые могут затрагивать, как хват, так и располагаться в головке.
Для постановки диагноза также необходимо посетить гастроэнтеролога, который руководствуясь снимками и результатами других анализов определить тип заболевания.
Наиболее вероятной причиной возникновения болевых ощущений в области поджелудочной железы является развитие панкреатита. У больных панкреатитом на УЗИ видно изменение размера органа, может быть увеличен хвост и головка поджелудочной.
Причем общее увеличение железы является не настолько опасным для жизни человека, как ее локальное увеличение, то есть, если увеличен именно хвост или головка.
Панкреатит сложно обнаружить в период обострения заболевания. При сильных болях размеры поджелудочной железы соответствуют норме, и она не увеличена. Прежде чем делать диагностику органа необходимо подождать минимум 6-7 часов после приступа, и только потом определить, в каком состоянии находится хвост, да и сам орган, увеличен или нет
При диагностике врачу нужно не упустить даже незначительное изменение, если увеличена поджелудочная железа. Это может свидетельствовать как о панкреатите, так и развитии онкологии.
При развитии раковых заболеваний наблюдается локальное увеличение хвоста или головки органа. Для панкреатита характерно увеличение всего органа, а также нарушение его однородности и границ.
Лечение доброкачественных опухолей ПЖ
Лечение только хирургическое. При гормонпродуцирующих опухолях проводится их энуклеация (вылущивание). Резекция головки железы или хвоста целесообразна при наличии новообразования в соответствующем отделе органа. В случае локализации крупной неоплазии в области головки железы и нарушения оттока желчи осуществляется панкреатодуоденальная резекция (образование удаляется вместе с частью железы и двенадцатиперстной кишкой). Довольно эффективным методом лечения гемангиомы является селективная эмболизация артерий. Методика заключается в блокировании кровоснабжения опухолевого образования.
В некоторых случаях, когда при множественных гормонпродуцирующих новообразованиях радикальное хирургическое лечение провести невозможно, необходима симптоматическая терапия. При инсулиноме и глюкагономе основным направлением является нормализация уровня сахара крови. При развитии эпизодов гипер- и гипогликемии проводится соответствующая коррекция растворами инсулина или глюкозы. Обязательно назначается диетотерапия. При лечении гастриномы используются препараты, подавляющие желудочную гиперсекрецию: ранитидин, фамотидин, омепразол и другие. В тяжелых случаях проводится иссечение гастриномы с гастрэктомией (с целью предупреждения рецидивов из-за неполного удаления опухоли).
Симптомы увеличения поджелудочной железы
- сильный плач;
- неестественная поза ребёнка – дети поджимают ножки к животу;
- жар;
- обильная рвота.
В случаях появления одного или нескольких из вышеуказанных признаков у взрослого или ребёнка, нужно как можно скорее обратиться за квалифицированной помощью, потому что существует вероятность поражения не только поджелудочной, но и таких внутренних органов, как селезёнка и печень.
Увеличенная поджелудочная железа может вызывать болезненные ощущения различной интенсивности. Чаще всего боли затрагивают верхнюю область живота, периодически отдавая в руку или нижнюю часть спины. Очень часто наблюдается значительное повышение температуры.
Симптомы при увеличенной поджелудочной железе в случае развития воспалительного процесса проявляются довольно быстро. Если же нарушение обусловлено формированием новообразований различного характера, признаки патологического процесса могут не проявляться в течение длительного времени.
Наиболее распространенными симптомами данной болезни являются:
- болезненные ощущения различной степени интенсивности;
- постоянная тошнота, рвота;
- ухудшение аппетита;
- жидкий стул с примесями различного вида;
- ощущение горечи во рту;
- повышение температуры тела.
Лечить увеличенную поджелудочную железу нужно обязательно, поскольку она может оказывать давление на ближайшие сосуды и другие внутренние органы. Зачастую головка органа давит на двенадцатиперстную кишку, что приводит к непроходимости.
Причины данного нарушения могут быть очень серьезными, вплоть до раковой болезни, поэтому без врачебной помощи в этом случае не обойтись.
Острый приступ воспаления железы весьма характерен: сильная режущая боль в середине живота, которая распространяется по реберной дуге влево, до позвоночника («опоясывающая»), тошнота с неоднократной рвотой, подъем температуры до фебрильных цифр (выше 38 ).
Отмечается стеаторея (жирный стул) со зловонным запахом. Пациенты не могут усидеть на месте, мечутся, пытаются принять удобное положение.
Возможно развитие болевого шока с резким падением артериального давления, потерей сознания и остановкой сердца. Лицо больного становится пепельно-серым, появляется холодный липкий пот, в некоторых случаях наступает парез кишечника.
Обычно проблема заявляет о себе болями разной силы и локализации. Она может быть мучительной и ноющей или пекущей, напоминающей легкое жжение. Источник дискомфорта обычно – в верхней части живота, может отдавать в поясницу или левую руку. Нередко подскакивает температура, вплоть до высоких значений.
Если параллельно с заболеванием поджелудочной страдает и печень, человека мучают такие симптомы, как тошнота, регулярная рвота, горькая отрыжка, расстройства стула (диарея без примесей в кале). Когда увеличена головка, из-за соседства с 12-перстной кишкой могут начаться запоры и даже развиться кишечная непроходимость.
Основные признаки увеличения поджелудочной железы, которые помогут врачу поставить первоначальный диагноз и направить пациента на анализы и процедуры, — это боль вверху живота, тошнота, лихорадка и понос.
Если железа увеличивается на фоне воспаления, симптоматика проявляется сразу же. Кисты и опухоли очень долго никак не заявляют о себе. Выяснить верный диагноз, можно сопоставив определенные симптомы, такие как:
- пекущая или тянущая боль в верней доле брюшины, иррадиирущая в поясницу;
- отсутствие аппетита;
- тошнота и рвота, ощущение горечи в полости рта;
- диарея;
- высокая температура.
Возможные последствия увеличения железы — компрессия окружающих ее органов и сосудов.
Ввиду малых размеров хвоста и тела поджелудочной железы, их увеличение крайне редко приводит к сдавливанию соседних органов. Головка же имеет больший размер, стоит ей увеличиться, и она сдавливает 12-перстную кишку, что, в отдельных обстоятельствах, провоцирует кишечную непроходимость.
- боль в животе, чаще опоясывающего характера, может отдавать в надключичную область, плечо и лопатку, как справа, так и слева;
- тошнота и рвота, которая не приносит облегчения;
- вздутие живота, отрыжка;
- желтушность кожи и иктеричность склер;
- жидкий стул.
Все эти признаки чаще появляются при воспалительных процессах данного органа, так как заболевание возникает остро. Что касается образований, кист поджелудочной железы, то они долгое время могут себя никак не проявлять. Если такие симптомы возникли, то следует незамедлительно обратиться за помощью к доктору.
Врач назначит необходимое обследование:
- Анализ крови (лейкоцитоз, повышение амилаз и липазы, увеличение активности щелочной фосфатазы, АЛТ и АСТ).
- Определение амилазы в моче — удобный и информативный скрининг-тест.
- Ультразвуковое исследование органов брюшной полости, компьютерная томография, обзорная рентгенография.
- Инвазивные методы (ФГДС, лапароскопия, биопсия, холангиография).
Установить диагноз помогает ультразвуковое исследование органов брюшной полости. Компьютерную томографию назначают, чтобы посмотреть насколько распространен процесс, для дифференциальной диагностики, и когда визуализация органа невозможна при ультразвуковом исследовании из-за газов в кишечнике. Что делать если при проведении обследования, все признаки указывают на заболевание поджелудочной железы с увеличением ее.
Диагностика
Диагностика данной патологии основана на характерной клинической картине некоторых видов новообразований, а также результатах инструментальных и гистологических методов исследования. Консультация гастроэнтеролога позволяет предположить тип опухоли, выяснить, как давно появились симптомы и прогрессируют ли они. В анамнезе жизни пациента возможны воспалительные заболевания поджелудочной железы, злоупотребление алкоголем.
При осмотре пациента врач может определить желтушность кожных покровов и склер, свидетельствующую о механическом сдавлении опухолью панкреатического или общего желчного протока. При оценке общего анализа крови изменения выявляются крайне редко. Биохимический анализ крови в случае инсуломы и глюкагономы подтверждает изменение уровня сахара крови. Обязательно проводится определение онкомаркеров: карциноэмбрионального антигена, СА 19-9, которые в случае доброкачественной природы заболевания не повышены.
Наиболее информативными методами диагностики являются инструментальные исследования. УЗИ органов брюшной полости проводится с целью визуализации образования, определения его размеров, состояния регионарных лимфатических узлов. Однако при гормонпродуцирующих опухолях малых размерах данный метод малоэффективен. Высокоинформативны КТ и МРТ поджелудочной железы, позволяющие обнаружить новообразования небольших размеров и детально изучить их распространенность.
Для определения неоплазий с множественными очагами (это характерно для инсулом, гастрином) проводится сцинтиграфия – в организм вводятся радиофармпрепараты, которые активно накапливаются клетками опухоли, и их излучение фиксируется на снимке. При подозрении на гемангиому выполняется ангиография с целью оценки тока крови в образовании и его связи с системным кровотоком. Для изучения гистологической структуры новообразования, дифференциации его от злокачественных опухолей осуществляется пункционная биопсия поджелудочной железы с последующим морфологическим исследованием биоптатов.
Диета при увеличении поджелудочной
Что нужно делать и как питаться при такой диете? Основные принципы диеты для лечения поджелудочной железы гласят:
- Дробное питание – это самое главное. Есть нужно 5-6 раз в день (3 полноценных приема пищи 2-3 полезных перекуса).
- Процент белков и углеводов в меню должен быть стандартным, объем жиров – резко ограничить. В приоритете – клетчатка и пектин.
- Холодные и горячие блюда есть нельзя, чтобы не вызвать симптомы раздражения поджелудочной. Вся еда – только теплая.
- Твердую пищу тоже следует ограничивать. Блюда лучше готовить в протертом виде (кашки, супы-пюре, протертое мясо и т.д.).
- Овощи и фрукты стараться есть свежими, никакой пассеровки и зажарки.
Только натуральные сладости
При такой диета основа меню – это суп на нежирном бульоне. Разрешается нежирная свинина, курица, нежирная рыбка. Молочные продукты обезжиренные, около 200 гр в сутки. Можно кашки, хлеб подсушенный, мучные изделия – несдобные. На десерт – только натуральные сладости. Это варенье, зефир, пастила, мед, мармелад.
Под запретом все жареные, копченые и острые блюда, жирное мясо и рыба, консервы. Не рекомендуются бобовые и грибы. Щавель, лук, редиску и чеснок из меню придется вычеркнуть. Фабричные сладости, сдобу, газировку и алкоголь также нельзя.
Увеличение поджелудочной – проблема серьезная, но своевременное лечение поможет вылечить основную причину и снять неприятные симптомы. Поэтому очень важно прислушиваться к собственному организму и при малейших сигналах о неполадках в поджелудочной обращаться к врачу.
физиотерапия при панкреатите
Важно при первоначальных признаках нарушения функции поджелудочной сразу идти к доктору. Это позволит вовремя обнаружить заболевание и предупредить дальнейшее формирование патологии, избежать серьезных осложнений, улучшить прогноз.
Поджелудочная железа не будет нормально функционировать без правильной пищи. Если страдает пищеварительная система, то более всего подойдет диета №5, ограничивающая употребление продуктов с обильным содержанием жиров. Диетическое питание будет способствовать восстановлению клеток органа.
Запрещенная пища:
- спиртные напитки;
- продукты с высоким содержанием жира (сало, масло, сметана);
- наваристый бульон и супы;
- свежие овощи и фрукты;
- копчености, жареные блюда;
- пряности;
- сладкие лакомства.
Будут полезны:
- тушеные овощи (рагу);
- каши на воде;
- зачерствевший хлеб;
- творог и кефир без жира;
- отварное или запеченное мясо и рыба нежирных сортов.
Улучшить состояние органов и избавиться от болей можно только при правильном питании. Иногда хорошо подобранная диета помогает уменьшить отек, снять воспаление, а впоследствии — избежать хирургического вмешательства. Прежде человек не мог жить после удаления железы. В современном мире люди способны обходиться без органа, в этом случае обязательна заместительная терапия в виде ферментных препаратов, липотропных средств и инсулина. Но лучше все же сохранить орган в здоровом состоянии.
Увеличение поджелудочной – проблема серьезная, но своевременное лечение поможет вылечить основную причину и снять неприятные симптомы. Поэтому очень важно прислушиваться к собственному организму и при малейших сигналах о неполадках в поджелудочной обращаться к врачу.
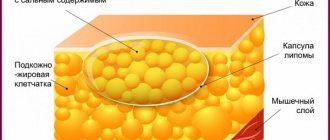
Поджелудочная железа расположена в глубине брюшной полости. Она относится к паренхиматозным органам: в отличие от полых органов, железа состоит из клеточной массы, покрытой капсулой из соединительной ткани, отростки которой проникают вглубь массы клеток.
Данные анатомические особенности железы не дают врачу в целях осмотра и диагностики применять на ней приемы пальпации или аускультации. Нет никаких внешних признаков того, что увеличена поджелудочная железа: её никак не прощупать, изменения можно увидеть лишь при помощи МРТ или ультразвука.
Увеличение поджелудочной железы как у взрослых, так и у детей может свидетельствовать о целом ряде заболеваний либо просто быть врожденной особенностью органа. Такие аномалии обычно не причиняют пациенту никакого дискомфорта и не представляют опасности.
На ультразвуковой диагностике оценивается морфологическое состояние органа: плотность тканей, размеры, форма и наличие/отсутствие новообразований. Если паренхима имеет однородную структуру, а размеры органа находятся в пределах нормы — патологий нет. Изменение размеров, равномерное понижение или повышение эхогенности указывают на неполадки с органом.
Помогут народные рецепты
Иногда эти проверенные временем средства способны предложить существенную помощь здоровью, позволив отказаться от дорогостоящего традиционного медикаментозного лечения. Целебные отвары, настои, соки готовят из трав, корнеплодов, круп. К эффективным средствам от заболеваний поджелудочной железы относят картофельный сок. Его пьют за 2 часа до еды по 100 г. Принимают 2 недели, затем делают перерыв на 2-3 месяца, после продолжают лечение снова.
Хорошо зарекомендовал себя и такой отвар: берется корень лопуха, измельчается, затем заливается водой (0,5 л). Средство настаивается в течение 5 часов. После этого его варят на огне 30 минут. Потом требуется отвар процедить и пить после еды по 1 стакану.
Этиология
Поджелудочная железа состоит из таких частей, как головка, тело и хвост. Увеличиваться может орган полностью или один из его отделов. В каждом случае источники патологического процесса будут отличаться.
Тотально увеличенная поджелудочная железа у взрослых и детей в подавляющем большинстве случаев становится при остром протекании воспалительного процесса в этом органе. Однако вызвать такое состояние также могут:
- формирование конкрементов, которые приводят к закупорке протока;
- муковисцидоз – это наследственная болезнь, причины развития которой остаются неизвестными;
- злоупотребление алкогольными напитками;
- широкий спектр травм и ранений брюшной полости;
- протекание заболевания инфекционного характера, например, гриппа или гепатита, кишечных инфекций, эпидемического паротита или сепсиса;
- бесконтрольный приём некоторых групп лекарственных препаратов, в частности, гормональных веществ;
- чрезмерные физические нагрузки;
- повышенное содержание кальция в крови;
- аномалии развития поджелудочной железы, в частности, кольцевая или подковообразная форма, а также наличие загибов и перетяжек;
- дискинезия желчевыводящих протоков;
- наличие у человека аутоиммунных процессов, при которых организм вырабатывает антитела против собственных здоровых клеток и тканей;
- воспаление ДПК, распространяющееся на большой сосочек, в который открывается проток ПЖ;
- тяжёлое пищевое отравление;
- язвенное поражение ДПК или желудка;
- нарушение местного кровоснабжения – зачастую формируется на фоне атеросклероза сосудов, сдавливания новообразованием или случайной перевязкой во время врачебного вмешательства.
Однако не во всех случаях протекание панкреатита приводит к изменениям объёмов всего органа. Не редкостью является ситуация, при которой патологический процесс активен в головке, теле или хвосте поджелудочной. Но во время проведения диагностических мероприятий могут быть выявлены и другие заболевания, приводящие к отклонению от нормы размеров той или иной структурной части ПЖ.
Таким образом, увеличение хвоста поджелудочной железы обусловлено:
- образованием псевдокист, которые являются следствием панкреатита;
- формированием абсцессов, заполненных гнойной жидкостью;
- доброкачественной опухолью, развивающаяся из железистой ткани;
- онкологическим процессом, при котором новообразования имеют большие размеры и сдавливают хвост этого органа;
- камнем, местом локализации которого является вирсунгов проток, находящийся в области тела железы.
Увеличение головки поджелудочной железы происходит по причине:
- наличия псевдокисты или гнойника в этой структурной зоне;
- метастазирования раковой опухоли с близлежащих внутренних органов или собственное злокачественное образование;
- наличие кистозной аденомы;
- дуоденита, приводящего к воспалению малого сосочка ДПК, в который открывается дополнительный проток, находящейся в головке ПЖ;
- рубцевания или появления опухоли в малом сосочке 12-перстной кишки;
- появления конкрементов.
Все вышеуказанные этиологические факторы приводят к тому, что во время прохождения инструментальной диагностики будет выявлено состояние, при котором увеличена поджелудочная железа у ребёнка или у взрослого.
Основную группу риска составляют:
- люди, которые на протяжении многих лет употребляют алкогольные напитки или выкуривают сигареты;
- малыши в период прорезывания зубов;
- подростки переходного возраста;
- младенцы, которых с грудного вскармливания переводят на искусственное питание;
- лица, в меню которых преобладает жирная, пересоленная и острая пища. Именно по этой причине важной частью терапии является диета.
Как лечить?
Как можно лечить такую патологию, если ребенку месяц? Увеличена поджелудочная железа – следует сразу обратиться к педиатру. Ведь только опытный доктор сумеет определить истинную причину развития такого патологического процесса, а также выявить ее угрозу для маленького организма.
Следует особо отметить, что каждый отдельный случай увеличения поджелудочной железы у малышей предусматривает свое индивидуальное лечение. Согласно утверждениям специалистов, такая терапия может быть консервативной и оперативной.
Если же говорить об общих принципах лечения, то они сводятся к следующей схеме:
- Снижение отечности железы поджелудочной путем прикладывания к больному участку холодных компрессов.
- Обязательное соблюдение строгой диеты, предусматривающей полное исключение пряной, жирной, а также жареной пищи. Также многие специалисты настоятельно рекомендуют воздержаться от приема еды хотя бы на несколько дней. В некоторых случаях медики даже вводят питательные вещества в организм больного путем инъекций (так называемое парентеральное питание).