Когда возникает желудочное кровотечение, симптомы могут иметь разную степень выраженности в зависимости от основной болезни и тяжести ее течения. Данное явление считается серьезным осложнением ряда заболеваний, требующее принятия срочных мер. Большие кровопотери могут быть опасны для жизни человека, а потому знание приемов оказания первой помощи поможет избежать трагических последствий. Важно неукоснительно соблюдать запреты на употребление ряда продуктов, т. к. именно неправильное питание часто провоцирует патологию.
Признаки кишечного кровотечения и способы помочь больному
Истечение крови из верхних и нижних отделов пищеварительной системы называется кишечным кровотечением. Оно возникает по причине травм, заболеваний органов брюшной полости и других патологических процессов. Явление наносит вред здоровью и опасно для жизни человека.
Рассматриваемый симптом возникает по причине таких заболеваний:
- Истончение стенок сосудов.
- Болезнь Крона.
- Дивертикулез.
- Опухоли, аденокарцинома.
- Острые воспаления кишечника.
- Язвенное поражение желудка и двенадцатиперстной кишки.
- Полипы.
- Геморрой.
Виды желудочных кровотечений
| Признак классификации | Виды кровотечений |
| По причине возникновения | Язвенные (самые часто встречающиеся) |
| Неязвенные | |
| По характеру кровотечения | Острые |
| Хронические | |
| По клиническим проявлениям | Явные |
| Скрытые | |
| По течению и продолжительности | Однократные |
| Рецидивирующие |
Виды кровотечений
Явление классифицируют по его локализации, характеру течения.
- Интенсивные (профузные) кровотечения. Они характеризуются тем, что биологическая жидкость выделяется в больших количествах. Кровопотеря опасна для жизни человека.
- Слабые. Они имеют не выраженную симптоматику, влекут за собой развитие малокровия.
Источниками кровотечений могут быть органы верхних и нижних отделов ЖКТ.
Провоцирующими факторами возникновения кровотечений являются язва желудка, полипы, дивертикул Меккеля и воспалительные процессы пищеварительной системы. Кроме того, они возникают вследствие:
- Повторного возникновения язвенных поражений.
- После операции, во время которой было произведено удаление части желудка.
- Доброкачественные опухоли. К ним относятся липома, лейомиома.
- Злокачественные новообразования: аденокарцинома, рак прямой кишки.
- Множественные полипы, происходящие из слизистой прямой кишки.
Неязвенные патологии провоцируют истечение крови из кишечника. К ним относятся:
- Воспалительный процесс в наружных, внутренних геморроидальных узлах.
- Трещины в полом органе.
- Дивертикулы кишечника.
Кал с кровью обнаруживают при инфекционных поражениях органа. Острые кишечные инфекции по типу сальмонеллеза, брюшного тифа, дизентерийного энтероколита являются причинами кровопотери.
Клиническая картина недуга зависит от его характера, локализации. При этом появляются такие общие признаки внутреннего кровотечения:
- Выраженная слабость.
- Частые головокружения, склонность к обморочному состоянию.
- Помутнение сознания.
- Пониженное артериальное давление.
- Гипергидроз.
- Бредовое состояние.
- Зрительные, слуховые галлюцинации.
- Бледная окраска кожных покровов.
- Периоральный цианоз (посинение кожи вокруг рта).
- Сухость во рту, чувство жажды.
- Рвота, с кровью.
- Кровяной кал, мелена.
Наличие этих признаков требует срочной госпитализации. Промедление грозит летальным исходом.
Кровь из кишечника появляется по причине болезней желудка, двенадцатиперстной кишки.
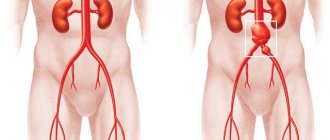
Аневризма аорты относится к тяжелым недугам, при которых возникает кровотечение. Заболевания является следствием портальной гипертензии, которая возникает по причине цирроза печени, острой сердечной недостаточности. Стенки кровеносного сосуда истончаются, что приводит к его разрыву, возникновению кровопотери.
- Повышенное кровяное давление.
- Сильное потоотделение.
- Учащенное сердцебиение.
- Головокружение, потеря сознания.
Гастроэнтерологические патологии сопровождаются такими симптомами:
- Изжога.
- Отрыжка с неприятным запахом.
- Рвота.
- Отвращение к пище, плохой аппетит, потеря массы.
- Неприятный вкус во рту.
- Болевые ощущения в области живота.
- Диарея.
- Обезвоживание.
Симптомы желудочного кровотечения
Тип признаков, возникающих при наличии открытого кровотока в желудке, и мощность их проявления определяются размерами открытой раны и длительностью процесса.
Общие симптомы желудочного кровотечения связаны с уменьшением кровоснабжения органов. Неспецифичные признаки, характерные при внутреннем кровоизлиянии в любую полость организма:
- слабость, вялое реагирование на происходящее, вплоть до обморока при массивном кровотечении;
- бледность кожи, синюшность (посинение) пальцев, носа, носогубного треугольника;
- избыточная потливость – гипергидроз;
- головокружение, неустойчивость походки;
- мелькание «мушек», шум в ушах.
Частота пульса увеличивается, наполнение и напряжение падают, тонометр фиксирует снижение давления.
Рвота с кровью, как и изменения стула, самые характерные внешние проявления описываемого травмированного состояния кровеносной системы ЖКТ.
Рвота чаще со свернувшейся кровью – «кофейная гуща», так как на нее действует соляная кислота желудка. Появление алой крови может свидетельствовать либо и кровотечении из пищевода, либо о профузном (обильном) желудочном.
Стул у пациентов становится черного или очень темного цвета – мелена, за счет свернувшейся и частично переваренной крови.
Кроме перечисленных симптомов, наблюдаются проявления заболевания или состояния, приведших к возникновению кровопотери.
Особенности явления
Кровь, которая выходит из заднего прохода, является основным симптомом. Каловые массы имеют темный цвет. Следует помнить, что такой окрас также вызывает прием лекарственных препаратов, которые содержат железо, активированный уголь, висмут. Черника, черная смородина, гранат тоже провоцируют потемнение цвета каловых масс.
Некоторые заболевания имеют особые симптомы, которые позволяют распознать причину кровотечения.
Аденокарцинома, рак ободочной, прямой кишки
Кровотечение слабое. У больного развивается анемия. Кал смешивается с кровью, слизью. Эти признаки свидетельствуют о наличии опухоли левых отделов толстого кишечника.
Болезнь Крона
Наблюдаются признаки колита. Осложнение возникает по причине поражения полого органа.
Неспецифический язвенный колит
Больной жалуется на постоянные позывы к дефекации. Кал имеет примеси слизи, крови, гноя.
Кровь алого цвета. Она выходит струйкой во время испражнения.
Трещина прямой кишки
Каловые массы имеют ярко-красный цвет. Возникают сильные болевые ощущения во время дефекации и после нее. Возникает спазм анального сфинктера.
Причины
Провоцирующими факторами возникновения кровотечений являются язва желудка, полипы, дивертикул Меккеля и воспалительные процессы пищеварительной системы. Кроме того, они возникают вследствие:
- Повторного возникновения язвенных поражений.
- После операции, во время которой было произведено удаление части желудка.
- Доброкачественные опухоли. К ним относятся липома, лейомиома.
- Злокачественные новообразования: аденокарцинома, рак прямой кишки.
- Множественные полипы, происходящие из слизистой прямой кишки.
Неязвенные патологии провоцируют истечение крови из кишечника. К ним относятся:
- Воспалительный процесс в наружных, внутренних геморроидальных узлах.
- Трещины в полом органе.
- Дивертикулы кишечника.
Кал с кровью обнаруживают при инфекционных поражениях органа. Острые кишечные инфекции по типу сальмонеллеза, брюшного тифа, дизентерийного энтероколита являются причинами кровопотери.
Кишечное кровотечение у ребенка
Кровопотеря из нижних отделов пищеварительной системы может быть у и детей в возрасте до 3 лет. Так проявляется врожденная патология новорожденных. Рассматриваемое явление происходит при наличии таких заболеваний:
- Заворот, непроходимость кишечника.
- Удвоение тонкой кишки.
- Язвенно-некротический энтероколит.
Симптомы осложнения проявляются в виде вздутия живота, постоянной отрыжки, срыгивания, рвоты и стула со слизью, который имеет зеленый оттенок, водянистую консистенцию.
Основные причины
В последние годы, несмотря на развитие медицины, частота желудочных кровотечений не уменьшается. При этом встречаемость главного провоцирующего фактора, а именно язвенного поражения, несколько сократилась, но все большую роль начинают играть другие причины, связанные с особенностями образа жизни и профессии пациентов, с наличием различных фоновых заболеваний и необходимостью регулярно принимать определенные группы лекарственных средств.
Нестероидные противовоспалительные средства негативно воздействуют на слизистую оболочку ЖКТ
Все причины желудочного кровотечения очень разнообразны и многочисленны, но их можно объединить в следующие группы:
Как диагностировать язву желудка
- формирование язвенных поражений слизистой оболочки и более глубоких слоев желудка, вызванное различными факторами («агрессия» соляной кислоты желудочного сока, разрыв или тромбоз кровеносных сосудов, воздействие острых или хронических стрессов, влияние лекарственных препаратов, особенно нестероидных противовоспалительных средств);
- новообразования злокачественные и доброкачественные (рак желудка с распадом опухоли, полипоз, сопровождающийся травмой или ишемией полипов);
- дивертикулез желудка, то есть наличие «выростов» на стенке желудка в его просвет (кровотечение возможно при травмировании или воспалении дивертикулов);
- синдром Меллори-Вейса, характеризующийся разрывом кровеносных сосудов слизистой оболочки верхней части желудка и пищевода, что и приводит к сильному кровотечению. Провоцирует же такое явление резкое повышение внутрибрюшного давления, к примеру, во время рвоты, сильного кашля, при ударе в живот;
- диафрагмальная грыжа, то есть выпячивание верхнего отдела желудка в грудную полость через несостоятельную диафрагму (повреждение кровеносных сосудов и дальнейшее кровотечение происходят в результате воздействия желудочного сока на нижнюю часть пищевода или формирования язвы);
- сосудистые патологии (варикозная болезнь, системные васкулиты, гипертоническая болезнь, атеросклероз);
- патологии крови, затрагивающие, прежде всего, показатели ее свертываемости (лейкозы, гемофилия, тромбоцитопении, геморрагические диатезы).
Следует отметить, что патологии сосудов или крови часто становятся последствиями очень многих заболеваний. Например, варикозная болезнь пищевода, достаточно часто приводящая к кровотечениям, может сформироваться при патологиях печени (опухоли, цирроз), при тромбозе или сдавливании воротной вены. Нередко кровоизлияние начинается при сердечно-сосудистых и эндокринных заболеваниях, сепсисе, хронической почечной недостаточности. Снижение свертываемости крови может быть наследственным или приобретенным, что приводит к кровотечениям в желудке даже в детском возрасте.
Падение артериального давления может свидетельствовать о значительной кровопотере
Первая помощь
Мероприятия, которые помогают остановить кровотечение, можно провести дома.
Алгоритм неотложной помощи:
- Больному обеспечивают правильное положение тела. Его укладывают на спину. Ноги приподнимают под углом 15˚.
- Не разрешают принимать пищу, пить.
- На область живота прикладывают лед. Он обеспечивает сужение сосудов, уменьшает кровоток. Процедуру проводят 15 минут. Делают 5-минутный перерыв. Манипуляцию повторяют.
- Пациенту дают таблетку Дицинона. Ее предварительно измельчают.
Инъекции Папаверина, Атропина делают в случае острого кровотечения.
Окна в помещении открывают для нормальной циркуляции свежего воздуха. Кишечник промывать запрещается. Освобождают дыхательные пути от крови, рвотных масс, слизи. Нашатырный спирт используют, если больной теряет сознание.
Доврачебная помощь поможет предотвратить нежелательные, опасные последствия.
Последствия и осложнения
Чем больше объем кровопотери, тем опаснее последствия. Острое кровотечение может привести к геморрагическому шоку и быстрой смерти. Потеря небольших объемов приводит к развитию стойкой анемии. Если вовремя не выявить причину, по которой возникло внутрикишечное кровоизлияние, можно запустить болезнь до той стадии, когда врачи будут бессильны.
Поэтому первое, что нужно делать при кровотечениях ЖКТ – обращаться к врачу. Внутренние кровотечения опасны тем, что сложно оценить масштаб потери крови и вероятность определенных осложнений.
Диагностика
Кровь в каловых массах, во время рвоты помогает в постановке диагноза. Программа диагностики включает в себя такие методы обследования, как:
- Общий, биохимический анализ крови.
- Исследование мочи.
- Коагулограмма.
- Фиброгастродуоденоскопия.
- Ректороманоскопия.
- Анализ кала на скрытую кровь.
- Ультразвуковое исследование брюшной полости.
- Мезентерикография, сцинтиграфия брыжеечных сосудов.
- Рентгенография.
Выбор тактики зависит от причины кровотечения. Лечение в домашних условиях не проводят. Как остановить кишечное кровотечение и провести адекватную терапию, знает специалист.
Кровоостанавливающие мероприятия проводят инструментальными методами. Они включают в себя:
- Клипирование.
- Лигирование.
- Хирургическое лечение.
Терапевтические мероприятия проводят с применением таких препаратов, как:
- Аминокапроновая кислота.
- Кровоостанавливающие препараты Фибриноген, Этамзилат.
- Реополиглюкин.
- Эритроцитарная масса.
- Замороженная плазма крови.
- Хлористый кальций.
- Витамин К.
- Лекарства, которые восстанавливают объем межклеточной жидкости.
Выбор специфического малоинвазивного лечения зависит от клинической картины:
- Коагулирование поврежденных сосудов с помощью эндоскопа используется при часто рецидивирующих кровоизлияниях.
- Лигирование сосудов, склерозирование применяется в случае травмирования варикозно-расширенных вен пищевода.
- Колоноскопический электрокоагулятор используют при тяжелых, продолжительных кровотечениях из нижних сегментов пищеварительной трубки.
При умеренных потеря крови главной целью терапии является устранение первопричины.
Кровотечение из толстой кишки, которое возникло на фоне осложненной дивертикулярной болезни, устраняют инфузией Вазопрессина. Осуществляют это с помощью катетера, который не убирают 48 часов, поскольку осложнение рецидивирует.
Некроз стенки кишечника, местный или разлитой перитонит требуют экстренной оперативной помощи. При этом проводится резекция пораженной части кишечника.
Геморроидальное поражение органа лечат склерозированием, перевязкой.
Если признаки кровотечения не прекращаются или усиливаются, больному проводят вскрытие брюшной полости. Оперативное вмешательство позволяет обнаружить источник кровотечения. Последующее лечение проводят согласно проведенному обследованию.
Классификация
Существует несколько разновидностей подобного симптома или осложнения, начиная от характера протекания и заканчивая возможными источниками. Таким образом, различают два вида течения желудочно-кишечных кровотечений:
- острое – делится на объёмные и малые. В первом случае наблюдается резкое появление характерных симптомов и значительное ухудшение состояния человека, которое может наступить даже через десять минут. Во второй ситуации симптоматика кровопотерь постепенно нарастает;
- хроническое – характеризуются проявлением анемии, которая носит повторяющийся характер и продолжается значительное время.
Помимо основных форм, различают также явное и скрытое, однократное и рецидивирующее кровоизлияние.
По месту локализации очага кровопотери, оно делится на:
- кровоизлияние из верхних отделов ЖКТ – появление расстройства возникает на фоне поражения пищевода, желудка или ДПК;
- кровотечение из нижних зон ЖКТ, к которым можно отнести такие органы, как тонкий и толстый кишечник, а также прямую кишку.
Степени тяжести ЖКК
Классификация желудочно-кишечных кровотечений по тяжести их протекания:
- лёгкой степени – человек находится в сознании, показатели давления и пульса незначительно отклоняются от нормы, кровь начинает сгущаться, однако состав её не меняется;
- среднетяжёлой степени – отличается более ярким проявлением симптоматики, снижением АД и учащением пульса, свёртываемость крови не нарушается;
- тяжёлой степени – характеризуется тяжёлым состоянием больного, значительным понижением артериального давления и возрастанием ЧСС;
- коматозное состояние – наблюдается при значительных кровопотерях, которые могут достигать трёх литров крови.
Рецепты народной медицины
Народные средства включают использование кровоостанавливающих трав. Рецепты:
- Калина обыкновенная. 4 ч. ложки коры растения измельчить, залить 250 мг воды. Смесь поставить на огонь, кипятить полчаса. Отвар настоять. Его необходимо пить по 10 г трижды в день, перед приемом пищи.
- Тысячелистник. Растение показано при кровопотере любой этиологии. 2 ч. ложки сухого растения заливают кипятком. Настой принимают 4 раза в день.
- Кровохлебка. Корень растения заливают водой. Смесь кипятят на малом огне в течение 30 минут. Настаивают 2 часа. Столовую ложку отвара принимают 5 раз в день.
- Горец. Растение заваривают стаканом кипятка. Настой выпивают 4 раза в день перед едой.
- Герань. 20 г растения добавляют в 1 л воды. Кипятят 20 минут.
- Стебли огурца. Растение полезно принимать при кровотечении из кишечника.
- Бессмертник розовый. Столовую ложку растения настаивают 1 час в 250 мл кипятка. Выпивают по 1 ст. ложке каждые 2 часа.
Признаки ЖКК
Неотложная помощь при желудочном кровотечении должна быть оказана сразу после распознавания первых симптомов. Помимо специфических признаков, которые проявляются у разных болезней, существуют общие проявления.
У пациента проявляется:
Начинается густая рвота кофейного оттенка.
- слабость, кожные покровы бледнеют;
- по телу идёт озноб, выступает холодный пот;
- частота пульса и показания артериального давления снижаются;
- больной становится заторможенным, может потерять сознание;
- при язвенных нарушениях начинается густая рвота кофейного оттенка;
- цвет стула становится интенсивно тёмным, появляется кровь в кале.
С нарастанием интенсивности кровоизлияния симптомы становятся выраженными, поэтому первую помощь при желудочном кровотечении необходимо оказывать быстро. Гибель пациента может наступить за несколько минут. Для спасения больного требуется своевременная диагностика и лечение кровотечения.
Реабилитация
Кишечное кровотечение требует соблюдения голодной диеты от 1 до 3 дней. Питательные вещества, глюкозу и белковые препараты поставляют в организм при помощи капельницы.
В рацион больного вводят яйца в сыром виде, молоко, фруктовое желе. К концу недели пациент питается вареными яйцами, протертыми кашами, суфле из мяса, киселем. Все блюда должны быть холодными.
Восстановление кишечника требует длительного времени для заживления язв, рубцов. Правильное питание соблюдается в течение 6 месяцев. Физические нагрузки запрещены.
Острые кровотечения всегда представляют опасность для жизни человека, поскольку от первых проявлений до принятия срочных мер, хирургического вмешательства проходит много времени.
Острый геморрагический приступ в трети случаев заканчивается смертельным исходом. Это случается вследствие большой кровопотери, несвоевременного обращения к специалистам. Кровотечение не всегда удается остановить. Кроме того, имеется большой риск рецидива.
Разновидности ЖКК
Прежде чем лечить кровоизлияние, важно узнать классификацию желудочно-кишечных кровотечений. Учитывая отдел пищеварительной системы, который служит источником, различают кровотечение из верхних отделов желудочно-кишечного тракта (дуоденальное, пищеводное, желудочное), а также из нижних отделов (толстокишечное и тонкокишечное, геморроидальное).
При желудочно-кишечных кровотечениях классификация учитывает язвенную, неязвенную природу. Различают острое и хроническое ЖКК. По выраженности состояние может быть скрытым или явным. Что касается численности эпизодов, различают рецидивирующее, однократное ЖКК.
Желудочно-кишечные кровотечения неязвенной этиологии возникают при:
- эрозии слизистой желудка, геморрое;
- трещинах анальных и колите бактериальном;
- диафрагмальной грыже, синдроме Меллори-Вейса;
- злокачественных, доброкачественных опухолях ЖКТ (саркома, рак, липома и полипы);
- наличии паразитов, инфекций.
Учитывая тяжесть потери крови, имеется 3 степени ЖКК. Для легкой степени характерно ЧСС – 80, систолическое АД – не ниже 110, удовлетворительное состояние и наличие сознания, головокружение, диурез в норме. Показатели средней степени острого желудочно-кишечного кровотечения: ЧСС – 100 ударов в минуту, систолическое АД – 100-110 миллиметров рт. ст., сохраняется сознание и бледность кожи, холодный пот, снижается диурез. При подобных признаках необходимо вызывать врачей скорой помощи.
Желудочно-кишечное кровотечение тяжелой степени проявляется следующим образом: ЧСС – более 100 ударов, артериальное давление систолическое – менее 100, адинамия и заторможенность, анурия либо олигурия. Значительно меняется состав крови.
Желудочное и кишечное кровотечение — симптомы и первая помощь
Когда возникает желудочное кровотечение, признаки его распознать довольно легко. Главное в этой ситуации – адекватно принимать решения и грамотно оказать первую помощь, поскольку при обильной кровопотере дорога каждая минута.
В этом случае не стоит сложа руки дожидаться приезда медиков: необходимо попытаться остановить или хотя бы уменьшить интенсивность кровопотери. Даже если кровотечение в желудке не сильное, нужно также предоставить человеку минимальную помощь и обратиться к врачу.
Это состояние возникает довольно часто, особенно у пациентов с хроническими заболеваниями желудка и кишечника. Согласно медицинской статистике, 8-9% пациентов хирургических отделений, которые поступают по «скорой», имеют такой диагноз.
Более половины случаев приходится на внутреннее кровотечение желудка, на втором месте – 12-перстная кишка. Примерно 10% приходится на кровотечения из прямой кишки. В среднем отделе кишечника потеря крови возникает редко.
Лечение
Острое кровоизлияние или обострение хронического может произойти в любом месте в самый неожиданный момент, отчего необходимо знать правила экстренной помощи пострадавшему. Первая помощь при желудочно-кишечном кровотечении включает в себя:
- обеспечение человеку горизонтального положения так, чтобы нижние конечности находились выше остальной части тела;
- прикладывание к области предполагаемого источника холодного компресса. Такая процедура должна продолжаться не более двадцати минут, после чего делают небольшой перерыв и снова прикладывают холод;
- приём внутрь лекарственных препаратов – только в случае крайней необходимости;
- исключение употребления пищи и жидкости;
- полный запрет на промывание желудка и осуществление очистительной клизмы.
Лечение желудочно-кишечного кровотечения в условиях медицинского учреждения состоит из:
- внутривенных инъекций кровезамещающих препаратов – для нормализации объёмов крови;
- переливание донорской крови – в случаях массивных кровоизлияний;
- введение кровоостанавливающих медикаментов.
В случаях неэффективности медикаментозной терапии могут понадобиться эндоскопические хирургические вмешательства, которые направлены на:
- лигирование и склерозирование повреждённых сосудов;
- электрокоагуляцию;
- обкалывание кровоточащих сосудов.
Нередко прибегают к открытой операции по купированию кровоизлияний.
Как и почему возникает желудочно-кишечное кровотечение?
Существует три основных механизма развития такого состояния:
- Повреждение кровеносного сосуда в слизистой желудка или кишечника. Основные причины – механическое или химическое повреждение, воспалительный процесс, язвенная болезнь, чрезмерное растяжение стенок желудка.
- Снижение свертываемости крови.
- Просачивание крови сквозь стенки сосудов.
Всего причин, которые могут вызвать желудочное кровотечение, более двух сотен. И хоть большинство случаев связаны и наличие патологий верхних отделов пищеварительного тракта, привести к такому состоянию могут и другие заболевания.
- Непосредственно язвенная болезнь пищевода, желудка или 12-перстной кишки, вызванная бактерией хеликобактер пилори или возникшая как осложнение гастрита или дуоденита.
- Язва на фоне хронического стресса.
- Разрушение слизистой оболочки в результате приема некоторых медикаментов (гормоны, нестероидные противовоспалительные, салицилаты и пр.)
- Эрозивный гастрит.
- Спровоцированные нарушениями в работе эндокринной системы.
- Опухоли (доброкачественные и злокачественные).
- Варикозное расширение вен в области желудка и кишечника, которое часто возникает в связке с заболеваниями печени.
- Анальные трещины.
- Геморрой.
- Дивертикулиты.
- Заболевания печени и желчного пузыря.
Системная красная волчанка.
Гипертоническая болезнь – острое состояние криза.
Также привести к развитию такой патологии могут туберкулезное или сифилитическое поражение желудка, ожоги, ишемия слизистой желудка – но эти случаи единичны.
Повышенная склонность и большой риск существует у лиц, которые злоупотребляют алкоголем: за счет изменения в сосудах органов пищеварения.
Также к факторам риска относятся:
- Авитаминозы, особенно нехватка витамина К может вызвать слабое кровотечение.
- Шоковое состояние.
- Заражение крови.
- Пожилой возраст и наличие большого количества хронических заболеваний.
- Грыжа пищевода.
- Черепно-мозговая травма.
- Пониженное артериальное давление в сочетании с тахикардией.
Обычно желудочные и кишечные кровотечения возникают при наличии нескольких факторов из приведенного в таблице списка.
Этиология явления
Наиболее часто причины желудочные кровотечения связаны с развитием язвенной болезни в самом органе или двенадцатиперстной кишке. Они фиксируются практически у каждого пятого больного человека с такой патологией. В этом случае происходит непосредственное повреждение кровеносных сосудов желудочным соком или развиваются осложнения в виде формирования тромба, приводящего к разрыву сосуда.
Рассматриваемую проблему могут вызывать и причины, не связанные с язвенной болезнью:
- эрозии слизистой оболочки желудка;
- язвы, провоцируемые при травмами, ожогами, хирургическим вмешательством (так называемые, стресс-язвы);
- язвы, обусловленные продолжительным курсом лечения с применением сильнодействующих лекарственных препаратов;
- синдром Меллори-Вейсса, т. е. повреждение слизистой оболочки при интенсивной рвоте;
- язвенный колит;
- опухолевые образования, полипы;
- дивертикул желудка, вызванный выпячиванием стенки желудка;
- диафрагмальная грыжа, связанная с выпячиванием части желудка в брюшную полость.
Фиксируются также причины, обусловленные нарушением структуры кровеносных сосудов:
- формирование атеросклеротических бляшек в сосудистых стенках;
- сосудистые аневризмы;
- венозное расширение при гипертензии портального типа из-за дисфункции печени;
- заболевания соединительной ткани: ревматизм, красная волчанка;
- васкулиты системного характера: узелковый периартериит, пурпура Щенляйна-Геноха.
Иногда причиной кровотечения является нарушение свертываемости крови. К основным патологиям этого типа можно отнести тромбоцитопению и гемофилию. Кроме того, кровопотеря может обуславливаться механическим травмированием при попадании в желудок твердого тела, а также инфекционными поражениями — сальмонеллез, дизентерия и т. п.
Виды внутреннего кровотечение пищеварительной системы
Внутрижелудочное кровотечение может возникнуть однократно и более не тревожить человека, или же время от времени повторяться. Во втором случае можно говорить о рецидивирующем состоянии. В этом случае пациенту нужно тщательное обследование, которое поможет выявить весь комплекс причин, которые каждый раз приводят к потере крови.
Острое развивается внезапно и стремительно, приводит к потере больших объемов крови и резкому ухудшению общего состояния. Человеку требуется неотложная медицинская помощь, поскольку есть риск потери большого объема крови. Признаком является рвота алой кровью, спутанность, снижение артериального давления (верхний показатель ниже 100) и потеря сознания.
Хроническое может длиться несколько дней и даже недель. Для пациента часто проходит незаметно, но со временем развивается железодефицитная анемия. Не стоит надеяться, что через время это состояние пройдет само по себе: обследование и медпомощь необходимы, чтобы стабилизировать состояние.
В зависимости от объема кровопотери оно бывает:
- Легкое – практически не проявляется. Человек может заметить незначительное количество крови в кале или рвотных массах. Обычно поражаются мелкие сосуды и потеря крови незначительна.
- Среднее легких головокружением и незначительным снижением артериального давления.
- Тяжелое, при котором человек может потерять сознание, не реагировать на окружение.
Больному кишечным кровотечением необходимо обеспечить покой и консультацию врача. Чем тяжелее состояние, тем быстрее нужна помощь медиков. Если самочувствие удовлетворительное, обратиться к терапевту или гастроэнтерологу все равно необходимо.
Разновидности патологии
В зависимости от этиологического механизма разлиют 2 основных типа желудочного кровотечения: язвенные (возникающие при язве желудка) и неязвенные. По характеру течения патологии выделяются острая и хроническая форма. В первом случае внутреннее кровотечение развивается очень быстро с интенсивными кровопотерями, что требует срочных медицинских мер. Хроническая клиника характеризуется длительным протеканием с небольшими постоянными просачиваниями крови в желудочный просвет.
С учетом выраженности явления выделяются 2 разновидности: явное и скрытое кровотечение. При первом варианте все признаки желудочного кровотечения интенсивны и легко обнаруживаются. Скрытое течение характерно для хронического процесса, при этом определение болезни затрудняется отсутствием выраженных симптомов, а о наличии патологии, как правило, указывают лишь косвенные признаки, в частности бледность человека. По тяжести проявления выделяются следующие степени: легкая, средняя и тяжелая.
Клиника кишечного кровотечения зависит и от локализации источника кровоизлияния. Выделяются следующие основные варианты:
- Кровотечения в верхней части ЖКТ: пищеводные, желудочные, дуоденальные.
- Кровотечения в нижних отделах: тонкая, толстоя и прямая кишка.
Симптомы кровотечения желудка и кишечника
Пациент может не заметить никаких признаков, если поражение не масштабное.
На более поздних стадиях и при серьезных заболеваниях могут возникать:
- Головокружение.
- Бледность.
- Озноб, липкий пот.
- Слабость, усталость.
- Темный цвет кала – практически черный. Кровь в кишечнике успевает частично перевариться, поэтому принимает черный цвет. Если повреждены сосуды прямой кишки, кал с кровью не смешивается.
- Тошнота.
- Рвота – алой кровью при большой и быстрой кровопотере или при поражении пищевода. При медленном, но объемном рвота напоминает кофейную гущу – кровь сворачивается под воздействием желудочного сока.
- Уменьшение частоты пульса.
- Шум в ушах, потемнение в глазах.
Боль не обязательно сопровождает это состояние. Прободение язвы обычно сопровождается острыми ощущениями. Если кровотечение возникает при повреждении язвой сосуда или она кровоточит периодически, при этом не прорывается стенка желудка, боль наоборот стихает.
Симптоматические проявления
Выделяется несколько групп признаков наличия кровотечений в желудке. При любых внутренних кровотечениях в человеческом организме развиваются симптомы общего характера:
- бледность кожи;
- общая слабость и апатия;
- холодное потоотделение;
- артериальная гипотония;
- появление учащенного, но ослабленного пульса;
- головокружение;
- шум в ушах;
- спутанность сознания и заторможенность.
При интенсивных кровопотерях человек может потерять сознание.
К патогномоническим признакам рассматриваемого явления можно отнести рвоту и дефекацию с кровью. Определить кровотечение можно по характерному виду рвотной массы: она напоминает «кофейную гущу». В этом случае выделяется кровь, на которую в желудке воздействовала кислота. В то же время, при кровотечениях из пищевода или сильном повреждении желудочных артерий возможен выход с рвотной массой алой, неизмененной крови. Кровяные примеси в кале придают ему вид дегтеобразного вещества.
Тяжесть состояния больного человека при желудочном кровотечении оценивается по 3-м степеням:
- Легкая степень определяется при удовлетворительном общем состоянии больного. Возможно небольшое головокружение, пульс — до 76–80 ударов в минуту, давление — не ниже 112 мм рт.ст.
- Средняя степень устанавливается при наличии выраженной бледности кожного покрова с холодным потоотделением. Пульс может возрасти до 95–98 ударов, а давление опуститься до 98–100 мм рт.ст.
- Тяжелая степень требует оказания экстренной помощи. Она характеризуется таким признаком, как явная заторможенность. Пульс превышает 102 удара, а давление становится ниже 98 мм рт.ст.
Если лечение не проводится или осуществляется неправильно, то патология прогрессирует быстро.
Почему идет кровь из желудка
Кровотечение в кишечнике, желудке или других органах пищеварения может развиться по следующим причинам:
- механическое повреждение желудка при попадании инородного тела;
- травмы живота;
- ожог слизистой ЖКТ;
- воспаление слизистой оболочки и рефлюксная болезнь пищевода;
- эрозивный гастрит;
- язвенная болезнь желудка и 12-перстной кишки;
- неспецифическое язвенное и бактериальное воспаление толстого кишечника;
- болезнь Крона;
- эндокринные и ферментативные нарушения (дисфункция паращитовидных желез, гастринома);
- длительный прием НПВС (особенно соединений салициловой кислоты), глюкокортикоидов, Бутадиона и других лекарств, нарушения правил употребления медикаментов;
- осложнения операций на желудочно-кишечном тракте;
- повреждение слизистой в месте стыка пищевода и желудка при частой и интенсивной рвоте (синдром Маллори-Вейса);
- доброкачественные и злокачественные неоплазии пищеварительного тракта;
- выпячивание стенок органов ЖКТ (дивертикулез);
- туберкулез и другие хронические воспалительные заболевания кишечника;
- кишечные инфекции бактериального и паразитарного генеза (дизентерия, гельминтоз и др.);
- заворот кишок;
- повреждение геморроидальных узлов и полипов кишечника при прохождении кала;
- анальная трещина;
- аортокишечный свищ;
- болезнь Гиршпрунга и другие патологии, приводящие к острой непроходимости каловых масс;
- тромбоз воротной и печеночных вен;
- сдавливание воротной вены или связанных с ней крупных сосудов новообразованиями или крупными рубцами;
- тяжелые патологии печени (цирротическое поражение, хронический гепатит);
- варикоз пищеводных и желудочных вен;
- атеросклероз сосудов ЖКТ;
- болезни аутоиммунного и воспалительного генеза, поражающие кровеносные сосуды (системная красная волчанка, склеродермия, геморрагический васкулит, узелковый периартериит и др.);
- врожденные сосудистые аномалии (болезнь Рандю-Ослера-Вебера);
- атеросклероз и аневризмы артерий пищеварительного тракта;
- закупорка сосудов кишечной брыжейки;
- врожденные (гемофилия) и приобретенные нарушения свертывающей системы крови (острый дефицит витаминов С и К, гипопротромбинемия и др.);
- геморрагические диатезы (тромбоцитопеническая пурпура, лучевая тромбоцитопения, хронические и острые лейкозы);
- ДВС-синдром;
- апластическая анемия и другие патологии кроветворной системы;
- сердечно-сосудистые заболевания (воспаление клапанной системы сердца и сердечной сумки, недостаточность функции сердца, артериальная гипертензия и др.).
Этиология
В настоящее время существует широкий спектр предрасполагающих факторов, обуславливающих появление такого серьёзного осложнения.
Кровотечения, возникшие на фоне поражения органов ЖКТ, зачастую обуславливаются следующими недугами:
- язвой ДПК или желудка;
- злокачественными или доброкачественными опухолями;
- грыжей диафрагмы;
- хронической формой эзофагита;
- ГЭРБ;
- язвенным колитом;
- патологическим влиянием гельминтов, паразитов и других болезнетворных бактерий;
- геморроем;
- образованием трещин в анальной области;
- болезнью Крона;
- синдромом Мэллори-Вейса.
Синдром Мэллори-Вейса
Кровоизлияния пищеварительного тракта, связанные с нарушением целостности сосудов, нередко вызваны:
- варикозно расширенными венами органов ЖКТ, в частности желудка или пищевода;
- системной красной волчанкой;
- атеросклерозом;
- формированием бляшек атеросклеротической природы;
- склеродермией;
- аневризмой или расширением сосуда, что сопровождается истончением его стенки;
- узелковым периартериитом;
- ревматизмом;
- дивертикулами ЖКТ;
- септическим эндокардитом.
Нередко кровоизлияния в ЖКТ становятся следствием недугов крови, например:
- лейкоза любой формы протекания;
- недостатка тромбоцитов, которые отвечают за свертывание крови;
- гемофилии — является генетической патологией, на фоне которой происходит нарушение процесса свертываемости крови;
- геморрагического диатеза и других недугов.
Кровотечения в ЖКТ на фоне протекания портальной гипертензии зачастую возникают при:
- хроническом гепатите;
- поражении печени циррозом;
- сдавливании воротной вены новообразованиями или рубцами;
- образовании тромба в венах печени.
Помимо этого, стоит выделить другие причины желудочно-кишечного кровотечения:
- широкий спектр травм и ранений органов брюшной полости;
- проникновение постороннего предмета в ЖКТ;
- бесконтрольный приём некоторых групп лекарственных препаратов, например, глюкокортикоидных гормонов или нестероидных противовоспалительных медикаментов;
- влияние стресса или нервных перенапряжений на протяжении длительного времени;
- черепно-мозговые травмы;
- хирургическое вмешательство на органах пищеварительной системы;
- ЖКБ;
- артериальная гипертензия.
Желудочно-кишечные кровотечения у детей обуславливаются следующими факторами:
- геморрагической болезнью новорождённых – наиболее частая причина появления подобного расстройства у малышей до года;
- заворотом кишок – зачастую вызывает кровоизлияния ЖКТ у детей от одного до трёх лет;
- полипозом толстой кишки – объясняет появление такого признака у детей дошкольного возраста.
Для детей старшей возрастной группы характерны аналогичные этиологические факторы, присущие взрослым.
Кишечное кровотечение
Кровотечение в кишечнике обусловлено выделением крови из пищеварительного тракта. Такой недуг возникает из-за патологических процессов органов ЖКТ или механических повреждений. Если на подобный симптом не обратить внимания, то возникнет серьезная опасность для жизни человека.
Поскольку внутреннее кровотечение случается из-за повреждения сосуда или капилляра, то интенсивность будет зависеть от его диаметра.
Подобный недуг подразделяют на 2 типа:
Скрытыми называют те кровотечения, которые возникают при повреждении капиллярных стенок. Чаще всего они случаются по причине снижения гемоглобина в крови, из-за чего и происходит развитие анемии.
Явные кровотечения – это внезапно случившаяся патология, которая провоцирует резкую потерю большого количества крови. Пациенту с таким диагнозом нужна срочная медицинская помощь.
Кровотечение кишечника вызывают язвенные поражения органов ЖКТ, к этой категории относятся:
- вторично появившиеся язвы, после хирургического вмешательства по удалению фрагмента желудка;
- язвенный колит неспецифического типа;
- скопление большого количества язв в полости толстого и тонкого кишечника.
Иногда подобное явление происходит по причине образования полипов в толстой кишке. Кровь выделяется в результате повреждения образований каловыми массами.
Кроме того, недуг провоцируют и другие отклонения:
- геморрой в хронической форме;
- онкологические заболевания;
- повреждение вен пищевода, в результате чего возникает кровотечение;
- туберкулез;
- диафрагмальная грыжа.
А также кровотечение случается из-за отравления тяжелыми металлами или какими-либо химическими компонентами. Кровь выделяется из-за ожога слизистой оболочки.
В редких случаях к подобному явлению приводят травмы психогенного характера. Появлению кровотечения из кишечника иногда предшествуют удары в область живота.
Выделяют следующие симптомы кишечного кровотечения:
- общая слабость;
- сильное чувство жажды;
- кратковременная потеря сознания;
- головокружение;
- резкое снижение артериального давления;
- чрезмерное выделение пота;
- повышенное сердцебиение;
- затрудненное дыхание;
- судорожные приступы, вызывающие рвоту;
- иногда при кровотечении из кишки бывает дегтеобразный стул.
Диагностировать недуг при обильном кровотечении несложно. У некоторых пациентов подобное состояние вызывает расстройство неврологического характера, появляется страх или внезапная эйфория.
А также у пациентов отмечается снижение уровня гемоглобина в крови. Причем такой показатель возникает не сразу, а лишь на 2 — 3 день после кровотечения. В этот период необходимо тщательно следить за изменением артериального давления. Важность в этом вопросе представляет установление причины патологических изменений.
Язвенное поражение органов ЖКТ характеризуется следующими признаками:
- боли возникают периодически;
- наблюдается пониженная температура тела;
- выделение крови с каловыми массами – это основной признак язвы скрытой формы.
При онкологическом заболевании желудка может наблюдаться рвота с примесями крови. В этом случае пациент быстро теряет массу тела.
Другие отклонения по части гастроэнтерологии также вызывают симптомы:
- изжога, отрыжка, неприятный запах полости рта;
- тошнота, рвота;
- болевые ощущения в области локализации воспаления;
- потеря аппетита;
- понос с частичками непереваренных продуктов;
- водянистые каловые массы;
- обезвоживание организма.
Если возникает обильное кровотечение из прямой кишки, то возможно произошло расширение вен в кишечном тракте. Подобное состояние вызывают трещины, которые появляются из-за постоянных запоров или присутствия инородного предмета в кишке. В ряде случаев недуг встречался у людей после радиационного поражения организма.
Если имеются патологии печени, то недуг возникает наряду с изменением цвета кожных покровов. Чаще всего лицо пациента приобретает желтушный оттенок, а также возникают неприятные ощущения в области правого подреберья.
Иногда причиной подобных нарушений становятся венерические заболевания, а в частности, сифилис.
При подобной патологии наблюдают такие симптомы:
- непроходимость кишечника;
- газообразование;
- периодические запоры и диарея;
- в процессе дефекации возникают неприятные ощущения;
- нарушения работы органов мочеполовой системы.
Если своевременно не оказать помощь пациенту, то тяжелых последствий для здоровья пациента не избежать. Обильное кровотечение иногда становится причиной смерти больного.
Симптомы
В зависимости от скорости потери крови, кровотечения принято делить на явные и скрытые, определение вторых возможно только во время анализа кала на скрытую кровь. Явные острые проявляются кровавой рвотой и меленой, а скрытые геморрагии вызывают проявления анемии. Ранними признаками кишечного кровоизлияния считаются слабость, головокружение, обмороки, сердцебиение, что связано с возникновением анемии.
Если геморрагия сильная, то может возникнуть кровавая рвота (из-за переполнения желудка кровью) или мелена (черный полужидкий стул с неприятным запахом, который образуется из крови и кишечного содержимого). При небольшой кровопотери кровавой рвоты не будет, поскольку кровь успевает эвакуироваться из желудка в кишечный тракт.
В рвотных массах появляется кровь, в случае если кровоточащая язва находится в двенадцатиперстной кишке и происходит заброс дуоденального содержимого в желудок. Многократная рвота и мелена возникает при массивном кровотечении. Если рвота частая, то это говорит о продолжающемся кровотечении в высоких отделах ЖКТ, а если промежутки между позывами длительные, то, скорее всего, кровотечение возобновляется.
Если же кровотечение не массивное или хроническое, то мелена и рвота могут возникнуть только через несколько дней после начала выделения крови из стенки слизистой. Кишечное кровотечение чаще проявляется не рвотой, а наличием крови в стуле. Его также можно определить во время пальцевого ректального обследования, причем, чем краснее кровь, тем ближе к анальному отверстию местонахождение повреждения.
Если кровопотеря более 100 мл, то, на фоне ускоренного пассажа каловых масс, стул будет содержать жидкую кровь темного цвета, а если кишечное содержимое продвигалось более 6 часов, то появляется дегтеобразный стул (мелена). Определить силу излияния можно по консистенции каловых масс. При поражении тонкой кишки кал жидкий, черный, зловонный.
Если кровотечение открылось выше ректосигмоидного отдела толстой кишки, то кровь успевает перемешиваться с каловыми массами. При выделении крови в неизменном виде и несмешанной с калом подозревают геморроидальное кровотечение или поражение перианальной области.
Наиболее частая причина кишечного кровотечения – дивертикулез кишечника
Часто перед острым кровотечением больные говорят об усилении боли в эпигастральной области, а, как только язва начинает кровоточить, боль становится менее интенсивной или исчезает вовсе. Это объясняется тем, что кровь разбавляет соляную кислоту, содержащуюся в желудке. Кожа при желудочно-кишечном кровотечении становится бледной, цианотичной, холодной, влажной. Пульс учащен, а АД (артериальное давление) в норме или понижено.
Кишечное кровотечение редко бывает острым, в большинстве случаев больные говорят только о появлении крови в стуле. Если крови изливается много, то она раздражает стенки кишки и приводит к ускорению пассажа каловых масс по пищеварительной трубке. Отсюда жидкий, черный, зловонный стул.
Острая кровопотеря (больше 0,5 литра крови) приводит к появлению следующих симптомов:
Как сдать анализ кала на скрытую кровь?
- слабости;
- головокружению;
- шуму и звону в ушах;
- тахикардии;
- одышке;
- потемнению в глазах;
- боли в сердце;
- бледности;
- сильному потоотделению;
- сонливости;
- конечности холодеют;
- спутанному сознанию;
- слабому пульсу;
- низкому АД.
У молодых больных чаще бывают кровотечения из язв двенадцатиперстной кишки, а у больных после 40 лет чаще патология локализуется в желудке.
Признаки хронической геморрагии:
- бледность кожи и слизистой;
- глоссит, стоматит;
- снижение работоспособности;
- головокружение;
- анемия;
- редко бывает дегтеобразный стул.
Воспалительные патологии кишечника вызывают боль внизу живота, диарею, тенезмы (болезненные ложные позывы к дефекации). Кровь обычно смешана со стулом, поскольку источник находится выше ректосигмоидального отдела. Воспаление толстой кишки, которое спровоцировано бактериальной инфекцией, также может вызывать кровавую диарею, но кровопотеря несущественна.
Брюшной тиф, например, проявляется кишечным кровотечением, лихорадкой, нарастающей интоксикацией, высыпаниями, которые бледнеют при надавливании, кашлем. Диагноз подтверждается сигмоскопией с биопсией и анализом кала. При ишемии толстой кишки появляется коликообразная боль в животе, чаще с его левой стороны. Кровавая диарея наблюдается в течение суток.
Кровопотеря, как правило, минимальная, но может быть и массивной. Диагноз устанавливается после рентгенологического исследования и колоноскопии с биопсией. Если геморрагия возникла на фоне длительно протекающего субфебрилитета, потери веса, хронической диареи и симптомов интоксикации, то можно предположить туберкулез кишечника. Если излияние крови в кишечник сочетается с системными поражениями кожи, суставов, глаз и прочих органов, то велика вероятность неспецифического колита.
Диагностика
Проводят следующие диагностические мероприятия:
- общий и биохимический анализ крови;
- анализ мочи;
- исследование каловых масс;
- УЗИ органов брюшной полости.
При осложненном течении недуга возникает необходимость срочного хирургического вмешательства. Перед процедурой проводят рентгеноскопию. При помощи такого метода можно определить тип операции. Стоит отметить, что язвенное поражение редко встречается у людей до 20-летнего возраста.
После диагностики, дальнейшая методика лечения включает применение следующих способов:
- консервативная терапия;
- оперативное вмешательство.
Выявление источника кровотечения предполагает проведение гастрофиброскопии. Такое исследование является более точным, при помощи специального зонда, врач имеет возможность рассмотреть состояние органов изнутри. Однако эта процедура осуществляется после полного промывания желудка или до приема пищи.
При установлении источника кровотечения важность представляют симптомы. Если наблюдается рвота с кровью, то причиной является патология желудка, но когда возникает стул с примесями крови, имеются явные нарушения в работе кишечника.
Диагностика и лечение кровотечений ЖКТ
Наиболее информативным методом диагностики при желудочно-кишечных кровотечениях является эндоскопическая гастро— и колоноскопия. В ходе этих процедур врачи могут обнаружить источник кровотечения и сразу же провести лечебные манипуляции, например, прижигание поврежденного сосуда. При хронических кровотечениях из желудка или кишечника больным показана контрастная рентгенография, ангиография и компьютерная томография пищеварительного тракта.
Для обнаружения скрытой крови в кале применяются специальные иммунохимические тесты. В европейских странах и США всем пожилым людям рекомендуют ежегодно проходить такие тесты. Это дает возможность выявить не только хронические кровотечения, но и заподозрить опухоли желудочно-кишечного тракта, которые могут начать кровить даже при небольших размерах (до появления кишечной непроходимости).
Для оценки тяжести кровотечения больным обязательно проводят общий анализ крови, биохимическое исследование и коагулограмму. Если кровопотеря серьезная, будут сдвиги со стороны всех этих анализов.
Тактика лечения больных с кровотечениями ЖКТ определяется локализацией и причинами появления данного синдрома. В большинстве случаев врачам удается обойтись консервативными методами, но не исключается и хирургическое вмешательство. Операции проводятся планово, если позволяет состояние пациента, и экстренно, когда медлить нельзя.
Общие рекомендации для больных с кровотечениями ЖКТ при умеренных кровопотерях следующие:
- Постельный режим.
- До остановки кровотечения голод, а потом строгая диета, максимально щадящая пищеварительный тракт.
- Инъекции и прием внутрь кровеостанавливающих препаратов.
После купирования кровотечения пациенту проводят лечение основного заболевания и анемии, которая практически всегда развивается после кровопотери. Назначаются препараты железа инъекционно, а в последующем – внутрь в виде таблеток.
При массивных кровопотерях больных госпитализируют в реанимационное отделение. Здесь медикам приходится решать несколько задач: останавливать кровотечение и устранять его последствия – вливать кровезамещающие препараты и эритроцитарную массу для восстановления объема циркулирующей в теле крови, вводить белковые растворы и т.д.
Особенности оказания помощи детям
Основой особенностью ЖКК у детей и подростков, является специфическая этиология кровотечения ЖКТ, которое обычно вызывается патологиями в развитии органов – язвенные процессы диагностируются лишь у каждого десятого ребенка. Также, частая причина желудочного кровотечения в возрасте от 3 до 10 лет – это клиническое осложнение портальной гипертензии.
Больному ребенку с подозрением на ЖКК необходимо срочно вызвать бригаду медиков, сообщив по телефону о возможном наличии желудочно-кишечного кровотечения.
Основа неотложной помощи при желудочно-кишечном кровотечении у детей до приезда врачебных специалистов – лед и покой, мониторинг жизненных показателей и запрет на употребление воды с пищей. В экстренных случаях и ярко выраженной симптоматике ЖКК необходимо ввести ребенку глюконат кальция (10-ти процентный раствор) и 2 кубика Викасола внутривенно. В качестве дополнения – 2 таблетки Дицинона в сухом виде без употребления воды, а также сделать внутривенную капельницу на основе аминокапроновой кислоты (или аналогичного системного гемостатика, если есть такая возможность) в охлажденном виде.
Соблюдение диеты
Пациенту следует соблюдать индивидуально подобранную диету, чтобы кровоизлияние не повторилось, помочь организму восстановиться после перенесенного стресса и кровопотери. Первые 9 дней после операции пациент должен следовать следующему плану питания:
- 1-й день: абсолютный голод. Запрет на употребление пищевых продуктов и жидкостей.
- 2-й день: разрешен прием жидкости в количестве половины стакана в день. Прием жидкости должен осуществляться чайной ложкой.
- 3-й день: допустим прием 500 мл бульона/воды/чая.
- 4-й день: допустим прием 4-х стаканов жидкости в день. Разрешены супы, кисель и простокваша.
- 5-й день: неограниченный прием жидкостей. Допустимо делать жидкий суп, творог, манную кашу для пациента.
- 6-7-й дни: в рацион вводится вареное мясо.
- 8-9-й дни: переход на правильное питание.
В период восстановления и чтобы не было повтора кровотечения потребуется соблюдать диету
Базовые правила дальнейшей диеты:
- Соблюдайте температурный режим при каждом приеме пищи. Запрещено употреблять чрезмерно горячую либо холодную еду, она должна быть комнатной температуры.
- Потреблять большое количество жидкости.
- Дробное питание. Прием пищи должен быть небольшим и повторяться через каждые 2-3 часа (по требованию). В течении дня пациенту следует употребить от 4-х до 6-ти порций.
- Употреблять витаминные комплексы и биологические добавки для скорейшего восстановления организма.
- Отказаться от употребления сладких напитков и пищи с большим количеством сахара. Можете делать соки или выпечку с заменителем сахара (стевия) в домашних условиях.
- Отказаться от употребления жирной, углеводной, копченой, маринованной пищи.
- Ограничить употребление алкогольных напитков и табачных изделий.
Где локализуется очаг?
Длина толстого кишечника у взрослых людей равна приблизительно 150 см. Кровотечение способно появляться в разных отделах всасывающего органа. Брыжеечные артерии качественно выполняют кровоснабжение. Отведение крови выполняется по венам брыжеечного вида. Варикозное поражение приводит к медленным и затяжным кровотечениям в полости толстого кишечника.
Чем ниже располагается источник вытекания крови, тем больше ее будет в кале. Смолистая пигментация продуктов распада свидетельствует о наличии кровотечения в верхних отделах органа. Боль обычно появляется при травмах. Для установления источника травмирования требуется проведение точечного диагностического исследования.
Симптомы внутреннего кровотечения
Как распознать внутреннее кровотечение?
При малой кровопотере зачастую наблюдается незначительное учащение пульса и некоторое снижение артериального давления. Однако, такое внутреннее кровотечение порой может вообще не сопровождаться какими-либо симптомами.
При внутреннем кровотечении средней тяжести систолическое давление падает до 80-90 мм рт. ст., пульс учащается до 90-100 ударов в минуту. Кожа становится бледной, конечности – холодными, может наблюдаться учащение дыхания. Также в такой ситуации возможны сухость во рту, обмороки и головокружение, адинамия, тошнота, замедление реакции, слабость.
В тяжелых случаях систолическое давление падает до 80 мм рт. ст. и даже ниже, пульс учащается до 110 ударов в минуту и выше. На теле выступает липкий холодный пот, отмечаются сильное учащение дыхания, зевота, тошнота и рвота, апатия, тремор рук, повышенная сонливость, мучительная жажда, уменьшение количества выделяемой мочи, резкая бледность кожи и слизистых оболочек.
При массивном внутреннем кровотечении систолическое давление снижается до 60 мм рт. ст., частота пульса может достигать 140-160 ударов в минуту. Характерной для массивного внутреннего кровотечения особенностью является периодическое дыхание (дыхание Чейна-Стокса), бред, спутанность сознания или его отсутствие, холодный пот, резкая бледность кожи. Взгляд становится безучастным, черты лица – заостренными, глаза – запавшими.
При смертельной кровопотере систолическое давление уменьшается до 60 мм рт. ст. либо вовсе не определяется. Развивается кома, дыхание становится агональным, наблюдаются резкая брадикардия, судороги, расширение зрачков, непроизвольное выделение кала и мочи. Кожа становится сухой и холодной, приобретает характерный «мраморный» оттенок.
Признаки внутреннего кровотечения также зависят от того, в какую полость истекает кровь. Например, тошнота и рвота темной кровью могут свидетельствовать об истечении крови в полость желудка либо пищевода, кашель с яркой легочной кровью является однозначным признаком легочного кровотечения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Лечение внутреннего кровотечения производится в стационаре, выбор отделения зависит от источника внутренней потери крови: это может быть отделение общей хирургии, гинекологии, нейрохирургии и так далее.
Специалисты решают в данном случае три задачи:
- остановка внутреннего кровотечения;
- возмещение кровопотери;
- улучшение микроциркуляции.
В некоторых случаях для того, чтобы остановить кровь, достаточно прижечь кровоточащий участок, но чаще всего необходимо хирургическое вмешательство под наркозом. Конкретные действия хирурга, опять же, зависят от типа внутреннего кровотечения.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Острое кровотечение
Если наблюдается кишечное кровотечение, помощь следует оказать очень быстро. Иначе вероятны осложнения. Затяжное явление способно привести к смерти человека.
При незначительном хроническом кровотечении специальная помощь не нужна. В данном случае выполняется лечение основного недуга. Обычно применяют склерозирующую терапию лазером или жидким азотом. Еще используется электрическая термокоагуляция.
При тяжелых массированных кровопотерях требуется переливание крови, плазмы и внутривенного введения большого количества жидкости. Это выполняется после устранения причины. Обычно нужна экстренная хирургическая операция, при которой накладывают лигатурный шов на болезненные сосуды и ткани слизистой оболочки.
Терапия и уход за больным
Лечение пациента зависит от перечня факторов (в первую очередь от признаков психологического здоровья и физических показателей). Если состояние пациента не является критичным, перед началом лечения проводится комплексная диагностика, которая помогает определить общее состояние организма пациента, последующую терапию, возможные осложнения и последствия. Если нет времени на подготовительные действия, единственным эффективным методом лечения становится хирургическое вмешательство.
Консервативное лечение
Консервативное лечение заболевания заключается в медикаментозной терапии.
Консервативное лечение заключается в медикаментозной терапии, не прибегая к оперативному вмешательству. Лечение заключается в соблюдении постельного режима, что будет способствовать снижению объемов потери крови. Следует обеспечить полный эмоциональный и физический покой пострадавшему (мышечные сокращения могут усилить отток крови). Брюшная полость фиксируется, к ней прикладывают холодный предмет, что замедляет отток крови и способствует сужению сосудов.
После проведения требуемых диагностических мер, проводят промывание желудка (кровь в желудке, остатки пищи, омертвевшие ткани должны быть удалены из органа). Процедура проводится холодной водой через ротовой либо носовой проход при помощи специальной трубки. После промывания в желудок вводится зонд, по которому в организм внедряется лекарственное вещество – адреналин, норадреналин. Медикамент вызывает мышечное сокращение, сужение сосудов и помогает остановить кровотечение. Возможно внутривенное ведение медикаментозных средств, которые способствуют быстрой свертываемости крови.
Хирургическое вмешательство
Оперативное вмешательство используется в таких случаях:
- невозможно остановить потерю крови;
- тяжелое состояние пациента, риск летального исхода;
- сильное снижение артериального давления;
- нарушение нормального кровотока в организме;
- постоянное возобновление кровопотери.
Операция по зашиванию открытого участка, в котором началась потеря крови.
Хирургическое вмешательство можно разделить на несколько типов:
- зашивание открытого участка, в котором началась потеря крови;
- удаление участка желудка, который начал кровоточить;
- прокол паховой области, который проводится отдаленно под контролем ультразвукового исследования. После прокола происходит перекрывание кровоточащего сосуда.
Одним из наиболее важных подготовительных действий перед операцией является оповещение близких родственников пациента. После операции потребуется специализированная реабилитация пострадавшего, соблюдение строгих правил питания и физического развития, о которых родственники и сам пациент должны быть оповещены заранее.
Послеоперационная терапия
Послеоперационная терапия пациента зависит от психо-эмоционального состояния, характера операции, ее успешности и прочего. Временные рамки реабилитации зависят от индивидуальных особенностей организма пациента и воздействия внешний факторов. Базовая схема реабилитации:
- в первый день после операции, пациенту разрешено совершать легкие поступательные движения конечностями;
- введение дыхательной гимнастике со второго дня;
- съем швов на восьмой день, при условии нормального состояния пациента;
- выписка из медицинского центра на четырнадцатый день после оперативного вмешательства;
- выполнение лечебной физкультуры;
- запрет на сильные физические нагрузки в течение 30-ти и больше дней после выписки из стационара;
- своевременное обращение к лечащему доктору при проявлении признаков заболевания.
О кишечнике
Это важный орган человека. Кишечником является пищеварительный и выделительный орган. Размещен он в брюшном пространстве и складывается из 2-х сегментов:
- Тонкого. Снабжается кровью из верхней брыжеечной артерии и чревного ствола.
- Толстого – из верхней и нижней брыжеечной артерии.
Начинается кишечник с желудка, а завершается анальным отверстием. Этот орган находится в постоянной активности, его длина равна приблизительно 4 метрам. Кишечник растет с организмом. К главным его функциям относят следующие:
- Обеспечение поступления в желудок соляной кислоты для обработки пищи.
- Участие в пищеварительном процессе, расщепление продуктов на компоненты и забор нужных микроэлементов, воды.
- Формирование и выведение кала.
- Воздействие на гормональную и иммунную системы.
В кишечнике появляются различные заболевания. Кровотечения из него являются распространенным явлением. О причинах, симптомах и методах лечения рассказано далее.
Какие признаки и симптомы
К ранним симптомам кровотечения в ЖКТ относятся:
- общая слабость, адинамия;
- головокружение, обморочное состояние, спутанность и потеря сознания;
- шум в ушах, мелькание мушек в глазах;
- тошнота, рвота;
- изменение цвета желудочных и кишечных выделений (рвоты и кала);
- потливость;
- сильная жажда;
- учащение пульса;
- бледность кожных покровов, цианоз губ, посинение и снижение температуры кончиков пальцев.
Выраженность симптомов патологии зависит от интенсивности кровотечения, ОЦК и количества потерянной крови. Вследствие большего начального объема циркулирующей крови признаки кровотечения у взрослых могут манифестировать позже и менее ярко, чем у детей. Даже незначительная потеря крови у маленького ребенка может повлечь за собой необходимость немедленной реанимации.
Симптомы внутреннего кровотечения в желудке часто проявляются одновременно с признаками массивной кровопотери и снижения объема циркулирующей крови. На фоне проявлений потери крови может наблюдаться болевой синдром в пораженном отделе ЖКТ, увеличение объема живота за счет скопления жидкости (асцита), лихорадка, вызванная интоксикацией, снижение массы тела, резкое изменение или потеря вкусовых ощущений и другие патологические явления, указывающие на причину ЖКК.
Основным симптомом желудочного кровотечения является кровавая рвота, характер которой может указать на причину патологии и длительность кровотечения.
| Причина кровотечения в желудке, пищеводе или 12-перстной кишке | Цвет и консистенция рвоты |
| Варикозное расширение вен и эрозии пищевода, профузное кровотечение при разрыве слизистой | Алая примесь крови в рвоте |
| Язвы 12-перстной кишки и желудка, заворот кишок, раковые неоплазии верхних отделов тракта, разрыв слизистой желудка | «Кофейная гуща» (темная рвота с зернистой структурой) |
«Кофейная гуща» является продуктом обработки крови из желудка соляной кислотой.
При язвенных поражениях во время рвоты уменьшаются желудочные боли. Кровотечение не сопровождается раздражением брюшины и напряжением мускулов передней стенки живота. При массивной кровопотере и раке желудка изменяется также цвет стула.
Повторная рвота с кровью через 1-2 часа после первого эпизода свидетельствует о продолжении кровотечения, а рвота через 4-6 часов — о его рецидиве.
При желудочном кровотечении симптомы кровопотери в большинстве случаев проявляются более ярко, чем при кровотечениях в кишечнике. Это обусловлено тем, что частыми причинами повреждения стенок тонкой, толстой и прямой кишок являются травмы геморроидальных узлов, полипоз и небольшие трещины в слизистой. Они могут спровоцировать длительную, но незначительную кровопотерю, которая сопровождается небольшим снижением концентрации гемоглобина и развитием компенсаторной тахикардии с сохранением нормального АД и самочувствия пациента.
Симптомами кишечного кровотечения, сопровождающегося массивной кровопотерей, могут являться:
- черный кал;
- выделение мелены (неоформленного дегтеобразного стула с сильным неприятным запахом);
- слабость, потеря сознания, бледность кожи и другие проявления острой кровопотери.
Визуальные изменения цвета и структуры кала видны только при кровопотере более 100 мл/сутки и повреждениях прямой и ободочной кишок (трещинах, полипах, кровоточащем геморрое). При разовом истечении крови (при язве желудка и патологиях нижних отделов пищеварительного тракта) кровь выделяется со стулом в неизмененном виде. При длительном массивном кровотечении через несколько часов после его начала выделяется дегтеобразный стул (темный кал с мелкими сгустками).
| Заболевание | Вид и консистенция выделений | Характер кровотечения |
| Анальные трещины, геморрой | Кал с алыми прожилками крови | Хронические потери крови, возникающие во время и после дефекации, при физической нагрузке. |
| Неспецифичный язвенный колит, болезнь Крона | Водянистые слизистые выделения с гнойными и кровянистыми примесями | Наиболее часто наблюдаются слабые кровотечения на протяжении длительного времени, но случаются и массивные кровопотери. |
| Онкологические заболевания кишечника | Темный кал с примесью слизи | Выделения длительные, малоинтенсивные. Кровь примешивается к калу, окрашивая его в темный оттенок. |
При хроническом течении патологии возможно возникновение симптомов анемии:
- слабость, быстрая утомляемость;
- снижение работоспособности;
- частые головокружения;
- воспаление ротовой полости и языка;
- бледность слизистых оболочек и кожного покрова.
Как лечить
При желудочно-кишечном кровотечении лечение направлено на его остановку, устранение первопричины патологии, восстановление гемостаза организма и нормального объема крови.
Опасность для пациента представляет не только потеря эритроцитов, которые переносят кислород, но и резкое снижение ОЦК, которое приводит к массовому тромбозу мелких сосудов и развитию ДВС-синдрома.
Консервативное лечение желудочного кровотечения и кишечной кровопотери проводится в качестве дополнения к хирургическому вмешательству. В качестве основного метода терапии она применяется при следующих показаниях:
- геморрагические синдромы;
- сердечно-сосудистые заболевания;
- неоперабельные злокачественные опухоли;
- врожденные патологии системы кроветворения.
В терапии могут применяться кровоостанавливающие средства, цитостатики, противовоспалительные и другие препараты.
При потере большого объема крови больному назначаются капельницы с солевыми растворами и переливания компонентов крови.
Хирургия
При подозрении на кровотечение в ЖКТ пациента доставляют в хирургическое отделение клиник, где происходит диагностика и определение тактики терапии.
В зависимости от диагноза больному могут быть проведены следующие операции:
- эндоскопическое склерозирование, электрокоагуляция и лигирование расширенных сосудов кишечника, пищевода и др.;
- ушивание язвенного дефекта и частичная резекция желудка;
- прошивание язвы 12-перстной кишки;
- субтотальная резекция толстого кишечника с наложением стомы.
Тактика лечения с помощью диетотерапии зависит от основного заболевания. При патологиях желудка больному назначается стол №1, №1а (сразу после купирования кровотечения), №1б или №2. При заболеваниях кишечника рекомендуется диета №3 или №4.
Если выделение крови является осложнением печеночной патологии, пациенту назначаются стол №5 и его вариации.
Диагностические манипуляции
Диагностика желудочно-кишечных кровотечений обычно не составляет трудностей. Врачи начинают обследование пациента с изучения клинического анамнеза, истории болезни, осматривают больного, пальпируют область эпигастрия, брюшного пространства. Другими методами диагностики являются:
- лабораторные анализы: кровь, моча, кал для определения примесей крови;
- целиакография для определения состояния чревного ствола аорты и его ответвлений;
- ирригоскопия для оценки состояния кишечника;
- ангиография сосудов для определения состояния кровотока;
- мрт органов брюшной полости.
Большое значение в диагностике кровопотери пищеварительной системы играют эндоскопические исследования. Проведение колоноскопии одновременно с гастроскопией повышают точность диагноза, позволяют купировать очаг кровотечения при незначительном его объеме.
Что вызывает потеря крови?
Сильные кровотечения (свыше 300 мл крови) приводят к:
- уменьшению объема крови без изменения диаметра сосудов;
- устранение давления крови на стенки сосудов – понижается скорость кровообращения;
- снижению скорости кровотока в центре тела – медленное движение крови в капиллярах и мелких сосудах;
- замедлению кровотока в микроциркуляторном русле, что является причиной застоя;
- склеиванию эритроцитов в микроциркуляторном русле;
- усложнению обмена между закупоренными склеенными клетками, капиллярами и тканями;
- нарушению микроциркуляции в печени, поэтому она не будет обезвреживать токсины из крови.
Следовательно, потеря крови, особенно большая, приводит к негативным последствиям. Поэтому лучше ее не допускать, а для этого нужно своевременно предпринимать необходимые меры.
Специфические признаки
При нарушении целостности органов ЖКТ специфическим симптомом является появление крови в испражнениях и изменение их цвета. Она может быть находиться на каловых массах, или смешиваться с ними. Оттенок зависит от расположения микротравмы:
- при повреждении верхних отделов он становится почти черным.
- при изменениях в толстом кишечнике и прямой кишке человек замечает кровь в виде капель на туалетной бумаге или прожилков красного цвета в выделениях.
Изменения цвета кала связаны с окислением гемоглобина. Они могут быть вызваны особенностями питания и некоторыми медикаментами. Кровотечение при патологических изменениях в органах ЖКТ дополняется другими неприятными признаками: 1. При воспалении слизистой (колит, Болезнь Крона) появляется боль в животе, длительная диарея со слизью и гноем. 2. Во время кишечных инфекций к основным признакам прибавляется высокая температура и боль в мышцах. 3. При туберкулезе кишечника кроме периодических геморрагий наблюдается быстрая потеря веса, сильная слабость и частые поносы. 4. Злокачественные новообразования проявляются сильной болью, потерей аппетита, постепенным развитием малокровия.
Интенсивность кровотечения влияет на время развития симптомов. При небольших повреждениях может пройти несколько недель или месяцев, прежде, чем человек заметит изменение своего состояния. Сильные повреждения вызывают стремительные изменения состояния: пострадавший бледнеет, теряет сознание, ритм сердца замедляется.
Можно ли справиться с желудочным кровотечением в домашних условиях?
Любое кровотечение опасно для жизни. Оно требует врачебной помощи. Даже легкая, но длительная кровоточивость приводит к тяжелым последствиям в виде анемии. Наряду с лекарственным лечением, назначенным врачом, можно помогать себе и народными средствами.
Предупредить и остановить легкие желудочные кровотечения помогут травы – горец перечный, кора калины, полевой хвощ, розовый бессмертник. Они оказывают не только кровоостанавливающее действие, но и влияют на причину, вызывающую кровотечение.
Профилактика
К профилактике кровотечений ЖКТ относят своевременную диагностику и лечение при патологиях пищеварительной системы. При обнаружении язвы или другой болезни проходят полный курс лечения. Это предотвращает осложнения. Больной должен следить за образом жизни — придерживаться диеты, исключить алкоголь и снизить количество потребляемого никотина.
Прогноз желудочного кровотечения зависит от тяжести патологии и скорости лечения. Хронические слабоинтенсивные кровоизлияния имеют благоприятный исход. А в случае с профузным выбросом крови в полость желудка следует ждать исхода оперативного вмешательства. Острые массивные кровопотери обладают высокой летальностью.
Что нужно для нормальной работы кишечника?
Не допустить кровотечение позволяет контроль за работой данного органа. Для его нормальной деятельности необходимо соблюдать следующие правила:
- Важное значение имеет режим питания. Не стоит перегружать организм тяжелой пищей. Особенно это относится к перееданию на протяжении дня и засорению вредными продуктами – печеньем, чипсами и конфетами. Необходимо завтракать. Калорийность этого приема пищи должна составлять 25-30% от суточной нормы. Желательно питаться цельнозерновыми и белковыми продуктами, которые надолго дают сытость и силы. А в качестве перекусов нужны фруктово-белковые продукты. Это могут быть сухофрукты, орехи, йогурт, свежие фрукты.
- В рацион нужно добавить ценные для пищеварения продукты. Для поддержания деятельности кишечника нужна цельнозерновая пища – крупы, мюсли, бобовые, орехи, свежие овощи и фрукты. Последние 2 продукта особенно важны для пищеварения и очищения, так как в них есть клетчатка. Данный компонент позволяет не допустить запоры, дисбактериоз кишечника и лишний вес.
- Необходимо употреблять достаточно воды. В день нужно пить не меньше 2-х литров. Вода обеспечивает разбухание волокон клетчатки, что увеличивает объем масс в кишечнике и усиливает перистальтику. Полезно пить воду по утрам. Эта привычка помогает органу начинать работу.
- Необходимо повышение двигательной активности. Для поддержания нормального положения внутренних органов, включая кишечник, требуется работа мышц живота. Если образ жизни малоподвижный, то мышцы передней брюшной стенки слабые, что усугубляет работу желчного пузыря и кишечника. Поэтому утром нужно выполнять несложную зарядку.
- Полезно принимать витамины и растительные комплексы. Это прекрасные помощники в холодный период. Их принимают курсом. При сложностях с опорожнением желательно выбирать растительные препараты с пищевыми волокнами.
Таким образом, кровотечение в кишечнике считается опасным явлением. При его возникновении необходимо как можно скорее обратиться к врачу для получения помощи.
Неотложная помощь
При появлении симптомов ЖКК необходимо немедленно вызвать скорую помощь. Поскольку на приезд врача уйдёт порядка 15 минут, следует самостоятельно оказать неотложную помощь пациенту для предотвращения осложнений. Алгоритм следующий:
- Уложить больного на кровать или кушетку с приподнятыми над уровнем тела ногами, что обеспечивает приток крови к голове и предупреждает повторный обморок.
- Обеспечить доступ свежего воздуха для нормального поступления кислорода к тканям и органам.
- Положить на лоб тряпку или марлю, смоченную холодной водой.
- На живот в области проекции кишечника и желудка приложить грелку со льдом или обычную пластиковую бутылку с холодной водой. Это поможет немного уменьшить выделение крови и снизить кровопотерю.
- Не давать пациенту никаких лекарственных препаратов, пищу и воду, чтобы не усугубить ситуацию. Разрешается только дать несколько кубиков льда, чтобы пациент их проглотил. Детям давать лёд не стоит, достаточно грелки или бутылки.
После оказания первой помощи необходимо ждать приезда специалистов. Важно не оставлять больного в одиночестве. Это может провоцировать панику, которая усилит кровотечение и усугубит симптомы.
Варианты лечения
Для избавления от симптомов пациенту назначаются медикаменты из разных групп. Помимо этого, довольно часто требуется оперативное вмешательство, когда обращение за помощью было поздним. Дополнительно пациенту могут остановить кровотечение эндоскопическими методами, предполагающими мгновенную коагуляцию сосудов («спайка» мелких в более крупные).
Медикаменты: таблица основных
При незначительной кровопотере и отсутствии осложнений специалист принимает решение о проведении консервативного лечения, позволяющего остановить кровотечение и способствующего заживлению эрозий и язв.
| Препараты | Действие |
| Средства для остановки кровотечения: аминокапроновая кислота, Дицинон, Этамзилат, Транексам | Помогают увеличить количество тромбоцитов и факторов свёртываемости крови для образования сгустка в области повреждённых сосудов. Благодаря этому эффекту можно остановить или значительно уменьшить количество крови, улучшить состояние больного |
| Препараты для устранения токсинов и очищения крови: Реосорбилакт, Реамберин | Способствуют очищению организма, предотвращают осложнения, наполняют сосудистое русло, способствуя сохранению стабильных показателей артериального давления |
| Ингибиторы протонной помпы: Контрикал, Омез, Нольпаза | Снижают кислотность желудочного сока, устраняя причину, которая чаще всего становится предрасполагающим фактором к развитию ЖКК |
| Медикаменты для восполнения недостающего объёма крови: натрий хлорид, глюкоза 5% | Используются всегда, играют роль средств для предотвращения обезвоживания организма |
При необходимости к курсу лечения добавляются медикаменты для нормализации давления, обезболивающие. В каждом конкретном случае врач составляет индивидуальную схему.
Операция
Значительное кровотечение с выделением не тёмной, а алой крови почти невозможно остановить с помощью медикаментов, поэтому больной сразу отправляется на операционный стол. Операция проводится в срочном порядке при критическом снижении давления и невозможности его повысить препаратами, пациентам с повторным ЖКК, при развитии осложнений, связанных со значительной кровопотерей.
Для обезболивания применяется общий наркоз, хирург вскрывает брюшную полость и удаляет часть желудка, в которой находится язва и повреждённые сосуды. Это позволяет быстро устранить проблему. Иногда требуется ушивание не только желудка, но и части кишечника. Операция опасна, длится долго, после следует длительный период восстановления.
После резекции раны ушивают, из четырёх мест в брюшной полости выводят специальные дренажи для оттока серозной жидкости. В ноздрю больного также вводят двойной зонд, конец которого находится в желудке. Из одной части зонда из желудка выходят скопившиеся остатки крови, в другой вводится питание.
Прочие
Иногда остановить сильное кровотечение можно с помощью эндоскопических методов. Наиболее эффективными будут следующие:
- Термический метод предполагает использование эндоскопа (специальной трубки для исследования желудка). Его вводят в полость органа и с помощью электрического тока спаивают сосуды. Кровотечение останавливается, период реабилитации сокращается.
- Инъекционный метод также предполагает применение эндоскопа, после введения которого врач обкалывает место язвы и повреждённые сосуды кровоостанавливающими препаратами.
- Лигирование сосудов позволяет быстро остановить ЖКК за счёт применения лапароскопа и эндоскопа. Метод считается мини-операцией, когда в брюшной полости делается несколько надрезов для введения лапароскопических инструментов, через нос или ротовую полость вводится эндоскоп, область повреждения ушивается.
Применение любого из методов показано при незначительной кровопотере и отсутствии осложнений.