После постановки диагноза «гепатит С» пациенту важно узнать не только все о болезни, но и к каким последствиям она может привести. Вирус HCV оказывает разрушительное воздействие на печень, поскольку без следа не лечится, полностью меняя жизнь человека. Зависит тяжесть осложнений от состояния иммунитета, возраста и наличия других патологий. Примерно у 10-15% наблюдается полное самоизлечение, тогда как у 20 % острая фаза практически сразу переходит в хроническую и плавно перетекает в цирроз.
Как можно заразиться
Передача гепатита С возможна через кровь. Для заражения этим недугом достаточно попадания небольшого количества вируса в кровь, чтобы у человека через некоторое время развились клинические симптомы заболевания. В крови обнаруживается наибольшее количество вируса, но присутствует он в сперме, и в слюне. Поскольку концентрация в других биологических жидкостях ничтожно мала, то вероятность заражения гепатитом низкая. Интересен тот факт, что гепатит С заразен даже в засохшей крови, поскольку активность вируса в таком состоянии сохраняется около четырех суток. Чтобы не инфицироваться этим недугом, нужно знать, как передается гепатит, можно ли заразиться гепатитом бытовым или половым путями, и где можно заразиться этим грозным недугом.
Подробнее о том, что такое гепатит С и чем он опасен читайте здесь.
Также рекомендуем ознакомиться со статьей: пошаговая инструкция — как вылечить гепатит С
Пути заражения гепатитом С являются следующими:
- посредством случайного контакта с кровью носителя вируса;
- половым путем (наименее часто встречаемый способ);
- при переливании крови;
- через зараженный инструментарий.
Профилактические мероприятия
Предупредить развитие вирусного гепатита можно путем соблюдения ряда несложных правил. Особенно это касается людей, находящихся в зоне риска. К ним относится медицинский персонал, люди, употребляющие инъекционные наркотики, доноры (крови, органов). Основными профилактическими мероприятиями, обязательными для соблюдения являются:
- Обязательное наличие презерватива при половом контакте с малоизвестным партнером.
- Нелья давать в пользование свои личные вещи и не брать чужие (зубные щетки, бритвы, маникюрные ножницы).
- Помещать только специализированные косметологические клиники, пользоваться услугами проверенных мастеров, следить за качеством обработки рабочего инструмента.
- Не пользоваться одноразовыми шприцами после другого человека, отказаться от приема инъекционных наркотиков.
- В процессе контакта с кровью зараженного человека использовать латексные перчатки.
Вирус гепатита С отличается повышенной мутагенностью, поэтому вакцину против него создать невозможно. Но простые профилактические меры позволят обезопасить себя и близких от заражения. Если контакта с инфицированной кровью не удалось избежать, стоит принять экстренные меры. Они включают в себя срочную сдачу анализов на ПЦР, а также прием в течение месяца альфа интерферона и Рибаверина. Схему лечения противовирусными препаратами и дозировку определяет врач.
Гепатит С является серьезным заболеванием, которое не всегда заканчивается полным выздоровлением. В большинстве случаев недуг сильно осложняется, перетекает в более тяжелые патологии. Если вовремя не начата борьба, то продолжительность жизни больного не составит больше 15-20 лет.
Люди, подверженные риску
Для некоторых категорий людей пути передачи гепатита С и причины заражения становятся особенно актуальными в связи с особенностью их деятельности. Например, вирус представляет опасность для медицинских работников, особенно операционных сестер и сестер манипуляционных кабинетов, которые ежедневно проводят медицинские манипуляции. При уколе иглой при неосторожном обращении медик может заразиться HCV. Также заразиться гепатитом могут работники маникюрных салонов, салонов татуажа и любительницы таких заведений, поскольку есть обоюдный риск повредить кожный покров инструментом, зараженным вирусом.
Рискуют заразиться инфекцией наркоманы, вводящие наркотики инъекционным путем. В такой группе населения правила гигиены не соблюдаются, и наркоманы пользуются одним шприцем на несколько человек, что приводит к заражению патологией.
Также определенный риск заразиться есть у лиц, содержащихся в условиях временного заключения. Как известно, в тюрьмах одна из наиболее неблагоприятных во всех отношениях обстановка, поскольку заключенные часто употребляют наркотики, вступают в гомосексуальные связи т.д.
Группы риска заражения гепатитом
Выяснив передается ли гепатит с половым путем необходимо отметить, что это не единственный способ инфицирования. Самыми распространенными типами заболевания являются гепатиты В, С. Поражение этой инфекцией происходит при контакте с кровью. Заражение детей гепатитом в большинстве случаев происходит внутриутробно, трансплацентарно.
У взрослых в группу повышенного риска инфицирования входят:
- лица, употребляющие наркотики;
- практикующие беспорядочные половые связи;
- проживающие совместно с инфицированными гепатитом;
- реципиенты крови и ее компонентов;
- перенесшие трансплантацию и другие хирургические вмешательства;
- подвергаемые медицинским инвазивным процедурам.
Отдельно принято выделять группу риска профессионального заражения гепатитом, в которую входят:
- учащиеся медицинских училищ и колледжей;
- работники учреждений здравоохранения, производящие забор крови на исследования и осуществляющие гемотрансфузии.
Где чаще всего заражаются вирусом
Как уже упоминалось, высок риск заболеть патологией в тех местах, где может произойти контакт крови здорового человека с кровью носителя вируса. Такими местами становятся:
- косметические кабинеты;
- салоны татуажа и пирсинга;
- парикмахерские;
- стоматологические и гинекологические кабинеты;
- заражение крови при несчастном случае (в драке, автокатастрофе и т.д.);
- пункты переливания крови;
- места скопления асоциальных элементов;
- места заключения.
Статистика
| Путь передачи | Процент риска |
| Незащищенный половой акт | 3-5% |
| От матери новорожденному | 5% |
| При переливании крови | 4% |
| При непосредственном контакте вируса с кровью | 80% |
Профилактика заражения гепатитом
Каждому должно быть известно, как передается вирусный гепатит, что способствует инфицированию. Однако одних только знаний зачастую недостаточно для предупреждения болезни.
Профилактика заражения вирусным гепатитом включает в себя следующие аспекты:
- Здоровый образ жизни.
- Обеспечение населения качественной питьевой водой, чистыми продуктами питания.
- Соблюдение правил личной гигиены.
- Использование методов индикации маркеров гепатитов у доноров крови, тканей.
- Соблюдение правил дезинфекции и стерилизации медицинского инструментария, оборудования.
- Проведение вакцинации против гепатитов с использованием рекомбинантных дрожжевых вакцин.
Передача через кровь
Передача через кровь называется парентеральным путем. Так инфицируются большинство пациентов. Этот путь наиболее часто становится причиной заражения вирусом, поскольку передающееся вирусное содержимое попадает непосредственно в кровь. Пациенты интересуются, сколько нужно зараженной крови, чтобы стать жертвой недуга? На этот вопрос можно ответить однозначно – вирус настолько силен, что даже небольшой капли крови от зараженного человека хватит для того, чтобы инфекция легко обосновалась в организме нового хозяина.
Источники инфекции
Передаётся желтуха от человека к человеку при субклиническом течении и на ранних фазах заболевания. Многих людей интересует вопрос о том, заразна ли желтуха после окрашивания белков глаз и кожных покровов. После проявления признаков желтушности вероятность инфицирования снижается. На 3 неделе развития заболевания HAV выделяют 5% заражённых.
При проявлении желтушности большинство пациентов не выделяют вирус
Период, когда гепатит А может передаваться, длится примерно 4 недели, а иногда около 6 недель. В него входит инкубационный период желтухи, когда заболевание не проявляется симптомами, но больной уже выделяет вирус.
Способы распространения ВГА:
- Фекалии, моча, слизь из носа и глотки. Как упоминалось ранее, вирусный гепатит передаётся фекально-оральным методом. Как правило, это происходит после контактирования здорового человека с больным.
- Контакт с больным. Люди заражаются после тесного контакта с инфицированным по профессии (медицинские работники). Также повышается вероятность распространения инфекции среди людей, у которых плохо развиты гигиенические навыки. Часто заражение происходит в дошкольных, школьных учреждениях, домах для престарелых и т. д.
- Обсемененные продукты питания. Установить, от какого продукта был передан вирус, почти невозможно из-за длительной инкубационной фазы. Но медики выделяют продукты, которые чаще всего провоцируют распространение инфекции. ВГА передаётся людям при употреблении продуктов с плохой термической обработкой или без неё. Повышается риск заражения при употреблении продуктов после хранения (салаты, холодные закуски, фрукты и ягоды после вяления, особенно из таких регионов, как Казахстан или Средняя Азия). Ягоды, выращенные на участке в свежем или замороженном виде. Особенно это касается растений, возле которых находят слизней или их обрабатывают удобрениями из человеческих экскрементов. Также опасны морепродукты, которые не подвергают длительной высокотемпературной обработке.
- Вода. Этот способ передачи вируса типичен для регионов, где недостаточно развита коммунальная инфраструктура, плохо организовано водоснабжение. Вероятность заражения повышается во время чрезвычайных происшествий (аварии, стихийные бедствия).
- Аэрозольный. Существует угроза инфицирования воздушно-капельным путём (хотя некоторые медики отвергают этот способ передачи). Вирус распространяется во время эпидемий простудных заболеваний в коллективах с ослабленным иммунитетом. HAV передаётся во время кашля, чихания вместе со слизью из носа и глотки.
- Половой. При незащищённом сексуальном контакте или анально-оральном сексе тоже повышается вероятность заражения.
- Трансмиссивный. Гепатит А могут переносить мухи, однако у этой гипотезы нет доказательств.
- Парентеральный. ВГА передаётся во время переливания крови инфицированного донора, при внутривенном введении растворов нестерильным шприцем.
Кроме того, существует вероятность вертикального инфицирования, когда вирус передаётся от больной матери ребёнку. Чтобы предотвратить развитие заболевания, маленькому пациенту вводят вакцину.
Вертикальное заражение
В некоторых случаях можно наблюдать, как происходит заражение гепатитом вертикальным путем – это путь передачи HCV от матери к ребенку. Заражение плода происходит не во внутриутробном периоде, а чаще всего при родах, когда гепатит С передается через кровь. Чаще всего провоцирует стопроцентное получение вируса ребенком высокая концентрация возбудителя у его матери. Осложняет течение заболевания ВИЧ, проблемы с плацентой, родовые травмы.
У детей, рожденных от матерей с диагнозом гепатит ц, в крови имеются антитела к данному типу вируса. Обычно к концу первого года жизни такие антитела исчезают, если осложнение заболевания не наблюдается. Особого лечения в таком случае не требуется. РНК вируса обнаруживается у каждого двадцатого ребенка, рожденного от больной матери.
Краткая характеристика болезни
Гепатит С представляет собой острое инфекционное заболевание, поражающее преимущественно печень или другие жизненно важные органы. Возбудителем его выступает вирус HCV, склонный к постоянной мутации, поэтому вакцину против него создать невозможно. Основными путями распространения являются:
- Бытовой. Заразиться можно от близкого человека или знакомого, через его личные предметы гигиены или дав попользоваться своими. Особенно это касается зубных щеток, бритв, маникюрных ножниц и щипчиков.
- Половой. Возбудитель вируса содержится практически во всех биологических жидкостях человека. Поэтому случайные связи без презерватива могут закончиться инфицированием.
- От матери к ребенку. Передаваться вирус плоду может женщина в процессе вынашивания, или во время родов.
- Переливания. Донорская кровь по-прежнему остается фактором риска, хотя ее и проверяют перед процедурой.
Чаще всего патология диагностируется у людей среднего возраста. Первые полгода болезнь может никак себя не выдавать, после чего появляются такие симптомы, как пожелтение кожных покровов, повышение температуры тела, изменение цвета мочи, постоянная усталость и разбитость, болевой синдром в правом подреберье, осветление кала, ломота в суставах, тошнота и полная потеря аппетита. При появлении первых признаков необходимо незамедлительно обратиться к врачу.
Передача половым путём
Передача половым путем гепатита С может и не произойти, если половые партнеры пользуются презервативами. Риск заразиться таким способом один из самых низких, но он все же существует. Врач считают, что заражение происходит при нарушении целостности кожных покровов сексуальных партнеров. Кроме того, партнера может заразить менструальная кровь, если были половые контакты в этот период. Говоря о пути заражения гепатитом С, стоит понимать, что не всегда один из партнеров знает о своем носительстве, поэтому он может невольно заразить другого человека.
Опасность для беременных женщин и детей
Последствия гепатита С у женщин в период вынашивания ребенка могут быть самыми непредсказуемыми. Всегда присутствует риск внутриутробного инфицирования, гипоксии плода, самопроизвольного аборта. Инфекция серьезно ослабляет организм женщины, и печень не в полной мере может выполнять свою функцию. Это неизменно отражается на состоянии матери и плода.
Поэтому в период планирования беременности мужчине и женщине рекомендуется сдать анализы на гепатит С и ВИЧ, пройти комплексное обследование. Часто инфекция находится в неактивной форме, но это не говорит о том, что ее не нужно лечить.
Внимание! Заболевание негативно сказывается на беременности, поэтому требуется регулярный контроль вирусной нагрузки.
Можно ли заразиться в быту?
Люди с недугом переживают, передается ли гепатит С бытовым путем и как можно заразиться гепатитом от больного родственника. Отметим, что более всего вирус содержится в крови, а другие биологические жидкости имеют его ничтожное количество, которое не приводит к заражению. Поэтому способы передачи гепатита С бытовым путем практически не рассматриваются. Тем не менее, пациенты могут заразить своих близких, если порежутся бритвой, кухонным ножом и т.д., а потом кровь может попасть на поврежденную кожу здорового человека. Для того, чтобы не подвергать риску своих близких, пациенту при болезни или носительстве необходимо пользоваться исключительно индивидуальными предметами личной гигиены – зубной щеткой, расческой, бритвенным станком, полотенцем. Также нужно иметь свою посуду – чашку, тарелку, столовые приборы. Только так можно уберечь окружающих от заражения HCV.
Гепатит В
Можно ли заразиться гепатитом В и как инфекция поступает в человеческий организм? Инфицирование происходит чаще всего двумя способами — от уже зараженного человека к здоровом, а также через бытовые предметы, на которых присутствует биологическая жидкость инфицированного (пот, сперма, кровь и прочее).
Инфицирование через кровь происходит при использовании нестерильного медицинского инструментария, по этой причине данное заболевание диагностируется часто у наркозависимых. Заразиться инфекцией можно также и в медицинском учреждении, например, при переливании крови и ее составляющих или при лечении зубов, если используются некачественно стерилизованные стоматологические приборы и инструменты.
Какой гепатит передается через постель? Гепатитом В можно заразиться во время незащищенного интимного контакта, потому как вирус присутствует и во влагалищных выделениях, и в сперме.
Также инфекция может передаваться через предметы индивидуальной гигиены, при использовании которых возможны повреждения кожи — бритвы, инструменты для маникюра, расчески и прочее.
Инфицирование возможно и в родах, это так называемый вертикальный путь передачи. При прохождении по родовым путям ребенок, скорее всего, заразится вирусом от больной матери. Поэтому, если у женщины выявлена данная патология, новорожденному делают инъекцию от гепатита В.
Передается ли гепатит В через поцелуй? Заразиться гепатитом В при поцелуе возможно, так как инфекция содержится и в слюне. Однако вероятность инфицирования таким способом невелика, особенно, если отсутствуют какие-либо повреждения слизистой (раны, трещины, царапины).
Многих интересует вопрос, передается ли гепатит В воздушно-капельным путем. Заразиться данным заболеванием через рукопожатия, чихание, общую посуду невозможно.
Инкубационный период
С момента того, как заражаются гепатитом С, до момента проявления клинических симптомов заболевания длится инкубационный период. Это значит, что вирус находится в организме человека, но он об этом скорее всего даже не подозревает. Такой период у HCV довольно длителен – от двух недель до шести месяцев. В течение всего этого времени вирус достигает клеток печени, активно размножается там, после чего уже начинаются проявления заболевания. Отметим, что очень часто инкубационный период переходит сразу в хроническую стадию, минуя острый гепатит.
Виды гепатита и способы заражения
В зависимости от морфологических и патогенетических свойств медики выделяют следующие виды гепатита:
1. По характеру происхождения:
- вирусные: A, B, C, D, E, F.
- токсические: алкогольные гепатиты, лекарственные гепатиты;
- лучевой гепатит (развивается при проведении лучевой терапии);
- аутоиммунный.
2. По клиническому течению:
- острый гепатит
– характеризуется резким ухудшением самочувствия, нарастанием признаков интоксикации, изменением показателей крови; - хронический
– долго себя не проявляет, с течением времени отмечается увеличение печени, появляются тупые боли в правом подреберье.
Как передается гепатит А?
Вирусный гепатит А, известный в народе как болезнь Боткина, желтуха, представляет собой острую инфекционную болезнь с поражением печени. Заражение гепатитом А происходит чаще всего через пищу, загрязненную воду. Источником инфекции выступает больной человек.
Как утверждают специалисты, заразиться вирусным гепатитом А можно:
- при употреблении немытых фруктов и овощей;
- в процессе пользования зараженной посудой;
- при переливании инфицированной крови.
У детей заболевание часто протекает в скрытой форме, поэтому передача инфекции нередко происходит при контакте с больным ребенком. Первые симптомы проявляются спустя время. На фоне общей интоксикации наблюдается выраженное пожелтение кожных покровов, что свидетельствует о поражении печени пациента.
Как передается гепатит В?
Заболевание развивается в результате попадания в организм человека вируса типа В. Сам вирусный гепатит В передается путем контакта зараженного человека со здоровым.
Это может происходить следующими способами:
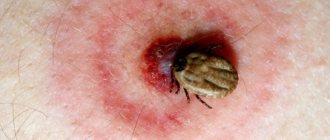
- через ранения, укусы животных и насекомых;
- со слюной инфицированного (при поцелуе);
- в результате контакта с зараженной кровью или с повреждёнными слизистыми и кожными покровами (общие принадлежности для бритья, зубные щетки, носовые платки, полотенца);
- через плаценту от матери ребенку, во время родов и при грудном вскармливании;
- незащищенный половой акт с носителем вируса гепатита;
- в результате медицинских вмешательств парентерального характера: переливание компонентов крови, инъекции.
Как передается гепатит С?
Рассказывая о том, как передается от человека гепатит С, на первое место врачи выдвигают парентеральный путь инфицирования. Заражение вирусом происходит при контакте с кровью зараженного вирусом человека.
Это может происходить следующими путями:
- переливание зараженной крови;
- проведение инъекций больному гепатитом;
- использование необработанного инструмента при косметологических процедурах: маникюре, стрижке, пирсинге.
Как передается гепатит D?
Вирусный гепатит D сопровождается сильным поражением печени. Этот вирус является своего рода суперинфекцией, которая первоначально была спровоцирована гепатитом В. При отсутствии вируса В формы дельта-вирус не имеет возможности размножаться в печеночных клетках. Передача вируса от больного человека здоровому происходит через кровь. В целом гепатит D схож с гепатитом В, но имеет большую выраженность и чреват частыми осложнениями – дистрофией и некрозом печеночной ткани.
Как передается гепатит Е?
Узнав о наличии данной формы болезни у близкого человека, родственника или знакомого, люди часто интересуются, передается ли гепатит Е другим. Для этой вирусной инфекции характерен фекально-оральный путь передачи. Это означает, что вирус от больного человека к здоровому может передаваться при рукопожатии, контакте с носителем вируса. Больной гепатитом Е является источником заболевания только на начальной стадии патологического процесса.
Вирус распространен преимущественно в странах с жарким климатом и плохим качеством водопроводной воды. Инкубационный период – 14–50 дней. Характерными проявлениями болезни являются:
- астения;
- диспепсические расстройства;
- желтуха.
Как передается гепатит F?
Многие никогда не слышали об этой форме болезни и не знают, как передается гепатит формы F. Им обозначают два разных типа вируса посттрансфузионного типа. По своим свойствам они отличаются от гепатитов В, С. Один из выявленных вирусов типа F присутствовал в образцах донорской крови, был устойчив к жирорастворителям. В результате этих исследований специалистам удалось установить, как передается вирусный гепатит F. Главный механизм передачи – гемотрансфузионный, переливание зараженной крови.
Симптомы
Длительное время при гепатите не проявляются никакие симптомы, после чего организм сигнализирует о нарушении работы печени. К сожалению, эти проявления наступают уже на стадии серьезных нарушений. На начальном этапе гепатит характеризуется усталостью, депрессией, снижением работоспособности. Возникает тошнота, проблемы с перевариванием пищи. На стадии поражения печени у пациентов возникают классические симптомы – желтушность кожи и склер, может развиться асцит, некоторые пациенты теряют в весе. Изменяются показатели давления, поднимается температура. Носитель гепатита страдает от интоксикации организма, которая произошла из-за нарушений в работе печени.
Лечение гепатита А
Лечение гепатита А медикаментами
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
Нужна ли госпитализация для лечения гепатита А?
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями
Диета при гепатите А
При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день. Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченые блюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения. Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.
Можно ли лечить Гепатит А дома?
При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой. Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета. Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению. Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Какие анализы сдать, чтобы провериться на гепатит с?
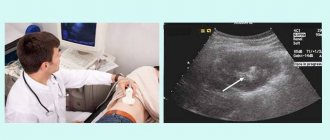
Чтобы узнать наличие у человека вирусного гепатита, необходимо сделать ряд анализов, поскольку внешние признаки заболевания проявляются поздно, и заболевший может не знать о своем статусе HCV-позитивного пациента . В первую очередь делается анализ крови на антитела к возбудителю. Затем проверяются показатели трансаминаз, которые при гепатите стабильно повышены. Для определения РНК вируса в крови проводится анализ полимеразно-цепной реакции, что дает однозначный ответ, есть вирус у человека, или нет. Дополнительными исследованиями является ультразвуковая диагностика печени, а также биопсия, ведь заразившись недугом, пациенты страдают в первую очередь от некротических изменений в клетках печени.
Результаты анализов передаются врачу, где он проводит расшифровку и планирует схему лечения
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
- Дезинфекция в очаге гепатита А Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
- Вакцинация против гепатита А Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный.Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Вакцина не включена в список обязательных прививок из-за ее дорогой стоимости. Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Лечение
Лечение патологии долгое время осуществлялось стандартным назначением рибавирина и интерферонов в различной интерпретации, однако такая терапия давала много побочных эффектов, да и результативность у нее была не высока. Сейчас лечение
HCV основывается на применении прогрессивных препаратов – Софосбувир, Даклатасвир и Ледипасвир. Эти средства имеют наивысшую эффективность в отношении вируса, к тому же лечение ими можно сократить до трех месяцев. Этими препаратами возможны терапии гепатита, осложненного ВИЧ, компенсированным и декомпенсированным циррозом печени.
Риск заражения после контакта с больным
Многих интересует вопрос о том, можно ли общаться с человеком, если он заразен. Медики утверждают, что это допустимо, главное, соблюдать правила гигиены. Во избежание инфицирования гепатитом А детей рекомендуется изолировать от больного.
Вакцина остановит развитие вируса, если её ввели не позже чем через 2 недели после контакта с больным
Человек не заболеет желтухой, если он ранее перенёс заболевание и в его организме присутствуют антитела. В таком случае даже если вирус проникнет в кровь, иммуноглобулины его уничтожат. Если антитела к ВГА отсутствуют, а микроорганизм уже в кровяном русле, то желтухи не избежать.
После предполагаемого заражения рекомендуется провести вакцинацию не позже чем через 2 недели. Так пациент защитит себя от заражения или от развития заболевания при инфицировании HAV.
Повторно заразиться гепатитом типа А невозможно.
Как вирус гепатита ц не передается
Каким путем не передаётся вирус? Об этом всегда задумываются люди, вынужденные жить, или работать с человеком, имеющим симптомы заболевания. Чтобы максимально социализировать такого больного, нужно понимать, что вирус не передается следующим образом:
- при грудном вскармливании (при условии целостности сосков и слизистой ротовой полости ребенка);
- от человека при рукопожатии, объятиях;
- во время кашля и чихания;
- гепатит С в быту не передается через общую еду и напитки;
- при укусах насекомых и животных;
- при переливании крови, если они проверена на наличие вируса.
Гепатит С
Заразен или нет гепатит С? Такой тип вируса является самым опасным и по тяжести его можно сопоставить с инфекцией ВИЧ. Если сравнить гепатит С и ВИЧ, то более заразен вирус гепатита и инфицирование происходит гораздо чаще.
Пути заражения гепатитом С аналогичны гепатиту В. Источником вируса является уже зараженный человек. Гепатит С передается, преимущественно, парентеральным способом (через кровь). Инфицирование происходит при пользовании общими с больным человеком индивидуальными предметами гигиены— зубной щеткой, бритвой, инструментами для маникюра. Также в организм вирус способен проникнуть через некачественно обработанные медицинские инструменты — во время хирургических манипуляций, переливании зараженной крови, посещении стоматолога (такие случаи довольно редки, но возможны).
Гепатит С передается половым путем. Болезнетворный вирус присутствует в сперме, влагалищных выделениях, поэтому во время незащищенного интимного контакта при имеющихся микроповреждениях кожи и слизистой может произойти заражение гепатитом С. В частности это касается лиц, ведущих беспорядочную половую жизнь. Через поцелуй гепатит С передается очень редко. Вероятность заражения инфекцией подобным способом, в сравнении с парентеральным или половым, ничтожно мала.
Передается ли гепатит С во время родов? Да, вертикальный путь инфицирования также не исключается.
Ребенок может заразиться инфекцией в период прохождения по родовым путям. Риск в данной ситуации составляет не более 5%. До сих пор среди специалистов ведутся споры по поводу грудного вскармливания ребенка инфицированной матерью.
По мнению большинства медиков всего мира, данный факт не является абсолютным противопоказанием к естественному кормлению малыша. В том случае, если беременность и роды спровоцировали обострение патологического процесса, показано временное (!) отлучение ребенка от груди. Помимо этого, кормящая мама должна контролировать состояние сосков и не допускать возникновения трещин, иначе риск заражения увеличивается многократно.
Передается ли гепатит С воздушно-капельным путем? Бытовой контакт с больным человеком не может привести к инфицированию данным видом гепатита. Через слюну (во время поцелуя), объятия, пищу, напитки заразиться нельзя. Если имеет место факт бытового заражения, то это обязательно обусловлено проникновением частиц крови зараженного человека в организм здорового (при царапинах, порезах, ссадинах и прочих травмах).
Что делать, если в семье есть инфицированный?
При появлении в семье человека, страдающего этим недугом, необходимо понять, что гепатит С для окружающих не опасен, он не передастся при соблюдении всех условий, и больной может вести такую же полноценную жизнь, как и здоровые родственники, лишь с некоторыми ограничениями. Для такого больного нужно организовать специальное диетическое питание, давать витамины в необходимых количествах. Не стоит бояться заразиться вирусом – при соблюдении всех правил риск заражения сведен до минимума. Также не стоит ограждаться от больного человека, чтобы не спровоцировать депрессию – именно она может значительно усугубить течение болезни.
К тому же на сегодняшний день, в мире уже появились препараты от гепатита С с эффективностью приближенной к 100% Современная фарм промышленность создала лекарства, которые практически не имеют побочных эффектов. Многие пациенты получают первые результаты в виде облегчения симптомов и снижения вирусной нагрузки уже через неделю приёма. На рынке компаний по перевозке индийского лекарства от гепатита С «GalaxyRus (Galaxy Super Speciality)»отлично зарекомендовала себя. Данная компания успешно помогает людям излечиться от недуга больше 2-х лет. Отзывы и видео довольных пациентов вы можете посмотреть здесь. На их счету более 4000 людей, которые выздоровели благодаря купленным препаратам. Не откладывайте свое здоровье в долгий ящик, перейдите на сайт www.galaxyrus.com или позвоните по номеру 8-800-3500-695 , +. Звоните и ваш близкий человек снова обретёт здоровье!
Диагностика вирусных гепатитов
Специфические анализы на вирусные гепатиты помогают диагностировать заболевание при отсутствии явных клинических проявлений.
Среди основных лабораторных методов диагностики врачи называют:
- общий анализ крови, биохимия (снижение уровня лейкоцитов, повышение СОЭ, снижение альбумина и билирубина);
- исследования на антитела (ПЦР): анти-НАV IgM (обнаруживаются при гепатите А);
- анализ на антигены HBsAg, антитела HB-coreAg (выявление гепатита В);
- анализ на антитела IgM и РНК вирус методом ПЦР (диагностика гепатита С);
- анализ на антитела IgM, IgG (определение гепатитов D, F, E).
Лечение заболевания
Широкая распространенность гепатита С заставляет специалистов вплотную заниматься изучением HCV. Существуют различные противовирусные медикаменты, помогающие блокировать размножение возбудителей и снизить скорость прогрессирование болезни. Стандартная схема терапии представлена Рибавирином и Интерфероном-альфа.
Последствия лечения гепатита С данными медикаментами могут выражаться различной степенью тяжести органной дисфункции. Они касаются поражения сердечнососудистой, нервной, мочевыделительной и пищеварительной систем. Продолжительность противовирусной терапии составляет 24-48 недель, что зависит от генотипа возбудителя.
Стоит сказать о новом препарате, который используется при гепатите С, а именно, о Совалди. Он является оригинальным медикаментом и выпускается в Соединенных Штатах. Его механизм действия заключается в блокировке фермента, отвечающего за синтез вирусной РНК. Эффективность комбинированной терапии с Даклатасвиром составляет 100%. Единственным ограничением для повсеместного применения препарата является его высокая стоимость. Цена одной таблетки — около 1000$, а полный курс лечения может достигать сотни тысяч долларов.
Учитывая это, многие страны, например, Индия начали выпускать дженерики, то есть лекарства-аналоги оригинала. Эти производители имеют лицензию на изготовление противовирусных средств, выданную американской компанией. Цена этих медикаментов более доступная, что позволяет многим вирусоносителям пройти полный терапевтический курс без больших материальных затрат.
Далеко не все страны получили разрешение на производство дженериков, но все равно занимаются их выпуском. В связи с этим они не несут ответственности за качество препаратов, а технологический процесс не всегда отвечает требованиям ВОЗ.
Что такое гепатит и чем он опасен
Гепатитом называют воспалительный процесс, развивающий по разным причинам в ткани печени. Чаще всего он имеет вирусное прохождение. Всего существует семь видов болезни, которые могут протекать в острой или хронической форме.
В острых случаях у больного не всегда есть желтуха или она отличается незначительной выраженностью. Поэтому большинство людей и не подозревают о своей проблеме. Постепенно болезнь переходит в хроническую форму.
Она отличается бессимптомным течением, может разрушать печень в течение многих лет.
Довольно часто больные узнают о своём заболевании случайно во время профилактического осмотра.
Опасность болезни в следующем:
- Печень имеет свойство восстанавливать свои ткани. Но при хроническом течении инфекции эта способность снижается.
- Повреждённые клетки замещаются соединительной тканью, развивается фиброз.
- Постепенно рубцы появляются на всей печени, формируется цирроз и недостаточность функции органа.
- Повышает риск развития онкологических заболеваний печени.
Отсутствие лечения приводит к гибели больного. В некоторых случаях даже назначенная терапия не приносит результатов. Фото печени, поражённой болезнью, показывает всю опасность данного состояния. Поэтому необходимо знать, какими путями передаётся гепатит, чтобы избежать инфицирования.
Последствия патологии
Симптоматика гепатита часто проявляется уже на той стадии болезни, когда она переходит в хроническую форму. Диагностика показывает серьёзные изменения печени из-за возбудителя инфекции. Лечение не всегда приносит нужный эффект. Если не проводить комплексную терапию, тогда увеличиваются шансы на развитие неприятных последствий.
Осложнения гепатита С:
- гепатоз,
- цирроз печени,
- печёночная недостаточность,
- карцинома.
Без лечения хронического гепатита С шансы развития цирроза – 20% на протяжении 15 лет. Около 5% инфицированных больных без надлежащей терапии получают осложнение в виде рака печени.
Динамика заболевания зависит от генотипа вируса HCV. Особенно стремительно развиваются формы 1b и 3а.
На первом этапе осложнений патологии происходит некротизация (отмирание) печёночной ткани из-за воспалительных процессов. Структура органа изменяется, снижается его функциональность. Развиваются разные виды гепатозов. При стеатозе (жировом гепатозе) происходит замена функциональной ткани на жировую. Фиброз характеризуется разрастанием эпителиальной ткани на месте отмерших клеток печени.
Прогресс HCV-инфекции при хроническом течении без терапии приводит к более тяжёлым осложнениям. Фиброз переходит в цирроз печени. Эта патология уже не поддаётся лечению. Ведь необратимые изменения произошли во всей структуре железы.
Проявления цирроза:
- Разрастание соединительной и жировой ткани на месте паренхимы (основных функциональных волокон) печени.
- Деформация печёночных артерий, а также желудочных вен. Под влиянием увеличенной железы они изменяют свою структуру, размер.
- Нарушение кровоснабжения из-за сужения просвета артерий, тромбозы.
- Асцит. Из-за сбоев в обменных процессах и проблемах с кровотоком в брюшной полости накапливается жидкость.
Цирроз вызывает внутренние кровотечения, интоксикацию организма, энцефалопатию печени. Эти изменения опасны для жизни человека.
Особенно тяжёлые осложнения – злокачественные образования, вызванные хроническим гепатитом С без лечения. На этом этапе развивается гепатоцеллюлярная карцинома (у 5% пациентов) и клеточная лимфома (1% больных).
Рак печени очень быстро разрастается и пускает метастазы в другие органы, находящиеся рядом с печенью (лёгкие, желудок). Вылечить онкологическую патологию можно при своевременно проведённых терапевтических методах. Врачи применяют операцию по удалению опухоли, лучевую терапию. В запущенных случаях требуется пересадка органа.
Осложнениями развития вируса HCV могут быть нарушения в работе других систем организма:
- снижение функциональности почек (гломерулоневрит),
- воспаления сосудов (васкулиты),
- патологии пищеварительной системы,
- эндокринные заболевания.
Последствия гепатита С у мужчин и женщин в виде тяжёлых стадий патологии с летальным исходом не развиваются, если вовремя приступить к лечению. Важно придерживаться курса терапии и рекомендаций врача по образу жизни, чтобы обеспечить положительный прогноз.
Гепатит D и отличия от других форм
Другое название – дельта-гепатит. Это инфекционное поражение печеночных тканей, коинфекция либо суперинфекция вирусной формы B, что негативно сказывается на течении, прогнозе заболевания.
Причиной развития выступает РНК-вирус, который относят к семейству Deltavirus. В отличие от других возбудителей гепатитов, D не может самостоятельно продуцировать белки для размножения, и использует вещества, которые вырабатываются чужеродным агентом B.
Возбудитель D невосприимчив к факторам внешней среды. На него не действует замораживание и оттаивание, нагревание, влияние кислоты, щелочных растворов. Путь передачи – парентеральный, обязательное условие болезни – активный вирус гепатита B. Возбудитель D внедряется в его геном, усиливает способность к репликации.
Заболевание бывает нескольких разновидностей:
- Коинфекция – когда вирусы D и B передаются одновременно.
- Суперинфекция – присоединение вируса D к B.
Возбудитель D усугубляет клиническую картину при гепатите B. Инкубационный период составляет не более пяти суток (коинфекция), а при суперинфекции около 3-7 недель. Преджелтушный период отличается бурным течением.
Диагностировать комбинацию вирусов в организме можно лабораторными методами – в острый период наблюдаются антитела IgM, в течение последующего времени определяют исключительно IgG. Единственно верный способ диагностики – анализ ПЦР для выявления РНК вирусов.
Ошибки в анализах
Существуют две основные разновидности тестов для выявления HCV. Это ИФА (иммуноферментный анализ) и ПЦР (полимеразная цепная реакция). В первом случае в крови обнаруживают антитела к HCV, во втором – РНК патогена.
ПЦР является наиболее точным исследованием, и получение сомнительного результата обычно связано с одним из следующих факторов:
- ошибки, сделанные непосредственно при заборе крови;
- несоблюдение температурного режима хранения и транспортировки крови;
- ошибки во время постановки реакции.
При соответствующей квалификации лаборантов, осуществляющих манипуляцию забора крови и выполняющих исследования, вероятность ложного результата ПЦР низкая. В любом случае после проведения теста на качественное обнаружение вируса, проводят количественное определение и генотипирование. Таким образом риск ошибки при диагностике сводится к нулю.
Ложноположительный результат исследования методом ИФА зависит не только от квалификации работников медицинской лаборатории. Антитела представляют собой соединения белковой структуры, их строение строго специфично (в зависимости от антигена), а выработка «контролируется» иммунной системой. Поэтому некоторые иммуноглобулины могут быть ошибочно «распознаны» тест-системами как АТ к HCV.
Если предполагают ложноположительный тест на гепатит С, причины могут состоять в следующем:
- беременность (вне зависимости от срока гестации);
- тяжелые системные инфекции (например, туберкулез), сопровождающиеся массивной выработкой иммуноглобулинов;
- аутоиммунные заболевания;
- онкология;
- ВИЧ.
Именно поэтому позитивный результат ИФА должен быть в обязательном порядке подтвержден качественным и количественным тестом ПЦР. Однако и негативный ИФА при наличии симптомов и лабораторных признаков, указывающих на поражение печени, требует выполнения ПЦР.
Как заражаются гепатитом А и Е?
Когда вирус типа А попадает в организм, он быстро проникает в клетки печени, способствуя развитию воспалительного процесса в органе. Но тяжёлых повреждений проблема не вызывает и в хроническую форму обычно не переходит.
Передаваться инфекция может от больных людей так:
- фекально-оральным путём через грязные руки,
- в результате употребления загрязнённой воды из открытых водоёмов,
- при употреблении в пищу некачественно вымытых овощей и фруктов.
Первый вариант заражения возможен, если человек не соблюдает правила личной гигиены. Таким же путём можно подхватить и вирус гепатита Е. От проблемы особенно страдают люди, проживающие в регионах с загрязненной водой.
Как передается гепатит C
Гепатит С – наиболее коварный тип вируса, который еще называют «ласковым убийцей», поскольку он может несколько лет жить в организме человека и никаким образом себя не проявлять, но существенно вредить внутренним органам и медленно разрушать целый организм. Больных или носителей вируса гепатита С не возможно отличить от здоровых людей. Болезнь имеет вялотекущее течение и не вызывает у человека никаких подозрений. Заражение гепатитом C чаще всего происходит следующими путями:
- Гематогенный или парентеральный путь (через кровь) — переливание крови или использование общей иглы от шприца несколькими людьми.
- Контактный. Заразится гепатитом С можно в салонах красоты, делая пирсинг, татуировку, через маникюрные ножницы и другие инструменты, которые не прошли нужную стерилизацию и содержат на своей поверхности инфицированную кровь больного человека.
- Медицинские манипуляции. В ходе оперативного вмешательства, введении лекарственных препаратов, стоматологических процедурах также есть риск заражения данным недугом.
- Заражение половым путем. Встречается довольно редко и только в 3% случаях при незащищенном половом акте. Гепатит С передается половым путем только в случаях незащищенного полового акта. Малоизвестна медицине передача вируса через оральный секс.
- Внутриутробное инфицирование плода. Такой путь заражения также встречается довольно редко, менее чем 5% случаях. А вот опасность инфицирование ребенка в процессе родов достаточно высок. Нет точной информации и о том, может ли болезнь передаться ребенку через грудное вскармливание, но в случае, когда роженица болеет гепатитом C, грудное вскармливание рекомендуют отменить.
В любом из вышеперечисленных случаях, гепатит C передается только через кровь.
Вероятность передачи ребенку при беременности
Пары, несмотря на болезнь одного из партнеров сохранившие отношения, знают почти все про хронический гепатит С: как передается и как снизить вероятность заражения. Но нередко супруги задумываются о детях. Если при незащищенном сексе, риск заражения незначителен, то будущие родители беспокоятся: можно ли родить здорового ребенка.
Стоит рассмотреть, будет ли передача вируса от больного мужчины при зачатии. А также ознакомиться, возможно ли больной гепатитом С женщине родить здорового младенца.
От отца при зачатии
В первую очередь пару, где болен мужчина, волнует, передается ли от отца к ребенку при зачатии гепатит С. Здесь риска нет. Несмотря на вирусную концентрацию в семенной жидкости, сперматозоиды не заражены гепатитом С и при слиянии с яйцеклеткой инфицирования не происходит. Если отец болен, то его заболевание не передастся младенцу.
Но не следует забывать и про то, как передается хронический вирусный гепатит. Когда в сперме мужчины большая вирусная концентрация, то при зачатии может заболеть будущая мама. Если такой риск существует, то рекомендуется прибегнуть к экстракорпоральному оплодотворению.
От матери в процессе вынашивания
Опасение того, передается ли от матери к ребенку при беременности гепатит С, появляется всегда, когда женщина больна.
Во время внутриутробного развития риска для плода нет. Вирус не проникает через гематоплацентарный барьер, а значит, не передается плоду из материнского организма.
При родах
Уточняя, передается ли от матери к ребенку вирус, врачи отмечают, что в момент прохождения по родовым путям, новорожденный лишается плацентарной защиты. Контактируя с кровью и слизистым секретом больной матери, младенец может заразиться гепатитом С. Вероятность инфицирования составляет около 5%.
Характеристика вируса и развитие болезни
Возбудитель гепатита С – РНК-вирус, который персистирует в крови и поражает клетки печени. Его размножение в организме сопровождается воспалением гепатоцитов и их постепенным отмиранием. После попадания возбудителя в кровь следует длительный инкубационный период – от 2 недель до 2 месяцев и более. После этого начинают проявляться первые клинические признаки, на которые обязательно следует обратить внимание:
- хроническая усталость, снижение работоспособности и концентрации внимания, нарушения режима сна и бодрствования;
- ощущение тяжести в правом подреберье, острые либо тупые боли, которые усиливаются после физических нагрузок либо приема тяжелой пищи;
- тошнота и рвота, расстройства стула;
- при тяжелом течении – окрашивание кожи и слизистых в желтый оттенок, осветление кала и потемнение мочи.
СПРАВКА. Неофициальное название гепатита С – «ласковый убийца». Он получил его за длительное бессимптомное течение, в ходе которого ткани печени разрушаются медленно и незаметно. Первые симптомы проявляются уже на той стадии, когда процессы затронули значительную часть органа.
Чтобы понимать, чем опасен гепатит С для окружающих и как обезопасить себя при общении с инфицированным человеком, необходимо знать, какие существуют пути передачи вируса. Возбудитель этой болезни находится в крови, поэтому единственным способом заражения остается непосредственный контакт с зараженной жидкостью. Это может происходить в следующих ситуациях:
- при переливании крови либо во время процедуры гемодиализа;
- при совместном использовании шприцов для инъекций без их предварительной стерилизации – самый частый способ заражения у наркоманов;
- при посещении маникюрных и тату-салонов риск практически отсутствует, если ответственно отнестись к выбору заведения;
- при половых контактах вирус передается редко, только при наличии повреждений слизистых оболочек половый органов.
При диагностике гепатита С выделяют несколько генотипов вируса. Наиболее опасный из них – тип 1b. Он плохо поддается лечению специфическими противовирусными препаратами, быстро прогрессирует и часто приводит к развитию осложнений.
Опасность болезни для окружающих и меры предосторожности
В теории, гепатит С может передаваться даже при попадании незначительного количества инфицированной крови на поврежденную кожу либо слизистые оболочки. Такие ситуации могут возникать в семье либо в быту, поэтому риск заражения присутствует. Однако на практике часто обнаруживается, что болезнь в течение многих лет сохраняется только у одного из членов семьи. Пройти обследование необходимо всем, кто контактировал с кровью больного либо проживал с ним на одной территории, но результаты в большинстве случаев оказываются негативными.
Аутоиммунные гепатиты
Под аутоиммунным гепатитом понимают прогрессирующий и хронический воспалительный процесс в печени, который протекает с признаками обширного поражения органа, наличием аутоантител к собственным клеткам железы. В структуре гепатитов на долю аутоиммунных форм приходится около 10-15% случаев.
У женщин диагностируют заболевание в 8 раз чаще, чем у мужчин. Течение патологического процесса отличается стремительным характером, при котором относительно рано развиваются серьезные осложнения – портальная гипертензия, цирроз, печеночно-клеточная недостаточность.
Этиология болезни не до конца изучена. Основу генеза составляет недостаток иммунорегуляции. В зависимости от вырабатываемых антител выделают такие разновидности аутоиммунных гепатитов:
| Тип заболевания | Описание |
| Первый тип | Чаще всего обнаруживают у пациентов 10-20 лет и после 50-летнего возраста. Прогноз благоприятный, поскольку в 90% картин помогают иммуносупрессивные препараты, что позволяет достичь стабильной и продолжительной ремиссии. Если в течение 3 лет отсутствует терапия, то развивается циррозное поражение печени. |
| Второй тип | 2 тип отличается высокой биохимической активностью, манифестирует в детском возрасте. Отклик на иммуносупрессивное лечение недостаточный, при отмене лекарственных средств быстро выявляется рецидив болезни. По статистике, при этой разновидности цирроз развивается в несколько раз чаще. |
| Третий тип | При 3-м типе определяется наличие ревматоидного фактора, антимитохондриальных антител. |
Проявления у детей и взрослых
Манифестирует болезнь внезапно, клинические проявления практически ничем не отличаются от признаков острых вирусных заболеваний. Сначала пациенты жалуются на сильную слабость, потерю аппетита, интенсивную желтуху.
Через 1-1,5 месяца появляются симптомы:
- Боль в правом боку.
- Кожный зуд.
- Тошнота, рвота.
На фоне патологии увеличивается печень и селезенка. Аутоиммунный процесс в 50% случаев протекает наряду с другими болезнями – миокардит, сахарный диабет 1 типа, витилиго, синдром Шегрена.
Диагностика
Критериями заболевания выступают биохимические, серологические и гистологические обнаруженные маркеры. Об аутоиммунной форме патологии говорят при наличии таких критериев:
- Если пациент не принимал гепатотоксических медикаментов, отсутствует алкогольная зависимость.
- Когда в крови отсутствуют маркеры вирусных возбудителей.
- Концентрация γ-глобулинов и IgG выше нормы.
- АСТ и АЛТ – выше нормы.
- Титры антител (SMA, ANA и LKM-1) для взрослого человека от 1:80; для ребенка от 1: 20.
Обязательно проводится биопсия. С помощью манипуляции диагностируют хронический недуг с признаками выраженной активности. Гистология показывает ступенчатые либо мостовидные некротические преобразования, лимфоидную инфильтрацию.
Гепатит A или болезнь Боткина
Вирусная форма гепатита A предстает острым инфекционным поражением печени, отличается доброкачественным течением, приводит к некрозу печеночных клеток. Болезнь Боткина редко трансформируется в хроническое течение.
Причины возникновения
Механизм передачи вируса – фекально-оральный. Зараженный взрослый или ребенок выделяет с фекалиями в окружающую среду много вирусных частиц. Они попадают в воду, на продукты, бытовые предметы.
Когда возбудители оказываются в ротовой полости здорового человека, восприимчивого к инфекции, развивается гепатит.
Заражение происходит при купании в грязных бассейнах, водоемах. При потреблении в пищу загрязненных продуктов, плохо очищенной воды. На фоне совместного проживания с больным человеком инфицирование происходит при касании бытовых предметов – дверных ручек, полотенец, игрушек и пр.
Клинические проявления
Инкубационный период составляет 14-28 дней. Всю клиническую картину можно поделить на три периода – преджелтушный, желтушный и этап восстановления.
В преджелтушный период симптоматика скудная, пациента беспокоят признаки интоксикации, увеличение температуры тела. Повышение температуры наблюдается не у всех – примерно у 50% больных.
Длительность желтушного периода 14-28 дней, он проявляется такими симптомами гепатита:
- На 5-10 день желтеет кожный покров.
- Изменение цвета урины – становится темного окраса.
- Обесцвечивание фекалий.
- Боль в области правого подреберья.
- Увеличение селезенки.
- Диспепсические расстройства.
- Суставные, мышечные боли.
- Зуд кожного покрова.
Период восстановления длится от 7 до 150 дней. Симптоматика постепенно слабеет, далее полностью нивелируется.
Особенности терапии
Острый гепатит A – не опасный недуг, поскольку редко приводит к серьезным осложнениям, не требуется специфическое лечение. При выраженной клинике осуществляется симптоматическая терапия, включающая в себя препараты таких групп:
- Витаминные комплексы (Аевит).
- Гепатопротекторы (Карсил).
- Энтеросорбенты (Смекта).
- Ферментные средства (Креон).
- Иммуномодуляторы (Тимоген).
- Желчегонные лекарства (Аллохол).
На фоне резкого ухудшения самочувствия проводится гормональная терапия, назначают Преднизолон, Метилпреднизолон.
Особенности опасного заболевания
Чтобы разобраться в том, чем опасен гепатит С, необходимо дать ему определение. Под гепатитом С понимают воспаление железы, вызванное вирусом. Существует 7 различных вирусов гепатита: А, В, С, D, E, F, G. Более всего распространены вирусы A, B, C. Вирусное заболевание HCV составляют 6 видов (генотипов), которые состоят из 30 подтипов.
Своеобразием заболевания Hepatitis C заключается в способности постоянного изменения, что обуславливает невозможность разработки эффективной вакцины против болезни. При попадании инфекции в кровяное русло вирусы распределяются по всем отделам организма. Идеальные условия для размножения инфекции представляют печеночные клетки, в результате чего они начинают разлагаться.
Воспалительная инфекция — это попытка организма бороться с болезнью. Заболевание HCV без лечения переходит в хроническую форму. Когда возникает сморщивание железы с утратой ее функций, это характеризует развитие цирроза как следствия вируса Hepatitis C, гепатоцеллюлярной карциномы, необратимого процесса как результата злокачественного перерождения гепатоцитов (клеток паренхимы печени). Единственным выходом сохранения жизни является трансплантация железы, ее пересадка от донора к реципиенту.
Если проводить качественное лечение при помощи высокоэффективных медикаментов, терапия замедлит прогрессирование пагубного процесса, приводит к хорошей ремиссии. Инфицирование вирусом Hepatitis C происходит посредством прямого контакта через кровь или ткань, содержащие инфекцию. Самыми распространенными путями заражения инфекцией являются:
- внутривенная инъекция наркотических веществ;
- переливание крови;
- контакт с зараженной кровью;
- пути передачи через подсохшую кровь, например, на лезвиях для бритья, материалах для перевязки;
- половой контакт с инфицированным лицом.
Способность заражать окружающих приобретается в момент инфицирования и длится до тех пор, пока вирус Hepatitis C присутствует в крови. После внедрения в организм вирус быстро размножается, происходит перерождение тканей печени в соединительную, функции железы ограничиваются.
Что способствует заражению во время секса
Не более 10% случаев заражения гепатитом произошли в результате полового контакта. Это гораздо меньше, чем в случае с вирусом иммунодефицита.
Слюна, влагалищный секрет, семенная жидкость содержат в себе небольшое количество возбудителя. Поэтому во время секса гепатитом С заражаются в очень редких случаях.
Подобное развитие событий возможно под влиянием следующих факторов:
- Если половые пути или ротовая полость подверглись повреждениям и кровоточат.
- Если в половых органах развивается воспалительный процесс.
- Секс без барьерной контрацепции во время менструации.
- Наличие патологических процессов в мочевыводящих путях, заражение вирусом иммунодефицита человека.
- Отсутствие культуры половой жизни.
- Анальный секс без презерватива.
- Агрессивные половые акты, сопровождающиеся травмами.
Учитывая эти факторы, можно сделать вывод, что половые контакты без презервативов являются нежелательными. Важно раз в год сдавать кровь на анализ, чтобы выявить в ней маркеры гепатита С.
Симптомы заболевания
Вирусный гепатит нередко называют «ласковым убийцей». Но почему? Дело в том, что заболевания типа В и С очень часто проходят совершенно бессимптомно. Это означает, что при всех разрушительных процессах, происходящих в его организме, пациент себя чувствует здоровым (в некоторых случаях отмечается легкая агрессия, плохое настроение, что многие пациенты не ассоциируют с болезнями). Это в значительной мере затрудняет диагностику рассматриваемого недуга.
Однако в некоторых случаях на острой стадии заболевания можно наблюдать следующие признаки тяжелого заболевания:
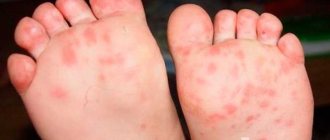
- Желтушный оттенок кожных покровов и глазных яблок пациента;
- Болезненные ощущения в правом боку, ощущение тяжести и сдавливания;
- Светлый оттенок фекальных масс и резко потемневший цвет мочи (оттенок темного пива);
- Приступы тошноты, рвоты, чувство отвращения к еде, резкое понижение аппетита;
- Общее недомогание, как в случае гриппозного заболевания;
- Незначительное повышение температуры (до 37-38 градусов);
- Депрессивное состояние, апатия и расстройства сна (от полной инсомнии до дневной сонливости).
В случае проявления данных симптомов, необходимо записаться на прием к гепатологу. Врач прежде всего назначит обследования на выявление признаков воспаления печени, а именно:
- Биохимический анализ крови. При вирусном поражении биохимия крови меняется;
- Ультразвуковое обследование органов брюшной полости. При ВГС объем печени увеличивается;
- Анализ крови на маркеры гепатовируса. Маркерами называются антитела к антигену патогена – особые белковые соединения, появляющиеся как следствие иммунного ответа на заражение. Их появление говорит о том, что человек, скорее всего, болен;
- Анализ на выявление генотипа вируса. Проводится уже при подтвержденном диагнозе. Необходим для подбора подходящего курса лечения.
Важно учесть, что в некоторых случаях симптомы и даже результаты анализов могут быть ошибочными. Поэтому для подтверждения диагноза может понадобиться дополнительная диагностика.
Что такое гепатиты?
Гепатиты – воспалительные патологии печени. В зависимости от течения выделяют острую и хроническую разновидность болезни. Острая форма отличается выраженными клиническими проявлениями, имеет 2 варианта исхода – полное излечение либо хронизация патологического процесса.
В большинстве случаев причиной развития являются: вирусные агенты, чрезмерное потребление алкогольной продукции, бесконтрольное применение в течение длительного времени лекарственных препаратов, обладающих гепатотоксичным эффектом.
Когда ставят диагноз «хронический гепатит», подразумевают, что «стаж» воспаления свыше 6 месяцев. По морфологической картине наблюдаются дистрофические преобразования в печеночных тканях, которые не затрагивают дольковые структуры.
Первично хронические формы протекают на фоне отсутствия симптоматики либо с незначительными проявлениями. Часто проблему обнаруживают случайно – во время профилактического медосмотра либо при обследовании по причине других жалоб больного.
Патогенез развития острой и хронической формы болезни
Острая форма – следствие непосредственного поражения печени гепатотоксическими веществами либо активности вирусной инфекции, аутоиммунного нарушения в организме – иммунитет вырабатывает антитела, которые атакуют собственную печень.
Вне зависимости от причины наблюдается острая воспалительная реакция в паренхиматозных тканях, повреждаются и разрушаются гепатоциты, отекает печень, ухудшается функциональность внутреннего органа.
Так как ткани железы не оснащены болевыми рецепторами, болевой синдром развивается в исключительных случаях на фоне выраженной гепатомегалии – значительного увеличения правой и/или левой доли печени.
Причиной хронической формы предстает отсутствие консервативной терапии либо неверная терапевтическая стратегия острой разновидности. Часто безжелтушный гепатит вовремя не диагностируют, из-за чего происходит хронизация патологического процесса.
При хроническом гепатите формируются очаги дистрофии, перерождаются печеночные ткани, нарушается работа органа, возрастают риски развития циррозного поражения.
Классификация гепатитов
В медицинской практике используют несколько классификаций заболеваний. Так, в зависимости от симптоматики и течения выделяют острую и хроническую разновидность.
Классификация по этиологическим факторам:
- Алкогольный.
- Медикаментозный.
- Вирусный.
- Аутоиммунный.
- Вторичный гепатит (развиваются по причине сопутствующих болезней).
- Криптогенный (идиопатический) гепатит – означает, что причины заболевания не установлены.
Выделяют отдельно группу специфических гепатитов. Например, бывает описторхозный (поражение печени описторхами), эхинококковый (на фоне эхинококкоза печени).
Классификация в зависимости от клинических проявлений – безжелтушная форма, желтушная и субклиническая. Аутоиммунные виды гепатитов различаются по типам, они обусловлены мишенями антител – тип 1, 2, 3.
Заболевания, вызванные интоксикацией
Токсический гепатит – это патологическое состояние печени, вызванное воздействием отравляющих веществ (алкоголь, лекарства, ядовитые вещества). Болезнь характеризуется острым или хроническим течением, желтухой (желтушность склер, кожи, слизистых оболочек), болью в правом подреберье, а также изменением в анализах крови (повышением АЛТ, АСТ, билирубина).
Обратите внимание! Острая форма токсического гепатита проявляется после поступления высокой дозировки токсина (яда). Клинические проявления развиваются через несколько дней. При такой разновидности болезни пациенту требуется срочная помощь и госпитализация.
Хроническая форма заболевания характеризуется постепенным отмиранием клеток печени на протяжении 3-4 месяцев или многих лет. При этом симптоматика болезни может появиться, когда в печени уже имеются очаги поражения.
Токсины и факторы развития
Токсины печени подразделяются на 2 вида:
- гепатотропные (непосредственно влияют на клетки печени, убивая их);
- не имеющие влияния на клетки печени (препараты и вещества вызывающие ухудшение кровотока).
Также токсины, способные вызвать гепатит, разделяются на группы в зависимости от химических свойств, сферы применения (Табл. 2).
Таблица 2 – Виды токсинов по химическому составу
| Группа | Вещества |
| Промышленные |
|
| Природные | Сорняки, грибы (белая поганка). |
| Спиртосодержащие вещества | Спирт, водка, коньяк. |
| Лекарства |
|
Отравляющие вещества могут проникать через кожу, легкие, пищеварительный тракт. После этого токсины переходят в кровяное русло, а затем печень. Яды приводят к разрушению клеток печени, замещению их соединительными и жировыми клеточными структурами. Это провоцирует печеночную недостаточность, печеночную кому или энцефалопатию. Отказ работы печени ведет к гибели пациента.
Факторы развития болезни:
- работа на вредном производстве: сельское хозяйство, металлургия, добыча нефти, руд, пищевое производство.
- наличие заболеваний, требующих приема лекарственных препаратов, токсичных для печени (онкология, туберкулез);
- проживание на территории, зараженной пестицидами, тяжелыми металлами, нефтяными сбросами;
- болезни печени в предыдущем поколении;
- алкоголизм;
- сахарный диабет;
- низкий или избыточный вес.
Более подвержены заболеванию такие группы пациентов:
- дети;
- пациенты с хроническими болезнями;
- алко- и наркозависимые;
- больные вирусными гепатитами, дисфункцией печени.
Клинические проявления
Токсический гепатит любого генеза имеет общие и специфические клинические признаки. Типичные проявления для всех токсических патологий печени:
- проявления желтухи (желтушность кожи, склер и слизистых);
- увеличение печени (нижний край печени выступает из-под реберной дуги);
- боли в правом подреберье;
- зуд;
- печеночная недостаточность: энцефалопатия (сонливость, слабость), печеночная кома, асцит, отечность, геморрагический диатез.
Специфические симптомы зависят от вида токсина:
- При поражении бензолом наблюдаются апластическая анемия, повреждение мозга, катаракта.
- При токсическом отравлении медью развивается гастралгия (желудочная боль), тошнота, рвота, диарея, кровотечения, уменьшение объема мочи.
- Поражение мышьяком вызывает дисфункцию почек, нервных пучков.
- При отравлении фосфором у пациента наблюдается низкий уровень глюкозы крови и кровоточивость.
- Ядовитые грибы могут вызвать галлюцинации вследствие повреждения головного мозга.
- Отравление инсектицидами провоцирует миокардит, нефрит, повреждение мозга, снижение гранулоцитов крови.
Патологии вирусной природы
Вирусные патологии печени развиваются при проникновении вирусов, тропных к печеночной ткани. Для каждого вида заболевания имеются свои пути передачи инфекции и механизм развития. Вирусные гепатиты подразделяются на 2 основные группы, различающиеся по способу заражения (Табл. 1).
Таблица 1 – Виды вирусных патологий печени
| Путь распространения вируса | Виды |
| Парентеральный | В, С, D, G, F |
| Фекально-оральный | А, Е, F |
Формы А, E
Гепатит А – это заболевание вызванное вирусом типа А, передающееся фекально-оральным путем. Эта разновидность патологии печени не имеет хронической формы. Болезнь протекает всегда остро, а после излечивания у пациента формируется стойкий пожизненный иммунитет. Заболевание медики называют «болезнью грязных рук», так как она передается через зараженную воду, немытые овощи, фрукты, загрязненные предметы обихода, а также при недостаточной термической обработке пищи.
Вирус HAV попадает через ротовую полость в пищеварительный тракт, далее проникает в кровь, а затем к ткани печени. В клетках печеночной ткани происходит встраивание микроорганизма внутрь клетки, создание новых вирусных частиц. После завершения этого процесса вирусы попадают в кровь (вторичная вирусемия). В качестве ответа организм формирует большое количество антител против микроорганизмов, убивая вирусные частицы. После выздоровления формируется иммунитет.
Гепатит А встречается повсеместно, но наиболее распространен в странах Азии и Африки. Группы риска:
- дети;
- представители асоциальных групп;
- люди, выезжающие в страны, эндемичные по заболеваемости гепатитом А.
Риск заражения повышается при:
- несоблюдении правил личной гигиены;
- употреблении некипяченой воды из родников, водопроводов, колодцев;
- отказе от прививок от гепатита А накануне поездки в эндемичные районы.
Гепатит Е имеет схожие клинические проявления, механизм заражения, патогенез, а также факторы риска. Отличительной особенностью этого вида заболевания является тяжесть течения болезни во время 3 триместра беременности.
Важно! Гепатит Е у беременных способен привести к полной дисфункции печени, смертельному исходу (50 %).
При HEV возможно развитие печеночной энцефалопатии, коматозного состояния, геморрагического синдрома. Возникновение сильных кровотечений приводит к гибели плода внутриутробно, родам раньше срока, выкидышам. До 50 % детей, родившихся живыми, умирают через месяц после родов.
Виды В, С, D, G
Такие гепатиты являются парентеральными формами, то есть они передаются через кровь. Заболевания распространены в странах Азии, Африки, США (Канаде), Северной Америке. Способы распространения инфекции:
- косметические и тату-салоны;
- использование нестерильного медицинского оборудования, инструментов, шприцов, капельных систем;
- частое переливание крови, диализ;
- половые контакты (незащищенный половой акт);
- вертикальный способ передачи (от матери к ребенку во время прохождения через родовые пути).
В группы риска по парентеральным гепатитам входят:
- лица, принимающие наркотики;
- медицинские работники (акушеры-гинекологи, хирурги, операционные медицинские сестры, сотрудники станции переливания крови, гепатологи, инфекционисты);
- гомосексуалисты;
- люди с беспорядочными половыми связями;
- новорожденные дети;
- пациенты, выезжающие в эндемичные районы по заболеваемости гепатитами;
- люди, имеющие постоянный контакт с больным (родственники).
Гепатит В вызывается вирусом, содержащим молекулу ДНК. Остальные разновидности вирусов имеют только одну цепь (РНК). HBV является наиболее устойчивым вирусом вне организма. Вирусная частица при попадании в организм больного встраивается внутрь генома клетки печени. Используя генетический материал гепатоцитов, вирус генерирует новые вирусные частицы. Они, выходя из клеток, проникают обратно в кровь, увеличивая свое количество. Патогенез других вирусов протекает аналогично.
Обратите внимание! Гепатит D самостоятельно не может проникать и размножаться в клетках печеночной ткани, так как не имеет на поверхности специфических рецепторов. Для размножения вирусной частице необходимо обязательное присутствие другого вируса.
Обычно помощником выступает HBV. При наличии у больного вирусов В и D болезнь протекает очень тяжело с развитием печеночной недостаточности в короткие сроки, а также приводит к смерти.
Гепатит С является «ласковым убийцей», так как на протяжении многих лет человек может не ощущать никаких симптомов, но микроорганизм за это время уже значительно повреждает печеночную ткань больного. Также при проведении анализа крови у пациента на начальном этапе болезни не обнаруживаются вирусы (слепой период 1-1,5 месяца). HCV может протекать в острой форме, но чаще переходит в хроническую.
Интересно! Гепатит G является коинфекцией гепатитов В, С, D, а также ВИЧ. Имеются данные о том, что наличие HGV продлевает жизнь ВИЧ-инфицированных пациентов.
Он препятствует воздействию вируса иммунодефицита человека на клетки организма. HGV не утяжеляет течения других вирусных гепатитов.
Риск заражения увеличивают беспорядочные половые связи, несоблюдении техники безопасности во время работы с препаратами крови, отсутствие плановой вакцинации детей и взрослых. Опасность парентеральных гепатитов состоит в постепенном развитии печеночной недостаточности, цирроза, рака печени.
Чтобы предупредить распространенность гепатита В сегодня есть вакцина, которая разработана более 20 лет назад. Прививку включили в национальный календарь. Ее делают бесплатно всем детям с рождения и взрослым, не привитым ранее. От других парентеральных гепатитов вакцины не существует.
Гепатит F
Гепатит F отличается от других заболеваний печени тем, что распространение болезни имеет как фекально-оральный путь заражения, так и половой, парентеральный, вертикальный. Симптомы болезни проявляются диспепсией, желтухой, увеличением печени. HFV часто переходит в хронический процесс.
В группы риска при этом заболевании входят асоциальные слои населения, дети, наркоманы, гомосексуалисты, лица с постоянной сменой партнера, медицинские работники, больные ВИЧ. Для предупреждения болезни применяют неспецифические меры профилактики: соблюдение гигиены, профилактические осмотры пациентов, находящихся в группах риска.
Заражается ли ребёнок при кормлении грудью
Подтверждению тому, что через молоко матери возбудитель может попасть в кровь ребёнка, нет. Хоть частицы вируса и были обнаружены в молоке, но их количество незначительно. Поэтому женщинам, в организме которых развивается инфекционный процесс, разрешают кормить детей, но с осторожностью.
Если поверхность сосков была повреждена, то грудь давать нельзя, так как кровь попадёт к малышу. Прекратить кормление следует до полного восстановления молочных желёз.
Если процесс кормления сопровождается болезненными ощущениями, то это может говорить о наличии микротрещин на сосках, поэтому нельзя продолжать кормление. Для снижения риска попадания инфекции к новорождённому, следует пользоваться специальными накладками на соски.
Передается ли хронический гепатит
При отсутствии адекватной противовирусной терапии острая форма гепатита С переходит в хроническую. Она характеризуется фиброзом, циррозом и раком печени. При этом вирусные частицы присутствуют в организме в неактивной, малоактивной или активной форме, от чего зависит скорость прогрессирования печеночной дисфункции и других осложнений.
Заразен хронический гепатит или нет, зависит от активности вируса. Если он присутствует в незначительной концентрации или неактивен, риск передачи инфекции минимален. Высокая вирусная нагрузка свидетельствует о серьезной угрозе для окружающих. В любом случае, при контакте с инфицированным человеком необходимо соблюдать меры предосторожности.
Прогноз
При своевременном лечении удается избежать многих последствий гепатита С. Современные методы позволяют победить как острую, так и хроническую болезнь. В первом случае важно соблюдать постельный режим, диету, избегать физических и эмоциональных перегрузок.
Иногда может потребоваться госпитализация и применение препаратов, поддерживающих работу печени. Острый гепатит С вылечивается у 20–30 пациентов из 100. Для оставшихся 70–85% инфицированных прогноз менее благополучный, гепатит становится хроническим.
В случае хронизации заболевания шансы на выздоровление составляют 50–90%. Для лечения используются противовирусные препараты — интерфероны и рибавирин. Дозировка и длительность терапии подбираются индивидуально в зависимости от возраста, истории болезни и генотипа вируса. При 1 типе срок лечения обычно составляет 48 недель, при 2 и 3 — 24 недели. Первый генотип вируса гепатита С лечится сложнее, выздоравливает 50% пациентов. При втором и третьем побеждают заболевание до 90 больных из 100.
При отсутствии терапии хронический гепатит С осложняется не всегда. Если концентрация вирусных частиц в крови низкая и структура печени не изменена, человек может прожить много лет. Однако при высокой активности вируса и больной печени больному грозит цирроз, рак. Ухудшает прогноз употребление спиртных напитков, неправильное питание, излишний вес, пожилой или детский возраст. При циррозе печени вылечиться полностью невозможно. На последних стадиях болезни можно продлить жизнь только путем трансплантации органа.
Последствия инфекции губительны не только для здоровья заболевшего человека. Важно понимать, насколько опасен вирусный гепатит С для окружающих. По неосторожности можно передать болезнь ребенку, жене или другим членам семьи. Поэтому пускать гепатит С на самотек не следует. Нужно пройти полное обследование и затем обсудить эффективную схему лечения с врачом-гепатологом. Не болейте!