Мокрота – это жидкий секрет из дыхательных путей, отделяемый при отхаркивании. Здоровый человек не кашляет и не отхаркивает мокроту. То есть всякая мокрота – это патологический продукт, образующийся при тех или иных заболеваниях.
В норме специальными бокаловидными клетками трахеи и бронхов постоянно образуется слизь, которая призвана очищать дыхательные пути. В слизи присутствуют иммунные клетки-макрофаги, которые захватывают чужеродные частицы грязи, пыли и микробы и выводят их наружу.
Под действием микроотростков реснитчатого эпителия образующаяся в бронхах слизь движется по направлению снизу вверх, попадает в гортань, носоглотку. Этот механизм носит название мукоцилиарного транспорта. Далее она смешивается со слюной и слизью из носа и придаточных пазух. В норме у здорового человека образуется в сутки около 100 мл такого слизистого секрета, выделение его происходит постепенно и незаметно. Образующийся секрет, как правило, сглатывается, не доставляя никаких неудобств.
В случае какой-либо патологии воспаленная слизистая бронхов вырабатывает слизь в большем количестве, к ней примешивается экссудат (серозный или гнойный), содержащий фибрин (от этого изменяется ее консистенция – она становится более густой, вязкой). В воспалительном экссудате содержатся также лейкоциты, эритроциты, слущенный эпителий дыхательных путей, а также различные микроорганизмы.
Таким образом, мокрота имеет примерно следующий состав:
- Слизь.
- Серозный экссудат.
- Фибрин.
- Гной.
- Эритроциты.
- Эпителиальные клетки.
- Эластичные волокна (при распаде легочной ткани).
- Бактерии.
- Посторонние примеси (пыль, частицы пищи).
Такая мокрота раздражает кашлевые рецепторы и возникает продуктивный (влажный) кашель.
По характеру мокрота бывает:
- Слизистая – тягучая, вязкая, прозрачная.
- Серозная – жидкая, пенистая, прозрачная, может быть с включениями белых комков (примесь фибрина).
- Гнойная– густая, желтая или зеленовато-желтая.
Однако чисто слизистой, чисто серозной или чисто гнойной мокрота практически не бывает. Чаще всего она имеет смешанный характер: к слизистой примешан фибрин, к гнойной – слизь и т. д.
Цвет и причины мокроты
Цвет мокроты также может дать много информации о диагнозе:
- Прозрачная слизистая мокрота бывают при вирусных воспалениях, бронхиальной астме.
- При гнойном бактериальном воспалении она становится желтой или зеленой. Это бывает при: гнойных бронхитах, стафилококковых пневмониях, обострении ХОБЛ, бронхоэктазах, абсцессах легкого, прорыве эмпиемы плевры в бронхиальное дерево.
- Прожилки крови, а также явно кровяная мокрота – свидетельство разрушения легочной ткани или стенок бронхов. Это довольно грозный симптом. Бывает чаще всего при злокачественных процессах в бронхах и легких, туберкулезе, инфаркте легкого.
- Ржавая или коричневая мокрота (такой цвет формируют продукты распада крови) бывает при крупозной или гриппозной пневмонии, туберкулезе.
- У заядлых курильщиков и у работников угольной промышленности (шахтеров) она может быть серого и даже черного цвета.
Количество мокроты может колебаться от нескольких плевков до 1,5 литров в сутки (бронхоэктазы, деструктивные пневмонии, кавернозный туберкулез, абсцессы, плевробронхиальные свищи).
Мокрота может отделяться и отхаркиваться непрерывно или откашливаться в какое-то время суток (например, по утрам). Иногда она начинает отходить только в определенном положении тела – например, в горизонтальном или при повороте на бок. Этот момент также важен для диагностики, особенно это значимо при наличии полостей в легком или бронхоэктазов.
Кашель с белой мокротой: симптоматика
Любые окрашенные сгустки при кашле считаются аномальными. Когда появляется белая слизь во рту, необходимо обратить внимание на сопутствующие симптомы, которые могут выражаться:
- Затруднением дыхания;
- Одышкой и хрипами;
- Чувством сдавленности и болью в области груди;
- Плохим аппетитом;
- Изменением свойств отхаркивающихся сгустков
При кашле с температурой подобная симптоматика может указывать на воспалительный процесс в организме.
Если же недуг протекает без температуры, возможно, имеет место аллергический или профессиональный кашлевой приступ, патологии сердечно-сосудистой системы, прием некоторых медикаментов.
к содержанию ?
Отхождение мокроты и провоцирующие заболевания
Бронхиты
Начало острого бронхита проявляется, как правило, сухим кашлем. И лишь через 2-3 дня начинает появляться мокрота. В подавляющем большинстве случаев острые бронхиты вызываются вирусами, поэтому мокрота при бронхитах слизистого или серозного характера, прозрачная, вязкая.
Количество ее обычно небольшое, несколько дней она с трудом отхаркивается, затем происходит ее разжижение, отхаркивание облегчается, и в течение 10-14 дней постепенно бронхиальное дерево очищается от воспалительного секрета, кашель проходит. Так протекает неосложненный бронхит.
В случаях осложненного течения (высокая вирулентность инфекции, хронические соматические заболевания, курение, загрязненность окружающего воздуха) кашель с мокротой может затянуться, она может стать гнойной.
При хронических бронхитах и ХОБЛ кашель может продолжаться в течение долгого времени после обострения, иногда мокрота может откашливаться постоянно, даже без обострения заболевания, особенно в ночные и утренние часы.
Бронхиальная астма
Мокрота при бронхиальной астме – непостоянный симптом. Она образуется в бронхах как компонент аллергического воспаления и является дополнительным фактором (помимо бронхоспазма и отека слизистой) сужения просвета бронхов во время приступа удушья.
Как правило, после ее откашливания, состояние облегчается и приступ удушья проходит. Мокрота при бронхиальной астме густая, вязкая, слизистого характера. Может быть желтого цвета из-за примеси эозинофилов.
Бронхоэктатическая болезнь
Это патология, основным паталогоанатомическим субстратом которой являются мешотчатые расширения бронхов. В этих расширениях инфекция задерживается надолго, эвакуация из них затруднена, характер воспаления зачастую гнойный. Поэтому для данного заболевания характерно:
- Улучшение отхождения мокроты при определенном положении тела (например, в положении на правом боку при левосторонних бронхоэктазах и наоборот).
- Обильное отделяемое, иногда – «полным ртом».
- Гнойный характер.
- Неприятный запах из-за присоединения анаэробной флоры.
Похожие симптомы также наблюдаются при абсцессе легкого, хотя здесь будут более выражены симптомы интоксикации.
Туберкулез
Откашливание мокроты при туберкулезе – это свидетельство уже далеко зашедшего процесса. На начальных стадиях туберкулез протекает бессимптомно.
Характер мокроты при туберкулезе может быть различным – от слизистой до слизисто-гнойной с примесью крови. Туберкулез наряду с раком легкого – наиболее частая причина кровохарканья.
Количество ее также может быть различным – от небольшого количества до 1000-1500 мл при наличии каверн (полостей разрушения).
Часто в мокроте выявляется возбудитель – микобактерия туберкулеза.
Рак легкого или бронха
Обычно рак бронха или легкого развивается уже на фоне имеющегося хронического бронхита или ХОБЛ, при которых уже наблюдается откашливание мокроты. Настораживать здесь должно появление в ней крови – от прожилок до явных кровяных сгустков. Для рака легкого также характерна мокрота в виде «малинового желе».
Синдром постназального затекания
Это состояние, при котором отделяемое попадает в носоглотку не из бронхов, а затекает по задней стенке глотки из носовой полости и придаточных пазух носа. Такое происходит при хронических ринитах (в том числе и аллергических), характеризующихся избыточной продукцией слизи, а также при хронических экссудативных синуситах. Слизь затекает в горло, днем она обычно заглатывается, ночью же накапливается и вызывает кашель.
Считается, что синдром постназального затекания является причиной хронического кашля с мокротой более чем в 50 % случаев. Помимо утреннего продуктивного кашля данный симптом характеризуется чувством дискомфорта в горле, ощущения затекания слизи, отхождения слизистых сгустков иногда даже без кашля.
К внелегочным причинам постоянного скопления мокроты в горле относится и гипертрофическая форма хронического фарингита. Слизистая оболочка глотки утолщена, происходит гиперпродукция слизи, часто присоединяется бактериальная инфекция и пациент постоянно отхаркивает слизисто-гнойную мокроту.
Серая мокрота при кашле
Кашель с серой мокротой хорошо знаком курильщикам, и выступает предвестником хронической обструкции легких.
Являясь сильным раздражителем, табачный дым нарушает работу реснитчатого эпителия, который обеспечивает выведение токсинов из организма.
Накапливаясь в бронхах, он приводит к выработке избыточного серого слизистого экссудата. Аналогичным раздражающим действием обладают чистящие средства, используемые в быту, а также краски, лаки, пыль.
Наличие серых выделений при кашлевом рефлексе может свидетельствовать о серьезных патологиях бронхолегочной системы.
Темно-серый оттенок отхаркиваемого материала относится к признакам бронхиолоальвеолярной раковой опухоли – состояния, при котором происходит некроз и гниение тканей. Пенящаяся серая флегма говорит об абсцессе легких или бронхиальной астме.
Схожие симптомы:
к содержанию ?
Анализ мокроты: проведение исследования
Анализ мокроты является одним из основных анализов клинической лабораторной диагностики. Для сбора ее на анализ используют специальные пластиковые контейнеры с крышкой. Мокроту желательно собирать утром до приема пищи, тщательно прополоскав перед этим рот и горло кипяченой водой. Собранную порцию нужно как можно быстрее доставить в лабораторию.
Помимо определения цвета, характера мокроты, при общеклиническом анализе проводится также ее микроскопия. При микроскопии можно обнаружить:
- Клетки эпителия бронхов (цилиндрического). Выявляются при бронхитах, трахеитах, бронхиальной астме.
- Клетки плоского эпителия. Это эпителий ротовой полости, ценности для диагностики не имеет.
- Лейкоциты. Небольшое их количество есть в любой мокроте. При гнойных процессах выявляется большое количество нейтрофилов, при аллергических воспалениях – эозинофилы.
- Эритроциты. Имеет значение их количество. Выявление более двух-трех в мазке требует дообследования.
- Атипичные клетки при опухолях.
- Спирали Куршмана – при бронхоспастических заболеваниях.
- Возбудители – микобактерии туберкулеза, актиномицеты, эхинококки.
Для выявления микобактерий туберкулеза необходим анализ минимум трех порций мокроты.
Для выявления этих и других возбудителей применяется также бактериологическое исследование мокроты: посев ее на специальные среды, культивирование с последующим изучением полученных колоний микроорганизмов. Этот анализ занимает несколько дней, но имеет большое диагностическое значение, а также определяет тактику дальнейшего лечения антибактериальными препаратами.
Диагностика: к какому врачу идти, и какие анализы сдавать?
Самым первым специалистом, к которому следует обратиться с влажным кашлем, является семейный врач или участковый терапевт. Он проводит начальную диагностику и лечит острые инфекции дыхательных путей, обострение хронической патологии, он же направляет к узкому специалисту. С бронхиальной астмой, бронхоэктазами, хронической обструктивной болезнью легких – к пульмонологу. С подозрением на рак – к онкологу. При признаках туберкулеза – к фтизиатру. С сердечной патологией – к кардиологу. Если есть подозрение на инородное тело, то пациентом занимаются общие хирурги.
Обследования, с помощью которых устанавливается причина появления мокроты:
- Клинический анализ крови, мочи.
- Биохимический анализ крови.
- Рентгенологическое исследование органов грудной полости в двух проекциях. Если есть подозрение на онкологию, то проводится бронхография, компьютерная томография.
- Исследование микроскопическое мокроты и посев ее на среды. Если подозревается пневмония, то нужен анализ на чувствительность к антибиотикам. Если онкологический процесс, то анализ на атипические клетки. Если же есть подозрение на туберкулез, то в мокроте ищут микобактерии.
- Бронхоскопия при инородном теле. При бронхогенном раке легкого еще берется биопсия опухоли.
- Спирография для дифференциальной диагностики бронхиальной астмы и хронической обструктивной болезни легких.
- ЭКГ в 12 стандартных отведениях пациентам с сердечной патологией и возрастной категории больных.
- УЗИ сердца если был в анамнезе сердечный отек легких. УЗИ плевральных полостей, если есть признаки гидроторакса на рентгене.
Как лечить мокроту?
Любое отхождение мокроты – это патология. Необходимо уточнить точную причину этого симптома. Особую настороженность должна вызывать гнойная и кровянистая мокрота. Это та ситуация, когда нужно немедленно обращаться к врачу. Также необходим осмотр врача при отхаркивании мокроты в течение длительного времени – более месяца.
Если отмечается затяжной кашель после перенесенного ОРВИ – это, скорее всего, проявления острого трахеита или бронхита. При этом врач наверняка назначит отхаркивающие препараты.
Необходимо отметить, что не всегда при кашле с мокротой нужны лекарства. Если выявлен неосложненный бронхит без признаков бактериального воспаления и бронхоспазма, иногда достаточно обильного теплого питья для того, чтобы несколько облегчить естественное очищение дыхательных путей от слизи.
Проводилось сравнительное исследование действия популярных сиропов от кашля у детей по сравнению с обычным питьем. Оказалось, что действия эти примерно одинаковы по эффективности.
Обильное питье необходимо при любом кашле. Доказано, что обильное питье, особенно щелочное,- это воздействие, сравнимое с действием отхаркивающих препаратов.
Если же мокрота густая, вязкая, откашливается с трудом и доставляет значительные неудобства, применяются меры по облегчению ее отхождения.
Отхаркивающие средства бывают нескольких типов:
- Препараты, которые прямо или опосредовано стимулируют секрецию бронхиальных желез.
- Муколитики – изменяют структуру самой слизи.
Препараты рефлекторного действия при приеме внутрь раздражают рецепторы желудка. В больших дозах они могут вызвать рвоту, а в малых опосредовано по рефлекторным связям стимулируют секрецию бронхиальных желез, движение ресничек мерцательного эпителия. В результате увеличивается доля жидкого секрета, мокрота разжижается и облегчается ее выведение и откашливание.
К препаратам этой группы относятся главным образом растительные средства:
- Трава термопсиса и препараты из нее.
- Корень алтея и содержащие его средства.
- Корень солодки.
- Плоды аниса.
К готовым препаратам, содержащим один или несколько отхаркивающих компонентов, относятся: сухая микстура от кашля, таблетки от кашля (трава термопсиса +сода), грудной сбор №1, грудной сбор № 3, глицирам, сироп алтейный, мукалтин, капли нашатырно-анисовые, грудной эликсир.
Отхаркивающие средства прямого действия принимаются внутрь, всасываются в кровь и выделяются бронхиальными железами, в результате чего мокрота разжижается. К ним относятся растворы:
- Соли йода (2-3% раствор натрия йодида или калия йодида).
- Натрия гидрокарбонат.
- Эфирные масла (применяются ингаляционно).
Муколитики действуют непосредственно на бронхиальный секрет, изменяя структуру слизи и делают ее менее вязкой. Это препараты:
- Ацетилцистеин (АЦЦ, АЦЦ- лонг, Флуимуцил).
- Карбоцистеин (Флуифорт, Бронхобос).
- Амброксол (Лазолван, Амбробене).
- Бромгексин (Солвин).
- Ферментные препараты. Они действуют непосредственно на протеины мокроты, деполимеризуя ее. К ним относятся трипсин, химотрипсин, рибонуклеаза.
Муколитические препараты принимаются как внутрь, так и в тяжелых случаях-парентерально (существуют инъекционные формы ацетилцистеина, бромгексина для внутривенного введения). Также эти средства выпускаются в виде растворов для ингаляций (для применения в небулайзерах). Ферментные препараты применяются только ингаляционно.
Ингаляционная терапия при кашле с мокротой
Ингаляционное введение препаратов (вдыханий) имеет ряд преимуществ по сравнению с приемом их внутрь. Для облегчения отхождения мокроты могут применяться как обычные паровые ингаляции, так и ингаляции с помощью небулайзера.
Для паровых ингаляциях раствор, содержащий отвары трав (багульник, мать-и-мачеха, шалфей, ромашка), солевой физиологический раствор или раствор соды (1 ч.л. соды на стакан воды) нагревается до температуры 50-55 градусов и вдыхается через специальный ингалятор или через бумажный конус, надетый на чашку. Хороший эффект дает добавление в раствор нескольких капель эфирных масел, особенно хороши масло сосны, пихты, можжевельника, эвкалипта, лаванды.
Все более популярны ингаляции с помощью небулайзера. Небулайзер – это прибор, в котором лекарственный раствор преобразуется с помощью ультразвука в мельчайшие аэрозольные частицы, они с легкостью проникают в дыхательные пути и действуют непосредственно на поверхности слизистой. С помощью небулайзера можно вводить различныепрепараты, в том числе и отхаркивающие. Ингаляции с помощью ультразвукового небулайзера незаменимы для лечения кашля у ребенка.
Для облегчения мокроты можно применять ингаляции:
- С физраствором.
- Щелочными минеральными водами.
- Аптечными растворами препаратов Лазолван, Амбробене, Флуимуцил.
- У детей и беременных можно делать ингаляции с Пертуссином или сухой микстурой от кашля, растворенной в физрастворе.
Народные методы при кашле с мокротой
Из наиболее простых и эффективных средств можно рекомендовать:
- Мать-и-мачеху (1 столовую ложку облить стаканом кипящей воды, настоять 10 мин. остудить, процедить, пить по 1 чайной ложке 3-4 раза в день).
- Настой из травы чабреца, подорожника, багульника, корня девясила. 2-3 столовые ложки сухого сырья или смеси залить литром горячей воды, дать настояться в течение 2-х часов. Процедить. Пить по 1 стакану 3 раза в день.
- Взять одну небольшую черную редьку. Почистить, измельчить ее, выдавить сок и смешать в равных пропорциях с медом. Принимать по несколько (3-4) чайных ложек перед едой.
Постуральный дренаж и массаж
Облегчать отхождение мокроты можно не только приемом лекарственных препаратов, но и некоторыми физическими методами. Постуральный дренаж – это придание телу такого положения, при котором мокрота будет отходить максимально легко.
Особенно это важно у больных с хроническими бронхитами, у которых нарушен нормальный механизм мукоцилиарного транспорта, а также у больных с пневмониями, бронхоэктатической болезнью, деструктивными заболеваниями легких.
Лучше всего мокрота будет выходить из бронхиального дерева, когда головной конец будет опущен вниз. Самый простой способ: больной свешивается с края кровати, опирается руками в пол, делает глубокий вдох и старается максимально больше сделать кашлевых толчков. Если патологический процесс односторонний, нужно поворачиваться на здоровый бок. Если двухсторонний – поочередно на каждом боку.
Еще лучше, если кто-то будет производить в это время постукивание и похлопывание по грудной клетке. Время выполнения данной процедуры – 10-15 минут. Выполнять ее обязательно с утра после сна и затем несколько раз в течение дня.
Видео: как делать массаж при лечении бронхита – Доктор Комаровский
Народные средства
Несмотря на то, что есть множество препаратов для лечения кашля и болезней органов дыхания все же используются методы народной медицины. Данные средства готовятся исключительно из растительных компонентов, поэтому безопасны для самочувствия:
- листья мать-и-мачехи;
- подорожник;
- шалфей;
- сосновые почки;
- корень алтейки.
Часто в аптеке продают готовые травянистые сборы для ее отхождения. Перед применением таких средств нужно обязательно спросить у доктора, а также ознакомиться с дозировкой. На основе этих трав можно осуществлять ингаляции. Чтобы отхаркивать, необходимо приготовить следующие растительные компоненты:
- взять одну столовой ложке чабреца, ромашки, шалфея и залить кипятком;
- отвар настаивается около 60 минут;
- прибавить в раствор ч.л. соды и масло эвкалипта (пару капель);
- настойка готова к осуществлению ингаляции.
Еще одним эффективным методом считается мазь домашнего изготовления из барсучьего жира. Для приготовления компресса понадобиться барсучий жир, который нужно растопить. Затем его можно мазать на грудную клетку. При любом заболевании органов дыхания главное соблюдать питьевой режим. Ведь при кашле нужно пить много жидкости так как слизь будет разжижаться. Еще один важный момент при лечении заключается в постоянном проветривании помещения.
Если придерживаться советов врачей, принимать препараты по назначению, использовать при надобности (по предназначению доктора) народную медицину можно улучшить самочувствие и ускорить процесс оздоровления.
Выводы
Итак:
- Любая откашливаемая мокрота – это патология, поэтому не нужно затягивать с обращением к врачу, даже если вам кажется, что у вас обычная простуда.
- Особые опасения должна вызывать гнойная мокрота, мокрота с кровью, а также слизистая мокрота, отхаркиваемая более 2-х месяцев.
- Кашель с мокротой – это защитный рефлекс, его не нужно подавлять.
- При хорошем отхаркивании мокроты не обязательно применение лекарственных препаратов. Иногда достаточно обильного питья.
- Нельзя одновременно применять отхаркивающие и противокашлевые препараты, так как они имеют разный механизм действия (противокашлевые средства назначаются при изнуряющем сухом кашле и только на несколько дней).
Немного о профилактике
Подобные явления всегда могут появиться, если не соблюдать элементарные нормы здорового образа жизни. Бронхит курильщика, сопровождаемый большим количеством мокроты, не удастся вывести никакими средствами, потому что это следствие вредной привычки, защитная реакция организма на дым и никотин, которые взрослый человек сознательно вводит в собственные органы дыхания, забивая их вдыханием смол.
Простудные заболевания, следствием которых становятся бронхит и воспаление легких, так же, как и вирусные — следствие плохой работы естественного иммунитета. Частая подверженность подобным неприятностям говорит о том, что у организма нет сил бороться с «пришельцами» в виде вирусов и микробов, которые атакуют его извне. И там, где здоровый человек чихнет пару раз, слабый будет на протяжении недель лежать в постели и в течение месяца мучительно кашлять, изучая на сайтах способы избавления от мокроты.
Каждый человек может позаботиться о своем здоровье, просто ежедневно совершая необходимые и полезные маленькие поступки: правильно и часто питаясь, вылечивая хронические заболевания, не отговариваясь при этом отсутствием времени, употребляя в пищу здоровые продукты с богатым содержанием витаминов и минералов, свежие фрукты и овощи. И отчего бы еще не подвигаться на свежем воздухе? Жизненная активность тоже влияет на здоровье! Это не так много, как кажется, когда речь идет о здоровье.
Типы кашля
Кашлевой синдром с мокротой представляет собой физиологическое явление, способствующее выведению скопившейся слизи в органах дыхания. Больного часто настораживает, что данный симптом проявляется по-разному
Мокрый кашель может свидетельствовать о развитии серьезного заболевания, поэтому важно знать, какие существуют разновидности кашлевого акта, чтобы своевременно поставить точный диагноз и начать лечение.
Затяжной продуктивный кашель
Если симптом сохраняется на протяжении 4–8 недель без значительных изменений, то говорят о затяжном кашле с мокротой. Он является тревожным признаком, сигнализирующим о развитии серьезного заболевания.
Длительный продуктивный кашлевой синдром наблюдается при заражении туберкулезной палочкой. Чем раньше больной обратится за врачебной помощью, тем более благоприятный будет для него исход.
Довольно часто кашель с выделение слизи возникает у курильщиков при длительном бронхите. Патология перетекает в хроническую форму, которая сложно поддается лечению.
Появление продолжительного влажного кашля отмечается у людей, чья профессиональная деятельность связана с вредным производством. Чтобы избавиться от данного симптома, необходимо прекратить контакт с веществом, вызвавшим его.
Грудной кашель
Заболевания органов дыхания грибковой, вирусной и бактериальной природы перетекают из обычной простуды в пневмонию или бронхит. Началом патологий является сухой кашлевой рефлекс. По мере скопления мокроты в легких, кашель становится грудным. Именно с него нередко возникает бронхит.
Влажный с мокротой
Влажный кашель сопровождается выделением мокроты. Отделяемая слизь имеет различную природу. При нормальном состоянии здоровья продукция секрета мала, в случае заболевания его количество растет, поскольку организм пытается вымыть инфекцию, скопившуюся в бронхах. Данный процесс заканчивается выздоровлением.
Проведение ингаляций
Ингаляции проводятся при помощи лекарственного препарата, растворенного в воде. Назначаются в тех случаях, когда мокрота не отхаркивается длительное время. В сравнении с таблетками этот метод имеет следующие преимущества:
- действующее вещество препарата попадает непосредственно на пораженные участки слизистой оболочки;
- мокрота увлажняется паром, становится жидкой и легко отходит;
- происходит ускоренное выведение бактерий из бронхов.
Врачи рекомендуют проводить ингаляции при помощи небулайзера. Прибор преобразовывает препарат в аэрозоль, который подается в дыхательные пути через маску. Во время процедуры обрабатываются носовые каналы, горло, миндалины и бронхи. Ингаляции с небулайзером более безопасны, поскольку отсутствует риск случайного ожога дыхательных путей.
Паровой небулайзер с маской для ингаляций
Правила проведения ингаляций:
- начинать процедуру спустя 1 час после приема пищи или физических нагрузок;
- одежда не должна стеснять грудь;
- нужно находиться в чистом, проветренном помещении;
- ингаляцию нельзя сочетать вместе с приемом муколитических препаратов в виде таблеток или сиропа;
- после процедуры не выходить из помещения на протяжении 1 часа;
- количество препарата, растворенного в воде, не должно превышать 5 мл.
Время на проведение одной процедуры:
- детям от 2 лет — не более 1 минуты;
- взрослым — до 5 минут 2 раза в сутки.
Препараты для ингаляции:
- АЦЦ-100 (10%-й раствор);
- Бромгексин 4 Берлин-Хеми;
- Флуимуцил;
- Проспан.
Запрещается проводить ингаляции при наличии гнойных очагов поражения органов дыхательной системы. Перед процедурой необходимо провести пробу на аллергическую реакцию, чтобы не произошло осложнений в виде спазма бронхов.
Методика проведения ингаляций:
- можно использовать небулайзер, или любую другую стерильную емкость;
- добавить в воду 5 мл препарата, нагреть ее до состояния пара;
- вдыхать пар через нос, медленно и спокойно;
- запрещается разговаривать;
- необходимо закрыть глаза, чтобы не произошло ожога;
- после процедуры следует соблюдать постельный режим.
При появлении какого-либо дискомфорта необходимо прекратить процедуру.
Диагностика
Диагностикой занимаются специалисты-пульмонологи и фтизиатры, если имеет место предполагаемый туберкулезный процесс. В случае с раком не обойтись без консультации врача-онколога. На первичном приеме специалист опрашивает больного на предмет жалоб, их характера, длительности, давности. Производится сбор анамнеза, то есть, врач определяет, какими болезнями страдал пациент в течение жизни.
Важно выявить наличие очага хронического инфекционного поражения в организме, контакт с туберкулезными больными и иные важные факторы. Чтобы поставить точку в вопросе происхождения симптома проводится ряд инструментальных и лабораторных исследований, направленных на дифференцирование отдельных диагнозов.
Соответственно требуются:
- Бронхоскопия. Абсолютно необходимое исследование, направленное на выявление патологий бронхов. Врач может своими глазами оценить состояние анатомических структур.
- Рентгенография легких. Проводится в первую же очередь.
- Флюорография. Выявляет лишь наиболее грубые изменения состояния органов грудной клетки.
- МРТ/КТ-диагностика. Способна заменить большинство исследований, позволяет дать исчерпывающую картину болезнетворного состояния.
- Биопсия с последующим гистологическим и морфологическим исследованием.
- Общий анализ крови.
- Биохимия крови.
В комплексе данных исследований достаточно для постановки диагноза.
Профилактические меры
Стоит запомнить одно правило: нельзя лечить только кашель. Это симптом, указывающий на одно из заболеваний легочной системы. Поэтому профилактические меры отсутствуют.
Обезопасить себя и своих близких от инфекций, бактерий и других провокаторов, влияющих на появление рефлекса можно, если соблюдать общие правила:
- продукты употреблять экологически чистые, обязательно промытые;
- не перегружать организм физически и морально. Доказанный факт, что большинство болезней возникает из-за психологического переутомления;
- проводить комплекс мероприятий, позволяющих укрепить иммунитет;
- ежегодно проводить обследования на туберкулез. В детском возрасте это проба Манту, а для взрослых – рентген;
- при появлении насморка, незначительного покашливания появляться к терапевту;
- искоренить вредные привычки.
Все эти рекомендации помогут минимизировать риск заражения. Также врачи настоятельно рекомендуют сводить к минимуму общение, нахождение в многолюдном месте во время обострения гриппа, ОРЗ. Одновременно при объявлении повышенного эпидемиологического уровня проводить дополнительный комплекс укрепления иммунной системы.
Что нужно думать
- Бактерии или грибки можно найти, используя специальные красители на образце мокроты. Это называется пятном грама. Пятна Gram могут помочь врачу: Узнать, подходит ли образец мокроты для анализа. Например, была ли мокрота собрана правильно? Достаточно ли мокроты в образце? Если образец недостаточно хорош, может быть получен другой образец.
- Сделайте диагноз, прежде чем результаты культуры вернутся из лаборатории. В некоторых случаях результаты окрашивания Gram могут быть доступны в течение 30 минут. Но другие результаты анализа могут быть недоступны в течение от 1 до нескольких дней. Информация, полученная от пятен Gram, может помочь вашему врачу раньше лечить инфекцию, а не ждать результатов анализа.
Причины появления коричневых выделений
Почему меняется оттенок мокроты? Слизь коричневого цвета – критерий многих заболеваний. Выделения по утрам появляются по причине того, что мышцы грудины, сокращаются, стараясь устранить все самостоятельно. Ржавая мокрота бывает у больных при заболевании, спровоцированном инфекцией. Мокрота ржавого цвета считается предлогом для беспокойства и визита к врачу. Данный тон часто наблюдается при воспалении легких. Красная мокрота указывает на присутствие крови, однако в отличие от розоватой слизи ее намного больше. В данном случае слизь кардинально меняет окрас уже с образованием прожилок.
Мокрота коричневого цвета возникает по причине воспаления (чаше легких). Мокрота коричневого цвета при кашле свидетельствует об некрозе (отмирании) легочной ткани. Густая коричневая мокрота со слизью присуща для болезней, которые связаны с поражением дыхательной системы различными инфекциями. К тому же сюда относиться загрязненный воздух, табакокурение. Если рассматривать кашель с такой точки зрения, то это абсолютно природное явление, ведь кашель при курении появляется как очистная функция (выведение слизи с органов дыхания). В любом случае, когда выделяется слизь, необходимо проконсультироваться с врачом пульмонологом. Фармацевтические вещества приписывают в зависимости от личных специфик организма.
Прогноз
Прогноз при влажном кашле без температуры у взрослых благоприятен. От болезни не останется и следа, если своевременно установить причину и начать лечение. Ведь кашель – это всего лишь симптом заболевания.
Запущенные формы болезней, как правило, приводят к серьезным изменениям в организме и трансформации в более тяжелые патологии. Если источником приступов кашля является опухоль, исход лечения будет зависеть не только от своевременности терапевтических действий, но и от вида новообразования.
Профилактика
Влажный кашель и насморк могут означать банальную простуду. Но в других ситуациях такой симптом сигнализирует о серьезной болезни организма. Если на протяжении 3-5 дней наблюдается сильный мокрый кашель, но температуры нет, откладывать визит к доктору не стоит. То же самое касается и больных детей.
Важно! У детей заболевания развиваются быстрее, чем у взрослых, так как иммунитет еще не до конца сформирован.
В целях профилактики заболеваний нужно соблюдать несколько простых правил:
- вести здоровый образ жизни;
- исключить вредные привычки;
- хотя бы два раза в день проветривать жилое помещение;
- принимать витамины и иммуномодулирующие препараты;
- стараться не контактировать с заразными больными;
- есть полезные продукты, фрукты, овощи;
- отдыхать, соблюдать режим дня.
Предотвратить заболевание и его осложнения намного проще, чем лечить их длительное время. Внимательное отношение к своему здоровью позволит человеку избежать серьезных проблем со здоровьем в будущем.
Плохо откашливается мокрота у взрослого: что делать
От кашля с мокротой можно избавиться только при комплексной терапии. Слизь не сможет самостоятельно выйти из легких. Необходимо посетить доктора, который пропишет следующие препараты:
- лекарства, разжижающие бронхиальный секрет – у взрослых лечение с трудноотделяемой слизью длится 7-10 дней. Перед приемом нужно ознакомиться с инструкцией и учесть противопоказания. Для отхождения мокроты у взрослых подходят следующие медикаменты – АЦЦ, Коделак Бронхо, Лазолван или Флуимуцил;
- лекарства, способствующие выведению секрета – прекрасное средство для выведения секрета. Медикамент не только выведет слизь, но и ускорит процесс регенерации. Если слизь не отходит во время кашля, то в рецепте доктора будут присутствовать следующие препараты – Корень Алтея, Мукосол, Сироп Солодки или Карбоцистеин.
Если при бронхите плохо отходит секрет, то нужно обратиться к терапевту. Чрезмерное скопление слизи приведет к хроническому протеканию заболевания. Для отхаркивания хорошо подходят народные средства. Конечно, прием средств следует оговаривать с лечащим доктором. Особого внимания заслуживает мокрота у ребенка, особенно, в раннем возрасте.
Сопровождающие симптомы
При данном заболевании могут появляться сопровождающие симптомы, которые также характерны для крупозной пневмонии:
- Озноб – серьёзный повод для беспокойства.
- Температура тела повышается примерно до 39 градусов.
- Частый кашель, который наблюдается при пневмонии.
- Появление болевых ощущений в боковой области либо в зоне живота.
- Нарушается дыхательный процесс.
- Лихорадка, при которой щека со стороны пораженного лёгкого обретает слегка красный цвет.
- Учащается биение сердца без каких-либо причин.
В некоторых случаях такую симптоматическую картину принимают за бронхит.
В связи с этим пульмонологи назначают дополнительный анализ крови, по результатам которого ставится точный диагноз.
Если у человека воспалено лёгкое, то клиническое обследование показывает:
- наличие зернистости нейтрофилов;
- нарушение СОЭ;
- развитие лейкоцитоза;
- повышенная свёртываемость крови.
В случае, когда мокрота вырабатывается в небольших количествах и имеет природный прозрачный цвет, то человеку не стоит беспокоиться.
Ведь это обычный процесс функционирования системы естественной очистки бронхов от различных посторонних веществ, которые могут попадать внутрь вместе с вдыхаемым воздухом.
Однако, если мокрота выделяется в повышенном количестве, а также отличается определённым окрасом, то необходимо пройти обследование на проверку состояния лёгких и бронхов.
При выявлении гноя в отделяющемся бронхиальном секрете врач ставит диагноз хронического воспаления дыхательных органов.
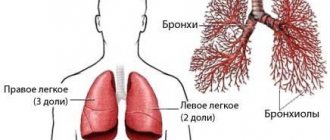
Откуда берется слизь в дыхательных органах
Мокрота – это выделения трахеобронхиального дерева. Ее производят бокаловидные клетки бронхов и трахеи. В слизи содержатся иммунные клетки – макрофаги, лимфоциты, поэтому она обладает бактерицидными свойствами. Выполняет 2 основные функции:
- обеззараживает слизистые;
- выводит из дыхательных путей чужеродные объекты (пыль, аллергены, бактерии).
При отсутствии ЛОР-заболеваний трахеобронхиальное дерево выделяет не более 100 мл слизи ежедневно. Но когда слизистые воспаляются, бокаловидные клетки активируются. Поэтому содержание трахеобронхиального секрета увеличивается до 500 мл.
Основные причины чрезмерной выработки слизи:
- бронхит;
- трахеит;
- тонзиллит;
- ларинготрахеит;
- пневмония;
- синуситы;
- респираторные аллергозы;
- бронхоэктатическая болезнь;
- аденоидит;
- рефлюксная болезнь;
- дивертикулы пищевода;
- кардиопатологии (нестабильная стенокардия, сердечная недостаточность).
Прозрачная мокрота при кашле – признак острого воспаления инфекционного или аллергического происхождения. Если она густая, как сопли, в 8 из 10 случаев это указывает на поражение нижних дыхательных путей – бронхов, трахеи, легких.
Вязкая мокрота без кашля возникает на фоне патологий носоглотки – постназального затека, хронического ринита, аденоидита, синусита.
Лекарственные препараты
Лекарство от мокроты в горле каждому больному требуется разное. Какое именно средство назначить, решает врач:
- отхаркивающие и разжижающие средства: таблетки Мукалтин, Бромгексин, ацетилцистеин (Флуимуцил), капли и сироп амброксол (Лазолван, Фервекс, Флавамед, Амброксол), Пертуссин и другие; эти лекарства помогут вывести мокроту из горла, а вместе с ней будут удалены продукты воспаления, что приведет к выздоровлению;
- бронхолитики – сиропы Гербион, Проспан; расширяют бронхи, способствуют отхождению мокроты;
- таблетки для рассасывания – Лизобакт, Фарингосепт, Стрепсилс – оказывают антисептическое, противовоспалительное действие, способствуют отхождению слизистых выделений;
- спреи – Ингалипт, Каметон, Мирамистин, Гексорал, Йокс – все они обладают противовоспалительным, антисептическим, отхаркивающим действием; при выраженном воспалительном процессе и отеке глотки подойдет спрей Тантум Верде;
- растворы для полоскания – Гексорал, Мирамистин.
Стадии крупозного воспаления легких
Патологический процесс протекает в 4 стадии:
- Первая стадия длится 1-3 дня. Для нее характерен отек легких, гиперемия кровеносных сосудов. Полости заполнены жидкостью, которая выделяется сосудами.
- Вторая стадия также длится 1-3 дня. За это время наблюдается кровоизлияние в легком. Затем в нем начинает формироваться зернистая структура.
- Третья стадия длится 2-6 дней. Для нее характерно увеличение концентрации лейкоцитов в крови. Легкое имеет зернистую консистенцию.
- Четвертая стадия. Здесь под действием лейкоцитов наблюдается разжижение экссудата, он частично рассасывается, а ржавая мокрота при пневмонии во время кашля отходит.
Мокрота ржавого оттенка свойственна для последней стадии болезни, которая протекает от 2 до 5 дней. этой патологии свойственно острое начало.
Подробнее о мокроте, которая выделяется при пневмонии, можно будет узнать из видео:
https://youtu.be/Ewf5bLk8fjU