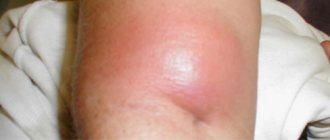
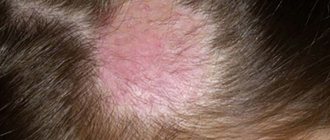
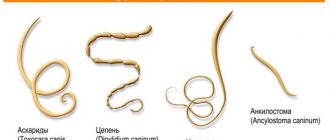
В челюстных лимфатических узлах происходит обработка лимфы, циркулирующей в клетках и капиллярах ротовой полости и области головы. Подчелюстной лимфаденит относится к полиэтиологическим заболеваниям: причиной его развития могут стать как хронические болезни, так и инфекции в острой стадии. Болезнь требует обязательного лечения у специалиста, самостоятельно вылечить лимфаденит невозможно.
Что это такое – лимфаденит?
Что это такое – лимфаденит? Им называют воспалительный процесс, происходящий в лимфатических узлах. Редко данное заболевание возникает самостоятельно. Обычно оно является следствие возникновения других инфекционных и воспалительных болезней. Нередко оно сопровождает заболевания дыхательных путей, сердца, носа, горла, уха. Болезнь вызывает увеличение лимфатических узлов и их болезненность. В 80% поражаются подчелюстные лимфоузлы. Но есть и другие отделы, которые также могут быть воспаленными.
Лимфаденит – это реакция организма на проникший в него чужеродный организм. Когда заболевает некий отдел или орган путем поражения бактерией или вирусом, тогда инфекция через лимфу или кровь может проникнуть в лимфатические узлы. Лейкоциты, находящиеся в этих областях, активизируются и вызывают воспалительный процесс, который должен уничтожить патогенные агенты.
Увеличение лимфоузлов происходит за счет того, что при массивном проникновении инфекции в лимфатические узлы в эти области начинают поступать дополнительные лейкоциты, которые еще больше провоцируют процесс воспаления. Происходит разрастание и увеличение лимфоузлов, а также их болезненность.
Таким образом, лимфаденит – это полезный воспалительный процесс, который означает, что организм борется с инфекцией.
перейти наверх
Симптомы шейного лимфаденита
Клинические проявления шейного лимфаденита зависят от стадии патологического процесса.
Распознать серозное воспаление можно по следующим признакам:
- Боль в области шеи и под нижней челюстью. Симптом нарастает по мере прогрессирования болезни. При движении нижней челюстью может усиливаться.
- Увеличение лимфатических узлов в размерах — при осмотре и прощупывании они определяются в виде округлых или овальных образований размером от фасолины до ореха.
- Покраснение и отёчность кожи в области воспаления.
- Местное и общее повышение температуры.
При переходе в гнойную форму тяжесть симптомов нарастает:
- Пораженные лимфоузлы становятся плотными, спаиваются в единое образование.
- Кожа над гнойником натягивается, становится багрово-синюшной и горячей на ощупь.
- Боль беспокоит пациента даже без прикосновения к пораженной области.
- Движения нижней челюстью затруднены.
- Температура повышается до 40 градусов.
- Присоединяются признаки общей интоксикации организма — слабость, сонливость, головная боль, боли в суставах и мышцах.
Проявления хронического воспаления менее яркие. Лимфоузлы немного увеличены в размерах, плотные, но достаточно подвижные. Наблюдается небольшая болезненность и отечность прилегающих тканей из-за застоя лимфы в поражённой области.
Реактивный лимфаденит характеризуется молниеносным нарастанием клинических симптомов.
Классификация
- По путям проникновения инфекции в лимфоузлы:
- Гематогенный – через кровь;
- Контактный – из близлежащих органов и тканей;
- Механический (экзогенный) – из окружающей среды при ранении.
- По причинам возникновения выделяют виды:
- Специфический;
- Неспецифический.
- По форме:
- Острый – проявляется яркими симптомами и переходит в гнойную форму, если не лечится.
- При гнойной форме лимфоузлы расплавляются и болезнь поражает соседние ткани.
- Хронический – провоцируется некоторыми специфическими микроорганизмами, а также в результате длительного течения воспалительного процесса, не долеченной острой формы.
- Реактивный – характеризуется молниеносным увеличением лимфатических узлов.
- По характеру воспаления:
- Катаральный (простой) – нарушение проницаемости лимфатических капилляров и выход крови из сосудистого русла, пропитывая ткани. Возникает покраснение. Происходит умеренная миграция лейкоцитов.
- Гиперпластический – воспалительный процесс на более поздних стадиях, когда происходит массивное поступление и разрастание лейкоцитов.
- Гнойный — является последней стадией при бактериальном лимфадените, когда наблюдается нагноение и разрушение лимфоузлов. Формируются абсцессы или аденофлегмоны.
- Серозный (негнойный) – незначительное ухудшение здоровья.
- Фибринозный – обильная экссудация и выпадение фибрина.
- Геморрагический – пропитывание кровью при чуме или сибирской язве
- Некротический – быстрое и обширное омертвление тканей.
- По возбудителям делится на виды:
- Бактериальный;
- Грибковый;
- Вирусный.
- По месту расположения:
- Подчелюстной;
- Шейный;
- Подмышечный;
- Околоушный;
- Мезентериальный (мезаденит);
- Паховый.
- По распространенности:
- Одиночный;
- Регионарный;
- Тотальный.
перейти наверх
Диагностика лимфаденита
Чтобы поставить соответствующий диагноз, врач руководствуется клинической картиной, учитывая анамнестические сведения. Поверхностный лимфаденит (паховый, шейный лимфаденит) врач определяет достаточно легко. Более сложно диагностировать лимфаденит, осложнением которого является периаденит, а в воспалительный процесс вовлекается жировая ткань между мышцами, клетчаточные пространства средостения и забрюшинное пространство.
Чтобы установить дифференциальный диагноз, важно знать, где расположен первичный гнойно-воспалительный очаг. Важно дифференцировать хронический неспецифический лимфаденит с увеличением лимфатических узлов при иных инфекционных и других болезнях. В процессе распознавания лимфаденита хронического типа врач оценивает целый комплекс симптомов заболевания. Если постановка диагноза затруднена, то следует провести биопсию лимфатического узла либо удалить его для последующего гистологического исследования. Такое изучение материала очень много значит в процессе дифференциальной диагностики хронического лимфаденита и выявления метастазов злокачественных образований.
Диагноз «специфический лимфаденит» устанавливается по результатам комплексного обследования пациента. При этом учитывается контакт пациента с больными туберкулезом, его реакция на Туберкулин, наличие либо отсутствие туберкулезного поражения в легких и других органах.
Также установить правильный диагноз можно с помощью пункции пораженного лимфатического узла. С помощью рентгена можно определить образование в узлах кальцинатов, которые на рентгеновском снимке видны в виде плотных теней на шейных мягких тканях, под челюстью, в зоне подмышек и паха. Важна дифференциация туберкулезного лимфаденита с неспецифическим гнойным лимфаденитом, метастазами злокачественных образований, лимфагранулематозом.
При подозрении на паховый лимфаденит следует провести тщательное обследование ректальной области и половых органов, определить, каковым является состояние костей таза и бедер. Важно установить правильный диагноз, ведь в некоторых случаях паховый лимфаденит определяют как ущемленную грыжу.
Причины
Причины воспаления лимфатических узлов условно делятся на специфические и неспецифические. Неспецифический лимфаденит провоцируется различными по заразности и структуре микроорганизмами:
- Бактериями и их токсинами. Различные бактериальные микроорганизмы (стафилококки, кишечные палочки и пр.) могут жить в человеческом организме. Их продукты жизнедеятельности, которые они выделяют, являются токсичными. Таким образом, поражение органа или отдела осуществляется не только бактериями, но и их продуктами жизнедеятельности, которые могут оставаться после массивной борьбы с главными возбудителями.
- Вирусами. Данные микроорганизмы являются как бы живыми существами, которые имеют свою ДНК или РНК. Попадая в живой организм, они заставляют клетки менять свой генетический код и образовывать новые вирусные клетки.
- Грибами. Данные микроорганизмы не меняют человеческий код, а просто паразитируют в нем. Они размножаются, проникают в другие органы, подавляют иммунную систему, другими словами, живут за счет человеческого организма.
Специфический лимфаденит развивается при поражении лимфатических узлов особыми микроорганизмами:
- Микробактерией туберкулеза;
- Бледной трепонемой;
- Бруцеллой;
- Чумной палочкой;
- Туляремийными бактериями;
- Актиномицетом.
Данные микроорганизмы вызывают свой уникальный комплекс симптомов, которые свойственны только им.
Каждый отдел лимфатических узлов провоцируется в зависимости от того, какой болезнью страдает человек. Таким образом, причинами воспаления подчелюстных лимфоузлов становятся:
- Инфекции кожи: фурункул, импетиго, травмы, герпес, карбункул, опоясывающий лишай, гидраденит, рожа.
- Ротовые инфекции: гингивит, глоссит, кариес, инфекционный стоматит.
- Инфекции слюнных желез: бактериальные и вирусные инфекции.
Причинами шейного лимфаденита являются:
- Отит.
- Грибковые болезни волосяной части головы.
- Фарингит.
- Синусит.
- Ринит.
- Инфекционный тиреоидит.
- Краснуха.
- Инфекционный мононуклеоз.
- Аденовирусная инфекция.
- Грипп.
- Нагноившиеся раны на голове и шее.
Причинами подмышечного вида становятся:
- Гнойные заболевания кожного покрова верхней челюсти.
- Панариций.
- Нагноение ран в районе рук, туловища.
- Грибковые поражения кожных покровов.
- Мастит.
- Остеомиелит костей рук.
Факторами, провоцирующими паховый лимфаденит, являются:
- Вышеперечисленные воспалительные заболевания.
- Гонорея.
- Кольпит.
- Баланопостит.
- Вульвит.
перейти наверх
Что такое подчелюстной лимфаденит, стадии развития
Подчелюстным лимфаденитом называется воспаление шейных и подчелюстных лимфоузлов, которое бывает острым и хроническим. Часто заболевание вторично, то есть возникает не самостоятельно, а как симптом первичной инфекции.
Острая стадия
При острой форме болезни может воспалиться один лимфоузел либо несколько. В зависимости от того, какой экссудат содержится в воспаленном узле – гной или серозная жидкость – лимфаденит подразделяют на гнойный и негнойный. Лечится острая форма болезни путем удаления гноя из лимфоузла и устранения первопричины воспаления.
При наличии внутри лимфоузла гноя существует опасность его прорыва и заражения окружающих тканей.
Хроническая стадия
Переход заболевания в хроническую фазу является следствием отсутствия адекватного лечения. Узел больше не увеличивается в размерах и затвердевает. Болевой синдром усиливается, и возникает сильная интоксикация организма. Кожа вокруг узла становится багровой.
По сравнению с острой фазой болезни, при хроническом лимфадените отчетливо заметно увеличение площади воспаленных тканей вокруг лимфоузла. Опасность этой формы протекания патологии состоит в том, что может потребоваться удаление лимфатического узла.
Симптомы и признаки лимфаденита лимфатических узлов
Рассмотрим симптомы лимфаденита лимфатических узлов по их месторасположению. Подчелюстная форма характеризуется такими признаками:
- Увеличение лимфоузлов. Они становятся круглыми или овальными.
- Боль, постепенно усиливающаяся по мере болезни. Сопровождается при движении челюстью.
- Изменение цвета кожи в районе лимфоузлов: она становится красной и опухшей. Может наблюдаться местная температура тела.
- При гнойной форме происходит нагноение, срастание лимфоузлов, их уплотнение. Кожа становится красной, отекшей, натянутой. Прослеживается болезненность даже в покое. Ограничиваются движения челюстью.
- Повышение температуры до 40ºС.
- Боли в голове.
- Слабость.
- Боли в мышцах.
- Сонливость.
перейти наверх
Виды и степени развития
Выделяют несколько форм и степеней тяжести подчелюстного лимфаденита.
По локализации:
- Левосторонний, если поражены узлы с левой стороны шеи;
- Правосторонний, если справа;
- Двухсторонний, если с обеих сторон.
По течению он делится на:
- Острый, характеризуется быстрым, до двух недель, течением. Симптомы возникают в одном, или одновременно в нескольких узлах. Шейные лимфоузлы увеличиваются, на ощупь болезненны, кожа вокруг них краснеет;
- Подострый лимфаденит диагностируют очень редко, протекает он 2-4 недели. Отличается он только меньшей выраженностью окраски кожи;
- Хронический. Длится гораздо дольше, более месяца. Лимфоузлы твердеют, безболезненны. Воспалительный процесс протекает волнообразно, периоды обострения сменяются периодами ремиссии. Может свидетельствовать о системной инфекции или онкологическом заболевании.
READ Что такое радикулярная киста и как ее лечить?
По характеру изменения лимфоузлов его делят на:
- Гнойный лимфаденит, будучи запущенным, грозит прорывом гноя в окружающие ткани;
- Серозный, без разъедающих выделений;
- Некротический, достаточно редко диагностируется, лимфоузел частично или полностью отмирает;
- Гиперпластический. При таком происходит разрастание тканей лимфоузла.
По вызвавшим его микроорганизмам:
- Неспецифический, при стафилло и стрептококковом поражении;
- Специфический, вызванный палочкой Коха (туберкулез), бледной трепонемой (сифилис) и прочими.
В международном классификаторе болезней подчелюстному лимфадениту присвоен номер L-04.0. У лимфаденопатии (увеличения лимфоузлов без уточнения причины) код по МКБ 10 редакции — R59.9.
При шейной форме проявляются симптомы:
- Увеличение лимфоузлов овальной или круглой формы.
- Боль возникает при поворотах головы, разговоре, употреблении еды и глотании, как при астме.
- Кожные покровы становятся красными, припухлыми, отечными, что появляется не только в районе лимфоузлов, но и за их пределами.
- При гнойной форме кожа становится красной, возникают прорывы гноя, температура достигает 40ºС, нарушается сон, возникает слабость и боли в голове.
- Ограниченность в движения шеи. Любые повороты и движения вызывают сильную боль.
- Сдавливание шейных органов – сосудов, трахеи, голосовых связок, пищевода, — что вызывает соответствующие признаки: изменение голоса, как при ларингите, затрудненное дыхание, как при трахеите, нарушение глотания (дисфагия), как при эзофагите.
перейти наверх
Причины появления болезни
Лимфатические узлы предназначены для фильтрации лимфы, служат своеобразным барьером между ней и кровеносной системой.
Когда в межклеточном пространстве оказываются зловредные микроорганизмы, они не попадают в сердечно-сосудистую систему, а остаются в лимфоузлах.
Если иммунитет не справляется с их подавлением, воспаляется и сам пораженный узел.
За этим следует наполнение узла экссудатом, инфильтрация тканей, рост и размножение клеток, из-за чего он резко разбухает.
Таким образом, лимфаденит поднижнечелюстного узла возникает при стрептококковом или стафилококковом поражении расположенных поблизости органов:
- Зубов (кариес, стоматит);
- Десен (гингивит, пародонтит), у младенцев — при прорезывании зубов;
- Носоглотки (носовых пазух, гортани, миндалин);
- Среднего и внутреннего уха;
- Костей челюсти;
- Инфицированной травмы кожных покровов.
В ряде случаев, причина возникновения подчелюстного лимфаденита — глобальная инфекция, распространившаяся по всему организму:
- Туберкулез;
- Сифилис;
- СПИД;
- Ревматоидный артрит.
При подмышечной форме наблюдаются такие признаки:
- Увеличение лимфоузлов и даже сосудов.
- Боль, которая отдает в плечо и боковую поверхность грудной клетки. Пациент занимает вынужденное положение, лежа на боку, отведя руку в сторону, за счет чего уменьшается давление в районе лимфоузлов, что и уменьшает болевые ощущения.
- Обычно кожа не меняет свой цвет. Но при гнойной форме может стать багрово-красного цвета, обрести отечный, напряженный вид.
- Ограничиваются движения рукой со стороны пораженного участка.
- Проявляются отеки рук на пораженных участках.
- Нарушается чувствительность пораженной области руки. Возможны покалывание, онемение, ползание мурашек и т. д.
перейти наверх
Классификация лимфаденита
Лимфаденит – это заболевание, которое может протекать по-разному. На проявления болезни влияет прежде всего то, какая причина вызвала его появление, какова длительность воспалительного процесса, есть или нет первичный инфекционный очаг и какова локализация пораженного лимфатического узла. Все эти параметры взяты за основу клинической классификации лимфаденита, симптомы и лечение которого напрямую зависят от принадлежности этого заболевания у конкретного больного к определенной группе. Выделяют несколько разновидностей этой болезни.
По происхождению
Первичный лимфаденит
Первичный лимфаденит составляет около 5% от всех случаев этого заболевания, ведь при этом отсутствует первоначальный источник инфекции. Патогенные микроорганизмы проникают сразу в лимфатический узел при повреждении кожного покрова или слизистой над его поверхностью. Однако у большинства здоровых людей при адекватной обработке раны подобного осложнения все равно не возникает. И, тем не менее, если все-таки это произошло, то лимфатический узел уже представляет собой источник инфекции и пациент обязательно должен обратиться на прием к врачу-хирургу. В ряде случаев может потребоваться его вскрытие, дренирование и назначение антибиотиков при лимфадените, чтобы бактерии с током лимфы и крови не распространились к другим лимфатическим узлам по всему организму.
Вторичный лимфаденит
В 95% случаев лимфаденит является осложнением, вызванным развитием воспалительного процесса в первичном очаге. Он может быть где угодно, чаще всего это ЛОР-органы, полость рта, кожа, половые органы, молочная железа и др. Иммунная система человека устроена таким образом, что после попадания чужеродных патогенных бактерий в организм, она начинает вырабатывать защитные клетки крови, антитела против инфекции. При этом живые, уничтоженные или сильно ослабленные микробы с током лимфы или крови доставляются в лимфатические узлы, которые находятся ближе всего к первичному очагу. Те, в свою очередь, увеличиваются в размерах, становятся болезненными, плотными, кожа над ними краснеет, становится теплой на ощупь. Именно таков механизм возникновения вторичного лимфаденита у взрослых и детей.
Главным звеном в лечении этого заболевания является борьба с микроорганизмами в первичном очаге: лечение ангины, удаление зуба при тяжелом периодонтите, грамотная терапия гонореи, сифилиса и др.
По течению воспалительного процесса
Острый лимфаденит
В большинстве случаев у больных развивается острый лимфаденит, который характеризуется достаточно стремительным течением и бурными клиническими проявлениями. При этом в своем течении он проходит три фазы, однако случается это не у всех, что зависит от активности иммунной системы больного и своевременности оказания медицинской помощи.
Острый лимфаденит может быть катаральным, гиперпластическим и гнойным. На первой стадии воспалительного процесса лимфатический узел увеличивается в размере, становится плотным, болезненным при прикосновении, кожа над ним становится красной и горячей. При этом человека мучают симптомы общей интоксикации: лихорадка, головная боль, слабость, ломота в мышцах и суставах.
Гиперпластическая фаза является промежуточной между катаральной и гнойной, во время нее происходит постепенное расплавление лимфатического узла. Во время гнойной фазы лимфатический узел представляет собой инфильтрат, наполненный гноем. При этом он может прорываться на поверхность кожи через ее тонкие участки. У всех больных при этом отмечается высокая лихорадка, больной щадит область поражения, так как малейшее прикосновение к ней вызывает сильнейшие боли.
Если больному вовремя не была оказана грамотная медицинская помощь, то острый лимфаденит может стать причиной тотального распространения инфекции по всему организму (сепсиса) и угрожать жизни. Нередко при гнойной форме происходит разрыв капсулы и излитие ее содержимого в окружающие ткани с формированием флегмоны, паралимфаденита. В данном случае тактику определяет врач-хирург, в большинстве случаев он будет выбирать радикальный способ, то есть вскрытие пораженного лимфатического узла и назначение антибиотиков.
Острый лимфаденит – серьезное заболевание, при котором стоит отдать предпочтение традиционным методам терапии у квалифицированного специалиста, а не прибегать к самолечению и альтернативным способам.
Хронический лимфаденит
Не у всех людей это заболевание протекает ярко и бурно. У некоторых больных врачи выявляют затяжной характер воспалительного процесса, при котором ставят диагноз хронический лимфаденит. Особенностью его является длительный скрытый тип течения, он в течение нескольких недель или даже месяцев останавливается на фазе катарального воспаления, то есть он долго не подвергается гнойному расплавлению.
Клинические проявления бывают не такими выраженными: пациента беспокоит незначительное увеличение лимфатического узла (одного или нескольких), умеренная болезненность при прикосновении и движении, цвет кожи и ее температура могут быть незначительно изменены, а в ряде случаев остаются прежними. Больной жалуется на субфебрильную лихорадку, ознобы, потливость, разбитость, слабость. Все симптомы хронического лимфаденита сочетаются с теми, что вызывает воспалительный процесс в первичном очаге. Например, при гонорее – это гнойные выделения из уретры, учащение мочеиспускание, при хроническом периодонтите – боли при давлении на зуб, которые усиливаются при жевании и др. Иногда пациент не может четко сформулировать симптомы своего состояния, просто жалуется на то, что плохо себя чувствует.
Иногда именно хронический лимфаденит позволяет врачу заподозрить в организме человека длительно текущий воспалительный процесс. Поэтому любое увеличение лимфатических узлов, особенно, если для этого нет никаких явных причин (простудное заболевание), требует тщательного осмотра специалистом. Хронический лимфаденит необходимо дифференцировать с другими недугами, при которых длительно увеличены лимфоузлы – лимфогранулематоз, лейкоз, метастазы злокачественной опухоли.
По характеру воспаления
Серозный лимфаденит
Серозный лимфаденит – это, как правило, первичная фаза воспалительного процесса при этом заболевании. При острой форме она может длится от нескольких часов до нескольких суток, после чего лимфатический узел подвергается гнойному расплавлению. При хроническом варианте течения она может протекать в течение нескольких недель или даже месяцев. При этом лимфоузел увеличивается в размере, становится болезненным при прикосновении или движении, однако высокой лихорадки у больного может и не быть (но это зависит от первичного заболевания). На этой стадии очень важно своевременное выявление болезни, послужившей причиной появления лимфаденита и адекватное лечение. Чаще всего врачи прибегают к консервативным методам терапии.
Гнойный лимфаденит
Гнойный лимфаденит характеризуется тем, что лимфатический узел подвергается гнойному расплавлению. Иногда происходит разрыв капсулы и экссудат изливается в окружающие ткани, с током крови и лимфы распространяется по всему организму. Это состояние угрожает жизни и без помощи специалистов самостоятельно не проходит.
Гнойный лимфаденит, симптомы которого очень яркие и выраженные, не может не обратить на себя внимание больного. Область, где находится лимфатический узел, отечна, болезненна, к ней невозможно прикоснуться, пациент щадит ее и поэтому совершает минимальный объем движений. Кожа над ним красная, горячая на ощупь, иногда гнойник виден сквозь тонкие участки кожного покрова. В ряде случаев происходит его разрыв и экссудат изливается на его поверхность, он может быть белого или зеленоватого цвета с характерным сладковатым запахом. У больного обычно очень высокая температура и выражены симптомы интоксикации (ломота, слабость, головная боль, озноб).
По локализации процесса
Шейный лимфаденит
Шейный лимфаденит развивается достаточно часто, ведь основной причиной его появления бывает первичная патология ЛОР-органов или полости рта. Еще одним заболеванием, при котором лимфатические узлы шеи могут увеличиваться значительно, является инфекционный мононуклеоз, который крайне труден для диагностики. Более редкими, но очень серьезными заболеваниями, при которых может развиваться шейный лимфаденит, являются туберкулез, сифилис, гонорея, ВИЧ-инфекция.
При этом заболевании визуально можно увидеть увеличенные передние или задние шейные лимфатические узлы. Как правило, патологический процесс захватывает их сразу несколько. Шея увеличивается в размере, при инфекционном мононуклеозе она может стать шире головы и напоминать бычью. При появлении шейного лимфаденита, особенно, если больной не может указать на наличие заболевания в ЛОР-органах или полости рта (тонзиллит, гайморит, стоматит, периодонтит и др.), он должен быть в обязательно порядке отправлен на консультацию к врачу-терапевту. Тот после беседы и первоначального осмотра отправит его на ряд уточняющих анализов и обследований. Очень важно выявить, какое же заболевание привело к появлению шейного лимфаденита.
Подчелюстной лимфаденит
Подчелюстной лимфаденит является самой распространенной локализацией этого заболевания. Особенно часто он встречается у детей, так как инфекции верхних дыхательных путей или полости рта для них не являются редкостью. Основной причиной подчелюстного лимфаденита является тонзиллит, стоматит, периодонтит, ринофарингит, гингивит. Также его могут вызывать специфические возбудители сифилиса, гонореи, туберкулеза, мононуклеоза и др. У ребенка это иногда бывают такие детские болезни, как паротит, дифтерия, коклюш, скарлатина и др. Иногда кратковременный подчелюстной лимфаденит появляется в период прорезывания зубов.
Больные жалуются на боли под нижней челюстью, которые могут быть как односторонними, так и двусторонними. Увеличенные лимфатические узлы мешают нормальному движению в височно-нижнечелюстном суставе и людям становится больно пережевывать пищу. Из-за этого маленькие дети могут вообще на несколько дней отказываться от нее, они не могут сосать грудь, так как это требует активной работы мышц и суставов челюстного аппарата.
После адекватного лечения первичного заболевания (если требуется – приема антибиотиков), лимфатические узлы могут еще в течение 1-2 недель оставаться увеличенными и несколько болезненными. Однако, если оно было пролечено полностью и воспаление в лимфоузле не приобрело гнойный характер, постепенно они уменьшаются без специального лечения. Но во втором случае, когда подчелюстной лимфаденит приобрел гнойный характер, нужна помощь врача-хирурга, ведь необходимо уже более радикальное лечение – его вскрытие и дренирование.
Подмышечный лимфаденит
Подмышечный лимфаденит встречается гораздо реже, чем две первые формы. И в отличие от них он чаще всего приобретает гнойный характер, что требует обязательного участия врача-хирурга. Наиболее часто причиной подмышечного лимфаденита становятся инфицированные раны на руке, груди, спине, фурункулы и карбункулы, которые нередко развиваются прямо в области подмышечной впадины. Они возможны при травматизации волосяных фолликулов при неаккуратном бритье и депиляции. Второй распространенной причиной для появления подмышечного лимфаденита является гнойный мастит или воспаление молочной железы. Помимо этого, его могут вызывать половые инфекции, туберкулез и др.
Больной жалуется на появление болезненного уплотнения в подмышечной области, которое мешает нормальному движению руки (особенно, при попытке поднять ее вверх), не дает возможность спать на боку. Довольно быстро воспаление приобретает гнойный характер, и кожа над ним краснеет, становится горячей, иногда экссудат прорывается наружу через истонченные участки кожи в подмышечной впадине. Подмышечный лимфаденит очень часто требует активных действий врача хирурга: вскрытия, дренирования и назначения системных антибиотиков. Больной ни в коем случае не должен пытаться самостоятельно вскрывать гнойник, делать компрессы и особенно прикладывать к нему грелку.
Паховый лимфаденит
Паховый лимфаденит, в большинстве случаев, – это результат текущей половой инфекции. Очень часто он является первым симптомом таких заболеваний, как гонорея, сифилис, хламидиоз и др. Иногда больные не замечают у себя симптомы этих недугов и обращаются к доктору с жалобой на появление в паху увеличенного уплотнения. Оно может быть болезненным, а в ряде случаев – нет (как, например, при сифилисе). Паховый лимфаденит бывает, как односторонним, так и двусторонним – при половых инфекциях чаще всего встречается именно этот вариант.
Второй возможной причиной данной локализации патологического процесса является воспаление кожного покрова, мышц, костей нижних конечностей. Чаще всего это фурункулы, карбункулы, инфицированные раны, тромбофлебит, остеомиелит, трофические язвы, рожистое воспаление. И самой редкой причиной пахового лимфаденита являются такие специфические болезни, как чума, туляремия, сибирская язва и др.
Характер течения воспалительного процесса может быть, как серозным, так и гнойным. Поэтому врачи далеко не всегда прибегают к вскрытию пораженного лимфатического узла. При появлении пахового лимфаденита очень важно своевременно выявить причину и начать лечение первичного очага инфекции.
Более редкие локализации лимфаденита
Гораздо реже в практической медицине встречается брыжеечный лимфаденит, который развивается в результате появления в брюшной полости очага инфекции. Он может иметь как острый, так и хронический характер и очень труден для своевременной диагностики.
Симптомами паховой формы являются:
- Увеличение лимфоузлов до нескольких сантиметров.
- Боль, усиливающаяся при ходьбе, что заставляет больного меньше двигаться.
- Боль в районе пораженного участка, а также внизу живота и бедре.
- Появляется отек и натяжение кожи.
- Кожа может быть нормального или розоватого оттенка, если не развился гнойный лимфаденит.
- Отек ног со стороны пораженного участка.
- Общее состояние удовлетворительное, пока не развилась гнойная форма, при которой повышается температура, возникает слабость, головные боли, частое сердцебиение, боли в мышцах живота и ног.
Симптомы лимфаденита острой формы развиваются очень ярко. Хроническая форма протекает вяло. Увеличиваются, но практически не болят лимфоузлы, отекают, лишь слегка меняют цвет кожного покрова.
перейти наверх
Профилактика подчелюстного лимфаденита
Профилактика подчелюстного лимфаденита заключается в проведении мероприятий, предупреждающих развитие заболеваний, которые могут стать причиной возникновения воспалительного процесса в лимфоузлах:
- В периоды эпидемии ОРЗ следует избегать мест массового скопления людей и выполнять все меры профилактики респираторных заболеваний.
- Нужно своевременно проходить обследование у стоматолога и выполнять все необходимые лечебные мероприятия.
- Надо правильно и до конца лечить заболевания носоглотки, не допускать перехода острых форм ЛОР-патологий в хронические.
Диагностика
Диагностика воспаления лимфатических узлов начинается со сбора симптомов, которые беспокоят, а также общего осмотра (пальпации, прослушивании, выявлении всех признаков лимфаденита). Дополнительные исследования помогают установить причину заболевания, а также определить тяжесть:
- Анализ крови.
- Рентгенография.
- УЗИ пораженного участка.
- Биопсия лимфоузла.
- Консультации у врачей, которые лечат болезнь, вызвавшую лимфаденит: оториноларинголог, уролог, терапевт, дерматолог, фтизиатр, хирург.
- Диагностика основного заболевания.
перейти наверх
Симптомы и методы диагностики
На первых порах лимфаденит никак не проявляет себя, но очень быстро появляются такие характерные симптомы, как:
- Опухание пораженных узлов, порой до семи сантиметров в диаметре, челюсть при этом выглядит крайне неестественно;
- Болезненность при надавливании, затрудненное глотание;
- Покраснение кожи в месте узла.
Следующие симптомы подчелюстного лимфаденита появляются при развитии острой формы:
- Повышается температура тела, вплоть до сорока градусов;
- Общая слабость организма;
- Воспаляется слизистая оболочка рта;
- Приступы отдающей в ухо боли.
При хроническом течении — появления этих симптомов не происходит.
Постановка диагноза начинается с анализа анамнеза и осмотра внешних признаков болезни. При остром поверхностном поражении этого обычно достаточно.
В том случае, если симптомы неспецифичны, неясна причина заболевания, назначается также ряд диагностических процедур:
- Общий анализ крови. Ожидается повышенный уровень лейкоцитов;
- Ультразвуковое исследование лимфоузлов;
- Рентгенографическое исследование грудной клетки;
- Пробы Манту и Пирке на туберкулез;
- Пункция и биопсия пораженного лимфоузла и исследование взятого материала.
Дифференциальная диагностика нужна, чтобы исключить такие варианты, как:
- Метастазы от злокачественных новообразований;
- Опухоли слюнных желез;
- Остеомиелит, лейкоз, саркоидоз;
- Гранулирующий периодонтит;
- Кисты;
- СПИД.
Только исключив все возможные лишние варианты можно приступать к лечению.
Лечение
Лечение лимфаденита лимфатических узлов проходит в 4 направлениях:
- Медикаменты;
- Физиотерапия;
- Народные методы;
- Хирургическое вмешательство.
Главное – это лечение основного заболевания, на фоне которого развилось воспаление лимфатических узлов. Лекарствами, которые используются при лечении лимфаденита, являются:
- Нестероидные противовоспалительные препараты: Кеторолак, Нимесулид;
- Антигистаминные препараты: Цетиризин;
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин, Бензилленициллин;
- Противовирусные лекарства: Ацикловир, Римантадин;
- Противотуберкулезные лекарства: Этамбутол, Рифампицин, Капреомицин;
- Противогрибковые: Флуконазол, Амфотерицин В.
перейти наверх
Виды лимфаденита, фото
лимфаденит под ухом, фото
В зависимости от локализации возникновения воспалительных процессов лимфаденит бывает шейным, подчелюстным, паховым.
Шейный лимфаденит связывают с различными воспалительными и опухолевыми процессами. Через область шеи полностью или частично проходит лимфа от всех частей тела.
Острый стрептококковой фарингит, паратонзиллит, ангина, заболевания зубов и полости рта, респираторно-вирусные инфекции могут сопровождаться острым или хроническим лимфаденитом.
В диагностике значение имеет локализация воспаленных лимфатических узлов. Узлы, расположенные сзади шеи могут изменяться в размерах при краснухе и токсоплазмозе, а увеличение околоушных узлов наблюдается при инфекциях конъюнктивальной оболочки.
фото лимфаденита у ребенка
Подчелюстной лимфаденит встречается чаще и наблюдается в большинстве случаев в детском и подростковом возрасте. Развитием лимфаденита осложняется воспаление глоточных миндалин.
Подчелюстные лимфатические узлы увеличиваются при стоматологических воспалительных процессах в ротовой полости, обострениях хронических тонзиллитов. Такой лимфаденит проходит с излечением основного заболевания.
Паховый лимфаденит — чаще всего его причиной являются воспалительные заболевания наружных и внутренних половых органов, имеющие инфекционную природу. Вызывать увеличение паховых лимфатических узлов могут гнойные процессы нижней части туловища и конечностей.
К таким процессам относят гнойные раны, фурункулы, панариции, трофические язвы.
Чем лечат в физиотерапии?
- Ультравысокочастотной терапией;
- Лазеротерапией;
- Гальванизацией;
- Электрофорезом с йодистыми препаратами.
Не исключаются народные методы, которые можно использовать в домашних условиях и дополнять (но не заменять) медикаментозное и физиотерапевтическое лечение:
- Прогревание сухим теплом. Соль или песок разогреть на сковороде, положить в тканевый мешок и приложить к пораженному месту. Если после процедур повышается температура и ухудшается состояние, то следует прекратить процедуры и обратиться к врачебной помощи.
- Отвары и настои из травяных сборов:
- 10 г измельченных корней одуванчика залить кипятком, 4 часа настаивать и употреблять по столовой ложке.
- К соку алоэ (100 г) добавить мед (200 г) и час настаивать. Принимать по чайной ложке.
- Настойки из эхинации либо купленные в аптеке, либо приготовленные самостоятельно: 100 г измельченных корней сырья залить 60% спиртом (500 мл) и настаивать 2 недели. Процедить. Употреблять как вовнутрь, так и наружно.
- Диета заключается в употреблении витаминов и продуктов, богатых клетчаткой и белками.
К хирургическому вмешательству прибегают только при гнойной форме лимфаденита, когда образовываются абсцессы и аденофлегмоны. Гнойный очаг вскрывается, удаляется содержимое и разрушенные ткани. Промывается все антисептиками и дренируется, чтобы через трубку в дальнейшем выходила жидкость и гной.
перейти наверх
Лечение лимфаденита народными средствами
Лекарственные травы могут быть эффективным помощником в лечении лимфаденита на ранней стадии. Мази и компрессы помогают снять воспалительный процесс, уменьшить зуд, болевые ощущения. Для облегчения состояния, ускорения выздоровления и для усиления иммунной системы рекомендуется употреблять лечебные настои и отвары. Избавиться от неприятных симптомов данной болезни поможет сок лекарственных растений. Средства народной медицины можно совмещать с традиционной терапией, назначенной лечащим врачом.
Сок одуванчика
Для получения целебного сока нужно измельчить свежую траву одуванчика, и выжать из нее жидкость. Дальше следует пропитать полученной жидкостью ватный диск или марлю и наложить ее на воспаленное место на 2 часа. Проводится подобная процедура 2 раза в сутки, в течение 3 дней. Если воспаление не уменьшается и симптомы болезни не проходят, то необходимо незамедлительно обратиться за медицинской помощью.
Настой спорыша
Лекарственный настой от лимфаденита готовится из 3 чайных ложек измельченной сухой травы. Их нужно залить 100 мл кипящей воды и перемешать. На водяной бане раствор выдерживается 10 минут, после чего отстаивается еще час в теплом месте. Употреблять нужно по 3 столовые ложки 3 раза в день до еды.
Хвощ полевой от лимфаденита
При лимфадените, для снятия воспалительного процесса можно использовать лекарственные свойства хвоща. Для лечения 2 столовые ложки измельченной и предварительно высушенной травы данного растения заливаются 1 стаканом кипяченой воды. Раствор выдерживают на небольшом огне, помешивая, около получаса. Употреблять по трети стакана 4 раза в сутки.
Лекарственный фитосбор
Чтобы изготовить целебный напиток, который поможет уменьшить воспаление и ускорить выздоровление, надо смешать следующие травы. Добавляют по 1 столовой ложки мелко нарезанных листьев крапивы, травы тысячелистника, душицы и шишек хмеля, а также 3 столовые ложки хвоща полевого. Все ингредиенты тщательно перемешиваются. На 1 столовую ложку данного сырья нужно налить 300 мл воды. Смесь ставят на водяную баню и томят в течение четверти часа. Затем отвар должен простоять в теплом месте еще примерно 10 минут. Процеженный напиток принимают по 100 мл 3 раза в сутки до еды.
Настойка омелы
Спиртовую настойку омелы можно использовать для растирания воспаленных лимфоузлов. Чтобы усилить лечебный эффект рекомендуется принимать ее внутрь по 40-50 капель 3 раза в день, запивая небольшим количеством воды. Для этого собирают, подсушивают и измельчают листья омелы, после чего заливают их спиртом в соотношении 1:5. Отставляют плотно закрытую банку с раствором в темное, прохладное место на 2 недели, периодически встряхивая емкость. Готовую настойку фильтруют. Данное средство помогает избавиться от неприятных симптомов данного заболевания. Запрещено применять для лечения детей или беременных женщин.
Авран лекарственный от лимфаденита
Чтобы приготовить настойку для лечения лимфаденита, нужно 50 г измельченных листьев или корней аврана лекарственного залить 300 мл водки. Смесь следует поставить в темное место на 2 недели. Периодически ингредиенты встряхиваются для лучшего насыщения. Затем готовое средство процеживают и используют для натирания болезненных лимфоузлов. Можно применять в качестве компресса, смачивая в нагретом растворе марлю и накладывая ее на воспаленное место.
Сок алоэ
Для приготовления данного лекарственного средства нужно срезать нижний лист алоэ. Затем его следует измельчить до кашицеобразного состояния и нанести на воспаленный лимфоузел на 20 минут. При слабом зуде достаточно наложить разрезанный на половину лист к проблемному месту на несколько минут.
Смородина золотистая от воспаления лимфоузлов
Чтобы избавиться от неприятных симптомов такого заболевания, как лимфаденит, используют наружное средство на основе почек золотистой смородины. Для этого нужно 1 чайную ложку сырья залить 1 стаканом кипятка и настоять 15 минут в теплом месте. В полученном растворе смачивать марлю и накладывать на проблемные места. Употреблять внутрь нельзя, так как почки этого растения ядовиты.
Настой адониса весеннего
Для снятия воспаления при лимфадените и для ускорения лечения нужно собрать цветы адониса весеннего. Затем 1 столовую ложку такого сырья нужно заварить в 200 мл кипящей воды, отставить до полного охлаждения и затем процедить. Принимают готовое средство внутрь по 1 столовой ложке 3 раза в день.
Сок дурнишника
Эффективным обезболивающим и противовоспалительным действием обладает сок из травы дурнишника. Для приготовления лекарственного средства от лимфаденита свежесобранную траву ошпаривают кипятком, мелко нарезают и выдавливают из готовой массы сок. После этого перемешивают раствор с водкой в равном соотношении и оставляют в закрытой емкости на 1 неделю настаиваться. Периодически настойку рекомендуется встряхивать. После отстаивания жидкость фильтруют и используют в качестве наружного средства для растирания воспаленных лимфоузлов. При сильных болях или зуде можно принимать данный раствор внутрь, но не более 15 мл в сутки
Прогноз жизни
Сколько живут при лимфадените? Заболевание не считается смертельным. Следует акцентировать внимание на устранении причины болезни, параллельно занимаясь лечением лимфаденита. Прогноз жизни благоприятный при своевременном лечении. Порой болезнь проходит сама по себе, особенно если устранить источник заражения (то есть основную болезнь). Однако не следует на это уповать, чтобы не развить хроническую форму. Возможны осложнения, если не проводить лечебные меры:
- Тромбофлебит,
- Свищ;
- Рак;
- Флегмоны тканей;
- Сепсис.
Лимфаденит у детей
Острый лимфаденит у детей протекает бурно, с ярко выраженной общей реакцией и местными симптомами. Нарушения общего характера, являющиеся симптомами интоксикации, часто выступают на первый план:
- озноб,
- повышение температуры тела,
- недомогание,
- снижение аппетита,
- головная боль.
Чем младше ребенок, тем более выражены клинические симптомы, в связи с чем родители чаще всего обращаются к педиатру. Хронический лимфаденит у детей является спутником длительно существующей хронической инфекции — одонтогенной (хронический периодонтит) или неодонтогенной (хронический тонзиллит, ринит, гайморит, отит и др.). По клиническому течению различают хронический гиперпластический лимфаденит и хронический в стадии обострения.
Симптомы лимфаденита
Заболевание максимально выражено у детей младшего возраста. После третьих суток воспаление начинает бурно развиваться, и появляются симптомы общей интоксикации – повышение температуры, головная боль, слабость, тошнота. Кроме системных проявлений, наблюдаются местные изменения – лимфоузлы и окружающая область отекает, беспокоит стреляющая боль. На этом этапе часто начинает формироваться гнойный процесс, который только ухудшает состояние больного. Выход гнойного содержимого за пределы лимфоузла провоцирует развитие аденофлегмоны, сепсиса, тромбоза и других опасных состояний.
Хронический лимфаденит возникает на фоне хронической инфекции или вследствие недолеченного острого лимфаденита. Симптомы выражены не столь ярко, однако размеры узлов превышают нормальные. При этом болезненность не наблюдается, нагноение возникает редко, подвижность ограничена лишь частично, а общее состояние ребенка не нарушено. Подобное течение опасно тем, что со временем лимфоузлы разрушаются, заменяются соединительной тканью и становятся неспособными выполнять свои функции.
Профилактика
Как правило, чтобы предотвратить лимфаденит подчелюстной области справа или слева, нужно вовремя лечить заболевания полости рта. Профилактическими мерами служат:
- регулярное посещение стоматолога;
- поддержание гигиены ротовой полости;
- устранение очагов инфекции в ротоглотке;
- ведение здорового образа жизни;
- отказ от вредных привычек;
- поддержание нормального состояния иммунитета.
Симптомы и лечение лимфаденита
Предыдущая запись
Причины и лечение воспаления околоушных лимфатических узлов
Следующая запись
Обсуждение: 2 комментария
- Ирина:
27.03.2019 в 12:06Была у меня такая проблема, лимфоузел на шее с одной стороны болел и увеличился. Лезли в голову страшные мысли. Оказалось все из-за трудного прорезания зуба мудрости, он врезался в костную ткань
Ответить
- Ольга:
20.04.2019 в 15:12
После перенесённого ОРВИ долго были увеличены подчелюстные лимфоузлы. Прописали пропить курсом Лимфомиозот и УВЧ-терапию.
Ответить
Почему возникает лимфаденит?
Как и любое воспаление, лимфаденит возникает из-за деятельности бактерий: стрептококков и стафилококков. Причинами подчелюстного лимфаденита становятся заболевания полости рта и инфекция, попадающие непосредственно в лимфоузлы в результате возникновении таких заболеваний, как:
- кариес, пульпит, периодонтит;
- болезни дёсен;
- хронические заболевания (например, тонзиллит);
- бактерии сифилиса;
- туберкулёзная палочка;
- внешние инфекции, попадающие в организм в результате травмы.
Лечение (консервативное и хирургическое)
Борьба направлена на устранение причины, его спровоцировавшей. Для лечения подчелюстного лимфаденита применяются следующие средства:
- Жидкость Бурова, обладающая вяжущими, противовоспалительными и противомикробными свойствами. На ее основе делают холодные примочки. Также используют для полосканий. Предварительно средство разводят с водой.
- Солевой раствор. Применяют для полосканий полости рта при хроническом тонзиллите бактериального происхождения. Могут применяться и др. растворы (по рекомендации врача).
- Антибактериальные препараты назначает специалист. Как правило, используются лекарственные средства широкого спектра действия, т. е. направленные на несколько возможным возбудителей.
Противовоспалительные мази назначаются в качестве вспомогательных средств. Врачом может быть рекомендовано использование средств народной медицины. Все терапевтические мероприятия проводятся в комплексе. Приветствуется применение препаратов, направленных на укрепление иммунитета.
Жидкость Бурова
Чтобы ускорить выздоровление, рекомендуется:
- отказаться от жирных, соленых и копченых блюд;
- не использовать в пищу полуфабрикаты;
- употреблять больше кисломолочных продуктов;
- отдать предпочтение нежирному мясу;
- не принимать спиртные напитки.
Антибиотики при подчелюстном лимфадените у взрослых
Курс лечения антибиотиками определяется врачом. При инъекционном введении терапия составляет не менее недели. Медикаменты в форме таблеток могут быть назначены на более длительное время. Предварительно проводится пункция лимфатического узла, по результатам которой выявляют чувствительность микробов к препаратам.
Подчелюстной лимфаденит у детей и взрослых, лечение которого носит комплексный характер, как правило, требует применения медикаментов пенициллинового ряда. Конкретное лекарственное средство назначает врач, ориентируясь на особенности течения заболевания и состояние здоровья пациента.
В большинстве случаев с незапущенным лимфаденитом челюсти удается справиться с помощью полосканий (если он обусловлен ангиной) и антибиотиков. При гнойном поражении проводится хирургическое вмешательство, во время которого производится надрез, а экссудат выводится из лимфатического узла через дренажную трубку.
При поражении сразу нескольких иммунных звеньев показана операция, направленная на устранение всего патологического процесса. Врач выполняет разрез в области нижней челюсти, а затем помещает туда дренажную трубку, через которую постепенно выходит гнойная жидкость. По окончании процедуры ранка закрывается зажимами.
Возбудители
Развитие болезни провоцируют микроорганизмы, которые проникают в узлы из очагов воспаления с током лимфы и крови. Опасными возбудителями заболевания являются палочка Коха и трепонема (возбудитель сифилиса).
Возбудитель туберкулеза
При обнаружении туберкулезной палочки пациент сразу помещается в стационар. Такая диспансеризация является действенным способом предотвращения распространения болезни.
Лечение комплексное и состоит из следующих этапов:
- определение возбудителя лабораторным обследованием;
- диспансеризация;
- лечение туберкулеза;
- лечение вторичного заболевания;
- реабилитация.
Когда лимфаденит находится в запущенной тяжелой форме, его лечение проводится совместно с туберкулезом.
Возбудитель сифилиса
Лимфаденит при заражении сифилисом выступает вторичным заболеванием, но часто именно он является первым сигналом заражения трепонемой.
Если пациент обращается с воспалением лимфоузлов, он сначала обследуется на наличие возбудителя сифилиса. Применяется 2 вида терапии: в условиях стационара или амбулаторное. Выбор вида зависит от степени развития сифилиса.
Как производится постановка диагноза
Обычно доктору необходимо лишь внимательно осмотреть и ощупать пациента, чтобы заподозрить наличие воспалительного процесса в подчелюстных лимфатических узлах. Но для начала лечения необходимо определить причину, которая вызвала подобный симптом. С этой целью используются лабораторные и инструментальные методики.
Во время работы в исследовательском центре мне не раз приходилось сталкиваться с тем, что многие анализы кала и мочи приносились в баночках из-под пищевой продукции. Это сильно затрудняло процессы диагностики, а некоторые образцы приходилось брать повторно. Именно поэтому доктора настоятельно советуют приобретать в аптеках специальные контейнеры.
Необходимые для постановки диагноза исследования:
- Общий анализ крови. При воспалительных процессах нередко наблюдается увеличение белых кровяных клеток — лейкоцитов, а также СОЭ (скорости оседания эритроцитов). Это свидетельствует о наличии в организме инородного агента.
- Анализ кала на яйца глиста. Зачастую причиной развития подчелюстного лимфаденита служит наличие паразитических червей, которые выделяют свои продукты жизнедеятельности в организм человека. Их яйца можно обнаружить при микроскопическом исследовании кала.
- Пункция лимфатического узла осуществляется с целью выяснения характера его содержимого. Оно может быть гнойным, слизистым или кровянистым, что также указывает на причину развития недуга.
Какое назначают общее лечение?
Только врач может правильно поставить диагноз и определить стадию развития заболевания, от которой как раз и зависит процесс лечения. Но в качестве общих мер, способствующих выздоровлению, выступают:
- В домашних условиях рекомендуют применять противовоспалительные мази, которые накладывают в виде повязки. Чаще всего используют гепариновую мазь, троксевазин, борный вазелин и мазь Вишневского.
- Помимо этого необходимо обеспечить организм витамином С, который нужен в больших количествах при воспалениях. Возможен прием специальных поливитаминов либо увеличение в рационе продуктов с большим содержанием этого витамина: киви, апельсины, квашеная капуста, шпинат и сельдерей, зеленый лук и петрушка, черная смородина и так далее.
- Больной должен употреблять много жидкости (особенно воды), для того чтобы быстрее вывести из организма инфекцию.
- Необходимо больше находиться в тепле и стараться избегать любых переохлаждений.
- Физиотерапия очень эффективна для лечения подчелюстного лимфаденита. Это может быть кварцевое облучение, УВЧ-терапия и прочие тепловые процедуры.
- В том случае, если лимфаденит вызван воспалением в полости рта, необходимо тщательней чистить зубы и язык для предотвращения развития микробной среды.
В тех случаях, когда заболевание запущено, врач может назначить антибиотики. В случае неэффективной терапии, когда лимфоузлы продолжают увеличиваться и появляются серьезные нагноения, проводится хирургическое вмешательство.
Особенности течения и терапии подчелюстного лимфаденита у малышей
Как известно, организм маленького человека имеет множество отличий от взрослого. Дети до года практически не употребляют твёрдую пищу, поэтому заподозрить подчелюстной лимфаденит при нарушении жевания невозможно. А также иммунная система малышей развита гораздо хуже и тяжелее переносит любые воздействия извне. Формирование воспалительного процесса в подчелюстных узлах у ребёнка в 90% случаев начинается с резкого повышения температуры до 39–40 градусов. Дети становятся капризными и вялыми, отказываются от питания. При попытках ощупать область повреждения возникает острая негативная реакция в виде плача.
При тяжёлом течении недуга у малышей до трёх лет встречаются фебрильные судороги. Это резкие и сильные сокращения мышц всего тела, во время которых ребёнок изгибается дугой и перестаёт дышать. Зачастую такой симптом служит предвестником повреждения мозга. Дети с подобной патологией требуют немедленной госпитализации в реанимационное отделение.
При лечении подчелюстного лимфаденита у малышей используют преимущественно системную терапию. Местные препараты в 80% случаев оказываются неэффективными. Группы лекарственных средств у детей практически не отличаются от терапии лимфаденита у взрослого населения: изменены лишь некоторые действующие вещества и их дозировки.
- Антибактериальные средства убивают патогенные микробы и снижают риск развития осложнений. В детской практике применяют следующие препараты: Флемоксин Солютаб, Сумамед, Аскетил, Цефтриаксон. Малышам все средства вводятся внутримышечно, в то время как для пациентов более старшего возраста предусмотрены таблетки и капсулы.
- Глюкокортикостероидные препараты уменьшают выраженность воспаления и снижают нагрузки на почки. Чаще всего врачи используют Преднизолон, Дексаметазон, Преднизон, Триамцинолон. Их введение осуществляется внутривенно или внутримышечно.
- Препараты для восстановления объёма жидкости в организме. К этой группе относят растворы глюкозы, Люголя-Рингера, Дисоль, Трисоль, Ацесоль, Регидрон, натрия хлорид, Гемодез. Они поступают в организм малыша через капельницу или с помощью зонда.
Фотогалерея: медицинские препараты, используемые для терапии недуга у детей
Флемоксин Солютаб — щадящий антибиотик, который помогает избавиться от бактерий
Регидрон позволяет вывести из организма токсины
Дексаметазон — противовоспалительное средство системного действия
Видео: доктор Комаровский рассказывает о поражении лимфоузлов у малышей
Осложнения
Если не начать своевременное лечение, это может привести к развитию более серьезных заболеваний
Наиболее частым осложнением регионарного лимфаденита является нагноение лимфатических узлов, способное привести к:
- абсцессам,
- некрозу тканей,
- сепсису,
- появлению свищей,
- тромбофлебитам,
- флегмонам,
- разрушению сосудистых стенок и кровотечению.
Именно поэтому лечить болезнь нужно обязательно.
Нужны ли антибиотики
При лимфадените антибиотические препараты применяют в случае микробного инфицирования. Без их использования вылечить полностью воспаление в лимфатических узлах не представляется возможным. Подобрать медикамент способен лишь доктор. В основном он делает это, учитывая первичный недуг, или оценивает результаты посева внутреннего содержания пораженного лимфоузла.
В этом случае медик тонкой иглой прокалывает пораженный орган и вытягивает немного исследуемого материала. Такая манипуляция разрешает выявить, какими микроорганизмами вызвана патология и точно подобрать медикамент. Если бактериологический анализ не проводят, то назначают прием препаратов широкого спектра воздействия.
Эффективность лечения рассматривают спустя 3-4 суток. Если улучшения отсутствуют, лекарственное средство необходимо поменять. Выполняя лечебный курс, следует неукоснительно придерживаться установленной врачом дозы и продолжительности приема. Этот процесс может занять от 1 до 3 недель.
Терапию антибиотиками не применяют при лимфадените, который появился по таким причинам:
- инфекция вирусной этиологии (герпес, краснуха);
- системными недугами (волчанка красная);
- дестабилизация обмена веществ.
Хорошие результаты приносит ранняя терапия. Щадящий метод, подходящий для детей и людей пожилого возраста, предусматривает ступенчатый вид. На начальных стадиях медикамент вводят внутривенно, а когда состояние улучшится, то же самое средство принимают в виде таблеток.
Прием антибиотиков при лимфадените может вызвать такие побочные проявления, как дисфункция кишечника и грибковые болезни. В этом случае в терапевтический курс включают бактериальные средства и пищеварительные добавки.
В основном при воспалительных процессах лимфатической системы назначают антибиотики из группы:
- пенициллинов (Ампициллин, Амоксициллин);
- макролидов (Кларитромицин, Сумамед);
- цафалоспоринов (Цефтриаксон, Цефазолин);
- тетрациклинов.
Когда подчелюстной лимфаденит находится в запущенной стадии его невозможно вылечить без применения антибиотиков. Но стоит понимать, что их назначают не для избавления от самого воспаления в лимфоузлах, а для устранения именно причины возникновения. Поэтому принципиально важно обратиться к врачу, который точно установит диагноз.
При самолечении можно промахнуться с выбором лекарств: ведь антибиотики неэффективны в борьбе с вирусными, грибковыми и паразитарными заболеваниями. Что уж говорить о том, что ангина и заболевания десен лечатся совсем по-разному, но могут в одинаковой мере быть причиной лимфаденита.
Чаще всего специалисты назначают в качестве дополнительной терапии следующие антибиотики:
- Амоксиклав;
- Ампициллин;
- Цефтриаксон;
- Амоксициллин;
- Флемоксин;
- Цефтазидим.
Поэтому принимать решение о курсе антибиотиков может только врач, но можно поспособствовать процессу выздоровления с помощью народной медицины.
Первоисточники развития
Самой распространенной причиной зарождения в организме лимфаденита служит попадание в лимфу патогенной микрофлоры, которая чаще всего представлена стафилококками и стрептококками.
В свою очередь, очагами бактерий являются пораженные недугами ротовой полости зубы и десны. Пародонтит, гингивит и кариес – заболевания, среда которых является отличным видом транспортировки патогенной микрофлоры в лимфатические узлы через лимфу. На этом фоне и возникает воспаление.
Следующий первоисточник лимфаденита – хронические инфекционные процессы в носоглотке и миндалинах. К таким заболеваниям можно отнести тонзиллит и гайморит. Вот почему так важно выявить причину лимфаденита. Для эффективного лечения вторичного недуга следует устранить очаг распространения инфекции.
Не исключены и случаи, когда бактерии попадают в лимфатические узлы прямым путем, к примеру, при их травмировании. Занести инфекцию можно при повреждении кожных покровов.
Стоит отметить, что патогенная микрофлора не всегда может быть представлена стрептококками и стафилококками. Существуют и другие виды бактерий, по которым и определяется классификация заболевания.
Узнайте больше о том, как лечить свищ на десне, о традиционных и народных методах. В этом материале вы найдете ответ на вопрос, как избавиться от кариеса в домашних условиях за один день.
Пройдите по ссылке , если интересны методы лечения мукозита слизистой оболочки полости рта.
Какие разновидности заболевания существуют
Классификация подчелюстного лимфаденита в зависимости от характера поражения:
- гнойный — выходит зеленоватое или желтоватое содержимое;
- серозный — отделяемое имеет бесцветный мутный характер;
- фибринозный — типично наличие кровянистых прожилок.
Разновидности недуга по локализации:
- односторонний — задействована только правая или левая подчелюстная область;
- двусторонний — патологический процесс располагается с двух сторон.
Формы воспалительного процесса по типу возбудителя:
- неспецифические — вызываются стафилококком, стрептококком, кишечной и синегнойной палочкой, протеем, пневмококком;
- специфические возникают на фоне инфекции, спровоцированной развитием паразитических червей, хламидий, микоплазм и уреаплазм, дифтерийной палочки, туберкулёзной микобактерии (палочки Коха).
Виды заболевания по характеру течения:
- острое (быстро нарастают и развиваются все симптомы);
- хроническое (существует на протяжении трёх и более месяцев).
Что такое регионарный лимфаденит?
Увеличение лимфоузлов происходит из-за укуса, царапины или попадания слюны животного в кровоток человека
Регионарный лимфаденит – это патология, сопровождающаяся воспалением и увеличением в размерах регионарных лимфатических узлов, собирающих лимфу из различных участков тела. Она может затрагивать такие лимфоузлы:
- нижних конечностей: паховые и подколенные,
- тазовые: прямокишечные, маточные, вагинальные,
- живота: поджелудочные, желудочные, нижние диафрагмальные, печеночные, брыжеечные,
- грудной клетки: верхние диафрагмальные, грудные, межреберные, легочные, пищеводные, трахейные,
- верхних конечностей: подмышечные, локтевые, глубокие, поверхностные,
- шеи и головы.
Причины
В подавляющем большинстве случаев регионарный лимфаденит является следствием первичного септического воспаления. Патогенные микроорганизмы и вырабатываемые ими токсины попадают в лимфатические узлы вместе с кровью или лимфой или же через травмированные кожные покровы и слизистые оболочки. Спровоцировать болезнь в данном случае могут:
- стрептококки,
- стафилококки,
- синегнойная палочка,
- палочка Коха,
- кишечная палочка,
- пневмококки,
- ВИЧ,
- грибковые и паразитарные инфекции,
- вирусный мононуклеоз.
Помимо инфекций, привести к развитию лимфаденита могут:
- лимфома,
- метастазы в лимфатических узлах,
- инородные тела.
Симптомы
Симптомы регионарного лимфаденита могут включать в себя:
- отек и покраснение кожных покровов, являющиеся следствием борьбы иммунной системы с патогенной микрофлорой,
- ухудшение аппетита, упадок сил и головную боль, сопровождающие интоксикацию организма продуктами жизнедеятельности грибков, вирусов или бактерий,
- нагноение лимфоузлов, их расплавление,
- тахикардию, являющуюся следствием вовлечения в патологический процесс сердечно-сосудистой системы,
- газовую крепитцию, сопровождающуюся легким похрустыванием при надавливании на лимфатический узел,
- ограниченность движений
Отзывы
Лимфаденит опасен своими последствиями, если его лечением на начальной стадии пренебречь. Острая форма перейдет в хроническую, негнойная – в гнойную, а дальше – хирургическое удаление.
При прорыве гноя наружу – заражение всех соседних тканей, крови и развитие сепсиса. Картина ужасающая, поэтому важно обратиться к врачу за помощью.
Если вы столкнулись с этим заболеванием или желаете высказать свое мнение о нем и способах лечения, оставляйте комментарии к этой статье.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.