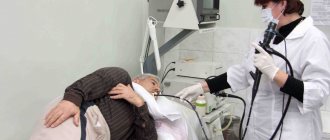
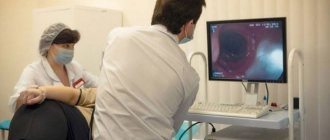
Метод исследования, используемый для точной диагностики заболеваний, обследований слизистой оболочки и выявления воспалительных изменений ЖКТ с помощью специального аппарата — эндоскопа (гибкая трубка с волоконной оптикой, снабженная специальным каналом и возможностью размещения в ней инструментов для проведения биопсии), называется ФГС желудка. Расшифровка ФГС звучит как «фиброгастроскопия» (от греч. «желудок» и «наблюдаю», «смотрю»). Данный способ исследования ЖКТ является самым достоверным, быстрым (проводится под местной анестезией в течение нескольких минут) и позволяет установить точный диагноз, при необходимости дает возможность проведения биопсии (взятия образца ткани для более детального исследования в бактериологической лаборатории).
Как подготовиться к ФГС
Подготовка к ФГС не представляет особой сложности. Главный аспект для хорошего результата — наличие положительного психологического настроя больного и его полного доверия доктору-эндоскописту. Врач должен знать обо всех сопутствующих заболеваниях пациента и тех лекарственных препаратах, которые он принимает на данный момент времени.
ФГС — обследование, которое проводят натощак в специально оборудованном кабинете стационара или поликлиники. В день прохождения процедуры запрещается курить, есть, пить и жевать жвачку. За пару дней до проведения обследования пациенту желательно не употреблять тяжелых для желудка и вызывающих газообразование продуктов (бобовые, разнообразная молочная продукция, рыба, мясо). Последний ужин накануне дня обследования должен быть не позже 18 часов.
Методики безболезненного прохождения
В последнее десятилетие активно начали использоваться методики, которые позволяют значительно уменьшить неприятные ощущения или вообще безболезненно пройти гастроскопию желудка:
- Седация. Пережить ФГДС спокойно без страха поможет седация. Пациенту внутривенно вводится препарат из группы бензодиазепинов, после которого он засыпает. Процедура широко проводится и позволяет легче перенести неприятные ощущения и безболезненно сделать ФГДС желудка взрослым и детям. Через несколько минут после завершения исследования пациент просыпается. Уже через час он может идти домой. Риск побочных эффектов низок.
- Наркоз (общее обезболивание). Используется более редко под контролем анестезиолога. Пациенту вводят несколько препаратов для обезболивания, но искусственная вентиляция легких не требуется. Обычно проводится перед планированным оперативным вмешательством.
Капсульная эндоскопия. Это инновационная методика, при которой пациенту не надо глотать трубку. Вместо этого он глотает небольшую камеру в форме капсулы, которая проходит полностью все участки пищеварительной системы. Изображение записывается, а затем без проблем просматривается врачом. Среди недостатков капсульной эндоскопии – невозможность более тщательного осмотра измененного участка слизистой, проведения теста на хеликобактер или биопсии. Помогает тем, кто не может пройти стандартную процедуру ФГДС.
Также используется введение зонда через нос (трансназальная методика). Эта методика обеспечивает более комфортное проведение ФГДС, поскольку она значительно реже вызывает тошноту и не влияет на гемодинамические показатели (что важно для пациентов с сердечно-сосудистыми заболеваниями). Используется зонд со значительно меньшим диаметром – 5,4 мм (стандартно – 11 мм). На вопрос, больно ли делать гастроскопию желудка таким способом, многие пациенты отвечают отрицательно.
Некоторые заболевания позволяют диагностировать менее неприятные процедуры: рентген желудка и УЗИ брюшной полости.
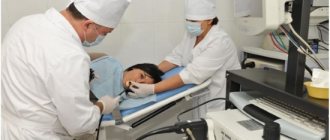
Как проходит процедура ФГС технически
Подготовленному больному специальным местным анестетиком замораживают гортань. После этого, для того чтобы челюсть не смыкалась во время проведения процедуры, зубами он зажимает специальный роторасширитель, через который и будет проходит эндоскоп.
В положении сидя пациент под руководством доктора совершает глотательные движения, пока аппарат не достигнет нужной глубины обследуемого места. После этого больного укладывают на бок и под небольшим давлением в желудок вводят кислород (для распрямления стенок). Доктор, исследуя слизистую, может взять анализ содержимого желудка (желудочный сок), удалить новообразование, провести лечение или выполнить биопсию.
Больно ли делать гастроскопию?
Большинство пациентов, которые прошли ФГДС традиционным способом, если их попросить описать свои ощущения от процедуры, называют ее неприятной. Для уменьшения выраженности этих ощущений используется местный анестетик, который наносят на заднюю стенку ротоглотки. Однако и он не всегда спасает пациента от дискомфорта. Наиболее частые жалобы у пациентов:
- тошнота;
- ощущение дискомфорта в шее, за грудиной или в области живота;
- повышенное слюноотделение;
- отрыжка;
- ощущение нехватки воздуха;
- панические атаки;
- ноющие или режущие боли в области шеи или живота.
Как ни странно, но болевой синдромвстречается сравнительно редко. Он возможен при наличии острой патологии (например, обострения язвенной болезни у молодых пациентов), осложнениях (перфорации стенки) или небрежном проведении обследования, однако, глотать кишку чтобы проверить желудок неприятно. Главное правильно себя вести во время процедуры и слушать рекомендации врача.
Что показывают результаты ФГС
Эндоскопия — единственный метод, с помощью которого на самом раннем этапе можно увидеть структурные изменения слизистой. Лечащий врач-гастроэнтеролог, назначая такую процедуру, уточняет диагноз с помощью дополнительных способов исследования организма больного. Результаты ФГС желудка помогут подтвердить или опровергнуть наличие таких заболеваний, как рак желудка или пищевода, эзофагит, доброкачественная опухоль, гастрит повышенной или пониженной кислотности, язвенная болезнь желудка, полипы, нарушения функций желудка и другие недуги ЖКТ. С помощью ФГС можно проконтролировать динамику лечения болезни.
По результатам биопсии можно говорить о сущности процессов, происходящих в тканях организма, о наличии в них раковых клеток или обычного воспаления. Гистологическое обследование способствует обнаружению патологий на ранних стадиях развития.
Основные показания
Рассматриваемая процедура назначается пациентам, у которых есть подозрения на заболевания, воздействующие на состояние слизистой желудка. Об этом могут свидетельствовать следующие явления:
- изжога и кислая отрыжка, признаки развития язвы;
- болезненные ощущения в верхней части брюшной полости, симптомы язвы, эрозии или воспалительного процесса;
- ухудшение или отсутствие аппетита;
- затрудненное глотание, возникает при болезнях кардиальной части желудка и кардиальном сфинктере;
- тошнота и регулярная отрыжка воздухом после еды;
- снижение веса без объективных причин (признак онкологической патологии;
- анемия, при отсутствии других причин, может возникать при гастрите;
Фиброскопия проводится для постановки диагноза и контроля эффективности проводимого лечения, а при подозрении на онкологическое заболевание пациентам назначают биопсию.
ФГДС желудка не рекомендуется проводить, если у пациента:
- гипертонический криз, значительное повышение артериального давления (200/100 и более);
- был острый инфаркт миокарда;
- острая фаза после перенесения инсульта;
- плохая свертываемость крови;
- расстройства психики;
- бронхиальная астма.
Что ожидать во время проведения ФГС
Сам процесс введения трубки в ЖКТ могут сопровождать рвотные рефлексы или срыгивания. Этого ненужно стыдиться, потому что такая реакция является показателем нормально функционирующего органа. Такие отклики организма на ФГС возникают из-за воздуха, который накачивается в желудок с помощью эндоскопа и распрямляет его стенки для лучшего обзора. От этого зависит последующая расшифровка ФГС. Доктор досконально изучает слизистую и, если возникает необходимость удалить полип, ликвидирует его, а если нужно взять часть материала на биопсию, абсолютно безболезненно его берет.
Проведение ФГДС с биопсией: показания и противопоказания, подготовка к проведению
Заболевания желудка встречаются практически у каждого третьего человека. В первую очередь, это различные виды гастрита и язвенная болезнь. Однако могут встречаться и более серьезные болезни, например опухолевое поражение стенки органа с развитием метастазов. Золотым стандартом в диагностике заболеваний желудка является проведение фиброэзофагогастроскопии, позволяющей врачу визуально оценить состояние слизистой оболочки органа и сделать вывод о необходимом лечении. Но подобная процедура не всегда может дать точный ответ о поражении желудка. Тогда используется гастроскопия с биопсией – метод морфологического исследования органа после предварительной покраски полученного желудочного образца.
Возможные осложнения после ФГС
Применение этой серьезной диагностической процедуры зарекомендовало себя в лечебной практике как одно из самых безопасных исследований. Осложнения после ФГС сведены к нулю. Эндоскоп — очень дорогой инструмент многоразового пользования, и перед каждой манипуляцией он обрабатывается согласно медицинским нормативам, поэтому заражение каким-либо заболеванием или инфекцией исключено.
Но, как известно, в медицине всегда есть небольшой процент осложнений даже от самых безобидных процедур. В данном случае этот показатель очень мал и зависит напрямую от самого пациента. Больной должен правильно подготовиться физически и психологически, а во время проведения ФГС точно выполнять рекомендации эндоскописта. Возможные осложнения в результате ФГС — это прободение стенки исследуемого органа или небольшое кровотечение из-за отщипывания небольшой доли стенки пищевода, желудка или двенадцатиперстной кишки для биопсии.
После проведенной процедуры пациент некоторое время может ощущать дискомфорт при глотании. Обычное состояние наступает в течение суток. Полная расшифровка ФГС и необходимые рекомендации по корректировке питания в первые несколько дней пациенту будут даны сразу после выполнения исследования.
Лечение
Лечение должно быть оперативным. Основным считается хирургическое вмешательство. Больному проводится гастропанкреатодуоденальная резекция. Такой тип лечения является сложным для организма и допускается для пациентов после проверки уровня их истощения, количества белка в крови и других показателей.
Предлагаем ознакомиться: Демодекоз волосистой части головы: лечение волосяного подкожного клеща на голове у людей, симптомы, фото
Если лечение рака началось на I или II стадии, выживаемость составляет 80–90%. На III стадии также имеет смысл начинать лечение: пятилетняя продолжительность жизни в этом случае достигает 5–10%.
Если состояние здоровья пациента не позволяет проводить радикальную терапию, лечение заключается в проведении условно радикальных операций, например панкреатодуоденальной резекции.
Если нет надежды на выздоровление больного, используют паллиативную терапию, которая направлена на облегчение симптомов. В частности, обеспечивают отток желчи при помощи различных вариантов анастомозов. Такое лечение не только облегчает страдания, но и в ряде случаев позволяет продлить жизнь пациента.
После того как будет найден рак Фатерова сосочка, назначают терапию, которая соответствует стадии патологического процесса. Главным методом лечения является оперативное вмешательство. Только удаление пораженных злокачественным новообразованием участков позволяет справиться с заболеванием.
Прогноз на жизнь таких пациентов не слишком утешителен. Около 40% пациентов, перенесших резекцию, выживают в течение следующих 5 лет. Данные статистики показывают, насколько тяжелой патологией является рак большого дуоденального соска.
Объем тканей, которые удалят при операции, зависит от стадии опухолевого процесса. Хирурги могут провести резекцию:
- большой части поджелудочной;
- близлежащих лимфоузлов;
- части тонкого кишечника;
- желчного пузыря и части его протока;
- пилорической части желудка.
Иногда хирургический метод сочетается с лучевой терапией. Химиотерапию назначают редко, поскольку статистика говорит о ее малоэффективности при данном виде рака.
Рак Фатерова соска чаще всего встречается у людей старше 55 лет. Своевременная диагностика и проведение оперативного вмешательства могут остановить процесс и сохранить пациенту жизнь.
Чем отличается ФГС от других методов исследования желудка
Каждый метод исследования имеет особенности в зависимости от области, которая анализируется. Некоторые названия будто бы и схожи, но на практике процедуры очень даже отличаются. Доктор-эндоскопист отлично ориентируется в том, что показывает ФГС, а что — ФГДС или ЭГДС. Всем этим методам можно дать одно определение — фиброгастроскопия. Даже если эндоскопист делает ФГС с акцентом на полость желудка, он все равно просмотрит и двенадцатиперстную кишку, как это делается при ФГДС (фиброгастродуоденоскопия), и пищевод, который исследуется при ЭГДС (эзофагогастродуоденоскопия). Также при исследовании всех отделов ЖКТ может использоваться метод видеогастроскопии, во время которого происходит видеозапись с помощью эндоскопической камеры.
Каждый пациент должен понимать, что представляет собой процедура эндоскопии, насколько она важна, и что только от него самого зависит, будет он здоров или нет.
Этот метод исследования, благодаря высокой эффективности и малой вероятности возникновения возможных осложнений, широко практикуется и используется в лечебной работе. Расшифровка ФГС опытными специалистами поможет поставить правильный диагноз и назначить подходящее лечение.
Общие сведения
Рак большого дуоденального сосочка – злокачественная неоплазия большого дуоденального (фатерова) соска, локализующегося в нисходящей части двенадцатиперстной кишки и представляющего собой соустье главного панкреатического протока и общего желчного протока. Составляет 40% от общего количества онкологических поражений пилородуоденальной зоны, 5% от общего числа неоплазий ЖКТ и 1-2% от общего количества раков различных локализаций.
Рак большого дуоденального сосочка является третьей по распространенности причиной возникновения механической желтухи. Обычно поражает пожилых пациентов, средний возраст больных составляет 54 года. Очень редко выявляется у детей. Женщины страдают реже мужчин. Лечение осуществляют специалисты в сфере онкологии, гастроэнтерологии и абдоминальной хирургии.
Рак большого дуоденального сосочка
ФГДС – когда нельзя проводить
У процедуры ФГДС также есть противопоказания.
Нельзя проводить указанное обследование в том случае, если пациент болеет ангиной или у него присутствует острое респираторное заболевание. Когда необходимо записать на процедуру ФГДС:
- Температура тела держится на отметке 38 градусов по Цельсию.
- Постоянно тошнота, а также рвота, с которой выходят сгустки крови (в такой ситуации по цвету она напоминает черный шоколад).
- Дефекация происходит затрудненно, а кол черного цвета (то есть в нем есть следу крови).
- Постоянно болит живот.
Патологии БДС
Заболевания большого дуоденального сосочка очень разнообразны. С развитием современных методов диагностики заключения о функциональных нарушениях в этой структуре встречаются гораздо чаще, чем это считалось ранее. Однако по причине несвоевременной и достаточно непростой диагностики медицинская практика часто сталкивается с огромным количеством неудовлетворительных результатов в лечении больных с желчнокаменной болезнью или панкреатитом, развившихся на фоне нарушений в структуре БДС.
Распространенной патологией БДС считаются опухолевидные новообразования – гиперпластические полипы составляют до 87 % в числе доброкачественных новообразований. Полипы, как правило, не перерождаются в злокачественные ткани. Аденомы – боле редкое заболевание, рак БДС составляет до 25 % всех злокачественных новообразований. Стеноз БДС диагностируется у 4-40 % больных. Как правило, патологии БДС взаимосвязаны с желчнокаменной болезнью (ЖКБ), которая встречается у каждого десятого жителя.
Спастический стеноз БДС
Стеноз БДС – патология с доброкачественным течением, которая обусловлена непроходимостью желчного и панкреатического протоков вследствие воспалительных изменений и рубцовых сужений папиллы. Как все происходит? Прохождение камня вызывает ранение сосочка, а активный инфекционный процесс в складках приводит к развитию фиброзной ткани и стенозированию областей ампулы БДС.
Как известно, на структуру БДС оказывает непосредственное влияние возраст человека. Люди преклонных лет при желчнокаменной болезни страдают атрофическо-склеротической формой хронического папиллита. Контингент, возраст которого не достиг шестидесятилетнего рубежа, подвержен гиперпластическим изменениям БДС (аденоматозные, аденомиоматозные).