Особенности проведения колоноскопии
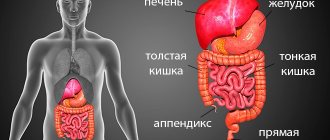
Колоноскопия – прямой визуальный метод, который позволяет непосредственно увидеть внутренние стенки толстой кишки, выявить полипы, опухоли и другие поражения этого органа. Исследование тонкого кишечника затруднено, но возможно. Процедура проводится благодаря камере, которая имеется на конце трубки эндоскопа, длиной около 1,45 м, диаметром 5-7 мм. Таким способом можно не только диагностировать полипы и новообразования на раннем этапе, но и удалять их, избегая хирургического вмешательства. Есть возможность также сделать биопсию с диагностической целью, прижигать эрозии, вводить лекарственные препараты. Манипуляция болезненна и проводится под анестезией. Больному, который лежит на боку, вводится эндоскоп через анальное отверстие.
Преимущества эндоскопического метода:
- Имеет способность выявлять самые маленькие образования толстой кишки, отличается своей эффективностью и точностью.
- Врач имеет возможность увидеть всю внутреннюю полость кишечника, оценить состояние стенок, получая при этом четкое цветное изображение.
- В процессе исследования возможны также биопсии и лечебные процедуры.
Недостатки колоноскопии:
- долгая подготовка пациента перед манипуляцией;
- опасность образования травм и трещин стенок кишечника;
- необходимость проведения анестезии;
- для детей и людей пожилого возраста применение ограничено, только при крайней необходимости;
- труднодоступность обследования верхних отделов;
- опасность развития осложнений.
Разновидности эндоскопического метода
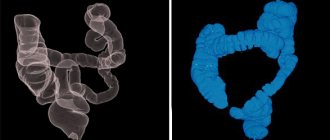
Виртуальная (томографическая) колоноскопия выполняется посредством томографа, длится 10 мин. Диагноз ставится на основании создания 3D модели кишечника. Процедура безболезненная, противопоказания схожие с колоноскопией, но метод не применяется при беременности.
Капсульная эндоскопия показана для исследования тонкого кишечника с помощью специальной капсулы с видеокамерой, которая продвигается по ЖКТ и передает информацию на специальный носитель. Рекомендуется проводить исследование натощак.
Балонную энтероскопию проводят с лечебной и диагностической целью. Эндоскоп вводят через анальное отверстие или рот. Проводится под общим наркозом. С помощью данного метода делают также биопсию, извлекают инородные тела, удаляют опухоли.
Ректосигмоскопия служит для диагностики патологий сигмовидной кишки и прямой кишки.
Результаты ультразвуковой диагностики
На мониторе во время обследования можно увидеть и зафиксировать размеры, форму органа, толщину стенок тракта, наличие патологических образований размером в несколько миллиметров.
Как проявляется патология на ультразвуковой диагностике:
- жидкость в брюшной полости в норме отсутствует. Скопление жидкости проявляется в виде анэхогенного участка. Наличие жидкости говорит о перитоните, внутреннем кровотечении, воспалительных процессах, опухолях. По локализации жидкости можно судить о причинах ее появления;
- кишечная непроходимость проявляется в усиленной визуализации петель кишечника, заполненных газом или жидкостью. Причина такого состояния – закрытие просвета инородным телом, опухолью;
- аппендицит проявляется утолщением аппендикса, скоплением газов в просвете ЖКТ, небольшим количеством жидкости в брюшной полости;
- опухоли, новообразования характеризуются увеличением толщины стенки кишки за счет гипоэхогенных участков округлой или неправильной формы. На УЗИ видны размеры опухоли, степень и глубина поражения, прорастание в соседние органы;
- спайки представляют собой тяжи высокой плотности, нередко сочетаются с деформацией близлежащих участков тракта.
Заключение формируется врачом ультразвуковой диагностики и выдается пациенту на руки. Документ содержит подробное описание состояния ЖКТ и всех патологических изменений и новообразований. Информация позволяет лечащему врачу поставить верный диагноз.
УЗИ кишечника, особенности
УЗИ основывается на применении ультразвуковых волн, которые проникают в ткани, после чего отражаются и улавливаются датчиком, отправляются на переработку в компьютер. Здесь информация отображается и интерпретируется врачом. Раньше в проктологии редко прибегали к этому виду диагностики. Он был недостаточно информативным из-за наличия газовых скоплений. Современные технологии дают возможность более полноценно использовать возможности УЗИ. Процедуру рекомендуется делать натощак.
Ультразвуковое исследование можно проводить двумя методами:
- Трансабдоминально через переднюю стенку живота.
- Внутриполостное исследование прямой кишки с помощью ректального датчика. Процедура безопасная и безболезненная.
Часто данные методы совмещают друг с другом, чтобы получить более достоверную информацию.
УЗИ прямой кишки
Рекомендуется делать натощак. В прямую кишку через anus вводится ректальный датчик. С помощью исследования выявляют даже незначительные патологические изменения. Преимущество этого метода в возможности проведения исследования без предварительной подготовки, клизмы. Проводится исследование поэтапно:
- Сначала исследуется пустой кишечник.
- Затем в прямой кишке устанавливается катетер, вводится небольшое количество контраста и проводится УЗИ.
- Снова исследуется кишечник после удаления жидкости.
- Сопоставляются полученные данные и анализируются.
УЗИ имеет ряд достоинств по сравнению с колоноскопией:
- это щадящий метод с отсутствием повреждений, микротравм;
- возможность диагностики на ранних стадиях патологии;
- оценивается перистальтика кишечника;
- отсутствие противопоказаний для детского возраста;
- доступность обследования всех отделов кишки.
Существует ли альтернатива?
Существуют альтернативные способы исследования состояния толстого кишечника, которыми в некоторых случаях можно заменить колоноскопию. Они не причиняют существенного дискомфорта и вполне доступны, различается только степень информативности.
В большинстве случаев магнитно-резонансная томография является дополнительным методом обследования: с ее помощью невозможно получить полную информацию о внутреннем состоянии слизистой.
По уровню комфорта МРТ выигрывает, не требует дополнительной подготовки и не вызывает дискомфорта
Проверяют на томографе обычно:
- среднюю часть кишечника;
- область малого таза;
- терминальные отделы толстой кишки.
Компьютерная томография
При КТ посредством рентгеновского излучения получаются детальные снимки кишечника. В некотором смысле это лучшая альтернатива колоноскопии: итоговый снимок достаточно подробный и четкий. По результатам именно компьютерная томография является наиболее приближенным методом исследования.
Во время обследования пациент просто лежит на специальном столе, а вокруг тела вращается платформа томографа. Детекторы аппарата «ловят» рентген-лучи, проходящие через ткани организма. Полученные срезы обрабатываются компьютерной станцией, итогом становится подробное изображение органов.
Ирригоскопия
Ирригоскопия также относится к рентгенологическим методам исследования, при которых используется контрастное вещество. Чаще всего специалисты используют сернокислый барий, который вводится в организм через прямую кишку. Оценить можно эластичность стенок, функции складок, состояние слизистой и функциональные показатели отделов органа.
Подготовка к процедуре включает в себя диету и очищение кишечника. Во время обследования в толстую кишку вводится специальное устройство, похожее на клизму. Посредством этого приспособления кишечник заполняется контрастом, после делается первый обзорный снимок. Пациенту необходимо несколько раз поменять положение, чтобы получить ряд прицельных и обзорных снимков.
Аноскопия
Аноскопия является инструментальным методом обследования, благодаря которому можно оценить некоторую часть поверхности кишечника – максимум 15 сантиметров. В кишку вводится аноскоп – гладкий полый тубус. Просвет заполнен съемным стержнем, посредством которого проводится исследование.
Аноскопия неплохая замена и назначается не только для диагностики состояния слизистой: с помощью прибора можно взять на анализы ткани или мазки, ввести лекарственные препараты или провести малоинвазивные хирургические манипуляции, которые проводятся также при колоноскопии.
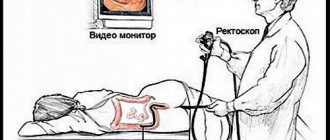
Ректороманоскопия
Посредством ректороманоскопии проводится визуальный осмотр поверхности нижнего отдела толстого кишечника. Используется для этого специальный прибор – полая металлическая трубка, оснащенная системой подачи воздуха и осветительной системой.
Ректороманоскоп вводится в прямую кишку так же, как колоноскоп
Помимо осмотра, ректороманоскопия позволяет провести ряд инвазивных манипуляций – прижечь новообразования, провести забор тканей, избавиться от полипов или перекрыть незначительные кровотечения. Процедура имеет такие же противопоказания, как колоноскопия. Кроме того, требуется подготовка, включающая в себя диету и очищение кишечника.
Капсульная эндоскопия
Капсульная эндоскопия похожа на колоноскопию, но данные получаются не через зонд, а из специальной миниатюрной капсулы. Она оснащена видеокамерой и передатчиком, позволяющим получать сигналы в режиме реального времени. Метод позволяет исследовать не только дистальный и верхний отделы кишечного тракта, но и подвздошную и тощую кишки.
За сутки до обследования пациенту рекомендуется отказаться от трудноперевариемой пищи, разрешаются только полужидкие продукты, желательно очистить кишечник посредством клизмы или специальных медикаментов.
Исследование продолжается от 6 до 12 часов
На пациенте крепится устройство, регистрирующее и записывающее сигналы, которые передает капсула. Ее нужно проглотить, запив небольшим количеством воды. После можно возвращаться к любым привычным делам: обследование может проводиться без контроля специалиста.
Капсула выводится из организма самостоятельно, врачу нужно отдать только записывающее устройство. В течение нескольких часов будут расшифрованы полученные данные и поставлен диагноз. Главный недостаток процедуры в том, что проводится она далеко не во всех клиниках и в большинстве случаев является платной.
Показания для проведения исследований кишечника
УЗИ проводится с целью выявления:
- опухолей;
- кишечной непроходимости;
- воспалений и объемных образований прямой кишки;
- степени распространения патологии;
- утолщений стенок тонкого кишечника;
- причин запоров, кровяных выделений в кале, положительной реакции Грегерсена на скрытую кровь.
Колоноскопия имеет следующие цели:
- Профилактический осмотр для выявления новообразований в раннем этапе у лиц, которым более 50 лет и имеют наследственную предрасположенность к раку толстой кишки. Рекомендуется проводить каждые 7-10 лет.
- Диагностика при хронических запорах, болях в животе, кровотечении из анального отверстия, диарее.
- Лечебные мероприятия, включая прижигание эрозий, удаление полипов, введение лекарств.
- Назначение обследования с целью выяснения причины постоянной слабости, недомогания, снижения аппетита, необъяснимой потери веса.
В чем преимущества и недостатки методов исследования?
Что касается самой процедуры исследования, ультразвуковая диагностика, безусловно, легче переносится пациентом. Она безболезненна и занимает по времени не более 10-15 минут. Колоноскопическое исследование делают, как правило, без анестезии, поэтому оно сопровождается неприятными болевыми ощущениями, чувством «распирания», позывами к дефекации.
Помимо этого, у УЗИ нет противопоказаний, тогда как колоноскопию нельзя делать при некоторых патологических состояниях, среди которых: кровотечение, дивертикулиты (грыжеподобные образования), грыжи и др. Однако, преимущество эндоскопического исследования в том, что помимо диагностики, данный метод является терапевтически значимым. Возможен одновременный поиск патологических очагов и их коррекция: проводится удаление полипов, коагуляция поврежденных сосудов кишечной стенки, устранение заворота петель кишечника. В случае обнаружения патологического очага, сразу же может быть проведен забор материала (биопсия) для последующего гистологического анализа.
Подготовка к проведению процедуры
Перед проведением эндоскопии назначается диетическое питание за пять дней перед процедурой. Рекомендуется пища с минимальным содержанием клетчатки. Можно есть белый хлеб, макароны, рис, яйца, нежирное мясо, овощи и фрукты без кожицы. За два дня до процедуры кушать только мягкую пищу. А за 24 часа можно принимать только жидкую пищу, принимать много жидкости.
Слабительные принимать в два приема: за 12 часов до процедуры и за 6 часов до нее. Применяют касторовое масло и сернокислый магнезий. Для лучшего очищения кишечника предлагают больному сделать клизму. Существуют более современные осмотические слабительные, которые эффективно очищают кишечник без применения клизмы. За 2 часа перед колоноскопией не рекомендуется принимать пищу и жидкости.
Важно! Проведение процедуры по очищению кишечника обязательно. Иначе каловые массы будут препятствовать осмотру и постановке правильного диагноза. Кроме этого манипуляция станет более болезненной.
Подготовка к УЗИ такая же, как и при колоноскопии. Отличие лишь в более коротком подготовительном периоде, который длится 3 дня.
Подготовительные мероприятия
Прежде всего, взрослые должны позаботиться о месте проведения колоноскопии малышу. Детский вариант процедуры требует особой аккуратности и осторожности от медицинских специалистов. Поэтому необходимо выбрать только высококвалифицированного эндоскописта, и авторитетную клинику.
Результативность ректального обследования как у взрослых, так и у детей, на 95% зависит от должного уровня подготовки. Родителям следует максимально ответственно отнестись к подготовительному этапу. Если маленький пациент идет на исследование недостаточно подготовленным, врач вправе перенести колоноскопию на другой день, поскольку данные будут искажены и проведение процедуры теряет смысл.
Алгоритм подготовки включает: диетический рацион, регулирование психологического настроя, применение слабительных препаратов или клизмирование.
Начинать готовить ребенка следует не позднее чем за трое суток до планируемой процедуры. Прежде всего, необходимо скорректировать рацион. Диета предполагает следующие изменения, описанные в таблице.
| Нельзя | Можно |
| Свежие хлебобулочные изделия | Овощи тушеные или приготовленные паровым способом |
| Свежие овощи в сыром виде | Вареную птицу, рыбу, телятину |
| Ягоды и фрукты с мелкими косточками | Йогурт |
| Орехи | Осветленные фруктовые соки |
| Блюда из гороха и фасоли | Нежирные бульоны и супы |
| Заводские консервы | Сухарики из белого хлеба без ароматических добавок |
| Грибы | |
| Молоко и молочные производные (творог, творожные десерты) | |
| Жирные сорта рыбы и мяса | |
| Колбасные изделия |
Категорически запрещается пить газированные напитки. Также, необходимо ограничить употребление конфет, шоколада, пирожных и других сладостей. В рационе не должно быть продуктов, влияющих на повышение образования газов в кишечнике. Накануне обследования ужин не должен быть плотным. Вечером следует принять слабительный препарат. Взрослым, чаще всего, назначается Фортранс, детям данное лекарство показано только с 14-летнего возраста.
Маленьким пациентам больше подойдет Дюфалак или Микролакс. Последний может применяться уже с младенчества. Не следует давать детям агрессивно действующие слабительные средства на основе сены. Лекарство должен назначить педиатр, с учетом возраста, массы тела, и индивидуальных особенностей переносимости медикаментов. Альтернативой слабительному служит ректальное очищение клизмой.
В этом случае первое клизмирование делают вечером, второе – утром (в день обследования). Объем жидкости должен составлять 15-20 мл воды на килограмм веса в возрасте до года, и 30 мл – для ребенка от года до трех лет. Что касается психологического состояния, родители должны доступно объяснить необходимость проведения процедуры, успокоить ребенка, рассказать про анестезию, обеспечить стабильную эмоциональную обстановку в семье.
Сравнение противопоказаний
Противопоказания для проведения колоноскопии:
- перфорация кишечника;
- воспaление брюшной полости;
- ишемический колит (молниеносная форма);
- острая с/с и дыхательная недостаточность;
- инфаркт миокарда в острой стадии;
- детский и пожилой возраст.
Противопоказания минимальные при УЗИ:
- Наличие обширных воспалительных поражений кожных покровов, ожогов, дерматологических заболеваний, которые мешают исследованию датчиком.
- Трансректальное УЗИ не рекомендуется делать после операций прямой кишки, удаления геморроидальных узлов, при наличии трещин и свищей ануса. Введение датчика в таких случаях затрудняется.
- В большинстве случаев отказ от данного метода связан со сниженной информативностью исследования в данной ситуации, а не с риском для здоровья.
Анестезия
Психологические особенности детского организма обуславливают необходимость введения ребенка непосредственно перед исследованием в медикаментозный сон либо наркоз.
Маленький пациент в силу перевозбуждения, связанного со страхом перед неизвестной процедурой, может впасть в истерику, начать вырываться, неумышленно нанести себе повреждения в момент выполнения диагностических манипуляций. Поэтому малышу перед колоноскопией необходимо сделать анестезию посредством внутривенного введения сильнодействующего препарата.
Для седации, как правило, применяют инъекции пропофола. Использование масочного наркоза нежелательно вследствие необходимости введения миорелаксантов, уменьшающих перистальтику кишечника и искажающих таким образом картину при исследовании.
В связи с тем, что диагностическая процедура выполняется совместно с анестезиологическим пособием, все манипуляции делают в условиях специально оборудованного помещения (возможно в палатах интенсивной терапии или реанимации).
По назначению врача вечером накануне колоноскопии ребенку дают таблетированное успокоительное или сироп для уменьшения беспокойства. Такой подход помогает малышу выспаться и подготавливает к более комфортному перенесению процедур следующего дня.
Какая процедура лучше?
Из-за сложности и болезненности проведения эндоскопического обследования желательно начинать исследование с УЗИ. Колоноскопию лучше использовать при подозрении на опухоль или для уточнения диагноза. Однако выбрать колоноскопию или УЗИ решает в конечном итоге врач, который может рекомендовать оба метода исследования для получения полной информации о состоянии кишечника. Эти методы не исключают, а дополняют друг друга.
Но есть критерии, связанные с индивидуальными особенностями организма, некоторыми заболеваниями, состоянием пациента, которые ставят доктора перед выбором проведения того или другого исследования. Поэтому главнее всего выбрать профессионального специалиста в хорошо оборудованной клинике, своевременно уточнить диагноз и получить квалифицированную помощь. Как говорится на латыни «Bene diagnoscitur, bene curatur» («Хорошо диагностируется, хорошо лечится»). К сожалению, не все клиники оснащены современным оборудованием. Больным иногда приходится обращаться в платные учреждения.
Важно! Раннее выявление образований в кишечнике и их своевременное удаление являются важными критериями для профилактики раковых заболеваний кишечника.
Анамнез
Первоначально врач должен ознакомиться с анамнезом
Сбор анамнеза – основа проведения диагностики. Чтоб начать выдвигать версии о возможной патологии, врач должен ознакомиться с симптомами и другими факторами, что могут указать на ту или иную патология. Сбор анамнеза может включить в себя сбор сведений о следующих фактах:
- наличие привкуса во рту и его характер;
- возможные болезненные ощущения и информация о них;
- данные об аппетите, жажде;
- утомляемость, сонливость;
- анализ других симптомов;
- информация о заболеваниях кишечника близких родственников;
- хронические заболевания желудочно-кишечного тракта, о которых известно больному;
- другие болезни и т. д.