Ультразвуковое исследование — самый «старый» диагностический метод после рентгенографии. До недавнего времени его не использовали для обследования кишечника, так как находящийся внутри него воздух сильно искажал результат из-за своей низкой эхогенности. Современные возможности диагностической медицины изменились до неузнаваемости — теперь можно сделать УЗИ тонкой или толстой кишки без риска упустить из вида патологические изменения.
Топографическая анатомия органов брюшной полости
В каких случаях делают УЗИ
Направление на обследование тонкого или толстого кишечника с применением ультразвука можно получить только при наличии симптомов, которые говорят о наличии патологий в них. В перечень показаний к процедуре включены:
- запоры в хронической форме;
- систематическое недержание кала;
- болезненные дефекации, особенно если в кале видна кровь;
- газообразование, не связанное с особенностями питания;
- хронические боли в кишечнике.
Также УЗИ тонкого и толстого отделов кишечника проводится, когда у пациента выявлено смещение внутренних органов, при пальпации в животе обнаруживаются уплотнения. У мужчин ультразвуковое обследование делается при наличии диагностированной опухоли простаты, а у женщин — при позадишеечном эндометриозе.
В регулярном обследовании толстого и тонкого кишечника с использованием аппарата УЗИ нуждаются и пациенты из группы риска по онкологии и лица с диагностированными хроническими заболеваниями терминального отдела кишечника.
Боль в животе — показание для сонографии
УЗИ кишечника плода
При исследовании кишечника плода врач может определить его эхогенность. Обнаружение повышенной эхоплотности свидетельствует о накоплении в кишечнике каловых масс. Это не прямой патологический признак, поскольку он может наблюдаться и у здоровых малышей, и у больных хромосомными заболеваниями. В сочетании с несоответствием размеров плода гестационному сроку гиперэхогенность кишечника говорит о задержке развития ребёнка.
Если такое явление было выявлено, врач направит женщину на приём к генетику, а также назначит анализ крови на антитела к TORCH-инфекции. Повторное УЗИ проводится через месяц.
Что показывает диагностика
При подозрении на патологические изменения в кишечнике УЗИ помогает выявить многие виды патологий, включая изменение положения его петель относительно других внутренних органов, новообразования в слизистом и подслизистом слоях, воспалительные и иные процессы. Врач ультразвуковой диагностики с помощью ультразвукового аппарата может увидеть:
- размеры и формы кишок;
- толщину кишечных стенок, состояние их слоев и эхогенность;
- просвет кишки, структуру ее внутренней поверхности;
- положение различных частей кишки относительно других органов (матки, мочевого пузыря, простаты);
- состояние регионарных лимфатических узлов, их размер и плотность;
- воспалительные очаги внутри кишечника и в близлежащих тканях;
- аномалии строения (врожденные и приобретенные — рубцы, стриктуры, травмы);
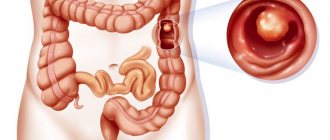
- новообразования (полипы, опухоли, метастазы), их локализацию, размер.
Врачи лучевой диагностики утверждают, что показывает УЗИ даже небольшие по размеру измененные участки пищеварительного тракта. Это позволяет поставить верный диагноз без привлечения более дорогих методов (МРТ и КТ).
При обследовании на УЗИ полученное изображение укажет на наличие следующих патологий:
- парапроктит острый и хронический;
- колит, аппендицит;
- источник кишечного кровотечения, гематомы кишечной стенки;
- дивертикулез, полипы;
- спайки кишечные, инвагинацию;
- опухоли в стенках пищеварительного тракта и в параректальной клетчатке;
- болезнь Крона.
Рекомендуется проводить УЗИ кишечника ребенку, у которого наблюдаются симптомы таких нарушений, как неспецифический язвенный колит, врожденные аномалии в строении терминального отдела, СРК, болезни Гиршпрунга и Крона, долихосигма.
Показания
УЗИ кишечника ребенку, как и взрослому, назначают для подтверждения следующих диагнозов:
- перитонит (разлитое воспаление брюшины);
- острый или хронический аппендицит (для уточнения необходимо УЗИ аппендицита);
- колит невыясненной этиологии;
- инвагинация;
- для определения наличия и степени осложнения после перенесенной операции;
- при подозрении на патологию брюшины;
- при подозрении или динамическом наблюдении новообразования;
- для определения свободной жидкости в забрюшинном пространстве.
УЗИ прямой кишки делается при следующих состояниях:
- хронические запоры или же наоборот недержание кала;
- примеси крови в каловых массах;
- подозрение на новообразование, обнаруженное при пальпации;
- при определении смещения органов на рентгенографическом снимке;
- обнаружение деформации толстой кишки при ректоскопии;
- для динамического наблюдения рака прямой кишки;
- при эндометриозе проводится с целью исключения патологии;
- у мужчин при онкологическом поражении простаты;
- после оперативного лечения по поводу новообразования для исключения повторного развития опухоли.
Процедура исследования требует качественной подготовки для получения достоверных данных и может проводиться двумя способами.
Виды УЗИ диагностики
Существует несколько типов этой диагностики в зависимости от того, как делают УЗИ кишечника — через брюшную стенку или через прямую кишку. Выделяют два вида обследования:
- Трансабдоминальное исследование — проводится через переднюю брюшную стенку при помощи широкого, закругленного с одной стороны датчика. В отдельных случаях для получения точного диагноза не требуется специальная подготовка к УЗИ кишечника в виде клизмы с контрастным раствором, но мочевой пузырь должен быть наполнен.
- Трансректальное УЗИ прямой кишки — проводится через анальное отверстие при помощи узкого удлиненного датчика. Этот вид исследования требует более тщательной подготовки (иногда и психологической), и используется только при отсутствии патологических сужений в кишках и стеноза ректального сфинктера. Наполнение мочевого пузыря при таком виде исследования не требуется.
Более информативным считается трансректальное исследование, так как при абдоминальной диагностике область прямой кишки визуализируется хуже, особенно когда пациент недостаточно хорошо наполнил мочевой пузырь. Тем не менее его всегда проводят после внешнего, абдоминального обследования.
трансректальный и трансабдоминальный диагностические датчики
Что выбрать: ультразвуковое исследование кишечника или колоноскопия
Ультразвуковое исследование проводят с помощью высокочастотных волн, перемещая датчик (который одновременно испускает сигнал и улавливает ответный электрический импульс) по стенке брюшной полости или вводя в анальное отверстие, для проверки прямой кишки.
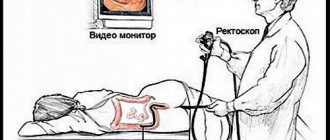
Колоноскопия – так называется диагностика, которая осуществляется с помощью эндоскопа, помещаемого внутрь прямой кишки, и обладает высокой информативностью. Во время осмотра пациента кладут на спину и вводят в задний проход специальную трубку с оптическим приспособлением на конце.
При выборе метода исследования большинство предпочитают УЗИ, так как колоноскопия – достаточно болезненный вариант диагностики (хотя в последнее время все чаще ее выполняют с применением анестезии). Все же для детей лучше выбирать ультразвук из-за безболезненности и комфорта.
Как подготовиться к обследованию
Если не проводить подготовку, УЗИ пищеварительного тракта не покажет реальной картины — хорошему обзору будут мешать частички непереваренной пищи и каловые камни. Чтобы снизить вероятность получения недостоверных результатов, подготовка к процедуре должна начинаться минимум за сутки до посещения кабинета ультразвуковой диагностики. Уточнить все моменты, как подготовиться к исследованию более эффективно, можно у врача, выдавшего направление.
Стандартная подготовка должна включать в себя:
- корректировку питания — нежелательно есть перед УЗИ тяжелую, трудно перевариваемую пищу, копчености и жирные блюда, а также пить алкогольные и газированные напитки;
- стимуляцию процесса пищеварения ферментными препаратами — Панкреатин, Мезим, Креон;
- устранение газов в кишечнике препаратами Эспумизан, Смекта у взрослых, а детям подойдет средство Боботик;
- очищение кишечника при помощи препаратов Белый уголь, Энтеросгель, Смекта.
Принимать лекарственные препараты на этапе подготовки желательно по рекомендации врача в индивидуально подобранных дозах. Узнать, можно ли использовать то или иное средство, необходимо на предварительном приеме у лечащего врача или специалиста УЗ-диагностики, который будет проводить обследование.
Если у пациента есть проблемы со стулом в виде запора, перед ним встает дополнительная проблема, как очистить кишечник перед УЗИ, чтобы твердые каловые массы не мешали проведению диагностики. Врачи рекомендуют использовать очистительные клизмы или солевые слабительные за 6-12 часов до процедуры.
Диеты следует придерживаться 2-3 суток, а за 6-8 часов до посещения кабинета УЗИ-диагностики следует полностью отказаться от еды. Если планируется внешнее (абдоминальное) исследование, за час до него необходимо выпить не менее литра воды без газов и сахара, или травяного несладкого чая.
Обратите внимание! Курить, рассасывать леденцы или жевать резинку до проведения диагностики нельзя!
Если врач настаивает на необходимости проверить пищеварительный тракт ректальным датчиком, пить много жидкости не следует. От пищи также отказываются за 6-8 часов до обследования. Также накануне диагностической процедуры следует сделать очистительную клизму (лучше вечером, если диагностика назначена на утро).
Диета и очистительные процедуры
Диета играет важную роль при подготовке. Ее следует соблюдать в течение 2–3 дней. Рассмотрим подробнее как нужно питаться и что можно есть и пить перед УЗИ кишечника?
Чтобы уменьшить газообразование из рациона следует исключить:
- Овощи и фрукты в любом виде, разрешается использование для приготовления блюд картофеля, моркови, свеклы.
- Все виды бобовых (чечевица, горох, фасоль) и кукуруза. Можно варить каши из любых других крупяных изделий.
- Жирное мясо, рыба. Количество белков следует ограничить, например, использовать не более 1 яйца в день.
- Молочные продукты, особенно с повышенным содержанием жира (сливки, сметана). Разрешено использовать кисломолочные продукты (ряженка, кефир).
- Хлебобулочные дрожжевые изделия, выпечка, сладости; Вчерашний хлеб можно есть в небольшом количестве.
- Газированные напитки, соки, крепкий кофе. Разрешен слабо заваренный чай.
- Алкоголь.
Как проходит диагностика
Обследование происходит в кабинете врача УЗ-диагностики. Сначала пациента укладывают на кушетку и наносят на живот проводящее средство в виде геля. Широким трансабдоминальным датчиком проводят обследование кишечника. Если в ходе процедуры не удалось установить природу симптомов, проводят трансректальное исследование. Для этого пациент освобождает от одежды нижнюю часть тела, ложится на левый бок и подтягивает колени к животу. Врач вводит в прямую кишку эндоректальный датчик и осматривает стенки кишок, их просвет и окружающие ткани. Во время процедуры специалист перемещает его на различную глубину, периодически поворачивает. Длится процедура около 10 минут.
Стандартная процедура обследования кишечника
Так как проверить кишечник на наличие расположенных внутри него патологических очагов описанным выше способом бывает недостаточно, врач может порекомендовать ультразвуковую ирригоскопию. Для этого через анальное отверстие вводят стерильный физраствор посредством ректального катетера. Жидкость создает давление внутри кишечника, его стенки расправляются, внутренние поверхности при абдоминальном УЗИ просматриваются лучше.
Постановка диагноза осуществляется на основании зафиксированных в ходе УЗ-обследования изменений. Обычно это делает врач гастроэнтеролог, но для вынесения окончательного вердикта иногда требуется консультации других узких специалистов, например, онколога.
УЗИ кишечника — самый безопасный метод диагностики, который подходит для обследования детей первого года жизни и беременных женщин. Он имеет минимум противопоказаний и отличается хорошей информативностью.
Особенности проведения колоноскопии
Колоноскопия – прямой визуальный метод, который позволяет непосредственно увидеть внутренние стенки толстой кишки, выявить полипы, опухоли и другие поражения этого органа. Исследование тонкого кишечника затруднено, но возможно. Процедура проводится благодаря камере, которая имеется на конце трубки эндоскопа, длиной около 1,45 м, диаметром 5-7 мм. Таким способом можно не только диагностировать полипы и новообразования на раннем этапе, но и удалять их, избегая хирургического вмешательства. Есть возможность также сделать биопсию с диагностической целью, прижигать эрозии, вводить лекарственные препараты. Манипуляция болезненна и проводится под анестезией. Больному, который лежит на боку, вводится эндоскоп через анальное отверстие.
Преимущества эндоскопического метода:
- Имеет способность выявлять самые маленькие образования толстой кишки, отличается своей эффективностью и точностью.
- Врач имеет возможность увидеть всю внутреннюю полость кишечника, оценить состояние стенок, получая при этом четкое цветное изображение.
- В процессе исследования возможны также биопсии и лечебные процедуры.
Недостатки колоноскопии:
- долгая подготовка пациента перед манипуляцией;
- опасность образования травм и трещин стенок кишечника;
- необходимость проведения анестезии;
- для детей и людей пожилого возраста применение ограничено, только при крайней необходимости;
- труднодоступность обследования верхних отделов;
- опасность развития осложнений.
Разновидности эндоскопического метода
Виртуальная (томографическая) колоноскопия выполняется посредством томографа, длится 10 мин. Диагноз ставится на основании создания 3D модели кишечника. Процедура безболезненная, противопоказания схожие с колоноскопией, но метод не применяется при беременности.
Капсульная эндоскопия показана для исследования тонкого кишечника с помощью специальной капсулы с видеокамерой, которая продвигается по ЖКТ и передает информацию на специальный носитель. Рекомендуется проводить исследование натощак.
Балонную энтероскопию проводят с лечебной и диагностической целью. Эндоскоп вводят через анальное отверстие или рот. Проводится под общим наркозом. С помощью данного метода делают также биопсию, извлекают инородные тела, удаляют опухоли.
Ректосигмоскопия служит для диагностики патологий сигмовидной кишки и прямой кишки.
Кому показана процедура
Обычно инструментальная диагностика наряду с лабораторными анализами входит в состав комплексного исследования работы ЖКТ. Проводится оно в случае наличия соответствующих жалоб. Такой способ постепенно заменяет ФГС (в случаях, когда она необязательна). Ультразвуковое исследование назначают в случае подозрений на заболевания желудочно-кишечного тракта при наличии таких симптомов как:
Иногда доктора назначают процедуру в целях профилактики. Такой вид обследования показан лицам, страдающими хроническими заболеваниями ЖКТ. Это помогает своевременно избегать обострений. Сонография помогает при выявлении острого аппендицита.