Длительное пребывание в постели замедляет метаболизм организма, нарушает нормальное кровообращение и становится причиной образования пролежней. Заболевание сопровождается омертвлением тканей и может привести летальному исходу. Начальная стадия пролежней – это небольшая гиперемия и уплотнение кожи. Если вовремя не принять профилактические меры, болезнь начнет прогрессировать, доставляя человеку мучительную боль.
Что такое пролежень?
Пролежни (декубитус) — это некроз (отмирание) мягких тканей, с последующими язвами в местах повреждение кожи и/или подлежащей ткани.
Возникают в результате долгого лежания или сидения в одной позе, вследствие давления на область тела. Особенно возникает у больных людей, нуждающиеся в уходе, прикованных к постели. Предотвратить её можно только лечением и профилактикой.
В среднем человек несколько раз бессознательно меняет свое положение во время сна, поэтому пролежни не возникают даже во время длительного постельного режима. Однако прикованные к постели люди не могут самостоятельно двигаться или поворачиваться. Без соответствующего ухода им угрожают пролежни.
Какие части тела особенно подвержены опасности?
Области тела с повышенным риском пролежней: язва может образовываться в местах, особенно где кожа тесно соприкасается с костью.
Эрозии (т. е. поверхностные дефекты эпителия) могут возникать на всех участках тела, где кожа проходит только над костью.
Эти области не защищены мышечной или жировой тканью. К ним относятся:
- локоть;
- лоб, скулы;
- крестцовая кость (копчик);
- выпуклости в верхней части бедренной кости;
- пятка, лодыжка.
В положении лежа на спине раны наиболее часто встречаются в области крестцовой кости, пятках и локтях. В боковом положении язвы появляются на холмах бедер и лодыжках.
Если пациент лежит на животе, некроз тканей образовываются на лбу и скулах. Также, в зону риска попадают участки кожи между пальцами на руках и ногах.
Причины пролежней
Как отмечали выше, пролежни развиваются вследствие нарушения кровообращения и нервной трофики при длительном давлении на мягкие ткани. Важно знать, что при квалифицированном уходе за пациентом пролежней удается избежать в ⅔ случаев.
Вот патологические факторы, способствующие формированию пролежней:
- вынужденное длительное пребывание в горизонтальном положении: состояние после инсульта, инфаркта, тяжелых хирургических вмешательств, перелома; пребывание на искусственной вентиляции легких, поздние стадии деменции, болезни Альцгеймера, рассеянный склероз, тяжелая энцефалопатия, пр.;
- избыточный вес; дистрофия, кахексия;
- недержание мочи и кала;
- сухая кожа;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения: сахарный диабет, атеросклероз, облитерирующий эндартериит, васкулит, тромбоз, пр.;
- длительная лихорадка;
- несбалансированное обедненное белком питание;
- ослабленный организм.
Как выглядит пролежни у человека (симптомы)?
Первые признаки развивающейся пролежневой язвы: на коже появляется покраснение, которое сохраняется даже при отсутствии давления. На начальной стадии больные часто не замечают эрозии.
Без надлежащего лечения пролежень продолжает распространяться. Последующие стадии поверхностного повреждения кожи протекают глубокими кровоточащими ранами с воспалением мышечной и костной ткани.
Другие возможные симптомы, например,
- зуд;
- сильная боль;
- и жжение в пораженной области.
Однако, люди, страдающие от повреждения нервов в результате других заболеваний, могут испытывать незначительные симптомы или вообще не испытывать их даже на поздних стадиях.
Кроме того, если в язву попадают патогенные микроорганизмы (вирусы, бактерии и проч.) возникает неприятный запах.
Народные средства
Лечение начальных пролежней можно проводить народными средствами. Существует множество рецептов улучшения кровоснабжения тканей и повышения защитных сил организма. На начальной стадии заболевания можно использовать масло красной розы. Оно обладает бактерицидным и заживляющим действием. Покрасневшую поверхность смазывают масляным тампоном.
Рецепты от пролежней на начальной стадии:
- Разрежьте лист алоэ пополам и приложите к больному месту. Можно использовать выжатый сок. Растение обладает ранозаживляющим действием и способствует регенерации тканей.
- Цветки календулы измельчите, смешайте столовую ложку сырья с вазелином. Смазывайте больной участок 2 раза в день.
- Сделайте водочный настой. Соедините календулу и водку в соотношении 1:2. Настаивайте 2 недели и протирайте проблемную зону. Можно ставить примочки. Спирт разогревает кожу и помогает усилить кровоток.
- Распарьте пшено, теплую крупу положите в марлю и прикладывайте к пролежню. Процедура улучшает кровообращение.
- Смешайте мед и протертый картофель в равных количествах, нанесите примочку на покрасневший участок.
Кроме целебных мазей и примочек необходимо обеспечить больному правильное питание. Для наращивания мышечной массы требуются белки. Они содержатся в яйцах, мясе, молочных продуктах, орехах. Для регенерации тканей необходимы витамины В и С. Нужно включать в меню злаки, цитрусовые, сладкий перец.
Начальная стадия пролежней у лежачих больных хорошо поддается лечению. Необходимо помнить, что развитие патологического процесса начинается незаметно и может быстро перейти в некроз, причиняя больному дополнительные страдания. Лечение запущенной формы – длительное и дорогостоящее, его отсутствие может вызывать гангрену и сепсис. Грамотный уход, массажи и специальные ортопедические приспособления способствуют профилактике пролежней и улучшают состояние больного.
Классификация пролежней
Врачи делят пролежни на I-IV степени:
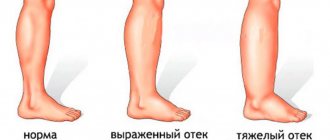
- Степень I: гиперемия (покраснение), отёки повреждённых участков кожи. Если убрать давление с поражённого участка, раздражение не исчезает. Область кожи может быть теплее, чем обычно.
- Степень II: образование болезненной влажной язвы. Начинается отслойка верхних слоёв кожи, образование волдырей.
- Степень III: глубокая рана. Наблюдаются обильные выделения жидкости из повреждения, некроз.
- Степень IV: последняя стадия пролежня — это глубокое поражение ткани, через которую просматриваются мышцы, кости и сухожилия (см. фото выше). В костях в результате образуются глубокие эрозии (язвы).
Стадии развития пролежней:
- первая стадия – локальное побледнение кожи, сменяющееся синюшностью, отечность тканей, появление пузырьков, приводящих к отслойке эпидермиса;
- вторая стадия – при эндогенных пролежнях возникает развитие влажного некроза, бурное размножение пиогенной и гнилостной флоры, выделение зловонной жидкости из-под некротических тканей, гнойно-резорбтивная лихорадка, интоксикация, подъем температуры тела, угнетение сознания, бред, тахикардия, увеличение печени и др.;
- третья стадия – стадия заживления, при благоприятном развитии процесса происходит очищение раны от некротических тканей, рубцевание, эпителизация.
Причины и факторы риска
Пролежни возникают вследствие длительного механического воздействия и нарушения микроциркуляции крови, особенно после длительного лежания или сидения. Со временем повреждаются мелкие кровеносные сосуды:
- постоянное давление на кожу сдавливает мелкие кровеносные сосуды;
- в результате соответствующая область хуже снабжается кислородом;
- в конце, ткань отмирает, кожа истончается и образуется открытая рана (язва).
В дополнение к давлению, трение также способствует пролежням, слои ткани могут тереться об поверхность, вызывая повреждение мелких кровеносных сосудов.
Факторы риска
Различные факторы способствуют развитию пролежней. К ним относятся:
- снижение чувствительности к боли: при некоторых заболеваниях больной даже не замечает, что часть тела подвергается давлению. Может возникать в результате паралича, сахарного диабета, нарушения кровообращения, вследствие атеросклероза, анемия, болезнь Паркинсона и Альцгеймера, инсульт;
- кожные заболевания, раздражения кожи;
- влажность: у людей, которые несколько часов лежат в подгузниках, влажная кожа со временем смягчается. Это делает их более склонным к повреждениям. Не только кал и моча, но и сильное потоотделение раздражает кожу;
- плохое питание: в случае недоедания кожа часто очень тонкая и плохо снабжается кровью;
- ожирение: у людей с избыточным весом повреждения возникают быстрее, потому что кость с кожей подвергаются более сильному давлению в постели. Кроме того, люди с избыточным весом часто чрезмерно потеют, что также способствует развитию пролежней;
- пожилые люди: люди в пожилом возрасте чаще болеют, чем молодые, потому что у них больше рисков плохого кровообращения, снижение сердечного выброса и расстройства нервной системы. Кроме того, кожа с возрастом теряет свою сопротивляемость и эластичность, что также может способствовать появлению пролежней. Недержание мочи, которое не редкость в пожилом возрасте, дополнительно способствует пролежням.
Почему образуются пролежни у лежачего больного?
Это заболевание появляется при длительном контакте с твердой поверхностью, когда на участок тела постоянно оказывается давление. В результате этого ткани сдавливаются костями, сосуды пережимаются, поэтому нарушается кровообращение. В этот участок кожи перестает поступать кислород и питательные вещества, из-за этого ткани начинают отмирать.
У лежачих больных пролежни также появляются на теле из-за трения и скольжения. Повреждение кожного покрова происходит, когда человек пытается сменить позу или его перетягивают с места на место, чтобы поменять постельное белье или переодеть. Скольжение происходит, если человек находится в полусидячем положении без опоры.
Вероятность развития этого заболевания зависит от тяжести состояния пациента и качества ухода за ним.
Поскольку причиной пролежней является сдавливание мягких тканей костью, то риску подвержены такие группы пациентов:
- люди с ограничением подвижности, лежачие больные (которые находятся в коме, парализованные, после оперативного вмешательства);
- пациенты с избыточным весом, особенно если они сильно потеют;
- больные с сахарным диабетом и другими болезнями, которые вызывают нарушение кровообращения;
- люди с сильным истощением, которые мало едят и пьют малое количество жидкости;
- пациенты с сердечными и неврологическими заболеваниями, травмами головного или спинного мозга;
- больные, которые страдают недержанием мочи или кала;
- пациенты с аллергией на средства по уходу за кожей;
- пожилые люди.
Пролежни возникают при опрелостях, поэтому за лежачими больными нужен тщательный уход. Предрасполагающим фактором является грязное постельное белье, складки на постели, наличие крошек, песчинок или других мелких предметов в кровати, где лежит человек.
Некротические участки могут появиться после перелома, если наложили слишком тугую повязку. Велика вероятность пролежней у людей со слишком сухой или влажной кожей, дефицитом витамина С и нарушением сознания (они не придерживаются рекомендаций врача).
Профилактика пролежней
Конечно, лечить пролежни можно, но лучше будет не допускать их появления. Для некроза существует комплекс профилактических мероприятий, которые при правильном и своевременном выполнении помогут избежать возникновение язв.
Меры по предупреждению образования некрозов у тяжелобольного довольно просты. Необходимо каждые 2-3 часа менять позу, чтобы перераспределить давление на различные части тела. Эту же функцию может выполнять антипролежневый матрас. Кроме того, обязательно регулярно проводить смену нательного, постельного белья, следить за гигиеной больного.
Дополнительное средство профилактики — применение противопролежневых препаратов: присыпок, мазей, гелей, растворов, пластырей, аэрозолей.
Распространёнными средствами, применяемыми для профилактики пролежней, являются камфорный, нашатырный спирт и тальк. Они сушат кожу, предохраняя от опрелостей, которые переходят в эрозии. Защита от опрелостей главное в профилактике пролежней. Все эти меры являются обязательными при уходе за лежачим больным.
Профилактику следует проводить с первого дня заболевания и при появлении первых признаков отмирания мягких тканей.
Средства для равномерного распределения давления на тело
Если регулярное изменение положения больного для профилактики пролежней не достаточно, можно использовать дополнительные средства помогающие равномерно распределить давление на тело. Однако они не заменяют регулярную смену положения.
Профилактика
Дорогостоящая, болезненная и длительная терапия может не потребоваться, если уделять должное внимание профилактике образования гнойных ран. Она включает обязательное изменение положения тела больного не реже одного раза за два часа.
Места наибольшего давления должны подвергаться легкому массажу, однако, следует помнить, что интенсивные массирующие движения покрасневшей кожи использовать нельзя.
Комфорт и безопасность лежачего больного обеспечит противопролежневый матрас и регулирующаяся кровать, постельное белье из натуральных материалов с гладкой текстурой. Не повредит использование средств, которые справляются с опрелостями.
Помните, перед использованием любых средств и медикаментов необходимо проконсультироваться со специалистом.
Лечение пролежней
Если профилактика не помогла и пролежни у пациента всё же образовались, их необходимо быстро обработать, чтобы предотвратить дальнейшее распространение раны.
Особенно важно: пораженный участок тела должен подвергаться как можно меньшему воздействию.
В зависимости от степени выраженности, язва должна быть обработана специальными мазями с последующим наложением повязки на рану.
Средства от пролежней: эффективные мази и гели
Популярным лечебным мазями и гелями является следующие препараты:
- Альгофин – мазь, основными компонентами которой являются хлорофилл и жирные кислоты. Это натуральные вещества, обладающие сильным противовоспалительным эффектом. Препарат запускает ускоренную регенерацию клеток кожи. Цена 100 руб.
- Цинковая мазь – препарат, состоящий из вазелина и оксида цинка. Наносится на кожу не менее 6 раз в сутки. Создаёт тонкую защитную плёнку, непроницаемую для патогенных микроорганизмов. Обладает антибактериальным эффектом и подсушивает рану. 20-40 руб.
- Стелланин – сильный противовоспалительный препарат. Эффективен при терапии болезни, при применение происходит регенерация поврежденного участка кожного покрова. Наносится на кожу 3 раза в сутки.
- Фукорцин – ярко-розовый раствор с бактерицидными свойствами. Уничтожает патогенную флору.
- Мультиферм – применяют для лечения пролежней первой и второй стадии. Цена 150-160 руб.
Общие сведения о заболевании
Пролежень — локальное патоморфологическое изменение тканей вплоть до некроза (омертвения), которое развивается вследствие постоянного длительного сдавления участка тела, с последующим нарушением кровообращения и нервной регуляции.
Эпидемиология
Частота возникновения пролежней у стационарных пациентов во всём мире находится в пределах 3% — 30%, в зависимости от уровня развития государственной медицинской помощи, специфики того или иного отделения мед. учреждения. Наибольшее количество данных осложнений приходится на неврологические («постинсультные»), онкологические, ожоговые, гериатрические отделения, хосписы, отделения реанимации и интенсивной терапии. Даже при должном профилактическом уходе патологическая поражённость пролежнями здесь достигает от 20% до 60%.
По данным американских исследований, на одного пациента с пролежнями в год тратится от 5 до 40 тысяч долларов. В Англии общегосударственные затраты на всех больных с пролежнями оценивают в 200 миллионов фунтов-стерлингов.
Из вышесказанного можно сделать вывод, что пролежни — проблема не только медицинская, но и социально-экономическая.
Этиология
Пролежни могут развиваться только у пациентов с низкой физической активностью (или её отсутствием — «лежачий больной»). Если основное заболевание сопровождается гемодинамическими и метаболическими расстройствами (острая недостаточность мозгового кровообращения, инфаркт миокарда, сердечные аритмии, сахарный диабет и т.д.), риск развития пролежней повышается в несколько раз.
Заболевания и состояния, при которых развиваются пролежни, таковы:
- Сердечно-сосудистая патология: инфаркт миокарда, головного мозга, тяжёлые нарушения сердечного ритма (атриовентрикулярная блокада 3-й степени), тромбоз магистральных сосудов.
- Паралич (гемиплегия, тетраплегия, например, после травм спинного или головного мозга).
- Послеоперационный период — пролежни развиваются в основном у тяжёлых больных, послеоперационный период которых длительный (после перитонита, панкреонекроза, кардиохирургических операций и т.д.)
- Коматозное состояние (кома) — так как длительность комы тяжело прогнозировать, за такими больными чаще всего нужен тщательный уход.
- Частные случаи: некроз дёсен и челюсти при неправильном использовании зубных протезов, вынужденное передвижение в инвалидном кресле (пролежни на ягодицах, крестце), неправильно зафиксированная гипсовая повязка.
Факторы, которые способствуют образованию пролежней:
- пожилой возраст — обменные и регенераторные процессы организма значительно замедлены;
- нерациональное питание и питьевой режим;
- тяжёлые метаболические нарушения (сахарный диабет, цирроз печени, гипотиреоз, болезнь Иценко-Кушинга);
- непроизвольные акты дефекации и мочеиспускания.
Патогенез
Постоянное сдавление мягких тканей (2 – 3 часа без движения пациента) приводит к нарушению микроциркуляции в поверхностных слоях (кожа, подкожная жировая клетчатка), при отсутствии профилактических мер более глубокие слои (мышцы, крупные сосуды и нервы) также подвергаются сдавлению, приток крови к локальному участку тела уменьшается, нервная регуляция прекращается.
Питание и обмен микроэлементами в клетках снижается до критического уровня, развивается местная гипоксия и ацидоз, начинается постепенный некроз (от поверхностных слоёв к глубоким).
Вначале гибнет эпидермис и дерма, образуя плотные пузыри с серозно-геморрагической жидкостью, затем подкожная жировая клетчатка, фасции, мышцы, сухожилия и, наконец, кость.
Пролежни приносят не только местное болевое раздражение, но и являются источником генерализованной интоксикации продуктами распада мёртвых клеток — повышается температура тела, частота сердечных сокращений, дыхательных движений, в анализах крови и мочи наблюдаются выраженные признаки воспаления.
Пролежни быстро инфицируются, образуются гнойные очаги, в процесс может вовлекаться костная ткань с формированием остеомиелита. Без хирургического иссечения некротизированных тканей и антибиотикотерапии существует почти 100% риск развития системной инфекции (сепсиса).
Классификация
Стадии пролежней:
- 1-я стадия — локальный очаг гиперемии с синюшным оттенком, отёк, снижение чувствительности, онемение, похолодание. При надавливании пальцем покраснение не исчезает;
- 2-я стадия — образование пузыря на коже, заполненного жидкостью, формирование очага воспаления с центральным углублением (будущая язва);
- 3-я стадия — сформировавшаяся язва, из которой выделяется жидкость (геморрагическая, гнойная, серозная);
- 4-я стадия — глубокий некроз кожи в виде широкой раны, заполненной мёртвой тканью и гноем. На дне раны можно обнаружить сухожилия, суставные поверхности, участки кости.
Патогенетическая классификация профессора Диброва М. Д.
Стадия циркуляторных расстройств — острое нарушение артериального притока и венозного оттока приводит к гипоксии и отёку тканей. Кожа выглядит гиперемированной, а через некоторое время красный цвет сменяется синюшным.
Стадия некроза и нагноения тканей — нисходящий некроз тканей от эпидермиса к мышцам, фасциям и костям. Присоединение бактериальной инфекции. На коже определяется глубокий язвенный дефект. Данная стадия подразделяется на 2 типа в зависимости от наличия вторичной флоры и распространённости процесса:
- 1-й тип — коагуляционный некроз. Язва сухая, без видимых гнойных выделений, имеет чёткие границы;
- 2-й тип — колликвационный некроз. Гнойная рана с большим количеством отделяемой жидкости, края неровные, тенденция к распространению.
Стадия регенерации — восстановление процессов заживления тканей, образование плотного рубца.
По механизму развития:
1. Экзогенные — длительное давление, влажность, трение:
- внутренние — развиваются в местах установки пластиковых дренажей, мочевых катетеров, калоприёмников;
- наружные — образуются в местах давления твёрдой поверхности на кожу над костными выступами, при постоянном трении о постельное белье, влажность (непроизвольное мочеиспускание).
2. Эндогенные — формируются при имеющихся нарушениях локальной трофики тканей (гематома после удара тупым предметом), нейротрофических патологиях (травма спинного или головного мозга), декомпенсации эндокринных заболеваний.
3. Смешанные — сочетают в себе экзогенные и эндогенные признаки (например, при запущенной злокачественной опухоли).
По размеру:
- Малый пролежень — до 5 см в диаметре.
- Средний пролежень — от 5 см до 10 см в диаметре.
- Большой пролежень — от 10 см до 15 см в диаметре.
- Гигантский пролежень — более 15 см в диаметре.
- Пролежень со свищом — формируется, когда некротизируются в первую очередь глубокие слои тканей. В межмышечных пространствах формируется полость с гноем, которая может посредством патологических ходов сообщаться с костной полостью и вызывать остеомиелит, либо открываться на коже (более благоприятный прогноз).
Наиболее частые локализации пролежней — кожа над лодыжками, боковыми поверхностями коленных суставов, гребнями подвздошных костей, крестцом, копчиком, ягодицами, боковыми поверхностями рёбер, лопатками, грудиной, затылочной костью, лобной костью.
Виды пролежней: сухие и гнойные
Врачи используют несколько классификаций таких травм: по степени, причине возникновения, размерам, видам осложнений, но отдельного упоминания заслуживает разделение на сухой или влажный некроз:
- Сухие пролежни (мумифицированные) – ткани усыхают, как у мумии, у пораженного участка – четкие границы, выделения отсутствуют, инфекции возникают крайне редко. Пациент чувствует себя более-менее нормально, иногда – жалуется на болезненность,
- Гнойные пролежни (пролежневая гангрена) – гораздо опаснее: рана отечная, инфицированная, с гнойными выделениями. Здоровье пациента резко ухудшается: появляются жар, бредовое состояние и/или потеря сознания. Больной мучается от рвоты, сердцебиения и т.д. Если не начать лечение, то начнется заражение крови (сепсис), что чревато летальным исходом.
Гигиенические мероприятия
Плохой уход за кожей больного – один из мощных факторов развития пролежневых процессов. Гигиене обязательно следует уделять много времени и сил, выполнять все этапы ухода (очищения, защита, увлажнение).
Ни в коем случае нельзя мыть пациента жесткими мочалками, использовать грубые полотенца. Моющие средства должны быть щадящими, не сильно пахнущими и без красителей. Контакт кожи больного с водой нужно свести к минимуму.
Также следите за чистотой постельного белья, своевременно меняйте его. На простыни не должно быть крошек и прочих раздражающих предметов.
Классификация по Торрансу
В клинической практике принято классифицировать степени пролежней по 5-ступенчатой разбивке Торранс:
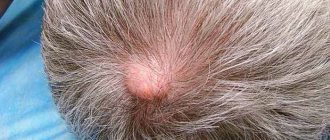
1 этап. Реактивная гиперемия и покраснение имеет обратимый тип. При надавливании на поражённое место возникает покраснение, которое моментально исчезает. Это говорит о том, что микроциркуляция кровяных сосудов происходит без изменений. Пролежни начальная стадия (фото смотреть).
2 этап. После надавливания сохраняется эритема (покраснение кожи). Это означает, что участок кожи имеет микрососудистые травмы, воспаление или тканевую отёчность. На кожном покрове формируются явные признаки повреждения (волдыри и так далее). Именно на этом этапе пролежни (фото смотреть), начинают приносить пациенту первые болевые ощущения.
3 этап. Полное повреждение кожного покрова, доходящее в глубину до границы основной ткани. Края ран имеют чёткие контурные границы. Наблюдается отёчность и эритема. Дно раны заполнено грануляционной тканью, красного или жёлтого цвета распадающихся тканей.
4 этап. Как выглядят пролежни на этом уровне заболевания? Повреждены подкожные ткани. Жировой некроз вызван воспалением и тромбозом мелких сосудов. Зона пролежней, как правило, имеет хорошо разграниченные очертания. Дно раны может быть покрыто чёрным некрозом (омертвление тканей).
5 этап. Расширенный некроз, с распространением на фасции (плотная оболочка, покрывающая мышцы) и мышечные ткани. Повреждаются суставы и кости, образуя глубокие свищи чёрного цвета.
Различные стадии пролежней имеют определённые методы лечения. На начальном этапе (1, 2 и 3 уровень), достаточным является консервативный метод лечения, основанный на антисептических повязках. При 4 и 5 уровне, исправить положение, можно только при помощи хирургических манипуляций. Надлежащий уход за пролежнями поможет избежать радикальных мер воздействия. Легче болезнь предупредить, чем её лечить, тем более что это очень сложный и трудоёмкий процесс.
Чем опасны пролежни
Пролежни в первую очередь ухудшают самочувствие человека, могут увеличить продолжительность терапии основного заболевания. Тяжелобольные люди, помимо симптомов лидирующей болезни, испытывают боли от образующихся язв, что доставляет дискомфорт и ещё больше ограничивает возможность движений, что может привести к формированию новых пролежней.
Большую опасность представляет тот факт, что с появлением ран в организм может занестись инфекция. Помимо того, в ослабленный организм через открытые поражённые участки легко проникают различные микроорганизмы, которые могут вызвать всевозможные заболевания.
Инфицирование ран может спровоцировать опасные для жизни состояния:
- Флегмона – гнойный воспалительный процесс, протекающий в подкожно-жировой клетчатке, быстро разрастающийся в соседние ткани;
- Остеомиелит – воспаление костей;
- Гнойный артрит – воспалительные процессы в суставах и связках;
- Разрушение сосудистых стенок – влечёт за собой кровотечения и представляет опасность для жизни ввиду возможного распространения инфекции через кровь по всему организму;
- Заражение крови – наиболее опасное состояние, поскольку болезнетворные бактерии способны проникнуть в самые важные органы – головной мозг, сердце и вызвать необратимые процессы. В более чем половине случаев данное заболевание заканчивается летально.
Что запомнить
- Прежде чем начать лечение пролежневой раны, следует уточнить стадию ее развития, иначе применяемые лекарства могут оказаться неэффективными.
- 1 и 2 стадия пролежней считаются поверхностными, 3 и 4 — глубокими.
- Поверхностные раны возможно вылечить в домашних условиях, глубокие патологические изменения только с участием врача-хирурга.
- В лечение пролежневых ран народная медицина может применяться как вспомогательное средство.
- Противопролежневый матрас снижает вероятность язвенных образований на коже, но не излечивает их.
Стадии патологии
Итак, выше рассмотрено, в чем заключаются такого явления, как пролежни, причины, профилактика. Лечение патологии варьируется от степени происходящего процесса. Именно поэтому целесообразно коснуться основных стадий, согласно которым развиваются пролежни.
1 стадия. Начальная степень, которая характеризуется наличием следующих признаков:
- Поверхность кожи не имеет повреждений.
- Присутствуют покраснения. Если у больного светлая кожа. Во время надавливания на такой участок, цвет не меняется.
- У смуглых пациентов покраснений не видно. Однако при надавливании эпидермис не белеет. Поверхность может выглядеть раздраженной, цианотичной или багровой.
- Иногда такие участки болезненны, особо чувствительны. На ощупь они могут быть теплее или холоднее, более мягче, чем остальная поверхность кожи.
2 стадия. Теперь пролежень являет собой открытую рану. Характеризуют 2 степень такие симптомы:
- Эпидермис (верхний слой кожи) поврежден. Иногда может полностью отсутствовать.
- Визуально наблюдается красно-розовая, отечная рана. Напоминает она язву.
- В некоторых случаях пролежень представляет собой пузырь с жидкостью. Он может быть неповрежденным или уже лопнувшим.
3 стадия. Здесь речь идет о глубокой ране. Симптоматика выглядит следующим образом:
- Пролежень доходит до жировой ткани.
- Образованная язва выглядит как кратер.
- На дне раны может наблюдаться желтоватая омертвевшая ткань.
- Такое повреждение распространяется дальше, затрагивая слои здоровой кожи.
4 стадия. Данная степень ставится при обширном некрозе тканей. Признаки 4 стадии следующие:
- В ране могут быть видны кости, сухожилия, мышцы.
- Дно язвы представлено твердой мертвой тканью, темного цвета.
- Поражение распространенно далеко за пределами первичного очага.
Категории людей, особо нуждающихся в правильном уходе
Пожилые лежачие больные наиболее подвержены возникновению пролежней
Профилактика пролежней особенно нужна, если лежачий больной:
- пожилого возраста;
- полностью обездвижен, например, при поражении головного и спинного мозга;
- лихорадит;
- страдает ожирением или, напротив, слишком мало весит;
- плохо питается вследствие различных причин, в особенности, если он получает с пищей мало белков;
- мало пьет;
- болен сахарным диабетом;
- страдает анемией;
- отмечает повышенное потоотделение;
- не может удержать мочу или кал;
- обладает сухой тонкой кожей;
- страдает заболеваниями почек, из-за которых ткани отекают;
- болен облитерирующим эндартериитом, атеросклерозом, сосудистым тромбозом;
- страдает заболеваниями нервной системы, которые отнимают у него чувствительность конечностей или туловища и конечностей;
- дезориентирован в месте, собственной личности, при этом человек не лежит спокойно, сминает под собой постельное белье (см. симптомы деменции).
В последних двух случаях такой человек не сможет пожаловаться, что у него что-то давит или болит, нужно будет, набравшись терпения, проверять все «обычные» для пролежней места постоянно.