- Чтобы ИЗБАВИТЬСЯ от герпеса, перед сном пейте стакан… читать далее >>
Вирус герпеса четвертого типа был открыт в шестидесятые годы прошлого века ученым М.Э. Эпштейном и его ассистенткой И. Барр во время микроскопических исследований клеток злокачественной опухоли, которую позже стали называть лимфомой Беркитта.
Имеет способность сохраниться в течение жизни в организме человека и вызывать разные аутоиммунные заболевания.
Что это за болезнь?
Этот вирус из семейства герпетических, а именно герпес 4-го типа. Вирус Эпштейна-Барр наносит удар по иммунитету, ЦНС, а также всем системам и органам человека.
Внедряясь через слизистые оболочки рта и носа, проникает в кровоток и разносится по организму. Именно поэтому ВЭБ очень многоликий и может иметь различные проявления, начиная от лёгкого недомогания до чрезвычайно серьёзных проблем со здоровьем.
Бывают случаи, когда носитель вируса Эпштейна-Барр сам никогда не страдает от его проявлений. Многие известные медики считают его виновником всех существующих заболеваний среди человечества.
В медицинской литературе, для лучшего визуального восприятия вирус Эпштейна-Барр обозначается аббревиатурой VEB или ВЕБ.
История открытия вируса и его особенности
Вирус Эпштейна-Барр был открыт и описан в 1964 году двумя английскими вирусологами — Майклом Эпштейном и Ивонной Барр. Эпштейн тогда был профессором в одном из британских институтов, а Барр работала его ассистенткой.
Эпштейна ещё в 1960 году заинтересовал доклад английского хирурга Дэниса Беркитта, работавшего в экваториальной Африке, о специфическом местном онкологическом заболевании, названном впоследствии лимфомой Беркитта. Эта опухоль появлялась в основном у детей в возрасте до 7 лет в Кении, Уганде, Малави и Нигерии — странах с жарким и относительно влажным климатом.
После того, как Эпштейну удалось получить грант от Национального института рака США для изучения болезни, Беркитт выслал ему образцы опухоли. В образах при помощи электронного микроскопа был обнаружен вирус, до того науке неизвестный, и по фамилиям своих первооткрывателей получивший название «вирус Эпштейна-Барр».
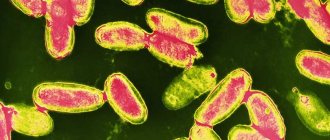
Вирус оказался принадлежащим к семейству герпесвирусов, средние размеры вириона — около 150 нанометров. В отличие от многих других герпесвирусов, геном вируса Эпштейна-Барр кодирует приблизительно 85 протеинов — у вируса herpes simplex, например, это число едва переваливает за 20.
Каждый вирион представляет собой сферический капсид, в который заключена генетическая информация. На поверхности капсида находится большое количество гликопротеинов, служащих для прикрепления вируса к поверхности клетки и введения ДНК внутрь неё. Этот механизм заражения достаточно прост и эффективен, что обусловливает высокую заразность инфекции: после попадания вируса на поверхность слизистых оболочек человека он с большой вероятностью проникнет в клетку и начнёт там размножаться.
Распространенность болезни
ВЕБ один из самых часто встречающихся вирусов в мире среди населения. Согласно статистике ВОЗ (всемирной организации здравоохранения) 9 человек из 10 носители этой герпетической инфекции.
Несмотря на это его исследования начались совсем недавно, поэтому нельзя говорить, что он достаточно хорошо изучен. Часто дети инфицируются ВЕБ внутриутробно или в первые несколько месяцев после рождения.
Последние исследования показывают, что именно вирус Эпштейна-Барр является провоцирующим фактором других патологий, что не поддаются полному излечению.
А именно:
- Ревматоидного полиартрита;
- Аутоиммунного тиреоидина;
- Сахарного диабета.
Однако к заболеваниям инфекция приводит не самостоятельно, а взаимодействуя с другими вирусными поражениями.
Если человек подвержен синдрому хронической усталости и ему кажется, что он не высыпается, в организме нехватка витаминов или реакция на погодные условия, то возможно, что именно вирус Эпштейна-Барр провоцирует все вышеперечисленные симптомы.
Зачастую именно герпес выступает причиной упадка жизненных сил.
Последствия и осложнения
Риск развития осложнений относительно небольшой и возрастает при отсутствии или неадекватном лечении ВЭБ инфекции. Выделяют ранние и поздние осложнения. К ранним, развеивающимся на 1-3 недели заболевания относятся: разрыв селезенки, интерстициальная пневмония, энцефалит, менингоэнцефалит, миокардит, полиневрит. К поздним осложнениям относятся: гемолитическая/апластическая анемия, гепатит, тромбоцитопеническая пурпура, синдром мальабсорбции, злокачественные новообразования, воспаления околоносовых пазух, пролиферативный синдром, синдром хронической усталости.
Пути заражения
Источниками инфекции ВЕБ выступают:
- Те, у кого он присутствует в активной форме с последних дней инкубационного периода;
- Люди, которые заразились вирусом более полугода назад;
- Любой носитель вируса — потенциальный источник инфицирования для всех с кем контактирует.
Наиболее уязвимые категории для потенциального заражения:
- Женщины в период беременности;
- ВИЧ позитивные;
- Дети в возрасте до 10-ти лет.
Пути передачи ВЕБ:
- Воздушно-капельный — при чихании, кашле, общении вирус в форме аэрозоля распространяется по воздуху и таким способом оказывается на слизистых оболочках находящегося рядом человека;
- Алиментарный — через еду или питьё ВЕБ может передаваться теоретически. Однако этот путь не является основным;
- Контактно-бытовой — через близкие телесные контакты и при интимных отношениях. Вероятность заражения через бытовые предметы чрезвычайно низкая, потому, что вирус быстро погибает вне носителя;
- Трансмиссивный — при пересадке органов и переливания крови от больного человека к здоровому. При использовании не стерильных медицинских инструментов;
- Трансплацентарный — от матери к ребёнку. При кормлении, родах, а также внутриутробно.
Причины
Этиологическим фактором Эпштейн-Барр вирусной инфекции, как уже указывалось, является Вирус Эпштейна-Барр. Вначале рассмотрим вопрос: «вирус Эпштейна Барра — что это такое»?
ВЭБ является одним из представителей семейства герпес-вирусов и относится к герпесвирусам четвертого типа (HHV-4). Способен персистировать в организме человека пожизненно. Обладает онкогенным и оппортунистическим эффектом. Являясь лимфотропным агентом, вызывает болезни иммунной системы, ведущими синдромами которых являются лимфопролиферация и иммунная недостаточность.
ДНК герпес-вируса представлена двухнитевой молекулой. Вирион HHV-4 окружает вирусную нуклеиновую кислоту, вместе со которой образует белковой икосаэдральный капсид, имеющий 25 граней. Диаметр вируса 120-150 нм., общий вид вируса представлен ниже на рисунке. Наружная оболочка вируса (суперкапсид) имеет гликопротеиновые шипы, которые выполняют функцию рецепторного аппарата вируса.
Вирус Эпштейна – Барр
Наружная оболочка вируса (суперкапсид) имеет гликопротеиновые шипы, которые выполняют функцию рецепторного аппарата вируса. Вирус имеет сложную антигенную структуру, включающую несколько групп иммуногенных белков (антигенов) — ранний, капсидный, ядерный и мембранный антигены.
Антигенная структура ВЭБ:
- VEA-вируса ранний антиген;
- VCA-вируса капсидный антиген;
- VNA-вируса нуклеолярный антиген;
- VMA-вируса мембранный антиген.
Эпидемиология
Вирус Эпштейн-Барра имеет глобальное распространение. Источником заболеваний является носитель или больной человек. Факторами передачи вируса могут быть слюна, кровь, вагинальные секреты, сперма, слезы, донорские ткани, грудное молоко, игрушки/предметы обихода, контаминированные зараженной слюной. Выделение вируса происходит на протяжении всего периода заболевания и после выздоровлении (до 6 месяцев).
Вирус также обнаруживают и у здоровых лиц (в 15-25%) в смывах из ротоглотки и слюне. При этом, при снижении иммунитета частота выделения ВБ резко возрастает. Восприимчивость населения к вирусу ЭБ – высокая. После инфицирования вирусом через 2 часа начинается синтез белков вируса, а в течении 8 часов он накапливается в максимальном количество и появляются вирионы с инфекционными свойствами. Вирус во внешней среде крайне неустойчив, погибает под воздействием УФ-лучей, средств дезинфекции и высыхании капель слюны.
Ведущий путь передачи вируса — воздушно-капельный (через поцелуи, при разговоре, чихании, кашле), реже — алиментарным путем (через пищу/воду), контактно-бытовым (через предметы обихода-посуду), половым, вертикальным путем (от матери к плоду) и гемоконтактным путем (при переливании крови). Входными воротами является эпителий слизистой носоротоглотки. После первичного заражения вирус на протяжении инкубационного периода остается в эпителии слизистой носоглотки, тонзиллярных криптах и В-лимфоцитах.
Первое инфицирование вирусом в социально неблагоприятных странах/семьях происходит в детском возрасте, преимущественно до 3 лет. В странах с развитой экономикой и высоким уровнем жизни максимум заражения приходится на возраст 15-18 лет. Манифестирующие поражения больше регистрируются среди лиц мужского пола. А реактивации инфекции способствуют факторы снижения местного/общего иммунитета и может происходит в любом возрастном периоде.
Факторы, способствующие активации Эпштейн-Барр вирусной инфекции:
- Генетическая предрасположенность.
- Длительное воздействие стрессовых факторов.
- Патология ЛОР-органов, частые инфекционные заболевания верхних дыхательных путей.
- Снижения общей/местной иммунологической реактивности организма.
- Хроническая интоксикация (злоупотребление алкоголем, выбросы в атмосферу вредных веществ).
- Химиотерапия/облучение.
- Вакцинация.
Как происходит заражение у взрослых?
Этапы заражения:
- Клетки вируса, которые попали на слизистые оболочки, начинают быстро размножаться, попадают в кровеносную систему и, таким образом, поражают весь организм;
- Поражаются клетки иммунитета (В-лимфоциты). Причём при поражении их количество не снижается, а бесконтрольно увеличивается. Клетки Т-лимфоциты начинают атаковать поражённые. На этой стадии проявляются внешние видимые симптомы в виде воспалённых лимфоузлов;
- При низком содержании Т-лимфоцитов, инфекция распространяется не контролируемо и течение вируса переходит в хроническую форму. Таким образом, происходит поражение ЦНС, сердца, селезёнки и печени;
- Если у человека сильный иммунитет, то вирус может абсолютно никаким образом не проявляться. Часто иммунитетом к вирусу Эпштейна-Барр обладают люди, имеющие антитела к простому герпесу. Однако зачастую он проявляется в острой форме инфекционным мононуклеозом.
Факторы, влияющие на иммунные CD8+ Т-клетки
Поскольку мы стареем, то количество CD8+ клеток уменьшается, что является одной из причин развития аутоиммунных заболеваний в процессе старения. []
Эстроген тоже способен уменьшать численность CD8+ Т-клеток, что объясняет высокую частоту аутоиммунных заболеваний у женщин. []
Солнечный свет (витамин D) является очень важным для жизнедеятельности CD8+ Т- клеток, что объясняет, почему в странах, жители которых получают меньше солнечного света регистрируется большее число аутоиммунных заболеваний. []
Острый кратковременный стресс увеличивает численность CD8+ Т-клеток, но длительный (хронический) стресс не влияет на эти клетки. []
Однако, хронический стресс может привести к реактивации (перехода из спящего режима в активный) вируса Эпштейна-Барр, скорее всего, из-за подавления этим типом стресса Th1-иммунного ответа. [] Поэтому, возможно, стимулирование Th1-иммунного ответа может быть полезным в подавлении вируса Эпштейна-Барр.
Как только вирусная инфекция активируется в организме, то она начинает использовать “mevalonate pathway” (мевалонатный путь) – важнейший метаболический путь различных микроорганизмов, необходимый для синтеза множества веществ для жизнедеятельности. В частности, вирусы используют этот путь для создания своей защитной оболочки.
ПОДАВЛЕНИЕ МЕЛОВАНАТНОГО ПУТИ – ОДИН ИЗ НОВЫХ СПОСОБОВ БОРЬБЫ С РАКОМ (https://clincancerres.aacrjournals.org/content/18/13/3524)
В ответ наш организм с помощью иммунных клеток начинает производить интерферон, чтобы разрушить этот мевалонатный путь и подавить строительство новых вирусов. Но вместе с выработкой интерферона организм начинает тратить прегненолон и коэнзим Q10. При острой и короткой инфекции нашему организму не составляет труда выработать достаточное количество интерферона и подавить инфекцию, но при длительном выбросе интерферона может наступить снижение уровней (голодание) коэнзима Q10 и прегненолона, что приведет к снижению образования гормона кортизола, а иммунная система не будет вовремя и в достаточной степени понижать свою активность. Произойдет перевозбуждение иммунитета, что будет способствовать развитию аутоиммунных реакций.
Известно, что статины (или красный дрожжевой рис) способны блокировать этот мевалонатный путь, что оказывает противовирусное действие в прямой зависимости от дозы.
Симптомы заболевания
Чаще всего люди инфицируются ВЕБ в раннем (детском или подростковом) возрасте, поскольку он имеет много путей заражения при контакте с инфицированным человеком.
У взрослых вирус Эпштейна-Барр реактивируется и не имеет острой симптоматики.
Симптомы первичного заражения:
- Температура тела от 38 градусов и выше;
- Заложенный нос;
- Миндалины воспаляются как при ангине;
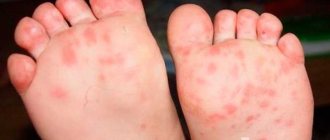
- Сыпь разного характера и внешнего вида: прыщики, шелушения, воспаления, кровоподтёки и т.д.;
- Быстрая утомляемость;
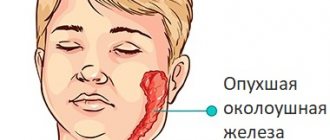
- Увеличение передних, задних шейных, подчелюстных, затылочных, надключичных, подключичных, подмышечных, локтевых, бедренных, паховых лимфоузлов. Их размер становится больше в диаметре до 2-х сантиметров, при пальпации они подобны тесту, несколько болезненны, не спаяны с близлежащими тканями и между собой. Без изменения текстуры и цвета кожного покрова. Это проявление остаётся на протяжении до 2-х недель;
- Селезёнка увеличивается и возвращается к нормальному состоянию через 14-20 дней;
- Иногда увеличивается печень. При этом может наблюдаться пожелтение мочи или желтуха;
- Возможно поражение ЦНС, к счастью это случается реже. Это проявление может проявляться: серозным менингитом, менингоэнцифалитом, энцифаломиелитом, полирадикулоневритом. Как правило, всё заканчивается абсолютным регрессом очаговых поражений.
Для хронического течения вируса Эпштейна-Барр характерно длительное проявление симптомов различного вида и уровня интенсивности.
А именно:
- Быстрая утомляемость и общая слабость;
- Сильная потливость;
- Затруднение носового дыхания;
- Болевые ощущения в суставах и мышцах;
- Периодический лёгкий кашель;
- Постоянные головные боли;
- Ноющие боли справа в подреберье;
- Психические нарушения, эмоциональная нестабильность, депрессивные состояния, ухудшение концентрации внимания и провалы в памяти;
- Расстройства сна;
- Воспалительные заболевания дыхательных путей и расстройства ЖКТ.
Фото проявлений вируса:
Сыпь на теле
Кровоподтеки
Увеличенные лимфоузлы
Высыпания на слизистых
Инфекционный мононуклеоз
В трёх случаях из четырёх заражение организма вирусом Эпштейна-Барр сопровождается развитием инфекционного мононуклеоза.
Клиническая картина этой болезни достаточно разнообразна, и потому во многих случаях её можно спутать с симптоматически сходными заболеваниями.
Инкубационный период болезни длится 1-1,5 месяца. Только после этого появляются первые симптомы:
- лихорадка;
- ангина;
- увеличение лимфатических узлов;
- боли в горле;
- увеличение селезёнки и печени;
- общее недомогание;
- головные боли;
- озноб;
- нарушения пищеварения;
- желтуха;
- периорбитальный отёк;
- сыпь на теле.
Температура при мононуклеозе повышается незначительно, но держится на протяжении двух-четырёх недель. При болезни воспаляются в основном лимфатические узлы на затылке и на шее, а в особо тяжёлых случаях происходит увеличение их по всему телу.
В первые недели болезни большинство симптомов её напоминают симптомы стрептококковой ангины. Для различения их необходимо проводить специальную диагностику. Кроме того, во врачебной практике нередки случаи, когда мононуклеоз принимался за краснуху, ОРЗ, псевдотуберкулёз, дифтерию, гепатит, лейкоз и даже ВИЧ.
При атипичном протекании болезни многие симптомы могут не проявляться вовсе, а другие выражаться в чрезмерно гипертрофированной форме. Иногда при мононуклеозе у больных появляется выраженная сыпь на теле. При приёме антибиотиков эти высыпания оказываются наиболее выраженными.
При лабораторном обследовании больных мононуклеозом у них диагностируют лейкоцитоз, лимфоцитоз, нейтропению и тромбоцитопению. Почти у половины больных наблюдается увеличение концентрации билирубина, а у 90% пациентов диагностируется изменения биохимических показателей функции печени.
На заметку: из-за увеличения размеров селезёнки, являющейся главным депо лимфоцитов в организме, больным мононуклеозом категорически запрещается подвергать себя физическим нагрузкам. При серьёзном мышечном напряжении в этом случае может произойти разрыв селезёнки больного, и если в течение получаса-часа его не доставить в хирургическое отделение, наступит смерть.
Но в целом инфекционный мононуклеоз не является смертельно опасной болезнью. Летальные исходы при нём — крайне редкое явление, случающееся в основном у больных иммунодефицитами.
Как правило, спустя три-четыре недели после появления симптомов болезнь проходит сама по себе, даже без лечения. Рецидивы её практически никогда не возникают, но в некоторых случаях после самого мононуклеоза могут появляться различные его осложнения. Среди них:
- Поражения нервной системы — энцефалит и менингит. Чаще всего встречаются у детей;
- Поражения черепных нервов, приводящие к развитию синдрома Белла, нейропатии, синдрома Гийена-Барре и миелита;
- Аутоиммунная гемолитическая анемия, иногда сопровождающаяся желтухой и гемоглобинурией;
- Обструктивная болезнь дыхательных путей;
- Гепатит, иногда — с молниеносным характером протекания;
- Миокардит и перикардит.
Последние три заболевания сопутствуют мононуклеозу редко, но приводят к достаточно серьёзным последствиям.
Чем опасен вирус Эпштейна-Барр у взрослых?
При однократном инфицировании Эпштейна-Барр навсегда остаётся в человеческом организме. При хорошем состоянии здоровья течение инфекции не имеет выраженных симптомов или с минимальными проявлениями.
Когда иммунная система инфицированного ослаблена другими факторами, то, как правило, вирус Эпштейна-Барр поражает следующие органы и системы:
- Слизистые оболочки верхних дыхательных путей и ЛОР-органов;
- Эпителиальные клетки;
- Нервные волокна;
- Макрофаги;
- НК-клетки;
- Т-лимфоциты.
Чрезвычайную опасность вирус Эпштейна-Барр представляет для ВИЧ-позитивных людей. Заражение им для них может стать причиной летального исхода.
Какие болезни может спровоцировать вирус Эпштейна-Барр у взрослых?
Осложнённые последствия:
- Анемия;
- Бактериальное или вирусное воспаление лёгких;
- Энцефалит или менингит;
- Сепсис;
- Гепатиты;
- Нарушение свёртываемости крови;
- Заболевания селезёнки.
Развитие онкопатологий:
- Лимфома;
- Лимфогранулёма;
- Рак гланд, новообразования ЛОР-органов;
- Рак ЖКТ.
Клетки Эпштейна-Барр находят в большей части образцов биопсии вместе со злокачественными клетками. Он не является основной причиной раковых опухолей, но выступает провоцирующим фактором вместе с другими патологиями.
Заболевания аутоимунной системы:
- Сахарный диабет;
- Рассеянный склероз;
- Артриты.
Вирус Эпштейна-Барр наряду вместе с другими повреждающими клетки вирусами приводит к нарушениям иммунного ответа. Свои собственные клетки иммунитет воспринимает вражескими и начинает их атаковать, таким образом, повреждая.
Нарушения в работе иммунитета:
- Серьёзные аллергические проявления;
- Иммунная недостаточность, постоянные простуды и ОРВИ, их длительное течение с последующими осложнениями;
- Повышенная вероятность возникновения сепсиса при бактериальных поражениях.
Заболевания кровеносной системы:
- Анемии различной степени злокачественности;
- Рак крови;
- Собственные клетки иммунитета поражают форменные элементы крови — гемофагоцитарный синдром;
- И другие гематологические патологии.
Помимо всего прочего, наличие ВЭБ может спровоцировать развитие бактериальных и грибковых болезней. А также поражение ЦНС и снижение общего тонуса организма, в следствии чего развивается синдром хронической усталости.
Симптомы Эпштейна Барра
В настоящее время с ВЭБ ассоциируется целый ряд синдромов и заболеваний. Рассмотрим только основные, наиболее часто встречающиеся заболевания. Выделяют первичный остро протекающий манифестирующий инфекционный процесс — инфекционный мононуклеоз (синонимы: Филатова болезнь или симптом Филатова) и хроническую ВЭБ-инфекцию. Клинические варианты первичной Эпштейна-Барр вирусной инфекции могут протекать в бессимптомной форме, в виде респираторного синдрома или инфекционного мононуклеоза. Хроническая ВЭБ-инфекция — в виде стертых форм и хронической активной Эпштейна-Барр вирусной инфекции.
Симптомы вируса Эпштейна-Барра у взрослых
У взрослых лиц вирусная инфекция Эпштейна-Барра наиболее часто протекает в виде инфекционного мононуклеоза (ИМ). Латентный (инкубационный) период заболевания варьирует в пределах 4-7 недель. В большинстве случаев заболевание начинается остро с повышения температуры до фебрильных цифр и нарастания симптомов интоксикации. Клинический симптомокомплекс включает несколько характерных синдромов — лимфопролиферативный (поражение носоротоглотки, острый аденоидит, тонзиллит, фарингит с гипертрофией лимфоидной ткани); лимфаденопатию (синдром поражения лимфатических узлов) и синдром гепатоспленомегалии. Их формирование занимает в среднем 5-8 дней.
- Синдром поражения носоротоглотки. Ранним его проявлением является фарингит с выраженной гипертрофией носоглоточной лимфоидной ткани, проявляющийся аденоидитом, затруднением дыхания через нос, храпом во сне, болью в горле. Характерным симптомом ИМ является тонзиллит, проявляющийся гиперемией слизистой мягкого неба, и гиперплазия лимфоидных фолликулов глоточного кольца. Может протекать в катаральной, лакунарной или язвенно-некротической форме с длительным сохранением налетов (до 7-14 дней), иногда фибринозного характера. В случаях при соединения вторичной инфекции отмечаются язвенные и язвенно-некротические налеты на поверхности миндалин, гиперплазия которых достигает II-III степени.
- Синдром поражения лимфатических узлов. Проявляется преимущественным и типичным увеличением передне-заднешейных лимфоузлов. Реже в процесс вовлекаются несколько групп лимфатических узлов, в том числе и бронхиальные/мезентериальные. Узлы подвижные, плотные, безболезненные/умеренно болезненные, кожа над ними не изменена, отек вокруг лимфоузлов подкожной клетчатки не характерен, в некоторых случаях — пастозность тканей. Шейная лимфаденопатия у некоторых больных может сопровождаться лимфостазом, проявляющегося пастозностью век или одутловатостью лица.
- Синдром гепатоспленомегалии. Спленомегалия развивается со второй недели заболевания, ориентировочно у 50% пациентов и длительно сохраняется, а гепатомегалия характерна для большинства случаев.
- Синдром экзантемы. Регистрируется у 10-18% больных, появляется на 5-10 день заболевания и проявляется обильной пятнисто-папулезной или геморрагической сыпью, местами сливной с локализацией на конечностях, туловище, лице. В некоторых случаях отечность лица и кожный зуд. Длительность периода высыпаний не превышает 10 дней, а обратное развитие происходит постепенно на протяжении 1-2 недель болезни и может сопровождаться шелушением.
Атипичные формы ИМ:
- Стертая: протекает в виде острых респираторных заболеваний со слабо выраженными быстро проходящей симптоматикой.
- Бессимптомная: протекает с отсутствием симптоматики и диагностируется в слюне или лимфоцитах методами лабораторного анализа — ПЦР.
- Висцеральная форма: характерно тяжёлое течением с вовлечением в процесс центральной/периферической нервной и сердечно-сосудистой систем, почек, надпочечников.
Рецидивом ИМ принято считать возобновление клинических симптомов болезни через 30-60 дней после перенесенного заболевания.
Симптомы хронической ЭБВИ чрезвычайно полиморфны. Чаще проявляются слабостью, длительным субфебрилитетом неясного генеза, лимфаденопатией, артралгией/миалгией, болезненностью в лимфоузлах. Отмечается хроническая усталость. Заболевание имеет волнообразное течение, часто отмечаются наслоения оппортунистических инфекций.
Хроническая активная ЭБВИ характеризуется симптомами, аналогичными инфекционному мононуклеозу, однако они менее выражены, а длительность заболевания составляет более 6 месяцев. Значительно реже хроническая активная ЭБВИ проявляется гепатитом, пневмонией, увеитом, гипоплазией костного мозга. У пациентов с выраженной иммунной недостаточностью существует риск развития генерализованных форм ВЭБ-инфекции, для которых характерны поражения ЦНС (энцефалит, менингит, мозжечковая атаксия) и других внутренних органов (гломерулонефрит, миокардит, тяжелые формы гепатита).
Симптомы вируса Эпштейна Барра у детей
В большинстве случаев у детей симптомы вирусной инфекции Эпштейна-Барра складываются из опорных клинических синдромов, характерных для взрослых лиц. Однако, первичное инфицирование вирусом почти у 50% детей протекает бессимптомно. Инфекционный мононуклеоз у детей имеет аналогичные характерные синдромы, но течение заболевания имеет некоторые особенности.
Прежде всего, укорачивается до 10-20 сутки инкубационный период. Заболевание протекает с более выраженным интоксикационным синдромом (высокая температура тела), увеличением аденоидных вегетаций, гиперплазией миндалин 3-4 степени, астеновегетативными расстройствами, гипертрофией подчелюстных лимфоузлов. Почти у 40% трети детей острая ЭБВИ протекает в форме микст-инфекции (с вирусами простого герпеса, цитомегаловирусами, стрептококками, стафилококками, клебсиеллой, хламидиями или с ассоциациями бактерий), что накладывает отпечаток на клинические проявления.
Клиническая симптоматика хронической ЭБВИ у детей отличается рецидивирующим длительным течением и проявляется слабостью, субфебрилитетом, затруднённым носовым дыханием, потливостью, болью в суставах/мышцах, дискомфортом в горле, сыпью, головокружением, головными болями, кашлем, тяжестью в правом подреберье, эмоциональной лабильностью, депрессией, нарушением сна, выраженным астеническим синдромом. Синдром Эпштейна Барра у детей часто протекает с развитием тонзиллита, аденоидита, гепатоспленомегалии разной выраженности. В большинстве случаев симптоматика имеет волнообразное проявление.
Диагностические меры
При подозрении на заражение ВЭБ больной обращается к доктору — терапевту, которым проводится очный осмотр и анализ жалоб пациента.
Далее врачом назначается ряд мер обследования, которые в себя включают:
- Анализы крови: общий, биохимический, антитела;
- Моллекулярная диагностика,
- Иммунологическое исследование;
- Серологическое обследование (антигены и антитела);
- Культуральный метод;
- Установление титра специфических антител.
Методы исследования, позволяющие выявить вирус Эпштейна-Барр:
- ИФА — позволяет определить присутствие антител к разным антигенам Эпштейна-Барр, это помогает выявить форму инфекции: хроническую, острую, бессимптомную;
- ПЦР — по данному методу возможно выяснить есть ли вирус у человека. Он используется для детей, чья несформированная иммунная система не вырабатывает антител к ВЭБ. Также этот метод используется с уточняющей целью при сомнительном результате ИФА.
Расшифровка анализов ПЦР:
- Главный критерий даёт возможность узнать про наличие вируса в организме;
- Результат может быть положительный либо отрицательный;
- При этом положительный результат никаким образом не говорит о наличии острого или хронического процесса, несмотря на присутствие ВЭБ у человека;
- Положительный результат анализа означает, что пациент уже заразился ВЭБ;
- При отрицательном анализе можно с уверенностью сказать, что в организм человека никогда не проникал ВЭБ.
Расшифровка анализов ИФА:
- Относительно всех антигенов ИФА помимо положительного или отрицательного результата, ещё бывает сомнительным;
- В случае сомнительного результата, анализ требуется пересдать спустя 7-10 дней;
- В случае положительного результата — вирус Эпштейна-Барр присутствует в организме;
- По результатам, какие именно антигены выявлены, можно судить о стадии инфицирования (бессимптомная, хроническая, острая).
Этот анализ позволяет определить присутствие антигена в человеческом организме:
- lgG к капсидному антигену VCA — в случае отрицательного результата, организм человека никогда не сталкивался с ВЭБ. Но при этом может быть присутствие клеток ВЭБ в организме, если заражение случилось от 10 до 15 дней назад. Положительный результат свидетельствует о присутствии вируса у человека. Но он не может говорить о том, в какой стадии находится инфекция и о том, когда именно произошло заражение. Результаты: до 0,8 — результат отрицательный;
- от 1,1 — результат положительный;
- от 0,9 до 1 — анализ требуется пересдать;
- до 0,8 — результат отрицательный;
- до 0,8 — результат отрицательный;
- до 0,8 — результат отрицательный;
Расшифровка анализа на ВЭБ
Чтобы точно расшифровать результат лабораторного исследования на ВЭБ, целесообразно воспользоваться таблицей:
| Стадии инфицирования | анти-IgG-NA | анти-IgG-ЕА | анти-IgG-VCA | анти-IgM-VCA |
| Вируса в организме нет | — | — | — | — |
| Первичное заражение | — | — | — | + |
| Первичная инфекция в острой стадии | — | ++ | ++++ | ++ |
| Недавнее инфицирование (до полугода) | — | ++ | ++++ | + |
| Инфицирование произошло в прошлом | + | -/+ | +++ | — |
| Хроническое течение | -/+ | +++ | ++++ | -/+ |
| Вирус в стадии реактивации (обострения) | -/+ | +++ | ++++ | -/+ |
| Наличие опухолей, спровоцированных ВЭБ | -/+ | +++ | ++++ | -/+ |
Микробы и иммунная система
Для упомянутых и многих других микробов, которые часто используются для скрытых патогенов, общей является низкая вирулентность. Патогены:
- могут жить внутри клетки;
- заражают лейкоциты крови, которые разносят инфекцию по всему организму, а особенно в зону воспаления;
- могут быть длительное время в организме в спокойном состоянии;
- мастерски манипулируют иммунной системой;
- могут скрываться в организме человека без возбуждения болезни;
- обнаруживаются у всех рас по всему миру.
Чем более углубляться в тему, тем больше связей между хроническими заболеваниями и скрытыми микробами выявляется. Тем не менее, через некоторое время понимаешь, что вопрос не столько в микробах, которые вызывают проблемы. А именно в ослабленной иммунной системе организма, которая позволяет этим микробам размножаться.
Иными словами, в организме человека может жить целая армия скрытых микробов — ВЭБ, CMV, ВГЧ-7, Borrelia, Bartonella, Mycoplasma, Chlamydia. Но он не заболеет до тех пор. пока его иммунная система функционирует в полную силу.
Однако как только что-либо ослабляет иммунную систему, как кипящее молоко из кастрюли на горячей плите — происходит взрывное размножение микробов, которое и вызывает заболевание.
Хроническое нарушение иммунитета вызывает совпадение неблагоприятных обстоятельств
Наши микробы находятся в организме всегда — наши собственные очевидно удобно приживаются уже с периода детства. Однако заболевание не происходит прежде, чем совпадение нескольких неблагоприятных обстоятельств не ослабит иммунную систему. Для некоторых такими обстоятельствами бывает длящаяся годами хроническая бессонница, вызванная плавающим рабочим графиком. Это может быть съеденная на бегу некачественная еда или какие-то небольшие источники стресса.
Выздоравливание всё же начинается с избавления от исходной причины – хронического нарушения иммунитета.
Автор статьи лично пережила дыннй опыт и начала каталогизировать стрессоры. В итоге, получилось 7 групп, связанных с хроническими заболеваниями.
Как бы не было невероятно, автор пришел к выводу, что причины возникновения всех хронических заболеваний указывают на эти семь факторов. Мы решили назвать их разрушителями организма. Эта теория тестировалась в течение десяти лет, и она всегда подтверждалась. Для своей теории были найдены конкретные научные доказательства.
Народные способы лечения
Народные средства имеют хороший эффект при борьбе со многими заболеваниями, вирус Эпштейна-Барр не исключение. Народные методы прекрасно дополняют традиционные методы лечения при остром течении вируса и при инфекционном мононуклеозе.
Они направлены на укрепление общих иммунных качеств, снятие воспаления и избежание обострения заболевания.
Отвар из трав:
- Взять ромашку, мяту, мать-и-мачеху, корень дума, календулу в равных частях;
- Предварительно измельчив и залив крутым кипятком;
- Настаивать около 2-х часов;
- Отвар необходимо употреблять в течение дня маленькими глотками;
- Можно потреблять утром и вечером вместо чая или кофе.
Эхинацея:
- Настой эхинацеи прекрасно укрепляет иммунную систему и помогает избежать обострений;
- Его стоит употреблять ежедневно, по 20 капель на стакан воды.
Зеленый чай:
- Натуральный зелёный чай имеет прекрасные антиоксидантные свойства, хорошо бодрит и очищает организм от токсинов;
- Чтобы сделать его ещё более эффективным и полезным в него можно добавить разные рекомендуемые травы: Золототысячник;
- Бессмертник;
- Тысячелистник;
- Ромашка;
- Коровяк;
- Липовые цветы;
- Мята;
- Крапива.
Настойка женьшеня:
- Настойка женьшеня — просто кладезь для защитных сил человеческого организма;
- Её следует добавлять в чай, около 15 капель на стакан напитка.
Эфирные масла:
- Эфирные масла можжевельника, шалфея и эвкалипта помогут снять воспаление и покраснение горла;
- Ими стоит смазывать ротовую полость;
- Достаточно эффективный способ — добавлять эти масла в аромалампу, это поможет привести в порядок органы дыхания.
Диагностика
Врач диагностирует вирус Эпштейна Барр у детей и взрослых на основании жалоб пациента, клинических признаков и лабораторных анализов.
Врачом может быть назначен ряд исследований:
Атипичные мононуклеары при заражении инфекционным мононуклеозом, вызываемом вирусом Эпштейна-Барр
- Клинический анализ крови. В нем будет выявлено повышение лейкоцитов, СОЭ, появление атипичных мононуклеаров. Тромбоциты и гемоглобин могут быть как выше, так и ниже нормы.
- Биохимия крови. Проведенный анализ покажет высокий уровень билирубина, ферментов печени и ряда других энзимов, белки острой фазы, такие как фибриноген, С-реактивный белок.
- Иммунологическое исследование, которое позволит оценить состояние иммунитета больного.
- Оценить количество и класс иммуноглобулинов с помощью серологических реакций. При остром течении заболевания будут преобладать lg M, а позже спустя 2—4 месяца будут выявлены lgG, в этом случае на бланке с результатами анализов будет написано Эпштейна-Барр вирус igg положительный.
- ДНК-диагностика. Она проводится с помощью ПЦР и позволяет выявить возбудитель в различных биоматериалах, в том числе слюне, ликворе, мазках со слизистой органов дыхания, биоптатах внутренних органов.
Если есть показания, могут быть назначены дополнительные обследования:
- сонография абдоминальной полости;
- рентген грудной клетки и околоносовых синусов;
- коагулограмма;
- консультация врача-иммунолога, отоларинголога, онколога, гематолога.
Некоторые факты о медицинской диагностике вируса Вы также можете почерпнуть из приведенного ниже видео.
Последствия вируса Эпштейна-Барр при беременности
В случае планирования беременности, при подготовке будущим родителям назначается ряд анализов.
При этом особое внимание уделяется инфекциям.
Они могут оказывать влияние на зачатие, течение беременности и благоприятное её завершение рождением здорового ребёнка.
Среди таких инфекций ВЭБ занимает достаточно весомое значение.
Он относится к ряду «TORCH»:
- Т — токсоплазмоз (toxoplasmosis);
- О — другие (others): листериоз, хламидиоз, корь, сифилис, ветрянка, гепатит В и С, ВИЧ;
- R — краснуха (rubella);
- С — цитомегаловирус (cytomegalovirus);
- H — герпес (herpes simplex virus).
Заражение любой из ТОРЧ-инфекций при беременности может стать губительным для ребёнка, вызвать серьёзные проблемы со здоровьем, уродства и патологии несовместимые с жизнью.
Именно поэтому прохождение этого анализа, путём неприятной процедуры — взятия крови из вены обязательно. Своевременная терапия и постоянное наблюдение специалистов способны минимизировать риски для здоровья плода.
Такой анализ у будущей мамы проводится не только во время планирования, но и дважды в течение периода вынашивания, а именно на сроках 12 и 30 недель.
По результатам анализов принято делать выводы касательно таких моментов:
- При отсутствии в крови антител к ВЭБ требуется активно наблюдаться и максимально обезопасить себя от возможного заражения;
- При наличии положительных иммуноглобулинов класса М с рождением ребёнка требуется повременить до момента выработки антител к данному виду вируса;
- Кровь содержит иммуноглобулины класса G — это означает наличие антител в организме будущей мамы, а значит, её иммунитет максимально возможно будет защищать малыша.
Когда у беременной женщины вирус Эпштейна-Барр обнаруживают в активной острой форме, это требует срочной госпитализации и терапии в стационаре под контролем специалистов.
Меры направлены на нейтрализацию симптомов и поддержку иммунной системы будущей матери, путём ввода противовирусных медикаментов и иммуноглобулинов.
Нельзя сказать наверняка, как именно ВЭБ повлияет на течение беременности и состояния здоровья плода. Однако достоверно известно, что у малышей, чьи матери в период беременности переносят активную форму вируса Эпштейна-Барр, часто встречаются пороки развития.
В то же время наличие его в организме женщины в первичной или острой форме не исключает рождения здорового ребёнка, а его отсутствие — не гарантирует.
Вероятные последствия заражения ВЭБ в период беременности:
- Выкидыши и мертворождения;
- Преждевременные роды;
- Отставание в развитии (ЗВУР);
- Осложнения в родах: сепсис, маточные кровотечения, ДВС-синдром;
- Нарушения в развитии ЦНС малыша. Обусловлено тем, что ВЭБ поражает нервные клетки.
Что помогает увеличить количество иммунных CD8+ Т-клеток
- Резистентный крахмал Экспериментыпоказали, что при снижении количества CD8+ Т-клеток при хронической вирусной инфекции их численность можно восстановить после получения бутирата. Это приводит к увеличению числа CD8+ Т-клеток и имитирует эффект провоспалительных цитокинов IL-12 и интерферона-альфа (ИФН-α), что также увеличивает CD8+ Т-клеточную активацию и память. []
- Астрагал (растение). []
- Андрографис метельчатый (растение). Опыты показали, что андрографис способствовал увеличению уровня иммунных клеток CD4+ (на 40-61%), СД8+ (на 23-31%) и CD56 (на 2-3%).
- Гиностемма пятилистная (растение). []
- Лимонник (растение). Предотвращает снижение CD8+ от радиации. []
- Ашваганда (растение). []
- Тимус железистый (экстракт)
- Железистая селезенка (экстракт)
- Лечебный массаж []
- Альдостерон (гормон). Однако его повышенная выработка может способствовать ухудшению аутоиммунного заболевания через рост Th17 иммунных клеток. []
СХЕМА РАЗДЕЛЕНИЯ НАИВНЫХ T-КЛЕТОК НА TH1 и TH17 (воспалительные) и TH2 и T0REG (анти-воспалительные)
Меры профилактики
Учитывая распространённость ВЭБ, и простоту его передачи чрезвычайно сложно уберечь себя от заражения.
Перед медиками всего мира стоит задача изобретения профилактических средств, для борьбы с этим вирусом, поскольку он является провоцирующим фактором в развитии онкологических процессов и других опасных болезней.
Множество научно — исследовательских центров сегодня проводят клинические испытания по этому вопросу. Обезопасить себя от инфицирования невозможно, но можно обойтись минимальными последствиями, имея сильный организм.
Поэтому меры профилактики ВЭБ направлены на общее укрепление защитных функций тела человека:
- Соблюдение режима сна и питания;
- Здоровый образ жизни с исключением всех вредных привычек;
- Достаточный отдых;
- Поддержание личной гигиены;
- Достаточное пребывание на свежем воздухе;
- Умеренные и достаточные физические нагрузки;
- Закаливание;
- Полноценный рацион с достаточным количеством витаминов и минералов. Приём витаминных комплексов;
- Своевременное и адекватное лечение имеющихся болезней.
Выявление возбудителя в организме
Для дифференцирования мононуклеоза от схожих заболеваний, а также для выявления в организме вируса Эпштейна-Барр на ранних этапах его развития, используют несколько основных диагностических методов:
- Серологическую диагностику, при которой в подавляющем большинстве случаев определяют титр антител IgM. Титр 1:40 уже является диагностически значимым, особенно при характерной для мононуклеоза симптоматической картине;
- Определение титра специфических антител к вирусу. Этот способ особенно актуален для детей, у которых не имеется гетерофильных антител. После перенесения мононуклеоза титр специфических IgG остаётся высоким на всю жизнь;
- Иммуноферментный анализ;
- Полимеразная цепная реакция;
- Культуральный метод.
Последние три метода позволяют найти в крови или отдельных тканях ДНК вируса или сами вирусные частицы. При культуральном методе вирионы растят на культуре клеток головного мозга, лимфомы Беркитта или крови больных лейкемией.
Способы заражения
Выделяют следующие пути инфицирования вирусом этого типа:
- Воздушно-капельный. Возбудитель мононуклеоза передается от зараженного человека через слюну и содержимое носовой полости. Чаще всего инфицирование происходит через объятия и поцелуи, именно поэтому заболевание также называют болезнью поцелуев.
- Контактно-бытовой. Малыш способен заразиться ВЭБ при пользовании с переносчиком болезни или зараженным человеком одними предметами обихода или средствами личной гигиены.
- Гемотрансфузионный (кровяной). Передача герпесвируса может происходить во время переливания крови и ее компонентов, лечебных процедур, связанных с нарушением целостности кожных покровов и слизистых оболочек при недостаточной стерилизации инструментов.
- Во время трансплантации костного мозга, применяемой при онкологических заболеваниях и патологиях крови.
- Внутриутробный. Вирус может проникнуть в организм плода через плаценту во время нахождения в утробе матери.
- Во время родов при прохождении по родовым путям.
- Через материнское молоко при грудном вскармливании.
Заражение вирусом герпеса человека 4 типа имеет ряд особенностей:
- в большинстве случаев происходит в раннем детстве, например, при поцелуях матери;
- передача возбудителя патологии возможна только при тесном контакте здорового ребенка с инфицированным человеком;
- симптоматика заболевания у детей и взрослых пациентов несколько отличается.
Хроническая ВЭБ-инфекция
В случае отсутствия ответа от иммунной системы человека инфекция может перерасти и в хроническое течение. Врачи рассматривают 4 вида хронической ВЭБ-инфекции:
- Атипичная. В таком случае у больного происходят частые рецидивы инфекционных заболеваний кишечника, мочеполовых путей, а также острых респираторных заболеваний. Лечению такие патологии поддаются тяжело, течение их всегда затяжное.
- Генерализованная. Под «удар» инфекции попадает нервная система (развиваются энцефалит, менингит или радикулоневрит), сердце (диагностируется миокардит), легкие (прогрессирует пневмония) или печени (развивается гепатит).
- Стертая. Это самая вялотекущая форма хронической ВЭБ-инфекции: периодически у больного поднимается температура, часто она держится в пределах субфебрильных показателей (37-37, 8 градусов), появляется повышенная утомляемость, постоянная сонливость, боли в мышцах и суставах, могут увеличиваться лимфоузлы.
- Активная. У больного будут присутствовать классические симптомы инфекционного мононуклеоза (повышение температуры, ангина, увеличение лимфатических узлов и так далее) – они часто рецидивируют, осложняются присоединением грибковой или бактериальной инфекции, высыпаниями на коже герпетического характера. В случае активной хронической ВЭБ-инфекции может развиться патология кишечника, и в таком случае больные будут жаловаться на отсутствие аппетита, тошноту, кишечные колики, нарушения стула.
Обратите внимание: при хронической ВЭБ-инфекции врачи могут обнаружить собственно сам вирус в слюне больного (методом ПЦР), а могут выявить антитела к ядерным антигенам, но они образуются только через 3-4 месяца после попадания вируса в организм. В любом случае, этого недостаточно для постановки точного диагноза, поэтому вирусологи и иммунологи проводят исследования всего спектра антител.
Методы диагностики
При подозрении на инфицирование ВЭБ следует посетить участкового педиатра. Врач назначит лабораторные исследования. На основе результатов проведет лечение.
Правила подготовки и сдачи крови:
- материал берется натощак;
- за 72 часа исключить жирное, сладкое, алкоголь;
- за 24 часа прекратить употреблять чай, кофе, газированные напитки;
- накануне ужин заменить легким приемом пищи.
Анализы берутся у всех членов семьи, проживающих совместно с ребенком.
Общий анализ крови
Педиатр назначает общий анализ крови. Диагноз подтверждают показатели:
- высокий уровень лейкоцитов: > 9 Г/л (основной оценочный критерий);
- нормальное содержание эритроцитов (при длительном инфицировании быстро оседают);
- анемия (гемоглобин < 90 г/л);
- большое количество видоизмененных моноцитов (до 40 %).
При значении последнего показателя ниже 10 % и наличии остальных трех, вирус Эпштейна Барра подтверждается.
Биохимический анализ крови
Этот вид диагностики полнее и информативнее. Выявляет:
- белковые компоненты острой фазы;
- содержание альдолазы, билирубина;
- присутствие АСТ, ЛДГ, АЛТ.
Показатели второго пункта при заболевании превышают норму в 3 раза. Существование измененного билирубина говорит об осложнении: аутоиммунной анемии.
Иммунограмма
Материал для анализа: кровь, содержимое слизистых (слюна), спинномозговая жидкость. Главное требование: не принимать пищу до сдачи биоматериала.
Тест исследует число клеток:
- CD8;
- lgM;
- CD16;
- lgG;
- CD3;
- циклирующие иммунные комплексы;
- lgA;
- CD4/CD
Выстраивается кривая. Определяются показатели выше нормы. Врач назначает лечение, подавляющее инфекцию.
Серологический анализ
Кровь заболевшего содержит специфические антитела. Их выявляет данный тест. Материал исследования – биоматериал слизистой носоглотки (слюна) или спинномозговая жидкость (редко).
Показатели:
- Отношение lgG к раннему антигену. Выявляется при острой форме болезни. При последующем выявлении говорят о хроническом заболевании.
- Соотношение lgM и капсидного белка показывает раннее заражение. Наличие в течение долгого времени сигнализирует о хронической болезни.
- Значение lgG/капсидный антиген выявляются через много лет после инфицирования. Наивысшее количество можно увидеть на 10 неделе после попадания вируса.
- Показатель lgM/ранний антиген присутствует до первых симптомов. Максимален на первой неделе заражения.
- Число lgG/ядерный антиген самое высокое на шестой неделе. Следы обнаруживаются на второй год после выздоровления.
Точную расшифровку делает врач. По результатам ставится диагноз, назначается лечение.
Серологическое исследование не является единственным методом диагностики у детей. Иммунная система незрелая. Требуется дополнительные тесты.
Метод ПЦР (полимеразной цепной реакции) для ДНК
Материал исследования – кровь. Жидкость помещают в 6 % раствор ЭДТА. Анализ выявляет присутствие ДНК вируса.
Сразу после заражения показатель, подтверждающий наличие вируса, находится в допустимых границах.
Врач расшифровывает результаты, сравнивает с другими вирусами. Тест идеально подходит для диагностирования у детей.
Симптомы заражения
После инкубационного периода (его срок может составлять до нескольких месяцев) появляются симптомы заражения. Первые признаки проявления вэб инфекции у детей выглядят так, как и все вирусные инфекции, а именно:
- слабость в теле;
- повышенная утомляемость;
- ухудшение аппетита;
- увеличение лимфатических узлов;
- значительное увеличение температуры, что проявляется через пару дней после возникновения слабости, плохого самочувствия;
- болезненные ощущения в области печени;
- в некоторых случаях по всему телу появляется сыпь;
- возможно развитие грибковых заболеваний.
Вирус Эпштейна Барр у ребенка приводит к возникновению разного рода болезней. В сегодняшнее время доказана прямая связь между вирусом и инфекционным мононуклеозом. Также могут возникнуть другие болезни, в частности тонзиллит, ангина герпетического типа.
Противовирусная терапия осуществляется исключительно в случаях серьезных проблем с иммунитетом.
Профилактика ВЭБ у ребенка
Каких-либо конкретных профилактических мер, направленных на предупреждение попадания в организм возбудителей вируса Эпштейна-Барр и их размножения, на сегодняшний день не существует. В первую очередь это касается вакцинации. Ее не проводят, так как вакцина еще не разработана. Ее отсутствие обусловлено тем, что белки вируса сильно меняются по своему составу – на это влияет стадия развития патологии, а также тип клеток, где протекает размножение патогенных бактерий.
Несмотря на то, что в подавляющем большинстве случаев инфицирования данным типом вируса итогом правильного лечения является выздоровление, патология опасна своими осложнениями. Ввиду этого все же необходимо задумываться о любых возможных профилактических мероприятиях. Основной метод профилактики сводится к общему укреплению иммунитета, ведь именно в результате его снижения может произойти активация заболевания.
Поддержать нормальное функционирование иммунной системы у взрослого или ребенка можно самым простым и надежным образом, соблюдая здоровый образ жизни, включающий в себя:
- Полноценное питание. Рацион должен быть разнообразным, обеспечивающим человека витаминами и полезными минеральными веществами.
- Закаливание. Разумные закаливающие процедуры – эффективный способ укрепить здоровье и иммунитет.
- Физическую активность. Движение – жизнь, и чтобы организм полноценно функционировал, его нужно регулярно поддерживать в тонусе, заниматься спортом или осуществлять регулярные пешие прогулки на свежем воздухе. Важно не сидеть постоянно дома за компьютером или перед телевизором.
- Прием иммуномодуляторов растительного происхождения. Примерами таких лекарственных препаратов служат Иммунал и Иммунорм. Согласно инструкции, их принимают по 20 капель три раза в день. Они стимулируют иммунные реакции и активизируют регенерацию слизистых оболочек всевозможных органов и полостей в организме человека. Можно обратиться к народным средствам, а именно – к травяным сборам.
Профилактика вируса Эпштейна-Барр в детском возрасте заключается не только в укреплении иммунитета, но и в сведении к минимуму возможности заразиться контактным и контактно-бытовым путем при общении с другими детьми. Для этого необходимо с ранних лет приучать ребенка соблюдать элементарные правила личной гигиены, включая мытье рук после прогулок и перед едой и другие санитарные процедуры.
Loading…
Поделитесь с друьями!
Симптомы ВЭБ у детей
Инкубационный период герпетической инфекции в детском возрасте имеет меньшие сроки – 4-9 недель. Как уже говорилось, признаки заболевания могут и не давать о себе знать, но общую симптоматику всё-таки выделяют.
Как проявляется герпесвирус 4 типа:
- Постоянная сонливость, усталость, раздражительность, нервозность. Ребёнок вялый, капризный по непонятным причинам для родителей.
- Воспаление лимфоузлов. В области шеи, ушей появляются уплотнения, которые можно обнаружить при осмотре. При тяжелых формах – шишки имеются по всему телу.
- Отсутствие аппетита, дисфункции пищеварительной системы. Отказ от еды, даже от любимых блюд. Урчание в животе, вздутие, проблемы со стулом.
- Высыпания. Мелкая сыпь, точечной формы, красного цвета.
- Фарингит, тонзиллит и значительное повышение температуры. Появление в горле першения, болевых ощущений и дискомфорта, сопровождаются показателями на термометре выше 38 °C.
- Боли в животе. Появление этого симптома провоцирует увеличение печени и селезёнки.
- Нарушения дыхания. Становится сложно дышать из-за болей в горле, при острой форме увеличиваются аденоиды.
- Желтуха. Встречается очень редко.
Если у ребёнка наблюдаются вышеописанные симптомы на протяжении 1-2 недель по непонятным причинам, то следует обратиться к врачу (педиатру, ЛОРу (отоларингологу), стоматологу или дерматологу). Специалист произведёт осмотр, соберёт анамнез и выпишет направление на сдачу анализов, чтобы подтвердить или опровергнуть присутствие вируса в организме.
Отказ от приёма пищи и сонливость — распространённые признаки вирусной инфекции
Симптоматика болезни у ребенка
По причине того, что чаще всего вирус Эпштейна-Барр провоцирует развитие острого инфекционного мононуклеоза, то ему свойственны и соответствующие проявления, которые включают четыре основных признака этого заболевания: (рекомендуем прочитать: что такое инфекционный мононуклеоз у детей и как он лечится?)
- утомляемость;
- повышение температуры тела;
- появление боли в горле;
- увеличение лимфоузлов (рекомендуем прочитать: что делать, если у ребенка увеличены лимфоузлы?).
Инкубационный период ВЭБ может длиться от 2 дней до 2 месяцев. Активный период болезни составляет 1-2 недели, после чего начинается постепенное выздоровление. Течение патологического процесса происходит поэтапно. На начальной стадии у заразившегося человека появляется чувство недомогания, которое способно длиться около недели, и болит горло. На этом этапе температурные показатели остаются нормальными.
На следующем этапе отмечается резкое повышение температуры тела до 38-40 градусов. К этому симптому присоединяется интоксикация организма и полиаденопатия – изменение размеров лимфатических узлов, которые достигают 0,5 – 2 см. Обычно увеличиваются передние и задние шейные лимфоузлы, но возможно и увеличение лимфатических узлов, расположенных на затылке, под челюстью, над и под ключицами, под мышками, в локтях, паху и на бедрах. При пальпации они становятся похожими на тесто, появляются незначительные болезненные ощущения.
Кроме этого, патологический процесс распространяется и на миндалины, что напоминает симптоматику при ангине. Миндалины распухают, задняя стенка глотки покрывается гнойным налетом, нарушается носовое дыхание и появляется гнусавость голоса.
На поздних стадиях развития вирус Эпштейна-Барр затрагивает такие внутренние органы, как печень и селезенка. Поражение печени сопровождается гепатомегалией, ее увеличением и тяжестью в области правого подреберья. Иногда моча приобретает темный окрас, и возникает легкая желтуха. Селезенка при ВЭБ также увеличивается в размерах.
Еще одним симптомом вируса Эпштейна-Барр, который часто наблюдается у детей, является сыпь. Обычно высыпания держатся до 10 дней. Степень их выраженности обусловлена приемом антибиотиков. Они могут иметь вид:
- пятен;
- точек;
- папул;
- кровоизлияния;
- розеол.
Возможные осложнения
Чем опасно заражение:
- скрытое присутствие вируса в организме ребенка ослабляет иммунитет, возможно развитие любой патологии;
- плановая прививка дает осложнения (при хроническом заболевании);
- хронический мононуклеоз – следствие работы вируса;
- длительное постоянное повышение температуры (около 37,5о) создает опасность для неокрепшего организма;
- запускает онкологические процессы (рак тонкой кишки, желудка, слизистой рта);
- является причиной хронической усталости (утверждение некоторых медиков).
Для предотвращения тяжелых последствий родителям следует приводить ребенка на плановые медицинские обследования. Предупрежден – значит вооружен!
Борьба с вирусом и лечение связанных с ним болезней
Сегодня не существует специфических средств лечения инфекции Эпштейна-Барр. При крепком иммунитете болезнь обычно проходит сама по себе без последствий.
При осложненном течении заболевания больному назначают противовирусные средства: Ацикловир или Зовиракс (что практически одно и то же). Детям до 2 лет по 200 мг, от 2 до 6 лет — по 400 мг, и старше 6 лет — по 800 мг 4 раза в сутки на протяжении 7-10 дней.
В комплексном лечении чаще всего используют препараты интерферонового ряда. Из них:
- Виферон-1 назначают в ректальных свечах по 150 000 МЕ детям до 7 лет;
- Виферон-2 — по 500 000 МЕ детям от 7 до 12 лет;
- Виферон-3 по 1 000 000 МЕ детям старше 12 лет и взрослым утром и вечером в течение 10 дней.
Дополнительно больным назначают индукторы интерферона: Арбидол и Циклоферон. Последний дают детям от 4 до 7 лет по 150 мг, от 7 до 14 лет — по 300 мг, детям старше 14 лет и взрослым — по 450 мг однократно на 1, 3, 5, 8, 11, 14, 17, 20, 23 и 26-й день болезни. К тому же, 5% мазь Циклоферона эффективна для обработки гнойных налетов.
Детям до 4 лет Циклоферон вводят парентерально в дозе 6–10 мг/кг.
В терапии против вируса Эпштейна-Барр традиционно применяют иммуноглобулин человека. Детям старше 3 лет его вводят внутримышечно по 3 мл, взрослым – по 4,5 мл 4-5 раз с интервалом 48 часов. Назначают Полиоксидоний, обладающий дезинтоксикационным и иммуномодулирующим действием, по 6-12 граммов взрослым внутримышечно, детям — по 0,1–0,15 мг/кг 1 раз в день. Обычно бывает достаточно 5-7 инъекций.
В период реконвалесценции показан Ликопид – современный иммуномодулятор последнего поколения, а также натуральные адаптогены: эхинацея, элеутерококк, родиола розовая и ноотропы. При затяжном течении заболевания продолжают приём Циклоферона на протяжении 2-3 месяцев с интервалом 5 дней.
Для лечения хронической активной инфекции начинают применять рекомбинантные альфа-интерфероны: Интрон А, Роферон-А, Реаферон-ЕС.
Тактика ведения больного инфекционным мононуклеозом зависит от тяжести течения заболевания. При легких формах лечение проводится амбулаторно. На период повышения температуры необходимы:
- постельный режим;
- обильное теплое, витаминизированное питье;
- сосудосуживающие капли в нос – Фурацилин с адреналином, Софрадекс, Нафтизин, Санорин;
- полоскание горла растворами антисептиков — тем же Фурацилином, а также Йодинолом, отварами ромашки или шалфея;
- прием витаминов В, С, Р, жаропонижающих и обезболивающих средств (Нурофен, Панадол, Парацетамол, Бруфен);
- употребление антигистаминных средств – Кларитина детям от 2 до 12 лет по 5 мл сиропа 1 раз в день, детям старше 12 лет – 10 мг в сутки, а также Фенистила, Тавегила, Диазолина, Зиртека.
В редких случаях при мононуклеозе появляется необходимость в госпитализации больного. Показаниями для этого являются высокая лихорадка, выраженная интоксикация, угроза асфиксии, развитие осложнений. В стационаре проводится инфузионная терапия 0,9% раствором натрия хлорида, 5% раствором глюкозы с витаминами С и В1. При необходимости назначают гепатопротекторы: детям старше 5 лет Карсил из расчета 5мг/кг массы в сутки, а также Эссеншиал, Галстену.
В случае развития осложнений или присоединении вторичной бактериальной инфекции показано применение антибиотиков Цефалоспоринового ряда 3-го поколения:
- Цефотаксим детям с массой до 50 кг – внутривенно или внутримышечно 50–180 мг/кг за 4–6 введений;
- Цефтриаксон детям из расчета 50–80 мг/кг массы тела в сутки за 2 введения;
- антипротозойные препараты Метронидазол.
Больным с гематологическими осложнениями, обструкцией дыхательных путей назначают глюкокортикоиды: Преднизон, Дексаметазон, Преднизолон в дозе 0,14 мг на кг веса в сутки в 3-4 приема коротким курсом.
Как развивается заболевание?
В верхние дыхательные пути вирус Эпштейна-Барр попадает чаще всего воздушно-капельным путем. Под влиянием инфекционных агентов клетки эпителия слизистой оболочки носа, рта и глотки разрушаются и возбудители в огромном количестве проникают в окружающую лимфоидную ткань и слюнные железы. Проникнув в В-лимфоциты, возбудители распространяются по всему организму, поражая, в первую очередь, лимфоидные органы — миндалины, печень и селезенку.
В острой стадии заболевания вирусы поражают один из каждой тысячи В-лимфоцитов, где усиленно размножаются и потенцирует их деление. При делении В-лимфоцитов вирусы передаются их дочерним клеткам. Встраиваясь в геном инфицированных клеток вирусные частицы, вызывают у них хромосомные нарушения.
Часть инфицированных В-лимфоцитов в результате размножения вирусных частиц в острой фазе заболевания разрушается. Но если вирусных частиц немного, то В-лимфоциты так быстро не погибают, а сами возбудители, персистируя долгое время в организме, постепенно поражают другие клетки крови: Т-лимфоциты, макрофаги, NК-клетки, нейтрофиллы и эпителий сосудов, что приводит к развитию вторичного иммунодефицита.
Возбудители могут длительное время находиться в клетках эпителия носоглоточной области и слюнных железах. Инфицированные клетки довольно долго (от 12 до 18 месяцев) находятся в криптах миндалин и при их разрушении вирусы со слюной постоянно выделяются во внешнюю среду.
Возбудители в организме человека персистируют (пребывают) пожизненно и в последующем, при снижении работы иммунной системы и наследственной предрасположенности, становятся причиной развития хронической вирус Эпштейна-Барр инфекции и целого ряда тяжелой онкологической патологии лимфопролиферативного характера, аутоиммунных заболеваний и синдрома хронической усталости.
У ВИЧ-инфицированных ЭБВИ проявляется в любом возрасте.
Как можно заразитьcя?
Существует четыре варианта заражения Эпштейн-Барр вирусом:
- Воздушно-капельным путём. Герпес 4 типа передаётся воздушно-капельным путём, только в случае, когда источник заражения носит острую форму инфекции Эпштейн-Барр вируса. В этом случае при чихании частицы вируса Эпштейна могут легко переносится по воздуху проникая в новый организм.
- Бытовые контакты. В данном случае в первую очередь идёт речь обо всех бытовых контактах с заражённым, включая рукопожатие. И при этом необязательно чтобы носитель имел острую форму заболевания, поскольку ещё полтора года после острой вирусной инфекции Эпштейна-Барра, носитель легко может заражать других контактным способом.
- Половые контакты и поцелуй. Герпес четвёртого типа легко передаётся через все способы сексуального взаимодействия, а также через поцелуи. Считается что у трети всех инфицированных людей Эпштейна-Барр может жить в слюне до конца жизни, поэтому заразиться им очень легко.
- От беременной к ребёнку. Если у беременной женщины обнаружен Эпштейн-Барр в крови, то он легко может передаться от неё к плоду через плаценту, а в будущем ребёнку.
Конечно, понимая, как легко возможно инфицироваться вирусом Эпштейна-Барра возникает вопрос, а как же переливания крови или пересадка органов. Естественно, при переливании и трансплантации органов тоже легко заполучить Эпштейна-Барр, но вышеперечисленные пути передачи являются самыми распространёнными.
Способы инфицирования
Поцелуй — один из способов заражения ВЭБ
В основном инфицирование вирусом происходит ещё в детском возрасте. Около 90% людей, вступающих в контакт с ребёнком, способны его заразить. Группу риска составляют новорождённые до 1 года. По статистическим данным, 50% детей в развивающихся странах получают вирус от матери в грудном возрасте. А уже к 25 годам этот показатель возрастает до 90%. Чаще всего ВЭБ диагностируется в период от четырёх до пятнадцати лет.
То, как проявляется болезнь, не зависит от пола и расы: и мальчики, и девочки страдают ею в одинаковой мере и с равной частотой. Но стоит знать, что в районах, где преобладает население с низким достатком, герпесвирус более распространён, однако протекает в скрытой форме в течение почти 3 лет.
- контактный. Со слюной через объятия или поцелуи. Наибольшее количество вирусных частиц находится в клетках рядом со слюнными железами и выделяется вместе с ней;
- воздушно-капельный. Возбудитель собирается в слизистых оболочках зева, носа и носоглотки и верхних дыхательных путях и выделяется на поверхность при чихании, зевании, кашле, крике и даже простом разговоре;
- при переливании крови от донора. Данная манипуляция не столь редка. Уже в роддоме младенцу могут её назначить, если обнаружена анемия (низкий гемоглобин) или ребёнок рождён раньше предполагаемой даты при определённых обстоятельствах;
- при трансплантации костного мозга от донора. Методика применяется не только при онкологических заболеваниях, но и недугах, связанных с кровью человека (анемия, геморрагические диатезы).
Важно понимать, что у 25% переносчиков вирус в слюне находится постоянно. Это, в свою очередь, говорит о том, что они являются носителями и источниками инфекции даже при отсутствии явных симптомов в течение всей своей жизни.
Методика лечения ВЭБ-инфекции↑
Единого протокола лечения заражения ВЭБ не существует, потому что полностью вывести его из организма невозможно, по крайней мере, на текущем уровне развития медицины. В латентной стадии инфекция и не нуждается в лечении. При наличии устойчивого иммунитета к вирусу и сколь-нибудь здорового образа жизни возвращение инфекционного мононуклеоза возможно только при значительном ослаблении иммунной системы.
В случаях развития инфекционного мононуклеоза показана медикаментозная терапия. Для лечения детей и взрослых используются одни и те же препараты, отличаются только дозы.
Важно: Во время лечения симптомов ВЭБ-инфекции недопустимо применение ампициллина амоксициллина. Они приводят к появлению сыпи по всей коже, которая не сойдет в течение нескольких месяцев.
Прогноз и профилактические меры
При своевременном лечении здоровье ребенка сохраняется. Наблюдение у педиатра предотвращает развитие осложнений и рецидивов.
Родителям следует объяснить детям простые профилактические приемы:
- соблюдение режима дня;
- ведение здорового образа жизни;
- чередование умственных и физических нагрузок;
- умение преодолевать стрессы;
- укрепление иммунитета (прогулки, физкультура, диета);
- соблюдение личной гигиены и гигиены общения;
- гигиена интимной жизни (для подростков).
Соблюдение таких несложных профилактических мер позволит укрепить иммунитет ребенка. Ведь только крепкий иммунитет не даст вирусу перейти в острую форму и удержит его в подавленном состоянии.
Пути передачи вируса и источники заражения
Основной путь, которым осуществляется передача вирусных возбудителей – контакт с зараженным человеком или тем, кто здоров, но является переносчиком вируса. Человек, который переболел ВЭБ, но уже абсолютно здоров с клинической точки зрения, в период от 2 месяцев до полутора лет после полного выздоровления и исчезновения симптомов все еще выделяет возбудителя инфекции.
Самое большое скопление частиц находится в человеческой слюне, которой обмениваются люди, целуя друг друга. Именно по этой причине вирус Эпштейна-Барр называют “болезнью поцелуев”. Помимо близкого контактирования с больным или носителем существуют и другие способы заразиться:
- в процессе переливания крови – парентеральный способ;
- при трансплантации;
- контактно-бытовой путь, когда люди пользуются одной посудой или предметами быта и личной гигиены – такой вариант маловероятен, ведь данный тип герпесвируса является нестойким и долго в окружающей среде не живет;
- воздушно-капельный путь, который является самым распространенным;
- при половом акте, если возбудитель болезни присутствует на слизистой половых органов.
ЧИТАЕМ ТАКЖЕ: как и чем лечить герпесвирус 6 типа у ребенка?
Что касается детей, то они могут быть инфицированы не только при общении с ребенком, зараженным вирусом, занимаясь с его игрушками, но и внутриутробно через плаценту. Вирус может передаться малышу при родах, когда он проходит через родовые пути.
Таким образом, главным источником распространения вируса Эпштейна-Барр является инфицированный человек. Особую опасность представляют те люди, у которых заболевание протекает бессимптомно или в скрытой форме. Угроза заразиться от больного ВЭБ становится реальной за пару дней до окончания инкубационного периода.
Чем опасен для детей
Первичное инфицирование протекает незаметно. Сразу поставить диагноз не всегда возможно. При инфекционном мононуклеозе, вызванном ВЭБ, имеются 2 пути:
- излечение с пожизненным присутствием вируса в организме;
- переход заболевания в хроническую форму.
При наличии у ребенка иммунодефицита, ВЭБ провоцирует развитие:
- рака носоглотки;
- гепатита;
- герпетической ангины;
- болезни Ходжкина;
- синдрома Алисы в стране чудес;
- инфекционного мононуклеоза;
- лимфомы Беркитта.
Заболевания, вызванные вирусом, осложняются отитом, печеночной недостаточностью, разрывом селезенки.
Об этом вирусе написано мало, а неизвестность пугает родителей. Для ребенка опасно не наличие ВЭБ в организме, а последствия.
Более чем у половины 5-летних малышей анализ крови показывает следы заболевания. О перенесенной болезни мамы часто не подозревают, она протекает бессимптомно.
Детский иммунитет молод. Не всегда может оперативно справиться с инфекцией. Последствия предвидеть нельзя. У некоторых детей заражение вызывает осложнения, в других случаях протекает без последствий.
Врач высшей категории Евгений Комаровский говорит:
«Большинство взрослых в детстве перенесли инфицирование ВЭБ. Они не подозревают об этом и прекрасно себя чувствуют. Паника вокруг вируса с замысловатым названием необоснованна».