Острый гастрит – это острый воспалительный процесс, локализованный в слизистой оболочке желудка. Вызывается он разными причинами, природа заболевания может иметь инфекционную и неинфекционную природу.
Инфекционным считается заболевание, вызванное проникновением в желудок микроба Хеликобактер пилори и других инфекционных агентов из имеющихся в организме очагов – кариеса, отита, тонзиллита, холецистита. В других случаях воспаление провоцируют внешние причины. Код заболевания по МКБ-10 — K29.
Общие сведения
Гастрит — одно из наиболее распространенных заболеваний пищеварительных органов, составляющее до 80% болезней желудка. Частота возникновения расстройства увеличивается с возрастом. По данным наблюдений в сфере гастроэнтерологии, различными вариантами патологии страдает до 70-90% пожилых пациентов. В последние годы участились случаи диагностики гастрита у детей, возросла роль бактериального фактора в развитии воспаления — до 90% случаев связано с хеликобактерной инфекцией. Сохраняется тенденция к преимущественно хроническому течению процесса, распространенность острых вариантов болезни не превышает 20%.
Детский гастрит
За последнее время такое заболевание как гастрит встречается все чаще и чаще. Какие причины? Это связано с появлением новых продуктов, которые содержат вкусовые добавки.
Дети все меньше употребляют здоровую пищу и все больше предпочитают мучное, сладкое, чипсы и сухарики.
Неправильный режим дня также негативно отражается на работе органов пищеварения. Дети предпочитают поспать подольше, поэтому завтрак они в большинстве случаев пропускают.
В обеденное время дети питаются всухомятку, а вечером съедают все что недоели за день.
В этом возрасте у детей часто встречаются отравления и инфекционные заболевания кишечника.
Симптомы появления гастрита у детей и взрослых существенно отличаются. У детей главный симптом – это острая боль желудка. Дополнительно возникают понос, отсутствие аппетита, рвота.
Лечить детей при гастрите нельзя ни в коем случае в домашних условиях. Определить лечение может только врач-гастроэнтеролог. Например, восстановительная терапия при помощи лекарственных препаратов.
Врач определяется с необходимой дозировкой и количеством приемов.
Общая классификация
Различают две формы развития данного патологического процесса – острую и хроническую. Острая форма данного воспалительного недуга подразделяется на такие подвиды:
- катаральный;
- флегмонозный;
- токсико-химический;
- фибринозный.
Катаральная форма патологии является самой простой и распространённой. Её можно установить методом гастроскопии. Образовывается этот вид недуга ЖКТ от лёгкого пищевого отравления, аллергических реакций, переедания или частого нервного напряжения. Как правило, основу симптоматики составляют такие показатели — неприятный запах из ротовой полости и её сухость, рвота с частями пищи, слабость и температура.
Токсико-химический или некротический недуг возникает от воздействия химических веществ. Болезнь образует в кишечнике рубцы, которые значительно ухудшают жизнедеятельность больного. Болезнь характеризуется определёнными симптомами – повышенная жажда, боль, общее ощущение слабости, бледность кожных покровов, тошнота, изредка рвота.
Классификация острого гастрита заканчивается флегмонозной формой. Это наиболее опасный тип недуга, который развивается от катаральной формы. Поражаются все слои стенок желудка. Этот вид гастрита требует оказания срочного хирургического вмешательства.
Классификация хронических гастритов состоит из таких форм:
- ассоциированный с бактериями Хеликобактер пилори;
- аутоиммунный;
- химически опосредованный;
- идиопатический;
- эозинофильный;
- гранулематозный.
По выработке желудочного сока выделяют такие типы недуга:
- с повышенным уровнем соляной кислоты;
- с пониженной кислотностью.
В момент проведения биопсии врач может обнаружить развитие хронического гастрита в таких формах:
- неатрофический — происходит поражение желудочной железы, но она не атрофируется;
- субатрофический — частичное омертвление поджелудочной железы;
- смешанный — нагноение в слизистой, из-за которого омертвляются ткани органа.
Хронический гастрит может перейти в язву, а пациенты с двумя сложными диагнозами ЖКТ формируют онкологическую группу риска.
Причины возникновения
С этиологической точки зрения целесообразно различать две формы острого гастрита. В одних случаях речь идет об остром раздражении желудка вредным фактором, поступающем извне – это экзогенный, или ирритативный, гастрит. В другом ряде случаев воспалительные процессы в желудке являются результатом внутренней, циркулирующей в крови вредности – это эндогенный, или гематогенный, гастрит.
Ирритативный гастрит появляется в результате целого ряда раздражений желудка извне. На первом плане, разумеется, стоят многочисленные случаи пищевого раздражения, причем и количество и качество пищи, и то и другое вместе, имеют здесь особенное значение. В отношении этих пищевых раздражений, однако, решающее значение имеют индивидуальные особенности желудка каждого человека. Наряду с лицами, переваривающими безнаказанно любые количества любой пищи – людьми с так называемым «луженым» желудком, имеются лица, реагирующие на мельчайшие отклонения в пище – и качественные и количественные – «испорченным» пищеварением – симптомами острого гастрита. Мало того, один и тот же человек, в зависимости от общего состояния организма, физического переутомления и психоневрологической своей установки, реагирует на одну и ту же пищу в различное время различно и получает острый гастрит «без всякой видимой причины». Это находится отчасти в зависимости от изменения секреции и двигательной работы желудка под влиянием психоневрологического утомления или аффекта. Первичные явления – это застой пищи и плохое ее переваривание в желудке, отсюда разложение пищи и ирритативный гастрит. Вот почему острым гастритом так часто страдают астеники и лица, склонные к гипотонии желудка.
Разумеется, кроме вполне доброкачественной пищи при переедании, особенно после периодов воздержания от еды, еще большее значение в происхождении острых гастритов имеет испорченная пища. Отсюда ирритативные гастриты учащаются летом, когда пища – особенно белковая – легко разлагается, загрязняясь насекомыми. Отсюда гастриты в результате употребления недоброкачественных продуктов, граничащие с пищевыми отравлениями. Соответственно этому такая недостаточно доброкачественная пища легко вызывает массовые острые гастриты.
Острый гастрит возникает часто и вследствие токсического действия на желудок веществ, циркулирующих в потоке кровообращения. Речь идет о токсических влияниях на желудок, безразлично являются ли эти токсины экзогенного происхождения, как это бывает при острых инфекционных болезнях, или эндогенного, как при уремии, подагре, диабете, холемии и других нарушениях обмена веществ, или, наконец, когда в крови циркулируют вещества, при определенных условиях в минимальных количествах вызывающие все же нередко тяжелые явления острого гастрита у данного лица, – это так называемые аллергические гастриты.
При целом ряде инфекционных заболеваний клиническая картина болезни сопровождается типичными симптомами острого гастрита. Также возникновению гастрита способствует зараженность желудка Helicobacter pylori и другими бактериями или грибками.
Близко к аллергическим острым гастритам стоят некоторые формы гастритов лекарственного происхождения. Лучшим примером этого является гастрит от приема йода, в минимальных количествах вызывающего у некоторых лиц очень острый гастрит, от приема незначительных доз хинина, аспирина и т. д.
Самая первая классификация хронических гастритов
Первая систематизация хронических гастритов представляла группу из трёх видов гастритов, предложена в 1973 году. Включала виды заболевания желудка:
- Аутоиммунный (Тип А) – характеризовался поражением слизистой оболочки в пределах тела желудка.
- Инфекционный (Тип В) – характеризовался поражением слизистой оболочки, вследствие поражения Хеликобактер Пилори.
- Токсико-химический (Тип С) – характеризовался поражением слизистой желудка, причины которого заложены, во-первых, в формировании рефлюкса содержимого из 12-перстной кишки в желудок, во-вторых, приёмом лекарственных препаратов, губительно влияющих на слизистую оболочку желудочной стенки.
Диагностика
Для дифференциации диагноза применяют лабораторные и инструментальные методы.
Врач назначает лабораторные анализы мочи и крови, при наличии жидкого стула и обильной рвоты, проводят бактериологическое исследование рвотных и каловых масс, чтобы исключить инфекционную природу патологии.
Из инструментальных методов применяют гастроскопию, в процессе которой видно, что слизистая желудка является чрезвычайно полнокровной и сильно набухшей. УЗИ диагностика брюшной полости позволяет исключить воспаление поджелудочной железы, печени и желчного пузыря. Для исключения острого аппендицита пациента осматривает хирург.
Сиднейская классификация
Вторая по происхождению и первая по важности – классификация хронического гастрита, принятая в Сиднее в 1990 году. Сюда включены рубрики: классификация по объёму поражения, скорости развития клиники, морфологическом строении дефекта, происхождению.
Каждая рубрика включает множество подрубрик. Чтобы правильно и полно поставить диагноз и назначить лечение, требуется учитывать все рубрики. Разберёмся по порядку.
Скорость развития клинической картины
Эта классификация представляла разделение гастритов на основные виды по остроте возникновения симптомов и клинической картине. Подразделялись болезни на острый (внезапно появившиеся жалобы в виде эпигастральных болей, тошноты, заставляющие человека принять вынужденное положение, причины находились в погрешностях диеты), хронический (развивающийся годами, когда клиническая картина невыраженная либо человека совсем не беспокоят боли) и прочие формы. В другие, или специальные, формы входили виды: гранулематозный, реактивный, лимфоцитарный и иные.
Объём поражения
Сиднейская классификация включала подразделение по анатомическому отделу, в котором произошло поражение: гастрит тела желудка, антрального отдела или пангастрит (когда задействован полый орган целиком).
Морфология
По изменениям в морфологии, классификация хронических гастритов включала: атрофию, метаплазию. Описывалась степень воспаления. Если это поверхностная форма (в пределах слизистой оболочки органа ЖКТ), указывается: при выделении экссудата – экссудативная. Если экссудата нет, только гиперемия, налицо эритематозная форма. Форма эрозий также описывается: плоские по виду или приподнятые, присутствуют ли кровоизлияния, гиперплазированные клетки. Сопутствует ли желудочно-пищеводный рефлюкс. Всё перечисленное возможно описать при помощи визуализации эндоскопом.
Этиология
По фактору происхождения заболевания: Н. pylori положительные (инфекционные) и неинфекционные причины: состояния, обусловленные избыточным употреблением нестероидных противовоспалительных препаратов, алкоголя. Аутоиммунная агрессия против клеток желудка. Воздействие химических веществ.
Диагноз хронического гастрита носит в основе все четыре признака: предполагаемая причина заболевания, расположение дефекта, гисто- и макроскопических изменений оболочки.
Визуальная шкала
Достоинством Сиднейской классификации считается наличие визуально-аналоговой шкалы, которая включает степень выраженности морфологических и гистологических изменений слизистой. Признаки оцениваются по балльной системе. 0 – изменений нет, 1 — минимальное проявление, 2 – умеренное проявление признака, 3 – значительно выраженное проявление.
Формы пангастрита
Вне зависимости от формы, в которой развивается пангастрит, симптоматика заболевания на ранних этапах схожа. Человек начинает испытывать внезапную раздражительность и сонливость после приёма пищи, жаловаться на потерю аппетита и жжение во рту, неприятные покалывания в ногах и руках. Затем следует потеря аппетита, тошнота, изжога и нарушения, связанные с дефекацией. Дальнейшие симптомы будут различными для каждой из форм функциональной деятельности.
Заболевание одно, а видов у него несколько
Пангастрит с умеренной либо сильной секреторной функцией
Согласно выкладкам исследователей, данный тип пангастрита получил наибольшее распространение у пациентов среднего возраста, у пожилых он встречается значительно реже. Среди его отличительных черт выделяют следующие: тяжесть внутри живота, непрекращающуюся изжогу и отрыжку с ярко выраженным кислым привкусом. Характерные болевые ощущения могут проявляться на голодный желудок, зачастую во время отхода ко сну.
Также нередки жалобы на проблемы с пищеварением и регулярные запоры
Диагностика пангастритов с умеренной или сильной секреторной функцией проводится специалистом при помощи пальпации зоны желудка. При этом пациент, как правило, чувствует острую боль «под ложечкой». В случае, если подозрение на диагноз подтверждается при первом осмотре, производится анализ желудочного сока и процедура рентгеноскопии и фиброгастроскопическое исследование.
Пангастрит с недостаточной секрецией
В отличие от предыдущей формы пангастрита, этой его разновидностью страдают, в основном, люди пенсионного возраста. Пациента терзает периодическая тошнота, постоянный неприятный привкус внутри ротовой полости, вздутие живота и регулярная диарея. Одним из наиболее очевидных сигналов также являются появившиеся трудности с усвоением молочных продуктов, которых в более молодом возрасте не существовало.
Проблема, связанная с диагностированием пангастрита у мужчин и женщин преклонного возраста, напрямую проистекает из общего состояния их организма. Симптоматика пангастрита может совпадать с другими заболеваниями желудочно-кишечного тракта, среди которых:
- вторичный гепатит;
- хронический холецистит;
- энтероколит;
- панкреатит.
Поэтому первичным пальпированием желудка поставить корректный диагноз при пангастрите с недостаточной секрецией, как правило, не получается. При последующих рентгенологических исследованиях врач обращает внимание на наличие уплотнений в складках слизистой оболочки. В случае если эти уплотнения происходят на фоне утончения этих складок, речь идёт именно о пангастрите.
Хьюстонская классификация
В этом случае учёные выделяют виды хронического гастрита, опираясь на разные категории и этиологию заболевания. В этой теории гастрит имеет определённые разновидности, которые не имеют исследования секреторной функции и не учтены стадии болезни. По мнению создателей классификации, хронический гастрит бывает:
- неатрофический анацидный или гипоацидный — организм поражается бактерией Хеликобактер пилори;
- атрофический антральный диффузный — развивается от аутоиммунного процесса;
- атрофический мультифокальный диффузный — прогрессирует из-за плохого питания, повреждения секреции желудочного сока или от бактерии Хеликобактер пилори;
- химический — провоцируется желчью или частым применением лекарств;
- радиационный — из-за лучевого поражения;
- лимфоцитарный — вследствие иммунных нарушений и бактерии Хеликобактер пилори;
- эритематозный — не поражаются глубокие слои органа;
- экссудативный — прогрессирует под воздействием хронических недугов;
- фолликулярный — редко диагностируется.
Разработчики этой классификации не основывали свои достижения на клинических и функциональных свойствах заболевания, поэтому на практике медики ею не пользуются.
Виды гастрита
По характеру появления и течения болезни, по скорости проявления симптомов различают два вида гастрита: острый и хронический.
- Острый гастрит диагностируется при первом обращении пациента в лечебное учреждение. Болезнь отличается наличием приступов боли, бурным протеканием.
- Хронический гастрит отличается периодически повторяющимися приступами и невыразительной болью. Они не так ярко выражены, но имеют свой характер. Обычно он развивается в том случае, если заболевание, возникшее однажды в острой форме, не было вылечено. Может длиться не один год, а мучить пациента десятилетиями.
По объему поражения слизистой оболочки желудка медики разграничивают следующие виды гастрита:
- катаральный;
- эрозивный;
- флегмонозный;
- атрофический;
- аутоиммунный;
- гипертрофический;
- аллергический;
- инфекционный;
- некротический;
- гранулематозный;
- идиопатический.
Одна форма гастрита может переходить в другую при неправильном лечении. Также при отсутствии помощи больному развивается язва желудка или онкологические заболевания, справиться с которым намного сложнее, чем с первичным проявлением болезни.
Новая классификация
Согласно новой классификации, которую разработали немецкие учёные, выделяют такие формы данного недуга:
- аутоиммунный;
- хеликобактерный;
- смешанный;
- химико-токсический;
- лимфоцитарный;
- особые типы.
На современном этапе медицины точный диагноз можно поставить благодаря полному обследованию, правильным показателям анализов и подробному описанию недуга. Наиболее часто на практике медики пользуются развёрнутой классификацией Рысса, а остальные представленные виды гастритов остаются её дополнением.
Особенности разных видов по классификации
- Зернистый гастрит – отличается появлением на слизистой желудка возвышений в виде «зерен», которые достигают от 1 мм до 5 мм. Это разновидность гипертрофической формы недуга, типичными признаками которого является бессимптомное течение и появление больших складок на желудке, между которыми скапливается слизь и желудочный сок. Зернистый гастрит лечится длительно, для каждого пациента подбирается индивидуальная схема.
- Анацидный гастрит – появляется на фоне сниженной кислотности, при этой форме соляная кислота практически не выделяется. На фоне такого заболевания снижается защитная функция, достаточный бактерицидный эффект отсутствует.
- Эозинофильный гастрит – воспаление слизистой желудка с выделением экссудата. Заболевание опасно вовлечением в патологический процесс близлежащих органов.
- Ахилический гастрит – это разновидность заболевания со сниженной кислотностью, проявляются выраженные диспепсические нарушения, боли при этом не выступают основным проявлением. У больного снижается аппетит, но вместе с тем могут присутствовать голодные боли, что усугубляет общее тяжелое состояние. Ахилический и антацидный гастрит часто проявляются одновременно.
- Аллергический гастрит – имеет свою специфику, появляется на фоне аутоиммунного нарушения, при этом аллергеном может выступать любая пища. Аллергический гастрит хорошо поддается медикаментозному лечению и диетотерапии.
- Уремический гастрит – возникает на фоне уже существующего заболевания почек. Происходит отравление организма мочевиной, которая накапливается и в желудочном соке.
Представленные типы заболевания у каждого пациента имеют специфические проявления, на что влияет состояние иммунной системы, сопутствующие заболевания и возраст.
Принципы лечения у взрослых
Основной метод лечения острого гастрита – соблюдение голодной диеты в течение 1 – 2 дней до снятия острой симптоматики. В эти дни пациенту разрешают только теплое питье при полном отсутствии какого- либо питания. Голодная диета обеспечивает щажение слизистой желудка и постепенное стихание воспаления.
В этот период таблетированные медикаменты не применяются, так как они тоже играют роль химического раздражителя пищеварительного тракта. Если пациент страдает от сильных болей, анальгетики вводятся парентерально.
Если состояние пациента тяжелое из-за многократной рвоты, после промывания желудка его госпитализируют и в стационаре проводят инфузионную терапию для профилактики обезвоживания.
Диета при остром гастрите имеет строгие ограничения, которые следует соблюдать. В противном случае заболевание может перейти в хроническую форму.
Диетотерапия
Постепенный переход к нормальному рациону начинается после стихания болей. В первые дни после обострения пациенту разрешают пить кисель или кефир, на обед предлагают слизистые супы или легкий бульон из нежирного мяса.
Постепенно в рацион добавляют жидкое картофельное пюре и каши, блюда из протертого мяса или фарша, приготовленные на пару. Плавный переход к традиционному питанию длится не менее 2 недель. В это время разрешены отварные и тушеные блюда, запеченные омлеты, некислые фруктовые пюре.
В качестве профилактических мер соблюдайте гигиену питания:
- Покупайте только доброкачественные продукты и храните их правильно.
- Не употребляйте в пищу термически необработанные продукты, остроты, специи маринады.
- Осторожно обращайтесь со средствами бытовой химии, не храните ее вблизи с пищевыми продуктами.
Поверхностное воспаление
Легкая форма патологии встречается наиболее часто по причине неправильного питания, плохих привычек, стрессов. Клинические проявления поверхностного воспаления касаются постоянного дискомфорта в области желудка, тяжести после еды, незначительной боли.
У больных отмечаются диспепсические нарушения: диарея, тошнота, рвота, возможно выделение крови с рвотными массами. Типичными для этой формы нарушениями являются признаки обильного образования слизи, усиления инфильтрации и воспаления слизистого слоя.
В группу риска попадают люди с сопутствующими патологиями ЖКТ, у которых отсутствует режим питания. Алкоголь и курение вредны для всего организма, но желудок страдает в первую очередь. Спровоцировать недуг также может условно патогенная бактерия хеликобактер, без которой не обходятся и другие серьезные заболевания желудка и двенадцатиперстной кишки.
Лечение поверхностной формы воспаления проводится комплексно:
- Назначается лечебное питание с исключением агрессивных продуктов, которые влияют на повышение кислотности и раздражение слизистого слоя.
- Исключается стрессовый фактор, который запускает неприятные симптомы недуга. Так во время страха или неприятных переживаний у человека начинает сильно болеть живот.
Применяется медикаментозная терапия:
- антациды;
- обезболивающие препараты;
- нестероидные противовоспалительные средства;
- антибактериальные вещества.
Больные могут проводить лечение в домашних условиях методами, не противоречащими традиционной медицине.
Такая форма заболевания легко поддается консервативной терапии, но на первом месте должно стоять правильное питание.
Симптомы заболевания
Хронический гастрит — причины, симптомы, лечение, диетический стол
На ранних стадиях заболевание проявляется ослаблением перистальтики желудка и сокращением объемов выработки пищеварительного секрета. Позднее симптоматика усиливается. И без своевременного лечения возможны осложнения.
- Тяжесть, сдавленность, вздутие в области живота
- Тошнота, изжога, неприятный привкус в полости рта
- Снижение аппетита, слабость, лихорадка, субфебрильная температура
- Боли в животе – тупые ноющие, острые, давящие, жгучие (особенно после еды или по ночам), иногда с отдачей в спину
- Болезненный живот в области желудка и верхней части брюшины
Срочно госпитализировать! Если проявились большое количество прозрачной, желтой, зеленой рвоты, в том числе с вкраплениями крови, а также другие признаки тяжелого гастрита – черный или красный кал, одышка, боль за грудиной, обморок, сильные боли в животе с лихорадкой, сбивчивым дыханием.
- Язвенная болезнь. Изъязвления слизистой повышают вероятность кровотечений.
- Пенетрация (разрушение) желудочных стенок. Сквозь трещины просачиваются токсины, атакуют нервы и рецепторы ЖКТ. Результат – свищи, некрозы.
- Новообразования.
Признаки острого гастрита обычно появляются внезапно на фоне погрешностей в диете, приема НПВС, отравления. Пациентов беспокоят эпигастральные боли разной интенсивности, тошнота, рвота, отрыжка, ухудшение аппетита, учащение стула. Нарушения общего состояния при остром воспалении представлены слабостью, головокружениями, снижением трудоспособности. При инфекционном генезе расстройства возможны лихорадка, озноб, насморк, кашель, миалгии, артралгии. Особенность эрозивного варианта болезни — наличие кровотечения из ЖКТ, которое проявляется в виде кровавой рвоты или мелены.
Симптомы хронического гастрита зависят от секреторной активности желудка. Для воспаления, сопровождающегося повышением кислотности, характерны интенсивные боли в надчревной зоне, возникающие через 20-30 минут после еды, хронические запоры, изжога, отрыжка кислым. При длительном течении пациента беспокоит повышенная утомляемость, эмоциональная лабильность, бессонница. У больных, страдающих хроническим гастритом со сниженной кислотностью, болевой синдром выражен незначительно или отсутствует. Отмечается утренняя тошнота, чувство быстрого насыщения, тяжесть в желудке, диарея, метеоризм, отрыжка воздухом, горький привкус во рту, серый налет на языке. Из-за нарушения переваривания и всасывания пищи наблюдается потеря массы тела, мышечная слабость, отеки на голенях.
Признаки хронического гастрита довольно характерны, они проявляются в следующем:
- режущая боль в районе желудка;
- изжога, отрыжка, тошнота;
- неприятный привкус;
- ощущение тяжести;
- рвота;
- вздутие живота;
- нарушения функций кишечника, запоры или диарея.
Боли при хроническом гастрите обычно резкие и схваткообразные, возникают чаще всего утром или ночью.
Симптомы отличаются также в зависимости от уровня кислотности желудка, способности или неспособности сохранять секрецию соляной кислоты.
Проявления хронического гастрита с пониженной кислотностью:
- вздутие живота;
- запор;
- изжога;
- неприятный привкус;
- плохой аппетит.
Симптомы хронического гастрита с повышенной кислотностью:
- боли ноющие, тупые или острые, режущие;
- голодные боли;
- отрыжка (с привкусом тухлого яйца);
- чувство переполненного желудка;
- диарея;
- тошнота.
Развитие хронического гастрита с повышенной секреторной функцией часто отмечается у молодых людей. Обычно слизистая поражается поверхностно, иногда затрагивает железы, но без атрофии.
Атрофический гастрит
Атрофический гастрит – один из крайне неблагоприятных типов, считается предраковым заболеванием. При этом типе клетки теряют способность адекватно выполнять функции, постепенно утрачивая нормальную структуру, уплощаясь. Опасный вероятным перерождением в рак, вялым течением, скудной клинической картиной, мешающей вовремя диагностировать патологию.
Почему подобное происходит?
- 1 этап патогенеза одинаков при заболевании: все виды воспалительного процесса на слизистой оболочке начинаются с этого этапа. Клетки слизистой желудка подвергаются воздействию Хеликобактер пилори, при их влиянии происходит изменение среды в более кислую сторону в определенном месте желудка.Создаётся основа для дальнейшего прогрессирования заболевания.
- 2 этап включает аутоиммунное воздействие организма против собственных обкладочных клеток желудка, они прекращают функционировать. Клетки с измененной структурой больше не могут восстанавливаться. Функция нивелируется, соляная кислота для желудочного сока не вырабатывается. Продуцируется только слизь, которая, в свою очередь, покрывая стенки желудка, защищает его некоторое время от вредных воздействий. При осмотре фиброгастроскопом неопытный глаз может пропустить участки атрофии под толстым слоем слизи. При последующем росте развиваются атрофичные клетки, заполняя полностью слизистую желудка, становятся неспособными к выполнению основной функции – переваривания пищи. Клетки гипертрофируются и превращаются в раковые.
Атрофический подвид подразделяется на:
- поверхностный;
- антральный;
- очаговый;
- острый и хронический атрофический гастриты;
- умеренно атрофический гастрит.
Какие существуют виды гастрита
Атрофический гастрит. Главные симптомы данного заболевания являются: недостаточность ферментов, проблемы с перевариванием продуктов питания.
Пациент чувствует постоянную боль, тяжесть в области желудка, которая усиливается после приема еды.
Дополнительно во рту появляется неприятный привкус, аппетит ухудшается, появляется метеоризм, понос или запоры.
Острый гастрит. Болезненные ощущения появляются в верхнем участке желудка, дополнительно возникает повышенное отделение слюны, слабость, тахикардия, вызывает рвоту, частые поносы, общее недомогание.
Хронический гастрит. Это гастрит, который был залечен. Проявиться он может в любой момент. Это может произойти в любое время года, но особенно осенью и весной.
Необходимо постоянно соблюдать диету, устранить все вредные привычки и проходить курс лечения два раза в год.
Какие виды гастрита существуют в зависимости от причины возникновения
Появления хронической формы гастрита возникает из-за следующих причин:
- Химический. Возникает из-за приема некоторых видов лекарств, которые приводят к забросу желчи в желудок.
- Аутоиммунный. Воспалительный процесс вызван антителами к париентальным клеткам желудка.
- Бактериальный. Гастрит связан с поражением бактериями стенок желудка.
Также гастрит различают в зависимости от места нахождения:
- Пангастрит.
- Гастрит основного тела желудка.
- Гастрит отдельных участков желудка.
Неатрофический гастрит
Как указанно выше – распространенная причина болезни – поражение хеликобактер пилори. К источникам относят: оперативные вмешательства на желудке, нарушения иммунной системы, обсемененность бактериями, злоупотребление алкогольными напитками. Отмечается, что это самый распространенный и «безобидный» тип гастрита.
Проявляется заболевание жалобами на изжогу, привкус во рту, боли и тяжесть в эпигастральной области после очередного приёма пищи. При своевременной диагностике болезнь быстро подвергается вылечиванию без остаточных явлений.
Для профилактики возможно использовать капсулы бифиформ, нормализующие баланс микрофлоры.
Причины и механизм развития пангастрита
К наиболее распространенным причинам воспаления стенки желудка ученые относят:
- неправильное питание: употребление фастфуда, чипсов, сухариков, газированных напитков и другого пищевого мусора, еда на бегу, всухомятку, отсутствие завтрака и обильные приемы пищи вечером, привычка запивать еду холодной жидкостью;
- инфицирование организма хеликобактериями, которые внедряются в слизистую желудка и вызывают местную аллергическую реакцию;
- отравление некачественной пищей, некоторыми химикатами;
- прием препаратов из группы НПВС, анальгетиков, глюкокортикостероидов;
- частые стрессы, психотравмирующие ситуации;
- курение и злоупотребление алкоголем.
Воздействие любого из указанных провоцирующих факторов приводит к микроповреждениям, нарушению микроциркуляции, и, в конечном итоге, к хроническому вялотекущему воспалению стенки желудка.
Особые формы
Включает перечень видов, которым не нашлось места в других рубриках: эозинофильный, реактивный, радиационный и прочие.
Локализация гастрита
Расположение в области тела желудка, антрума или обеих частей, захватывая обе кривизны желудка. Профилактика возникновения гастрита и своевременное лечение необходимо, чтобы поражение не распространилось по всей поверхности желудка.
Причина заболевания:
- Инфекционное поражение слизистой оболочки, вызванное Хеликобактер Пилори;
- Другие факторы неинфекционной природы: воздействие алкоголя, химических веществ (лекарств), лучевые поражения, аллергические реакции на пищу, грубые нарушения в режиме питания, частые забросы кишечного содержимого в желудок;
- Аутоиммунная агрессия против собственных клеток организма;
- Прочие неизвестные факторы.
Эндоскопическая картина поражения
- Экссудативный или поверхностный – часто встречающийся вариант;
- Эрозивный;
- С атрофией слизистой оболочки;
- Хронический с кровоизлияниями;
- С участками метаплазированного эпителия;
- Гиперплазия слизистой оболочки желудка;
- Наличие картины и последствий рефлюксной болезни.
По клиническим проявлениям
По клинике хронический гастрит подразделяется на 2 фазы: обострения и ремиссии. В свою очередь, классификация острого варианта включает виды: катаральный гастрит, характеризующийся обильным количеством слизи, покрывающей стенки желудка, отёчность и полнокровие обкладочных клеток желудка.
При наличии на этом фоне небольших геморрагий говорит о другом виде острого гастрита – эрозивном.
- Фибринозный гастрит проявляется наличием гнойного отделяемого на поверхности слизистой с небольшими фиброзными соединительно-тканными тяжами. Виды воспаления слизистого слоя включают 2 типа: поверхностный, или крупозный, гастрит, который распространен в пределах только поверхностного слоя. Глубокий, или дифтеритический, при котором тяжи соединительной ткани захватывают прочие оболочки желудка, оставляя глубокие рубцы.
- Острый флегмонозный тип – характеризуется вовлечением всех слоёв желудка с образованием некроза и глубоких язв. Профилактика возникновения заболевания и своевременное лечение поможет избежать тяжелых проявлений.
По функции желудка
- Гастрит с нормальной секреторной активностью;
- Гипосекреторный тип;
- Гиперсекреторный тип.
По морфологической картине
В рубрику входит описание желудочной стенки согласно увиденному при ФГС. Лечение и дальнейшая тактика, в определяющем значении, зависит от описания. Описывается степень воспаления, его активность, указываются участки атрофии желез желудка, при наличии. Метаплазия и её тип. Степень обсемененности Хеликобактер пилори слизистой желудочной стенки.
По наличию осложнений
Осложнения возникают в запущенных случаях, при нелеченом гастрите, бывает двух видов:
- Кровотечение из эрозий, язв слизистой желудка.
- Малигнизация.
Профилактика
Профилактические меры против острого гастрита заключаются в следующих рекомендациях:
- соблюдение правильного режима питания;
- правильное и своевременное введение новых блюд в рацион ребёнка;
- полноценный отдых;
- профилактика, своевременное лечение инфекционных и воспалительных заболеваний ЖКТ;
- соблюдение гигиены полости рта;
- умеренные физические нагрузки;
- регулярные прогулки на свежем воздухе.
Кроме этого, не следует забывать о регулярном прохождении медицинского осмотра у профильных медицинских специалистов. При начальной стадии проявления клинической картины нужно обращаться за медицинской помощью, а не прописывать себе лечение самостоятельно.
Катаральный
Наиболее распространенный вид заболевания. Другое название – простой гастрит. Поражается только поверхностный слой слизистой желудка, поэтому для болезни характерна легкая форма. Возникает в результате переедания, аллергии, пищевого отравления.
Основные симптомы данного вида гастрита:
- Рвота со слизью и примесями крови.
- Сильная жажда.
- Бледность лица.
- Болезненность в области эпигастрии.
- Слабость.
- Вязкая слюна.
При гастрите данной формы возникает угроза жизни. Первое, что необходимо сделать – промыть желудок (при условии, если от ожога не пострадал пищевод). Раствор для этого готовится с добавлением яичного белка, известковой воды, молока (если отравление вызвано кислотой), лимонной кислоты (если виновата щелочь). Эти продукты помогают связать токсичные вещества.
В шоковом состоянии назначают аналептики. В некоторых случаях требуется переливание крови. Кроме того, вводится раствор глюкозы, в который добавляют тиамин и аскорбиновую кислоту. После перенесенного некротического гастрита возможно образование рубцов на слизистой пищевода и желудка, вызывающих уменьшение просвета органов, что приводит к ухудшению качества жизни пациента.
Что делать до прихода врача
Если заболевание началось дома, не имеет значения, болеет взрослый или ребенок. Не пытайтесь лечить пациента самостоятельно. Ни в коем случае не прикладывайте к животу грелки, не пытайтесь укутывать пациента или давать ему какие-то медикаменты. До прихода доктора или приезда скорой помощи следует лишь уложить пациента, обеспечить ему покой и доступ свежего воздуха. Можно давать теплое питье – некрепкий сладкий чай или простую воду.
При многократной рвоте у взрослого, можно промыть желудок так называемым «ресторанным» методом, давая пациенту пить воду с последующим вызовом рвоты. Но если вы не уверены в своих навыках, лучше дождаться доктора. Если заболел ребенок, до прихода врача ничего не предпринимайте.
Фибринозный
Гастрит, требующий безотлагательной медицинской помощи. Места воспалений покрыты желтовато-коричневой или серой пленкой, под которой образуются многочисленные эрозии, приводящие к абсцессу. Признаки фибринозного гастрита:
- Сильные головные боли.
- Рвота, иногда с кровянистыми выделениями.
- Частая отрыжка.
- Повышенное слюноотделение.
- Боль в желудке, которая обычно бывает после еды.
Данная форма заболевания встречается чаще всего среди больных, страдающих тяжелыми инфекционными патологиями, при которых существует риск заражения крови. Поэтому сначала лечения требует первичное заболевание.
Причины заболевания
Гастрит возникает чаще всего от воздействия на слизистую желудка бактерии Helicobacter pylori, способной выживать в кислой среде. Она способна длительное время не проявлять себя, пока не возникнут благоприятные обстоятельства. Это может быть снижение иммунитета, гормональный сбой, воздействие раздражающих слизистую желудка веществ. Факторы, провоцирующие заболевание:
- Нарушение правил питания – увлечение фаст-фудами, копченостями, острой пищей, перекусы бутербродами.
- Большие временные промежутки между приемами пищи.
- Переедание.
- Вредные привычки – курение, увлечение алкоголем.
- Часто возникающие стрессовые ситуации.
- Продолжительный прием ряда лекарственных средств.
- Проникновение в желудок химических веществ, вызывающих раздражение или ожог.
- Аутоиммунные заболевания.
Под воздействием этих причин слизистая желудка, которая выполняет защитную функцию, истончается, что влечет в дальнейшем повреждение стенок органа.
Флегмонозный
Наиболее серьезная форма воспаления, при которой поражаются все слои желудка. Может развиться на фоне простого гастрита при отсутствии лечения. Необходима срочная медицинская помощь. Запущенная болезнь нередко заканчивается смертельным исходом. Появление первых признаков заболевания – повод для обращения к врачу с обязательным последующим выполнением всех его рекомендаций.
Основные симптомы:
- Лихорадка.
- Жажда.
- Рвота с примесями крови, желчи.
- Повышенное беспокойство.
- Учащение пульса.
Наиболее подвержены этой форме гастрита мужчины в возрасте 30–60 лет. Образование гнойников под слизистой желудка вызывают в основном стрептококки, а также стафилококки, кишечная палочка, пневмококки, проникающие из других органов в желудок при таких заболеваниях, как фурункулез, сепсис, брюшной тиф. Заражение может произойти после проведенной операции на желудке.
Лечение осуществляется в условиях стационара, используя антибиотики, сосудистые средства, введение раствора глюкозы с аскорбиновой кислотой, тиамином. При гнойном воспалении, способном привести к перитониту, а также при развитии тяжелых, угрожающих жизни пациента форм, приходится прибегать к оперативному вмешательству.
Итоги
Лечение острого гастрита подразумевает не только прием препаратов, назначенных лечащим доктором. Важная составляющая для предупреждения рецидивов – контроль своей жизни в будущем. Это и соблюдение техники безопасности при работе с ядами и химикатами, и отсутствие контакта с аллергенами, и отказ от вредных привычек, и контроль питания.
Профилактика – главный способ сохранить здоровье и не дать гастриту вернуться снова.
- Важно употреблять только натуральную и свежую пищу. Продукты быстрого питания пагубно влияют на состояние здоровья организма. Равно как и промышленные полуфабрикаты.
- Личная гигиена – превыше всего. Мыть руки лучше сразу после возвращения домой и при приходе на работу. С собой всегда носить карманные антибактериальные средства.
- Отказ от вредных привычек.
- Важно не создавать провокаций: стрессы, падения иммунитета организма.
Гастриты любого типа – это сложные к лечению заболевания. И лучше отдать все силы на профилактику, чем проводить в больнице несколько недель в год.
Атрофический
Коварность этого заболевания связана со слабовыраженной клинической симптоматикой. Согласно статистике, лишь десять-пятнадцать процентов обращается к врачу и это касается даже случаев длительного течения. Атрофическая форма считается предраковым состоянием.
На развитие атрофических изменений в желудке влияют различные причины:
- неправильный режим питания, подразумевающий длительное голодание, за которым следует переедание;
- недостаточное пережевывание пищи;
- постоянные перекусы всухомятку;
- злоупотребление жирными, копчеными, острыми блюдами.
Механизм развития заболевания связан с тем, что клетки слизистой оболочки органа, которые отвечают за выработку составных элементов желудочного сока, прекращают свою деятельность. Сначала кислотность значительно повышается, после чего, наоборот, снижается.
Специалисты отмечают, что на первых этапах атрофических изменений большую роль играет хеликобактерная инфекция, а в дальнейшем патологический процесс обусловлен аутоиммунными процессами. Организм воспринимает свои же клетки как чужеродные и вырабатывает к ним антитела. По сути, организм борется сам с собой.
В результате таких процессов стенка желудка сильно истончается и прекращает участвовать в пищеварительных процессах. Это приводит к тому, что в желудке накапливается непереваренная пища. Атрофированные участки слизистой оболочки навсегда теряют свои функциональные свойства.
Клиника атрофического гастрита длительный период времени не имеет характерных признаков. Обычно с помощью наводящих вопросов специалист узнает об общих симптомах гастрита: тяжесть, тошнота, отрыжка, вздутие живота.
По мере прогрессирования патологического процесса больные теряют вес. У них присутствует бессонница, повышенная нервозность, изменение гормонального фона, а также признаки гиповитаминоза и анемии. Задачей лечебного процесса при атрофической форме является предотвращение дальнейшего процесса рубцевания и ракового перерождения.
Патогенез
Механизм возникновения воспаления желудка связан с дисбалансом повреждающих и защитных факторов. Действие токсинов, химических веществ, аутоантител, аллергенов, твердой пищи, инструментов и рентгеновских лучей провоцирует местные реакции. Чем более массивным является повреждающее воздействие, тем острее воспалительный процесс. После короткой фазы альтерации нарушается микроциркуляция, отмечается отек, экссудация внутрисосудистой жидкости и компонентов крови с развитием классического катарального гастрита. В более тяжелых случаях наблюдается острая дистрофия и некроз тканей.
Хронизация острого воспаления сопровождается атрофическими, гиперпластическими, метапластическими, другими дистрофически-регенераторными изменениями железистого аппарата. При малой интенсивности повреждающих нагрузок ключевую роль играет снижение местной резистентности, вызванное как локальными, так и общими воздействиями. Постоянное раздражение эпителия продуктами питания, алкоголем, желчью, эндотоксинами, нарушение регуляции секреторно-моторной функции способствует возникновению хронического воспаления с постепенным нарастанием патоморфологических изменений.
Отдельным звеном патогенеза хронического гастрита является нарушение кислотопродуцирующей функции. Под действием аммиака, выделяемого хеликобактериями, усиливается выработка гастрина, снижается содержание соматостатина, что приводит к гиперпродукции соляной кислоты. В результате у пациента развивается гастрит с повышенной кислотностью. Атрофия слизистой фундального отдела желудка и аутоиммунное повреждение обкладочных клеток угнетают секрецию соляной кислоты при умеренно выраженном воспалении. Этот механизм лежит в основе гастрита с пониженной кислотностью.
Эрозивный
Это распространённая форма недуга, для которого характерно образование эрозий на поверхности слизистой оболочки желудка. Внутренний слой органа воспален, изменен его цвет. Протекает процесс долго и соответственно необходимо больше времени для проведения эффективного лечения.
Вызвать расстройство может целый ряд всевозможных причин: стрессовые ситуации, алкоголизм, эндокринные нарушения, прием некоторых лекарств, интоксикация, неблагоприятные условия проживания и труда.
На начальных стадиях недуга возникают болевые спазмы, которые усиливаются по мере распространения язв. Появление изжоги может быть не связано с приемами пищи. На смену запорам может приходить диарея. Больные могут вовсе отказываться от пищи, у них наблюдается снижение веса. Эрозивный гастрит можете перейти в язвенную болезнь.
Симптомы острого гастрита
Как говорилось ранее, острый гастрит преимущественно является заболеванием старшей возрастной группы. Однако это не говорит о том, что он не может возникать у молодых людей. При этом механизм его развития заключается в разовом массивном воздействии на слизистую оболочку желудка раздражающего фактора.
Данное заболевание может развиваться в нескольких формах: катаральной, фибринозной, флегмонозной и некротической.
Катаральная форма чаще всего развивается при грубом нарушении режима питания. При этом происходит формирование отека и гиперемии в стенке желудка, а также выраженной инфильтрации лейкоцитами. В случае фибринозного процесса на слизистой оболочке возникают массивные наложения по типу фибриновых пленок. Очень часто причиной его возникновения является инфекционная флора. Флегмонозный процесс характеризуется развитием гнойного воспаления. При этом характерно развитие значительной интоксикации организма. Некротическая форма является самой опасной. Она возникает при воздействии на стенку желудка сильного токсического вещества. Характерной чертой является появление участков с некротическими изменениями.
Первоочередным симптомом острого гастрита является болевой синдром в области эпигастрия. Он возникает внезапно и усиливается при приеме пищи. На этом фоне развивается выраженная тошнота и рвотные приступы. Нередко больной человек отмечает вздутие живота и частую отрыжку.
Хеликобактерный
Хеликобактер пилори в полости желудка вырабатывает особое вещество, которое по составу близко к аммиаку. Оно нейтрализует соляную кислоту, создавая идеальные условия для активного размножения болезнетворных микроорганизмов.
Хеликобактер пилори размножается с огромной скоростью и спустя какое-то время заселяет почти всю поверхность слизистой оболочки желудка. Бактериальная инфекция разрушает клетки стенок желудка и создает щелочную среду. Инфекция провоцирует образование цитотоксинов, что чревато развитием эрозивных и язвенных образований.
Источником заражения является человек. Передача возбудителя происходит бытовым путем. Наиболее уязвимы дети. Нижеупомянутые признаки являются абсолютным показанием для сдачи анализа на наличие хеликобактерной инфекции:
- ноющие боли в животе длительное время;
- гастрит или язва неясным причинным фактором;
- у близких родственников присутствует гастрит с невыясненной причиной.
При выявлении хеликобактер пилори назначается комплексное лечение, включающее в себя проведение антибактериальной и противомикробной терапии, а также прием ингибиторов для блокировки избытка соляной кислоты и висмут содержащих препаратов.
Особенности лечения
Давайте узнаем, чем лечат заболевание, чтобы снизить его проявления, и лечится ли полностью хронический вид.
Лечение хронического гастрита, прежде всего, основывается на диетотерапии. Питание при этом должно быть правильным и разнообразным. Большое значение в меню отводится белковой пище. Во время обострения назначается диета № 1, в стадии ремиссии — диета № 2.
Пища принимается в хорошо измельчённом виде для лучшего контакта с ферментами. Это особенно важно при пониженной секреции желудка. Поэтому еду нужно тщательно пережёвывать.
Многих интересует, лечится ли хронический гастрит в амбулаторных условиях. Чаще всего пациенты лечатся дома, но при сильных обострениях или возникновении осложнений лечить хронический гастрит нужно в стационаре. Сколько лечится это заболевание – процесс лечения очень долгий, и в целом занимает около 2 лет.
Терапия препаратами обычно зависит от стадии заболевания и типа нарушения секреции желудка. Правильная схема лечения болезни приводит к фазе стойкой ремиссии и предотвращает возможные осложнения.
Чтобы вылечить хронический гастрит, используют следующие группы препаратов:
- если кислотность повышена, назначают антацидные средства – Альмагель, Викалин. Их применяют также при лечении хронического гастрита с сохранённой секрецией. Действие применяемых препаратов основано на нейтрализации выделяемого желудочного сока, оно купирует изжогу и снижает кислотность;
- при выявлении хеликобактерной инфекции, чтобы избавиться от заболевания, пациентам назначают антибиотики;
- гастропротекторы, препараты висмута, позволяют защитить слизистую от влияния желудочного сока, обладают вяжущим действием;
- препараты, которые нормализуют моторику желудка – Домперидон;
- можно пить спазмолитики, которые устраняют спазм и нормализуют моторику – Дротаверин, Папаверин;
- ферментные средства, регулируют процессы пищеварения – Панкреатин;
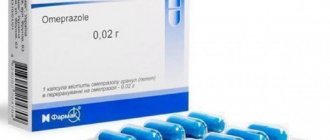
- для лечения гастрита с повышенной кислотностью используют средства, снижающие выработку соляной кислоты – Ранитидин, Фамотидин, Омепразол, Эзомепразол;
- при хроническом гастрите с пониженной секрецией желудка принимают сок подорожника.
Алкогольный
Алкогольные напитки способны вызывать ожог слизистой оболочки желудка. Это чревато деформацией и нарушением функциональной активности.
Этанол провоцирует избыточное выделение соляной кислоты, что негативным образом отражается на процессе пищеварения. Это приводит к нарушению кровообращения в станках органа. Острый процесс возникает после однократного употребление больших доз алкоголя, а хронический формируется на фоне продолжительного злоупотребления спиртным.
Главным принципом лечения алкогольного гастрита является отказ от спиртного. В этом случае умеренность заключается в полном отсутствии алкоголя. Лечение также включает в себя соблюдение диеты и медикаментозную терапию.
Диагностика и лечение гастрита
На сегодняшний день существует много методов, как инвазивных, так и неинвазивных, которые позволяют обнаружить гастрит.
Наиболее достоверным из них является фиброгастродуоденоскопия (ФРГ), в ходе которой врач-гастроэнтеролог помещает в желудок пациента оптоволоконную трубку с камерой на конце и исследует состояние слизистой оболочки на предмет наличия воспалений. Метод инвазивный, поэтому причиняет пациенту некоторый дискомфорт.
Одновременно может проводиться биопсия – изъятие образца ткани желудка для последующего анализа.
Кроме того, используются следующие методы диагностики гастрита.
- Ультразвуковое исследование органов брюшной полости (УЗИ).
- Рентгенографическое исследование желудка.
- Общие анализы крови и мочи на предмет наличия воспалительных процессов.
- Анализ крови на присутствие в ней антител к Helicobacter pylori.
- Анализ кала на присутствие в нём следов крови, а также антигена Helicobacter pylori.
- Внутрижелудочная рН-метрия – определение степени кислотности желудочного сока (пониженная, повышенная, нулевая).
- Уреазный дыхательный тест для выявления продуктов жизнедеятельности бактерии Helicobacter pylori.
Лечение гастрита предусматривает соблюдение диеты, корректировку образа жизни с целью исключения стрессовых ситуаций, приём лекарств.
Медикаментозная терапия может предусматривать назначение следующих препаратов от гастрита:
- Антибактериальные. Используются для борьбы с Helicobacter pylori, а также другими возможными бактериями и грибками.
- Адсорбенты: Чёрный уголь, Белый уголь, Гидроталцит, Смекта и другие.
- Противодиарейные препараты.
- Спазмолитики. Используются для уменьшения болевого синдрома во время обострения болезни.
- Ингибиторы протонной помпы – вещества, нормализующие кислотность.
- Ферментные препараты – помогают при наличии следующих симптомов: вздутия живота, диареи, изжоги.
Редкие формы
Нижеупомянутые виды гастрита встречаются не так часто, но о них также следует знать.
Гипертрофический
Характеризуется разрастанием слизистой оболочки внутри желудка. Это приводит к образованию полипозных и кистозных выростов. Вызвать гипертрофические изменения могут те же причины, что и провоцируют острый гастрит.
У больных появляется приступообразная боль в верхней части живота, вздутие, тошнота, рвота, изжога, тяжесть, чувство распирания. Лечение включает в себя применение антацидных средств, ферментов, блокаторов протонной помпы. Оперативное вмешательство показано в тяжелых случаях при большом количестве новообразований.
Аллергический
Основным аллергеном при гастрите являются продукты питания. Ароматизаторы, эмульгаторы, добавки – все это может вызвать повышенную реакцию организма. Не стоит забывать и о гипераллергенных продуктах: молоко, яйца, орехи, мед, шоколад, цитрусовые.
Аллергический гастрит может появиться один-два раза в жизни, а может носить хронический характер. Признаки повышенной чувствительности обычно возникают через час после попадания антигена в организм. Наблюдается зуд около губ, а также отечность языка, гортани и ротовой полости.
Клиническая картина и симптомы
Заболевание всегда начинается остро и проявляется через несколько часов после приема недоброкачественной пищи. Первый признак – это неприятные ощущения в эпигастрии, которые сменяются тошнотой и рвотой. Также для картины острого гастрита характерны следующие проявления:
- отрыжка съеденной пищей или кислым;
- слюнотечение;
- боль и спазмы в эпигастрии различной интенсивности;
- изменение вкуса, отвращение к пище;
- субфебрильная температура. При присоединении инфекции гипертермия может достигать значительных цифр, до 39 градусов.
- жидкий стул;
- урчание и вздутие живота.
Данные симптоматические проявления характерны и для других болезней пищеварительного тракта – панкреатита, аппендицита, холецистита, отравления. Поэтому крайне важно своевременно диагностировать заболевание.